Какие анализы на онкомаркеры бывают
Специфические вещества, которые продуцируют нормальные ткани организма в ответ на инвазию раковых клеток, а также продукты метаболизма опухолевых образований, называют онкомаркерами.
Некоторые из них в небольшом количестве присутствуют и у здоровых людей, а увеличение их концентрации в моче или крови с высокой вероятностью свидетельствует о развитии рака.
Значения этих веществ в ряде случаев повышаются при некоторых онкологических патологиях.

Розовая лента – символ борьбы против рака молочной железы
Пациенты, находящиеся в группе риска развития злокачественных опухолей, должны сдавать анализ крови на онкомаркеры ежегодно. К их числу относятся больные с предраковыми заболеваниями, хроническими патологиями, генетической предрасположенностью к злокачественным новообразованиям, а также лица, работающие на вредных производствах или проживающие в экологически неблагоприятных регионах.
Для назначения анализа и корректной расшифровки его результатов рекомендуется обратиться к квалифицированному специалисту, который даст указания, как правильно готовиться к исследованию, пояснит, как берут материал, о чем говорит и что показывает анализ крови на онкомаркеры.
Нормальные значения онкомаркеров
Таблица нормы показателей онкомаркеров
| Показатель, единица измерения | Референсные значения |
| АФП (альфа-фетопротеин), МЕ/мл | у мужчин и небеременных женщин – не более 2,64 при беременности – от 23,8 до 62,9 (в зависимости от срока беременности) |
| РЭА (раково-эмбриональный антиген), нг/мл |
|
| онкомаркер яичников СА-125, Ед/мл | не более 35 |
| онкомаркер молочной железы СА 15-3, Ед/мл | не более 32 |
| онкомаркер поджелудочной железы СА 19-9, Ед/мл | не более 37 |
| ПСА (простат-специфический антиген общий), нг/мл | не более 4 |
| ХГЧ (хорионический гонадотропин человека) общая бета-субъединица, Ед/л | у мужчин – не более 2,5 у женщин – не более 5 |
Референсные значения могут отличаться в разных лабораториях в зависимости от метода исследования и принятых единиц измерения.
АФП является сывороточным эмбриональным протеином, вырабатываемым у эмбриона и плода в ходе роста и развития. По структуре протеин сходен с сывороточным альбумином у взрослых.
Его основной функцией является предотвращение отторжения организмом матери плода. При рождении у детей уровень АФП в крови наиболее высокий, далее он прогрессивно снижается и к 2 годам достигает нормальных значений взрослых.
Повышение уровня альфа-протеина у взрослых может указывать на наличие патологий.

Повышение уровня АФП может свидетельствовать о многоплодной беременности
АФП является одним из основных показателей хромосомных аномалий и патологий во время внутриутробного развития плода. При беременности назначение исследования уровня протеина зачастую проводят в комплексе с определением уровня свободного эстриола, хорионического гонадотропина человека и ультразвуковым исследованием, что дает возможность оценить риски развития патологий у плода.
Повышение уровня АФП у женщин во время беременности может быть признаком многоплодной беременности, некроза печени плода на фоне вирусной инфекции, синдрома Меккеля – Грубера, пупочной грыжи, открытых дефектов развития нервной трубки.
Мужчинам и небеременным женщинам обычно показано проведение анализа на определение АФП для оценки эффективности лечения злокачественных новообразований, выявления метастазирования, определения степени риска развития онкопатологии у пациентов с циррозом печени, хроническим вирусным гепатитом и другими болезнями.
Если пациент принимает лекарственные средства, ему необходимо проконсультироваться с лечащим врачом, есть ли необходимость и возможность их отмены.
Увеличение уровня протеина у небеременных женщин, а также у мужчин наблюдается на фоне новообразований толстого кишечника, поджелудочной железы, желудка, легких, яичек, метастазов в печень опухолей иных локализаций, гепатоцеллюлярной карциномы. Незначительное повышение показателя отмечается при алкогольном поражении печени, циррозе, хроническом гепатите.
Понижение уровня АФП после курса терапии или удаления новообразования означает улучшение состояния пациента. При беременности понижение уровня протеина в крови может свидетельствовать о наличии хромосомных патологий у плода (синдрома Дауна или Эдвардса), пузырного заноса, а также о самопроизвольном аборте, гибели плода, неправильном определенном сроке беременности (завышенном).
Раково-эмбриональный антиген
РЭА – это эмбриональный гликопротеин, продуцируемый в тканях пищеварительного тракта эмбриона и плода. Его основная функция связана со стимуляцией размножения клеток.
Синтез гликопротеина подавляется после рождения ребенка, у взрослых его концентрация в крови незначительная.
В случаях развития опухоли в организме происходит повышение раково-эмбрионального антигена, что отражает прогрессирование патологического процесса.
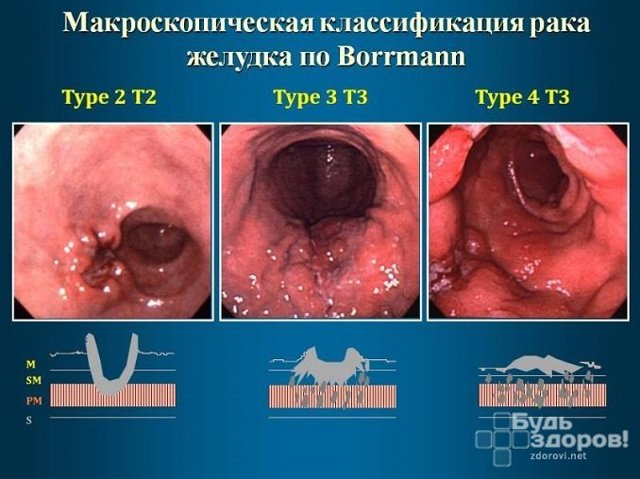
Анализ крови на РЭА необходим при оценке проводимой терапии рака желудка
Анализ крови на РЭА делается при оценке проводимой терапии рака, диагностике рака прямой и толстой кишки, желудка, поджелудочной железы, медуллярной карциномы, а также используется для раннего выявления злокачественных опухолей при скрининговом обследовании групп риска.
Увеличение уровня РЭА указывает не только на развитие рака, но и отмечается на фоне почечной недостаточности, туберкулеза, эмфиземы легких, пневмонии, муковисцидоза, панкреатита, гемангиомы печени, цирроза, гепатита, язвенного колита, болезни Крона, полипоза кишечника. При указанных заболеваниях уровень эмбрионального гликопротеина обычно не превышает 10 нг/мл.
Основным преимуществом исследования крови на онкомаркеры является то, что оно позволяет выявить болезнь на сроках, когда иные виды диагностики отклонений еще не показывают.
Также концентрация онкомаркера может возрастать при метастазах в костную ткань или печень, колоректальной карциноме, раке щитовидной, предстательной, поджелудочной или молочной железы, печени, яичников, легкого.
Если увеличение значений РЭА фиксируется после снижения его концентрации в крови, это может быть признаком рецидивов и метастазирования опухоли. Следует учитывать, что употребление алкогольных напитков и курение оказывают влияние на концентрацию раково-эмбрионального антигена в крови.
Онкомаркер яичников СА-125
СА-125 представляет собой гликопротеин, используемый в качестве маркера немуцинозных эпителиальных форм злокачественных опухолей яичников и их метастазов. При сердечной недостаточности его концентрация коррелирует с уровнем натрийуретического гормона, что может служить дополнительным критерием для определения тяжести состояния больного.
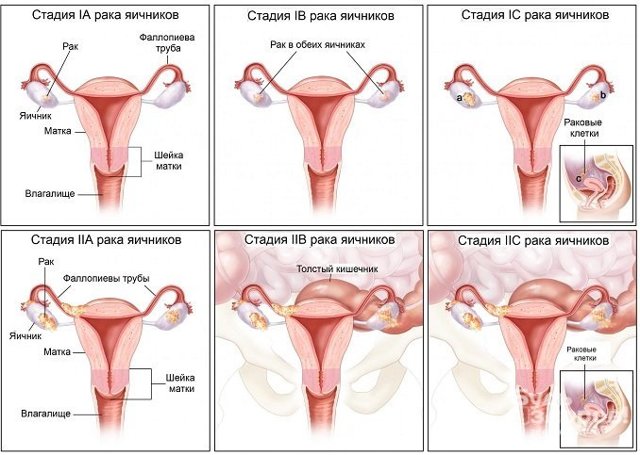
СА-125 – онкомаркер опухолей яичников
Исследование крови на гликопротеин назначается в ходе диагностики аденокарциномы поджелудочной железы, рака яичников и его рецидивов, а также с целью оценки качества проводимой терапии и прогноза.
Повышение концентрации СА-125 наблюдается на фоне злокачественных новообразований легких, печени, поджелудочной или молочной железы, желудка, прямой кишки, фаллопиевых труб, матки, яичников.
Также увеличение гликопротеина может фиксироваться во время менструации, при кисте яичников, циррозе печени, вирусных гепатитах, аутоиммунных заболеваниях, воспалении в брюшной полости или малом тазу.
В I триместре беременности значение онкомаркера может незначительно повышаться в отсутствие какого-либо заболевания.
- 1. Рак молочной железы
- 2. Киста желтого тела
- 3. Инсулинома
Онкомаркер молочной железы СА 15-3
СА 15-3 является гликопротеином, вырабатываемым клетками молочной железы. В 10% случаев на ранних стадиях опухолей молочной железы уровень онкомаркера превышает норму, а при метастазах увеличение его концентрации отмечается у 70% пациенток.
- Повышение уровня гликопротеина может опережать возникновение клинических симптомов на 6–9 месяцев.
- СА 15-3 для диагностики начальной стадии рака молочной железы недостаточно чувствителен, но при уже выявленной злокачественной опухоли его уровень позволяет следить за течением рака и оценивать эффективность применяемой терапии.
- Диагностическая ценность онкомаркера СА 15-3 повышается при его определении в сочетании с раково-эмбриональным антигеном.
Повышение уровня СА 15-3 может свидетельствовать о развитии рака молочной железы
Анализ крови на онкомаркер молочной железы СА 15-3 позволяет проводить дифференциальную диагностику доброкачественной мастопатии и злокачественных новообразований молочной железы.
Уровень СА 15-3 возрастает в следующих случаях:
- злокачественные новообразования матки, яичников, поджелудочной железы, желудка, печени, прямой кишки, молочной железы;
- цирроз;
- вирусные гепатиты;
- аутоиммунные и ревматические патологии;
- заболевания почек, легких;
- беременность (отмечается незначительное повышение).
Онкомаркер поджелудочной железы СА 19-9
СА 19-9 является сиалогликопротеином, вырабатываемым в слюнных железах, желудочно-кишечном тракте, предстательной железе, легких и бронхах, но преимущественно используемым для диагностики рака поджелудочной железы.
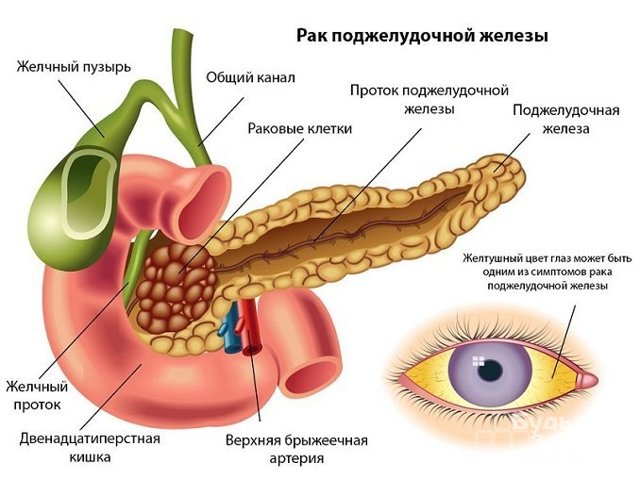
Исследование на СА 19-9 проводят для диагностики рака поджелудочной железы
Исследование крови на сиалогликопротеин проводят обычно в случаях подозрений на злокачественный процесс в поджелудочной железе, для оценки эффективности его терапии и определения риска развития рецидивов. Также определение уровня СА 19-9 может потребоваться и при подозрении на злокачественные опухоли иных локализаций.
При колоректальном раке, злокачественных опухолях матки, яичников, желудка, молочной или поджелудочной железы, печени, желчного пузыря концентрация СА 19-9 увеличивается. Приблизительно у 0,5% клинических здоровых людей при аутоиммунных патологиях, циррозе печени, желчнокаменной болезни, гепатите и холецистите фиксируется незначительное повышение этого онкомаркера в крови.
Простат-специфический антиген
ПСА – это протеин, который вырабатывают клетки предстательной железы. Он служит маркером рака простаты. Сумма связанной с белками и свободной фракции составляет общий простат-специфический антиген.

Уровень ПСА увеличивается на фоне острой задержки мочеиспускания, рака предстательной железы и аденомы простаты
Анализ крови на ПСА показан в следующих случаях:
- мониторинг течения злокачественных опухолей простаты;
- подозрения на метастазирование и контроль проводимой терапии;
- проверка состояния больных с доброкачественной гипертрофией простаты для раннего выявления возможного озлокачествления;
- профилактическое обследование мужчин, относящихся к группе риска (с генетической предрасположенностью, в возрасте от 50 лет и другие).
На фоне острой задержки мочеиспускания, острой почечной недостаточности, травм или оперативных вмешательств на предстательной железе, инфаркта или ишемии простаты, инфекционно-воспалительных процессов, концентрация простат-специфического антигена в крови увеличивается.
Анализ крови на онкомаркер молочной железы СА 15-3 позволяет проводить дифференциальную диагностику доброкачественной мастопатии и злокачественных новообразований молочной железы.
Физиологическое повышение уровня ПСА отмечается при запорах, после ректального пальцевого исследования простаты (поскольку при этом нередко повреждаются капилляры предстательной железы), а также после сексуальных контактов.
В случаях высокого уровня общего простат-специфического антигена, для дифференциации злокачественных и доброкачественных процессов необходимо определение уровня его свободной фракции.
Хорионический гонадотропин человека
ХГЧ является гормоном, продуцирование которого тканью хориона начинается на 6–8 сутки после оплодотворения яйцеклетки. Он принадлежит к числу важнейших показателей наличия и нормального течения беременности.
У мужчин и небеременных женщин повышенный уровень ХГЧ в крови может указывать на опухоли в почках
Хорионический гонадотропин человека состоит из двух субъединиц: альфа, которая является общей для тиреотропного, фолликулостимулирующего и лютеинизирующего гормона, и бета – специфичной для ХГЧ. При определении уровня бета-субъединицы возможно диагностировать беременность уже через неделю после зачатия.
У мужчин и небеременных женщин наличие гормона в крови указывает на новообразования, вырабатывающие ХГЧ. К их числу относятся опухоли органов желудочно-кишечного тракта, яичек, почек или легких. На фоне хорионкарциномы и пузырного заноса концентрация гормона в крови увеличивается.
Как правильно сдавать кровь на онкомаркеры
Поскольку для анализа на онкомаркеры кровь из вены забирают в утреннее время натощак, последняя еда должна быть принята за 8–12 часов до его проведения. Можно ли сдавать кровь в иное время суток, следует уточнить у врача, давшего направление на анализ, а также в лаборатории, где планируется проведение исследования.
Материал для анализа на онкомаркеры – венозная кровь
К сдаче крови на онкомаркеры необходима предварительная подготовка. Из рациона за несколько суток перед сдачей анализа должна быть исключена острая, жареная и жирная пища, алкогольные напитки.
За 2 дня до исследования следует отказаться от серьезных физических нагрузок и избегать сексуальных контактов.
В течение 24 часов перед забором крови нельзя курить, а за полчаса до исследования рекомендуется исключить физическое и эмоциональное напряжение.
Если пациент принимает лекарственные средства, ему необходимо проконсультироваться с лечащим врачом, есть ли необходимость и возможность их отмены. Также желательно согласовать с врачом, в какие дни для получения наиболее достоверного результата лучше сдавать кровь. К примеру, у женщин на результаты некоторых исследований может влиять фаза менструального цикла.
Читайте также: Мангольд: что это такое, полезные свойства и вред продукта, состав и применение
Проведение теста на простат-специфический антиген возможно не ранее, чем через 7–14 дней после трансректального ультразвукового исследования, массажа предстательной железы или пальцевого ректального исследования, а также других аппаратных методов диагностики. Сколько времени должно пройти после каждой конкретной манипуляции, лучше уточнить у врача.
Основным преимуществом исследования крови на онкомаркеры является то, что оно позволяет выявить болезнь на сроках, когда иные виды диагностики отклонений еще не показывают.
Предлагаем к просмотру видеоролик по теме статьи
Анализ крови на онкомаркеры: все виды по областям, нормы, рекомендации
Самой главной проблемой для многих больных онкологическими заболеваниями становится выявление рака на ранней стадии.
Как показывает практика, чем раньше была обнаружена злокачественная опухоль, тем больше шанс выздороветь.
Сегодня мы подробно расскажем, что показывает анализ крови на онкомаркеры? Что нужно делать, чтобы получить наиболее правдивый результат, и назовем главные правила сдачи крови. Какие бывают онкомаркеры?
Что такое онкомаркеры?
Онкомаркеры — это белки и другие продукты жизнедеятельности опухоли, которые возникают в результате образования рака и опухолей на различных участках тканей. На самом деле онкомаркеры присутствуют и в теле здорового человека, правда уровень их всегда колеблется в определенном здоровом диапазоне.
Но тут нужно подчеркнуть, что именно у здорового человека, так как бывает, что уровень этих маркеров увеличивается при других заболеваниях, или при воздействии различных химических веществ и лекарственных средств.
Так что данный анализ не всегда дает точную достоверность, что у пациента рак, и бывает, что анализ либо ложноотрицательный, либо ложноположительный. Но на данный момент — это единственный метод, который используется для диагностики опухолей на первых стадиях.
Как анализ определяет где очаг? Мы постараемся объяснить более понятно. Как вы наверно знаете, все раковые злокачественные или доброкачественные опухоли могут располагаться практически на любой ткани: кожа, мозг, поджелудочная железа и т.д.
Мутация клеток на каждой из типов тканей порождает свою опухоль. Эта опухоль начинает расти и выделяет в кровь определенные гормоны и онкомаркеры, а также продукты жизнедеятельности. От состава этих продуктов врачи-лаборанты и могут понять в каком месте появился рак.
Сама опухоль выделяет несколько веществ:
- Антигены
- Ферменты, которые получаются в результате роста и жизнедеятельности раковых тканей
- Белки плазмы крови и продукты распада раковых клеток, а также других близ лежащих клеток.
Наличие всех этих антигенов и будет свидетельствовать о наличии опухоли в организме.
Что показывает анализ?
Есть небольшой минус в том, что не все маркеры выявляют рак на ранней стадии. И в основном данный анализ используют для мониторинга и отслеживания хода лечения самого заболевания. Так врачам можно понять растет или нет опухоль, есть или нет метастазы, а после лечения следят за состоянием всего организма и смотрят, чтобы зверь не вернулся обратно.
ПРИМЕЧАНИЕ! Есть конечно и точные маркеры, которые могут выявить рак даже на 1-ой и 2-ой стадии, но их не так много.
Разновидности
Обычно при сдаче анализов врач назначает сразу на несколько онкомаркеров. Дело в том, что на одну болезнь может указывать сразу несколько показателей антигенов, как и один маркер может выделяться у раковых тканей разных органов.
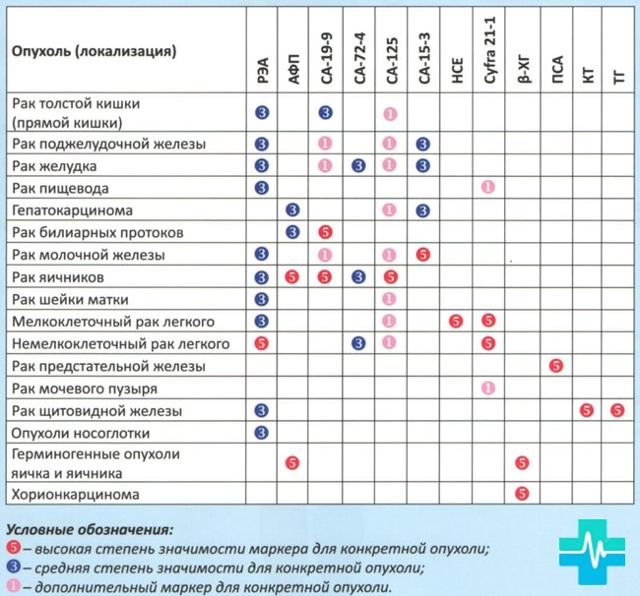
- Главный — онкомаркер, который обладает большой чувствительностью и может определять опухоль на ранних стадиях, но может принадлежать к разным тканям.
- Второстепенный — маркер с низкой чувствительностью, но более узкой специализацией. Обычно применяют сразу несколько второстепенных маркеров вместе с главным для более точных результатов.
В основном используются онкофетальные онкомаркеры или белки, которые в большей степени находятся в тканях эмбриона. Они необходимы для нормального построения внутренних органов и роста ребенка в утробе матери. У взрослого человека этих белок должно быть меньше.
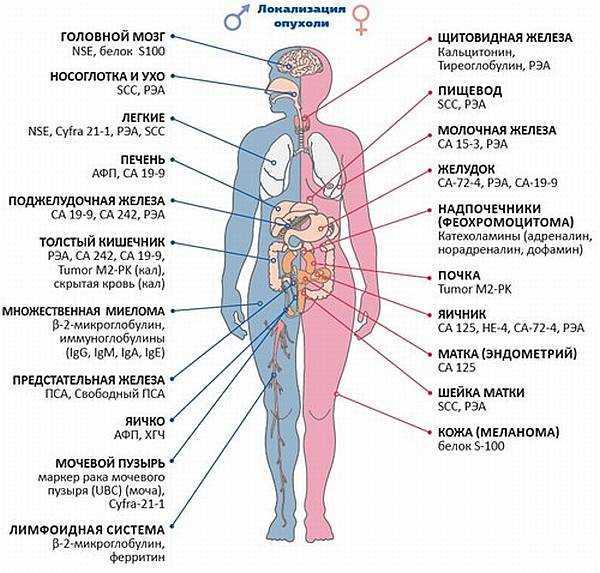
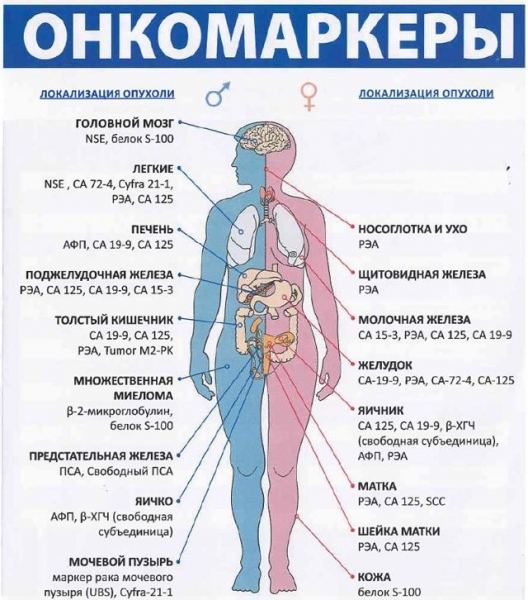
| Место опухоли | Ономаркеры |
| Головной мозг | NSE, белок S100 |
| Носоглотка и ухо | SCC,РЭА |
| Легкие | NSE, CYFRA 21-1, РЭА, SCC |
| Печень | АВП, CF 19-9 |
| Поджелудочная железа | Онкомаркер СА 19-9, СА242, РЭА |
| Толстый кишечник | РЭА, СА 242, СА 19-9, Tumor M2-PK |
| Множественная миелома | Β-2 Микроглобулин,Иммуноглобулины (igG, igM, igA, igE) |
| Предстательная железа | ПСА, Свободный ПСА |
| Яичко у мужчин | Онкомаркер АФП (AFP), онкомаркер ХГЧ, СА 125 |
| Мочевой пузырь | Маркер рака мочевого пузяры — UBC, Cyfra 21-1 |
| Лимфоидная система | Β-2 микроглобулин,фирритин |
| Щитовидная железа | Кальцитонин, Тиреоглобулин, РЭА |
| Пищевод | SCC, РЭА |
| Молочная железа | СА 15-3, РЭА |
| Желудок | Антиген Са-72-4, РЭА, СА-19-9 |
| Надпочечники (Феохромоцитома) | Катехоламины (адреналин, норадреналин, дофамин) |
| Почка | Tumor M2-PK |
| Яичники у женщин | СА 125, НЕ-4, СА 72-4, РЭА |
| Матка (Эндометрий) | СА 125 |
| Шейка матки | SCC, РЭА |
| Кожа (Меланома) | Белок S-100 |
| Желчный пузырь | СА 19-9 |
На какие онкомаркеры необходимо сдавать раз в год?
Сам анализ, дает возможность обнаружить онкомаркеры за полгода до появления любых метастаз у опухоли. Обязательно нужно сдавать тем людям, у которых есть предрасположенность к тем или иным видам рака, а также тем пациентам, которые прошли курс лечения опухоли.
Онкомаркеры для мужчин
Для мужского пола, лучше всего в первую очередь сдавать анализы на ПСА. Этот маркер показывает отклонения в предстательной железе.
А также АФП (альфафетопротеин), ХГЧ (хорионический гонадотропин человека) и СА 125 — этот онкомаркер является главным и самым чувствительным в обнаружении злокачественной опухоли яичка.
ПРИМЕЧАНИЕ! Риск возникновения рака органов и тканей в этой области увеличивается у мужчин старше 40 лет.
Онкомаркеры для женщин
Опять же придется сдавать на СА-125 и НЕ2 — этот антиген показывает, что есть воспаление или злокачественное образование в яичнике. Но нужно учесть тот факт, что при менструации и беременности показатель может немного повышаться. Плюс обязательно нужно сдать анализ на SCC, который уже будет выявлять проблемы в шейке матки.
Если есть какие-либо уплотнения в молочной железе, или вас что-то беспокоит в этой зоне, то необходимо сдать на СА 15-3. Данный анализ поможет выявить карциному. Могут конечно назначить и MSA — этот антиген показывает на злокачественные образования и наличие рака молочных желез.
- На самом деле список Маркеров очень широк для женской половины населения и вам могут приписать сюда же Roma, которые позволяют выявить доброкачественные новообразования в яичнике.
- Смотрите также показатели нормы по гормональной таблице для женщин.
-
Легкие
Последовательность
- Выявляем наличие опухоли — Cyfra-21-1, РЭА/СЕА.
- Если их больше нормы, то уже проводится исследование на немелкоклеточный рак легких.
- Сдаете анализ на NSE — но он может свидетельствовать на злокачественные клетки головного мозга или при раке нервных клеток, так что лучше сразу сдавать с предыдущими онкомаркерами.
S100 белок
Данный онкомаркер появляется в крови в виде белка, и по нему можно определить злокачественное образование на кожи. При повышенном онкомаркере может также символизировать красную волчанку.
Щитовидная железа
Сдается на два вида онкомаркеров:
- Кальцитонин — при повышенном содержании показывает медуллярный рак. По избытку данного маркера можно увидеть как размер опухоли, так и примерную стадию развития.
- Тиреоглобулин — Точно не показывает в какой стадии находится опухолевый рост в организме человека — в рецидиве или метастазировании, но уже определяет даже на ранних стадиях проблемы с щитовидкой.
NSE
Сам анализ как и многие имеет один важный фактор. Обязательное условия — это брать кровь на голодный желудок, а многие врач советуют голодать до 10 часов перед сдачей. Сам фермент содержится в тромбоцитах и эритроцитах, а также плазме.
В основном анализ идет на нынешнюю активность нейроэндокринных опухолей. Но иногда помогает выявить даже на ранних стадиях нейробластому, ретинобластому и карциному.
Мочевой пузырь
Затягивать с анализами не стоит, и сразу нужно сдавать на UBC. Он довольно чувствительный и позволяет на 1 и 2 стадии рака определить очаг. Если тест будет положительным необходимо сдать второй на NMP22 для уточнения.
Есть еще один онкомаркер для мочевого пузыря TPS. Но на него также лучше сдавать в комплексе с другими маркерами, так как он может указывать на рак в других органах.
Желудочно-кишечный тракт
Вообще при любых недугах в этой области и подозрении на онкологию назначается комплект анализов. Одни маркеры выявляют и подтверждают злокачественное образование в ЖКТ, а другие выявляют размер и тип — злокачественная или доброкачественная опухоль.
В основном назначают АФП (из любой кишки), СА 72-4, LASA-P, CYFRA 21-1 (именно из прямой кишки), CA 125 (из сигмовидной кишки).
ПРИМЕЧАНИЕ! Как показывают исследования, риск заболевания у мужчин после 50 лет выше. Именно поэтому после этого возраста многие врачи рекомендуют делать комплексный анализ раз в год.
Поджелудочная железа
Последовательность
- Сдаем Са242 и Са19-9 (Выделяется в бронхах). Раньше сдавали только на первый, но потом выяснилось, что повышения этого маркера может быть от кисты, панкреатина или других не раковых образованиях в этой области.
- Если предыдущие маркеры повышены, то дальше нужно сдать кровь на СА 72-4.
- Для еще более точного анализа сдается на СА 50, он более чувствительный чем предыдущие, а также является специфичным только для поджелудки.
Печень
ПРИМЕЧАНИЕ! К сожалению, но даже комплекс анализов на несколько главных и второстепенных маркеров, не даст точный результат, и его можно добиться только после дополнительных исследований: УЗИ и МРТ.
Можно определить незадолго до первых симптомов. Сдается кровь на СА 15-3, Са242, СА72-4, Са15-3, и общие АВП, CF 19-9. (Эти антигены могут повышаться при циррозе и гепатите печени)
Почки
Специфический маркер TU M2 PK не накапливается в крови как многие, обычно при очаге он сразу же начинает очень быстро вырабатываться в кровь. Но к сожалению данный маркер не локальный и может также указывать на проблемы в желудочно-кишечном тракте и при раке молочной железы. Плюсом нужно сдать на SCC.
ПРИМЕЧАНИЕ! С почками гораздо больше проблем из-за того, что нет специфических онкомаркеров. Так что если у вас есть подозрения на онкологию, то обязательно нужно пройти дополнительные исследования.
Носоглотка
Сдается кровь на два окномаркера: CYFRA 21-1 и SCC. Лучше сразу сдавать в комплексе, если есть подозрения на рак горла. К сожалению, два этих маркера не являются специфичными для носоглотки, но после положительного результата можно уже говорить о более точных обследованиях.
Костная ткань
Есть так называемые остеокласты, которые в свою очередь выделяет специфичный фермент TRAP 5B. Дело в том, что на этот онкомаркер может влиять большое количество факторов и некоторые заболевания также повышают его количество в крови. Также нормы у мужчин и женщин разные, так что тут будет решать сам врач онколог.
Лимфоузлы
β2-микроглобулин позволяет определить размер и стадию рака. Сам белок накопительный, так что не всегда удается определить его в первой стадии.
Головной мозг
Самая проблемная зона и довольно редкий вид рака. Дело в том, что специфического онкомаркера пока для мозга нет, и именно поэтому все анализы проводятся в совокупности на разные типы антител — АФП, Са 15-3, CYFRA-21,1, ПСА. Все эти маркеры могут принадлежать и к другим органам, и поэтому после положительных тестов стоит обратиться к другим вариантам исследований и диагностики.
Читайте также: Свинка: симптомы у взрослых, лечение в домашних условиях медикаментами и народными средствами
Расшифровкой анализа в этом случае должен заниматься профессиональный онколог. Также лучше сдавать анализы несколько раз, чтобы понять как изменялась концентрация антигенов с прошлого раза и понять как прогрессирует болезнь.
Надпочечники
Последовательность
- Сдаются кровь и моча на анализ гормонов.
- При неправильном или странном соотношении по сравнению с нормой сдается еще один анализ на ДЭА-с.
- В случае положительного результата сдается анализ из комплекса на РЭА, ЧА 72-4, СА 242.
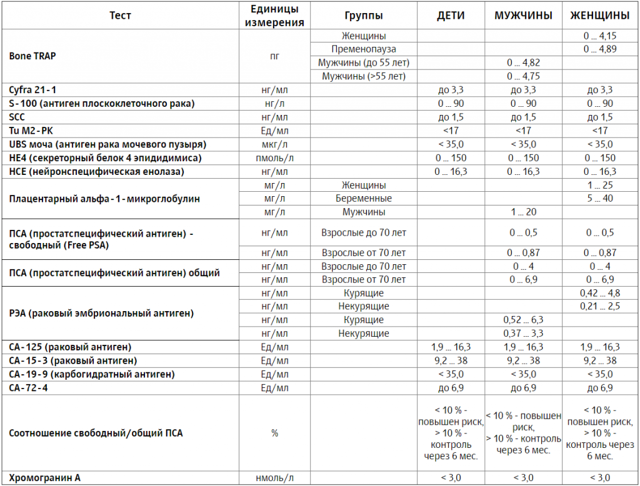
Таблица норм онкомаркеров для здорового человека
Как правильно сдать анализы?
Подготовка к анализу:
- Необходимо воздержаться от алкоголя на 1-2 недели.
- За 10-12 часов никакой еды и сладкой воды.
- Натощак или нет? Сдается утром натощак.
- Врачи рекомендуют перед тестом хотя бы один день не курить.
- При различных болях в горле, простудах сообщите об этом своему лечащему врачу.
Как сдавать кровь на онкомаркеры для женщин? Разницы по полу тут нет, и все сдают одинаково. В дополнение стоит сдать общий анализ крови и на биохимию, для проведения полного анализа о процессах в организме.
Какова стоимость теста?
На самом деле в государственных клиниках можно сдать за бесплатно по полису. Но частенько в последнее время стали просить деньги. Обычно цена варьируется от 300 до 1000 рублей за анализ.
Сколько дней делается анализ? В среднем от 1 до 2 дней. Если сама лаборатория находится при клинике вашего лечащего врача, то при определенных ситуациях могут сделать и быстрее.
Насколько можно доверять онкомаркерам? Вы должны понимать, что 100 % точности тут нет, и анализы в зависимости от оборудования могут дать разные результаты. Плюс на это влияет большое количество факторов от самого человека: алкоголь, курение и т.д. Так что это конечно отличный способ проверки, но он должен быть комплексным с другими методами диагностики.
Как часто сдавать анализы? Раз в год для обычных пациентов и больных другими заболеваниями. Раз в полгода для профилактики, тем кто входит в группу с высокой степенью риска возникновения рака.
(4
Что показывает анализ крови на онкомаркеры? Как выявить онкологию?
При подозрении на рак врачи назначают анализ крови на онкомаркеры. Что показывает это исследование? Наличие онкомаркеров в крови человека свидетельствует о том, что развивается злокачественная или доброкачественная опухоль. С помощью анализа можно выявить заболевание на первоначальной стадии.
Что такое анализ на онкомаркеры?
Онкомаркеры — это специфические молекулы, которые образуются в крови в ответ на активный рост раковых клеток. Эти клетки продуцируются самой опухолью и соседними тканями. Таким образом, онкомаркеры являются лабораторными показателями развития рака и некоторых воспалительных заболеваний.
Впервые онкомаркеры были обнаружены в 19 веке в Великобритании. В настоящий момент в медицине известно около 200 таких специфических клеток, однако, для диагностики рака исследуют не больше 20, остальные маркеры не имеют диагностической ценности.
При исследовании онкологических маркеров врачи решают следующие задачи:
- Ранняя диагностика рака. Повышение показателей наблюдается задолго до того, как появятся внешние симптомы онкологии.
- Выявление метастазов до момента их распространения по организму. Так можно спрогнозировать метастазирование опухоли примерно за полгода и предотвратить этот процесс.
- Оценка положительной динамики при лечении рака. В начале лечения наблюдается резкое повышение белков и антигенов, затем в процессе терапии показатели снижаются.
- Прогноз жизни и здоровья. Если опухоль небольшая по размерам, но количество маркеров зашкаливает, это говорит об активном распространении злокачественного процесса.
Вещества, являющиеся маркерами на онкологию:
- Белки.
- Ферменты.
- Белковые продукты распада опухоли.
- Гормоны.
- Антигены.
В зависимости от отличия маркеров от нормальных клеток выделяют:
- Маркеры, количественно отличающиеся. Эти вещества присутствуют в организме в минимальном количестве, а при появлении опухоли их число значительно увеличивается. Например, ХГЧ и альфафетопротеин обнаруживаются в крови беременной, если они выявлены у мужчин — это печальная новость.
- Маркеры, качественно отличающиеся. Этих веществ в норме в организме нет. Поэтому такие маркеры показывают, что развивается онкологический процесс.
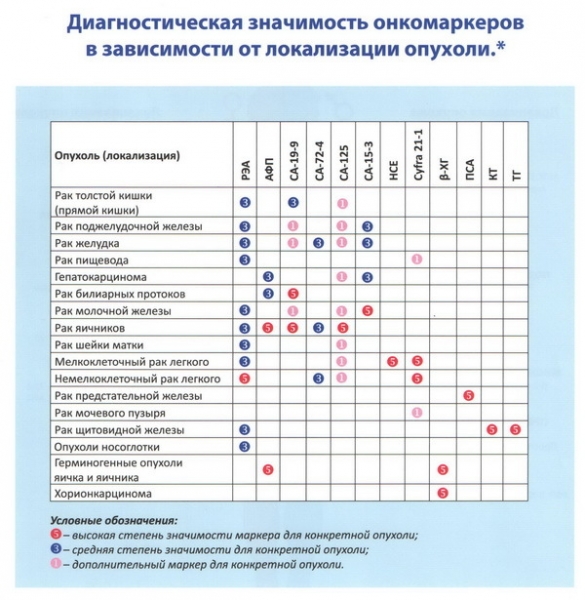
Также маркеры различают по их специфичности. То есть, для каждого вида рака специфичен свой маркер. Однако, нет ни одного онкомаркера, 100% характерного для какого-либо рака.
Повышение одного и того же показателя свидетельствует о том, что рак локализуется в одном из нескольких органов.
Тем не менее, тест позволяет очертить круг возможно пораженных органов, чтобы в последующем назначить дополнительное обследование.
Таким образом, тест на онкомаркеры — это первая ступень в лабораторной диагностики опухолей.
Что такое альфа фетопротеин анализ. Как и когда сдавать?
Виды онкомаркеров
Какие бывают онкомаркеры? Чаще всего для диагностики онкологии врачи исследуют в крови присутствие следующих молекул:
- ХГЧ — маркер рака яичников, яичек, матки, желудка, печени. Если при этом в крови обнаружен АФП, то это с большей долей вероятности свидетельствует об онкологии.
- ПСА. Этот антиген повышается при раке простаты, а также при простатите. Маркер является специфичным, поэтому при повышении показателей можно с большой долей вероятности говорить об онкологии предстательной железы.
- АПФ повышается в крови при онкологии печени, кишечника, органов дыхания. Может быть признаком цирроза печени, гепатита.
- СА-125. Это маркер опухоли яичников и матки. Маркер не является специфичным и может говорить об эндометриозе, перитоните. Также повышается у женщин во время менструации, в период климакса и в начале беременности. Незначительное повышение указывает на наличие таких патологий, как: панкреатит, гепатит, СКПЯ. Поэтому СА-125 не является стопроцентным свидетельством рака.
- СА-15.3. Говорит о раке груди у женщин, но может повышаться при доброкачественных опухолях. Для достоверности исследуется в комплексе с другими маркерами опухоли груди (СА 29 и СА 27).
- S-100, S-10 — признаки меланомы кожи, волчанки.
- СА-242 является маркером рака поджелудочной, также свидетельствует о панкреатите и доброкачественной опухоли железы. Для диагностики рака исследуется в комплексе с СА-19.9.
- Тиреоглобулин — это свидетельство злокачественного процесса щитовидки.
- Хромосомы 7, 17, 3, 9р21 являются маркерами рака мочевого пузыря. Эти хромосомы также присутствуют в моче больного.
- Б2МГ — это специфический белок, повышение которого является признаком злокачественных болезней крови (лейкоза). Однако, высокие показатели характерны для многих аутоиммунных патологий: волчанки, диабета, СПИДа, почечной и сердечной недостаточности.
- РЭА. Вещество, которое вырабатывается в клетках эмбриона, поэтому повышение этого антигена является нормальным у беременных женщин. В остальных случаях свидетельствует о раке половых органов, желудка, легкого, молочной железы. Небольшое повышение допускается при туберкулезе, нарушениях работы поджелудочной железы.
Важно! При онкологическом процессе повышается количество не одного, а сразу нескольких маркеров. Поэтому врачи применяют комплексное исследование.
Таким образом, положительный тест на онкомаркер не значит, что у пациента присутствует раковая опухоль. Тем более, неправильно применять онкотест для профилактики рака.
Маркеры могут быть повышены при различных состояниях, не связанных с онкологией.
Не следует доверять первичному анализу, для уточнения диагноза требуется подтвердить диагноз с помощью УЗИ, МРТ, колоноскопии, рентгена.
Когда необходим анализ?
Анализ на онкомаркеры не является обязательным для всех людей. Врачи рекомендуют сдавать онкотест тем, у кого есть наследственная предрасположенность к раку, то есть болезнь была обнаружена у их ближайших родственников. Также проходить обследование нужно ежегодно пациентам, у которых в анамнезе имеются доброкачественные образования: миома, аденома, киста и др.
Остальным рекомендуют проводить скриннинг раз в 2-3 года после перенесенных инфекционных болезней, стрессовых ситуаций или после воздействия неблагоприятных с точки зрения онкологии факторов: облучения, химического отравления и т.д. Однако, некоторые медики настаивают на ежегодной сдаче анализа всем пациентам, перешагнувшим пятидесятилетний рубеж.
В отдельной группе находятся пациенты, у которых обнаружен рак или те, кто прошел курс терапии. В этих случаях тесты проводятся для контроля за результатами лечения и предотвращения метастазов. Для онкобольных принят следующий порядок сдачи крови:
- До операции.
- После операции.
- Во время химиотерапии для контроля эффективности лечения.
После излечения от онкологической болезни пациенты сдают анализ на онкомаркеры каждый месяц в течение первого года, каждые 3 месяца — во второй год, каждые полгода — в течение 6 лет после лечения. Это делается для того, чтобы вовремя обнаружить начало рецидива болезни и приступить к лечению.
Как сдавать анализ крови на онкомаркеры?
Многие пациенты, получив направление на анализ крови на онкомаркеры, не знают, как правильно его сдавать и где можно бесплатно сделать исследование. Бесплатно пройти анализ можно в поликлинике, имеющей специальное оборудование по направлению от врача-онколога.
Если пациент не попадает в число тех, кому проводят анализ бесплатно, он может пройти его в платном медицинском центре, предоставляющем подобную услугу.
Сколько стоит исследование? Цены значительно отличаются, в зависимости от вида маркера. Стоимость одного маркера — от 700 до 2500 руб.
Насколько точны будут результаты анализа? Если требуется проанализировать рост или уменьшение показателей в динамике, то лучше сдавать кровь в одной и той же лаборатории, чтобы получить наиболее достоверные результаты. Расшифровка результатов также проводится в той лаборатории, где был произведен забор крови, так как в каждом медицинском учреждении приняты свои нормы.

Как подготовиться к исследованию? Для того, чтобы получить максимально точные результаты, необходимо пройти минимальную подготовку:
- Для анализа на онкомаркеры требуется сдать кровь из вены. Делать это нужно в утренние часы натощак. Последний прием пищи должен быть за 10 часов до анализа.
- В течение 3 дней нельзя употреблять алкоголь и любые лекарственные препараты.
- Следует исключить физические нагрузки, стрессы.
- Если мужчина сдает тест на маркеры рака предстательной железы, ему нужно отказаться от половой жизни на неделю до анализа.
- Воспалительный процесс может исказить результаты, поэтому следует перенести исследование на то время, когда заболевание будет вылечено.
Обычно на обработку результатов требуется 3-4 дня.
Видео
Расшифровка результатов анализа на онкомаркеры
Если анализы крови на онкомаркеры оказались положительными, не следует впадать в панику. Это не означает, что у человека присутствует раковая опухоль. Во-первых, нельзя исключать ложноположительный результат, который может случиться вследствие неправильной подготовки к анализу, наличия инфекционного заболевания. Поэтому рекомендуется сдать повторный анализ через месяц.
Если повторный тест оказался отрицательным, значит, у пациента нет рака, в этой ситуации дополнительных исследований не назначают. В случае повторного положительного результата нужно провести детальное обследование. Повышение показателей может свидетельствовать о воспалительном процессе в организме или о доброкачественной опухоли.
Кроме того, повышенная концентрация возникает во время гормональных перестроек, стрессов, обострения хронических заболеваний (гепатита, цирроза печени).
Дополнительными методами исследования, подтверждающими наличие злокачественного процесса являются:
- УЗИ;
- рентген;
- КТ, МРТ;
- колоноскопия;
- биопсия;
- эндоскопия.
По статистике, наличие злокачественной опухоли подтверждается в 30-40% случаев.
Несмотря на повышенную реактивность маркеров, они являются надежным методом исследования. Анализ крови позволяет не пропустить болезнь на начальной стадии, когда еще можно добиться полного излечения.
Для получения более точной картины заболевания исследуется и общий анализ крови. Особенное внимание уделяют значениям уровня СОЭ и лейкоцитам.
Повышение этих двух показателей в комплексе с положительным результатом на онкологические маркеры свидетельствует о том, что в организме присутствует очаг воспаления.
Читайте также: Творог: химический состав, калорийность, польза и вред для организма
Рак — одна из самых опасных болезней современности. Однако, за последние годы удалось добиться снижения процента смертности от онкологии. Это произошло потому, что для первичной диагностики применяют анализ на онкомаркеры — специфические молекулы, вырабатываемые организмом в ответ на появление раковых клеток.
Превышение нормальных показателей не обязательно свидетельствует о наличии злокачественного процесса. Некоторые онкомаркеры могут повышаться по физиологическим причинам (беременность) или вследствие обычного ОРВИ. Поэтому для подтверждения страшного диагноза недостаточно одного анализа крови.
Однако, на сегодняшний день анализ крови на онкомаркеры является важным этапом в выявлении рака на стадии зарождения.
Диагностика рака: почему онкомаркеры «не работают»
-

Гелена Петровна, можно ли с помощью онкомаркеров диагностировать рак на ранней стадии?
- Действительно, у многих пациентов существует устойчивая вера в то, что опухолевые клетки выделяют определенные вещества, которые циркулируют в крови с момента зарождения новообразования, и достаточно периодически сдавать анализ крови на онкомаркеры, чтобы удостовериться, что рака нет.
- Есть множество материалов в интернете на эту тему, которые содержат, к сожалению, абсолютно ложные утверждения о том, что проверяя кровь на онкомаркеры, возможно обнаружить заболевание на ранней стадии.
- На самом деле использование онкомаркеров для достоверного выявления рака не показало своей эффективности ни в одном исследовании, соответственно, они не могут быть рекомендованы для первичной диагностики онкологических заболеваний.
Далеко не всегда значения онкомаркеров коррелируют с заболеванием. Для примера приведу случай из своей практики: недавно у меня проходила лечение пациентка – молодая женщина, у которой был диагностирован метастатический рак молочной железы, при этом значения онкомаркера CA 15.3 оставались в пределах нормы.
Какие причины кроме онкологических заболеваний, могут вызвать повышение онкомаркеров?
В диагностике есть два критерия, которыми мы оцениваем любое исследование – это чувствительность и специфичность. Маркеры могут быть высокочувствительными, но низкоспецифичными. Это говорит о том, что их повышение может зависеть от целого ряда причин, совершенно не связанных с онкологическими заболеваниями.
Например, маркер рака яичников CA 125 может быть повышен не только при опухолях или воспалительных заболеваниях яичников, а, например, при нарушении функции печени, воспалительных заболеваниях шейки матки и самой матки. Часто при нарушениях функции печени повышается раковоэмбриональный антиген (РЭА).
Таким образом, значения онкомаркеров зависят от целого ряда процессов, в том числе и воспалительных, которые могут происходить в организме.
При этом бывает так, что незначительное повышение онкомаркера служит началом для старта целого ряда диагностических процедур вплоть до такого небезвредного исследования, как позитронно-эмиссионная томография (ПЭТ/КТ), и как выясняется впоследствии, эти процедуры были совсем не нужны этому пациенту.
Для чего применяются онкомаркеры?
Онкомаркеры в основном используются для мониторинга течения заболевания и оценки эффективности лекарственной терапии опухолевых заболеваний.
В том случае, если изначально при установлении диагноза у пациента было обнаружено повышение онкомаркера, в дальнейшем с его помощью мы можем отслеживать, как проходит лечение.
Часто после операции или проведенного химиотерапевтического лечения мы видим, как уровень маркера с нескольких тысяч единиц буквально «обваливается» до нормальных значений.
Его повышение в динамике может говорить о том что, произошел либо рецидив опухоли, либо оставшаяся, как говорят врачи, – «резидуальная» опухоль проявила резистентность к лечению. Наряду с результатами других исследований это может послужить для врачей сигналом о том, что следует подумать о смене тактики лечения и о дальнейшем полном обследовании пациента.
Есть ли исследования, которые действительно помогают выявить рак на ранней стадии?
Существуют исследования для выявления некоторых видов рака, которые показали свою надежность и действенность в больших эпидемиологических исследованиях и рекомендуются для применения в скрининговом режиме.
Так, например, Специальная комиссия США по профилактике заболеваний (United States Preventive Service Task Force — USPSTF) по результатам недавних клинических исследований рекомендует проведение низкодозовой компьютерной томографии для скрининга рака легкого.
Низкодозовая КТ рекомендуется людям в возрастной группе от 55 до 80 лет и которые при этом имеют 30-летнюю историю курения или бросили курить не более, чем 15 назад.
На сегодняшний день это самый точный метод для раннего выявления рака легкого, эффективность которого подтверждена с точки зрения доказательной медицины.
Ни рентгеновское исследование, ни тем более флюорография органов грудной клетки, которые применялись ранее, не могут заменить низкодозовую КТ, так как их разрешающая способность позволяет выявить только крупноочаговые образования, которые свидетельствуют о поздних стадиях онкологического процесса.
При этом взгляды на некоторые виды скрининга, которые массово применялись в течение нескольких десятилетий, сегодня пересматриваются.
Например, раньше мужчинам врачи рекомендовали сдавать анализ крови на ПСА для скрининга рака простаты.
Но последние исследования показали, что уровень ПСА не всегда служит надежным основанием для начала диагностических мероприятий. Поэтому сейчас мы рекомендуем сдавать ПСА только после консультации с урологом.
Для скрининга рака молочной железы рекомендации остаются прежними – для женщин, не входящих в группу риска по раку молочной железы, обязательная маммография после 50 лет раз в два года. При повышенной плотности тканей молочной железы (встречается примерно у 40% женщин) необходимо дополнительно к маммографии проводить УЗИ молочных желез.
Еще одно очень распространенное онкологическое заболевание, которое может быть выявлено с помощью скрининга – рак кишечника.
Для выявления рака кишечника рекомендуется колоноскопия, которую достаточно проводить раз в пять лет, начиная с 50 лет, в том случае если нет жалоб и отягощенной наследственности по данному заболеванию.
По желанию пациента обследование может быть проведено под анестезией и не доставить никаких неприятных ощущений, при этом оно является самым точным и эффективном методом диагностики колоректального рака.
Сегодня существуют и альтернативные методики: КТ-колонография, или «виртуальная колоноскопия», позволяет провести исследование толстой кишки без введения эндоскопа — на компьютерном томографе.
Метод обладает высокой чувствительностью: 90% при диагностике полипов более 1 см при продолжительности исследования около 10 минут.
Ее можно рекомендовать тем, кто уже ранее проходил традиционную скрининговую колоноскопию, которая не выявила никаких отклонений.
На что стоит обратить внимание молодым людям?
Скрининг, который начинается в более раннем возрасте – это скрининг на рак шейки матки. Мазок на онкоцитологию (ПАП-тест), по американским рекомендациям, необходимо сдавать с 21 года.
Кроме того, необходимо сдавать тест на вирус папилломы человека (ВПЧ), так как длительное носительство определенных онкогенных типов ВПЧ ассоциируется с высоким риском развития рака шейки матки.
Надежным методом защиты от рака шейки матки является вакцинация девочек и молодых женщин против ВПЧ.
К сожалению, в последнее время увеличивается заболеваемость раком кожи и меланомой.
Поэтому желательно показывать так называемые «родинки» и другие пигментные образования на коже дерматологу раз в год, особенно если вы находитесь в группе риска: у вас светлая кожа, были случаи заболевания раком кожи или меланомой в семье, были случаи солнечных ожогов, или вы любитель посещать солярии, которые, кстати, запрещены в некоторых странах к посещению до 18 лет. Доказано, что два и больше эпизодов солнечных ожогов кожи повышают риск возникновения рака кожи и меланомы.
Можно ли следить за «родинками» самостоятельно?
К самоосмотрам у специалистов отношение скептическое. Например, самоосмотр молочных желез, который так пропагандировали раньше, не доказал своей эффективности. Теперь это считается вредным, потому что усыпляет бдительность и не позволяет вовремя провести диагностику. Так же и осмотром кожи. Лучше, если его проведет дерматолог.
Могут ли онкологические заболевания передаваться по наследству?
К счастью, большинство онкозаболеваний не передаются по наследству. Из всех видов рака только около 15% являются наследственными.
Яркий пример наследственного рака – это носительство мутаций в антионкогенах BRCA 1 и BRCA 2, которое связано с повышенным риском рака молочной железы и в меньшей степени с раком яичников. Всем хорошо известна история Анжелины Джоли, мама и бабушка которой умерли от рака молочной железы.
Таким женщинам необходимо регулярно наблюдаться и проходить обследования молочной железы и яичников, чтобы предотвратить развитие наследственного рака.
Остальные 85% опухолей — это опухоли, которые возникают спонтанно, не зависят от какой-либо наследственной предрасположенности.
Однако если в семье несколько кровных родственников страдали онкологическими заболеваниями, мы говорим о том, что их дети могут иметь сниженную способность к метаболизму канцерогенных веществ, а также к репарации ДНК, то есть к «починке» ДНК, если говорить упрощенно.
Каковы основные факторы риска развития онкологических заболеваний?
К основным факторам риска можно отнести работу на вредных производствах, курение, частое (более трех раз в неделю) и длительное употребление алкоголя, ежедневное употребление красного мяса, постоянное употребление пищи, которая прошла термическую обработку, была заморожена и продается в готовом к употреблению виде.
Такая пища бедна волокнами, витаминами и другими необходимыми человеку веществами, что может вести к повышенному риску возникновения, например, рака молочной железы.
Курение — это один из наиболее распространенных и грозных факторов риска – оно приводит не только к раку легких, но и раку пищевода, желудка, мочевого пузыря, опухолей головы и шеи: раку гортани, раку слизистой щеки, раку языка и т.д.
Для рака кожи и меланомы, как мы уже упоминали, фактором риска является пребывание на солнце до солнечных ожогов.
Длительное употребление гормональных препаратов, например, заместительной гормональной терапии, более 5 лет и не под наблюдением врачей, может вести к повышению риска заболевания раком молочной железы и раком матки у женщин, поэтому прием таких препаратов должен проводиться под строгим контролем маммолога и гинеколога.
Как мы уже упоминали выше, фактором риска могут являться и вирусы, в том числе онкогенные типы вируса ВПЧ, которые приводят к раку половых органов и раку полости рта. Некоторые неканцерогенные вирусы могут также являться факторами риска.
Например, вирусы гепатита B и C: они не вызывают напрямую рак печени, но приводят к хроническому воспалительному заболеванию печени – гепатиту, и через 15 лет у пациента с хроническим гепатитом B и C может развиться гепатоцеллюлярный рак.
Когда стоит проконсультироваться с врачом?
Если есть факторы риска, или человек чувствует беспокойство, лучше проконсультироваться с врачом-онкологом. Чего точно не стоит делать – назначать обследования самому себе.
Вы можете получить массу ложноположительных и ложноотрицательных результатов, которые усложнят Вашу жизнь и могут привести к стрессу, ненужным диагностическим процедурам и вмешательствам.
Конечно, если вдруг появились тревожные симптомы, то проконсультироваться с онкологом нужно обязательно, независимо от рисков.
На консультации мы задаем очень много вопросов, нас интересует все: образ жизни, стаж курения, употребление алкоголя, частота стрессов, характер питания, аппетит, индекс массы тела, наследственность, условия работы, как пациент спит ночью и др.
Если это женщина, важен гормональный статус, репродуктивный анамнез: во сколько лет появился первый ребенок, сколько было родов, кормила ли женщина грудью и т.д.
Пациенту может показаться, что эти вопросы не имеют отношения к его проблеме, но для нас они важны, они позволяют составить индивидуальный портрет человека, оценить риски развития у него тех или иных онкологических заболеваний и назначить именно тот комплекс обследований, который ему необходим.
Персонализированный онкологический чек-ап в Европейском медицинском центре.

Comments
(0 Comments)