Как правильно делать забор крови из вены: правила инъекции
Объективная оценка состояния пациента, основанная на данных лабораторных исследований, дает более точные результаты, чем субъективные данные, полученные от больного.
Результаты лабораторных тестов позволяют не только своевременно поставить точный диагноз, но и оценить качество проводимой терапии.
Именно поэтому медицинскому персоналу необходимо обеспечить высокую степень достоверности результатов.
На степень достоверности могут повлиять несколько факторов:
- предварительная подготовка человека к забору крови;
- время суток, в которое проводилось взятие материала для лабораторного исследования;
- инструменты, использовавшиеся для взятия проб и техника получения материала;
- соблюдение алгоритма взятия проб.
Основная причина появления погрешностей в результатах лабораторных тестов ˗ несоблюдение стандартов преаналитического этапа работы с венозной кровью из-за плохого владения методикой взятия биоматериала с помощью вакуумных систем.
Почему важно использовать вакуумные системы
Лабораторная диагностика проводится в три этапа:
- Преаналитичекий.
- Аналитический.
- Постаналитический.
Продолжительность этапов и степень их влияния на достоверность данных различна.
Самым продолжительным является первый этап, занимающий две трети срока любого исследования. Ошибки, совершенные на преаналитической стадии, приводят не только к увеличению времени, потраченного на постановку диагноза, но и лишней трате средств бюджета из-за назначения повторной процедуры. Они сказываются на всем процессе корректной постановки диагноза и оценки терапии.
Степень достоверности полученных данных зависит от огромного количества переменных:
- личностных особенностей человека (пола, возраста, расы и т.п.);
- особенностей пищевого поведения перед сдачей лабораторного материала (голодания, злоупотребления определенным видом пищи и т.п.);
- интенсивности физических и эмоциональных нагрузок;
- естественных изменений гормонального фона (фазы менструального цикла, беременности, менопаузы и т.п.);
- погодных и климатических условий;
- лекарственных средств, принимаемых человеком;
- положения пациента в момент взятия материала.
Кроме перечисленного, точность и правильность результатов зависит от техники взятия крови из вены, используемых для этого инструментов, условий транспортировки и хранения набранного материала.
При заборе крови из вены с помощью игл или шприцев невозможно стандартизировать саму технологию взятия материала.
Использование игл для взятия венозной крови может привести к попаданию набранного материала и возбудителей гемоконтактных инфекций на руки медперсонала. Это создает опасность дальнейшего переноса возбудителей на других больных.
Забор биоматериала шприцем практически исключает такую возможность, но при переносе его из шприца в пробирку возможен гемолиз эритроцитов, вызванный механическим воздействием.
Забор венозной крови шприцем не исключает контакта медперсонала с кровью пациента, потому небезопасен
Таким образом, оптимальным инструментом для взятия венозной крови стали вакуумные системы.
Принцип действия и строение вакуумной системы
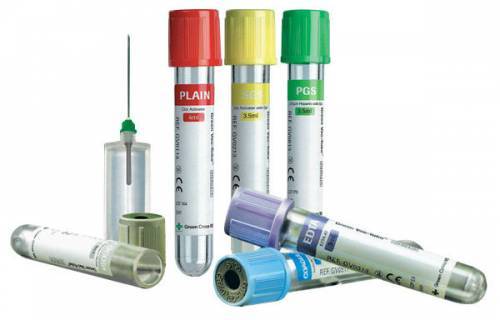
Системы с отрицательным давлением состоят из:
- иглы для внутривенной инъекции;
- переходника, крепящего иглу на пробирке;
- пробирки, наполненной консервантом, в которой создано отрицательное давление.

Схематичное строение вакуумной системы для забора венозной крови
Точно рассчитанное на этапе производства давление обеспечивает оптимальное соотношение количества крови к реагенту.
Преимущества использования систем с отрицательным давлением
Все достоинства систем с отрицательным давлением связаны с их конструкцией. Их использование позволяет:
Еще статья:
Последствия попадания воздуха в вену
- полностью исключить контакт медицинского персонала во время забора материала с кровью пациента;
- стандартизировать процесс забора крови и подготовки проб, создать простой алгоритм действий;
- снизить количество операций, затраченных на подготовку образца к исследованию в лаборатории;
- первичные пробирки, включенные в состав систем с отрицательным давлением, могут использоваться напрямую во многих автоматических анализаторах. Это экономит средства на приобретении вторичных пластиковых пробирок и время на перенос в них образцов;
- сделать транспортировку и центрифугирование биоматералов более безопасными, так как пробирки герметичны, изготовлены из небьющихся материалов;
- облегчить идентификацию и маркировку проб по видам исследований, благодаря цветной кодировке крышек систем с отрицательным давлением;
- сократить материальные затраты лаборатории на покупку и обработку дополнительных вторичных пробирок;
- упростить методику обучения персонала;
- снизить профессиональный риск инфицирования;
- уменьшить время, затраченное на взятие венозной крови способом, рассматриваемым в статье.
Разноцветные, изготовленные из высокопрочных современных материалов пробирки обеспечивают безопасность работы медперсонала с кровью
Последовательность получения венозной крови с помощью вакуумных систем
Процесс забора венозной крови состоит из трех стадий:
- подготовка к процедуре;
- выполнение забора;
- окончание взятия материала.
На стадии подготовки в процедуре взятия биоматериала из вены медицинскому персоналу необходимо:
- Обработать руки, пользуясь схемой, предусмотренной ВОЗ.
- При работе с кровью каждый человек рассматривается как потенциальный носитель гемоконтактной инфекции. Поэтому перед началом процедуры забора крови необходимо переодеться в защитную одежду.
- Оформить в регистрационном журнале направление на анализ крови. Это нужно для маркировки инструментов и заполнения документов, имеющих отношение к одному человеку. В направлении указываются паспортные данные пациента, дата и время взятия крови, регистрационные данные анализа в лаборатории, данные врача, назначившего анализ.
- Сравнить информацию в направлении с данными конкретного пациента.
- Проверить, дал ли пациент информированное согласие на проведение процедуры, подробно разъяснить ему цель и последовательность ее выполнения.
- Уточнить соблюдение больным правил ограничений в еде, принятых перед сдачей анализов.
- Удобно устроить пациента.
- Подготовить рабочее место: расположить все приспособления, необходимые для взятия крови, предварительно убедившись в целостности и пригодности к использованию (сохранность печатей стерильности, срок годности и т.п.). Выбрать пробирки с нужной цветовой маркировкой необходимого объема. Взять иглу подходящего размера.
- Надеть маску, защитные очки, резиновые перчатки.
Правильное расположение пациента – один из немаловажных принципов верной процедуры забора крови
После выполнения всех действий первого этапа можно переходить к забору крови.
Алгоритм забора биоматериала вакуумной системой
Второй этап процедуры выполняется пошагово:
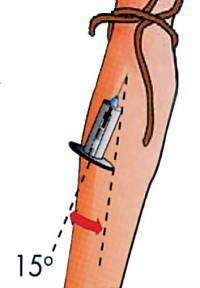
Правильное расположение иглы при проведении забора венозной крови
- Осмотреть предполагаемые места венепункции, выбрать точку для проведения процедуры, пропальпировать вену. Чаще всего используют локтевые вены, но при необходимости кровь можно брать из вен запястья, тыльной стороны кисти, над большим пальцем руки и т.д.
- Зафиксировать жгут на 10 сантиметров выше места венепункции. При наложении жгута женщинам нельзя использовать руку на стороне мастэктомии. Длительное сдавливание тканей и сосудов (более двух минут) может привести к сдвигам в показателях коагулограммы и концентрации некоторых веществ.
- Взять иглу и снять с нее защитный колпачок.
- Соединить иглу с держателем.
- Попросить больного сжать ладонь в кулак. Нельзя делать резкие движения, это может привести к сдвигам в показателях крови. Если вена видна плохо, можно приложить к руке теплую салфетку, или помассировать руку от кисти к локтю. При отсутствии пригодных к венепункции сосудов на одной руке надо проверить другую.
- Обработать место пункции дезинфицирующим средством круговыми движениями от центра к краю.
- Дождаться, когда антисептик испарится, или убрать его излишки стерильной сухой салфеткой.
- Снять с вакуумной системы защитный цветной колпачок.
- Зафиксировать вену, обхватив предплечье. Большой палец расположить на 3˗5 сантиметров ниже места укола. Натянуть кожу.
- Под углом 15° ввести иглу с держателем в вену. При правильном введении в индикаторной камере держателя появится кровь.
- Зафиксировать пробирку в держателе крышкой вверх. Под действием отрицательного давления кровь начнет течь в пробирку.
- Как только в пробирку стала набираться кровь, ослабить жгут или снять.
- Сказать пациенту, чтобы он расслабил руку и разжал кулак.
- Когда поступление крови в пробирку прекратится, вынуть ее из держателя.
- Перемешать биоматериал с консервантом. Не встряхивать! Пробирку можно только плавно переворачивать.
- В том случае, если у пациента берут несколько проб, держатель с иглой оставляют в вене и повторяют последовательно действия пунктов 11-15.
Вакуумная система для забора позволяет набрать несколько пробирок материала, не извлекая иглу
После выполнения всех вышеперечисленных действий можно приступать к заключительной стадии забора крови.
Стадия окончания процедуры На заключительном этапе взятия биоматериала из вены медицинскому персоналу необходимо:
- Закрыть место венепункции сухой стерильной салфеткой.
- Вынуть иглу из вены, закрыть защитным колпачком, поместить в емкость для отходов.
- Наложить фиксирующую повязку.
- Спросить пациента о самочувствии. Оказать помощь при необходимости.
- Провести маркировку проб, подписать каждую пробирку.
- Поместить пробы в контейнеры для транспортировки и отправить в лабораторию.
Возможные ошибки при использовании вакуумных систем
При использовании для взятия венозной крови вакуумных систем возможно столкнуться со следующими проблемами.
Кровь не поступает в пробирку после ее соединения с держателем. Причин может быть несколько:
- игла не попала в вену. В этом случае, не вынимая полностью иглу из-под кожи, надо изменить ее положение;
- кончик иглы уперся в стенку вены. Надо осторожно скорректировать положение иглы;
- вена проткнута насквозь. Тоже необходимо скорректировать положение иглы.
Во всех перечисленных случаях можно не отсоединять пробирку от держателя, если не нужно вынуть иглу из˗под кожи.
В пробирку поступила кровь в меньшем количестве, чем необходимо. Причины этого: вена спалась из˗за низкого давления, в пробирку попал воздух. В первом случае надо отсоединить пробирку от держателя и выждать некоторое время, за которое вена опять наполнится. Во втором – систему надо заменить и выполнить всю процедуру сначала.
Соблюдение последовательности действий алгоритма взятия биоматериала вакуумными системами позволяет повысить качество лабораторных анализов и оптимизировать работу персонала.
Забор крови из вены: алгоритм, подготовка, особенности
С помощью венозного анализа крови врач может получить достоверную информацию о внутренних проблемах организма. Самыми распространенными «венозными» анализами являются общий и биохимический. Но каким образом происходит забор крови из вены? И как стоит подготовиться к подобному процессу? С этими и другими вопросами будем разбираться в данном материале.
Читайте также: Гашишная наркомания: этапы привыкания, последствия употребления и методы лечения
Почему берут кровь из вены?
Ранее для получения биоматериала в основном использовалась капиллярная кровь (из пальца), которая отличается по своему составу от венозной. Но в настоящее время во многих лабораториях применяют лишь венозную кровь (при любых анализах) по ряду причин, а именно:
- Возможность получения полной информации об общем состоянии здоровья пациента.
- Помогает в назначении точного метода обследования для выявления диагноза.
- Позволяет скорректировать терапию конкретной патологии.
- Предоставляет информацию о функционировании отдельных органов.
- Помогает выявить стадию развития конкретного заболевания.
Подготовка к анализу
Перед забором крови стоит выполнить ряд общих требований (подходят для разных анализов), а именно:
- Последний прием пищи – за 10 часов до процедуры.
- Запрещено употреблять алкоголь, а также тяжелую, вредную пищу за 2 дня до анализов.
- Нельзя курить за 3 часа до процедуры.
- Стоит исключить стресс и физнагрузки (за 2 дня).
- За 1 день до анализа запрещены тепловые процедуры, а также физиотерапевтические мероприятия.
- Нужно отказаться от приема медикаментов (за 3-5 дней).
- В день анализа нельзя чистить зубы и использовать жевательную резинку (анализ на глюкозу).
- За 20 минут до процедуры стоит успокоиться и спокойно посидеть.
- В утренние часы перед исследованием крови разрешено пить только обычную воду.

Алгоритм действий
При выполнении венозного забора крови стоит соблюдать четкий алгоритм действий, а именно:
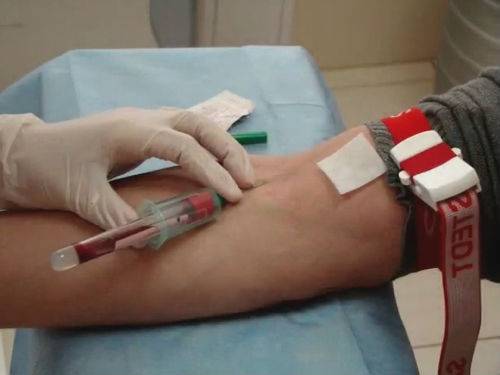
- Медработник подготавливает емкость для образца крови.
- Пациент принимает положение сидя или лежа (при головокружениях).
- Клиент протягивает прямую руку сотруднику клиники, при этом ладонь должна быть направлена вверх. Под локоть стоит поместить специальный валик или подушку.
- Медсестра накладывает на предплечье резиновый жгут, при этом пульс на вене должен прощупываться.
- Медработник обрабатывает будущее место прокола медицинским спиртом. В этот момент пациент должен поработать рукой, чтобы наполнить вены кровью.
Хотите узнать об особенностях забора крови из пальца? Тогда читайте нашу статью Особенности анализа крови из пальца.
- Под острым углом медсестра производит прокол с помощью подготовленного шприца. При этом игла должна быть расположена срезом вниз.
- Медсестра должна потянуть поршень шприца вверх, пока внутри канюли не появится кровь. В среднем требуется не более 5 мл крови.
- Образец крови переливается в подготовленную пробирку, игла сбрасывается в мусор, а шприц помещается в дезинфицирующую емкость. Кроме того, все многоразовые приборы стоит промыть, просушить, стерилизовать и убрать в специальное место хранения.
- После изъятия иглы из вены на руку пациента стоит наложить ватный диск, обработанный спиртом. Затем пациент должен согнуть руку примерно на 5 минут, чтобы не образовались гематомы.
Стоимость процедуры
Стоимость анализа напрямую зависит от вида исследования крови. Так, средняя цена общего анализа крови (в частных клиниках) будет составлять 400-600 рублей, а расширенное клиническое исследование — 1000 рублей. В государственной лаборатории подобная услуга будет бесплатной.
Как взять кровь из вены у детей?
Алгоритм забора крови среди детей не отличается от аналогичной процедуры среди взрослых пациентов. Но в данном случае стоит учитывать следующие факторы:
- Дети боятся уколов и анализов, поэтому родители должны отвлекать ребенка с помощью разнообразных развлечений.
- Забор крови может производиться из вены локтевого сгиба, головы, предплечья либо тыльной стороны ладони.
- Перед анализом ребенок должен попить немного воды, чтобы снизить вязкость крови.
- Желательно, чтобы родитель присутствовал при анализах, чтобы отвлекать малыша от неприятных ощущений.
- За 20 минут до процедуры ребенок должен находиться в спокойном состоянии.
- Для обезболивания процедуры можно применять специальные анестезирующие кремы. Врачи рекомендуют такие средства, как Эмла, Меновазин.
Важно! После такого сложного и неприятного исследования крови стоит подарить ребенку приятные эмоции, например, похвалить, купить игру, включить любимый мультфильм.
Вакуумная система
Многие современные медицинские центры используют вакуумный метод. Такой способ забора крови имеет ряд преимуществ, например:
- Простота — пробирки имеют цветовую кодировку для различных видов анализа. Кроме того, пробирки изготовлены из небьющихся материалов.
- Безопасность — исключен контакт медработника с биоматериалом.
- Экономия средств — для процедуры требуется меньше инструментария.
- Быстрота – снижается количество операций, при этом упрощается метод обучения медперсонала.
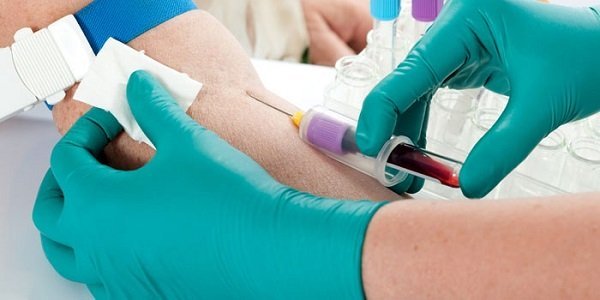
- Подготовка – медработник должен: оформить направление пациента; усадить клиента; обработать руки специальным раствором; надеть спецодежду (халат, очки, маска, перчатки); взять иглу.
- Непосредственный анализ – практически совпадает со стандартной процедурой. Основное различие состоит в процессе прокола вены. Так, после обработки руки дезинфицирующим средством медработник должен зафиксировать вену и обхватить предплечье. При этом большой палец стоит расположить на 5 см ниже места прокола. Затем медсестра натягивает кожу и производит прокол (под углом 15 градусов). Если игла была введена правильно, то в индикаторной камере сразу появится кровь.
- Окончание процедуры – медработник должен: достать, закрыть и ликвидировать иглу; закрыть место прокола с помощью стерильной салфетки; наложить пациенту повязку; поместить пробу в подготовленный контейнер, который в дальнейшем стоит направить в лабораторию.
Хотите подробнее узнать, как производится забор крови вакуумным методом? Тогда смотрите следующее видео:
Гематомы после забора крови
Гематома может появиться на месте прокола, если под кожу попала кровь. Чаще всего подобное уплотнение проходит через 5-7 дней. Но не всегда все проходит гладко. Так, покраснение кожи, повышение температуры, образование отека может свидетельствовать об инфекционном заражении, при котором стоит незамедлительно посетить врача.
Но почему могут развиваться гематомы? Стоит выделить несколько причин:
- Непрофессионализм медработника.
- Наличие патологий, которые влияют на свертываемость крови.
- Анатомические особенности, например, слишком близкое расположение сосудов к поверхности кожи.
- Использование некачественной иглы.
- После прокола пациент мало продержал руку в согнутом состоянии.
- Троксевазин (мазь) — помогает бороться с отеками.
- Лиотон гель – подходит для борьбы с синяками.
- Гепариновая мазь — восстанавливает микроциркуляцию в области прокола.
- Бодяга — способствует быстрому заживлению раны.
- Дарсонваль — после нанесения исчезают кровоподтеки.
- Капустный лист с медом – стоит прикладывать 5-7 раз в течение 3 дней.
- Витамин С – нужно употреблять аскорбиновую кислоту (3 таблетки в день).
- Лед, завернутый в пакет и полотенце – необходимо прикладывать к гематоме 5-6 раз в день на 20 минут.

(3
Базисные сведения о внутривенной инъекции
В лечебном процессе практическая медицина не обходится без лекарственных средств, которые попадают в организм несколькими способами. Внутривенная инъекция оказывает сверхценную помощь в случаях, когда возникло неотложное состояние.
При этом лекарственные средства доставляются в кровь сразу с рецептурной точностью дозировки, а желаемая концентрация в крови сохранится долгое время благодаря повторным инъекциям.
Введение в вену лечащих средств принесет пользу тогда, когда глотать это лекарство нельзя или нормы выполнения препарата предусматривали его поступление внутрь через кровь.
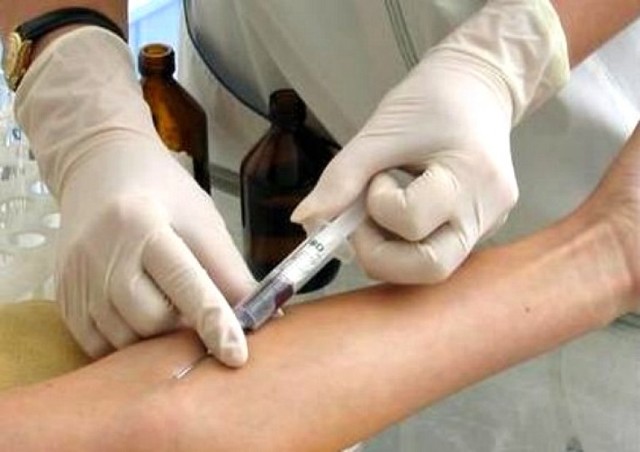
Как колоть уколы внутривенно?
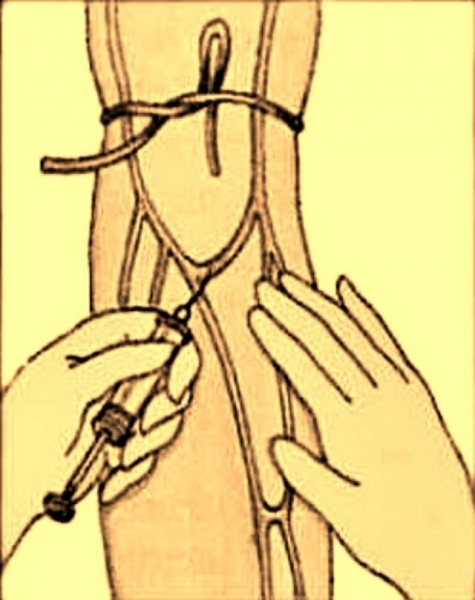
Проведение внутривенной инъекции предписывается в зонах, насыщенные набухшими венами: на предплечье, в локтевой ямке и на кисти. Алгоритм постановки укола включает такие действия:
- обнаружение наполненной вены,
- ввод иглы путем прокола в вену,
- перегибание в локтевом суставе руки персоны для остановки крови из места прокола.
Расширенный алгоритм проведения инъекции выполняется в одиннадцать шагов:
- Приготовить пациента к уколу — усадить на стул или на кушетку.
- Локтевой сгиб руки перед уколом в вену уложить на плотный валик.
- Набрать лекарство в шприц.
- Закрепить повыше локтя венозный жгут для получения притока крови к венам.
- Попросить пациента поработать кулаком в момент нащупывания наполненной кровью вены.
- Лекарственные средства введутся в намеченное место.
- Продезинфицировать спиртом два раза место укола.
- Вводится игла (срезом вверх), жгут развязывается, кулак разжимается.
- Лекарственный препарат вводится медленно, пара десятых долей мл остается в шприце.
- Игла извлекается из вены, на место укола накладывается ватный тампон, рука сгибается.
- В согнутом положении рекомендуется держать руку пять минут (не образуется синяк).
Важно! Предохранить пациента от попадания инфекции в кровь возможно при соблюдении санитарной гигиены: одноразовые перчатки у медсестры, обеспечиваемая заводскими условиями упаковки стерильность иглы и вводимого препарата. По окончанию процедуры место укола закрывается ватным тампоном со спиртом.
Проведение забора крови из вены и любое введение в вену лекарственных средств выполняются обученным медицинским персоналом.
Манипуляции, правила и детали внутривенной инъекции от начала до конца демонстрирует видео
Техника исполнения внутривенного укола
Продолжительность введения медикаментозных средств в вену длится десять минут. Техника инъекций позволяет опытной медсестре делать укол в вену безболезненно и так быстро, что не успеешь испугаться. Обычно лекарственный препарат вводится в вену на участке локтевого сгиба.
Если не получается найти наполненные кровью вены на этом участке, тогда для укола берут другие вены, находящиеся на тыльной стороне кисти. Лекарство не вводится в вены на ногах по той причине, увеличивается угроза образования тромба.
Алгоритм правильного выполнения укола содержит такой порядок действий:
- Шприц берется правой рукой, канюля иглы придерживается указательным пальцем.
- Цилиндр шприца сжимается другими пальцами руки.
- Вновь пальпируется вена, место будущего укола обрабатывается новым тампоном, левая рука фиксирует кожу.
- Пациент сжимает кулак.
- Рука держит шприц почти параллельно (под углом в 15 градусов) месту укола, игла — срезом вверх.
- Делается прокол, игла проходит на одну треть между кожей и веной, далее проколоть стенку вены, это действие контролируется ощущением «провала».
- Слегка протянуть поршень шприц, появится в цилиндре кровь, что доказывает присутствие иглы в вене.
- Снимается жгут, кулак расслабляется
- Повторная проверка иглы в вене.
- Медленный ввод лекарства, часть препарата остается в цилиндре — не вводится.
- Шприц извлекается, накладывается ватный тампон со спиртом, руку согнуть.
- В согнутом положении подержать руку 5 минут, не возникнет синяк.
Читайте также: Простатилен свечи: инструкция по применению и дозировка, доступные аналоги
Что представляет собой внутривенная инфузия
Укол внутривенно себе
Совет. «Очень важно в жизни, когда ты можешь помочь сам себе в сложной ситуации. Никто не дает страховки, что тебе не потребуется ставить укол в вену самому. Однозначно потенциальное утешение в них — твои силы, твои навыки и твоя уверенность».

Внутривенный укол в домашних условиях внушает такой страх, но в действительности с ним легко справляются, если нет иного выхода. Разборчивый алгоритм введения лекарства и правила прописаны в инструкции к нему. Внутривенный укол представляет помощь организму, зависящую от скорости введения целительных средств.
Введение струйно средств запрещается, если эти лекарства надо капать. Не разрешается ставить чрезмерно высокую скорость капания лекарства, которое капается. Обязательно внимательно рекомендуется читать инструкцию. В начале самостоятельных манипуляций с внутривенными уколами посмотреть, как это делает медсестра.
Алгоритм составных частей для внутривенной инъекции:
- Ампула с лекарством.
- Одноразовый шприц в упаковке.
- Игла в упаковке.
- Ватка, смоченная спиртом.
Правила и алгоритм подготовки к уколу:
- Вымыть руки.
- Упаковка со шприцом открывается со стороны поршня.
- В вертикальном положении ампула с лекарственным веществом встряхивается.
- Делается надпил в узком месте ампулы пилочкой, лежащей в каждой упаковке лекарств.
- Смоченной спиртом ваткой протирается ампула и отламывается ее кончик.
- На шприц надевается игла.
- Иглу со шприцем, перевернутым дном к верху, помещают в ампулу.
- Лекарство из ампулы попадает в шприц при небольшом передвижении поршня в вашу сторону.
- Игла извлекается из ампулы и на нее надевается колпачок.
- Для удаления маленьких воздушных пузырьков следует в шприц набрать немножко воздуха и ногтем постучать, образуется один большой пузырь воздуха, легко выдавливаемый поршнем.
Просты и удобные иглы с индикатором попадания в вену для уколов. Такого типа иглы практикуются в адаптерах для забора крови при применении вакуумных пробирок. При прокалывании вены в пластиковый сегмент поступает кровь, это хорошо видно.
Алгоритм укола себе включает подготовку к уколу и введение целебных средств. Перед уколом руку перетянуть жгутом выше локтевого сгиба.Чтобы обеспечить доступ к вене под локоть подсунуть свернутое полотенце, тогда рука в локтевом изгибе выпрямится. Медленно происходит набухание вены.
Для ускорения этого явления требуется поработать кулаком и прижать пальцы к ладони. Другой рукой рекомендуется слегка похлопать по венам, которые подходят для инъекции. В этом случае они обозначаются четче. Поэтому выбор останавливается на относительно длинном и распухшем участке вены, потому, что в него легче ввести иглу.
Не пренебрегать стерильностью — протереть спиртом этот участок руки.
Календарь прививок: полиомиелит.
Чем для дилетанта отличается укол в вену от внутримышечного или подкожного? Ставится он в два этапа. На первом — делается прокол кожи, на втором — вены.
Натренированные медсестры совмещают эти этапы в один шаг. Но новички сначала прокалывают кожу, потом отыскивают иглой вену и протыкают ее. Выполнение укола проводится расположенной срезом вверх иглой.
После прокола вены жгут снимается, кулак разжимается.
Переливание крови из вены в ягодицу
Лечение собственной кровью – распространенный метод, активно использующийся в терапии, онкологии, гематологии и косметологии. Чаще применяется классическая аутогемотерапия. Схемы лечения индивидуальны и зависят от общего состояния человека, иммунитета, целей, которые нужно достичь методом переливания.
Что такое аутогемотерапия
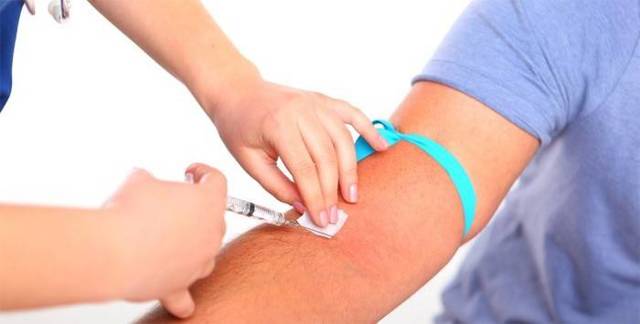
Название сложное, но процедура очень простая: у пациента берется собственная венозная кровь и вводится внутримышечно в ягодицу.
При классическом методе она не подвергается каким-либо воздействиям, однако специалисты могут практиковать разные технологии: к примеру, встряхивать или смешивать с гомеопатическими препаратами, обрабатывать кровь лазером.
Цель переливания крови из вены в ягодицу – усиление защитных сил организма для борьбы с болезнями и несовершенствами кожи, стимуляция метаболизма.
Метод доступен, стоит недорого, потому что для его проведения нужен лишь стерильный шприц. Обязательно присутствие квалифицированного специалиста, который не раз проводил процедуру.
Если пациенту становится хуже, стоит немедленно прекратить лечение. Наилучшие результаты достигаются тогда, когда выполняется аутогемотерапия с озоном.
Кровь, обогащенная активным кислородом, обладает лечебным действием.
Показания к переливанию крови из вены в ягодицу
Процедура рекомендована для:
- активации защитных и реабилитационных процессов организма;
- устранения гнойно-воспалительных процессов;
- лечения фурункулеза;
- ускорения заживления ран после операций, травм;
- повышения физической работоспособности;
- лечения анемии, пневмонии, инфекционных артритов, трофических язв;
- улучшения обмена веществ;
- выведения из организма токсинов, шлаков;
- улучшения микроциркуляции крови.
Аутогемотерапия эффективно используется для лечения гинекологических заболеваний. Кровь, введенная внутримышечно, помогает излечить генитальный герпес, устранить хронические воспалительные процессы, избавиться от папиллом, кондилом. Кроме этого процедура оказывает положительное влияние при бесплодии, спаечных процессах в матке, климактерическом синдроме.
Схема проведения аутогемотерапии
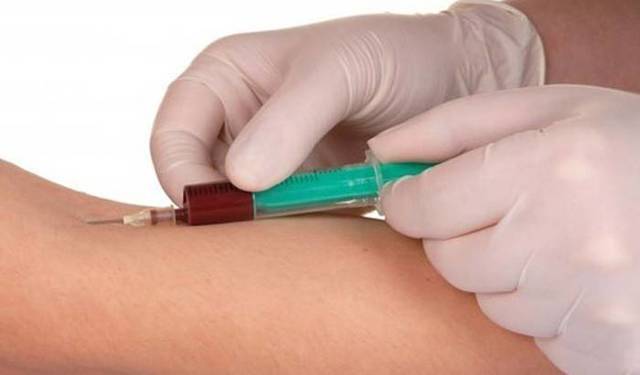
При классическом варианте лечения из вены берут кровь (объем от 5 до 25 мл) и сразу вводят в ягодичную мышцу. Если упустить момент, появятся сгустки, которые уже нельзя использовать. 1-2 дня – перерыв между процедурами. Как правило, результат достигается после 8-12 инъекций.
Недопустимо введение крови больше указанных объемов, это может стать причиной воспалительных реакций, озноба, мышечной боли. Кроме классического варианта существуют другие – ступенчатый, с озоном, использование крови, подвергнутой различным химическим воздействиям, обработке лазером.
С озоном
Этот метод более современный, превосходящий по эффективности классический. В среднем для лечения требуется не более 5-7 процедур. Курс – 1-2 раза в неделю. Перед использованием кровь смешивается с озоном в определенной концентрации. Специалистами используются:
- Малая аутогемотерапия. В шприц, в котором содержится озонокислородную смесь, набирают около 10 мл крови из вены и вводят пациенту.
- Большая аутогемотерапия. В стерильной емкости размешивают от 100 до 300 мл смеси и примерно 100-150 мл крови. После перемешивания используют по назначению.
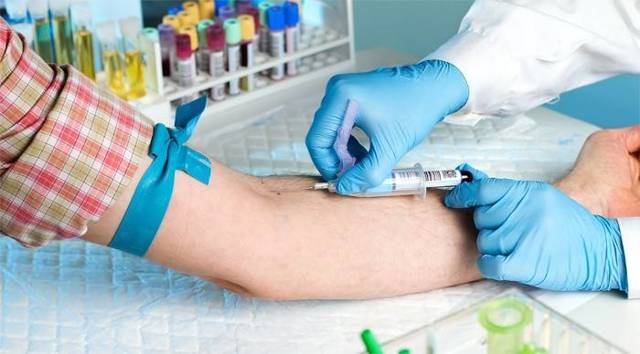
Ступенчатой
Ступенчатая аутогемотерапия подразумевает введение малого количества крови – около 0,1-0,2 мл. Предварительно ее смешивают с несколькими гомеопатическими препаратами.
Как правило, процедура занимает 4 этапа. Для инъекций можно использовать один шприц, главное, чтобы после каждого укола в нем оставалось незначительное количество крови.
С 2 по 4 этапы содержимое интенсивно встряхивается и вводится пациенту.
Препараты для ступенчатой аутогемотерапии для каждого человека подбираются индивидуально.
Иногда хватает использования комплексных средств с содержанием нозодов, чуть реже назначают ампульные гомеопатические монопрепараты, симптоматические лекарства.
Ступенчатая аутогемотерапия зарекомендовала себя как проверенный способ избавления от вирусных инфекций, артрозов, хронических экземам, мигрени, токсического поражения печени.
Противопоказания
Аутогемотерапию не следует проводить при наличии онкологических, осложненных хронических заболеваний, во время беременности, лактации. Процедура не рекомендована, если у пациента наблюдаются психозы, тяжелая аритмия, острый инфаркт миокарда. Мнение о том, можно ли проводить аутогемотерапию, даст врач после предварительного осмотра, изучения результатов анализа.
Цена процедуры
В Москве и Московской области аутогемотерапию практикуют многие клиники, поскольку для ее проведения не требуется специальное оборудование. Если говорить о классическом методе, 1 инъекция обходится в сумму 600-1000 рублей.
Чуть дороже стоит аутогемотерапия с озоном – цены варьируются в пределах 900-1000 рублей.
Намного выше стоимость ступенчатой с использованием гомеопатических препаратов – все зависит от того, какие препараты будут использоваться для введения в ягодицу: пациенту придется потратить от 1300 до 1900 рублей за одну инъекцию.
Видео: как правильно делать малую аутогемотерапию
Отзывы
Александра, 34 годаПереливание крови из вены в ягодицу мне делали по медицинским показаниям – долгое время не заживали фурункулы. Кроме этого на лице иногда выскакивали прыщи, которые сильно болели и мешали жить. Польза от процедуры огромная! Сходила всего на 5 процедур, а результат налицо – чистая, здоровая кожа без воспалений и покраснений.Вера, 24 годаПодруга, работающая врачом в частной клинике, уговорила меня попробовать аутогемотерапию. Долго не могла решиться, потому что боюсь вида крови, и очень пугают внутримышечные инъекции. Когда все же сделала, поняла, что этот метод – один из безболезненных и эффективных. После него у меня пропали воспалительные процессы и исчезли папилломы.Кира, 29 летНа протяжении 4 лет безуспешно лечилась от бесплодия: ходила по врачам, обращалась к бабкам и один раз делала заговор. Хотите узнать, что помогло? Аутогемотерапия! Ранее никогда не слышала об этом методе, прочитала о нем на форумах. Советую процедуру всем девочкам, у которых подобная проблема!Внимание!Иформация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Читайте также: Нужны ли антибиотики при боли в горле и температуре
Внутривенная инъекция: суть и техника проставления укола
В повседневной медицинской практике широко используется такая распространенная, рутинная процедура, как внутривенная инъекция. Применяется внутривенный укол с целями извлечения крови или введения в нее разных веществ.
Неоценимую помощь внутривенные инъекционные манипуляции оказывают в ситуациях, когда у пациента возникло состояние, требующее срочного медицинского вмешательства. Главное достоинство – моментальное попадание и воздействие лекарства на органы-мишени.
Что такое внутривенная инъекция
Зачем делаются такого вида уколы и какие есть противопоказания
Укол внутривенно выполняется, когда требуется:
- влить лекарственные среды;
- переливание крови либо кровезаменителей;
- сделать забор крови для исследования, выполнить кровопускание.
- Абсолютные ограничения для процедуры отсутствуют, особенно когда вливание медикамента в кровоток является жизненно важным.
- Относительные противопоказания к выполнению венопункции:
- травматизация эпидермиса на участке вкола;
- воспаление вены;
- атрофия мышц;
- психическая возбудимость пациента, из-за которой процедура может быть небезопасна.
В какие вены делают внутривенные инъекции
Вены для инъекционных процедур должны соответствовать следующим параметрам:
- отчетливо визуализироваться;
- явно проступать над кожным покровом;
- быть малосмещаемыми;
- иметь крепкую оболочку.
Для внутривенных уколов можно выбрать любую вену, но более доступна и удобна та, что находится в сгибе локтя. Она прекрасно просматривается, прощупывается, потому в нее несложно проникнуть иглой.
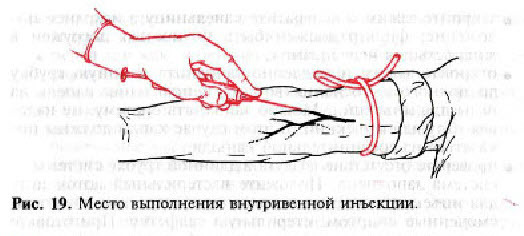
- Кровеносные каналы ног из-за риска развития тромботических процессов выбирают только при недоступности остальных вен.
- Изредка для внутривенных манипуляций выбирают подкожные кровеносные сосуды, находящиеся в предплечевой зоне либо тыльной стороне ладони.
- Грудным детям венопункцию выполняют в подкожные сосуды волосистой части головы.
Что нужно для проведения внутривенной инъекции
Перед тем, как поставить укол в вену, следует подготовить набор, включающий:
- шприц разовый;
- медицинские перчатки;
- флакон с предписанным лечебным составом;
- пинцет;
- вата в комочках шарообразной формы;
- салфеточные изделия;
- эластичная повязка для вен;
- спирт, лоток для инструментария;
- дезраствор.
Все расходные материалы для венопункции должны отвечать требованиям стерильности.
Техника выполнения внутривенных инъекций
Внутривенную инъекцию проделать намного труднее по сравнению в другими видами уколов. Манипуляцию лучше доверить медработнику, который знает, как правильно делать венопункцию.
Техника выполнения процедуры внутривенных инъекций заключается в следующем:
- Старательно выполнить гигиену рук хозмылом, водопроводной водой комфортной температуры; не просушивая, чтобы соблюсти относительную стерильность, тщательно протереть их спиртом.
- Натянуть перчатки.
- Помочь пациенту занять сидячее/лежачее положение.
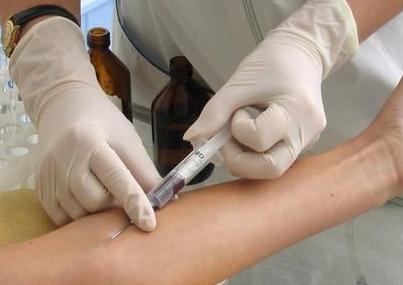
- Повязать жгут над местом венопункции.
- Прощупать вену.
- Протереть руки антисептическим средством 2 раза.
- Очистить эпидермис в зоне укола салфеточным изделием: широко одной салфеткой (10 см2), точечно – участок вкола другой салфеткой (4 см2).
- Взять шприц в правую кисть, убрать футляр с инъекционного стержня. Вытеснить из инструмента все воздушные пузырьки. Держать инструмент вертикально, удерживая канюлю иглы вторым пальцем правой кисти;
- Зафиксировать венозный сосуд большим пальцем левой кисти. При постановке укола ввести иглу в кожу, погрузить в вену на треть глубины стержня, параллельно сосуду (угол погружения 150).
- Левой рукой вытягивать поршневое устройство назад. Присутствие крови в канюле шприца говорит о том, что игла проникла в венозное русло.
- Расстегнуть давящую повязку.
- Вытянуть поршень назад.
- Влить лекарство плавно, давя на поршневое устройство большим пальцем левой кисти (смотреть за самочувствием больного).
- Средство вводить не полностью, оставляя незначительный объем в инструменте.
- Левой рукой прижать тампон к участку прокола и скорым действием вытащить инъекционный стержень вместе со шприцем. Извлечь иглу необходимо под тем же углом, подкаким она была введена.
- Предложить пациенту выдержать проспиртованный шарик до полной приостановки крови.
Иногда посетить медучреждение нет возможности и тогда пациенту требуется поставить капельницу или укол в вену в домашних условиях. Больной начинает думать о том, а могу ли я сам обнаружить вены и попасть иглой в венозный сосуд.
Важно понимать, что внутривенные процедуры имеют свои особенности и грубые нарушения могут повлечь тяжкие осложнения. Поэтому делать самим такого рода процедуры нежелательно.
Какие осложнения могут возникнуть после внутривенной инъекции
После внутривенных уколов могут возникнуть осложнения. Причинами являются неверно сделанный укол, нарушение гигиенических стандартов во время мероприятия, побочное действие вещества.
Довольно распространенной особенностью анатомии венозных сосудов является их хрупкость. Внешне, и при пальпаторном исследовании, хрупкие сосуды не отличить от нормальных.
Пунктирование их, в основном, не представляет трудностей, но в зоне вкола образуется синяк.
Причиной служит то, что инъекционный стержень – это травмирующий объект, и в одних ситуациях пункция стенки вены соответствует диаметру иглы, а в других бывает разрыв по ходу сосуда.
Несоблюдение правил фиксации иглы в венозном канале также может повлечь проблемы. Плохо зафиксированная игла причиняет лишнюю травматизацию сосуду. Эти трудности наблюдаются чаще у возрастных людей. При такой патологии внедрение вещества останавливают, прокалывают другую вену и проводят вливание, уделяя внимание закреплению иглы в сосуде. На кровоподтек накладывают повязку.
Распространенным осложнением бывает поступление инфузионного состава под кожный покров. Иглу в суставном углублении стоит фиксировать не меньше, чем в 2-х местах.
Второе, почему жидкость поступает под кожу – прокалывание венозного канала насквозь. Часто это бывает при использовании разовых иголок. В этом случае часть состава внедряется в вену, а остальная часть подкожно.
При неполадках, связанных с нормальным перемещением крови по сосудам, вены спадаются. Прокол такой вены затруднен. В этой ситуации пациенту предлагают усердно поработать кистью руки. Медработник одновременно делает похлопывающие движения по коже. Как правило, этот прием решает проблему спавшейся вены в области пункции.
Существуют жизнеугрожающие серьезные последствия при оплошно поставленной венопункции. К ним относятся масляная и воздушная эмболия.
Масляная эмболия случается при постановке в мышцу лекарственной формы, в составе которой присутствует масло и проникновении стержня в кровоток. Частицы масла, попадая в кровеносный канал, ведут к блокировке артерии и некрозу.
У пациента начинаются приступы нехватки воздуха, кашля, давящее чувство в груди, верхняя часть тела приобретает синюшный оттенок.
Перекрытие сосудов пузырьками воздуха при внутривенной инъекции является также потенциально фатальным осложнением. Симптоматическая картина схожа с масляной эмболией, но проявляется более молниеносно.
Лечение осложнений заключается в устранении закупорки сосудистых просветов. Если препарат некорректно поставлен дома, то пациента экстренно доставляют в медучреждение.
Сестра
Рассмотрим алгоритм забора крови из вены на биохимические и серологические исследования.
Накануне исследования медицинская сестра предупреждает пациента, чтобы то не завтракал, а ужинал не поздно и нетяжело. При этом следует объяснить, что кровь на анализ берется натощак, потому что таким образом получают наиболее достоверный результат.
Забор крови из вены производится утром, в процедурном кабинете либо у постель больного.
Медицинская сестра соответственно одевается, моет и дезинфицирует руки, надевает защитные очки, маску и перчатки. Далее — готовит:
- лотки;
- резиновый жгут;
- стерильные ватные шарики или салфетки;
- шприц объемом 10 или 20 мл либо вакуумные пробирки для забора крови на биохимические и серологические исследования.
Непосредственно алгоритм забора крови из вены состоит из последовательных действий:
- Все данные пациента регистрируются в журнале или компьютере. Емкости для взятия крови и направления маркируются.
- Пациент укладывается либо усаживается в удобном положении с разогнутым локтевым суставом, внутренней поверхностью вверх.
- Под локтевой сустав подкладывается валик или специальная подушка.
- Резиновый жгут накладывается на среднюю треть плеча поверх тканевой салфетки так, чтобы получить венозный застой.
- Пациента просят несколько раз сжать кулак и разжать, повторяя движения до достаточного наполнения вен кровью. Кулак фиксируется в зажатом положении.
- Кожа пациента обрабатывается ватным шариком либо стерильной салфеткой с 70%-ным спиртом, как при внутривенной инъекции, дважды: сначала бОльшая площадь кожи, затем — меньшая, где будет производиться прокол.
- Шарики сбрасываются в лоток и производится пунция вены. Если используется шприц, поршень должен располагаться максимально близко к краю цилиндра с канюлей иглы, чтобы в цилиндре не было воздуха.
- Вена пунктируется под острым углом к коже до ощущения попадания в пустоту. Поршень шприца постепенно оттягивается, при этом цилиндр наполняется кровью. Сразу после попадания иглы в вену жгут снимается с плеча пациента. Все время забора крови медсестра следит за состоянием и самочувствием пациента.
- При использовании вакуумной пробирки вена пунктируется иглой с переходником, к которому после попадания в вену присоединяется пробирка. При заборе крови и на биохимическое, и на серологическое исследование наполненная пробирка отсоединяется, а пустая — присоединяется к игле через тот же переходник.
- После набора нужного количества крови в шприц игла извлекается из вены после прижатия к месту прокола ватного шарика со спиртом. Если используются вакуум-системы, игла извлекается только после отсоединения пробирки.
- Пациента просят прижать ватный шарик и удерживать его на локтевом сгибе в течение 5 минут.
- Промаркированные пробирки помещают в специальный контейнер для транспортировки в лабораторию.
- Весь инструментарий и использованные расходные материалы дезинфицируются с последующей утилизацией одноразовых инструментов. Многоразовые материалы после дезинфекции промываются под проточной водой, просушиваются, при необходимости — стерилизуются и убираются в предназначенные для них места хранения.

Comments
(0 Comments)