Как лечить кишечный вирус одновременно с острым бронхитом?
Вирусный бронхит — заболевание нижних дыхательных путей, вызванное попаданием патогенных вирусов в легкие человека. Обычно носит острую, а не хроническую форму.
Причины возникновения

Вирусный бронхит может быть следствием перенесенного ОРВИ или гриппа, но иногда возникает и как самостоятельное заболевание из-за проникновения вирусов в организм. Является ли бронхит вирусным или бактериальным заболеванием вы можете ознакомиться из нашей статьи
Основные микроорганизмы, вызывающие заболевание:
- аденовирус,
- риновирус,
- вирус парагриппа,
- вирус гриппа,
- энтеровирус.
После попадания на оболочки легких вирусы начинают активно размножаться, вызывая воспаление и раздражение легочной ткани. Микроорганизмы легко попадают в здоровый организм от зараженного человека через поцелуи, при кашле, чихании, зевоте, во время разговора.
Вирусный бронхит симптомы и лечение у взрослых
При развитии вирусного бронхита не наблюдаются изменения в анализах крови. Отклонения от нормы свидетельствуют о развитии бактериального, а не вирусного бронхита.
Вирусный бронхит (симптомы) у взрослых обычно характеризуется:
- хрипами в грудной клетке,
- сухим сильным лающим кашлем в первые 2-3 дня, по мере течения болезни кашель переходит в мокрый с отделением мокроты,
- болью в груди, головокружением, слабостью, общим недомоганием,
- внезапным повышением температуры тела до показателей 38-39 градусов.
Обычно острая форма вирусного бронхита развивается в течение 10 суток, затем болезнь идет на спад.
Сильный кашель чаще всего мучает больных по ночам. Жар и недомогание проходят за несколько дней, в то время как кашель может не проходить месяц и более.
Для установления точного диагноза следует вызвать врача или прийти в поликлинику, чтобы исключить рак легких и туберкулез.
Важно! Кровь в слизи при откашливании может свидетельствовать о тяжелом заболевании вплоть до онкологии. При подозрении обратитесь к медику.
Чем лечить вирусный бронхит у взрослых
Заживление бронхиальных путей и восстановление клеток слизистой оболочки — медленный процесс. Хотя острая форма проходит обычно сама в течение недели, лечение помогает облегчить состояние больного, устранить мучительный кашель, который не дает больному уснуть ночью. Кроме того, лечение помогает избежать осложнений. Особенно это актуально для людей со сниженным иммунитетом.
Сухой воздух усугубляет состояние больного, поэтому повышение влажности — основная задача при лечении пациентов. Можно использовать домашние комнатные увлажнители либо поставить в комнате пациента сосуды с водой, развесить в жилище влажные простыни, в отопительный сезон повесить на батарею мокрое полотенце.
Прекрасно увлажняет воздух минеральная вода. Для этого кастрюлю с водой следует поставить на медленный огонь и выпаривать воду. Особенно актуально увлажнение воздуха в зонах с сухим климатом, а также зимой, когда из-за отопления влажность воздуха понижается.
Важно! Вовремя не вылеченный бронхит может привести к развитию астмы и пневмонии. Тяжелые формы болезни могут выразиться в кровоизлиянии в слизистую легких.
Как лечить вирусный бронхит – выбираем медикаменты
-
При вирусном бронхите антибиотики включают в лечение, если вирусная инфекция осложнена бактериальной.
- В случае, когда бактериальной инфекции нет, антибиотики не применяются, так как не воздействуют на вирусы.
- Жаропонижающие препараты назначаются при лихорадке и повышении температуры выше 38 градусов.
- Взрослым назначают:
- жаропонижающие лекарства (аспирин, нурофен, анальгин, терафлю, ибупрофен, парацетамол, диклофенак, найз),
- противовирусные медикаменты (афлубин, арбидол, виферон),
- отхаркивающие средства (АЦЦ, амброксол, бромгексин, анисовое масло, лазолван, геделикс, мукалтин, коделак, доктор МОМ, проспан),
- бронхорасширяющие препараты (эуфиллин, бероудал, теопэк),
- комбинированные средства (пульмолор, аскорил, эреспал).
Отхаркивающие препараты помогают отделению мокроты, а бронхолитики снимают спазм, устраняя одышку и облегчая дыхание. Комбинированные медикаменты работают сразу в нескольких направлениях и содержат несколько действующих компонентов.
Лечение вирусного бронхита у взрослых физиотерапевтическими процедурами
Медикаментозное лечение можно проводить вместе с физиотерапией. Физиотерапевтические процедуры повышают эффективность фармакологического лечения.
Небулайзеры — устройства для прогревания, используемые в стационаре. В случае необходимости такие меры назначает терапевт.
В условиях медицинского учреждения может быть назначено лечебное прогревание с использованием парафина или озокерита. Может быть дополнительно назначен массаж и дыхательные упражнения.
Лечение народными методами

Народная медицина предлагает несколько средств лечения вирусного бронхита:
- растирание камфорным маслом,
- применение трав с отхаркивающим свойством (фиалка, солодка, мать-и-мачеха, термопсис, алтей, девятисил) в виде настойки или лечебного чая,
- прогревание с помощью перцового пластыря, горчичников, банок, картофельных лепешек,
- имбирный чай (5 г на стакан горячей жидкости),
- употребление в пищу редьки и меда (для этого сок редьки смешивается с натуральным медом в соотношении 2:1),
- отвар ягод калины с медом в пропорции 1:2,
- суточный настой прополиса (в термосе размешать 20 г прополиса и 200 мл воды, периодически встряхивать),
- расстановка тарелок с нарезанным луком по дому для обеззараживания воздуха.
Натуропатия способна помочь при легком течении болезни. При осложнениях лучше использовать комплексное лечение: медикаменты в сочетании с народными средствами.
Ингаляции при вирусном бронхите
-

- Ингаляции помогают прогреть пораженную область и существенно снизить кашель.
- При ингаляциях используют эфирные масла (сосны, эвкалипта, чайного дерева, туи, можжевельника, кедра) и сухие травяные сборы (болотный багульник, ромашка, перечная мята, листья малины и эвкалипта), а также аптечные капли (амбробене, проспан, лазолван, беродуал).
Важно! Ингаляционное лечение проводится в течение 7 дней только при отсутствии повышенной температуры. Перед ингаляциями маслами следует убедиться в отсутствии аллергии на компонент.
Ингалятор в домашних условиях способна заменить кастрюля с горячей водой и теплое одеяло. Дышать над паром следует 5-7 минут. В воду добавляют травы, измельченные лук и чеснок, морскую соль, масла растений.
Видео: как сделать ингалятор в домашних условиях
Из этого видео вы узнаете простой способ сделать ингалятор в домашних условиях из подручных средств:
Во время лечения вирусного бронхита следует одеваться по погоде, вовремя менять нательное влажное белье, так как при заболевании даже небольшие физические нагрузки приводят к усиленному потоотделению. Целесообразно отказаться от курения или существенно снизить количество сигарет. Откашливанию мокроты способствуют недолгие прогулки возле леса или моря.
Диета при вирусном бронхите

Кроме покоя и отдыха, больному вирусным бронхитом следует пить как можно больше жидкости: соков, травяных чаев, подогретой минеральной воды, липового цвета. Больному полезно будет употребление малины и меда. Следует исключить напитки с большим содержанием кофеина.
Пища должна быть мягкая, без раздражающих горло компонентов. Поэтому блюда с острыми специями следует исключить. Суточное питание разделяют на 5-6 этапов. Принимают пищу небольшими порциями.
Больным полезен белок, который теряется вместе с отведением мокроты. Полезны пациенту овощи, так как содержащиеся в них микроэлементы, витамины и клетчатка помогают эффективнее справиться с вирусами.
Важно! При вирусном бронхите норма потребления жидкости в сутки — 2-4 литра. Питье следует принимать небольшими порциями для быстрейшего вывода из организма возбудителя болезни.
Методы профилактики
Меры профилактики вирусного бронхита включают:
- укрепление здоровья, нормализация режима труда и отдыха, закаливание,
- принятие витаминов А, Е, С,
- увлажнение воздуха в квартире, проветривание, влажные уборки,
- вакцинация от гриппа, доведение курса лечения при простудных заболеваниях до конца,
- коррекция вредных привычек: отказ от курения.
Следует помнить, что пассивное курение повышает риск развития вирусного бронхита у детей.
Вирусный бронхит у детей

Дети до 3 лет подвержены вирусному бронхиту больше, чем дети более старшего возраста. В группе риска посетители дошкольных учреждений.
При заболевании у детей наблюдаются те же признаки, что и у взрослого:
- резкое повышение температуры,
- наличие конъюктивита,
- послабление иммунитета,
- сухой кашель с плохо отделяемой мокротой,
- повышенная потливость.
При наличии признаков следует немедленно приступить к лечению. Подробнее про симптомы и лечение вирусного бронхита у детей мы рассказали в одной из статей.
Вирусный бронхит: как лечить заболевание в домашних условиях и препаратами, симптомы болезни
Вирусный бронхит – заболевание, при котором происходит вирусное поражение слизистых оболочек, выстилающих нижние дыхательные пути. Эта патология чаще всего развивается у несовершеннолетних пациентов.
Это обусловлено тем, что их иммунная система сформирована не до конца. При отсутствии своевременного лечения бронхит принимает смешанную форму. Впоследствии развиваются необратимые патологические изменения.
Читайте также: Зубной камень: провоцирующие факторы, симптомы появления, методы удаления в стоматологии и в домашних условиях
Антитела, которые способны противостоять вирусу, поразившему организм, вырабатываются через 5 дней после заражения. Поэтому по истечении этого срока больному назначают препараты с антибактериальным действием. Вирусный бронхит развивается очень быстро.
Патогенез у взрослых и детей зависит от формы бронхита. Оно может быть первичным или вторичным. В последнем случае воспаление становится следствием простудных недугов. Патология характеризуется отсутствием ограничений по возрасту и полу. При бронхите воспалительный процесс захватывает как ствол, так и ветви бронхиального дерева.
Особенности симптоматики
В клинической картине вирусного бронхита находятся следующие признаки:
- перепады температуры;
- влажный кашель;
- слабость во всем теле;
- потеря ориентации в пространстве;
- диспепсия;
- озноб;
- жесткое поверхностное дыхание;
- хрипы в легких;
- диспноэ.

Диспноэ
Вирусный бронхит имеет несколько разновидностей: хроническую и острую. В последнем случае возбудитель, проникший в дыхательные пути, вызывает более быстрое прогрессирование воспалительного процесса. Результатом становятся отечность слизистых оболочек, сужение просвета, большое количество бронхиального секрета.
Застойные явления при бронхите препятствуют нормальной вентиляции легких. Также в перечне симптомов присутствует резкое сокращение мышечных волокон, отвечающих за работу органов дыхания. При вирусном бронхите кашель может длиться на протяжении длительного периода времени. Помимо дыхательной системы, страдает сердце.
Оно начинает работать в ускоренном режиме.
Хронический бронхит – недуг, при котором риск возникновения рецидива довольно высок. Это объясняется тем, что больной пытается вылечить заболевание в домашних условиях. Единственным самостоятельным шагом может стать лишь отказ от курения. Это существенно облегчит процесс излечения пациента, страдающего от бронхита.
Основные причины
К факторам, которые способны спровоцировать бронхит, причисляют:
- риновирусную инфекцию;
- фарингит;
- гайморит;
- синусит;

- коклюш;
- ларингит;
- корь;
- грипп;
- аденовирусную инфекцию.
Симптоматика и зона поражения зависят от штамма возбудителя, спровоцировавшего недуг. После проникновения вируса в дыхательные пути происходит разрушение функциональных клеток. Они выводятся из организма вместе с мокротой.

Ситуация при бронхите усугубляется из-за:
- повышенной влажности воздуха;
- инфекционного поражения носоглотки;
- нахождения в общественном месте;
- заложенности носа.
Вирусный бронхит передается воздушно-капельным и бытовым путями. Источником инфекции становится заразный человек. В большинстве случаев он возникает как осложнение. Тяжесть клинических проявлений часто обусловлена несвоевременностью обращения в медицинское учреждение.
Диагностические процедуры
Чтобы выявить точную причину бронхита, пациента направляют на диагностику. Врач опрашивает больного, проводит физикальное обследование, просматривает историю болезни.
Ориентируясь на полученные сведения, он назначает лабораторные анализы и инструментальное обследование.
Диспноэ экспираторного типа и обструктивное воспаление бронхов является весомым поводом для использования следующих методов:
Бронхоскопия
- аускультация – прослушивание, в ходе которого обнаруживают специфические звуки;
- рентгенография – с его помощью обнаруживают изменения прикорневого рисунка;
- бронхоскопия – посредством процедуры при хроническом бронхите исключают онкологию и иные заболевания.
К стандартным клиническим исследованиям, применяемым при бронхите, относят ОАК, ОАМ, биохимический анализ крови, бакпосев (при бронхите смешанной этиологии). Большое значение доктор уделяет скорости оседания эритроцитов, количеству антител, уровень лейкоцитов.
Методы лечения
Терапевтическую схему при бронхите назначают, учитывая сведения, полученные в ходе диагностического обследования. Среди общих рекомендаций:
- Изменение питьевого режима. Количество жидкости, употребляемой за сутки, необходимо увеличить. Кофе, крепкий чай, спиртные напитки оказываются под запретом. Их заменяют свежевыжатыми соками, морсами, компотами и негазированной минеральной водой.
- Контроль за влажностью воздуха. Данный показатель нормализуют посредством регулярной влажной уборки, проветривания, специального оборудования.
- Проведение дыхательной гимнастики. Упражнения при бронхите делают несколько раз в день.
- Медикаментозная терапия. В лечебную схему включают отхаркивающие и противовирусные препараты, иммуностимуляторы, витамины, муколитики, антибиотики, гомеопатические лекарства. Особую тщательность при подборе средств проявляют во время беременности и в период лактации.

- Использование методов народной медицины. В качестве основы препаратов от бронхита применяют целебные травы, лук, чеснок, цитрусовые, продукты пчеловодства, молоко. К наиболее эффективным растениям относят чабрец, солодку, мать-и-мачеху, алтей, зверобой и багульник. Каждый рецепт должен быть одобрен лечащим врачом. Особую осторожность необходимо проявить, если высок риск возникновения аллергической реакции.
- Физиотерапевтические процедуры. К ним причисляют лечебный массаж, прогревание, паровые ингаляции, ароматерапию. В последнем случае используют эфирные масла из перечной мяты или хвои.
- Щадящая диета. Питание при бронхите должно стать дробным. Количество приемов пищи увеличивают, а размер порции уменьшают. В перечне запрещенных острые, соленые и жирные блюда. Рекомендуют крупяные каши, бульоны, приготовленные из нежирного мяса, и овощные супы.
Цель назначенной схемы – борьба с обструктивной вирусной болезнью, очаги которого расположены в области дыхательных путей.
Профилактические меры
Чтобы предотвратить прогрессирование бронхита, больной должен:
- укреплять иммунную систему;
- вести здоровый образ жизни;
- заниматься спортом;
- регулярно убирать жилое помещение;

- соблюдать режим дня;
- своевременно лечить инфекционные патологии;
- избегать физического и эмоционального перенапряжения;
- правильно питаться;
- одеваться по сезону;
- забыть про пагубные зависимости.
Благодаря диете и оптимальному количеству жидкости при вирусном бронхите улучшается работа всех жизненно важных систем. Теплая одежда в холодное время года является обязательным условием. Категорически запрещено допускать промокания ног. Переохлаждение может привести к обострению имеющихся хронических заболеваний.
При наступлении сезона гриппа или ОРВИ пациентам, входящим в группу риска, необходимо избегать мест большого скопления людей. Чтобы предупредить вирусное заражение, следует отказаться от походов в торговые центры и театры. То же касается остановок общественного автотранспорта.
Недолеченный бронхит может вызвать появление серьезных осложнений. Об их появлении свидетельствует отсутствие положительного эффекта после окончания основного курса. Заболеваемость увеличивается в осенне-зимний период. Лечить бронхит у ребенка рекомендуется в условиях стационара.
Вне зависимости от возраста и пола пациента заниматься самолечением нельзя. Многие простудные патологии характеризуются схожей клинической картиной.
Если нет сведений о точной причине, добиться положительного результата от лечения довольно сложно. Исчезновение признаков бронхита часто говорит о его переходе в хроническую форму.
В этом случае рецидив вирусного заболевания происходит при негативном влиянии внутренних и внешних факторов.
Бронхит после гриппа: лечение, симптомы, осложнение
Грипп – тяжелое вирусное заболевание, которое оказывает влияние на все внутренние органы. Вирус, вызывающий эту патологию, постоянно видоизменяется, чем объясняется возникновение ежегодных эпидемий гриппа.
У большинства пациентов выздоровление наступает через 7-10 дней, без каких-либо нежелательных последствий.
Но нередки случаи, когда грипп осложняется другими заболеваниями, которые являются проявлениями поражения дыхательной и сердечно-сосудистой систем, почек и мозговых оболочек, мышц и кроветворных органов.
Из всех этих негативных последствий на первом месте находится патология различных отделов дыхательной системы: носовой полости, придаточных пазух носа, трахеи, бронхов, легких. Все эти осложнения связаны с присоединением вторичной бактериальной инфекции. Типичным примером таких заболеваний и, к тому же, достаточно частым, является бронхит, развивающийся после гриппа.
После гриппа может развиться бронхит
Почему грипп может осложниться бронхитом
Каждый инфекционный микроорганизм обладает особым свойством, которое называется тропностью к тканям человеческого организма.
Это означает, что различные бактерии и вирусы имеют способность поражать не все клетки, а строго определенные.
У микробов, на поверхности их наружных мембран, имеются специальные «крючочки» и выступы, с помощью которых происходит фиксация к клеткам и их дальнейшее разрушение. С этого этапа начинается развитие заболевания.
Такие же механизмы есть и у вирусов гриппа, которые тропны (склонны поражать) эпителий дыхательных путей, называемый мерцательным.
При массированном поступлении гриппозной инфекции в дыхательную систему клетки эпителия разрушаются и не могут ни производить муцин (входит в состав слизи), ни выводить чужеродных агентов наружу.
Местный иммунитет снижается, что и становится главным предрасполагающим фактором для появления осложнений. Именно поэтому развитие бронхита после гриппа происходит достаточно часто, и «виновниками» этого являются различные бактерии.
Особые бактерии способствуют развитию бронхита
Как правило, это стафилококки, стрептококки, гемофильная или синегнойная палочки, клебсиелла. Возможно наслоение и грибковой инфекции, а также не совсем типичных для дыхательной системы возбудителей: микоплазмы и хламидий. Может произойти развитие и микст-инфекции, или сочетания двух и более видов вредоносных микробов.
Читайте также: Амниотический тяж при беременности: причины возникновения, методики лечения, последствия для ребенка
Клиническая картина бронхита
Чтобы создались все условия для развития воспалительного процесса в слизистой оболочке бронхов, необходим определенный промежуток времени.
Поэтому симптомы бронхита, появившегося после гриппа, у большинства пациентов можно констатировать уже в периоде выздоровления.
На фоне начавшегося улучшения, при нормализации температуры тела и самочувствия, начинается новая волна клинической симптоматики. У одних больных она отмечается на 5-7 день после манифестации гриппа, у других – на 10-12 день.
Советуем также: Последствия гриппа
Пациент, у которого диагностирован грипп с осложнением на бронхи, предъявляет следующий комплекс жалоб:
- ухудшение самочувствия, вновь появляется слабость, недомогание, повышенная утомляемость, ухудшается аппетит;
- в большинстве случаев повышается температура тела до субфебрильных цифр (до 38 град.), реже до фебрильных значений (выше 38 град.);
- появляется сухой мучительный кашель, на 2-4 день бронхита переходящий во влажный;
- возможно наличие болевого синдрома в груди, усиливающегося во время кашля.
Наличие лихорадки, слабости и недомогания – это признаки интоксикационного синдрома, сопровождающего любой воспалительный процесс инфекционной природы.
Огромное количество разрушенного эпителия, фрагменты клеток и продукты их распада, а также пирогенные вещества и токсины, выделяемые бактериями, становятся главными факторами, воздействующими на головной мозг человека и вызывающими повышение температуры тела, апатию и вялость.
Повышенная температура — один из признаков болезни
Вторжение чужеродной микрофлоры активизирует все защитные силы организма, а именно клеточный и гуморальный иммунитет. К микроорганизмам вырабатываются антитела (гуморальная составляющая иммунитета), на борьбу с ними направляются и специальные клетки, относящиеся к Т-лимфоцитам и называемые киллерами.
В первые дни бронхита пациента мучает сухой кашель, обусловленный раздражением обнаженных нервных окончаний разрушенной слизистой оболочки и недостатком слизи.
Но вскоре, когда начинается восстановление слизеобразования и появляется отек тканей, кашель становится более влажным, с отхождением мокроты.
Эта биологическая среда представляет собой смесь слизи и гноя, состоящего из погибших бактерий, Т-лимфоцитов и клеток эпителия.
Появление влажного кашля значительно снижает болевой синдром в области бронхов и в большинстве случаев знаменует собой начало процесса выздоровления.
Диагностика заболевания
Появление симптомов бронхита, являющегося осложнением гриппа, должно быть обязательно отмечено лечащим врачом.
В этом случае должна быть скорректирована схема лечения, а также проведена дифференциальная диагностика с другими последствиями гриппозной инфекции, в частности с воспалением легких (пневмонией).
Поэтому, наряду с изучением жалоб пациента и характера течения бронхита, доктор производит осмотр и назначает дополнительное обследование.

Осмотр у врача необходим!
При осмотре больного констатируется бледность кожных покровов, иногда с незначительной синюшностью. Аускультация (прослушивание стетоскопом) легких позволит определить жесткий характер дыхания, сухие или влажные хрипы, преимущественно на вдохе. При перкуссии (простукивании) грудной клетки звук везде четкий и равномерный, без притупления.
Дополнительное лабораторное и инструментальное обследование поможет уточнить диагноз бронхита. В анализе крови определяется увеличение СОЭ, рост количества лейкоцитов со сдвигом в сторону молодых клеточных форм. Рентгенография легких покажет усиление легочного рисунка, без наличия очагов уплотнения в легочной ткани.
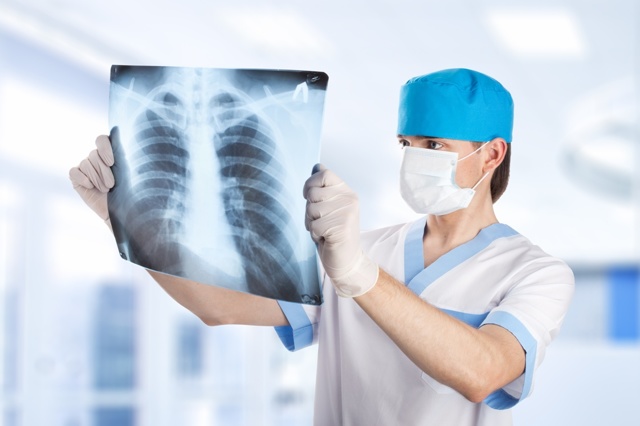
Рентген легких помогает диагностировать осложнение
Как лечить бронхит, являющийся осложнением после гриппа
Воспалительный процесс в бронхах, развившийся после гриппа, является острым, что означает яркую манифестацию и интенсивно выраженные клинические симптомы.
Если терапия назначена своевременно и грамотно, то в течение 2-3 недель слизистая оболочка бронхов должна полностью восстановиться. Сохранение кашля и интоксикации в течение более 3-4 недель должно насторожить врача в плане хронизации воспалительного процесса.
Именно поэтому лечение бронхита после перенесенного гриппа должно осуществляться по нескольким направлениям:
- назначение антибактериальных средств;
- разжижение мокроты и ускорение ее выведения из бронхов;
- обильное теплое питье для снижения интоксикации и профилактики обезвоживания;
- жаропонижающие препараты;
- постельный режим;
- витаминотерапия;
- физиолечение по показаниям.
При выборе, чем лечить бронхит, появившийся после гриппа, предпочтение отдается антибиотикам новых поколений, имеющих широкий спектр действия. Это фторхинолоны, цефалоспорины, производные пенициллина, макролиды.
Их назначение производится строго индивидуально. Если у пациента сохраняется лихорадка, то целесообразны жаропонижающие средства (Аспирин, Парацетамол, Ибупрофен).
Для улучшения отхождения мокроты необходимы отхаркивающие или муколитические препараты: Бронхолитин, Бромгексин, Амброксол, АЦЦ.
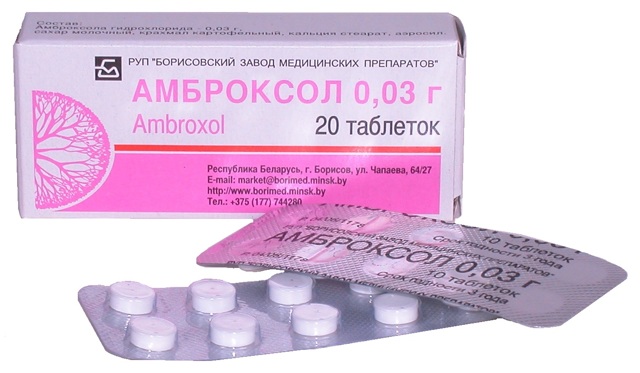
Амброксол помогает выводить мокроту
Лечение бронхита должно быть комплексным, учитывающим особенности и заболевания, и организма больного. Поэтому назначение схемы терапии производится только врачом, самолечение может причинить вред пациенту.
Острый бронхит: симптомы, лечение острого обструктивного бронхита

Острый бронхит – достаточно распространенное воспалительное заболевание дыхательной системы, которое знакомо многим. Именно поэтому каждый должен знать о причинах, симптомах, диагностике и лечении этого заболевания.
Обширное воспалительное заболевание бронхов и бронхиального дерева, при котором возникает повышенная секреция и нарушение проходимости бронхов, называется бронхитом. Помимо респираторных симптомов это заболевание сопровождается симптомами общей интоксикации.
Виды острого бронхита
В зависимости от механизма развития воспалительного процесса различают такие разновидности этого заболевания:
- первичный – развивается как самостоятельный ограниченный воспалительный процесс в бронхах;
- вторичный – как осложнение другой имеющейся патологии.
Следует отметить, что острые бронхиты первичного типа встречаются очень редко, обычно они развиваются как осложнение других инфекций.
По уровню поражения выделяют:
- бронхиты нижней части дыхательных путей (трахеобронхиты, бронхиолиты и бронхиты, поражающие бронхи среднего калибра);
- бронхиты обширного характера;
- сегментарные бронхиты (в роли составляющей другого острого локализированного воспалительного процесса).
По характеру выделяемой мокроты бронхиты бывают:
- слизистые,
- гнойные,
- катаральные,
- смешанные.
Причины возникновения острого бронхита
В зависимости от фактора, ставшего причиной заболевания, острые бронхиты бывают инфекционного, неинфекционного и неизвестного происхождения. Также часто встречаются смешанные формы заболевания.
Главным механизмом возникновения и развития острого бронхита является инфекция: самыми распространенными вирусами являются вирусы гриппа и острые респираторно-вирусные инфекции, реже – бактерии типа пневмококк, стафилококк, хламидии, микоплазма. Возбудители попадают в бронхи несколькими путями:
- воздушным,
- гематогенным,
- лимфогенным.
Причинами развития острого бронхита могут быть самые разные факторы, как инфекционного, так и неинфекционного характера. Так, причиной неинфекционного острого бронхита могут быть физические и химические факторы (пыль, дым, горячий воздух, вдыхание ядовитых веществ).
Кроме того, острый бронхит может развиваться в комплексе инфекции и физико-химических факторов. У генетически склонных к аллергическим реакциям лиц, могут возникать острые аллергические бронхиты при длительном воздействии определенного аллергена.
Острый вирусный бронхит развивается как осложнение вследствие поражения вирусом или бактериями верхних дыхательных путей (носоглотка, миндалины, гортань, трахея).
Факторы, способствующие возникновению острого бронхита:
- частые переохлаждения,
- вредные условия труда,
- вредные привычки,
- ослабленная иммунная система,
- питание, бедное на витамины и микроэлементы.
Острому бронхиту больше подвержены старики и дети. Также наблюдается осеннее-весенняя сезонность.
Симптомы острого бронхита
Картина симптомов острого бронхита не является стандартной для всех случаев и может отличаться в зависимости от:
- характера заболевания,
- причины,
- распространенности и степени выраженности воспалительного процесса,
- уровня повреждения бронхиального дерева.
Обычно первыми признаками острого бронхита являются симптомы общей интоксикации, повреждение верхних и нижних дыхательных путей. Для вторичного острого бронхита характерно предшествие симптомов острых респираторно-вирусных заболеваний: насморк, заложенность носовых ходов, конъюнктивит, першение в горле, осиплость голоса.
После появления этих симптомов на первый план выходят признаки общей интоксикации: общая слабость, озноб, головная боль, повышенное потоотделение, боль в мышцах и суставах, повышенная температура тела.
Основным симптомом острого воспаления бронхов является сухой надсадный кашель, который часто сопровождается жгучей болью за грудиной, в нижних отделах грудной клетки и брюшных мышцах.

Кашель при остром бронхите сопровождается отхождением мокроты, которая меняет свой характер и консистенцию в зависимости от стадии заболевания. Сначала мокрота вязкая и выделяется в небольшом количестве, постепенно она разжижается, увеличивается в количестве и имеет серозно-гнойный характер.
Клиника острого аллергического бронхита проявляется приступообразным кашлем вызванным вдыханием аллергена, при котором выделяется прозрачная стекловидная мокрота.
При остром бронхите, возникшем после вдыхания токсических веществ, кашель зачастую сопровождается ларингоспазмом, удушьем и чувством сжатия в груди.
При неправильном или затяжном лечении острого бронхита возможно возникновение такого осложнения как бронхиолит.
В такой ситуации состояние больного резко ухудшается ко всем, ранее проявленным, симптомам присоединяются одышка, озноб с лихорадкой, тахикардией и снижением артериального давления.
Читайте также: Седловидная матка: что это значит, схематичное изображение, причины возникновения, методы диагностики, особенности беременности и родов
Все эти симптомы сопровождаются возбужденным состоянием нервной системы, которое сменяется сонливостью и вялостью, при этом кожные покровы бледного цвета, а конечности приобретают цианотический (синюшный) окрас.
Диагностика острого бронхита
Поставить диагноз «Бронхит» может только врач, терапевт или пульмонолог, потому что в первые дни это заболевание можно легко принять за банальную простуду. Для уточнения диагноза, помимо объективного осмотра и прослушивания бронхов с помощью стетоскопа, могут понадобиться такие методы инструментального и лабораторного дополнительного обследования:
- общий анализ крови и мочи,
- биохимический анализ крови,
- иммунологический анализ крови,
- рентгенография органов грудной клетки,
- бронхоскопия,
- спирометрия и пикфлоуметрия,
- посев мокроты на микрофлору и чувствительность к антибиотикам.
Только имея все результаты дополнительных исследований можно говорить о постановке диагноза и назначении адекватного лечения. Стоит помнить, что занимаясь самолечением, можно нанести непоправимый вред здоровью всего организма.
Медикаментозное лечение острого бронхита
Лечение острого бронхита, как и другого воспалительного заболевания, эффективно в случае комплексного применения лекарственных препаратов, физиотерапевтических процедур и упражнений ЛФК. Медикаментозное лечение предусматривает применение препаратов нескольких фармакологических групп.
- Основа успешного лечения воспалительного процесса – правильно подобранный антибиотик. При остром бронхите антибиотикотерапия проводиться следующими препаратами: пенициллины (аугментин, амоксил, оспамокс, амоксиклав), макролиды (азитромицин, макропен), цефалоспорины (цефтриаксон, цефикс, цефазолин, цифадокс), фторхинолоны (норфлоксацин, левофлоксацин). В зависимости от тяжести заболевания и возраста больного, антибиотики могут назначаться в виде сиропов, суспензий, таблеток, внутримышечных и внутривенных инъекций. Доза препарата и длительность лечения определяются врачом, но в среднем курс антибиотикотерапии длится 7-10 дней. После исчезновения симптомов еще 2-3 дня рекомендуется продолжать принимать препарат.
-

Учитывая, что при лечении бронхита применяют достаточно длительный курс антибиотикотерапии, обязательно нужно параллельно принимать пробиотики (лактовит, бифиформ, линекс). Эти препараты обеспечат восстановление кишечной микрофлоры и хорошее самочувствие. Также не стоит забывать о гепатопротекторах (дарсил, карсил), которые поддержат и восстановят клетки печени, страдающей от длительного курса медикаментозного лечения.
- Если острый бронхит развился как осложнение респираторно-вирусного заболевания, то целесообразно принимать противовирусные препараты. Сегодня ассортимент этих лекарств достаточно широк (арбидол, анаферон, иммунофлазид, гропринозин, амизон, альтабор), и только лечащий врач поможет подобрать самый эффективный.
- При гипертермии (температура тела выше 380) рекомендуется принять жаропонижающие средства (парацетамол, ибупрофен, аспирин). Если температура ниже 380, то сбивать ее не стоит, ведь именно эта реакция организма свидетельствует о том, что организм борется с вирусами и бактериями, нужно только ему помочь.
- Для разжижения мокроты и увеличения продуктивности кашля назначают отхаркивающие препараты, типа АЦЦ, мукалтин, муколван, флюдитек, лазолван, пектолван, проспан. Если же наблюдается одышка, то целесообразно принять препараты расширяющие бронхи (эуфиллин, теопэк, теотард). Фармация не стоит на месте, и сегодня существует много комбинированных препаратов, оказывающих и отхаркивающее действие и бронхорасширяющее (аскорил), противовоспалительное и отхаркивающее (эреспал), отхаркивающее и противоаллергическое действие (пульмолор).
При лечении острого бронхита наряду с медикаментозным лечением необходимо принимать больному теплое питье в большом количестве, травяные настои и чаи, не стоит забивать и о свежем и увлажненном воздухе в комнате.
Физиотерапия и ЛФК при лечении острого бронхита
Для быстрейшего выздоровления целесообразно сочетать медикаментозную терапию с эффективными физиотерапевтическими процедурами и комплексом ЛФК.
- Ингаляции. Быстро и эффективно вылечить кашель помогут паровые ингаляции с эфирными маслами и настоями трав. Особо эффективно для разжижения мокроты, мелкодисперсное вдыхание отхаркивающих препаратов или минеральной воды Боржоми. Распыление препарата проводят с помощью ингалятора, типа небулайзер.
- Озокеритовые и парафиновые аппликации. Если температура тела больного не превышает 370, то рекомендуется проводить согревающие тепловые процедуры на область грудной клетки. В стационаре назначат аппликации из парафина или озокерита, тогда как в домашних условиях их можно заменить горчичниками или картофельной лепешкой. Все эти согревающие процедуры способствуют улучшению кровообращения, снятию воспаления и быстрейшему выздоровлению.
- УВЧ и ультразвук. Эти простые и эффективные физиотерапевтические процедуры воздействуют на глубинные участки дыхательной системы, уменьшая воспаление, улучшая кровообращение и восстановление поврежденных тканей.
- Вибромассаж и дыхательная гимнастика. Если больной находится на стационарном лечении, то профессионалы сами займутся его здоровьем. Если же острый бронхит лечиться в домашних условиях, то для разрабатывания и восстановления функции дыхательной системы можно выполнять массаж (легкое постукивание по спине в области бронхов, надувание воздушных шариков или же пускание воздуха через трубочку в стакан с водой). Эти детские и забавные на первый взгляд процедуры станут достойной заменой медицинских процедур.
Народная медицина при лечении острого бронхита
Рецепты народной медицины способны также облегчить состояние больного и помочь быстрее выздороветь.
-

Обильное теплое питье настоев, трав, травяных чаев, морсов, приготовленных из ягод малины или смородины.
- Употребление щелочной минеральной воды типа «Боржоми», « Поляна Квасова», «Ессентуки №4». Эти воды можно пить, можно использовать для ингаляции, а можно приготовить теплое молоко с добавлением щелочной волы (3:1).
- Не менее эффективно употребление сиропа от кашля, приготовленного из ягод красной калины и сахара.
- Побороть приступы удушливого кашля поможет теплое кипяченое молоко с инжиром. Для его приготовления берут 1 стакан молока и 1-2 инжира. Когда молоко дойдет до кипения, промытый инжир ложем в него и кипятим 3-5 минут. Когда молоко остынет нужно выпить, приготовленный коктейль и ложиться в теплую постель.
Прогноз и возможные осложнения
В целом прогноз при остром бронхите благоприятный. Заболевание хорошо поддается лечению и заканчивается полным выздоровлением и полным восстановлением функций дыхательной системы. В случае, когда больной не обращался за медицинской помощью, или же занимался самолечением, возможны такие осложнения:
- переход заболевания в хроническую форму,
- бронхопневмония,
- астматический бронхит,
- облитерирующий бронхиолит,
- бронхиальная астма,
- эмфизема легких.
Профилактика острого бронхита
Острый бронхит, как и другие воспалительные заболевания, легче предупредить, чем лечить. Для этого рекомендуется выполнять ряд несложных процедур:
-

соблюдение санитарно-гигиенических правил,
- отказ от вредных привычек,
- соблюдение режима дня, труда и отдыха,
- витаминизированное и сбалансированное питание,
- укрепление иммунной системы,
- избегать переохлаждений,
- закаливание,
- активный образ жизни, занятия спортом.
Острый бронхит – это не приговор, это всего лишь воспалительное заболевание дыхательной системы, которое быстро и хорошо лечиться, но только под наблюдением квалифицированного врача. Поэтому при возникновении первых симптомов не стоит медлить, нужно сразу же обратиться в больницу, чтобы получить эффективную медицинскую помощь.
Как осуществляется лечение инфекционного бронхита?
Лечение бронхита инфекционного занимает важное место среди задач современной медицины. Инфекционный бронхит — одно из наиболее распространенных воспалений, при котором поражаются нижние дыхательные пути. Болезнь развивается в результате влияния на организм человека патогенных микроорганизмов, таких как грибы, бактерии, вирусы. Симптоматика зависит от возбудителя.

Лечение бронхита инфекционного осуществляется с учетом типа болезни.
Инфекционный бронхит в основном является результатом заражения человеческого организма различными вирусами и представляет собой осложнение гриппа либо острой респираторной вирусной инфекции. Вирус может проникнуть не только в кровяное русло и воздушно-капельным путем, он также способен распространяться по лимфатическим сосудам.

- энтеровирус;
- цитомегаловирус;
- вирус респираторно-синцитиальный;
- аденовирус;
- вирусы гриппа и парагриппа.
Активно размножающиеся вирусы негативно влияют на состояние слизистой. В результате данного процесса наблюдается кашель и усиленное отделение содержимого дыхательных путей. Если инфекция вирусного типа протекает легко, у больного отмечаются такие симптомы:
- тяжелое дыхание;
- хрипы сухие (их определяют как свистящие);
- сухой кашель с последующим образованием мокроты;
- боль в груди;
- повышение температуры тела (резко увеличивается до 38-39°С);
- общая слабость.
- затрудненное дыхание;
- сильный кашель, который не прекращается, вызывает болевые ощущения в животе и за грудиной;
- хрипы (влажные мелкопузырчатые, сухие);
- гнойные выделения;
- очень сильная слабость.
Если в результате обследования выясняется, что бронхит развился из-за негативного воздействия вирусов, антибиотики в процессе лечения не используются по причине невосприимчивости возбудителя к ним.

Comments
(0 Comments)