Что делать при непроходимости слезного канала у ребенка?
Непроходимость слезного канала у новорожденных встречается, по разным данным, у 7-14% детей.
Это состояние, при котором нарушается нормальный отток слезной жидкости вследствие полной или частичной закупорки слезного канала.
Строение носослезного канала у новорожденного ребенка
- Защищает глаз от пересыхания;
- Участвует в преломлении света;
- Формирует слезную пленку;
- Питает роговицу.
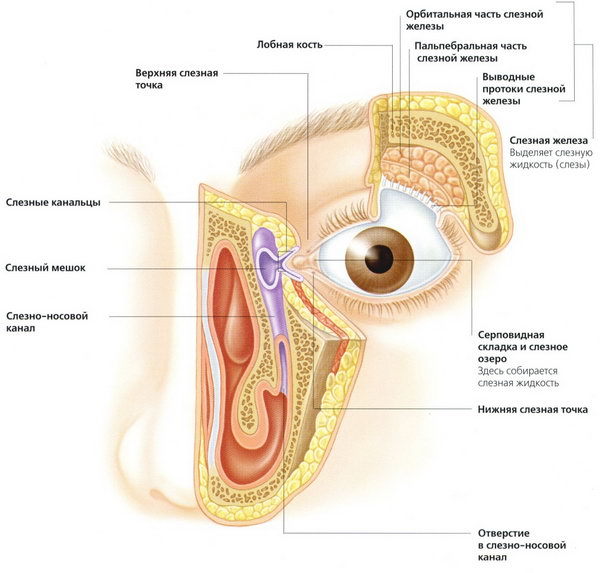
Слеза вырабатывается железой, которая расположена в слезной ямке у верхнего наружного края глазной впадины. Вначале она попадает в конъюнктивальную полость, а затем, по слезным канальцам, в слезный мешок, расположенный около внутреннего уголка глаза. Избыток слезы выходит через носослезный канал в носоглотку.
У новорожденных носовой канал относительно короткий – всего 8 мм, тогда как у взрослых людей длина канала колеблется в пределах от 14 до 15 мм. Это создает благоприятные условия для попадания в слезный мешок инфекционных агентов.
Кроме того, слезный канал у новорожденных недоразвит, что так же способствует инвазии (проникновению) микроорганизмов.
Механизм формирования непроходимости
Весь период внутриутробного развития носослезный канал закрыт тонкой пленкой, которая предотвращает попадание околоплодной жидкости в носоглотку.
Однако во время прохождения малыша по родовым путям или с первым криком эта пленка разрывается и освобождает вход в носослезный канал.
Если этого не произошло, развивается дакриоцистит – воспаление слезного канала, обусловленное застоем жидкости.
У некоторых малышей слезная пленка может самостоятельно разорваться в течении первых шести месяцев или года.
Это обусловлено ростом и расширением носослезных протоков, в результате чего пленка растягивается и самостоятельно разрывается. Все это время ребенок должен находиться под тщательным наблюдением офтальмолога.
При правильном соблюдении всех врачебных рекомендаций воспаления слезного мешка можно избежать.
Причины формирования
К непроходимости носослезного канала могут привести следующие факторы:
- Частичное или полное отсутствие носослезного канала;
- Аномалии развития слезного мешка (например, наличие дивертикулов – патологических выростов);
- Неправильное расположение слезного мешка;
- Травматическое повреждение слезных путей (например, при неосторожных акушерских манипуляциях);
- Врожденная узость носослезного канала;
- Искривление носовой перегородки и другие аномалии строения носовой полости;
- Дакриоцистоцеле – водянка слезного мешка.
Симптомы непроходимости
Непроходимость носослезного канала может выявиться еще в родильном доме. Однако в большинстве случаев эта проблема дает о себе знать гораздо позднее.
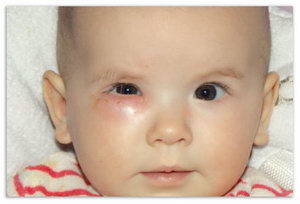
Самый первый признак заболевания – появление беспричинного слезотечения у малыша. Причем, оно может быть как односторонним, так и двухсторонним (в случае одновременного поражения двух глаз).
Появляются гнойные выделения, которые могут сопровождаться склеиванием ресниц и повышением температуры. Обычно возбудителями дакриоцистита являются стрептококки, кишечная палочка, стафилококки, реже – хламидии и гонококки.
Порой указанные симптомы ошибочно принимаются за конъюнктивит новорожденных. Однако конъюнктивит, в отличие от дакриоцистита, чаще имеет двухстороннюю локализацию. Кроме того, есть ряд других диагностических признаков, позволяющих дифференцировать эти состояния. Подробнее о них сказано в разделе «Диагностика».
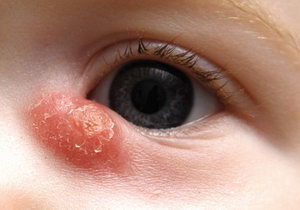
По мере прогрессирования дакриоцистита наступает эктазия слезного мешка – его растяжение и увеличение в объеме. При этом кожа над ним гиперемирована (красная) и резко натянута. В особо запущенных случаях мешок может достигать размера спелой вишни.
Перерастяжение слизистой оболочки слезного мешка ведет к ее атрофии и неспособности продуцировать слизистый секрет.
Диагностика непроходимости слезного канала
Диагностика дакриоцистита у грудничков основывается на данных анамнеза (расспроса матери о течении заболевания) и использования дополнительных методов исследования:
- Офтальмологический осмотр. Позволяет обнаружить слезотечение, покраснение глаз и век, наличие локального выпячивания в проекции слезного мешка, оценить рост ресниц, проверить наличие слезных точек и характер выделений из глаз.

- Носовая (канальцевая) проба. С ее помощью можно оценить проходимость всей системы слезоотделения. Перед выполнением в глаз закапывают 3%-й раствор колларгола. Затем вводят в соответствующий носовой ход небольшой ватный тампон на глубину приблизительно 2 см. Если спустя 5 мин. на тампоне появилось красное окрашивание, то проба положительная, что свидетельствует о полной проходимости носослезного канала. Если окрашивание появилось не ранее, чем через 10 мин., проба считается замедленной и может быть признаком частичной обструкции (закупорки) канала. Если тампон вовсе не окрасился, проба является отрицательной и подтверждает диагноз непроходимости носослезного канала. Следует отметить, что во время проведения этого исследования ребенок неспокоен и, как правило, кричит. В связи с этим появление колларгола (красное окрашивание) удобнее проверять на задней стенке глотки.
- Лабораторное (бактериологическое) исследование выделений из глаз на предмет обнаружения возбудителей и их чувствительности к антибактериальным препаратам.
- Эндоскопическое исследование носовой полости.
Комплексная диагностика должна обязательно включать в себя развернутый клинический анализ крови и мочи, а так же консультации смежных специалистов (педиатр, ЛОР-врач) для исключения других заболеваний.
Лечение непроходимости слезного канала у новорожденных
Ни в коем случае нельзя приступать к самостоятельному лечению дакриоцистита у новорожденных в домашних условиях. И уж тем более не нужно прислушиваться к советам бабушек, дедушек, опытных соседей и прочих. Это может привести к серьезным последствиям (переход болезни в хроническую форму, флегмона слезного мешка, флегмона глазницы).
Существует несколько тактик ведения новорожденного, у которого диагностировали непроходимость носослезного канала: консервативная (выжидательная) и оперативная. Остановимся на каждом направлении более подробно.
Медикаменты
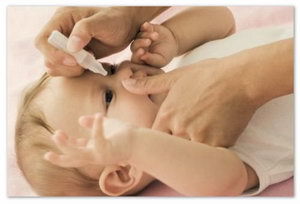
- Обычно это капли для глаз, которые необходимо закапывать в конъюнктивальную полость несколько раз в день после массажа.
- Хорошей антибактериальной эффективностью обладают следующие препараты: вигамокс, тобрекс, левомицетин (0,3%), офтаквикс, гентамицин (0,3%).
- Вопреки расхожему мнению, применение альбуцида нежелательно для малыша по двум причинам:
- При закапывании вызывает жжение;
- Для него свойственна кристаллизация (выпадение осадка). А это может еще больше усугубить непроходимость носослезного канала.
Если доктор назначил несколько лекарственных препаратов, их нужно закапывать с перерывом не менее 20 минут.
Операция
Если консервативные методы лечения не оказывают должного эффекта, возникает необходимость оперативного лечения – зондирования носослезного канала. При этом мнения врачей относительно сроков проведения этой манипуляции разошлись.
Одни считают, что наиболее оптимальный срок приходится на 4-й – 6-й месяцы жизни малыша. Другие считают, что к зондированию стоит прибегать после двух месяцев безуспешной консервативной терапии. В любом случае, сроки проведения зондирования будут выбираться индивидуально в зависимости от каждого конкретного случая.
Перед операцией малыша должен обязательно осмотреть ЛОР-врач, чтобы исключить сопутствующие заболевания.
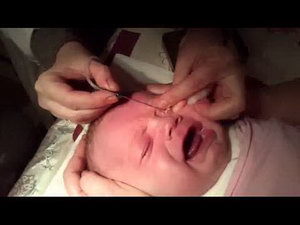
Ребенка туго пеленают, а его голову фиксирует медсестра. Вначале носослезный канал расширяют при помощи конического зонда Зигеля, который вводится в слезную точку.
Затем в канал вводится длинный зонд Боумена, который прокалывает эмбриональную пленку. После этого канал промывают каким-либо дезинфицирующим раствором. Зондирование занимает всего несколько минут и абсолютно безопасно для малыша.
В 30% случаев может потребоваться повторное выполнение манипуляции. Как показывает статистика, зондирование позволяет восстановить проходимость носослезного канала в 90% случаев.
С профилактической целью после вмешательства ребенку назначают антибактериальные капли, УВЧ и массаж.
Если операция оказалась безуспешной, причина непроходимости кроется в аномалиях внутриутробного развития (например, из-за искривления носовой перегородки). Тогда может потребоваться более серьезное оперативное вмешательство.
Массаж слезного канала у новорожденных

Лечебный массаж: Обычно консервативное лечение начинается с массажа слезного канала у новорожденного. Это нужно для того, чтобы поспособствовать разрыву пленки и, таким образом, восстановить проходимость носослезного канала.
Чем раньше мама начинает массаж, тем выше шансы на выздоровление без операции. Дело в том, что с возрастом пленка становится гораздо более плотной, и прорвать ее с помощью массажа будет все сложнее и сложнее.
Первый массаж носослезного канала у новорожденных доктор проводит самостоятельно, чтобы научить маму правильной технике. Было установлено, что правильное проведение массажа позволяет восстановить проходимость слезного канала у трети детей, чей возраст не превысил 2 месяца. С каждым последующим месяцем вероятность самостоятельного разрыва пленки снижается.
Правила массажа при непроходимости слезного канала у новорожденных:
- Перед процедурой вымойте руки кипяченой водой с мылом, тщательно почистите ногти и коротко их подстригите;
- Гной, который будет выходить во время надавливания на слезный мешок, необходимо удалять стерильным марлевым тампоном, смоченным в фурацилине или отваре ромашки;
- Постарайтесь запомнить все врачебные рекомендации относительно массажа, особенно силу, с которой надо надавливать. Слишком легкое поглаживание не окажет никакого эффекта, в то же время чересчур интенсивные движения могут причинить вред ребенку.
Читайте также: Ребенок не выговаривает р и л: упражнения, когда ребенок научится выговаривать р и л
Как делать массаж слезного канала грудничку:
- Кончиком указательного пальца аккуратно надавите в области внутреннего уголка глаза и поверните палец в направлении переносицы;
- Теперь постепенно надавите на слезный мешок, чтобы очистить го от слизисто-гнойных выделений. Выполняйте все с предельной осторожностью, чтобы не повредить нежные хрящи и косточки малыша.
- Выделения, которые вышли из слезного мешка, аккуратно уберите марлевым тампоном, смоченном в теплом растворе фурацилина. Концентрация лекарства должна составлять 1:5000. С этой же целью можно закапать в глаз несколько капель этого раствора.
- После того, как конъюнктивальная полость очистилась, продолжайте еще несколько минут выполнять давящие и скользящие движения, как это описано в пункте №1.
- Теперь начните выполнять толчкообразные движения в направлении от внутреннего угла глаза к проекции слезного мешка. Именно эти движения могут прорвать пленку в носослезном канале.
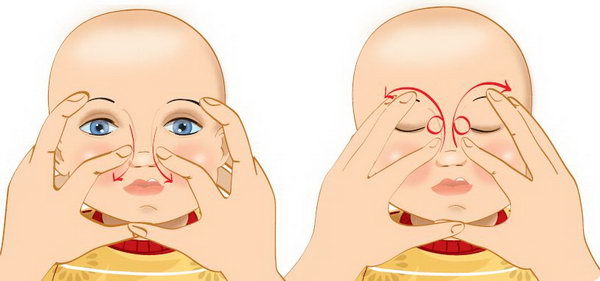
Массаж при закупорке слезного канала у новорожденных нужно повторить 4-5 раз и выполнять минимум шесть раз в сутки. Теперь вы знаете, как правильно делать массаж слезного канала при дакриоцистите у новорожденных.
Лучше всего проводить массаж в то время, когда ребенок плачет. Дело в том, что тогда ребенок напрягает все свои мышцы, особенно мимические, что может поспособствовать разрыву эмбриональной пленки.
Все о дакриоцистите или способы устранения слезной непроходимости канала у грудничка

Подобная патология в запущенном состоянии способна привести к утрате зрения, что недопустимо для новорожденного.
Что называют дакриоциститом?
Непроходимостью слезного канала называется состояние, при котором нарушается естественный отток слезы. Заболевание характеризуется развитием воспалительного процесса в слезном мешке новорожденного.
Как устроен носослезный канал у грудничка?
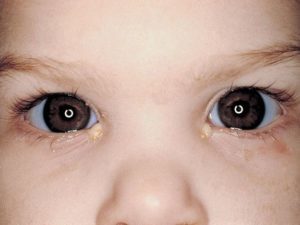
Слеза проходит непростой путь. Омывая глаз, она попадает в область внутреннего уголка, где по каналам стекает в слезный мешок. Избыточное количество слез попадает в носоглотку по слезно-носовому каналу. Особенностью его строения у новорожденного является небольшая длина. Это способствует проникновению инфекции в органы зрения.
Как формируется слезная непроходимость?
Когда ребенок находится в утробе матери, слезный канал закупорен рудиментной пленкой. Она блокирует поступление околоплодных вод в органы дыхания и зрения. Как только ребенок появляется на свет, мембрана разрывается, а зрительный аппарат начинает нормально функционировать.
Иногда прорыв не наблюдается. Слезный поток, закупоренный пробкой в канале, начинает искать другие проходы. Подобный застой в слезном мешке начинает воспаляться, что приводит к развитию дакриоцистита.
Группа риска среди новорожденных
Чаще всего непроходимость слезного канала диагностируют у грудничков в возрасте до 2-х месяцев. Любой новорожденный, в силу специфического строения системы органов зрения, подвержен данному заболеванию.
Но существуют такие факторы, которые располагают к развитию дакриоцистита у грудничка:
- травмы, полученные во время прохождения через родовые пути;
- аномальное развитие слезного прохода.
Опасность дакриоцистита
Запущенное заболевание может спровоцировать переход дакриоцистита в хроническую стадию. Кроме этого, отсутствие должного лечения приводит к развитию заболеваний органов зрения и организма новорожденного в целом.
Причины непроходимости
Дакриоцистит может развиваться по ряду причин:
Вследствие недоразвития устройства дренажа в глазу, в слезном канале появляется пробка. Слизь может рассосаться самостоятельно, но иногда для ее устранения прибегают к зондированию.
Провоцирующим фактором является наличие у новорожденного серьезных заболеваний с видимыми дефектами. К таким болезням можно отнести синдром Дауна.
- Инфекционные заболевания глаз.
- Механическое повреждение костей, расположенных в области слезных каналов.
- Образование в системе дренажа глаза опухолей, кист.
- Применение глазных капель.
Симптомы заболевания
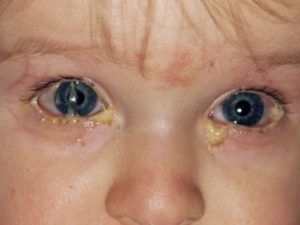
Действительно, внешние признаки схожи, но есть существенные отличия, благодаря которым и ставится диагноз непроходимость слезного канала:
- зачастую изменения видны только на одном глазу;
- опухшее и покрасневшее нижнее веко;
- появление гноя при нажатии на слезный мешок;
- больной глаз все время слезится;
- беспокойный сон;
- отказ от еды;
- возможно повышение температуры тела.
Как распознать непроходимость слезного канала у новорожденного?
Чтобы поставить точный диагноз, новорожденному проводится комплексное обследование. Только после выявления дакриоцистита доктор может назначить один из видов лечения заболевания.
Осмотр ребенка специалистом
Врач тщательно осматривает глаза грудничка, ощупывает пораженный участок. Для более точной постановки диагноза доктор сопоставляет все явные симптомы.
Обязательно следует осмотреть второй глаз ребенка на предмет появления признаков дакриоцистита. При поражении обоих органов зрения тактика лечения меняется.
Взятие носовой пробы
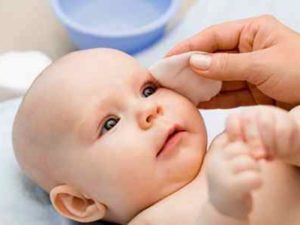
Если в течение 5 минут вата закрасилась, то проходимость считается хорошей, а проба положительной. При окрашивании турунды через более длительный период можно говорить о наличии слабой проходимости слезных каналов.
В отдельных случаях используется двойная носовая проба с введением в носовое отверстие ватного тампона, смоченного слабым раствором адреналина.
Другие исследования для уточнения диагноза
Родителям не стоит пугаться, если врач возьмет мазок из конъюктивиальной области. Это необходимо для выявления возбудителя инфекции глаза и степени тяжести заболевания.
Иногда новорожденному могут назначить дополнительное исследование — дакриоцистографию. В ходе процедуры ребенку делают ряд контрольных снимков, которые позволят оценить проходимость слезного канала.
Как лечить дакриоцистит?
Заболевание лечат с помощью комплексной терапии. Она включает в себя гигиеническое промывание глаза, применение лекарственных препаратов и, в особых случаях, хирургическое вмешательство.
Прием медицинских препаратов
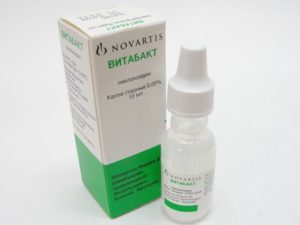
Широко используемыми препаратами являются глазные капли:
- Витабакт;
- Тобрекс;
- Вигамокс;
- Флоксал;
- Левомицетин.
Капли Альбуцид не применяются для лечения непроходимости слезного канала у маленьких детей. Это связано с вероятностью возникновения осложнений, которые неизбежно приведут к оперативному вмешательству.
Способ промывания больного органа
В качестве жидкости для промывания глаз используют раствор Фурацилина. Им смачивают ватный диск и протирают поврежденный орган, в результате чего веко очищается от гнойных выделений.
Отличное противомикробное действие оказывает отвар ромашки. Тампоном, смоченным в приготовленном растворе, промывают больной глаз минимум 2 раза в сутки.
Проведение операции
Хирургическое вмешательство проводится в том случае, если действия по устранению пробки в слезном канале не принесли должного результата. Со временем желатинообразная пленка уплотняется, и разорвать ее становится затруднительно. На помощь приходит квалифицированный офтальмолог.
Операция по прочистке слезного канала называется зондированием, или бужированием. Проводится данная манипуляция у детей, чей возраст достиг 6 месяцев. Зондирование может сопровождаться как местным, так и общим наркозом.
Для хирургического вмешательства используется специальный зонд, вводимый в слезный канал. Суть операции заключается в прорывании пленки тончайшей иглой.
Хирургическое действие производится достаточно быстро — в течение нескольких минут. По завершении операции хирург вводит в слезный канал особый антисептический раствор.
Положительным исходом манипуляций является стекание жидкости в носовой проход и носоглотку.
Необходимость массажа при дакриоцистите
Перед началом процедуры больной глаз новорожденного промывают раствором фурацилина. Массажные движения не должны быть грубыми и резкими. У новорожденного еще до конца не сформировались носовые косточки, поэтому их легко повредить.
Движения пальцами во время массажа должны производиться несильными толчками или вибрациями в направлении сверху вниз. Действие необходимо начинать с внутреннего уголка глаза, постепенно двигаясь по проекции слезного канала. Достаточно 5-10 движений, после чего гнойные выделения вытирают ватным диском.
Массаж при дакриоцистите нужно проводить не менее 5 раз в сутки на протяжении 2-х недель. Не стоит забывать, что после каждой процедуры новорожденному необходимо закапать глаза каплями, имеющими противовоспалительный или антибактериальный состав.
Из видеоролика вы узнаете наглядно на примере, как делать груднику массаж при дакриоцистите.
Запрещенные действия при лечении заболевания
Иногда мамы, отчаявшись в сложившейся ситуации, прибегают к самостоятельным действиям, которые не одобрены медицинскими специалистами. Подобные манипуляции могут усугубить развитие заболевания, спровоцировав тяжелые последствия. Ни в коем случае нельзя:
- капать в глаза грудное молоко;
- использовать при промывании глаза чай;
- применять антибиотические препараты без одобрения доктора.
Осложнения непроходимости

Инфицирование, в свою очередь, провоцирует развитие таких серьезных заболеваний, как:
- флегмона века, слезного мешочка или глазной орбиты;
- дакриоцистоцеле;
- менингит;
- панофтальмит.
Запущенная стадия заболевания может привести к потере зрения у новорожденного. Поэтому проще обратиться за лечением на начальной стадии непроходимости слезного канала.
Роль профилактических действий
Гарантированной защиты грудничка от непроходимости слезного канала не существует, но родители могут заранее позаботиться о здоровье новорожденного:
- Соблюдать гигиену новорожденного.
- Тщательно промывать глаза после перенесенного дакриоцистита. Особое внимание уделять при обработке органов зрения, в которых есть выделения.
- Вовремя обращаться к врачу за консультацией или лечением.
При первых проявлениях непроходимости слезного канала необходимо сразу же показать ребенка врачу. Только специалист может точно определить диагноз и рекомендовать родителям той или иной метод лечения. При самых опасных прогнозах можно нормализовать состояние новорожденного и полностью излечить дакриоцистит.
Непроходимость слезного канала у новорожденных
В первые несколько дней после появления малыша на свет его плач не сопровождается выделением слез. И это является нормой. Но, их отсутствие спустя 2 – 3 недели должно заставить родителей обратиться к специалисту, который выяснит причину. Ведь в большинстве случаев так проявляется непроходимость слезного канала у новорожденных.
Что такое непроходимость слезного канала и каковы ее причины
Непроходимость слезного канала (дакриоцистит) – это воспалительный процесс, поражающий слезный мешок, область глазного яблока и вокруг него. Основная причина дакриоцистита кроется в пленке, защищающей носослезный канал плода в утробе матери.
Читайте также: Булгур: характеристики и состав крупы, польза и вред для организма, применение в кулинарии
Во время первого крика малыша после рождения, она не лопается, а остается на месте. Это приводит к тому, что слезы не могут выйти наружу и скапливаются в слезном мешке, вместе с бактериями, способствующими появлению воспалительного процесса. Отсюда покраснение, припухлость глаз, появляющаяся при непроходимости слезного канала.
Зная строение носослезного канала, устранить причину можно, обратившись за помощью к доктору, который назначит эффективное лечение. А прежде чем приступить к их устранению, следует разобраться в том, почему же так происходит. Причины дакриоцистита могут быть следующие:
- Врожденная непроходимость. Для нее характерна высокая плотность слизистой пленки. В том случае, когда по истечении 2 – 3 месяцев после рождения малыша его состояние не нормализуется, пленка не рассасывается самостоятельно, необходимо прибегнуть к процедуре бужирования.
- Закупорка может быть вызвана инфекцией, попавшей в слезный мешок.
- Патология, связанная с тем, что носовая косточка продолжает расти и формироваться. За счет этого она оказывает давление на слезный канал, перекрывая его.
- Образование опухоли лица или носа, кисты в протоке.
Как проявляется
Определить наличие непроходимости слезного канала у грудничка в первые недели его жизни довольно сложно, ведь оно никак не проявляется. А вот немного позже, с появлением слез, проявляются и первые симптомы.
Большинство родителей не уделяют им должного внимания, предполагая, что все дело в конъюнктивите. Ведь симптоматика этих двух заболеваний очень похожа. Но в случае с дакриоциститом, применение капель с антибиотиком помогает устранить симптомы лишь на время их использования.
Проявляется непроходимый слезный канал, как правило, только на одном глазу, реже одновременно на двух. Симптоматика может быть следующей:
- Обильное выделение слез, за счет чего глаза ребенка регулярно остаются влажными.
- В уголке глаза собираются выделения серого или желтоватого цвета. Когда они подсыхают, превращаются в корочку, доставляющую малышу дискомфорт, склеивающую реснички после сна.
- Происходит опухание и покраснение век.
- В запущенных случаях из глаз может выделяться гной, кроха ощущает боль, при легком надавливании на нос.

Заметив, что грудничок стал капризным, отказывается от сна, еды, у него появляются перечисленные выше симптомы, следует как можно быстрее показать его доктору.
Диагностировав дакриоцистит, а также выяснив причину его появления, он назначит лечение. Самостоятельно заниматься установлением диагноза, подбором лекарственных препаратов, не стоит.
Лечение
Для того чтобы младенец как можно быстрее пошел на поправку, ему перестали доставлять дискомфорт симптомы, сопровождающие такое состояние организма, лечение должно быть эффективным и своевременным. Сводится оно может к:
- Массажу.
- Закапываю глаз.
- Зондированию.
Оптимальным методом, благодаря которому слезные каналы можно привести в должное состояние является массаж. Его, как и другие методы лечения, должен назначить доктор, который наглядно продемонстрирует родителям технику выполнения. Освоив ее, можно выполнять лечебную процедуру в домашних условиях.
Для новорожденных массаж – это наиболее безобидная и безболезненная процедура. Проводить ее необходимо тогда, когда кроха пребывает в хорошем настроении. Не стоит забывать и о гигиене. Поэтому приступать к массажу можно только с чистыми руками и короткими ногтями. Следующее фото поможет наглядно объяснить, как он должен проводиться.
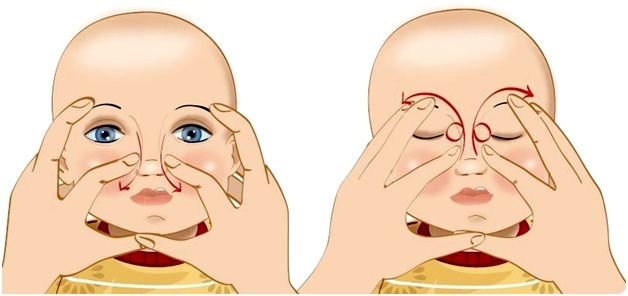
Последовательность выполнения массажа следующая:
- Глаза ребенка промываются отваром ромашки или раствором фурацилина. Делать это необходимо от внешнего уголка глаза к внутреннему.
- Очистив глаза от гноя, указательные пальцы помещаются в область уголков глаз, при этом их подушечки должна быть направлены к переносице.
- Резкими, но не сильно грубыми движениями производятся надавливания подушечками пальцев от исходной точки до кончика носа. За одну процедуру выполненных надавливаний должно быть в среднем около 10. Если в процессе массажа из глаз выделяются слезы или гной – это свидетельствует о том, что вскоре последует положительный результат.
- После массажа глаза закапываются. При выборе капель отдать предпочтение стоит тем, которые не кристаллизуются. Упомянутые капли оказывают дополнительный барьер для выхода слезной жидкости.
Массаж направлен на то, чтобы пробить пленку и поспособствовать ее скорейшему исчезновению. Как правило, надлежащее его выполнение приводит к устранению проблемы уже через 2 недели. Если же улучшений так и не последовало, то решать ее необходимо хирургическим путем.
Зондирование – это хирургическая процедура, длительность которой составляет не более 10 минут. Проводится она под местным наркозом и не доставляет маленькому пациенту болезненных ощущений.
Начинается процедура с того, что специалист закапывает глаза малыша каплями, являющимися местной анестезией, расширяет каналы и с помощью зонда пробивает пленку, затем прочищает канал.
Для этого используется физиологический раствор и дезинфицирующее средство. Для того чтобы сохранить результат от проведенной процедуры, предотвратить повторное сужение канала, доктором назначается массаж длительностью в неделю.
От процедуры зондирования, назначенной доктором, отказываться не стоит, так как и оттягивать ее. Дело в том, что пленка со временем станет грубее, и ее удаление будет требовать больших усилий. Поэтому оптимальным возрастом для проведения зондирования является период с 3 до 6 месяцев.
Профилактические меры
Как бы родители ни старались, но полностью обезопасить ребенка от всевозможных заболеваний, в том числе, и от непроходимости слезного канала, к сожалению, не в их силах.
Да и особой профилактики от дакриоцистита не существует, ведь он является патологией, с которой малыш рождается. Но, предотвратить осложненное его протекания можно. Для этого необходимо:
- Уделять должное внимание гигиене малыша.
- Заниматься своевременным и правильным лечением заболеваний, поражающих глаза (конъюнктивит, синусит).
- Избегать нахождения ребенка на сильном ветру, морозе, под палящим солнцем.

Самый главный совет для родителей, которые столкнулись с данной проблемой – это не медлить с выявлением причин и их устранением. Ведь, кроме того, что она доставляет малышу дискомфорт, велика вероятность проявления усложнений. Доводить до этого не стоит, ведь здоровье ребенка – это самое важное.
Закупорка слезного канала у детей: до и после года
Воспаление слезного мешка (дакриоцистит), занимает не последнее место среди всех глазных болезней и является достаточно распространенным явлением.
У новорожденных его диагностируют уже на второй недели жизни, благодаря характерным симптомам (слезоточивость, воспаление, выделение гноя в уголках глаз).
Дакриоцистит у детей – это опасная патология, которая при отсутствии своевременного лечения может привести к слепоте. Поэтому родителям необходимо знать, как он проявляется и каким способом от него излечиться.
Дакриоцистит. Причины появления
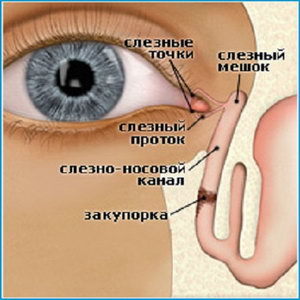
Слезы образуются в железах, расположенных под верхним веком. При плаче слезная жидкость стекает по канальцам в слезный мешок, переходящий в носослезный проток и уходит в полость носа. При дакриоцистите возникает закупорка слезного канала, в результате которой слезная жидкость начинает накапливаться в слезном мешке.
Её повышенное скопление приводит к воспалительному процессу. Размножение стафилококков, стрептококков и прочей патогенной микрофлоры, становится причиной инфицирования.
Дакриоцистит у детей имеет две клинические формы: хроническую и острую. Этиология данного заболевания: вирусная, посттравматическая, бактериальная, паразитарная, хламидийная.
Различают также первичные и вторичные дакриоциститы. Проявление этого заболевания у детей до года (новорожденных) относится к первичному дакриоциститу.
До появления ребенка на свет, слезные каналы у него закрыты пробкой-пленкой. После рождения, в норме, закупоривающая пленка должна разрываться под воздействием дыхательных движений и плача. В некоторых случаях так не происходит и возникает первичный дакриоцистит (характерный для пациентов до года).
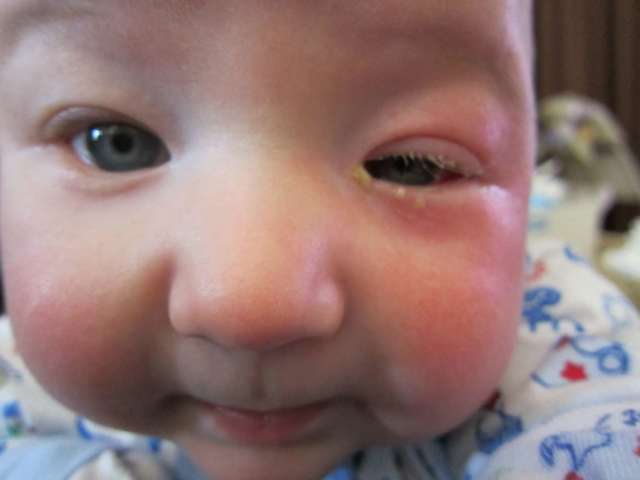
Дакриоцистит у новорожденных относится к первичному дакриоциститу.
Дакриоцистит после года (вторичный дакриоцистит) проявляется и у взрослых и имеет те же причины возникновения:
- вследствие неправильного лечения первичной формы;
- как результат патологических процессов в слезном мешке;
- из-за травм, связанных с повреждением носослезного канала;
- в результате каких-либо других патологических процессов в тканях, расположенных рядом со слезоотводящими путями;
- вследствие некоторых ЛОР заболеваний (синуситы, риниты).
Предрасполагающими факторами также могут стать: перенесенные инфекционные болезни, снижение иммунитета, сахарный диабет.
Симптомы
Часто дакриоцистит путают с конъюнктивитом, который может возникнуть у новорожденного в результате инфицирования в утробе матери или в процессе родов.
У этих двух заболеваний есть определенная схожесть симптомов, но есть и различия. Основным таким различием является то, что при конъюнктивите наблюдается одновременное покраснение и воспаление обоих глаз.
Читайте также: Тиреотоксический криз — симптомы, лечение, неотложная помощь при тиреотоксическом кризе
При дакриоцистите, в большинстве случаев, страдает только один.
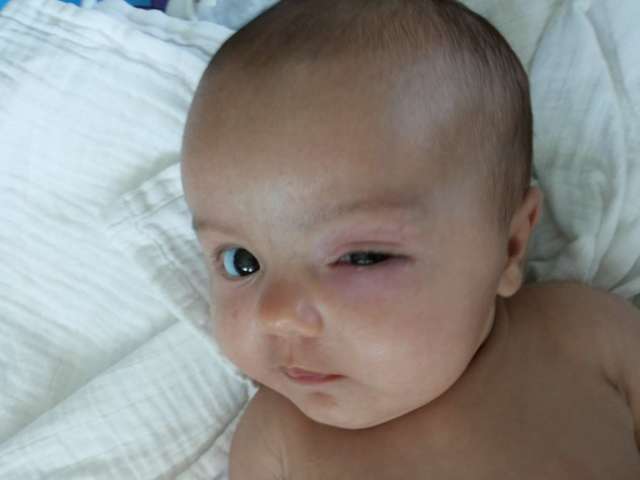
При дакриоцистите, чаще всего, страдает только один глазик.
К основным симптомам дакриоцистита относят:
- слезоточивость;
- гиперемия, отек и болезненность тканей;
- гнойные выделения;
- закисание глаза по утрам;
- изменение цвета кожи в области поражения.
Помимо вышеперечисленных симптомов, у ребенка могут наблюдаться и вторичные проявления: слабость, головные боли, повышенная температура тела.
Диагностика
Диагностика дакриоцистита у детей основывается на жалобах самого пациента (или его родителей) и визуальном осмотре.
Для подтверждения диагноза могут быть назначены следующие диагностические мероприятия:
- Проба Веста. Проводится она в два этапа. Первый этап осуществляется с целью оценки общего состояния слезных путей (от слезной точки до слезного мешка) и сократительной активности слезных канальцев. Второй этап (вторая проба) помогает оценить состояние путей, начиная от слезного мешка, заканчивая носовой раковиной.
- Бужирование слезного канала. Это диагностическое мероприятие дает возможность определить степень непроходимости.
- Биомикроскопия глаз. Помогает исследовать ткани глаза и оптические среды.
- Бактериологический посев. Этот метод используется для определения патогенной микрофлоры и ее чувствительности к антибактериальным лекарственным средствам.
- Флюоресцеиновая инстилляционная проба. Данный метод помогает исследовать характер слезных пленок и состояние наружного слоя роговицы.
- Методы контрастной рентгенографии. Используются для определения степени непроходимости слезного канала.
В ходе лечения дакриоцистита ребенка нужно показать не только офтальмологу, но и отоларингологу, травматологу, нейрохирургу, неврологу
Помимо офтальмолога, ребенку может понадобиться консультативная помощь других профильных специалистов: отоларинголог, травматолог, нейрохирург, невролог.
Лечение
Лечение дакриоцистита у детей может осуществляться при помощи консервативных методов, хирургического вмешательства и с использованием средств народной медицины. Выбор метода зависит в основном от возраста ребенка.
Терапия данного заболевания направлена на достижение таких целей:
- восстановить проходимость слезного канала;
- устранить воспалительный процесс;
- назначить антиинфекционную терапию.
Лечение должно проводиться исключительно в условиях стационара, так как в любой момент может понадобиться хирургическое вмешательство.
Консервативный метод
Консервативный метод используется для лечения дакриоцистита у новорожденных и детей до года. Также он достаточно эффективен на ранней стадии заболевания.
Основой лечения дакриоцистита у маленьких детей считается массаж глаз. Выполнять его могут родители в домашних условиях. Как правильно делать массаж слезного канала им предварительно рассказывает и наглядно демонстрирует специалист.
Делается он приблизительно следующим образом: вибрирующими («выталкивающими») движениями необходимо слегка надавливать на слезный мешочек от верхней части внутреннего угла вниз. Процедура выполняется указательным пальцем или мизинцем.
Длительность курса – около двух недель.
В процессе проведения массажа выделяется гнойное содержимое, которое необходимо очищать раствором фурацилина или другим антисептическим лекарственным средством.
Важно помнить, что соблюдение гигиены – обязательное условие для проведения массажа. Руки должны быть тщательно вымыты, а ногти коротко подстрижены.
При дакриоцистите могут быть назначены различные антибактериальные, гормональные, общеукрепляющие и жаропонижающие препараты.
Хирургические методы
В случаях, когда не помогает консервативное лечение, назначают один из хирургических методов. Основные два вида хирургического вмешательства при дакриоцистите: бужирование и дакриоцисториностомия.
Процедура бужирования длится несколько минут. В процессе операции вводится зонд через слезную точку и устраняется непроходимость. Как правило, пациент не чувствует особого дискомфорта и боли. Бывают случаи, когда существует необходимость в проведении повторной операции. Провести её могут с перерывом в 2 дня после первой.
Дакриоцисториностомия при непроходимости детям показана с 3-х лет. Операция проводится с целью восстановления оттока слез в полость носа. Данная процедура ранее имела несколько недостатков в виде возможности травмирования слезного аппарата и появления косметических дефектов после операции, но с развитием новых технологий эти проблемы перестали быть актуальными.
Средства народной медицины также способны облегчить состояние ребенка при дакриоцистите. Примочки и компрессы из укропа, ромашки, каланхоэ помогают снять воспаление. Но не следует забывать, что использовать методы народной медицины можно исключительно по назначению лечащего врача.
Прогноз и профилактика
При отсутствии своевременного и адекватного лечения, дакриоцистит грозит осложнениями в виде:
- абсцесса головного мозга;
- острого гнойного перидакриоцистита;
- менингита;
- энцефалита;
- возникновения камней в слезных протоках.
Вышеперечисленные заболевания достаточно серьезны и способны привести к летальному исходу, поэтому важно при появлении первых признаков дакриоцистита обратиться к специалистам за лечебной помощью.
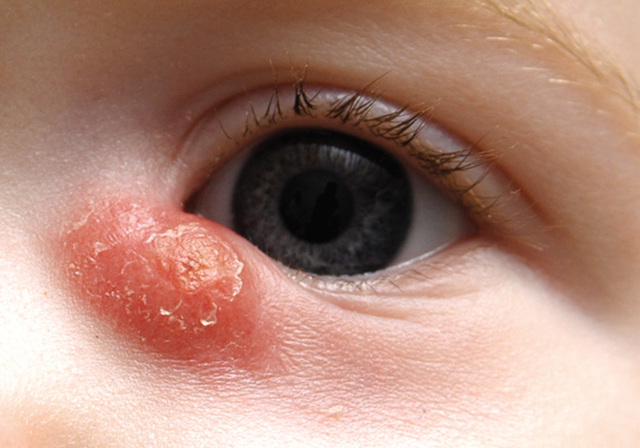
При подозрении на дакриоцистит малыша нужно срочно показать врачу.
К основным профилактическим мерам относятся: избегание травм, своевременное лечение заболеваний ЛОР-органов.
Болезни глаз не только приносят маленьким пациентам дискомфорт, но и мешают полноценно познавать мир, наслаждаться жизнью. Очень важно при первых симптомах дакриоцистита обращаться к специалистам, ведь распространение инфекции может повлиять на качество зрения, а то и полностью привести к его потере. Мир чудесен, разнообразен, полон красок, не стоит лишать ребенка этого богатства.
Июл 10, 2017Анастасия Табалина
Как определяют, что это непроходимость слезного канала?
Девочки, прошу помощи. Я уже на грани нервного срыва. Пишу много, чтобы было понятнее ситуация. Но главный вопрос таков: как определяется, что у ребенка — непроходимость слезного канала, а не коньюктивит или что-то еще?
Наша ситуация: ребенку 4 месяца. При рождении с глазками все было хорошо, а ровно в месяц старший принес из сада коньюктивит — заболел сам, потом папа, потом младший. Был гной только в левом глазике. Пролечили тобрексом, все прошло недельки на 2.
А потом вдруг коньюктивитом заболеваю я, снова младший — и снова только левый глаз. Снова лечились, опять все прошло. Но уже на 5-7 дней, потом левый глаз снова чуть стал гноиться.
Вот с этих самых пор и до сегодняшнего дня мы так и лечимся (((
Наша проблема с глазиком всегда, ВСЕГДА начинается так: за 2-3 дня до того, как появляется гной, глаз начинает быть влажным и чуть слезиться. В остальное время глазик сухой. У офтальмолога участкового были в 2 месяца, как раз в промежутке между лечением — рассказала ей, она меня спрашивает, «у вас слеза стоит»?
Девочки, а я даже не знаю что ей сказать то! Ведь, повторюсь, только перед началом заболевания глаз начинает слезиться, и то, не сильно, остальное время он сухой. В общем, посоветовала мне наш участковый офтальмолог поделать массаж, я его поделала, но ситуацию это вообще не изменило…
Потом к ней ходил наш папа, уже без ребенка, сказал, что у нас снова левый глазик загноился немного, она выписала витабакт на 10 дней. Пока лечу им — все нормально, стоит прекратить — через 2 дня снова чуть гноится… 2 курса витабакта нам не помогли.
Прекращаю капать — все возвращается
Я вновь стала делать массаж, причем обоих глазок. Не знаю, м.б. ЭТО МОЯ ВИНА, и не надо было трогать правый глаз, но у нас после 4-х дней массажа стал слезиться, а потом чуть загноился уже правый глаз, впервые! Левый при этом не загноился…Я стала капать тобрексом, капала 7 дней, вот вчера закончила, и что? Сегодня утром правый глаз снова после сна слезился и чуть загноился…
Я вообще ничего не понимаю…
Если это непроходимость — почему началась не с рождения, а в 1 месяц? Почему 3 месяца правый глаз не гноился (ведь должен же был, если непроходимость), а сейчас начал? Почему глаза сухие, слеза в них не стоит (как я понимаю, при непроходимости она должна стоять и глаз должен слезиться?)?
Девочки, уже не знаю что делать! Идти к участковому офтальмологу (запись, к ней, к слову, только через 2 недели, а если брать направление на зондирование, то все равно только у нее)? Не ходить, искать платного? Но что скажет платный, он же не выдаст мне, как я понимаю, направление в морозовскую?
Знакомый врач (не офтальмолог) сказал мне, что я вообще паникую, и ждать, пока ребенок хотя бы сядет, возможно само все пройдет, т.к. будет стекать вниз естественным путем…
Объясните мне, бестолковой, как врачи вообще определяют, что это не коньюктивит, не инфекция, а именно непроходимость? Наш случай похож на непроходимость или нет?

Comments
(0 Comments)