Болезнь крона: симптомы, лечение, диагностика болезни крона толстой кишки и тонкого кишечника.
Болезнь Крона – это неинфекционное заболевание пищеварительного канала, при котором развивается воспаление не только одного или нескольких его отделов, но имеются и внекишечные проявления. Отличительной особенностью данной патологии является то, что в процесс вовлекается вся толщина стенки. Чаще всего страдает участок, где тонкая кишка соединяется с толстой.
Заболевание протекает хронически, с чередованием острых приступов и ремиссий. Первые признаки болезни (первый приступ), как правило, возникают в молодом возрасте – у лиц 15 – 35 лет. Заболевание встречается одинаково часто как у мужчин, так и у женщин.
Выявлена генетическая предрасположенность болезни Крона — если родственники прямой линии страдают этим заболеванием, риск развития его возрастает в 10 раз.
Если болезнь диагностирована у обоих родителей, заболевание у таких больных возникает ранее 20 лет в половине случаев. Риск развития болезни Крона повышается при курении (практически в 4 раза), а также отмечается связь заболевания с оральной контрацепцией.
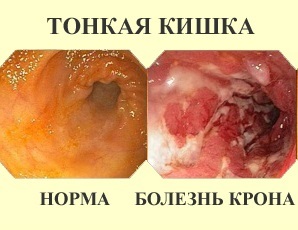
Что это такое?
Болезнь Крона — хронический воспалительный процесс в желудочно-кишечном тракте, способный поражать все его отделы, начиная с полости рта и заканчивая прямой кишкой. Воспаление развивается одновременно во внутренней оболочке кишечника и в его подслизистых слоях, с преимущественным поражением терминального отдела подвздошной кишки.
Причины возникновения
Предрасполагающими факторами развития болезни служат:
- перенесенная вирусная инфекция (корь);
- пищевая аллергия;
- стресс и психическое перенапряжение;
- курение;
- наследственная предрасположенность.
На сегодняшний день выявить возбудителя болезни Крона не удалось. Однако инфекционная теория – основная версия происхождения заболевания. Это объясняется положительным эффектом от лечения антибактериальными препаратами.
Помимо этого в развитии заболевания немаловажную роль играют расстройства со стороны иммунной системы.
Аутоиммунные процессы, при которых вырабатываются антитела против собственных тканей кишечника, и недостаточность защитной функции иммунной системы являются важным звеном в происхождении заболевания.
Симптомы болезни Крона
На симптоматику влияет локализация и скорость развития болезни Крона. Общие симптомы у взрослых и детей делятся на кишечные и внекишечные. К первой группе относится:
- Расстройство стула. Оно проявляется диареей, которая бывает редкой и обильной или частой и скудной. Может быть с примесью крови и слизи.
- Боли в животе. Они могут быть тупыми, продолжительными. Иногда пациенты жалуются на резкие, но кратковременные.
- Воспаление области анального отверстия.
К внекишечным относится:
- повышение температуры тела,
- резкое уменьшение веса,
- слабость, утомляемость,
- анемия.
Дополнительно поражение затрагивает суставы, кожу, печень, глаза, десна. Любые раны начинают плохо заживать. Периодически появляются боли в костях. Белки глаз окрашиваются в желтый цвет, происходит снижение остроты зрения.
У больных может наблюдаться ослабление симптоматики. Процесс ремиссии иногда длится несколько лет. Предугадать, когда будет следующее обострение невозможно.
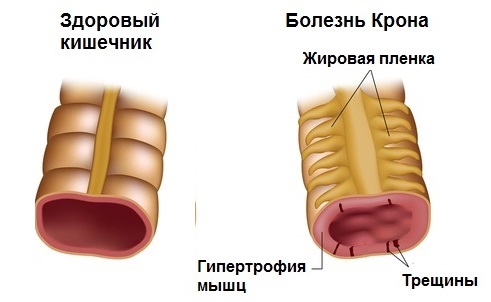
Хроническая форма
Это наиболее распространенная форма болезни. Ее проявления будут отличаться в зависимости от того, в каком отделе кишечника развивается патологический процесс.
Так, при болезни Крона тонкой кишки основные симптомы – нарушение всасывания питательных веществ в кишечнике, а также признаками интоксикации (слабость, повышенная утомляемость, повышение температуры до невысоких цифр).
Кроме этого, отмечаются вначале периодические, а затем постоянные боли в какой-то области живота, которые практически не облегчаются после акта дефекации.
Стул при этом заболевании полуоформленный, в нем иногда может быть слизь или кровь, примесь пены.
Нарушение всасывания нутриентов проявляется:
- повышенным объемом выделяемой мочи;
- судорогами в мышцах конечностей и лица;
- отеками;
- нарушением потенции/менструального цикла;
- повышенной пигментацией кожи;
- признаками гиповитаминоза: трещины в углах рта, ухудшение видения в сумерках, кровоточивость десен.
Если развилась болезнь Крона толстой кишки, наблюдаются такие симптомы:
- боль в животе: схваткообразная, локализующаяся выше пупка, по правому или левому боковым поверхностям живота, различной интенсивности, усиливающаяся при употреблении «вредной» пищи;
- стул кашицеобразный, с кровью, частый. Позывы могут возникать и ночью, и ближе к утру;
- если поражена область прямой кишки возле ануса, у человека могут выявлять частые парапроктиты, анальные трещины или свищи, идущие от прямой кишки к коже вокруг ануса, мочевому пузырю, простате или влагалищу;
- кожа становится бледной, теряет эластичность.
Такие проявления со стороны толстой, тонкой кишки или сочетанного поражения отделов пищеварительного тракта имеют особенность. Они протекают с периодами ремиссий, когда человек чувствует себя практически здоровым (за исключением внекишечных проявлений и симптомов нарушения всасывания питательных веществ), которые сменяются обострениями.
Сколько длится обострение болезни Крона, зависит от длительности периода, когда медицинская помощь не оказывалась, характера применяемого лечения, локализации поражения. При адекватной терапии болезнь обостряется раз в 1-3 года. О том, какие способы лечения заболевания сегодня применяются, можно узнать из статьи: Как проводится лечение болезни Крона.
Кроме кишечных, болезнь имеет и внекишечные проявления:
- боль в глазах;
- узелковая сыпь, которая вначале имеет красный цвет, затем становится фиолетовой, а после буреет и желтеет;
- симптомы образования камней в желчных путях;
- язвы в полости рта;
- боль в крестце;
- снижение подвижности крупных суставов.
Диагностика болезни Крона
Диагностика заболевания проводится при наличии характерных симптомов болезни Крона с применением следующих исследований:
| Рентгеноскопия кишечника | Используются методики с применением контрастного вещества, позволяющие обнаружить новообразования, гранулемы и участки сужения в тонком кишечнике. |
| Эндоскопия | Метод, состоящий в введении в кишечник инструмента, состоящего из гибкой трубки, снабженной видеокамерой и источником света, с помощью которой исследуется слизистая оболочка прямой и толстой кишки. |
| Лабораторные методы исследования | Проводят общие и биохимические анализы крови, мочи, анализ и бакпосев кала, а также развернутый иммунологический анализ крови. |
| Биопсия слизистой оболочки кишечника | Ткань для гистологического исследования берется во время колоноскопии. В лабораторных условиях анализируют изменения в слизистой оболочке. |
Осложнения
Болезнь Крона опасна не только своими неприятными проявлениями, но и тяжелейшими осложнениями, которые можно устранить только хирургически путем. К ним относятся:
- Перфорация кишечной стенки, с присоединением перитонита;
- Кишечная непроходимость;
- Обильные кровотечения;
- Наружные и внутренние свищи, язвы;
- Воспалительные инфильтраты и стриктуры (сужение просвета) кишки;
- Риск возникновения аденокарциномы;
- Мокнущие трещины и мацерации прямой кишки;
- Очаги нагноения (абсцессы).
Болезнь Крона характеризуется хроническим, длительным течением, обострения заболевания могут продолжаться на протяжении всей жизни пациента. Течение болезни в каждом конкретном случае различно и у одних пациентов симптомы могут быть легкими и не особо отражаться на самочувствии, тогда как у других обострение заболевания может сопровождаться тяжелыми, опасными для жизни осложнениями.

Лечение болезни Крона
Комплексное лечение неосложнённой болезни Крона проводится фармацевтическими препаратами. Оперативное вмешательство производится только при наличии определенных показаний.
На данный момент заболевание считается неизлечимым, и не имеется специального универсального метода лечения, подходящего для каждого больного.
Существует две различных методики терапии: «снизу вверх», от применения легких препаратов к назначению более сильнодействующих средств, или «сверху вниз», предполагающей применение сильнодействующих лекарств на начальном этапе лечения.
Цель медикаментозной терапии – снижение активности воспалительного процесса, что позволяет избавиться от симптомов и проявлений заболевания.
Кроме того, необходимо планировать лечение таким образом, чтобы обеспечить профилактику возможных осложнений и добиться стойкой длительной ремиссии. Для больного, у которого развились характеризующие болезнь Крона симптомы, лечение должно быть начато как можно раньше.
Своевременно проводимая терапия позволяет значительно снижать выраженность проявлений заболевания и сокращает длительность обострения.
Применяются следующие лекарства:
- топические гормоны — будесонид. Рекомендуется при низкой/умеренной активности болезни Крона с изолированным поражением илеоцекальной области.
- салицилаты (препараты 5-ASA) — сульфасалазин, месалазин. Существуют как пероральные, так и топические (для местного применения (ректальная пена и суспензия, суппозитории)) формы. В отличии от язвенного колита обладают низкой эффективностью могут быть рекомендованы к использованию в качестве монотерапии при легких формах с минимальной активностью заболевания[2]
- иммунодепрессанты — азатиоприн, метотрексат, 6-меркаптопурин. Используются в качестве поддерживающей терапии. Не подходят для индукции ремиссии в качестве монотерапии.
- глюкокортикоиды — преднизолон, метилпреднизолон. Используются для индукции, но для поддерживающего лечения болезни Крона. Длительное применение глюкокортистероидов влечет развитие гормонозависимости, синдрома экзогенного гиперкортицизма, в отличие от генно-инжнерных биологических препаратов (ГИБП) в меньшей степени влияет на эндоскопическую активность заболевания (не вызывает заживления слизистой оболочки).
- лечение антибиотиками: ципрофлоксацин, метронидазол и новый антибиотик местного действия — рифаксимин;
- генно-инженерные биологические препараты (ГИБП). На настоящий момент в клинической практике широко используются мноноклональные химерные или человеческие антитела к фактору некроза опухоли альфа (ФНО-альфа) — инфликсимаб и адалимумаб. Применяются также и другие ГИБП: голимумаб, этанерцепт, цертолизумаб пегол. Перспективным к использованию считаются блокаторы интегриновых рецепторов: Vedolizumab.
Перспективные и альтернативные методы лечения:
- лечение пробиотиками (VSL#3, фекальная трансплантация живых донорских бактерий);
- сорбенты и ферменты;
- конъюгированная линолевая кислота;
- лечение аутологичными (собственными) стволовыми клетками (США, Англия, Испания и т. д.);
- гипербарические камеры (лечение кислородом);
- в тяжелых случаях трансплантация кишечника от донора;
- плазмофарез и плазмасорбцию.
- лечение стволовыми клетками (препарат полихром, США);
- нанотехнологии (препараты в минимальных количествах, то есть точечное действие);
- вакцины от ВЗК;
- секвентирование ДНК;
- активно испытывают препарат TSO (яйца свиных глистов, DR FALK, Германия, США, Австрия, Швейцария);
- генно модифицированные бактерии для лечения ВЗК.
При наличии свищей, абсцессов, высеве патологической флоры из содержимого кишечника могут применяться антибиотики широкого спектра действия и обязательно метронидазол, клотримазол.
Следует отметить, что лечение болезни Крона в настоящее время наиболее правильно проводить, опираясь на Европейский консенсус. Он основан на доказательной медицине.
Диета
В комплексе с медикаментозной терапией врачи уделяют большое внимание специальной диете, которая очень важна для снижения механического, термического и химического раздражения кишечника. Диета при болезни Крона не очень строгая, главное в ней — бережное отношение к кишечнику.
Читайте также: Абсцесс печени: симптомы и классификация болезни, вероятные осложнения и современные методы терапии
К запрещенным продуктам при данном заболевании относятся:
- Все виды бобовых культур, грибы;
- Макаронные, мучные и кондитерские изделия;
- Мороженое;
- Любые специи, приправы, острые соусы, горчица;
- Жирные сорта рыбы и мяса;
- Каши из перловки или пшена;
- Чипсы, сухари, консервы, полуфабрикаты;
- Газированные и холодные напитки;
- Кофе, шоколад, крепкий чай;
- Соленья и копчености;
- Острые, жареные блюда;
- Алкоголь.
Не рекомендуется употребление горячей пищи, все блюда подаются теплыми, с температурой подачи не менее 18° и не более 60°С. Питание должно быть дробным, пищу следует принимать небольшими порциями 5-6 раз в день.
Операция
Если диета, перемена образа жизни, лекарственная терапия и другие методы оказались неэффективными, больному рекомендуется оперативное лечение. Около половины всех больных болезнью Крона в процессе лечения переносят как минимум одно хирургическое вмешательство. Тем не менее, это не обеспечивает излечение от заболевания.
Оперативное лечение заключается в удалении поврежденного отдела кишечника с последующим наложением анастомоза между здоровыми участками. Хирургическое вмешательство также необходимо для лечения свищей и дренирования абсцессов, а также при развитии кишечной непроходимости.
Положительный эффект от оперативного лечения при болезни Крона обычно имеет временный характер. Заболевание часто рецидивирует, вызывая воспаление вблизи от прежнего очага. Наилучшая тактика – продолжать поддерживающую медикаментозную терапию после операции.
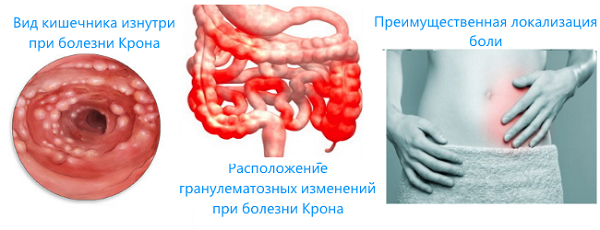
Профилактика и прогноз при болезни Крона
Способов полного излечения от этого заболевания на сегодняшний день не разработано вследствие того, что этиология и патогенез заболевания до конца не ясны.
Однако, регулярная адекватная терапия обострений и соблюдения диеты и режима, врачебных рекомендаций и регулярное санаторно-курортное лечение способствуют снижению частоты обострений, уменьшению их тяжести и повышению качества жизни.
Основные, ключевые моменты профилактики обострений:
- диетотерапия, сбалансированность питания, применение витаминных комплексов, необходимых микроэлементов;
- избегание стрессов, развитие стрессоустойчивости, регулярный отдых, здоровый режим жизни, нормализация биоритмов;
- физическая активность (легкие физические нагрузки снижают влияние стрессов, нормализуют кишечную деятельность);
- отказ от курения и злоупотребления алкоголем.
У 13-20% больных отмечается хроническое течение заболевания. При правильно проводимом лечении длительность периодов ремиссии достигает нескольких десятков лет. Как самостоятельное заболевание, болезнь Крона очень редко является причиной смерти больных, и процент летальности остается крайне низким. Обычно пациенты, получающие поддерживающую терапию, доживают до глубокой старости.
Болезнь Крона — симптомы, диагностика, лечение и препараты, проноз
Что это такое? Заболевание Крона – это тяжелый хронический воспалительный процесс в слизистом покрытии кишечника, с трансмуральным распространением воспалительного инфильтрата во все структурные слои кишечной стенки различных отделов ЖКТ.
Проявляется образованием свищевых ходов в прилегающие стенки кишечных петель, поражая воспалением мягкие и суставные ткани, с возможным развитием кишечных абсцессов.
Генезис и факторы развития
Точную причину развития терминального илеита назвать сложно, существуют лишь предположительные версии. Фактором первоначального развития могут быть бактерии и вирусы, штаммы патогенных микроорганизмов, либо иммунный ответ организма на определенный антиген. К наиболее вероятным факторам развития относят:
- аутоиммунные механизмы, обусловленные аутоантигенной активностью на слизистой поверхности кишечника;
- генетическую предрасположенность;
- негативность окружающих факторов;
- иммунные патологии.
Развитие болезни Крона начинается с множественных эрозийных образований на внутреннем слизистом покрытии кишечника и приводит к язвенной болезни Крона, вследствие их разрастания и углубления, трансформации эрозийных образований в язвенные.
Рубцевание язв вызывает огрубение кишечных стенок и сужение кишки, провоцируя впоследствии кишечную непроходимость.
Глубокие язвенные процессы способствуют перфорированию кишечных стенок и развитию вторичных инфекций. Чаще, болезни Крона подвергается подвздошная кишка, проявляясь глубокими воспалительными реакциями в слизистых тканях кишки, резкой болезненностью и учащением стула.
Симптомы болезни Крона по формам
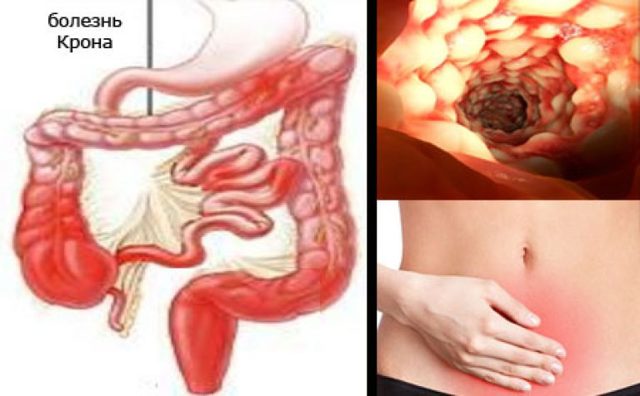
Характер симптомов болезни Крона зависит от локализации патологического процесса, проявляясь:
- Колитом болезни Крона, при воспалительных процессах толстого кишечника. Вызывая абдоминальные боли и кровоточивую диарею. Провоцируя развитие анальных фистул и гнойных тканевых воспалений (парапроктит).
- Терминальным илеитом или энтеритом, с развитием воспалительных реакций в завершающем отделе тонкой кишки (в подвздошном отрезке) и высоким риском кишечной непроходимости, вызывая проявление в животе болевого синдрома и развитие учащенных дефекаций.
- Энтероколитом Крона и илеоколитом с поражением всех отделов кишечника (тонкого и толстого) с признаками болезненности в брюшине, кровавого поноса и большим риском развития непроходимости тонкого кишечника.
При поражении кишечника, болезнь Крона проявляется признаками различной степени выраженности – с нарастанием интенсивности симптоматики, до промежутков ремиссии. Наиболее характерные симптомы болезни проявляются:
- Расстройствами стула, обусловленными нарушениями пищеварительных процессов, вследствие поражения слизистого покрытия кишки и частых кишечных спазм, способствующих кишечному опорожнению.
- Повышением температуры и общим ухудшением состояния, как следствие прогрессирующего воспаления.
- Болями и спазмом в животе различной интенсивности, сопровождающимися тошнотой и рвотным рефлексом, вследствие воспаления и изъязвления слизистого кишечника, нарушающих продвижение его содержимого по ЖКТ.
- Признаками геморрагии в каловых массах – светлыми кровяными включениями, темной кровью, кровью смешанной с калом, либо признаками «скрытой крови».
- Язвами на слизистой оболочки рта и образованием свищей в зоне ануса и промежности.
- Вследствие воспалительных изменений в кишечных стенках, способность нормального переваривания пищи снижается. Постоянные боли не способствуют аппетиту и пациент быстро худеет.
Кроме того, при болезни Крона, симптомы воспаления толстой кишки могут проявляться кожными, глазными и суставными патологиями, воспалительными процессами в печени и желчных протоках. Более тяжело, заболевание протекает у детей. Тяжесть симптоматики обусловлена незрелостью иммунных функций. Дети отстают в росте и половом созревании.
Диагностика болезни крона, обследования
Сегодня, для диагностики болезни Крона применяются самые информативные методы лабораторной и инструментальной диагностики.
- Обследование методом КТ дает информацию о локализации свищей и абсцессов.
- Эндоскопическая диагностика (колоноскопия), ирригоскопия, ректороманоскопия определяют участки воспаления, узловые образования, эрозии и язвенные образования на кишечных стенках. Позволяет провести забор биоптата для исследования.
- Рентгенографическое обследование кишечника с дополнительным введением бариевой смеси, позволяет выявить участки сужения кишечного просвета, образование язв и свищей на стенках кишечника.
- По показаниям исследуемой плазмы определяются – выраженность воспалительных реакций, возможное развитие малокровия (анемии), вследствие частых внутренних геморрагий.
- Метод копрограммы позволяет выявить скрытую кровь в фекалиях.
- Иногда применяется обследование ЖКТ различными эндоскопическими методами – видеокапсульной таблетки систем «Pillcam», «Bravo», «Smart Pill», «Motilis», «AES-GTI». Проглатывание такой видеокапсулы помогает обследовать и зафиксировать патологические процессы и состояние кишечника даже в самых недоступных местах. Каждая из таких систем наделена особыми, присущими только ей, функциями, дополняющими другую, либо направленных на определенную область обследования.
Для пациентов, у которых проявились характерные признаки и симптомы болезни Крона, обследование и лечение должны проводится незамедлительно, что поможет вовремя купировать развитие симптоматики и сократить длительность вероятных обострений.
Несмотря на обширный спектр современных методик в диагностике и лечении, данное патологическое поражение системы ЖКТ относится к неизлечимым заболеваниям. Лечение болезни Крона у взрослых и детей не имеет специальных универсальных методов, носит лишь поддерживающий и симптоматический характер.
Медикаментозная терапия направлена:
- на купирование активности воспалительных процессов;
- предотвращение проявления патологической симптоматики;
- профилактику возможных осложнений;
- обеспечение устойчивой длительной ремиссии.
Оперативное вмешательство проводится лишь при угрожающих жизни состояниях.
Обязательное условие при лечении – диетотерапия. Она назначается всем без исключения пациентам с данной патологией. Коррекция рациона питания способствует снижению остроты симптоматики – болевого синдрома и диареи, вносит изменения в процессы пищеварения.
- Пациенты с хроническим течением воспалительных реакций в кишечнике, как правило страдают стеатореей (нарушения всасывания жиров), поэтому жирные продукты, только усиливают диарею.
- Диета предусматривает исключение из рациона всех блюд, приготовленных из раздражающих слизистые покровы кишечника продуктов (высококислотных, копченых, острых и жареных), запрет на алкогольные и газированные напитки, крепкий кофе и табачную продукцию, соблюдения правил пищевого поведения, расписанных врачом.
- Препараты
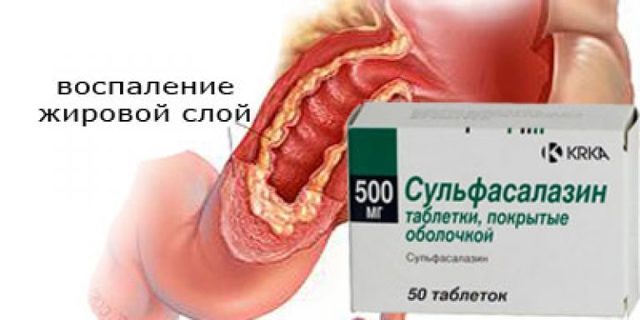
Основная группа фармакологических препаратов для лечебной терапии болезни Крона включает:
- Противовоспалительные средства – антимикробное и противовоспалительное средство «Сульфасалазин» и аминосалицилатный противовоспалительный препарат «Мезаламин».
- Гормональные кортикостероиды. Назначаются для быстрого купирования симптоматики с локализацией воспалительного процесса на определенных участках кишки – «Буденофальк» и его аналоги.
- Назначение иммунодепрессантов, снижающих выраженность воспалительных реакций – «Азатиоприна», «Метотрексата», «Циклоспорина».
- Препараты антибактериальной терапии, антибиотики для лечения свищей и абсцессов – «Метронидазол» или «Ципрофлоксацин».
- Препараты симптоматического лечения. Антидиарейные – «Дифеноксилат» «Лоперамид» и «Атропин», антихолинергические средства – «Кодеин» или «Платифиллин». Седативные препараты – «Метронидазол», либо «Элениум», витаминные комплексы.
Оперативное вмешательство применяется при:
- Образовании абсцессов и свищей. Проводится вскрытие и санация абсцессов и хирургическая операция по закрытию свищей;
- При развитии множественных дефектов в кишечных стенках с обильными геморрагиями, либо тяжелых процессов поражения, не поддающихся консервативному лечению. Проводится резекция кишечника на определенном поврежденном участке кишечника.
Прогноз болезни Крона индивидуален, обусловлен тяжестью и длительностью патологического процесса. При правильной поддерживающей терапии, продолжительность ремиссии может исчисляться несколькими десятками лет.
Как самостоятельная патология, заболевание крайне редко становиться причиной летальности, ее процент очень низкий. Отсюда вывод – ранняя диагностика и лечение болезни Крона определяют прогноз заболевания.
Болезнь Крона – почему воспаляется кишечник
Давайте изучим болезнь Крона. Мы выясним причины и симптомы, которыми она проявляется. Можно ли вылечить заболевание кишечника? Какова должна быть диета, чтобы ограничить воспалительные явления в кишечники и свести к минимуму риск осложнений?
Что такое болезнь Крона
Болезнь Крона или кишечный колит относится к хроническим воспалительным заболеваниям кишечника.
Она сопровождается хроническим воспалением слизистой оболочки и некоторых подлежащих тканей, а иногда всех слоев стенки кишечника или вообще всего пищеварительного тракта.
Читайте также: Лаки для ногтей ног и рук от грибка: обзор средств для лечения
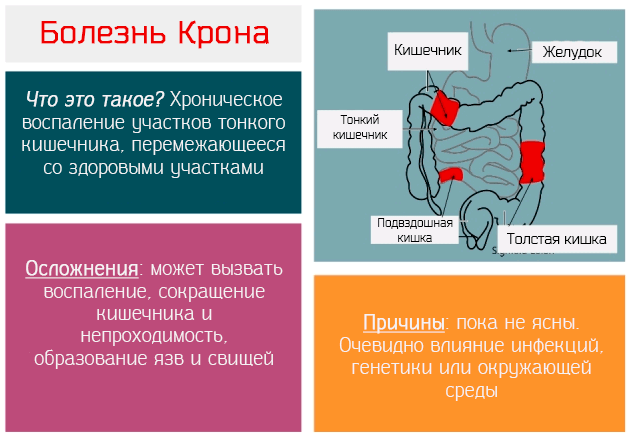
- Воспаление, вызванное болезнью Крона, может повлиять практически на любую часть пищеварительного канала, который идёт от рта до ануса, но почти всегда болезнь локализуется в подвздошной кишке, которая является заключительной частью тонкого кишечника, а также в толстой и слепой кишке.
- Очень редко болезнь Крона влияет на желудок, двенадцатиперстную кишку, перианальную область, пищевод и рот.
- Участок кишечника, который страдает от воспалительного процесса, как правило, очень короткий, порядка нескольких сантиметров.
Причины и факторы риска болезни Крона
- Этиология болезни Крона, несмотря на многочисленные исследования, до сих пор остается неизвестной.
- Подозрения падают на несколько факторов: генетика (пациенты с болезнью Крона, как правило, имеют семейную историю заболевания), вирусные и/или бактериальные инфекции.
- Вероятнее всего, болезнь возникает под влияние сочетания нескольких факторов, действие которых усугубляет состояние окружающей среды.
Генетическая гипотеза
Генетические исследования, проведенные на пациентах, страдающих от этого заболевания, показали, что у 30% из них присутствовала мутация гена NOD2, расположенного на хромосоме 16. Этот ген играет важную роль в рамках функций иммунной системы.
Тот факт, что мутации гена NOD2 не присутствуют у всех больных болезнью Крона, и открытие многих других мутаций, связанных с заболеванием, указывает, что количество мутаций, участвующих в развитии болезни Крона, многочисленно и многие ещё не выявлены.
Инфекционная гипотеза
Исследования, проведенные на пациентах с болезнью Крона, целью которых было обнаружить связь заболевания с патогенами, показали, что воспаление кишечника связано с комплексным влиянием патогенов.
Этими патогенами могут быть Mycobacterium avium subspecies paratuberculosis, Escherechia coli enteroaderente, Listeria и Yersinia. Однако, даже эта гипотеза ещё не была доказана и подтверждена должным образом.
Гипотеза окружающей среды
Безусловно, факторы окружающей среды играют важную роль в этиологии заболевания. Доказательством этого служит внушительный рост распространенности заболевания в промышленно развитых регионах.
Факторы риска
Выделяют следующие факторы, которые повышают вероятность развития болезни Крона:
- Юный возраст. Заболевание может появиться в любом возрасте, но с большей вероятностью проявит себя до тридцатого года жизни.
- Белая раса. Все белокожие люди, и в особенности ашкеназские евреи (потомки еврейских общин, которые в средние века жили в долине Рейна), имеют более высокие шансы развития воспаления кишечника, чем представители темнокожей расы.
- Родство. Наличие в семье больного с болезнью Крона увеличивает шансы столкновения с недугом. В частности, 20% больных болезнью Крона имеют братьев или родителей, которые страдают или страдали от того же заболевания.
- Курение сигарет. Это самый значительный фактор риска, это показывает статистика выявленных случаев заболевания.
- Окружающая среда. Проживания в промышленно развитой стране увеличивает риск. Также как потребление переработанных продуктов и животных жиров (особенно диета с перекосом в сторону омега-6 и в ущерб омега-3). Жители северных стран так же имеют больше шансов заболеть, чем представители южных регионов.
Симптомы, которыми проявляется болезнь Крона
Как мы уже упоминали, симптоматика заболевания очень сложна и существенно отличается от пациента к пациенту. Но, всегда она очень негативно влияет на социальную жизнь пациента.
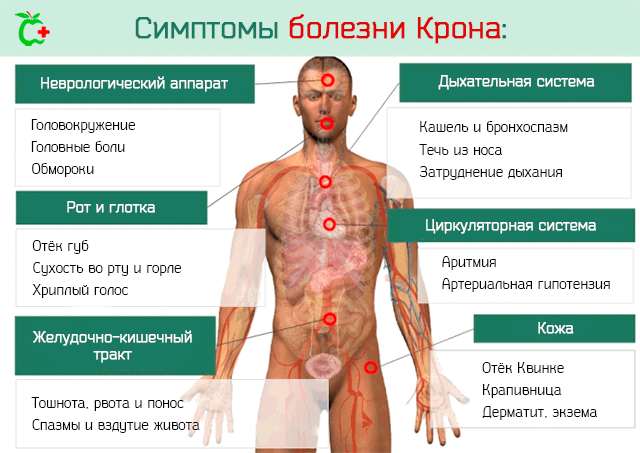
Симптомы зависят от локализации болезни Крона и времени прошедшего с начала развития (как правило, заметные проявления отмечаются только через 3 и более лет):
- Диарея. Наиболее типичный признак заболевания. Диарея является прямым следствием воспалительного процесса, который затрагивает слизистые оболочки, выстилающие кишечник, и даже подлежащие ткани. Воспаление приводит к обильной потере жидкости и ионов натрия.
- Судорожные боли в животе. Воспаление (боль является одним из его признаков) вызывает набухание стенок кишечника (отёки – это ещё один из типичных признаков воспаления). Разбухание кишечника в сочетании со стенозом вызывают изменения нормального транзита кала, что приводит к судорожным болям.
- Чрезмерное образование газов в брюшной полости со вздутием и выпячиванием живота.
- Изъязвления внутренней стенки кишечника. Наличие изъязвлений может повлиять на все структуры стенки кишечника и иногда могут быть настолько глубокие, что это может привести к его перфорации и, как следствие, перитониту.
- Кровотечения в стуле. Прохождение остатков пищи через изъязвленные области кишечника может вызвать кровотечения различной природы. Как правило, такие кровотечения выявляются при обследовании кала: визуальном – при обильном кровотечении, или лабораторном при слабом кровотечении.
- Потеря аппетита. Воздержание от приёма пищи приводит к улучшению симптоматики, поэтому больной часто теряет аппетит.
Описанные симптомы затрагивают только пищеварительный тракт, в частности, кишечник, но зачастую (если воспаление серьезное) заболевание проявляется дополнительной симптоматикой:
- Лихорадка. Характеризуется, как правило, температурой типичной для воспалительного процесса, но иногда может превышать 38,5°C, например, в случае абсцессов и инфекций, которые могут развиваться на язвах.
- Задержка в развитии и росте у детей, связанная с нарушениями всасывания и, как следствие, недоеданием.
- Астения. Отсутствие мышечной силы и их ослабление.
- Хроническая усталость, даже при отсутствии работы или после минимальной нагрузки.
- Воспаление глазного яблока (увеит) и склеры (эписклерит).
- Проблемы кожи. При болезни Крона часто встречаются гангренозная пиодермия и узловатая эритема.
- Проблемы неврологического характера, такие как головные боли, судороги, непроизвольные подергивания мышц, депрессия.
Прогноз, риски и осложнения заболевания Крона
Прогноз болезни Крона, которая, как мы уже сказали, неизлечима, зависит от того, сколько болезнь длится и вероятности развития возможных осложнений.
Несмотря на многие неудобства, болезнь Крона не снижает продолжительности жизни. Большую опасность представляют осложнения, которые могут привести даже летальному исходу.
Ими являются:
- Недоедание. Воспаления и диарея уменьшают способность кишечника поглощать пищу и приводят к дефициту питательных веществ. Наиболее быстро развивается дефицит углеводов и липидов, так как они всасываются в тонком кишечнике.
- Гемолитическая аутоиммунная анемия. Расстройство иммунной системы, которое часто сопровождает воспалительные заболевания кишечника. Вызвано уменьшением концентрации гемоглобина, уменьшением количества циркулирующих эритроцитов, которые уничтожает иммунная система, ошибочно принимая за врагов.
- Анемия. Все кишечные кровотечения и возможная гемолитическая аутоиммунная анемия могут приводить к появлению симптомов общего дефицита гемоглобина, который при болезни Крона следует обязательно держать под контролем.
- Серонегативный спондилоартрит или серонегативный остеоартрит. Воспалительный артрит, который затрагивает суставы (в основном, колени и плечи), может развиться из-за переизбытка в крови антител направленных против собственных тканей, образующихся из-за кишечного воспаления.
- Камни в желчном пузыре. Из-за слабого поглощения желчи в кишечнике, желчь выводится с калом. Результатом этого является повышение концентрации холестерина в желчи, содержащейся в желчном пузыре, что является фактором риском образования камней.
- Остеопороз из-за одновременного влияния трёх факторов:
- цитокины (белковые молекулы, способные изменять поведение других клеток), которые позволяют остеоцитам дифференцироваться в остеокласты и которые отвечают за разрушение костной матрицы;
- снижается усвоение витамина D и кальция из-за воспалительных процессов на поверхности кишечника;
- терапия кортизоном, используемая, чтобы держать под контролем болезнь, имеет побочным эффектом минеральное истощение костей.
- Серьезные бактериальные инфекции в изъязвленных областях кишечника. Инфекции могут приводить к появлению свищей и полноценных язв.
- Тромбы внутри кровеносных сосудов, в частности, в нижних конечностях (ноги). Связано с повышением свертываемости крови из-за обезвоживания, что может быть вызвано тяжелой диареей.
- Непроходимость кишечника, вызванная стенозом кишечника из-за пролиферации рубцовой ткани при заживлении язв.
- Рак толстой кишки. Важное значение для больных болезнью Крона имеет регулярный скрининг для предотвращения рака толстой кишки и, следовательно, прохождение колоноскопии раз в пять лет, начиная с 50 лет.
Диагностика болезни Крона
Как я уже сказал, диагностика заболевания довольно сложна, и, в первую очередь, должна исключать другие заболевания с похожими симптомами.
Для того чтобы сделать это, специалист будет использовать:
- Историю болезни пациента и его семьи.
- Анализ симптомов и признаков.
- Физикальное исследование пациента.
Так же будут использованы некоторые из следующих клинических исследований:
- Анализ крови. Необходим для оценки наличия какой-либо инфекции, уровня антител, характерных для болезни Крона, а также анемии.
- Колоноскопия и ректороманоскопия. Используя эндоскоп, снабженный видеокамерой, врач осматривает полость толстой и сигмовидной кишки. Так же часто используется для получения образца воспаленных тканей.
- Рентгенография кишечника. Позволяет оценить общее состояние кишечника. Возможно использование совместно с контрастными веществами или в форме компьютерной томографии или ядерного магнитного резонанса.
- Капсульная эндоскопия. Есть регионы кишечника, которые не могут быть исследованы ни с помощью колоноскопии, ни с помощью ректороманоскопии. Тогда можно прибегнуть к помощи капсульной эндоскопии. Это капсула с видеокамерой, которая должна быть проглочена пациентом. По пути от рта до ануса она регистрирует изображения стенок кишечника. Эти изображения затем отображаются и интерпретируются специалистом.
Диета и методы лечения болезни Крона
Не существует какой-либо терапии или хирургического вмешательства, которые могли бы избавить от болезни Крона.
Таким образом, единственно возможной является симптоматическая терапия, цель которой – минимизировать проявления расстройства.
Для этого необходимо держать под контролем воспалительный процесс, который несёт наибольшую ответственность за появляющиеся симптомы.
Для этого используют следующие лекарственные препараты:
- Нестероидные противовоспалительные. Наиболее часто применяют кортикостероиды, которые весьма эффективны, но, к сожалению, дают много побочных эффектов, а также сульфасазин, который имеет меньше побочных эффектов, но не всегда эффективен.
- Иммуномодуляторы. Действуют на иммунную систему, «запрещая» ей атаковать клетки организма, тем самым, снижают воспалительные проявления. Препараты, которые работают на основе такого принципа и которые используются для лечения болезни Крона, – это азатиоприн, инфликсимаб, циклоспорин и др. Однако, иммуномодуляторы имеют тяжелые побочные эффекты и увеличивают риск развития лимфомы.
Терапия так же может быть дополнена средствами, которые призваны успокоить конкретные симптомы. Например, антидиарейные средства, чтобы контролировать дефекацию, антибиотики для борьбы с любыми бактериальными инфекциями, которые могут заселяться в язвы, препараты железа и витамина В12, чтобы сдержать развитие анемии, добавки кальция и витамина D, чтобы предотвратить остеопороз.
Читайте также: Полипы толстой кишки: симптомы, лечение и удаление
Хирургическое вмешательство
Ухудшение воспалительного процесса может сделать необходимым хирургическое вмешательство с целью удаления части кишечника, безнадежно поврежденного язвами, свищами и другими образованиями.
Диета: правильное питание при болезни Крона
При лечении болезни Крона, в дополнение к описанной лекарственной терапии, важное значение имеет рациональное питание в соответствии с правилами установленными для пациентов, страдающих болезнью Крона, а именно:
- Ограничить стресс. По всей видимости (хотя и не доказано научно), в развитии заболевания немалую роль играет стресс.
- Отказ от курения.
- Потребление пищи в несколько маленьких порций, вместо пары-трёх больших.
- Исключение из рациона продуктов, соусов и способов приготовления пищи, которые требуют сложного переваривания.
- Исключение из диеты продуктов из цельного зерна и чрезмерно богатых клетчаткой.
- Потребление большого количества жидкости для предотвращения обезвоживания.
- Диета с низким содержанием жира. Жиры должны всасываться в тонком кишечнике, но при болезни Крона его работа нарушается, в результате, жиры переходят в толстый кишечник, усугубляя проблему диареи.
- Исключение из рациона молока и его производных.
- Следование хорошо сбалансированной диете, чтобы компенсировать возможные дефициты питательных компонентов.
Болезнь Крона. В чём проявляется и как лечится
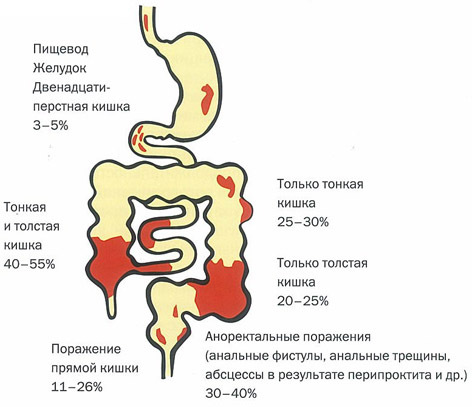
Хроническое гранулематозное воспаление любого отдела желудочно-кишечного тракта (от ротовой полости до анального отверстия, но чаще всего поражается тонкая кишка в виде сегментарного энтерита у 75-80% больных), причем процесс начинается в конечном отделе тонкой кишки – подвздошной кишке. Рост заболевания наблюдается во всем мире, болезнь Крона поражет преимущественно трудоспособное население, трудно диагносцируется, нехотя поддается лечению, может приводить к тяжелым осложнениям, инвалидности, потере трудоспособности.
Болезнь Крона. Причины
Причины болезни Крона неизвестны, в основе лежит иммунологическая реакция в слизистой оболочке кишки, в результате чего развивается гранулематозный воспалительный процесс.
Рассматривалась роль инфекционных факторов — по современным представлениям это многофакторное заболевание с генетической предрасположенностью, нарушением иммунорегуляции с аутоиммунным компонентом, позволяющим реализовываться неизвестным повреждающим агентам (бактериальные агенты, бактериальные эндотоксины, аутоантигены).
Болезнь Крона. Признаки
Клинические проявления или признаки болезни Крона зависят от локализации процесса, но общими для нее являются такие:
- поносы (диарея),
- боль в животе,
- лихорадка,
- длительная анемия «неясного генеза»,
- потеря массы тела,
- внекишечные поражения.
Болезнь Крона. Кишечные проявления
Диарея — наиболее типичный симптом болезни Крона, встречающийся в 70-80 % случаев болезни Крона тонкой кишки, подвздошного отдела тонкой кишки и толстой кишки.
Боли – следующий по частоте симптом болезни Крона. «Болит живот и понос», «болит живот и часто хожу в туалет» — наиболее частые жалобы пациентов. Бывает различная локализация и различные виды боли:
- Сильные схваткообразные боли после приема пищи (желудочно-кишечный синдром с усилением перистальтики кишечника), жалобы «резкая боль после приема пищи».
- Тупые, постоянные боли в животе в связи с распространением воспалительного процесса на всю толщину слизистой оболочки кишки с образованием спаек с окружающими органами. Так и жалуются: «постоянные тупые боли живота»
- При поражении тощей кишки локализация болей чаще бывает в левом верхнем квадранте живота. Жалобы на «боли в животе слева вверху».
- При локализации в подвздошном отделе тонкой кишки — в правой подвздошной области. Говорят, «боли в подреберье после приема пищи». В связи с этим, нередко пациенты попадают в стационар и оперируются по поводу аппендицита, но на операции устанавливается точный диагноз.
Лихорадка в сочетании с болями в животе по месту поражения («лихорадка и боли в животе») свидетельствуют об образовании инфильтратов брюшной полости, что подтверждают и лабораторные анализы, фиксирующие острое воспаление.
У 5% больных выявляются поражения других органов желудочно-кишечного тракта – слизистой ротовой полости, пищевода, желудка с образованием эрозивно-язвенных процессов.
Внекишечные проявления болезни Крона:
- поражение суставов,
- ревматоидный артрит,
- анкилозирующий спондилоартрит,
- поражения кожи (узловая эритема, экзема, фурункулез),
- поражение глаз (коньюнктивит, кератит и др.).
Тяжесть болезни Крона принято оценивать по индексу активности. Возможность развития осложнений определяется результатами морфологичесого исследования, глубиной поражения кишечной стенки, активностью процесса.
При болезни Крона тонкой кишки могут образовываться абсцессы, межкишечные свищи, спайки, осложняющиеся кишечной непроходимостью.
Болезнь Крона — диагностика
Диагностический алгоритм болезни Крона:
- эндоскопическое исследование (колоноскопия) с осмотром подвздошного отдела тонкой кишки, обязательна биопсия слизистой этого участка кишки,
- эндоскопическое исследование верхних отделов желудочно-кишечного тракта — гастроскопия пищевода, желудка, двенадцатиперстной кишки — даже при отсутствии жалоб со стороны этих органов,
- рентгенологическое исследование всего желудочно-кишечного тракта является обязательным для выявления локализации поражения, очагов воспаления, спаек-стриктур, дефектов наполнения. Рентгенологическое исследование тонкой кишки – основной инструментальный метод, позволяющий с определенной долей вероятности подтвердить диагноз «болезнь Крона»,
- общеклиническое обследование: клинический анализ крови, диагностика анемии ( в первую очередь, В12-дефицитной), биохимия крови расширенная с показателями острого воспаления, обследование белкового, углеводного, кальциевого обменов, что необходимо при нарушении переваривания и всасывания в тонкой кишке,
- бактериологические и серологические исследования для исключения острых кишечных инфекций,
- бактериологическое и копрологическое исследование кала,
- кальпротектин в кале.
Болезнь Крона — лечение и прогноз
В амбулаторных условиях проводится лечение легких форм болезни Крона, тяжелые случаи лечатся в стационаре и наблюдаются проктологами.
В комплекс лечения включаются: лечебное питание (как при хроническом энтерите, индивидуальное, длительное). Базисная терапия проводится препаратами гр. Месалазина, Пентаза в зависимости от локализации, активности процесса длительно. По показаниям применяется гормональная терапия до стойкой ремиссии. Проводится симптоматическая терапия (хронический энтерит).
При сегментарном поражении тонкой кишки прогноз благоприятен при продолжительном медикаментозном лечении, и менее благоприятен при осложнениях болезни Крона.
О лечебном питании при болезнях тонкой кишки, в том числе, при болезни Крона, читайте здесь.
Болезнь Крона
Некоторые особенности болезни Крона характерны для наследственных заболеваний: начало болезни в детском и молодом возрасте, семейная отягощенность, сходство клинического течения заболевания внутри одной семьи, при этом дети заболевают раньше, чем родители.
Обнаружено множество мутаций, чаще встречающихся при болезни Крона и неспецифическом язвенном колите, чем в среднем в популяции. В 1996 г. Дж.П. Хугот (с соавт.) впервые опубликовали результаты обнаружения участка генома в 16-й хромосоме, названного IBD1 и определяющего предрасположенность к болезни Крона.
Большинство генетических факторов, потенциально связанных с патогенезом заболевания, участвуют в механизмах иммунной защиты слизистой оболочки.
В настоящее время рабочей гипотезой патогенеза болезни Крона, является предположение о нарушении иммунного ответа на предрасполагающие факторы, в том числе на кишечную микрофлору у генетически предрасположенных лиц.
Роль кишечной микрофлоры подтверждают исследования на мышах, у которых в стерильном состоянии болезнь Крона не развивалась, но признаки заболевания возникали при попадании в кишку обычных непатогенных микроорганизмов.
Болезнь Крона характеризуется иммунным ответом по Th1 типу (Т-хелперы — CD4+ клетки — 1-го типа), свойственному клеточному иммунному ответу, что ведёт к повышению продукции ИЛ-12, ФНО (фактора некроза опухоли) и ИФН-γ (интерферон-гамма). Было показано, что ФНО играет основную роль в воспалении при данном заболевании. Повышенная продукция ФНО макрофагами приводит к повышению уровней данного цитокина в кале, крови и слизистой оболочке.
У больных болезнью Крона могут выявляться антитела к клеткам кишки, бактериальным и вирусным антигенам, кишечной палочке и вирусу кори класса IgМ, к полисахаридам и чужеродному белку.
Кроме того, сообщается о сочетании болезни Крона с дефицитом IgА. Иммунные комплексы также можно считать входящими в группу факторов, ответственных за внекишечные проявления болезни Крона. Многие из иммунных нарушений исчезают в неактивном периоде болезни, что свидетельствует об их вторичности и неспецифичности.
- Патоморфология при болезни Крона Патологический процесс при болезни Крона может локализоваться в любом отделе (от ротовой полости до анального отверстия) пищеварительного тракта. В большинстве случаев процесс начинается в терминальном отделе подвздошной кишки (терминальный илеит). Протяженность поражения пищеварительного тракта при болезни Крона может быть различной: от 3-4 см до 1 м и более. При макроскопическом осмотре стенка кишки отечна, утолщена, с наличием белесоватых бугорков под серозным покровом. Брыжейка кишки утолщена за счет отложения жира и разрастания соединительной ткани. Регионарные лимфатические узлы увеличены. В зоне поражения слизистая оболочка имеет вид «булыжной мостовой», где участки сохраненной слизистой чередуются с глубокими щелевидными язвами, проникающими в подслизистый и мышечный слои. Здесь же выявляются свищи, абсцессы и стриктуры кишки. Между пораженными и здоровыми отделами кишки имеется четкая граница. Свищи могут быть кишечно-кишечными, кишечно-мочепузырными, кишечно-влагалищными и кишечно-кожными. При микроскопическом исследовании выявляется поражение всех слоев кишечной стенки, при этом на ранних стадиях развития заболевания возникают отек и инфильтрация лимфоидными и плазматическими клетками подслизистого слоя пораженного отдела кишки, гиперплазия лимфатических фолликулов и пейеровых бляшек, формирование гранулем, состоящих из гигантских эпителиоидных клеток (гранулематозный колит). В дальнейшем происходит нагноение и изъязвление измененных лимфоидных фолликулов, распространение инфильтрации на все слои кишечной стенки, гиалиновое перерождение гранулем. Патологоанатомические изменения при болезни Крона:
- Значительное утолщение пораженной стенки кишечника с трансмуральным воспалением.
- Увеличенные брыжеечные лимфатические узлы.
- Очаговые гранулемы.
- Глубокие извитые и линейные изъязвления (придают стенке кишки вид «булыжной мостовой»), иногда с формированием свищей.
- Вторичные стриктуры при рубцевании.
- Чередование участков нормальной и пораженной слизистой оболочки.

Comments
(0 Comments)