Гидроцефалия код по мкб-10
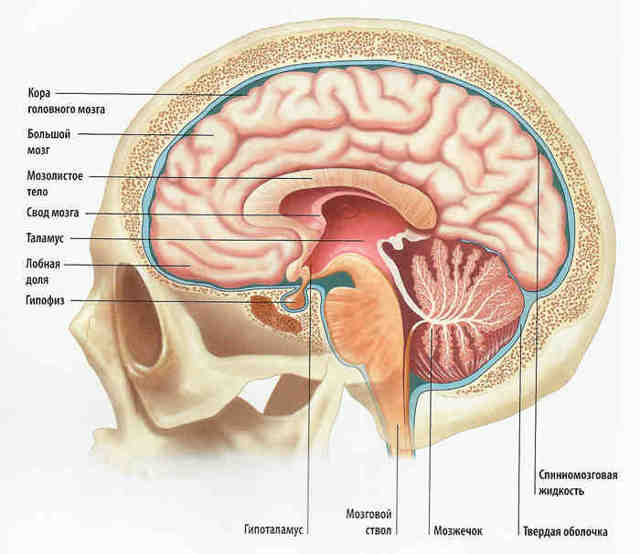
Ликворные пути. Головной мозг и череп в сагиттальном разрезе.
Внутричерепная гипертензия (ВЧГ), код по МКБ-10 – G93 (другие поражения головного мозга (ГМ)) – это симптомокомплекс, обусловленный повышением внутричерепного давления (в черепной коробке) свыше 15 мм.рт.ст. или 150 мм.вод.ст., измеряемого в лежачем положении.
Черепная полость ограничена костями и в ней нейроны ГМ занимают около 600 мл, глия – 800 мл, внеклеточная жидкость – порядка 130 мл; ликвор и кровь занимают около 150 мл.
Повышение ВЧД возникает тогда, когда достигается определенный критический объем. При этом замечено, что малое увеличение количества ликвора не вызывает гипертензию, а если увеличивается объем ГМ, либо в полости черепа появляется объемное образование, то давление обязательно станет высоким.
- Это связано с тем, что когда нарастает внутричерепное давление, в особенности вследствие наличия объемного процесса, начинает возрастать и разница в давлении между разными областями внутри черепа, которые разделяют дубликатуры дуральной (твердой) мозговой оболочки (МО), в том числе заднюю черепную ямку и подпаутинное (субарахноидальное) пространство спинного мозга (СМ).
- В итоге возникает смещение того или иного отдела ГМ из области большего давления в меньшую по давлению область через отверстия естественного характера, которые формируются дуральной МО (намет мозжечка и серп ГМ), или костными образованиями (большим затылочным отверстием).
- То есть развивается вклинивание (или вклинение) головного мозга с дальнейшим ущемлением вещества ГМ, сдавлением рядом расположенных отделов и артерий, что приводит к ишемии определенных участков ГМ, и появляется нарушение оттока ликвора вследствие блокады путей его проводящих, что еще больше усугубляет патологический процесс.
Три варианта синдрома вклинения головного мозга:
- Под серп ГМ со смещением поясной извилины под его нижний край. Встречается чаще других видов, однако симптомы почти во всех случаях выявить не удается;
- Транстенториально со смещением внутренней части височной доли (часто крючок парагиппокампальной извилины) в углубление, формирующееся наметом мозжечка, где находится средний мозг (СМ). При этом сдавливается глазодвигательный нерв и сам СМ, реже – задняя мозговая артерия (ЗМА) и верхние отделы ствола мозга;
- В область мозжечка, что приводит к смещению его миндалин в пространство большого затылочного отверстия.
Доброкачественная внутричерепная гипертензия (чаще у детей и молодых женщин)
Отдельно выделяется редкое заболевание – доброкачественная внутричерепная гипертензия (ДВЧГ), код по МКБ-10 – G93.2.
При этом поражаются в основном молодые женщины и дети, имеющие лишний вес. До конца причина неизвестна, нет изменений в размерах желудочков, препятствий току ликвора и изменений в его составе, нет внутричерепного объемного процесса.
В ряде случаев закупоривается верхний стреловидный (сагиттальный) или поперечный синус, что сочетается с ожирением и повышенной либо пониженной функцией щитовидной железы.
Реже заболевание появляется на фоне чрезмерного приема витамина А, при лечении глюокортикостероидами, оральными контрацептивами, некоторыми антибактериальными препаратами (налидиксовая кислота – особенно у детей, нитрофураны, тетрациклины), гормональными препаратами (даназол). Встречается также болезнь у беременных, после родов и у страдающих железодефицитной анемией. По большей части причина ДВЧГ остается не известной (идиопатическая).
Статистически, исходя из ее причин, ВЧГ встречается чаще у мужчин за исключением доброкачественной ВЧГ, которой болеют лица женского пола, в том числе и дети.
Причины
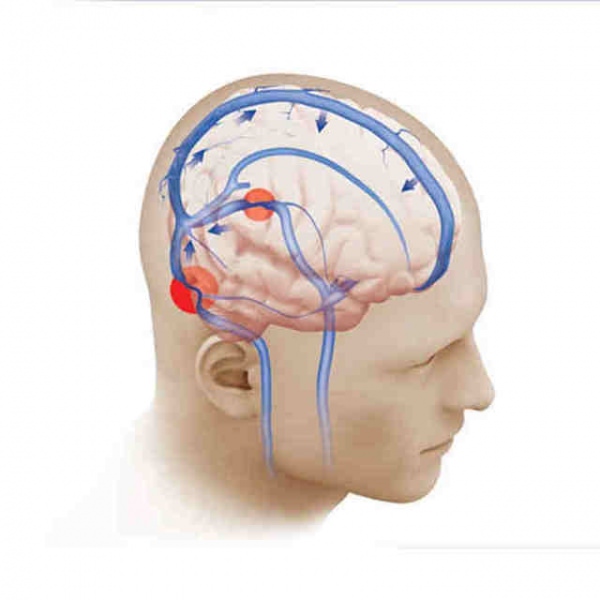
Ликворные пути в 3D. В них повышается ВЧД (ВЧГ).
Обуславливают ее появление:
- Наличие объемного образования внутри полости черепа (доброкачественные и злокачественные новообразования, различного вида гематомы);
- Увеличение самого головного мозга в объеме вследствие его отека или при доброкачественной внутричерепной гипертензии;
- Нарастание количества цереброспинальной жидкости (гидроцефалия);
- Возрастание объема крови, когда при повышении в ней углекислого газа (гиперкапния) кровеносные сосуды значительно расширяются (вазодилатируются).
Отдельно выделяют синдром первичного повышения ВЧД вследствие ДВЧГ с наличием отека глазного дна или без него и вторичного:
- на первом месте стоят черепно-мозговые травмы;
- внутримозговые гематомы;
- опухоли;
- менингоэнцефалиты;
- тромбозы венозных синусов;
- соматические болезни в виде заболеваний почек, щитовидной железы и системной красной волчанки (СКВ);
- прием медикаментов (невиграмон, анаболики и др.).
Клинические признаки (симптомы)
Основные проявления ВЧГ складываются из симптомов основного заболевания ее вызвавшей (повышение основного обмена, температуры тела, артериального давления, частоты сердечных сокращений при гипертиреоидизме) и главных проявлений самого повышения давления в полости черепа:
- цефалгия, или сильнейшие головные боли. Они выражены с утра, т.к. ВЧД повышается во сне вследствие накапливания углекислого газа и компенсаторной вазодилатации сосудов ГМ. При этом из-за притока крови растягиваются стенки артерий и сама дуральная МО в основании черепа;
- тошнота с или без рвоты. Также характерным признаком является её усиление утром, причем цефалгия после рвоты уменьшается или исчезает вовсе;
- сонливость, которая является настораживающим признаком в виду быстрого и значительного усугубления неврологических симптомов;
- нарушения сознания различной степени тяжести, если сдавливаются верхние отделы ствола;
- отеки дисков зрительных нервов вследствие повышения давления в субарахноидальном пространстве, которое окружает нерв и нарушения аксоплазматического транспорта. В начале расширяются вены сетчатки, затем происходит выпячивание диска с развитием кровоизлияний по его краю («языки пламени»), что при длительном течение приводит к полной слепоте;
- диплопия (удвоение предметов) при сдавлении отводящего нерва (ОН);
- мидриаз (расширение зрачка) с параличом глазных мышц (офтальмоплегия) на пораженной стороне и гемипарез на другой стороне при сдавлении парагиппокампальной извилины;
- ишемия затылочной коры и гемианопсия (слепота половины поля зрения с двух сторон) при сдавлении задней мозговой артерии;
- артериальная гипертензия с брадикардией (синдром Кохера-Кушинга);
- нарушение дыхания по типу Чейн-Стокса;
- вынужденный наклон головы кпереди при сдавлении бульбарной части ГМ;
- ригидность шейных мышц при раздражении дуральной менингеальной оболочки- как проявление менингеального синдрома.
У маленьких детей при цефалгии нарушается общее состояние, они становятся беспокойными, капризными; у новорожденных и детей до года напрягаются и значительно выбухают роднички; по мере прогрессирования состояния у ребенка нарушается сознание, он становится вялым, адинамичным, вплоть до развития комы.
Лечение (лекарственные препараты)
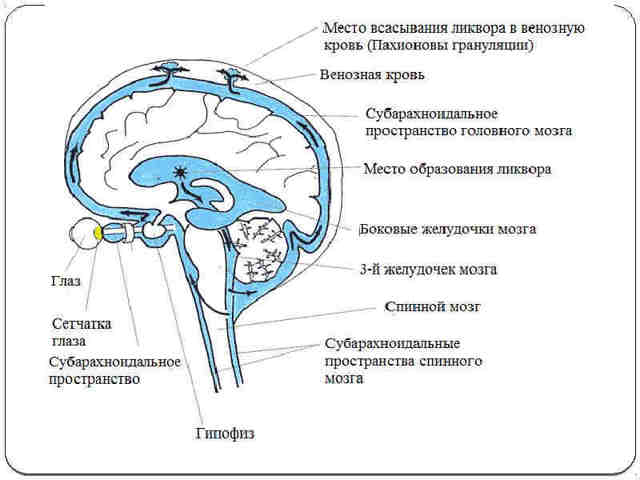
Ликворные пути.
Основным принципом лечения ВЧГ является этиологическое, то есть устранение первоначальной причины ее вызвавшей. При необходимости удаляют внутричерепное образование (опухоль или гематому), либо шунтируют ликворную систему (при гидроцефалии). При нарушении функции дыхательной системы и сознания проводят интубацию трахеи с искусственной вентиляцией легких (ИВЛ), налаживают парентеральное питание, балансируют водно-электролитный состав.
При подготовке к оперативному лечению с целью снижения ВЧД используют осмотические диуретики (маннитол, глицерол), которые способствуют переходу воды из внесосудистых пространств в плазму крови; глюкокортикостероиды (дексаметазон) для восстановления гемато-энцефалического барьера (ГЭБ); петлевого диуретика (фуросемида).
При доброкачественной внутричерепной гипертензии выздоровление наступает самостоятельно через несколько недель или месяцев.
Успешно применяется та же консервативная терапия, а для снижения давления на зрительный нерв проводят декомпрессию зрительного канала.
Окклюзионная гидроцефалия :: Симптомы, причины, лечение и шифр по МКБ-10
Название: Окклюзионная гидроцефалия.
Окклюзионная гидроцефалия
Окклюзионная гидроцефалия. Повышение объёма находящейся в желудочковой системе цереброспинальной жидкости, обусловленное блокировкой ликворных путей. Приводит к росту давления внутри черепа, клинически проявляется цефалгией, рвотой, расстройством зрения, атаксией, вегетативной дисфункцией, угнетением сознания.
Диагностика осуществляется по результатам неврологического, офтальмологического обследования, данным нейровизуализации (УЗИ через родничок, МРТ, КТ, МСКТ).
Лечение хирургическое: экстренно — наружное дренирование, планово — ликвидация блокирующего фактора, коррекция врождённой аномалии, постановка шунта, вентрикулоцистерностомия.
Термином «гидроцефалия» в неврологии обозначается повышенное скопление цереброспинальной жидкости (ликвора) в полости черепа. Если причиной патологии стала окклюзия (закупорка, сдавление) ликворопроводящих путей, то гидроцефалия носит название окклюзионной.
Синонимом данного состояния является термин «закрытая гидроцефалия», поскольку окклюзия приводит к закрытию системы ликвороциркуляции и накоплению в ней ликвора. В МКБ-10 окклюзионная гидроцефалия внесена под названием «обструктивная». Заболевание носит вторичный характер, всегда имеет причинную патологию.
Окклюзионная гидроцефалия встречается в любом возрасте, у детей и взрослых, может носить врождённый характер. В ряде случаев наблюдается острая окклюзия, требующая немедленной медицинской помощи.
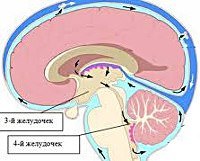
Окклюзионная гидроцефалия
Ликворная система представлена четырьмя желудочками: парными боковыми, непарными — третьим и четвёртым.
Цереброспинальная жидкость из бокового желудочка через межжелудочковое отверстие Монро поступает в III желудочек, затем по сильвиеву водопроводу в IV, из которого сквозь отверстия Люшка и Можанди оттекает в цистерны церебрального и спинального подпаутинного пространства.
Окклюзионная гидроцефалия развивается при возникновении препятствия на любом участке описанной системы ликвороциркуляции. Факторами окклюзии могут выступать: • Аномалии развития головного мозга.
Врождённый стеноз, недоразвитие сильвиева водопровода, синдром Денди-Уокера, аномалия Арнольда-Киари генетически детерминированы либо формируются в условиях внутриутробной инфекции, гипоксии плода, тератогенных воздействий.
Анатомические изменения при данных пороках приводят к развитию гидроцефалии в антенатальном периоде или вскоре после рождения. • Церебральные опухоли. Новообразования желудочков уменьшают их объём, вызывают закупорку сообщающих отверстий. Опухоли мозговых цистерн препятствуют притоку в них цереброспинальной жидкости из желудочков.
Околовентрикулярные опухоли, новообразования ствола, мозжечка по мере роста сдавливают ликвороносные пути. Результатом указанных процессов является скопление ликвора в желудочках. • Внутримозговая гематома. Формируется вследствие черепно-мозговой травмы (в том числе внутричерепной родовой травмы), геморрагического инсульта.
Окклюзионная гидроцефалия обусловлена сдавлением путей оттока ликвора образовавшейся гематомой. • Коллоидная киста III желудочка. Доброкачественное образование неопухолевой природы. Увеличиваясь в размерах, киста перекрывает вход в сильвиев водопровод. Нарушение оттока обуславливает развитие гидроцефалии. • Кровоизлияния в желудочки мозга. Возникают при травмах, разрывах сосудов артериовенозной мальформации, прорыве гематомы в желудочки. Излившаяся в полость желудочка кровь сворачивается − формируются сгустки, закупоривающие отверстия Монро, Люшка, Можанди, узкий канал церебрального водопровода.
Закупорка, сдавление ликвороносных трактов приводит к нарушению оттока и накоплению цереброспинальной жидкости в желудочках мозга. Объем желудочков увеличивается, в условиях замкнутого внутричерепного пространства это влечёт повышение давления внутри черепной коробки.
Скорость нарастания интракраниальной гипертензии зависит от степени и механизма окклюзии. Обтурация отверстия Монро ведёт к увеличению бокового желудочка, закупорка на уровне сильвиевого водопровода — к расширению III и обоих боковых желудочков, на уровне отверстий Можанди и Люшка — к тотальной дилатации желудочковой системы.
Окклюзионная гидроцефалия опухолевого генеза формируется постепенно, при посттравматической гематоме — в течение нескольких дней. Окклюзия кровяным сгустком, частью внутрижелудочковой опухоли происходит внезапно, приводит к острой гидроцефалии.
Интравентрикулярные новообразования, коллоидные кисты способны вызывать окклюзионные кризы — преходящую блокировку ликвороциркуляции, возникающую при смещении образования. Значительная внутричерепная гипертензия обуславливает сдавление мозговых тканей, питающих сосудов.
Возникает гипоксия, дисметаболические изменения, ведущие к гибели нейронов. Продолжающийся рост давления вызывает смещение церебральных структур (масс-эффект), приводящее к тяжёлым осложнениям.
В клинической практике окклюзионная гидроцефалия разделяется по этиологической и анатомо-топографической принадлежности. Обе классификации имеют значение при выборе наиболее адекватного способа лечения. Соответственно этиологическому принципу выделяют: • Врождённую форму. Формируется во внутриутробном периоде вследствие пороков развития ликворной системы, церебральных аномалий (например, кист головного мозга), сдавливающих ликвороносные тракты. Проявляется с первых дней жизни. • Приобретённую форму. Возникает в течение жизни, обусловлена травмами и заболеваниями ЦНС. Проявляется в сочетании с другими симптомами причинной патологии. Согласно анатомо-топографической классификации, окклюзионная гидроцефалия подразделяется на:
• Моновентрикулярную. Расширен один боковой желудочек. Причиной выступает закупорка межжелудочкового отверстия.
• Бивентрикулярную. Увеличен объём двух боковых желудочков. Окклюзия на уровне III желудочка. • Тривентрикулярную. Расширение охватывает три желудочка. Препятствие ликворооттоку расположено в области водопровода мозга. • Тетравентрикулярную. Дилатация всех желудочков. Ликвороциркуляция нарушена на уровне путей оттока из IV желудочка.
Независимо от уровня ликворного блока, ведущими в клинической картине являются признаки интракраниальной гипертензии. Пациенты отмечают интенсивную головную боль (цефалгию), не связанную с приёмом пищи тошноту, рвоту, частые носовые кровотечения.
Цефалгия обуславливает вынужденное положение головы, сопровождается ощущением давления на глазные яблоки. Дебют симптоматики происходит остро или подостро на фоне клиники основной патологии. В ряде случаев окклюзионная гидроцефалия является первым признаком заболевания.
Наиболее часто в условиях внутричерепной гипертензии страдает кохлеовестибулярный и зрительный нервы. Наблюдается вестибулярная атаксия, шум в ушах, понижение слуха, ухудшение остроты зрения, образование дефектов зрительных полей. Нередко отмечаются эпилептические пароксизмы.
Сопутствующий очаговый дефицит зависит от причинной патологии, представлен парезами, параличами, расстройствами чувствительности, когнитивными нарушениями, мозжечковым синдромом.
Ликворный блок на уровне третьего желудочка характеризуется диэнцефальной симптоматикой: лабильностью пульса, перепадами артериального давления, гипергидрозом, изменением цвета кожных покровов (бледность, гиперемия). Обтурация сильвиева водопровода сопровождается диссоциацией зрачковых реакций на свет, нарушением конвергенции, парезом взора. Блок в области четвёртого желудочка сопровождается мозжечковой атаксией.
Окклюзионная гидроцефалия может сопровождаться остро возникающим практически полным блоком ликворооттока — окклюзионно-гидроцефальным кризом. Приступ протекает с резкой интенсивной цефалгией, многократной рвотой, гиперемией лица с последующей бледностью, глазодвигательными расстройствами, угнетением сознания, вегетативными симптомами.
Наиболее грозным осложнением гидроцефалии выступает масс-эффект. Смещение мозговых тканей в направлении большого затылочного отверстия приводит к сдавлению продолговатого мозга, где локализуются жизненно важные центры регуляции сердечно-сосудистой, дыхательной деятельности.
Нарушение функции последних обуславливает возможность летального исхода.
Диагностические мероприятия начинаются со сбора анамнеза: выяснения времени дебюта симптомов повышения интракраниального давления, характера их развития, наличия установленного диагноза заболевания головного мозга, факта травмы головы Дальнейший алгоритм диагностики включает: • Неврологический осмотр.
Позволяет неврологу выявить объективные симптомы внутричерепной гипертензии, существующий очаговый дефицит. Полученные данные позволяют установить топический диагноз. • Консультацию офтальмолога. Включает офтальмоскопию, периметрию, визометрию.
Осмотр глазного дна определяет застойные диски зрительных нервов, при длительно текущей гидроцефалии — признаки атрофии зрительного нерва. Исследование полей зрения выявляет их сужение, выпадение отдельных участков, визометрия — падение остроты зрения. • Эхоэнцефалографию. Благодаря простоте выполнения может служить скрининговым методом.
Позволяет диагностировать повышенное интракраниальное давление, расширение желудочков, смещение церебральных тканей. • Нейровизуализацию. У грудничков проводится путём нейросонографии через родничок, у остальных — при помощи МРТ головного мозга.
Исследование даёт возможность диагностировать порок развития, установить локализацию ликворного блока, определить его причину. МСКТ, КТ головного мозга проводятся в сложных диагностических случаях в дополнение к МРТ, при наличии противопоказаний к МР-исследованиям.
Дифференцировать окклюзионную гидроцефалию необходимо от субарахноидального кровоизлияния, других форм гидроцефалии. Дифдиагностика также проводится среди возможных причин окклюзии. У детей первых месяцев жизни необходимо дифференцировать гидроцефалию от макрокрании, которая в основном носит семейный характер, не сопровождается симптомами гипертензии, отставанием развития.
Единственно эффективным методом лечения является нейрохирургический. Существует два пути купирования гидроцефалии: устранение обтурации ликворных трактов, формирование альтернативного пути оттока ликвора. В плановом порядке проводятся следующие виды операций: • Коррекция аномалии ликворной системы.
Не все пороки развития подлежат коррекции по причине высокой травматичности оперативных вмешательств. Наиболее распространена пластика сильвиева водопровода при наличии атрезии, спаек. • Устранение блокирующего фактора.
Хирургическое удаление гематомы, опухоли, кисты, обуславливающей блокировку ликвороциркуляции, является радикальным решением вопроса. Слишком травматично при большом размере образования. • Шунтирующие операции. Осуществляется имплантация шунта, обеспечивающего отток цереброспинальной жидкости из желудочковой системы.
Возможно вентрикулоперитонеальное, вентрикулоатриальное шунтирование. Невозможность выполнения стандартной операции выступает показанием к применению альтернативных методов: вентрикуло-плеврального, вентрикуло-уретрального шунтирования. • Вентрикулоцистерностомия.
Альтернативный ликвороотток создаётся путём эндоскопической перфорации дна III желудочка. В сравнении с шунтирующими вмешательствами метод менее травматичен, отсутствуют осложнения связанные с шунтом (синдром гипердренирования, обтурация шунта, шунтозависимость пациента).
Осложнением является закрытие созданного отверстия, что служит показанием к проведению шунтирующей операции. В условиях быстро нарастающей интракраниальной гипертензии с угрозой масс-эффекта нейрохирургами экстренно производится наружное вентрикулярное дренирование. Дренаж устанавливается в один из боковых желудочков. В последующем пациентам проводится одна из плановых операции.
В связи с накоплением ликвора в желудочках, окклюзионная гидроцефалия характеризуется неуклонным прогрессированием интракраниальной гипертензии и без нейрохирургической помощи приводит к тяжёлым осложнениям, гибели пациента.
Прогноз после хирургического лечения тесно связан с характером основного заболевания, наиболее серьёзен при злокачественных опухолях, тяжёлых церебральных аномалиях.
Перенёсшие шунтирование пациенты становятся шунтзависимыми: нарушения функционирования шунта вызывают резкое ухудшение их состояния, требуют ургентного восстановления системы дренирования.
Профилактические мероприятия включают меры предупреждения врождённых аномалии, черепно-мозговых травм, онкозаболеваний, своевременное лечение патологии церебральных сосудов, новообразований мозга, злокачественных опухолей иной локализации.
42a96bb5c8a2acfb07fc866444b97bf1Модератор контента: Васин А.С.
Код по мкб 10 врожденная гидроцефалия
-

- Многие годы пытаетесь вылечить ПРОСТАТИТ?
- Читать далее »
Глава Института: «Вы будете поражены, насколько просто можно вылечить простатит принимая каждый день…
Нефроптозом называют потерю органом своего постоянного места. Почки смещаются вниз, имеют излишнюю подвижность из-за плохой фиксации, слегка поворачиваются по оси. Такое расположение нарушает топографию органов брюшной полости и малого таза, поскольку почка может свободно из области поясницы уходить в живот или «блуждать» рядом с тазовыми органами.
Нефроптоз — это явление, которое можно описать как периодическое смещение почки. Согласно статистической классификации, оно включается в класс «Болезней мочеполовой системы» с кодом по МКБ-10 N28.8, отнесено в группу «Других уточненных болезней почек и мочеточника».
Какие анатомические нарушения вызывают нефроптоз?
При правильном расположении почка фиксируется на месте «мешком» из брюшных связок, фасций, мышц диафрагмы и брюшины.
Чаще обнаруживается правосторонний нефроптоз. Это связано с анатомическими составляющими «мешка» справа. К ним относятся брюшинные складки:
- печени;
- толстой кишки;
- двенадцатиперстной кишки;
- фиброзные волокна для большего закрепления.
Большая нагрузка на эти органы, тяжесть печени способствуют растяжению складок. У женщин имеются дополнительные условия в виде широкого и низкого таза. Поэтому у них симптомы нефроптоза выявляются чаще, чем у лиц мужского пола.
Потеря веса сопровождается недостаточностью жирового вместилища из окружающих почку тканей. При его истончении орган оказывается более свободным.
Вариантом нормы считается смещение почки на 2 см вниз у вертикально стоящего человека, на фоне глубокого вдоха допустимо отклонение на 3–5 см.
Чаще встречается односторонний нефроптоз. Одновременный нефроптоз правой почки и левой (двусторонний) — явление редкое. Патологию обнаруживают в возрасте от 30 до 60 лет. У детей с помощью современного обследования удается выявить раньше.
Почему развивается нефроптоз?
К причинам ослабления связочного аппарата, поддерживающего почки, относятся:
- перенесенные инфекционные болезни, сопровождающиеся поражением соединительных тканей, входящих в состав связок;
- значительное и быстрое похудание с истончением жировой капсулы;
- перенесенные травмы живота и поясницы (падение, ушиб, сотрясение, удар);
- физическое перенапряжение, подъем тяжестей;
- ослабленный тонус брюшных мышц при частых родах, в пожилом возрасте, при гиподинамии;
- врожденные аномалии строения почечного ложа, мочеточников, лоханок, сосудистого пучка.
Особенности опущения почек в детском возрасте
Педиатры не считают нефроптоз у детей редким заболеванием. Широкое внедрение в диагностику методов ультразвукового исследования позволило выявить его у 16,4% девочек, 5,9% мальчиков. Зависимости от возрастных групп не установлено.
К причинам относятся:
- врожденная недостаточность связочного аппарата, окружающего почки;
- слабость и неразвитость мышц;
- несовершенство формы детского позвоночника (деформации).
Риск увеличивается в период интенсивного роста организма. Возможно утяжеление степени нефроптоза.
К нарушению тонуса мышц приводят перенесенные заболевания:
- частые вирусные инфекции,
- коклюш,
- острый бронхит,
- энтероколиты.
К признакам рахита относятся:
- деформация костного скелета;
- низкий тонус мышц.
Такие причины, как травмы, похудание так же актуальны, как и во взрослом возрасте.
Симптомы
Симптомы нефроптоза на начальном этапе болезни мало беспокоят человека. По клиническим проявлениям левосторонний нефроптоз отличается от нефроптоза правой почки только по локализации болей. Первоначальные признаки:
- в пояснице появляются непостоянные тупые боли, иррадиирующие в таз, подреберья, возможна связь с физической нагрузкой;
- транзиторные боли в животе.
Боли усиливаются при кашле, подъеме тяжести. Но, если полежать на спине или больной стороне, они проходят или ослабевают. Иногда болевой синдром очень напоминает приступ почечной колики:
- кратковременный острый характер (возможна продолжительность до трех часов);
- иррадиация в пах и половые органы;
- сопровождаются тошнотой и рвотой.
При обследовании в моче находят незначительное количество белка и крови.
В стадию выраженного нефроптоза:
- боли становятся постоянными, более интенсивными;
- снижается аппетит;
- нарушаются функции желудка и кишечника;
- из-за постоянных болей пациент теряет сон;
- возникает неврастения (раздражительность, плаксивость, неустойчивое настроение, головные боли, сердцебиение, головокружение), депрессия;
- развивается пиелонефрит, воспаление лоханки с дизурическими симптомами, возможна отечность;
- отмечается нестабильность артериального давления, гипертензия вызывается перегибом почечной артерии и ишемией органа;
- повышен риск образования камней, поэтому повторяются приступы почечной колики;
- нередко одновременно имеются боли невралгического характера, связанные со сдавлением седалищного и других нервных стволов.
При нефроптозе у ребенка главные жалобы на боли в пояснице и в животе при спортивных играх, прыжках, беге. 20% детей ничего не ощущают.
От каких заболеваний следует отличать нефроптоз?
При неясных симптомах нефроптоз протекает очень похоже на:
- радикулит;
- холецистит;
- колит при опущении почки слева;
- аппендицит в случае правосторонней локализации.
Отличить от пояснично-крестцового радикулита можно по типичным для корешковых болей:
- тянущего характера;
- иррадиации по наружно-задней поверхности бедра в голень и стопу;
- характерной облегчающей позе (лежа в постели с согнутой ногой);
- щажении больной ноги при движениях.
Врач определит защитное напряжение мышц, зоны повышенной кожной чувствительности.
Другие заболевания диагностируются при внимательном исследовании живота, по анализам крови, желчи, кала.
Чем отличаются степени тяжести заболевания?
Опущение почки принято делить на степени нефроптоза. Некоторые авторы придерживаются мнения, что они являются последовательными стадиями заболевания.
- нефроптоз 1 степени — нижний край почки находится под уровнем нормальной границы на расстоянии, равном более полуторного размера поясничного позвонка;
- нефроптоз 2 степени — тот же ориентир опущен на два поясничных позвонка;
- нефроптоз 3 степени — снижение нижнего полюса почки на 3 поясничных позвонка и более, локализация органа в малом тазу.
По клиническим проявлениям стадии отличаются:
- Первая — клинические симптомы отсутствуют, пальпаторно с трудом определяется небольшое смещение края, на вдохе почка уходит в подреберье.
- Вторая — характерны все признаки болевого синдрома, прощупывается нижний опущенный плюс в положении пациента стоя, в положении лежа почка возвращается на место. Определяется визуально мутная моча, в анализах — белок и эритроциты.
- Третья — боли очень интенсивны и постоянны, почка при любом положении тела находится вне зоны подреберья. Анализ мочи резко отклонен от нормы. Беспокоит тошнота, частая рвота, выражены признаки неврастении.
Особенности нефроптоза при беременности
Нефроптоз при беременности имеет свои причины и предрасполагающие факторы. У беременной женщины значительно снижена эластичность мышц брюшного пресса и полости, при этом нагрузка на них возрастает. Провоцирующими факторами могут быть вышеперечисленные причины и дополнительно:
- значительная прибавка веса;
- перенесенные тяжелые предыдущие роды;
- изменения в соотношении органов живота и таза, вызванные увеличением матки.
Диагностика заболевания
- ультразвукового исследования в горизонтальном и вертикальном положении пациента;
- внутривенной экскреторной урографии — контрастное вещество вводится внутривенно, затем делается серия рентгенограмм, по которой можно отследить контрастирование от лоханок до мочевого пузыря.
Требуется исследование обеих почек. Дополнительные методы (изотопная рентгенография и сцинтиграфия) проводятся в специализированных центрах.
Какое лечение возможно?
Лечение нефроптоза в зависимости от степени развития осуществляется консервативно или оперативными способами. Необходимо понимать невозможность вернуть почку в нормальное расположение с помощью медикаментов.
Лекарственная терапия необходима для предупреждения и лечения таких осложнений, как воспаление лоханки, пиелонефрит.
На первой стадии используется возможность поддержки почки, укрепления мышечно-связочного аппарата. Для этого рекомендуется:
- Носить при нефроптозе индивидуальный бандаж. Его изготавливают по параметрам, указанным врачом в направлении, в специальных ортопедических мастерских. Бандаж надевают утром, находясь в постели.
- Проводить курсы массажа области живота.
- Заниматься лечебной гимнастикой, упражнения которой укрепляют мышцы спины и брюшного пресса.
Пациенту категорически противопоказаны тяжелые физические нагрузки. Если он по работе связан с подъемом тяжести, необходим переход на более легкие условия.
В начальных стадиях у врача нужно выяснить оптимальные сроки прохождения санаторно-курортного лечения. Можно посещать курорты с минеральными источниками, природными грязями, принимать ванны.
При обнаружении болевого синдрома, вызванного нефроптозом, на фоне беременности рекомендуется постельный режим, специальный бандаж. Увеличенная матка меньше оттесняет почку в коленно-локтевом положении. Поэтому женщине предлагается с помощью позы снимать боли.
Если нефроптоз оценен как вторая-третья степень, самостоятельное родоразрешение запрещено, проводят кесарево сечение в оптимальные сроки.
Очень важно получить полноценное лечение нефроптоза в послеродовом периоде. Нужно следовать общим рекомендациям.
Какой диеты придерживаться при нефроптозе?
Диета при нефроптозе почек формируется в соответствии с требованиями стола №7 для любых заболеваний почек. Она рассчитана на нормальный калораж, достаточное поступление всех видов веществ, в которых нуждается организм.
При предшествующем похудении дополняется отдельными рекомендациями по восстановлению веса. Ограничения касаются:
- консервов;
- копченых мясных и рыбных блюд;
- острых закусок;
- жирных бульонов из мяса;
- соленых и маринованных овощей, грибов;
- тортов и пирожных с жирным кремом;
- кулинарных изделий и выпечки;
- блюд из бобовых;
- минеральных вод;
- газированных напитков.
При появлении признаков почечной недостаточности врач ограничит белки и соль.
Рекомендуется питаться не реже шести раз в день. Показаны нежирные супы, куриное мясо, каши, молоко, творог, овощные запеканки.
Способы хирургического лечения
Операции при нефроптозе проводятся в запущенных стадиях, если нарушенное положение почки вызывает гидронефроз, затрудняет мочевыделение.
В третьей стадии заболевания, когда страдает кровоснабжение почки, показана операция нефропексии (фиксации почки). Используются способы доступа:
- через поясницу (люмботомия);
- с помощью лапароскопии (небольшого надреза на животе) и последующего применения эндоскопической техники.
Нефропексию выполняют четырьмя способами:
- фиброзный слой капсулы почки подшивают к XII ребру и мышцам поясницы;
- капсулу фиксируют к ребру без прошивания, а лоскутами соединительной ткани, взятыми из самой капсулы или брюшины;
- для обеспечения неподвижности используются участки околопочечной жировой клетчатки или синтетические материалы, из них формируют крепкую «сумку»;
- чаще других используют фиксирующие свойства мышц, надежно прикрепляющих почку к ребрам, бедренная мышца заранее берется у пациента.
Лапароскопические операции считаются современным достижением хирургии. Они более выгодны, потому что:
- сопровождаются меньшей кровопотерей;
- снижают травматичность тканей и срок реабилитационного периода;
- почти не вызывают косметических дефектов.
Использование сетчатых имплантов для закрепления положения почки дает результат в 96% случаев. Статистика рецидивов ограничивается 0,3% от прооперированных.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Какие упражнения можно выполнять дома?
Наиболее популярен комплекс из следующих упражнений, выполняемый ежедневно в постели:
- лежа на спине, поочередно сгибать ноги в коленях и максимально тянуть к груди, начинать с пяти раз, постепенно довести до 30;
- поднимать вверх прямые разогнутые в коленях ноги сначала по одной, затем сразу обе;
- опереться на локти, ногами постараться сделать мелкие шаги по стене и продержаться несколько секунд с приподнятым тазом;
- приподнимать таз, опираясь на пятки и удерживать как можно дольше;
- «велосипедики» и «ножницы».
Особенности реабилитационного периода
Послеоперационная реабилитация требует ношения бандажа не менее трех месяцев. На этот же срок следует ограничить физические нагрузки, соблюдать диету. Учеников и студентов освобождают от занятий физкультурой на год.
Через три месяца проводится контрольное обследование, после чего врач решит вопрос о возможности восстановительных упражнений.
При наличии хронического воспалительного процесса курсы лечения повторяются в зависимости от результатов анализа мочи и УЗИ.
Прогноз и профилактика
Проведение полноценного лечения дает гарантированный хороший результат. Если состояние запущено и возникла почечная недостаточность, пациент будет всю жизнь привязан к проведению искусственного диализа.
Детям с наследственной предрасположенностью, врожденными аномалиями почек необходимо:
- прививать навыки физических упражнений;
- контролировать вес;
- ежегодно проводить обследование.
При нефроптозе II-III степени, согласно существующему законодательству, в армию не берут.
Комиссия военкомата решает вопрос по заключению на основании выписки, ее интересуют вызванные нефроптозом осложнения.
Не стоит «теряться» и уклоняться от диспансеризации при обнаружении даже первой стадии нефроптоза. В лечебных мероприятиях необходимо участие самого пациента, только тогда можно добиться успеха.

Comments
(0 Comments)