Эпилепсия мкб-10 код: g40, симптоматическая, криптогенная, посттравматическая
Коды эпилепсии по МКБ-10
Международный код эпилепсии, где указана классификация заболеваний десятого пересмотра, является G40.
О чём речь
Эпилепсией по МКБ-10 с кодом G40 считают хроническую патологию головного мозга, сопровождающуюся краткими эпиприступами.

По МКБ болезнь представлена десятью видами эпилепсий (G40.0 ─ G40.9):
- При электроэнцефалографическом обследовании выявляются активные группы нервных клеток определённого очага какого-либо мозгового полушария.
- Парциальные припадочные явления охарактеризованы симптоматикой моторной, сенсорной, психической, вегетативной природы. Здесь зависимость не только от локализованного очага, но и особенности морфологической и функциональной активности эпилептического комплекса.
- Джексоновский вид эпилептоидной патологиии, проявляющейся припадочными проявлениями, протекающими соматомоторно либо соматосенсорно.
- В большинстве случаев при электроэнцефалографическом обследовании невозможно обнаружить локальные очаги. Поражение часто носит односторонний характер.
- Первичная протекает благоприятно, психические дисфункции не выражены. Во сне припадочные состояния отсутствуют, очаговая психоневрологическая симптоматика между приступами не выражена.
- Вторичный тип генерализованного эпилептоидного заболевания имеет между приступами диффузно выраженные неврологические симптомы с психоэмоциональной дисфункцией.
- Синдромные проявления, изученные Ленноксом, Гасто и Уэстом, часто регистрируются в детстве.
- Доброкачественный вид семейных судорожных состояний новорождённого.
- Генерализованный вид болезни с судорожными проявлениями фебрильного характера.

- Семейные доброкачественно, инфантильно протекающие судорожно выраженные процессы.
- Припадочные проявления токсической или метаболической причины.
- Психогенная форма припадочных явлений.
- Epilepsia рефлекторного характера.
- Парциально непрерывно протекающая кожевниковская epilepsia, характеризующаяся сочетающимися частыми, постоянными моторными джексоновскими пароксизмальными состояниями, имеющих очаговые, мышечные, клонические подёргивания.
- Детские, юношеские абсанс эпилептогенные состояния;
- Epilepsia, имеющая генерализованный тип судорожных патологий;
- Юношеская миоклоническая epilepsia;
- Доброкачественно парциально протекающая детская epilepsia, имеющая центральные височные пики;
- Эпилептические синдромные состояния криптогенной природы.
- Проявление абсанса считается типом большого припадочного явления. Характеризован отключением сознательной активности, падением пациента, симптомами вегетативного характера. Абсанс (но не истинные большие припадки) провоцируются внешними раздражающими факторами.
- Сложная форма абсанса проявлена дополнительной моторной дисфункцией, больной падает.
- Все абсансы атипичной, неясной причины.
- Миоклонус epilepsia, изученная Унферрихтом, Лундборгом.
- Психомоторный тип припадочных проявлений с непроизвольной, нецелесообразной и простой двигательной активностью. Приступы психомоторного характера со сложными действиями наблюдаются редко.
- Психический эпилептический эквивалент.

- Эпилептогенная патология хореического вида, изученная В.М. Бехтеревым.
- Эта группа включает судорожно и бессудорожно проявляющиеся приступы с отключением сознательной деятельности неполного анамнеза (либо его невозможно получить).
- Приступы после состояний реактивной природы.
- При поражающем воздействии некоторыми физическими, химическими, медикаментозными причинами.
Использованные источники: nashinervy.ru
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ :
Эпилепсия — код по МКБ 10
Головной мозг и по сей день остается, пожалуй, самым загадочным органом человеческого организма. Многие процессы, проходящие в нем, не под силу объяснить современной медицине. Любые патологии и отклонения в его работе сильно сказываются на образе жизни, состоянии, поведении и даже мышлении пациентов.
Недугов, поражающих главный орган центральной нервной системы, описано много, эпилепсия – один из часто встречающихся. Это особое психоневрологическое заболевание, которое встречается у каждого двадцатого жителя планеты. Причем некоторые страдают недугом в латентной форме, не подозревая, что имеют симптоматику и отклонения.
Эпилепсия в международной классификации болезней МКБ-10
Международная классификация болезней – это своеобразный банк данных, с кодовыми обозначениями всех патологий. На сегодня в мире действует документ десятого пересмотра от 2016 года, в России медики работают с версией от 1999 г. Эпилепсия код по МКБ 10 обозначается шифром в диапазоне от G40.0 до G40.9.

Причины появления и признаки
Факторов, влияющих на развития отклонения, несколько. Данное заболевание может проявляться как самостоятельный недуг, так и быть следствием какой-либо патологии. В зависимости от причин, вызывающих эпилепсию, различают ее виды:
- симптоматическая или вторичная. Обусловлена опухолями головного мозга, кистой, кровоизлиянием, инфекцией ЦНС, нарушением развития, употреблением запрещенных веществ и алкоголизмом. Симптоматическая эпилепсия код по МКБ-10 – G40.1. Посттравматическая возникает как следствие черепно-мозговой травмы;
- идиопатическая. Здесь имеет место наследственная предрасположенность, когда родной человек страдает эпилепсией. Недуг проявляет себя в раннем или подростковом возрасте. У больного повышенная активность нейронов, но нет структурных повреждений головного мозга;
- криптогенная – видимых причин для развития болезни не наблюдается. Их не удается установить даже после целого ряда обследований. На сегодня нет совершенного метода, который позволял бы понять: почему происходят сбои в электромагнитных импульсах внутри коры головного мозга. Криптогенная эпилепсия (код МКБ-10 G40) самая распространенная, она известна еще с древних времен. Страдают от нее и маленькие пациенты, и взрослые. Однако, у некоторых детей со временем снимают страшный диагноз.
В особых случаях у пациентов определяется неуточненная эпилепсия (в классификаторе кода МКБ-10 это G40.9). Детям в возрасте от 2 до 12 лет часто ставится роландическая эпилепсия, к которой больше склонны мальчики — 60% заболевших.
В представлении многих людей эпилептический припадок сопровождается конвульсиями, пеной изо рта. Однако не все приступы имеют такие признаки:
- у младенцев наблюдаются наклоны головы или верхней части тела;
- у подростков во время приступа начинают подергиваться мышцы всего тела;
- у некоторых пациентов отмечаются автоматизы, когда человек совершает какие-либо действия, скажем, идет куда-то или даже управляет автомобилем, но потом не может вспомнить об этом. Характерный пример – лунатизм.
Постепенно у больного развиваются эпилептические черты личности. Между приступами пациенты склонны к частным переменам настроения, они одновременно услужливы и агрессивны. Школьники отличаются излишней педантичностью, аккуратностью, но им трудно переключится с одной темы на другую.
Виды эпилептических приступов
Классификация типов припадков имеет две большие группы. Деление обуславливается на том, откуда берется источник эпилептического разряда.
В свою очередь, фокальный тип делится на:
- простые, когда больной остается в сознании. У одного человека постоянно наблюдается повторение определенного типа реакции. Клиника: судороги, вегетативные, сенсорные и психические расстройства;
- сложные (психомоторные) – начинаются в височных или лобных долях. По проявлением схожи с простыми парциальными, но здесь пациент всегда находится не в себе, поведение измененное: теребит одежду или предметы, чмокает губами, гримасничает, передвигается взад-вперед, действия беспорядочны. Кто-то даже раздевается;
- вторично-генерализованные – распространение разряда проистекает быстро, и человек не всегда испытывает какие-либо ощущения перед приступом. Активность задевает оба полушария.
- тонико-клонические («grand mal») начинаются без предвестников. Иногда человек испытывает общее недомогание или дискомфорт. Пребывать в таком состоянии больной может несколько часов. Приступ начинается с тонического напряжения мышц и громкого крика. Некоторые прикусывают язык. Сердце бьется чаще, показатели артериального давления увеличиваются, дыхание затрудненное. Больной падает, начинается обильное слюноотделение и характерные мышечные сокращения всех конечностей. Постепенно наступает расслабление (встречаются случаи недержания мочи). Острая фаза длится несколько минут, после чего постиктальный период, когда сознание остается спутанным, пациента клонит в сон и в итоге он засыпает. После пробуждения люди не помнят, что с ними происходило;
- абсансы: типичные («petit mal») – относятся к идиопатическому виду и встречаются исключительно в детстве и юности. Здесь ребенок фактически застывает в одной позе, взгляд его отсутствующий, может быть запрокидывание головы, в некоторых случаях дрожат веки. Приступ скоротечен, его окружающие даже не замечают. Родители могут не подозревать, что их ребенок болезный, пока у него не начинаются трудности в учебе, поскольку постоянные приступы не дают возможность сконцентрироваться. Атипичные абсансы сопровождаются повышением мышечного тонуса. Они часто проявляются при тяжелых формах болезни, например, при синдроме Леннокса-Гасто;
- миоклонические начинаются внезапно и быстро проходят. Подобные приступы представляют собой непроизвольные сокращения всех или некоторых сгибательных мышц. Причиной развития парокриза может быть падение человека. Миоклонус – не всегда следствие эпилепсии. Они встречаются при других неврологических отклонениях: ишемия, болезнь Крейцфельда-Якоба. Даже здоровые люди подвержены миоклонии – это ночные вздрагивания при засыпании, которые считаются естественным физиологическим явлением;
- тонические и атонические, по-другому их называют дроп-атаки или акинетические, встречаются крайне редко и, обычно, при тяжелых формах болезни (синдром Леннокса-Гасто, астатическая эпилепсия). Атонический приступ начинается внезапно: человек вдруг падает, так как исчезает постуральный мышечный тонус. Судорог не бывает. Тонический наборот – это повышение тонуса мышц, сопровождающийся ригидностью. Больной заваливается назад.
У некоторых людей встречаются парокризы, не подходящие по описанию ни к одному из типов. Они носят название неклассифицируемые.
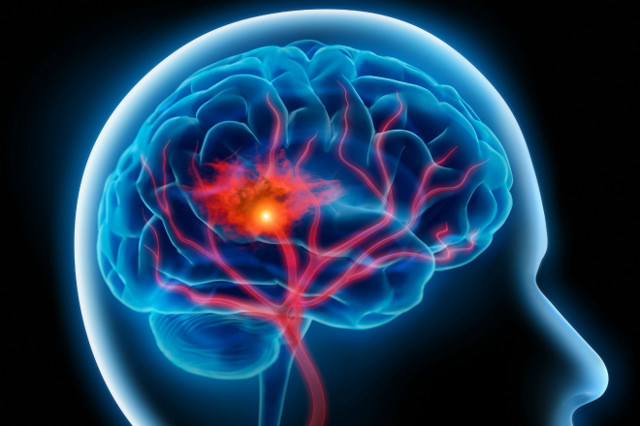
Этиология возникновения болезни
Эпилепсия находится в разделе психиатрии и считается патогенным процессом в головном мозге. По сути – это отклонение от нормальной работы, сбой, когда под воздействием негативных факторов (ударе, интоксикации, новообразований и чего-либо еще) развивается избыточное раздражение нейронов в коре головного мозга, которое провоцирует резкие мышечные сокращения.
Существует отдельное понятие – судорожная готовность. Оно обозначает склонность к началу образования патологии в функционировании противосудорожной системы.
Когда имеет место высокая степень готовности, то даже небольшой раздражитель послужит толчком к началу эпилептического припадка.
Парциальные приступы развиваются при низкой судорожной готовности, поскольку отключения сознания при парокризе не происходит.
Лечение
Терапия при эпилепсии отличается от приема лекарств при других неврологических заболеваниях. Прежде всего, специфика заключается в том, что больному прописывается один препарат – это антиконвульсант: специальное противосудорожное средство:
- Карбамазепин;
- Финлепсин;
- Опирамат;
- Депакин Хроно;
- Окскарбазепин;
- Тегретол;
- Леветирацетам.
Такая монотерапия длится долго, таблетки необходимо пить постоянно.
Невролог всегда индивидуально подбирает лекарство, ведь эпилептические приступы настолько разные, что не существует одного универсального средства для всех пациентов.
В редких и тяжелых случаях доктор решает назначить сразу несколько медикаментов. Помимо основного лекарства иногда выписывают диуретики, снотворные и ферменты.
Дозировка также рассчитывается врачом исходя из особенностей больного и степени тяжести недуга. Если неправильно определить дозу, то может начаться аггравация эпилепсии, когда частота приступов возрастает, и общее состояние пациента ухудшается.
По статистике лекарства помогают подавляющему большинству людей, страдающих эпилепсией: 75% больным удается начать контролировать частоту парокризов. У остальных отмечается устойчивость к антиконкульсантам. Им помогает нейрохирургическая операция.
Симптоматическая эпилепсия. Причины, симптомы. Код по МКБ-10
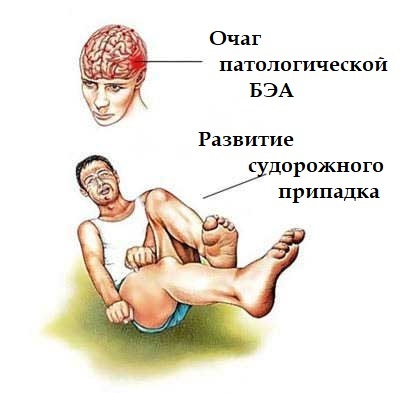
Приступ эпилепсии
Эпилепсия – хроническое заболевание головного мозга, которое характеризуется повторяющимися неспровоцированными (спонтанными) судорожными припадками, которые являются доминирующим симптомом данной патологии. Во всем мире ей страдает около 50 миллионов человек.
В РФ распространенность эпилепсии – примерно 2,5 случая на 100 тысяч населения. Средний возраст начала заболевания – 23 года.
Симптоматическая эпилепсия- развивается вторично, как следствие иного патологического процесса головного мозга, которые приводят к развитию судорожного синдрома.
Эпиприпадок – это внезапный судорожный приступ, возникающий из-за черезмерной пароксизмальной (приступообразной) биоэлектрической активности клеток коры головного мозга, который проявляется преходящими двигательными, чувствительными, вегетативными, психическими и др. расстройствами. В части случаев он сопровождается утратой сознания.
К эпилепсии не относятся:
- единичные эпиприпадки;
- припадки, которые провоцируются интоксикацией, метаболическими нарушениями, абстиненцией, гипертермия (фебрильные судороги).
Наследственность
Истинно наследственные формы эпилепсии редки. В большинстве случаев наследуется не сама болезнь, а низкий противосудорожный порог. У детей от здоровых родителей риск по этому заболеванию до 1%. Если один из родителей болен, то риск для ребёнка от 2 до 5%.
Причины
- гипоксия;
- инфекционные болезни;
- ЧМТ, родовая травма;
- инсульты
- опухоли головного мозга;
- высокое внутричерепное давление;
- дисэмбриогенез.
Чем провоцируется эпилептический припадок
- лишение сна;
- приём алкоголя;
- физическое/психоэмоциональное перенапряжение;
- менструация (катамениальная эпилепсия);
- прерывистые световые воздействия (блики света, мелькание солнечных лучей, мерцание экранов и др.);
- высокая температура тела;
- лекарственные средства: фтивазид, пирацетам, имипрамин, Диане и другие гормональные препараты , психостимуляторы.
Симптоматическая эпилепсия. Код по МКБ-10: G40.1 – G40.2. Симптомы
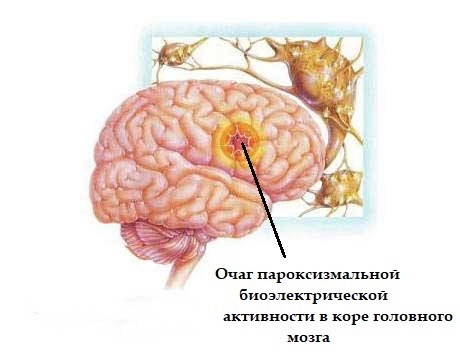
Очаг патологической активности в коре головного мозга
Симптоматическая эпилепсия появляется в результате органического повреждения ткани мозга (инсульт, черепно-мозговая травма, кистозные и опухолевидные образования, перинатальное поражение). Код по МКБ-10: G40.1 – G40.2.
При этой форме выделяют вторично-генерализованные (с генерализацией и потерей сознания) и фокальные эпиприступы. Что это такое и чем они проявляются зависит от места очага пароксизмальной биоэлектрической активности (БЭА) в коре головного мозга .
Если в первом случае приступ характеризуется потерей сознания, то во втором случае его может не быть и в основе эпиприпадка будут симптомы нарушений функций области коры головного мозга, в которой формируется очаг пароксизмальной биоэлектрической активности.
Симптомы при наличии очага БЭА в лобной части мозга:
- Моторные нарушения – клонические судороги руки, ноги, лица (на одной стороне);
- Расстройства в результате втягивания в патологический процесс дополнительной двигательной коры: внезапное повышение тонуса конечностей, вскрикивание;
- Оперкулярные приступы- чмокание, глотание, разжевывание, гиперсаливация;
- Адверсивные припадки: поворот глаз в другую сторону от эпилептического очага;
- Сложные парциальные припадки, сопровождающиеся двигательными/вегетативными нарушениями и обонятельными галлюцинациями.
Поражение височной доли характеризуется разнообразием симптоматики
- Простые слуховые расстройства (например, повторяющийся шум/гул в ухе);
- Обонятельные нарушения: ощущение запаха бензина, краски и др.;
- Иллюзии (большое кажется маленьким и.т.д.);
- Вегетативные расстройства: жар, потливость, сердцебиение , абдоминальные боли и др.;
- Нарушение процесса самовосприятия или восприятия окружающей действительности:
- Сумеречные расстройства, при которых человек не осознаёт окружающий мир и выполняет автоматизированные действия , про которые ничего не помнит;
- Нарушения настроения: тоскливое и злобное, либо, наоборот , эйфоричное;
Симптомы при теменной локализации очага БЭА в коре
- Задние эпиприпадки: расстройства сознания взгляд “в одну точку”, неподвижность;
- Передние припадки: онемение/парестезии в различных частях туловища, конечностей, лица;
- Нижние припадки : нарушение ориентировки в окружающей обстановке, головокружение.
При приступах, исходящих из затылочной коры мозга
Моргание, подергивание глаз, выпадение зрительных полей, фотопсии (круги, разноцветные пятна в полях зрения).
Что является важным для пациента при диагностировании у него вторичной (симптоматической эпилепсии)?

Падение при эпиприпадке.
Во-первых следует подобрать грамотного специалиста (эпилептолога), который подберет оптимальный, в конкретном случае, антиконвульсант (лекарственный препарат для предупреждения развития повторных судорожных припадков) с эффективной дозировкой и с минимальными рисками приема (побочки и учетом противопоказаний). Почему на этом нужно сконцентрировать свое внимание? Прием антиконвульсантов- дело довольно долгое, может продолжаться годами.
Нужно подобрать максимально эффективную и безвредную дозу лекарства для организма, чтобы избежать осложнений в будущем.
Эпилепсия МКБ 10: у взрослых и детей
Эпилепсия – сложное и до сих пор не до конца изученное заболевание головного мозга, проявляющееся судорожными приступами. В статье рассмотрено понятие, симптомы и лечение этого заболевания, а также представлены формы эпилепсии по МКБ 10
- При этом нужно помнить, что единичная судорога не может считаться эпилептическим приступом.
- ↯ Больше статей в журнале «Заместитель главного врача» Активировать доступ
- Зачастую причины этого заболевания неизвестны, однако некоторые патологические состояния способны провоцировать так называемую симптоматическую эпилепсию – к ним относятся, например, опухоли ГМ, инсульты и мальформации сосудов.
Симптоматическая эпилепсия – это заболевание, развивающееся как симптом уже известных патологий. Приступы, спровоцированные им, носят название симптоматических эпилептических припадков. Часто это явление наблюдается у пожилых пациентов и новорожденных младенцев.
Эпилептические припадки следует отличать от приступов неэпилептического характера, как правило, вызванных транзиторным заболеванием или раздражителем.
К ним относятся:
- расстройства обмена веществ;
- инфекции нервной системы;
- заболевания сердца и сосудов;
- токсическое воздействие некоторых медикаментов или их отмена;
- психогенетические нарушения.
У детей до определенного возраста судорожные приступы могут быть вызваны гипертермией – это так называемые фебрильные судороги.
Критерии качества специализированной медицинской помощи взрослым и детям при эпилепсии развернуть в Сиcтеме Консилиум: доступно Только для врачей!
Кроме того, симптоматикой, схожей с эпилепсией (МКБ 10 – G40), отличаются псевдоприступы психогенного характера – они, как правило, свойственны людям с расстройствами психики.
Отличие состоит в том, что при этом состоянии не фиксируется патологическая электрическая активность головного мозга.
Классификация эпилепсии по МКБ
В соответствии с Международной классификацией болезней 10 пересмотра выделяют несколько этиологических форм эпилепсии.
Они представлены в таблице ниже:
КОД МКБ-10
Форма
Описание
G40
Эпилепсия
G40.0
Локализованная (фокальная) (парциальная) идиопатическая эпилепсия и эпилептические синдромы с судорожными припадками с фокальным началом
Доброкачественная детская эпилепсия с пиками на ЭЭГ в центрально-височной области Детская, с пароксизмальной активностью ни ЭЭГ в затылочной области
G40.1
Локализованная (фокальная) (парциальная) симптоматическая эпилепсия и эпилептические синдромы с простыми парциальными припадками
Приступы без изменения сознания Простые парциальные припадки, переходящие во вторично генерализованные припадки
G40.2
Локализованная (фокальная) (парциальная) симптоматическая эпилепсия и эпилептические синдромы с комплексными парциальными судорожными припадками
Приступы с изменением сознания, часто с эпилептическим автоматизмом Комплексные парциальные припадки, переходящие во вторично генерализованные припадки
G40.3
Генерализованная идиопатическая и эпилептические синдромы
Доброкачественная(ые): миоклоническая – раннего детского возраста, неонатальные судороги (семейные), детские эпилептические абсансы [пикнолепсия], Эпилепсия с большими судорожными припадками [grand mal] при пробуждении Ювенильная: абсанс-эпилепсия, миоклоническая [импульсивный малый припадок, petit mal] Неспецифические эпилептические припадки: . атонические . клонические . миоклонические . тонические . тонико-клонические
G40.4
Другие виды генерализованной эпилепсии и эпилептических синдромов
Эпилепсия с: . миоклоническими абсансами . миоклоно-астатическими припадками Детские спазмы Синдром Леннокса-Гасто Салаамов тик Симптоматическая ранняя миоклоническая энцефалопатия Синдром Уэста
G40.5
Особые эпилептические синдромы
Парциальная непрерывная: [Кожевникова] Эпилептические припадки, связанные с: . употреблением алкоголя . применением лекарственных средств . гормональными изменениями . лишением сна . воздействием стрессовых факторов При необходимости идентифицировать лекарственное средство используют дополнительный код внешних причин (класс ХХ).
G40.6
Припадки grand mal неуточненные [с малыми припадками [petit mal] или без них]
G40.7
Малые припадки [petit mal] неуточненные без припадков grand mal
G40.8
Другие уточненные формы
Эпилепсия и эпилептические синдромы, не определенные как фокальные или генерализованные
G40.9
Эпилепсия неуточненная
Эпилептические: . конвульсии БДУ . приступы БДУ . припадки БДУ
- В статье вы найдете только несколько готовых образцов и шаблонов. В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Идиопатическая, симптоматическая или криптогенная эпилепсия
Международная классификация эпилепсий, эпилептических синдромов, принятая в 1989 г. Международной противоэпилептической лигой, основана на 2 принципах.
- идиопатические;
- симптоматические (эпилепсия лобной, височной, теменной, затылочной доли);
- криптогенные.
Генерализованные эпилепсии:
- идиопатические (в том числе детская и ювенильная абсансная эпилепсия);
- симптоматические;
- криптогенные.
Эпилепсия код по МКБ 10 у взрослых
Эпиприступ подразумевает патологическую неконтролируемую электическую активность в клетках серого вещества коры ГМ. Это приводит к временному расстройству его функций.
Чаще всего приступ сопровождают такие явления, как измененное сознание, сенсорные нарушения, очаговые двигательные расстройства или конвульсии. Развивается генерализованный судорожный припадок, сопровождающийся непроизвольным сокращением всех групп мышц.
По статистике, приступ эпилепсии (МКБ-10 – G40)) хотя бы раз в жизни пришлось пережить примерно 2% взрослых людей. У 2/3 из них он больше никогда не повторялся.
Эпилептические припадки у людей среднего и старшего возраста, как правило, носят вторичный характер, то есть развиваются вследствие какого-либо тяжелого заболевания или сильного внешнего воздействия. В этих случаях врач должен заподозрить симптоматическую эпилепсию или эпилептический синдром.
Клинические проявления
Одним из распространенных симптомов является аура – простые парциальные припадки, начинающиеся с очаговых симптомов.
Это состояние может включать в себя моторную активность, сенсорные, вегетативные или психические ощущения (например, парестезии, непонятный дискомфорт в эпигастральной области, обонятельные галлюцинации, тревожность, страх, а также состояния дежавю (с фр. – «уже видел») или жамевю (с фр. – «никогда не видел»). По сути два последних феномена являются противоположными друг другу.
Большинство эпилептических припадков длятся не более 1-2 минут и проходят самостоятельно. После генерализованного приступа может возникнуть постикальное состояние, проявляющееся глубоким сном, головными болями, спутанностью сознания, болью в мышцах.
Оно длится от нескольких минут до нескольких часов. Иногда выявляется так называемый паралич Тодда – транзиторная неврологическая недостаточность, проявляющаяся слабостью в конечности, расположенной противоположно очагу патологической мозговой активности.
У большей части больных эпилепсией (код по МКБ 10 – G40) в период между приступами отсутствуют какие-либо неврологические симптомы, несмотря на то, что прием высоких доз противосудорожных лекарственных средств угнетает работу центральной нервной системы.
Прогрессирующее ухудшение психических функций чаще всего связано с основной патологией, ставшей причиной приступа, но никак не с самим приступом как таковым. В очень редких случаях приступы идет без остановки, один за одним – в этом случае речь идет об эпилептическом статусе пациента.
Минздрав рекомендовал с 2018 года осуществлять диспансеризацию за два дня. В статье журнала «Заместитель главного врача» поделимся опытом организации диспансеризации за меньшее время — за 90 минут.
Пошаговый алгоритм организации диспансеризации, который поможет соблюсти сроки, отведенные на это Минздравом.

Скачать алгоритм и листовку
Симптоматическая эпилепсия (код МКБ 10 – G40.2)
Симптоматическая эпилепсия проявляется по-разному. Генерализованные приступы, как правило, характеризуются потерей сознания, утратой контроля над действиями, падением больного, у которого развивается ярко выраженный судорожный синдром.
По степени тяжести эпилепсия (МКБ-10 – G40) делится на легкую и тяжелую. Симптоматика болезни разнообразна и зависит от того, какой участок коры головного мозга поражен. С этой точки зрения выделяют психические, чувственные, вегетативные и двигательные расстройства.
При приступах легкой степени пациент обычно не теряет сознание, однако могут возникать необычные обманные ощущения. Также может утрачиваться контроль над некоторыми частями тела.
Тяжелая форма симптоматической эпилепсии характеризуется полной утратой связи с реальностью, судорожным сокращением всех групп мышц, утратой контроля над собственными действиями и движениями.В зависимости от того, какой участок коры головного мозга поражен, могут наблюдаться следующие симптомы симптоматической эпилепсии:
- лобная доля – внезапное начало приступа, его небольшая продолжительность (до 1 минуты), высокая частота приступов, двигательные расстройства;
- височная доля – спутанность сознания, зрительные и слуховые галлюцинации, лицевые и кистевые автоматизмы;
- теменная доля – развитие спазмов мышц, боль, усиление либидо, нарушения температурного восприятия;
- затылочная доля – зрительные галлюцинации, неконтролируемое моргание, нарушение поля зрения, подергивания головы.
Как снизить риски медицинских ошибок? Какие алгоритмы медицинских экспертиз одобрил Росздравнадзор?
Образцы документов предоставим в статье журнала “Заместителю Главного врача”
Основные принципы лечения
Основа лечения эпилепсии – лекарственная терапия. В период между приступами врач часто назначает успокоительные препараты:
- барбитураты;
- средства на основе брома (калиевая, натриевая, кальциевая соли брома или их смесь);
- Бензонал;
- Дифенин;
- Триметин, и др.
- При нечастых приступах больному показан прием бората натрия (по 2-4 г в сутки).
- Препаратом выбора при лечении больших эпилептических припадках является Фенобарбитал, доза которого определяется в зависимости от частоты и тяжести приступа.
- Обычно взрослые принимают по 0,05 г препарата 2-3 раза в день, но не более 0,5 г в течение 24 часов.
Детям до 8 лет показан прием от 0,1 до 0,3 г в сутки в зависимости от возраста и частоты приступов. При таком режиме даже очень длительный прием Фенобарбитала не вызывает токсических реакций. Иногда при возникновении сонливости дополнительно назначают прием кофеина в малых дозах.
Дифенин также хорошо зарекомендовал себя при лечении больших приступов. Его принимают в дозе 0,1 г на прием 3 раза в день, детям старше 6 лет дозировку сокращают вдвое.
При малой эпилепсии (МКБ 10 – G40) хороший эффект оказывает препарат Триметин. Его доза для взрослых – от 0,9 до 1,2 г, для детей младше 2 лет – 0,3 г в день, от 2 до 5 лет – 0,6 г, старше 5 лет – 0,9 г.
Нужно помнить также, что больным эпилепсией строго запрещен прием лекарств, стимулирующих нервную систему (ноотропил, аминалон и др.).

Противосудорожные лекарственные средства
Сегодня в медицинской практике для лечения эпилепсии чаще всего используются следующие препараты:
МКБ: G40 Эпилепсия :: Расшифровка кода, лечение
G40 Эпилепсия.

G40 Эпилепсия
Эпилепсия — нарушение функции головного мозга, проявляющееся преимущественно в виде рецидивирующих припадков. Обычно развивается в детстве или в молодости.
Некоторые формы эпилепсии являются семейным заболеванием. Образ жизни и пол значения не имеют.
У больного эпилепсией рецидивирующие припадки или краткие эпизоды измененного сознания вызваны нарушением электрической активности головного мозга.
Состояние обычно развивается в детстве, но ребенок может постепенно его перерасти. Однако и у пожилых людей также может появиться эпилепсия, тд; вероятность развития таких нарушений функции головного мозга, высока, например, при инсультах. Большинство эпилептиков могут вести нормальную жизнь. У 6 из 10 больных эпилепсией причина развития заболевания так и остается не найденной, хотя возможно вовлечение генетических факторов. В остальных случаях рецидивирующие припадки являются результатом болезни или поражения головного мозга при инфекции (такой как менингит), инсульте, опухоли головного мозга или тяжелой черепно-мозговой травме.
У эпилептиков припадки могут быть спровоцированы отсутствием сна или нарушением режима питания. Другими провоцирующими факторами являются злоупотребление алкоголем, вспышки света, мигание экранов телевизора или компьютера.
G40 Эпилепсия Единичный судорожный припадок не всегда является симптомом эпилепсии. Например высокая температура у детей может вызвать фебрильные судороги. У хронических алкоголиков также возможны судорожные припадки как после запоя, так и в результате полного отказа от спиртного. Резкое падение уровня глюкозы в крови вследствие лечения сахарного диабета также может вызвать припадок у диабетика. Эпилептические припадки могут быть генерализованными и парциальными, в зависимости от степени нарушения электрической активности головного мозга. Во время генерализованного или большого эпилептического припадка изменяется функционирование головного мозга, в то время как при парциальном припадке нарушена активность только одного участка головного мозга. Большие эпилептические припадки также разделяют на тонические эпилептические припадки и абсанс. Большой тонический эпилептический припадок. Ему предшествует группа симптомов, именуемая аурой. Аура длится несколько секунд и дает больному возможность лечь или сесть перед полной потерей сознания и падением. В первые 30 секунд припадка тело больного сильно напрягается, дыхание становится прерывистым и даже может остановиться. Эта стадия длится несколько минут и может включать неконтролируемые движения конечностей и туловища. После припадка к больному возвращается сознание, дыхание становится нормальным, мышцы расслабляются. Расслабление мышц мочевого пузыря может вызвать недержание мочи. Больной смущен и дезориентирован в течение еще нескольких часов, у него может заболеть голова. Эпилептический статус является тяжелым состоянием, при котором у больного постоянно повторяются большие тонические припадки, причем между ними больной не приходит в сознание. Это состояние может угрожать жизни, и больной должен находиться под постоянным медицинским наблюдением. Абсанс. Эта форма припадков еще называется малыми эпилептическими припадками. Состояние обычно начинается в детстве и может продолжаться до подросткового возраста. Абсанс редко наблюдается у взрослых. Во время припадка ребенок теряет связь с окружающей действительностью и впадает в транс с открытыми глазами. Каждый отдельный припадок длится от 5 до 30 секунд, и после него ребенок не помнит, что происходило. Поскольку эти припадки никогда не сопровождаются падением или непроизвольными движениями, их можно и не заметить. Простой парциальный эпилептический припадок. Во время этого припадка больной остается в сознании. Голова и глаза могут быть повернуты в одну сторону, возможны судороги или подергивания одной половины тела и лица, а больной чувствует покалывающие ощущения в этих частях тела. После приступа наступает временная слабость или паралич пораженной части тела. У больного меняется восприятие запахов, звуков и вкуса. Психомоторный эпилептический припадок. Перед этим припадком у больного меняется восприятие вкуса и запаха, также появляется ощущение, что все это однажды происходило. Он входит в транс и не реагирует на обращения к нему в течение нескольких минут. Во время приступа больной может чмокать губами, гримасничать, совершать мелкие непроизвольные движения. После припадка больной не помнит, что происходило. Иногда следом начинается большой эпилептический припадок.
При возможности имеет смысл, подробно описать состояние больного во время припадка, чтобы иметь возможность дать врачу полную картину состояния больного. Врач проведет обследование, чтобы найти причину припадков, возможно, это будет опухоль мозга или менингит.
Если причина не найдена, а припадки повторяются, больному сделают ЭЭГ, чтобы выявить аномальную активность головного мозга. ЭЭГ также поможет диагностировать форму эпилепсии, потому что каждая форма дает свою схему нарушений активности мозга.
Помимо этого можно провести компьютерную томографию и магнитно-резонансное сканирование головного мозга, чтобы найти возможные структурные нарушения строения, вызывающие эпилепсию.
После единичного припадка лечение обычно не требуется. Однако следует лечить основное заболевание, такое как, например, сахарный диабет. Если у больного рецидивирующие припадки, то ему назначат противосудорожные препараты. Врачи обычно назначают эти лекарства в постепенно увеличивающихся дозировках, пока не будет достигнут контроль над припадками. В некоторых случаях необходимо комбинированное назначение противосудорожных препаратов. Больному необходимо регулярно сдавать кровь для мониторинга уровня лекарств. Если у него не было припадков в течение 2–3 лет, лекарственную терапию уменьшают или отменяют. Однако любые изменения в дозировке лекарств должны проходить только под врачебным контролем. Возможно возобновление припадков в течение 2 лет после отмены лекарств. Если лекарства не контролируют припадки и найдена точная область головного мозга, ответственная за это состояние, то возможно проведение хирургическоговмешательства. Больных с эпилептическим статусом нужно немедленно госпитализировать, тд; в стационаре возможно внутривенное введение лекарств для контроля припадков.
Если у больного эпилепсия, следует избегать всего, что может спровоцировать припадок. Провоцирующими факторами являются нехватка сна, стрессы и мигающий свет. Если же вы стали свидетелем эпилептического припадка, нужно перевернуть человека на бок и защитить от непроизвольных движений.
Примерно у 1 из 3 людей, переживших один припадок, в течение 2 лет наблюдается следующий припадок. Риск рецидива очень высок в первые недели после первого припадка.
Однако для большинства больных эпилепсией прогноз будет благоприятным, и более чем у 7 из 10 больных возможна продолжительная ремиссия в течение 10 лет.
•. Полный медицинский справочник/Пер. С англ. Е. Махияновой и И. Древаль. – М. : АСТ, Астрель, 2006. – 1104 с.
42a96bb5c8a2acfb07fc866444b97bf1Модератор контента: Васин А.С.
Кодировка эпилепсии в МКБ
Заболевания центральной нервной системы являются распространенными среди населения всех возрастных категорий, одной из наиболее известных патологий считается эпилепсия. Поэтому код эпилепсии по МКБ 10 часто используется в медицинской практике неврологами и психиатрами.
- Эпилепсия в МКБ 10
- Особенности течения патологии
Эпилепсия характеризуется хроническим течением и наличием у больного судорожных приступов, которые, в зависимости от формы болезни, повторяются с различной регулярностью. Эпилептические расстройства очень важно своевременно диагностировать и комплексно лечить для улучшения качества жизни пациентов.
Эпилепсия в МКБ 10
В международной классификации болезней 10-го пересмотра собраны и систематизированы патологии всех органов и систем человеческого организма. В МКБ 10 эпилепсия обозначена кодом G40. Кодовая система очень удобна для проведения статистического учета специалистами в области здравоохранения по всему миру. В зависимости от преобладания того или иного синдрома и этиологии болезни различают идиопатическую, симптоматическую, алкогольную, а также другие уточненные и неуточненные формы эпилепсии. Поэтому в диагнозе могут быть обозначения от G40.0 до G40.9.
Особенности течения патологии
Довольно часто встречается симптоматическая эпилепсия (эписиндром), которая может возникать на фоне других патологических состояний. Причинами этой разновидности эпилепсии могут быть:
- доброкачественные или злокачественные новообразования тканей головного мозга;
- инфекционно-воспалительные заболевания ЦНС;
- травмы черепа и позвоночного столба;
- склеротические и атрофические процессы в нервных тканях.
Судорожные приступы могут быть локальными или же генерализованными, опытный специалист может поставить приблизительный диагноз, основываясь на клинической картине эпилептического приступа. Также немаловажно проанализировать состояние после эпиприступа, обратить внимание на то, как себя ведет пациент.
После завершения периода тонических и клонических судорог человек некоторое время (не более получаса) находится в состоянии стопора, не ориентируется в пространстве.
Как правило, эпиприступ завершается сном, длительность которого у разных пациентов может варьировать.
Очень важно своевременно обратиться к специалисту для прохождения комплексного обследования организма и полноценного лечения. Существует множество эффективных схем проведения противосудорожной терапии, которые врач подбирает индивидуально для каждого пациента.
Одним из тяжелейших осложнений данного заболевания является эпилептический статус, который может привести к тяжелой гипоксии и отеку головного мозга.
G40 Эпилепсия
Эпилепсия – хроническая болезнь, проявляющаяся повторными судорожными или другими припадками, потерей сознания и сопровождающаяся изменениями личности.
Заболевание известно очень давно. Его описания встречаются у египетских жрецов (около 5000 лет до н.э.), врачей тибетской медицины, арабоязычной медицины и т.д. Эпилепсия в России получила название падучей болезни, или просто падучей Заболевание встречается часто: 3–5 случаев на 1000 населения.
Что провоцирует Эпилепсия:
Несмотря на длительный срок изучения, этиология и механизмы заболевания изучены недостаточно.
У новорожденных и младенцев наиболее частыми причинами припадков являются тяжелая гипоксия, генетические дефекты метаболизма, а также перинатальные поражения. В детском возрасте припадки во многих случаях обусловлены инфекцио нными заболеваниями нервной системы.
Существует достаточно четко очерченный синдром, при котором судороги развиваются только как следствие лихорадки – фебрильные судороги.
У 5 % детей по крайней мере однажды в жизни при повышении температуры тела наблюдались судороги, примерно у половины из них следует ожидать повторных припадков.
В молодом возрасте основной причиной эпилептических нарушений является черепно-мозговая травма, при этом следует помнить о возможности развития судорог как в остром, так и в более позднем периоде. У лиц старше 20 лет, особенно при отсутствии в анамнезе эпилептических припадков, возможной причиной эпилепсии является опухоль головного мозга.
У больных старше 50 лет среди этиологических факторов эпилепсии следует прежде всего указать сосудистые и дегенеративные заболевания головного мозга. Эпилептический синдром развивается у 6–10 % больных, перенесших ишемический инсульт, причем наиболее часто вне острого периода заболевания.
Важно подчеркнуть, что у 2/5 больных причина заболевания не может быть установлена с достаточной очевидностью. В этих случаях эпилепсия расценивается как идиопатическая.
Генетическая предрасположенность играет определенную роль при некоторых типах эпилепсии. Больные с семейным анамнезом эпилепсии имеют более высокий риск развития припадков, чем в популяции в целом.
В настоящее время в геноме человека установлена локализация генов, ответственных за некоторые формы миоклонической эпилепсии.
Патогенез (что происходит?) во время Эпилепсии:
В патогенезе эпилепсии ведущее значение имеет изменение нейрональной активности головного мозга, которая вследствие патологических факторов становится чрезмерной, периодичной.
Характерной является внезапная выраженная деполяризация нейронов в мозге, которая либо является локальной и реализуется в виде парциальных припадков, либо приобретает генерализованный характер. Установлены существенные нарушения процессов таламокортикального взаимодействия и повышение чувствительности кортикальных нейронов.
Биохимической основой припадков являются избыточное выделение возбуждающих нейротрансмиттеров – аспартата и глутамата – и недостаток тормозных нейромедиаторов, прежде всего ГАМК.
Патоморфология. В мозге умерших больных эпилепсией выявляются дистрофические изменения ганглиозных клеток, кариоцитолиз, клетки-тени, нейронофагия, гиперплазия глии, нарушения в синаптическом аппарате, набухание нейрофибрилл, образование «окон» запустевания в нервных отростках, «вздутие» дендритов.
Эти изменения в большей степени отмечаются в двигательной зоне коры полушарий большого мозга, чувствительной зоне, извилине гиппокампа, миндалевидном теле, ядрах ретикулярной формации. Выявляются также резидуальные изменения в мозге, связанные с перенесенными инфекциями, травмами, пороками развития.
Указанные изменения не являются специфическими.
Симптомы Эпилепсии:
В клинической картине эпилепсии выделяют период припадка, или приступа, и межприступный период.
Следует подчеркнуть, что в межприступном периоде неврологическая симптоматика может отсутствовать или определяться обусловливающим эпилепсию заболеванием (черепно-мозговая травма, инсульт и т.д.).
Наиболее характерным признаком эпилепсии является большой эпилептический припадок

Comments
(0 Comments)