Энцефаломиелит острый рассеянный, симптомы и лечение
Название: Рассеянный энцефаломиелит.
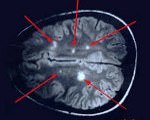
Рассеянный энцефаломиелит
Рассеянный энцефаломиелит (РЭМ). Острый аутоиммунный воспалительный процесс, диффузно поражающий различные участки центральной и периферической нервной системы и приводящий к обратимой демиелинизации.
Клинически рассеянный энцефаломиелит характеризуется быстро нарастающей вариабельной полиморфной неврологической симптоматикой (сенсорными и моторными нарушениями, расстройством функции ЧМН и тазовых органов, нарушением сознания и речи). Основу диагностики составляет сопоставление клинических данных и результатов МРТ головного мозга.
Лечение рассеянного энцефаломиелита комплексное, осуществляется стационарно, в остром периоде может потребовать проведения реанимации.
Рассеянный энцефаломиелит – острая аутоиммунная воспалительно-демиелинизирующая патология с диссеминированным поражением как центральной, так и периферической нервной системы.
Отличием РЭМ от ряда других демиелинизирующих заболеваний является обратимый характер патологических изменений и возможность полного исчезновения образовавшегося неврологического дефицита под действием терапии.
Впервые рассеянный энцефаломиелит был описан еще 250 лет назад английским терапевтом, наблюдавшим признаки энцефаломиелита у перенесших оспу пациентов. В современной неврологии это достаточно распространенное заболевание.
Так, по данным 2011 года только среди взрослого населения Москвы было диагностировано 50 случаев РЭМ. Рассеянный энцефаломиелит может поражать людей различных возрастных групп, но у детей наблюдается чаще, чем у взрослых. В детском возрасте он имеет обычно более легкое течение.
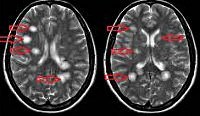
Рассеянный энцефаломиелит Первичный рассеянный энцефаломиелит, как правило, имеет вирусную этиологию. Попытки идентифицировать специфического возбудителя привели к тому, что отечественными учеными из крови и ликвора пациентов был выделен вирус, близкий к вирусу бешенства и не имеющий аналогов среди известных вирусов. Он получил название вирус ОРЭМ. Однако подобный вирус определяется далеко не у всех заболевших. Зачастую рассеянный энцефаломиелит возникает после перенесенной ОРВИ: ветряной оспы, краснухи, гриппа, кори, инфекционного мононуклеоза, герпетической или энтеровирусной инфекции. Вторичный рассеянный энцефаломиелит может носить токсический, поствакцинальный или постинфекционный характер. Поствакцинальный РЭМ может развиваться после вакцинации против бешенства, коклюша, дифтерии, кори. Известны случаи энцефаломиелита после введения антигриппозной вакцины. В редких случаях РЭМ возникает через некоторое время после перенесенной бактериальной инфекции (микоплазменной пневмонии, токсоплазмоза, хламидиоза, риккетсиоза).
Помимо указанных этиофакторов, важное значение в возникновении рассеянного энцефаломиелита имеет неблагополучный преморбидный фон — истощение иммунной системы вследствие хронических стрессов, переохлаждения, перенесенной травмы, болезни или операции. Кроме того, исследователи полагают наличие наследственной предрасположенности, выражающейся в сходстве белков нервных тканей с белками некоторых инфекционных агентов или в особенностях функционирования иммунной системы.
Основным патогенетическим субстратом РЭМ является аутоиммунная реакция. В результате сходства белковых антигенов, входящих в состав инфекционных агентов, с миелином и другими белками нервной ткани, иммунная система начинает продуцировать антитела к собственным структурным элементам нервной системы. Этот процесс имеет системный характер и приводит к разрушению миелина как в спинном и головном мозге, так в спинномозговых корешках и периферических нервных волокнах. В результате демиелинизации утрачивается функция пораженных нервных структур. Морфологически отмечается периваскулярная инфильтрация макрофагами, лимфо- и моноцитами, диссеминированное воспаление, периваскулярная демиелинизация, дегенерация олигодендроцитов. Поражается преимущественно белое вещество церебральных и спинальных структур, но возможно вовлечение и серого мозгового вещества. Очаги демиелинизации в ЦНС могут быть визуализированы при помощи МРТ.
Следует отметить, практически полное патогенетическое сходство РЭМ и рассеянного склероза.
Основное отличие между ними состоит в том, что первый является острым и преимущественно обратимым процессом, а второй — хроническим прогрессирующим заболеванием с периодами ремиссий и обострений.
Однако дебют рассеянного склероза может полностью имитировать картину РЭМ. Рассеянный энцефаломиелит, в свою очередь, может приводить к хронизации демиелинизирующего процесса с исходом в рассеянный склероз.
В типичных случаях рассеянный энцефаломиелит манифестирует тяжелой энцефалопатией. У 50-75% больных развиваются нарушения сознания, варьирующие от оглушенности до комы. Отмечается психомоторное возбуждение, головокружение, головная боль, тошнота, менингеальный синдром.
Нередко развернутой клинической картине предшествует период продрома в виде миалгий, лихорадки, головной боли, общей разбитости. Характерно быстрое нарастание неврологической симптоматики, выраженность которой в течение нескольких дней достигает максимума.
Очаговая симптоматика рассеянного энцефаломиелита весьма вариабельна и зависит от топики очагов поражения.
Может наблюдаться атаксия, гемиплегия, глазодвигательные расстройства и поражение других черепно-мозговых нервов, ограничения зрительных полей, афазия или дизартрия, сенсорные нарушения (гипестезия, парестезия), тазовые расстройства. Поражение зрительного нерва протекает по типу ретробульбарного неврита.
По различным данным от 15% до 35% случаев РЭМ сопровождаются генерализованными или парциальными эпиприпадками. Примерно в четверти случаев отмечается спинальная симптоматика (периферические парезы, синдром Броун-Секара). Может возникать корешковый болевой синдром, полиневропатия, полирадикулопатия. При развитии тяжелых поражений ствола мозга с бульбарными нарушениями пациентам необходимо реанимационное пособие.
Яркая клиническая картина, острое течение, полиморфность и полисистемность симптомов, указания на предшествующую инфекцию или иммунизацию дают неврологу возможность предварительно диагностировать РЭМ.
Дифференцировать рассеянный энцефаломиелит необходимо от энцефалита, вирусного менингита, миелита, внутримозговой опухоли, ОНМК, рассеянного склероза, концентрического склероза Бало, ревматических поражений ЦНС вследствие системного васкулита и тд. Дополнительно проводится консультация офтальмолога, офтальмоскопия, периметрия. Люмбальная пункция может выявить повышенное давление ликвора. Исследование цереброспинальной жидкости определяет повышение уровня белка, лимфоцитарный плеоцитоз. ПЦР-исследование ликвора, как правило, дает отрицательный результат. Примерно в 20% случаев цереброспинальная жидкость остается без изменений. Наиболее достоверным методом, позволяющим диагностировать рассеянный энцефаломиелит, является МРТ головного мозга. В режимах Т2 и FLAIR определяются плохо очерченные асимметричные гиперинтенсивные очаги в белом, а нередко и в сером веществе мозга. Они могут иметь малый (менее 0,5 см), средний (0,5-1,5 см) и крупный (более 2 см) размер. В некоторых случаях регистрируются крупные сливные очаги с перифокальным отеком, вызывающие масс-эффект — смещение окружающих структур. Возможно дополнительное вовлечение зрительных бугров. В крупных воспалительных участках могут отмечаться кровоизлияния. Накопление контрастного вещества в очагах имеет различную интенсивность. В 10-30% случаев очаги выявляются в спинном мозге.
Всем пациентам, перенесшим острый эпизод РЭМ, через 6 мес. Рекомендовано повторное прохождение МРТ.
Исчезновение или уменьшение участков демиелинизации за этот период является основным подтверждением диагноза «рассеянный энцефаломиелит» и позволяет исключить рассеянный склероз.
При этом полное исчезновение воспалительных участков регистрируется в 37-75% случаев, а сокращение их площади — в 25-53%.
Базовая патогенетическая терапия РЭМ проводится противовоспалительными стероидными препаратами. В зависимости от тяжести состояния лечение начинают высокими или средними возрастными дозами преднизолона. По мере регресса симптоматики осуществляют постепенное снижение дозы. Лечение кортикостероидами продолжают от 2-х до 5-ти недель. Отрицательным эффектом стероидной терапии является иммуносупрессия. Для его нивелирования параллельно назначают внутривенное введение иммуноглобулинов. В тяжелых случаях необходим плазмаферез — аппаратное удаление из крови иммунных комплексов и антител. Этиологическое лечение рассеянного энцефаломиелита проводят противовирусными препаратами (аналогами интерферона). В редких случаях доказанной бактериальной этиологии РЭМ назначают антибиотики (ампициллин+оксациллин, цефазолин, гентамицин и пр. ). При развитии заболевания на фоне ревматизма проводят бициллинотерапию. Симптоматическая терапия является жизненно необходимым элементом лечения. По показаниям осуществляют реанимационные мероприятия, ИВЛ, нормализацию гемодинамики. Если рассеянный энцефаломиелит сопровождается выраженными общемозговыми симптомами, то необходима профилактика отека мозга (введение магнезии, ацетазоламида или фуросемида). Выраженная дисфагия является показанием к зондовому питанию, задержка мочи — к катетеризации мочевого пузыря, парез кишечника — к клизмам, судороги — к назначению антиконвульсантов.
Терапия неврологических нарушений в острой фазе рассеянного энцефаломиелита включает введение витаминов гр. В, аскорбиновой к-ты, антихолинэстеразных средств (галантамина, неостигмина), при мышечной спастике — толперизона гидрохлорида.
В период реконвалесценции применяют рассасывающие препараты (гиалуронидазу, экстракт алоэ), ноотропы (пиритинол, пирацетам, гинкго билобу), нейропротекторы (мельдоний, семакс, этилметилгидроксипиридина сукцинат).
Для восстановления двигательной функции прибегают к массажу и ЛФК, транскраниальной магнитной стимуляции.
42a96bb5c8a2acfb07fc866444b97bf1Модератор контента: Васин А.С.
Энцефаломиелит
Энцефаломиелит – опасный недуг, который сочетает в себе одновременное поражение спинного и головного мозга. Эта патология является очень опасной, так как может привести к смерти больного. При остром рассеянном энцефаломиелите наблюдается возникновение очагов поражения, которые формируются на различных участках как спинного, так и головного мозга.
Онлайн консультация по заболеванию «Энцефаломиелит».
Задайте бесплатно вопрос специалистам: Невролог.
Стоит отметить, что исход от прогрессирования недуга, может быть разным – от полного выздоровления до летального исхода. Прогноз зависит от:
- активности патологического процесса;
- причины прогрессирования недуга;
- своевременности лечения, а также правильно подобранной терапии.
Этиология
Причины прогрессирования острого рассеянного энцефаломиелита до сих пор досконально не изучены, так как для учёных остаётся загадкой, почему иммунитет человека начинает вырабатывать белки против своей же нервной ткани. Но во время проведения исследований было замечено, что более часто патология прогрессирует после:
- ЧМТ;
- вирусных инфекций. Особенно тех, которые сопровождались появлением на кожном покрове человека специфической сыпи – ветряная оспа, краснуха, герпес и прочее;
- простудных заболеваний;
- аллергической реакции;
- введения специфических вакцин;
- снижения реактивности организма.
Возможные последствия острого рассеянного энцефаломиелита:
- полное выздоровление пациента;
- незначительный неврологический дефицит (последствие недуга не относят к тяжёлым);
- инвалидизирующий дефект;
- недуг переходит в рассеянный склероз.
Симптоматика
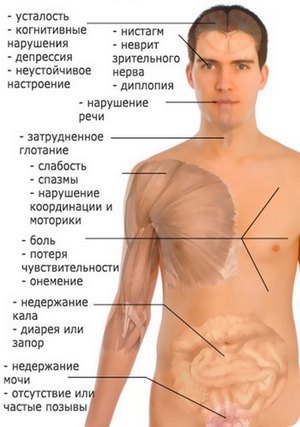
Симптомы энцефаломиелита
Острый рассеянный энцефаломиелит начинается стремительно, и симптомы его выражены ярко. Стоит отметить, что симптомы напрямую зависят от того, какой именно отдел головного или спинного мозга был поражён. Но на начальном этапе прогрессирования острого рассеянного энцефаломиелита наблюдаются такие признаки:
- общее недомогание;
- головная боль;
- вялость;
- повышение температуры наблюдается не во всех клинических ситуациях, но все же имеет место;
- сонливость;
- отмечаются симптомы вирусного заболевания (боль и першение в горле, насморк);
- вялость может изредка сменяться на повышенное возбуждение;
- расстройство функционирования ЖКТ;
- возможно ощущение покалывания в ногах. Этот симптом возникает редко.
Дальнейшая симптоматика зависит от поражённого участка нервной системы. В зависимости от этого клиницисты выделяют несколько видов недуга.
Центральный
В этом случае в патологический процесс вовлекается головной мозг. У пациента возникают следующие симптомы:
- нарушение произношения;
- паралич;
- парез конечностей;
- возможно возникновение судорожного синдрома, который по своим проявлениям будет схож с эпилептическим припадком.
Полирадикулонейропатия
Воспалительный процесс поражает спинной мозг и его корешки. Как следствие, возникают такие симптомы:
- трофические изменения кожного покрова;
- снижение температурной и болевой чувствительности в теле;
- нарушается полноценное функционирование органов, расположенных в малом тазу. У пациента может наблюдаться недержание мочи или кала, но возможно и нарушение их выделения;
- болевой синдром, распространяющийся вдоль позвоночника. По проявлению напоминает клинику люмбаго.
Оптикоэнйефаломиелит
В патологический процесс вовлекается зрительный нерв, вследствие чего нарушается функционирование зрительного аппарата. Симптомы следующие:
- зрительная функция в значительной мере снижается;
- пациент отмечает, что у него перед глазами появилась «пелена»;
- боль в глазнице, которая имеет тенденцию к усилению. Как правило, это происходит, если человек совершает резкие движения глазом.
Стволовой
Острый рассеянный энцефаломиелит поражает ядра черепно-мозговых нервов. О этом патологическом процессе свидетельствуют такие признаки:
- неврит лицевого нерва;
- нарушение процесса глотания;
- нарушение акта дыхания.
Отдельно стоит выделить миалгический энцефаломиелит. Эта форма патологии является сравнительно новой. Её также именуют синдромом послевирусной усталости. Развивается миалгический энцефаломиелит обычно после того, как человек переболел недугом вирусной природы или же сделал вакцинацию. Проявляются такие симптомы:
- хроническая усталость;
- быстрая утомляемость даже после незначительных нагрузок;
- отмечается появление болевого синдрома в области суставов;
- депрессия;
- постоянная смена настроения;
- нарушение работы пищеварительного тракта;
- мышечные боли.
В редких клинических ситуациях острая форма патологии может перейти в хроническую. В таком случае недуг будет протекать волнообразно – периоды обострения чередуются с периодами ремиссии. Общемозговые симптомы пропадают. У человека проявляются только признаки поражения определённых участков спинного и головного мозга – парезы, паралич и прочее.
Лечение
Лечение недуга необходимо начинать проводить сразу же после того, как точно был установлен диагноз. В таком случае шансы на благоприятный исход значительно увеличиваются. Важно точно определить локализацию очагов воспаления. С этой целью врачи используют МРТ.
План лечения основывается на применении таких препаратов:
- противоаллергические;
- антибиотики;
- противовирусные препараты;
- гормональные;
- витаминные комплексы;
- анальгетики;
- спазмолитики;
- жаропонижающие.
Если есть необходимость, то на время лечения пациента подключают к кардиомонитору или к ИВЛ (в тяжёлых ситуациях).
Стоит отметить, что лечение различными народными средствами при этом диагнозе недопустимо. Патология очень опасная и без правильно подобранного метода лечения она может стать причиной смерти пациента. Лечение народными средствами можно использовать только в качестве вспомогательной терапии и только с разрешения лечащего врача. Основным курсом лечения отвары и настои быть не должны.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Читать нас на Яндекс.Дзен
Синдром хронической усталости (совпадающих симптомов: 10 из 20)
Синдром хронической усталости (сокр. СХУ) представляет собой такое состояние, при котором возникает психическая и физическая слабость, обусловленная неизвестными факторами и длящаяся от полугода и более.
Синдром хронической усталости, симптомы которой, как предполагается, в некоторой мере связаны с инфекционными заболеваниями, помимо этого тесно связан с ускоренным темпом жизни населения и с возросшим информационным потоком, буквально обрушивающимся на человека для последующего им восприятия.
… Тонзиллит (совпадающих симптомов: 10 из 20)
Тонзиллит – это воспалительный процесс, возникающий в области небных миндалин и характеризующийся длительностью собственного течения. Тонзиллит, симптомы которого также определяют в качестве более распространенного названия заболевания «ангина», заключается в патологических изменениях ротоглотки, схожих между собой, но отличающихся особенностями собственной этиологии и течения.
… Авитаминоз (совпадающих симптомов: 8 из 20)
Авитаминоз — это болезненное состояние человека, которое наступает в результате острой недостачи витаминов в организме человека. Различают весенний и зимний авитаминоз. Ограничений, что касается пола и возрастной группы, в этом случае нет.
… Воспаление легких (совпадающих симптомов: 8 из 20)
Воспаление лёгких (официально – пневмония) – это воспалительный процесс в одном или обоих дыхательных органах, который обычно имеет инфекционную природу и вызывается различными вирусами, бактериями и грибками.
В древние времена эта болезнь считалась одной из самых опасных, и, хотя современные средства лечения позволяют быстро и без последствий избавиться от инфекции, недуг не потерял своей актуальности.
По официальным данным, в нашей стране ежегодно около миллиона людей страдают воспалением лёгких в той или иной форме.
… Интоксикация (совпадающих симптомов: 8 из 20)
Интоксикация организма – возникает из-за продолжительного воздействия на организм человека различных токсических веществ. Это может быть производственное отравление ядами или химическими элементами, продолжительное употребление медикаментов, например, при лечении онкологии или туберкулёза. Влияние токсинов может быть как внешнее, так и внутреннее, производимое самим организмом.
…
Энцефаломиелит
Энцефаломиелит — это воспаление головного и спинного мозга токсико-аллергической или вирусной этиологии. В головном и спинном мозге появляются множественные очаги некроза, распад миелина, сосудисто-воспалительная реакция. Энцефаломиелит может развиваться у детей и взрослых при инфекции, интоксикации либо быть самостоятельным заболеванием (первичный острый рассеянный энцефаломиелит).
Энцефаломиелит делят на первичные, возникающие в результате поражения нейротропными вирусами головного и спинного мозга, и вторичные, которые развиваются на фоне предшествующей инфекции или через определенный период после прививки.
В развитии энцефаломиелита большая роль придается аллергическим реакциям организма, возникающим в ответ на внедрение вируса или аутосенсибилизацию.
Острый рассеянный энцефаломиелит — вирусное заболевание с внезапным началом, высокой температурой, головной болью, головокружением, рвотой, снижением зрения, болями в конечностях.
У больных определяются парезы и параличи конечностей с повышением мышечного тонуса и рефлексов, расстройства координации с пошатыванием при ходьбе, невозможностью совершать тонкие движения (писать, есть, удерживать посуду, застегивать одежду, причесываться, умываться), появляется дрожание в конечностях.
Нередко наблюдается скандированная, невнятная речь, поперхивание при еде, нарушения мочеиспускания. Спустя 2—3 мес. наступает частичный регресс симптомов, однако нередко двигательные и координаторные нарушения остаются. Заболевание трудноотличимо от рассеянного склероза (см.).
Для последнего характерно волнообразное течение, смена одних очагов поражения нервной ткани другими, постепенное усугубление дефекта с каждым обострением болезни. Прогноз энцефаломиелита обычно неблагоприятный, в большинстве случаев имеются стойкие остаточные явления (параличи, парезы).
Рабический поствакцинальный энцефаломиелит развивается редко, относится к вторичным энцефаломиелитам. На 10—20-и день после начала прививок против бешенства выявляются симптомы поражения головного и спинного мозга, иногда в сочетании с поражением периферических нервов и корешков.
Возникает головная боль, боли в пояснице, повышается температура. В течение нескольких дней развиваются парезы и параличи конечностей, повышаются сухожильные рефлексы, появляются патологические рефлексы, затрудняется акт мочеиспускания вплоть до полной задержки мочи.
Больные жалуются на боли в мышцах, пальпация нервных стволов болезненна, при натяжении корешков боли резко усиливаются. В крови отмечается лейкоцитоз, возможна альбуминурия в моче, в спинномозговой жидкости умеренное увеличение белка и клеток.
Прогноз: в легких случаях происходит полное восстановление утраченных функций, в более тяжелых — наблюдаются стойкие последствия.
Лечение. При подозрении на энцефаломиелит больного необходимо направить к невропатологу. Лечение следует проводить в условиях стационара.
Во всех случаях заболевания энцефаломиелитом (первичных и вторичных) рекомендуются витамины: 5% раствор тиамина хлорида (B1) по 1 мл внутримышечно, 2,5% раствор пиридоксина (В6) по 1 мл внутримышечно, цианокобаламин (В12) по 200 мкг внутримышечно, аскорбиновая кислота (С) внутрь по 0,2 г с рутином по 0,02 г 3 раза в день.
Назначают преднизолон по 20—30 мг в сутки в течение 10—20 дней (отменять препарат нужно с осторожностью, постепенно уменьшая дозу), а также антигистаминные средства — димедрол, пипольфен, супрастин (в обычных дозировках) и дегидратационные препараты — сульфат магния 25% раствор по 10 мл внутримышечно, лазикс внутрь по 25 мг 3 раза в день. При возникновении дыхательных расстройств больным оказывается помощь в специальных медицинских стационарах. Применяются сердечные средства, болеутоляющие препараты.
Для профилактики антирабических энцефаломиелитов необходимо избегать охлаждения или перегревания во время прививок, запрещается употребление алкоголя, прививаемые лица должны быть освобождены от тяжелой физической работы и ночных смен. По показаниям применяется гамма-глобулин или гипериммунный гамма-глобулин.
Энцефаломиелит (от греч. enkephalos — головной мозг и myelos — спинной мозг) — воспаление головного и спинного мозга, синдром многоочагового поражения центральной нервной системы при многих инфекционных и инфекционно-аллергических заболеваниях.
Острый энцефаломиелит встречается как один из клинических вариантов при первичных энцефалитах, а также при общих инфекционных заболеваниях, особенно при острых детских инфекциях (корь, краснуха, ветряная оспа и др.) или после них.
По общности патогенеза и патоморфологических изменений эти формы заболеваний объединяют в группу так называемых параинфекционных энцефаломиелитов.
Патогенетически близки к ним энцефаломиелиты, возникающие после вакцинации против оспы, прививок против бешенства, клещевого энцефалита, тифо-паратифозных заболеваний, кишечных инфекций, а также после введения препаратов сыворотки крови.
Энцефаломиелит с преимущественным поражением серого вещества (полиомиелит, клещевой и эпидемический энцефалиты, болезнь Борна и др.) называют полиоэнцефаломиелитами.
При параинфекционных, поствакцинных и остром диссеминированном энцефаломиелите больше поражается белое вещество головного и спинного мозга (лейкоэнцефалиты), иногда в сочетании с поражением спинномозговых корешков (энцефаломиелополирадикулоневриты) и черепно-мозговых, в частности зрительных (оптикоэнцефалит, оптикомиелит), нервов.
В острой фазе в процесс нередко вовлекаются и оболочки мозга (менингоэнцефаломиелит). Синдромы хронических энцефаломиелитов нозологически не обособляются от основного заболевания, например цереброспинального сифилиса или некоторых форм рассеянного склероза.
Кроме упомянутых вторичных энцефаломиелитов, выделяют также первичный острый рассеянный энцефаломиелит.
Острый рассеянный энцефаломиелит рассматривают как клиническую форму в группе демиелинизирующих поражений нервной системы.
Заболевание встречается повсеместно, наибольшее число случаев описано в европейских странах; болеют как дети, так и старики, однако преобладают лица молодого возраста.
Этиология. Выдвигались различные теории этиологии энцефаломиелита: токсическая, сосудистая (тромбоз сосудов ЦНС), липолитическая, инфекционная, аллергическая. Для острого рассеянного энцефаломиелита наиболее обоснованы предположения об инфекционной или нейроаллергической его природе. Советским исследователям (М. С. Маргулис, В. Д.
Соловьев, А. К. Шубладзе и С. Я. Гайдамович) удалось выделить из крови, спинномозговой жидкости и мозга умерших больных острым рассеянным энцефаломиелитом идентичные штаммы вируса, по своим антигенным и биологическим свойствам близкого к вирусу бешенства и отличного от вирусных возбудителей других заболеваний (см. Рассеянный склероз).
Опыт клинического изучения острого рассеянного энцефаломиелита с использованием специфических (серологических) методов дает основание считать, что сюда относятся заболевания разнообразной этиологии.
Лишь у части больных диагноз подтверждается обнаружением в крови специфических антител к вирусу острого рассеянного энцефаломиелита (А. Г. Панов, А. П. Зинченко).
Сходство клиники и патоморфологии острого рассеянного энцефаломиелита с вакцинными энцефаломиелитом дало основание для аллергической теории патогенеза и этиологии первого.
Эта теория получила широкое признание после того, как у животных после многократного парэнтерального введения эмульсий и экстрактов нормальной мозговой ткани был получен экспериментальный энцефаломиелит. С позиций аллергической теории демиелинизирующие энцефаломиелиты представляют собой группу заболеваний, объединенных общностью патогенеза (невроаллергия) при разнообразии этиологических (сенсибилизирующих) факторов.
Патологическая анатомия. К основным чертам энцефаломиелита следует отнести сосудистовоспалительный процесс преимущественно в белом веществе головного и спинного мозга. Изменения касаются главным образом венозных и прекапиллярных сосудов. Характерны также множественные очаги демиелинизации с распадом миелиновых оболочек и лишь частичным поражением осевых цилиндров.
Как в белом, так и в сером веществе встречаются глиозные узелки из пролиферирующих мезо- и микроглиальных элементов. Невронофагия встречается редко. М. С.
Маргулис подчеркивает частоту диссеминированных милиарных и более крупных очагов некроза, не связанных с изменениями сосудов.
Он относит их к наиболее ранним и основным чертам патоморфологии острого рассеянного энцефаломиелита, характерным для инфекционно-вирусного поражения нервной системы.
Отчетливые воспалительные изменения с вторичным перерождением волокон часто выявлялись в корешках, нервных стволах, эпидуральной клетчатке и оболочках.
Клиническая картина заболевания разнообразна. Встречаются различные комбинации симптомов поражения полушарий и ствола, мозжечка, спинного мозга, нередко в сочетании с поражением черепно-мозговых нервов и корешков. Для диагностики энцефаломиелита важны многоочаговость процесса и преимущественное поражение белого вещества мозга.
Заболевание чаще развивается остро, на фоне умеренного (до 37,5—38,5°) повышения температуры тела. Начальные проявления имеют многосимптомный характер, отмечаются разнообразные парестезии в конечностях и туловище, снижение зрения, диплопии.
Вскоре к этим симптомам могут присоединяться геми- и парапарезы центрального типа, нарушения статики и координации. Спинальные симптомы обычно имеют многоочаговый рассеянный характер.
Иногда в начале болезни отмечаются более или менее выраженные общемозговые и менингеальные симптомы: головная боль, тошнота и рвота, оглушенность или спутанность сознания. Однако нарушения сознания и другие общемозговые симптомы, как и менингеальный синдром, выражены умеренно.
Изменения спинномозговой жидкости непостоянны и малохарактерны. Чаще встречается белковоклеточная диссоциация с умеренным (до 1‰) повышением содержания белка при нормальном цитозе, реже умеренный плеоцитоз.
В некоторых случаях в картине болезни существенное место занимают симптомы поражения корешков: боли, парезы и расстройства чувствительности в стопах и кистях, атрофия мышц.
У таких больных бросается в глаза сочетание симптомов поражения центральной и периферической нервной системы. Помимо зрительных нервов (ретробульбарный неврит), поражаются глазодвигательный, отводящий, лицевой нервы.
Изредка развиваются симптомы бульбарного паралича.
Общеинфекционные симптомы обычно выражены умеренно. Температура тела снижается до нормы через 3—7 дней; иногда заболевание развивается при нормальной или субфебрильной температуре. Изменения крови нерегулярны и малопоказательны; у части больных бывает лейкоцитоз (до 10 000 в 1 мм3) и несколько ускоренная РОЭ.
Течение болезни отличается короткой фазой нарастания симптомов и часто значительной обратимостью даже при тяжелых парезах. У большинства больных в исходе болезни остаются умеренные пирамидные и мозжечковые расстройства. Радикулоневритические симптомы обычно полностью исчезают.
При невритах зрительных нервов зрение остается сниженным, выявляются стойкие скотомы или слепота. При церебральных парезах восстановление бывает более полное, чем при спинальных. Изредка позже возникают эпилептические припадки.
Наряду с этим у некоторых больных наблюдалось почти полное восстановление функций, несмотря на тяжелые их нарушения в острой фазе болезни. Имеются указания на возможность рецидивирующего течения острого рассеянного энцефаломиелита.
Известны наблюдения, указывающие на возможность перехода острого рассеянного энцефаломиелита в хроническую стадию с картиной рассеянного склероза; с другой стороны, при рассеянном склерозе возможны обострения, протекающие с клиническими проявлениями типа острого рассеянного энцефаломиелита.
Круг клинических проявлений острого рассеянного энцефаломиелита точно очертить невозможно ввиду отсутствия общепринятых критериев его диагностики. Д. С.
Футер выделяет: 1) основной тип с поражением всех отделов нервной системы (энцефалополирадикулоневрит); 2) оптикоэнцефаломиелит — сочетание неврита зрительных нервов с церебральными или спинальными парезами (оптикомиелит, оптикоэнцефаломиелит); 3) диссеминированный миелит с поперечным или частичным поражением спинного мозга, иногда с синдромом Броун-Секара; 4) полиоэнцефаломиелит с симптомами поражения ядер ствола и серого вещества спинного мозга. Другие классификации синдромов отличаются в деталях.
По-видимому, у части больных остро развившийся ретробульбарный неврит зрительного нерва можно отнести к начальным проявлениям или моносимптомным формам острого рассеянного энцефаломиелита.
Летальность при остром рассеянном энцефаломиелите варьирует; по суммарным данным, она не превышает 8%.
Диагноз основывается на учете таких особенностей клиники и течения болезни, как острое начало на фоне умеренно выраженных общеинфекционных мозговых и менингеальных симптомов, быстрое прогрессирование болезни по типу возникновения новых очагов поражения различных отделов центральной и периферической нервной системы, многоочаговость поражения и преобладание проводниковых расстройств, частое поражение зрительных нервов. Диагноз острого рассеянного энцефаломиелита на настоящем этапе знаний характеризует лишь клинический синдром, не предопределяющий этиологии процесса. Поэтому во всех случаях следует пытаться выяснить возможные этиологические факторы (связь с другими заболеваниями, профилактическими прививками, инъекциями сывороточных препаратов и др.).
В некоторых случаях при подозрении на связь острого рассеянного энцефаломиелита с определенным вирусным заболеванием (хориоменингит, клещевой энцефалит и т. д.) могут быть использованы специфические методы диагностики.
Целесообразно исследование крови больных в реакциях нейтрализация и связывания комплемента с вирусом острого рассеянного энцефаломиелита. С диагностической целью может быть использована также аллергическая кожная реакция на внутрикожное введение 0,5 мл вакцины Маргулиса—Шубладзе.
Это позволит из полиморфной группы заболеваний, объединенных клинической формой острого рассеянного энцефаломиелита, выделить этиологически однородный вариант болезни, вызванной вирусом энцефаломиелита.
Лечение. Когда диагностические пробы подтверждают этиологическую роль вируса острого рассеянного энцефаломиелита, целесообразно применить вакцину Маргулиса—Шубладзе по общепринятой схеме.
У остальных больных, помимо симптоматических средств, могут оказаться полезными десенсибилизирующие и гормональные препараты (димедрол — 0,05 г 2 раза в день в течение месяца, пипольфен по 0,025 г 2 раза в день, преднизолон — 5 мг по схеме, дексаметазон и др.
) в сочетании с антибиотиками и витаминами B1— 5% раствор по 1 мл (внутримышечно 25 инъекций) и С.
После острого периода применяются общепринятые методы восстановительной терапии: витамины В12— по 200—500 мкг ежедневно, 20 инъекций, В1, аминокислоты, биогенные стимуляторы, антихолинэстеразные (прозерин в инъекциях 0,05% — 1 мл подкожно) и стимулирующие препараты, лечебная гимнастика, массаж, физиобальнеотерапия.
Острый рассеянный энцефаломиелит – симптомы, методы лечения — клиника «Добробут»
Острый рассеянный энцефаломиелит (ОРЭМ, синоним названия этой болезни – острый диссеминированный энцефаломиелит) – это сравнительно редкое заболевание нервной системы, похожее на известный многим рассеянный склероз.
Причиной его считают вирусы (реже бактерии), а также использование некоторых вакцин (встречается крайне редко).
При ОРЭМ происходит разрушение одной из оболочек нервных волокон – миелиновой, поэтому эта болезнь относится к демиелинизирующим.
Симптомы острого рассеянного энцефаломиелита
Клинические признаки этого заболевания отличаются большим разнообразием. Начало заболевания вирусным энцефаломиелитом обычно острое и проявляется:
- резким подъемом температуры;
- проявлениями поражения мозга – головная боль, рвота, угнетение сознания вплоть до комы;
- признаками менингита;
- эпилептическими приступами (не всегда);
- очаговыми симптомами, среди которых параличи, парезы, нарушения тактильной чувствительности и чувства равновесия;
- нарушениями когнитивных функций (глухонемота, искажение или отсутствие речи, расстройства памяти);
- нарушениями жизненных функций (остановка дыхания, сердечной деятельности), влекущие за собой летальный исход (встречается редко).
Лабораторная и инструментальная диагностика
Симптоматика заболевания вариативна, поэтому для уточнения диагноза назначаются дополнительные исследования.
При спинномозговой пункции в полученной жидкости обнаруживают некоторое повышение уровня белка и увеличение количества лимфоцитов (плеоцитоз). В общем анализе крови выявляют повышенное количество лейкоцитов и СОЭ.
При необходимости и технической возможности проводят серологические реакции для уточнения, какой именно микроорганизм спровоцировал энцефаломиелит.
Из инструментальных исследований наиболее информативна для диагностики энцефаломиелита МРТ (магнито-резонансная томография). С помощью этого метода можно уверенно локализовать места поражения головного и спинного мозга. Компьютерная томография при ОРЭМ недостаточно информативна, прочие методы исследования не используются совсем.
Лечение миалгического энцефаломиелита
В современной медицине не существует по-настоящему эффективных противовирусных препаратов.
Учитывая данные об аутоиммунном факторе в развитии ОРЭМ, лечат его в первую очередь большими дозами гормонов-кортикостероидов, которые вводятся внутривенно.
Лечение должно начинаться максимально рано, так как каждый час промедления увеличивает риск остаточных неврологических нарушений и ухудшает прогноз.
В начале используется метилпреднизолон, который вводят внутривенно капельно. Курсы инфузий продолжаются 3-5 дней. После чего больного переводят на прием таблеток преднизолона.
При отсутствии метилпреднизолона допускается применение сходных по способу действия препаратов – дексаметазона, а также кортикотропина, который заставляет организм вырабатывать свои гормоны, действующие аналогично лекарствам.
Исследования показывают высокую эффективность совместного применения гормональных средств и иммуноглобулинов, а также плазмафереза.
В тяжелых случаях применяется пульс-терапия циклофосфамидом – противораковым препаратом, который способен подавить иммунный ответ организма на болезнь.
Лечение таких форм патологии проводится в особых условиях стационара с соблюдением всех правил профилактики инфекции.
Назначение антибиотиков не только оправдано, но и обязательно при энцефаломиелите, вызванном бактериями (боррелии, микоплазмы). Параллельно при всех формах ОРЭМ проводят симптоматическое лечение всех имеющихся синдромов:
- внутричерепную гипертензию снижают диуретиками (мочегонными);
- при нарушениях дыхания больного переводят на аппаратное жизнеобеспечение;
- при судорогах назначают сильные седативные средства;
- осуществляют коррекцию водно-электролитного баланса;
- лечат вторичную инфекцию, если она проявилась на фоне основной болезни.
Последствия инфекционного энцефаломиелита у детей и взрослых могут отличаться. Детский организм обладает большими способностями к самовосстановлению, именно поэтому стойкие нарушения двигательных и чувствительных функций в юном возрасте редки.
Возможно снижение чувствительности в зонах иннервации нервов, центры которых были поражены инфекцией, нарушение двигательных функций, расстройства памяти, сна, равновесия, ухудшения слуха, зрения и т.д.
В редких случаях развивается стойкая посттравматическая эпилепсия.
Описанные выше осложнения отмечаются довольно редко, частота их возникновения зависит от того, как быстро больного начали лечить. На консультацию записывайтесь на сайте Dobrobut.com.
Рассеянный энцефаломиелит
содержание
Острый рассеянный энцефаломиелит (ОРЭМ, иногда употребляется синонимический термин ОДЭМ – острый диссеминированный энцефаломиелит) относится к числу тех заболеваний, которые изучены и описаны, казалось бы, достаточно хорошо, однако в ряде моментов по сей день остаются дискутабельными. ОРЭМ представляет собой воспалительное поражение центральной нервной системы, т.е.
головного и спинного мозга; это заболевание из группы демиелинизирующих, т.е. разрушающих естественную изоляцию нейронов – миелиновую оболочку. В свою очередь, это приводит к проводниковой дисфункции и той или иной степени неврологического дефицита.
Уточняющее определение «рассеянный» указывает на то, что острый энцефаломиелит не имеет четко выраженного первичного очага, а поражает ЦНС на всех ее участках одновременно.
Эпидемиологические данные неполны и во многом противоречивы. Согласно современным публикациям, ОРЭМ чаще возникает в подростковом возрасте, однако эта тенденция не является абсолютной: манифестация заболевания регистрируется также у лиц других возрастных категорий. Статистические зависимости от пола, региона проживания и т.п. на сегодняшний день достоверно не доказаны.
2.Причины
Этиопатогенез острого рассеянного энцефаломиелита является наиболее дискутабельным из всех вопросов, связанных с этим заболеванием.
Многие исследователи склоняются к инфекционной гипотезе, аргументируя ее косвенными лабораторными данными, тенденцией к началу после перенесенной ОРВИ или другой инфекции (как правило, через 1-2 недели), периодическими сезонными всплесками заболеваемости и определенной долей случаев заболевания после вакцинации (эта доля, впрочем, весьма незначительна, она не достигает 5%).
Так или иначе, конкретный возбудитель не выявлен по сей день; предполагается, что им может быть один из известных вирусов, активность которого пока не удалось доказательно связать с началом ОРЭМ, либо неизвестный вирус. Вместе с тем, в ряде случаев рассеянный энцефаломиелит развивается после бактериальной либо микоплазменной инфекции (фронтиты, отиты, гаймориты и т.п.).
Большинство специалистов сходятся во мнении, что ОРЭМ, как и другие демиелинизирующие заболевания, протекает (какими бы триггерами он ни запускался) с участием аутоиммунной атаки на собственные миелиновые оболочки.
Во многих источниках аллергическая реакция или реакция гиперчувствительности Т-лимфоцитов определяется как ведущий этиопатогенетический механизм.
Однако продолжается поиск и других возможных этиологических факторов, – в частности, исследуется роль васкулитов (сосудистых воспалений), интоксикаций и пр.
3.Симптомы и диагностика
ОРЭМ является однофазным заболеванием, т.е. не обнаруживает тенденции к хронификации.
Вместе с тем, примерно в каждом десятом случае наблюдается возвратный приступ, – рецидив заболевания в первые три месяца после манифестного приступа. Кроме того, в некоторых случаях перенесенный острый рассеянный энцефаломиелит приводит к резидуальному, остаточному неврологическому дефициту в виде частичных параличей (парезов), нарушений чувствительности, зрения и пр.
Типичным является острое начало (реже – подострое, в течение одной или нескольких недель), подобное таковому при ОРВИ: общее недомогание, высокая температура, головные боли, т.н.
общемозговые симптомы (нарушения сознания, внимания, памяти, восприятия, паркинсонические явления, нистагм, офтальмопарез, а также судорожные припадки по эпилептическому типу); нередко присоединяются спинальные нарушения подвижности и функционирования органов выделительной системы.
Тяжелые и жизнеугрожающие варианты ОРЭМ встречаются редко, но не являются уникальными.
В этих случаях угнетение сознания может достигать степени комы, выражена симптоматика поражения ствола мозга и черепных нервов, ассоциированных с продолговатым мозгом (бульбарный синдром); описаны случаи выраженного психомоторного возбуждения, бреда, галлюцинаторных обманов восприятия и пр. В отсутствие медицинской помощи такое развитие ОРЭМ может закончиться летальным исходом (непосредственной причиной смерти является отек мозга).
Сложность диагностики ОРЭМ на начальном этапе обусловлена тем, что ни клинически, ни патоморфологически острый рассеянный энцефаломиелит не отличается от острого начала рассеянного склероза.
Постановка правильного диагноза требует наблюдения и тщательного анализа симптоматики, ее динамики, результатов инструментальных исследований (прежде всего, МРТ и/или КТ, что позволяет оценить масштабы и характер очагов демиелинизации), а также применения достаточно четких дифференциально-диагностических критериев.
4.Лечение
Стандартом является назначение глюкокортикостероидов в больших дозах или в режиме пульс-терапии, либо АКТГ (адренокортикотропный гормон).
Симптоматически добавляют десенсибилизирующие препараты, антипароксизмальные средства, ангио- и нейропротекторы, ноотропы, витаминотерапию, диуретики для устранения и/или профилактики отека.
В большинстве случаев наступает полное выздоровление, однако статистически значима также доля исходов ОРЭМ с остаточными неврологическими нарушениями.
Воспаление при рассеянном энцефаломиелите
Рассеянный энцефаломиелит — это не очень часто встречающееся патологическое состояние, при котором воспалительные изменения возникают как в центральном, так и в периферическом отделе нервной системы. В основе развития такого заболевания лежат различные аутоиммунные реакции, которые как раз и приводят к возникновению острого воспаления.
Специфическим моментом при этой патологии является то, что происходит обратимое разрушение миелиновых оболочек, покрывающих нервные волокна. В большинстве случаев правильно подобранная терапия приводит к полному выздоровлению пациента.
Лишь у небольшого количества людей впоследствии остаются стойкие неврологические нарушения, например, со стороны двигательной или чувствительной функций.
Впервые такой патологический процесс был описан английскими врачами еще около двухсот пятидесяти лет назад. Распространенность рассеянного энцефаломиелита среди населения, как мы уже сказали, невысока.
Согласно статистике, в две тысячи одиннадцатом году в Москве было зафиксировано всего лишь пятьдесят случаев этой болезни среди взрослых людей. Стоит заметить, что данное заболевание может возникать абсолютно в любых возрастных группах.
Однако замечено, что дети в несколько большей степени подвержены его развитию.
Несмотря на то, что дети чаще сталкиваются с рассеянным энцефаломиелитом, среди них отмечается значительно более легкое его течение.
И хотя зачастую такое воспаление не приводит к серьезным последствиям для больного человека, в редких случаях оно может стать причиной тяжелых бульбарных расстройств с последующим наступлением летального исхода.
Кроме этого, считается, что данный патологический процесс иногда может способствовать формированию рассеянного склероза.
Как мы уже сказали, в основе развития рассеянного энцефаломиелита лежат аутоиммунные нарушения, приводящие к возникновению диффузных воспалительных изменений в нервной системе.
Предполагается, что данное воспаление в подавляющем большинстве случаев бывает спровоцировано перенесенными вирусными заболеваниями. В качестве примера можно привести герпетическую или энтеровирусную инфекцию, грипп и так далее.
В том случае, если клинические проявления, характерные для этой патологии, возникли именно после перенесенной инфекции, говорят о первичной природе рассеянного энцефаломиелита.
Вторичная форма этой болезни устанавливается в том случае, если специфические изменения в нервной системе имеют поствакцинальную природу.
Другими словами, запуск аутоиммунных реакций был обусловлен постановкой вакцины, например, адсорбированной коклюшно-дифтерийно-столбнячной (АКДС-вакцины).
Кроме этого, считается, что вторичная форма рассеянного энцефаломиелита иногда бывает связана с воздействием на организм бактериальных инфекционных агентов.
Основным предрасполагающим фактором для возникновения такого воспаления является сниженный уровень иммунной защиты. Снижение иммунитета может происходить на фоне сильных стрессов, переохлаждений, вредных привычек, имеющихся хронических заболеваний и так далее. Ряд ученых высказывают мнение о наличии наследственной предрасположенности к возникновению данного патологического процесса.
С морфологической точки зрения это воспаление характеризуется диффузным разрушением миелиновых оболочек в структурах центральной и периферической нервной системы.
За счет демиелинизации пораженные нервные структуры утрачивают свою функциональную активность, что способствует формированию неврологических нарушений, имеющих различную степень выраженности. Важно то, что зачастую под действием терапии миелиновые оболочки удается полностью восстановить.
Практически семьдесят процентов людей, перенесших рассеянный энцефаломиелит, в дальнейшем не предъявляют никаких жалоб.
Симптомы при рассеянном энцефаломиелите
Клиническая картина при рассеянном энцефаломиелите, прежде всего, складывается из различных нарушений со стороны сознания. В тяжелых случаях больной человек может даже впадать в кому. В подавляющем большинстве случаев присутствуют такие симптомы, как приступы головокружений и головных болей, выраженная тошнота, сопровождающаяся рвотой, повышенная чувствительность к яркому свету и громким звукам, а также возбуждение, сменяющиеся апатией. Неврологическая симптоматика достаточно быстро нарастает и буквально за несколько дней достигает своего пика.
В обязательном порядке отмечается наличие очаговых симптомов. Они могут различаться у каждого конкретного пациента и напрямую зависят от того, какой участок нервной системы был поражен.
Некоторые люди указывают на наличие двигательных и зрительных расстройств. Также характерно присоединение нарушений со стороны чувствительной функции.
Примерно у двадцати процентов пациентов клиническая картина дополняется эпилептическими припадками.
Помимо острого течения, такой патологический процесс может протекать в возвратной форме. При возвратной форме аналогичные симптомы возникают спустя три и более месяца после перенесенного первичного эпизода. Однако новые очаги поражения по данным магнитно-резонансной томографии не определяются.
Диагностика и лечение болезни
Такая болезнь подразумевает под собой проведение комплексного неврологического осмотра в совокупности с офтальмологическим исследованием и люмбальной пункцией. Однако ведущая роль в диагностике отводится магнитно-резонансной томографии, которая позволит выявить очаги разрушения миелиновых оболочек.
Лечение при этом воспалении, прежде всего, складывается из назначения высоких или средних доз системных глюкокортикостероидов.
По мере того, как клиническая картина стихает, проводится постепенное снижение дозировки. План лечения также может дополняться противовирусными препаратами и различными симптоматическими средствами.
После наступления реконвалесценции показаны ноотропы и нейропротекторы.
Профилактика развития воспаления
Говорить о профилактике этого заболевания достаточно сложно. Единственной рекомендацией является предупреждение заражения и своевременное лечение различных вирусных заболеваний.

Comments
(0 Comments)