Диафрагмальный нерв, большой затылочный и ушной, анатомия
Диафрагмальный нерв – это смешанный иннервирующий ствол, относящийся к шейному сплетению. В его состав входят волокна спинномозговых корешков и симптоматические ткани нижних шейных узлов. Заболевания чувствительного волокна тесно связаны с хроническими патологиями и нарушениями, вызванными острыми спазмами диафрагмы.
Анатомия диафрагмальных нервов
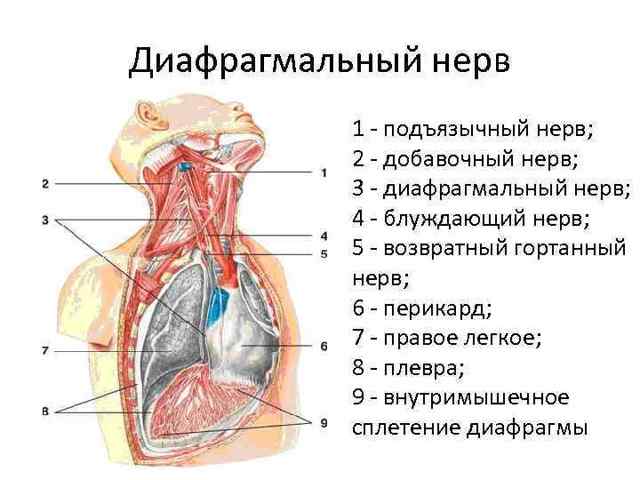
Начинаются нервы в области 3, 4 и 5 корешка шейного отдела, размещаются с каждой стороны. Проходят по передней части вдоль спинного мозга, начинаются от передней лестничной мышцы, через которую входят в другую клетку. Проходят вдоль подключичной артерии и пересекают ее. Подробнее в топографии выделяется 2 нерва:
- Правый. Расположен в грудной клетке и проходит вдоль правой плечеголовной вены, по латеральной поверхности. Дополнительно охватывает верхнюю полую вену, правое предсердие и нижнюю полую вену. Проходит по латеральным поверхностям этих частей. У людей положение может отличаться: у некоторых пересекает диафрагму через отверстие, у других начинается латерально от него. Сбоку правого волокна на всем его протяжении идет медиастинальная плевра.
- Левый. В области грудной клетки начинается сзади левой плечеголовной вены. Проходит между общей сонной и левой подключичной артерией, также пересекает аорту и межреберную вену спереди от блуждающего нерва. Дальше охватывает перикарду и проходит сквозь нее. Сбоку также расположена медиастинальная плевра.
С обеих сторон волокна проходят по передней стенке внутренней грудной артерии, но встречается и такое расположение, когда они идут сзади.
Оба нерва сопровождаются перикардиально-диафрагмальной артерией. Это единственные нервы в организме, отвечающие за двигательную иннервацию диафрагмы. Подобное расположение обуславливает болезненные ощущения, отдающие в плечо при раздражении диафрагмального нерва.
Функции диафрагмальных нервов
Диафрагмальный нерв иннервирует кожные покровы шейного отдела, а также кожу затылка. Дополнительно отвечает за чувствительность миоволокон трапеции и грудино-ключично-сосцевидных мышц.
Шейные сплетения состоят из большого ушного, малого затылочного и надключичного нерва, которые действуют благодаря диафрагмальному волокну.
За каждую область отвечает отдельная зона нерва:
- nervus occipitalis – иннервирует наружную кожу затылка, частично – ушную раковину;
- nervus auricularis magnus – отвечает за чувствительность кожи в области костно-хрящевого канала наружного уха в зоне перехода к среднему уху;
- nervi supraclaviculares – отвечают за надключичные и подключичные структуры ямочек, лопаточную зону и плечо в верхней части, если питание нарушается, возникает острая боль;
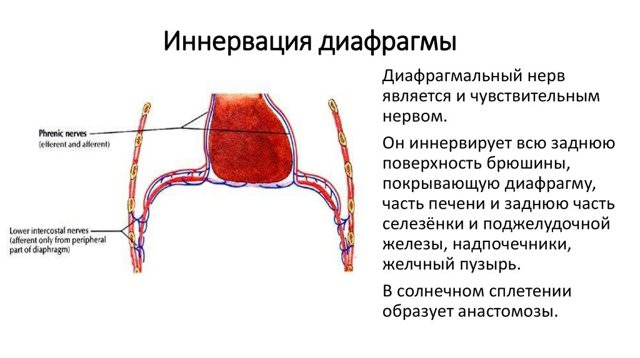
- nervus phrenicus – ткани с двигательными волокнами, считаются самыми крупными нейронными сплетениями шеи. Отвечают за иннервацию плевральной, перикардной оболочки, брюшинной зоны, прилегающей к диафрагме. При поражении развивается парализация.
Если на эти нервы действует раздражающий фактор, возникают крайне неприятные симптомы поражения: недостаточная дыхательная активность, икота, рвотные позывы, боль в груди, в области шеи и ключицы.
Симптомы повреждения
Болезненные ощущения наблюдаются при раздражении нерва, часто связаны с ишемическими повреждениями. Но существуют и другие болезни. Комплекс симптомов при неврите (невралгии) диафрагмального нерва вне зависимости от провоцирующего заболевания протекает в одном направлении:
- Боль в левой части грудины, из-за чего неврит регулярно путают со стенокардией и другими заболеваниями сердца. Специфика боли – невозможность устранения препаратами на основе нитроглицерина.
- Болезненные ощущения при поражении нерва отдают в шею, что может путаться с болью от остеохондроза.
- Нередко наблюдаются признаки, возникающие исключительно в момент глотания, кашля, резких наклонов, разговора.
- Если один из нервов поражен с правой стороны, симптомы схожи с печеночной коликой, на фоне боли развивается длительная икота.
Другие симптомы часто связаны с провоцирующим заболеванием.
Специфика любой боли, связанной с нарушением работы нервных окончаний, сильно зависит от текущей болезни и нередко сопоставляется в другими нарушениями. Защемление диафрагмального волокна почти всегда путают с болями в сердце, желудке, печени. Распознать признаки и отличить их от этих патологий можно в кабинете у специалиста, а также при выполнении рентгена.
Провоцирующие заболевания
Спазм диафрагмы симптомы, лечение, психосоматика 2.0
Симптомы нарушения в нервных окончаниях распределяются по всему телу, могут появляться в груди, животе, под ребрами, в спине, а также в шейном отделе. Чаще всего защемление диафрагмального нерва наблюдается при таких болезнях:
- инфекции, сильная интоксикация;
- заболевания позвоночника, в том числе спондилез и спондилоартроз;
- опухолевые новообразования в шейном и грудном отделе, в краниоспинальной и заднечерепной ямке;
- заболевания сердца, включая гипертонию;
- пахименингит.
В большинстве случаев симптомы болезней нервов связаны с зажимами, ущемлениями и спазмами.
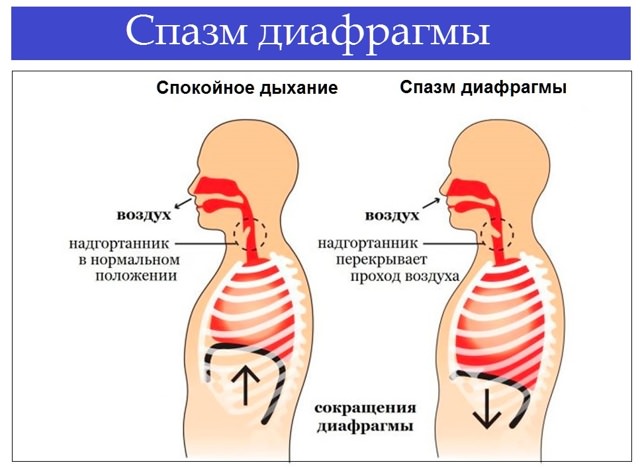
Спазм диафрагмы – неправильное мышечное сокращение, которое втягивает в процесс нервы, приводит к появлению тяжести в грудине и затрудняет дыхание. Из-за резкого сужения диафрагмы не происходит расслабления, и боль сохраняется в течение некоторого времени.
Еще одна причина ущемления – диафрагмальная грыжа, при которой часть пищевода и желудка выходит в полость грудины. В этом случае сдавливание нерва происходит в результате неправильного положения органов, а также наблюдаются острые симптомы нарушения пищеварения. Самый простой и действенный метод борьбы с грыжей – хирургическое вмешательство.
Защемление нерва может возникнуть под действием сильного стресса, а также в результате смещения межпозвонковых дисков. Это приводит к ущемлению в шейном и поясничном отделе, реже – в грудном.
Другие причины раздражения нерва
К нарушениям в работе нервного диафрагмального волокна могут приводить врожденные или аутоиммунные процессы либо не зависящие от болезней состояния:
- употребление острой пищи, переедание;
- физические травмы, хирургические осложнения;
- нераковые и раковые опухоли;
- неврологические расстройства;
- аутоиммунные нарушения разного характера.
Флаттер диафрагмы – очень редкое нарушение, связанное с непроизвольными судорогами или спазмами. Основную причину болезни ученым не удалось выяснить. Спазмы могут длиться от нескольких минут до 2-5 часов.
При появлении болей, не имеющих четкой локализации, либо указывающих на нарушение в сердце, позвоночнике, системе ЖКТ, не всегда проблема скрывается именно в этих органах. Требуется точная диагностика, иначе попытки избавиться от симптомов не будут эффективными, а сама причина останется невыясненной и начнет постоянно доставлять дискомфорт.

- боль и дискомфорт в животе;
- ушибы и травмы голени;
- кашель, боли в груди;
- ОРЗ, ОРВИ;
- пищевое отравление;
- простуда;
- насморк;
- общее недомогание;
- головная боль;
- ломота в суставах;
- повышенная температура.



Образование
- Диплом по специальности “Лечебное дело (Лечебно-профилактическое дело)”, Чувашский государственный университет им. И.Н. Ульянова, медицинский факультет (1990 г.)
- Интернатура по специальности “Избранные вопросы терапии”, Казанская государственная медицинская академия (1996 г.)
Курсы повышения квалификации
- “Вопросы нефрологии для терапевтов”, Государственный институт для усовершенствования врачей имени В.И. Ленина (1995 г.)
- “Терапия”, Казанская государственная медицинская академия (2001 г.)
- “Трансфузиология”, Российская медицинская академия последипломного образования МЗ РФ (2003 г.)
- “Терапия и пульмонология”, Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2006 г.)
- “Трансфузиология”, Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию (2007 г.)
- “Трансфузиология”, Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2012 г.)
- “Терапия”, Институт усовершенствования врачей Министерства здравоохранения и социального развития Чувашии (2013 г.)
- “Терапия”, Российский университет дружбы народов (2017 г.)
Место работы: клиника МедЦентрСервис на Курской
Симптомы, причины и лечение невралгии затылочного нерва

Затылочные нервы являются ответвлениями спинномозговых нервов C2 и C3, отходящих от спинного мозга в шейном отделе позвоночника. Они обеспечивают сенсорный и двигательный контроль затылочной части головы и шеи.
Задние спинномозговые нервы (C2) образуют длинную ветвь, которая проникая сквозь трапециевидную мышцу, тянется к затылочной области. Это большой затылочный нерв, он иннервирует полуостистую мышцу головы и обеспечивает чувствительность затылочной области.
Из задних ветвей третьего спинного нерва (С3) формируется третий затылочный нерв. Он примыкает в срединной части затылка к большому затылочному нерву, взаимодействуя функционально с его волокнами.
От шейного нервного сплетения, также имеющего свое начало в первых спинномозговых нервах, через мышцы в направлении затылка проходит малый затылочный нерв. Он ответственный за иннервацию кожи латеральных (боковых) областей затылка и частично ушных раковин.
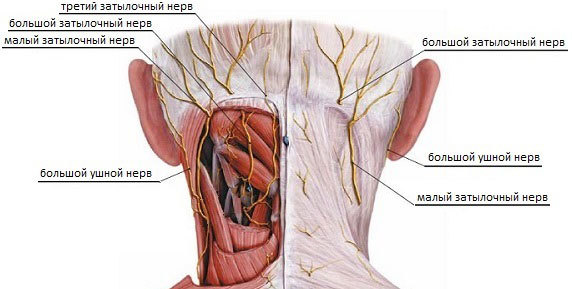
- Располагаются затылочные нервы попарно слева и справа симметрично относительно оси позвоночника.
- Раздражающее воздействие на большой, малый и третий затылочные нервы вызывает их воспаление, что приводит к сильным болям в области затылка – затылочной невралгии (невралгии затылочного нерва).
- Чаше всего страдает большой затылочный нерв.
Причины невралгии
Различают две формы воспалительных процессов, которые затрагивают периферические нервные ответвления тыльной части головы:
Особенность первой формы в том, что этиология ее необъяснима, несмотря на яркую симптоматику. Она может возникать спонтанно и проходить без лечебного воздействия.
Причинами развития второй разновидности невралгии являются:
- шейный остеохондроз в анамнезе, когда структурные изменения в позвоночнике, носящие дистрофический характер, приводят к сближению позвонков, разрастанию костной ткани и сдавливанию спинномозговых нервных корешков в шейном отделе;
- травматические повреждения шеи и верхней части спины, что вызывает защемление отдельных ветвей шейного нервного сплетения;
- проблемы с осанкой, возникающие от вредного влияния профессиональных факторов. Необходимость подолгу находиться в фиксированном неудобном положении при выполнении работы, приводит к чрезмерному напряжению мышц и воспалению нервных окончаний. Особенно часто от этого страдают водители и люди, работающие за компьютером.

Другими состояниями, которые могут спровоцировать невралгию затылочного нерва, считаются:
Все это может стать причиной сильного болевого синдрома, который не проходит сам по себе, а требует определенных мер воздействия.
Симптомы и признаки невралгии
Основным признаком развития патологии является боль в районе затылка. Она имеет характерные признаки, которые позволяют отнести это состояние именно к невралгии:
- ощущения напоминают жжение изматывающего характера, с «прострелами» и сильной пульсацией;
- локализация чаще односторонняя. Болят затылок и шея. «Отголоски» могут ощущаться в глазах, нижней челюсти и области ушей;
- приступы – множественные, их длительность – от пары мгновений до нескольких минут. Между острыми вспышками сохраняется тупая и ноющая боль;
- неприятные ощущения становятся сильнее при наклонах головы и даже от прикосновений к шее. Становится невозможным обычное расчесывание волос. Чиханье и кашель дают повод для очередных всплесков боли. Возникает светобоязнь, падает острота зрения.
Если в процесс вовлечен и малый затылочный нерв, присоединяются симптомы вегетативных расстройств – рвота и тошнота.
Симптомы затылочной невралгии схожи с признаками мигрени, которые случаются из-за повышенного артериального давления. Главным отличием в данном случае станет особенность болевого синдрома – при мигренях он носит постоянный, длящийся характер, в то время как при невралгии ощущения больше напоминают кратковременные электрические разряды, происходящие на фоне общего болезненного состояния.
Диагностировать невралгию затылочного нерва не составляет труда. Невролог может определить это по известным признакам на первом же врачебном приеме. Сложнее выявить причину патологии, а это очень важно для подбора правильных средств и тактики терапии.
С этой целью может потребоваться консультация специалиста-ортопеда и дополнительные исследования:
- рентген шейного отдела позвоночника;
- МРТ или компьютерная томография затылочной области и шеи.
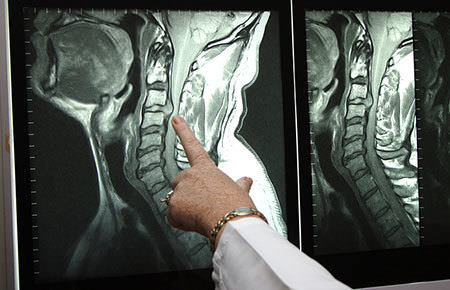
Снимки, полученные в результате, позволят оценить ситуацию с мягкими тканями и костями затылочной области, а также определиться с лечебными методами.
Методы лечения затылочной невралгии
Важно знать, что полностью вылечить невралгию затылочного нерва и избавить себя от ее мучительных симптомов можно только при обращении за квалифицированной помощью на ранней, острой стадии.
Одновременным условием является неукоснительное выполнение всех назначений лечащего врача. Тогда велика вероятность решения проблемы медикаментозно, не прибегая к методам хирургии.
Лекарственная терапия
Для купирования боли и ликвидации воспаления при лечении невралгии обычно применяют:
- нестероидные препараты типа Мелоксикама, Нимесулида, Диклофенака, Дилаксы;
- миорелаксанты для ликвидации спазмов в шейных и затылочных мышцах (Толперизон, Сирдалуд, Баклофен);
- антиконвульсанты и глюкортикостероиды, которые назначаются в случае малой эффективности средств, перечисленных выше;
- седативные препараты;
- витамины группы В для восстановления нервной проводимости (Мильгамма, Нейромультивит).
- Все эти средства снимают боль и воспаление, связанные с нарушением функциональности затылочных нервов.
- Если затылочная невралгия явилась следствием развития какой-либо патологии в организме, то проводится терапия с целью устранения первопричины возникновения болевого синдрома в затылке.

Из дополнительных мер могут быть использованы:
Народные средства
Как дополнительный вариант может быть использовано лечение травами. Народная медицина знает ответы на многие вопросы. Что касается лечения невралгии затылочного нерва, то есть ряд проверенных рецептов, которые помогают избавиться от болевого синдрома.
- Травяные ванны.
Сначала надо приготовить концентрированный настой, для этого стаканом кипятка залить смесь их сухих трав (по 1 большой ложке душицы, чабреца и мяты). Настоять, процедить и вылить в ванну с водой теплой, комфортной температуры. Процедура проводится на ночь, по 10 минут, в течение четырех недель. - Компресс из хрена.
Мелко натереть корень свежего растения, взять столовую ложку кашицы и смешать с половиной ложки сметаны или подсолнечного масла. Нанести на марлю, завернуть и приложить к месту боли. Сверху повязать махровое полотенце. Держать до появления жжения. Процедуру можно выполнять дважды в день, до устранения болезненных симптомов. - Настой из тысячелистника.
Его принимают внутрь по столовой ложке трижды в сутки. Чтобы приготовить лечебное средство, большую ложку сухого тысячелистника заливают стаканом кипятка и оставляют на час, укутав в полотенце. Спустя 60 минут настой готов.

Принимая решение об использовании средств народной медицины, стоит проконсультироваться с лечащим специалистом.
При этом важно понимать, что средства на основе целебных трав могут стать всего лишь частью комплексной терапии, которую назначил врач.
Оперативное лечение
Если болезненное состояние затянулось и вошло в хроническую стадию, когда медикаментозное лечение не оказывает нужного воздействия, может быть предложено хирургическое лечение:
- не допускать повреждений и переохлаждений области затылка и шеи;
- избегать травмоопасных видов спорта;
- своевременно и полностью лечить имеющиеся патологии, особенно инфекционного характера;
- не злоупотреблять алкогольными напитками;
- не отказываться от прохождения диспансеризации.
Внимательное отношение к собственному здоровью является залогом долгой и активной жизни. Своевременное обращение к врачу позволит начать лечение на ранних этапах, что существенно повысит шансы на скорейшее и полное выздоровление.
Об авторе:
Затурина Ольга Владимировна, невролог, гирудотерапевт.
Стаж 17 лет.
Иннервация ушной раковины
Иннервация ушной раковины уникальна (рис. 2, 3). Несмотря на то что ушная раковина лишена каких-либо специализированных функций, ей принадлежат афферентные нервы соматического и висцерального происхождения.
Первые представлены ветвями двух крупных нервов — тройничного (n. trigeminus) и шейного сплетения (plexus cervicalis), вторые — ветвями блуждающего нерва (n. vagus), языкоглоточного нерва (n. glossopharingeus) и лицевого нерва (n. facialis).
Система тройничного нерва. Ушно-височный нерв (n.
auriculotemporalis), наиболее крупный, ветвь нижнечелюстного нерва — третья ветвь тройничного нерва на уровне уха дает нервы наружного слухового прохода (nn.
meatus acustici externi), которые в виде двух конечных веточек проникают в стенку наружного слухового прохода, иннервируют начало наружного слухового прохода, челнок раковины и корень завитка.
Передние ушные нервы (nn. auricularis anteriores) являются главными нервами ушной раковины, принадлежащими тригеминальной системе. Зона их иннервации: козелок, часть завитка, треугольная ямка, противо-завиток, часть ладьи, верхняя половина дольки ушной раковины (мочки уха). Границы иннервации ушной раковины тройничным нервом представлены на рис. 4.
Система нервов шейного сплетения. Большой ушной нерв (n. auricularis magnus) начинается от третьего и реже четвертого шейных нервов (С3—С4). У нижнего полюса ушной раковины он делится на переднюю и заднюю ветви. Передняя ветвь (r.
anterior) иннервирует внутреннюю поверхность ушной раковины, затем, проходя сквозь нее, выходит на наружную поверхность и иннервирует большую часть мочки уха, часть завитка, ладью, желоб завитка, противозавиток, треугольную ямку, края полости раковины.
Таким образом, вне сферы иннервации передней ветви остается дно полости раковины.
Задняя ветвь (r. posterior) разветвляется преимущественно в коже внутренней поверхности уха, частично переходит на наружную поверхность и иннервирует часть завитка, противозавитка и треугольной ямки.
Малый затылочный нерв (n. occipitalis minor), беря начало от второго и третьего нервов шейного сплетения (С2—С3), верхней ветвью (r. superior) иннервирует верхний полюс внутренней поверхности уха, часть завитка и треугольную ямку.
Нижняя ветвь (r. inferior) также иннервирует часть внутренней поверхности уха и, переходя по завитку на наружную поверхность, иннервирует часть завитка и ладью.
Важно отметить, что малый затылочный нерв имеет анастомозы с большим ушным или лицевым нервами. Кроме этого, при помощи соединительных веточек (rr.
communicantes) нервы шейного сплетения соединяются с шейными симпатическими узлами (ganglion sympaticus).
Это обстоятельство исключительно ценно тем, что воздействия на точки акупунктуры, находящиеся в зоне иннервации шейных нервов, могут передаваться на симпатические ганглии и затем распространяться по всей симпатической цепочке.
Границы иннервации ушной раковины нервами шейного сплетения представлены на рис. 5.
Система лицевого нерва. Согласно данным В. П. Воробьева, ушно-височный нерв (система тройничного нерва) на уровне расположения уха соединяется с ветвями промежуточного нерва Врисберга (система лицевого нерва) анастоматическими ветвями (rr. anastomotici cum n.
faciale), которые иннервируют среднюю часть (проекция полости раковины) внутренней поверхности уха, вход в заднюю стенку наружного слухового прохода, козелок и предкозелковую область, полость раковины, треугольную ямку, противозавиток, большую часть дольки ушной раковины (мочки уха).
Границы иннервации ушной раковины лицевым нервом представлены на рис. 6.
Система блуждающего и языкогло-точного нервов. На уровне яремного отверстия черепа от ствола блуждающего нерва отходит отдельная ушная ветвь (r. auricularis n. vagi), которая вместе с присоединившейся тут же ветвью языкоглоточного нерва (r. nеrvi glossopharingeus) направляется к ушной раковине вдоль яремной вены, через толщу пирамиды височной кости.
После выхода из костного канала эти нервы делятся на две ветви, которые иннервируют внутреннюю поверхность уха, подкозелковую область, трехстороннюю ямку, мочку уха. Границы иннервации ушной раковины блуждающим и языкоглоточным нервом представлены на рис. 7 и 8.
Симптомы поражения шейного сплетения и его ветвей
Для точного и дифференцированного управления движениями головы многочисленные мышцы шеи требуют раздельной иннервации. Поэтому значительная часть волокон от спинномозговых корешков и нервов, не переплетаясь, проходят прямо к мышцам или коже шеи и головы.
Первый шейный нерв (n. cervicalis primus) выходит из позвоночного канала через щель между затылочной костью и атлантом по sulcus a. vertebralis и делится на переднюю и заднюю ветви.
Передняя ветвь СI выходит на переднебоковую поверхность позвоночника между латеральной прямой мышцей головы и передней прямой мышцей головы и их иннервирует. Сокращение латеральной прямой мышцы головы на одной стороне способствует наклону головы в эту же сторону, при двустороннем сокращении – вперед. Передняя прямая мышца головы наклоняет голову в свою сторону.
Задняя ветвь CI называется подзатылочным нервом (n. suboccipitalis) и снабжает большую заднюю и малую заднюю прямые мышцы головы, верхнюю и нижнюю косые мышцы головы. При одностороннем сокращении все эти мышцы наклоняют голову назад и в сторону, при двустороннем – кзади.
Изолированное поражение I шейного спинномозгового нерва встречается редко и наблюдается при патологических состояниях в верхних шейных позвонках. При раздражении волокон этого нерва возникают судорожные сокращения нижней косой мышцы головы.
При односторонней клонической судороге этой мышцы голова ритмично поворачивается в пораженную сторону; при ее тонической судороге голова поворачивается медленно и поворот этот более продолжительный.
В случае двусторонней судороги происходят повороты головы то в одну, то в другую сторону – вращательная судорога (tic rotatore).
Второй шейный нерв (n. cervicalis secundus), выйдя из межпозвоночного отверстия СII, делится на переднюю и заднюю ветви. Передняя ветвь участвует в образовании шейного сплетения.
Задняя ветвь проходит кзади между атлантом и осевым позвонком, огибает нижний край нижней косой мышцы головы и делится на три главные ветви: восходящую, нисходящую и большой затылочный нерв (n. occipitalis major). Две ветви иннервируют часть нижней косой мышцы головы и ременную мышцу.
При одностороннем сокращении этих мышц вращается голова в соответствующую сторону, при двустороннем – наклоняется голова назад с разгибанием шеи.
Тест для определения силы задней группы мышц головы: больному предлагают наклонить голову назад, исследующий оказывает сопротивление этому движению.
Большой затылочный нерв выходит из-под нижнего края нижней косой мышцы головы и дугообразно направляется вверх.
Вместе с затылочной артерией этот нерв прободает сухожилие трапециевидной мышцы вблизи наружного затылочного выступа, проникает под кожу и иннервирует кожу затылочной и теменной областей.
При поражении этого нерва (грипп, спондилоартрит, травмы, опухоли, рефлекторный спазм нижней косой мышцы головы) появляется резкая болезненность в затылке. Боль носит приступообразный характер и усиливается при резких движениях головы.
Больные удерживают голову неподвижно, слегка наклоняя ее назад или набок. При невралгии большого затылочного нерва болевая точка локализуется на внутренней трети линии, соединяющей сосцевидный отросток и наружный затылочный выступ (место выхода этого нерва). Иногда отмечаются гипо- или гиперестезия в области затылка и выпадение волос.
Шейное сплетите (plexus cervicalis).
Образуется передними ветвями СI – СIV спинномозговых нервов и располагается сбоку от поперечных отростков на передней поверхности средней лестничной мышцы и мьшщы, поднимающей лопатку; спереди прикрыто грудино-ключично-сосцевидной мышцей.
От сплетения отходят чувствительные, двигательные и смешанные нервы. По ходу этих нервов имеются участки прободения через фасции или саму мышцу, где могут создаваться условия для компрессионно ишемических поражений ствола нерва.
Малый затылочный нерв (n. occipitalis minor) отходит от шейного сплетагая и состоит из волокон спинномозговых нервов CI – CIII. Он проходит через фасциальное влагалище верхней косой мышцы головы и разветвляется в коже наружной части затылочной области.
Клиника поражения представлена жалобами на парестезии (онемение, покалывание, ползание мурашек) в наружной затылочной области. Они возникают по ночам и после сна.
Выявляются гипестезия в зоне разветвления малого затылочного нерва и болезненность при пальпации точки у заднего края грудино-ключично-сосцевидной мьшщы в месте ее прикрепления к сосцевидному отростку.
Сходные ощущения могут возникать в височно-затылочной области, ушной раковине и наружном слуховом проходе.
В таких случаях дифференциальная диагностика проводится с поражением большого ушного нерва, который состоит из волокон СIII спинномозгового нерва.
Если парестезии и боли локализуются по наружной поверхности шеи от подбородка до ключицы, можно думать о поражении поперечного нерва шеи (n. transversus colli) – ветвь СII – СIII спинномозговых нервов.
От передних ветвей СIII и CIV спинномозговых нервов формируются надключичные нервы (nn. supraclavicularis). Они выходят из-под заднего края грудино-ключично-сосцевидной мышцы и направляются косо вниз в надключичную ямку. Здесь они делятся на три группы:
- передние надключичные нервы разветвляются в коже над грудинным участком ключицы;
- средние надключичные нервы пересекают ключицу и снабжают кожу с области груди до IV ребра;
- задние надключичные нервы идут вдоль наружного края трапециевидной мышцы и заканчиваются в коже верхнелопаточной области над дельтовидной мышцей.
Поражение этих нервов сопровождается болями в области шеи, усиливающимися при наклонах головы в стороны. При интенсивных болях возможно тоническое напряжение затылочных мышц, которое приводит к вынужденному положению головы (наклонена в сторону и неподвижно фиксирована).
В таких случаях приходится дифференцировать от менингеального симптома (ригидности мышц затылка). Наблюдаются расстройства поверхностной чувствительности (гиперестезия, гипо- или анестезия).
Болевые точки обнаруживают при давлении по заднему краю грудино-ключично-сосцевидной мышцы.
Мышечные ветви шейного сплетения иннервируют: межпоперечные мышцы, которые при одностороннем сокращении участвуют в наклоне шеи в сторону (иннервируются сегментом CI – СII); длинную мышцу головы – наклоняет шейный отдел позвоночника и голову вперед (иннервируются сегментом СI-СII); нижние подъязычные мышцы (mm.
omohyoideus, stenohyoideus, sternothyroideus), которые оттягивают подъязычную кость при акте глотания (иннервируются сегментом CI – СII); грудино-ключично-сосцевидную мышцу – при одностороннем сокращении наклоняет голову в сторону сокращения, а лицо при этом поворачивается в противоположную сторону; при двустороннем сокращении – голова запрокидывается назад (иннервируется сегментом СII -СIII и n. accessorius).
Тесты для определения силы грудино-ключично-сосцевидной мышцы:
Мышечные ветви шейного сплетения также иннервируют трапециевидную мышцу, которая приближает лопатку к позвоночнику, если сокращается вся мышца, поднимает лопатку – при сокращении верхних пучков, опускает лопатку – при сокращении нижней порции (иннервируется сегментом СII – CIV, n. accessorius).
Тест для определения силы верхней части трапециевидной мышцы: обследуемому предлагают пожать плечами; обследующий оказывает сопротивление этому движению. При сокращении верхней части m. trapezii лопатка поднимается кверху и нижний угол ее поворачивается кнаружи. При параличе этой мышцы плечо опускается, нижний угол лопатки поворачивается в медиальную сторону.
Тест для определения силы средней части трапециевидной мышцы: обследуемому предлагают двигать плечо назад, обследующий оказывает сопротивление этому движению и пальпирует сокращенную часть мышцы. В норме при действии средней части m. trapezii лопатка приводится к позвоночному столбу; при параличе лопатка отводится и слегка отстает от грудной клетки.
Тест для определения сипы нижней части трапециевидной мышцы: обследуемому предлагают двигать поднятой верхней конечностью назад, обследующий оказывает сопротивление этому движению и пальпирует сокращенную нижнюю часть мышцы. В норме при этом лопатка несколько опускается и приближается к позвоночному столбу. При параличе этой мышцы лопатка несколько поднимается и отделяется от позвоночного столба.
Диафрагмальный нерв (n. phrenicus) – смешанный нерв шейного сплетения – состоит из волокон СIII -CV спинномозговых нервов, а также симпатических волокон от среднего и нижнего шейных узлов симпатического ствола.
Нерв располагается по передней лестничной мышце вниз и проникает в грудную полость, проходя между подключичной артерией и веной.
Левый диафрагмальный нерв идет по передней поверхности дуги аорты, впереди корня левого легкого и по левой боковой поверхности перикарда к диафрагме. Правый – располагается впереди корня правого легкого и проходит по боковой поверхности перикарда к диафрагме.
Двигательные волокна нерва снабжают диафрагму, чувствительные – иннервируют плевру, перикард, печень и ее связки, частично брюшину. Этот нерв анастомозирует с чревным сплетением и симпатическим сплетением диафрагмы.
При сокращении купол диафрагмы уплощается, что увеличивает объем грудной клетки и способствует акту вдоха.
Тест для определения действия диафрагмы: обследуемому в положении лежа на спине предлагают глубоко вдохнуть, обследующий пальпирует напряженную стенку живота. При одностороннем параличе диафрагмы отмечается ослабление напряжения соответствующей половины брюшной стенки.
Паралич диафрагмы приводит к ограничению подвижности легких и некоторому нарушению дыхания. При вдохе диафрагма пассивно поднимается мышцами передней брюшной стенки.
Тип дыхательных движений становится парадоксальным: при вдохе подложечная область западает, а при выдохе – выпячивается (в норме – наоборот); затрудняются кашлевые движения.
Подвижность диафрагмы хорошо оценивается при рентгеноскопическом исследовании.
При раздражении диафрагмального нерва возникает судорога диафрагмы, что проявляется икотой, болями, распространяющимися в область надплечья, плечевого сустава, шеи и грудной клетки.
Поражается диафрагмальный нерв при инфекционных заболеваниях (дифтерия, скарлатина, грипп), интоксикациях, травмах, метастазах злокачественной опухоли в шейные позвонки и др.
Одновременное поражение всего шейного сплетения встречается редко (при инфекции, интоксикации, травме, опухоли). При двустороннем параличе мышц шеи голова наклоняется вперед, поднять ее больной не может.
Раздражение стволов шейного сплетения приводит к судороге, которая распространяется на косые мышцы головы, ременную мышцу шеи и диафрагму.
При тонической судороге ременной мышцы шеи голова наклонена назад и в пораженную сторону, при двусторонней – запрокидывается назад, что создает впечатление ригидности мышц затылка.
Невралгический синдром поражения шейного сплетения выражается болью в затылочной области, заднебоковой поверхности шеи и в мочке уха. В этой зоне возможны нарушения чувствительности.
[1], [2], [3], [4], [5], [6], [7], [8]
165. Шейное сплетение, его топография, нервы; области иннервации
Шейное
сплетение, plexuscervicatis,
образовано
передними ветвями 4 верхних шейных
(Ci—Civ)
спинномозговых нервов (рис. 179). Эти ветви
соединены тремя дугообразными петлями.
Сплетение располагается на уровне
четырех верхних шейных позвонков на
переднелатеральной поверхности глубоких
мышц шеи (мышца, поднимающая лопатку,
медиальная лестничная мышца, ременная
мышца шеи), будучи прикрыто спереди и
сбоку
грудино-ключично-сосцевидной мышцей.
Шейное сплетение
имеет соединения с добавочным и
подъязычным нервами. Среди ветвей
шейного сплетения различают мышечные,
кожные и смешанные нервы (ветви) (см.
рис. 177).
Двигательные
(мышечные) нервы (ветви) идут к рядом
расположенным мышцам: длинным мышцам
шеи и головы, передней, средней и
задней лестничным мышцам, передней
и латеральной прямым мышцам головы,
передним межпоперечным мышцам и
мышце, поднимающей лопатку.
К двигательным
ветвям шейного сплетения относится
также шейная
петля, dnsacervicdlis.
В
ее образовании участвует нисходящая
ветвь подъязычного нерва — верхний
корешок, radixsuperior
[anterior],
содержащий
волокна из шейного сплетения (G),
и ветви, отходящие от шейного сплетения,
— нижний
корешок, radixinferior
[posterior]
(Си—Сш).
Шейная петля располагается несколько
выше верхнего края промежуточного
сухожилия ло-паточно-подъязычной мышцы,
обычно на передней поверхности общей
сонной артерии. Волокна, отходящие от
шейной петли, иннервируют мышцы,
расположенные ниже подъязычной кости
(подподъязычные мышцы: грудино-подъязычная,
грудино-щитовидная, лопаточно-подъязычная,
щитоподъязычная).
От шейного сплетения
отходят мышечные ветви, иннервирую-щие
также трапециевидную и
грудино-ключично-сосцевидную мышцы.
Чувствительные (кожные) нервы шейного
сплетения отходят от сплетения,
огибают задний край грудино-клю-чично-сосцевидной
мышцы немного выше ее середины и
появляются в подкожной жировой
клетчатке под подкожной мышцей шеи.
Шейное сплетение дает следующие кожные
ветви: большой ушной нерв, малый
затылочный нерв, поперечный нерв шеи и
надключичные нервы.
1Большой
ушной нерв, п.
aurlculdrismdgnus,
является
самой большой кожной ветвью шейного
сплетения. По наружной поверхности
грудино-ключично-сосцевидной мышцы он
направляется косо и вперед к коже ушной
раковины, наружного слухового прохода
и области позадичелюстной ямки.
2Малый
затылочный нерв, п.
occipitdllsminor,
выйдя
из-под заднего края грудино-ключично-сосцевидной
мышцы, поднимается вверх вдоль этой
мышцы и иннервирует кожу нижнелатеральной
части затылочной области и задней
поверхности ушной раковины.
3Поперечный
нерв шеи, п.
transversus
сдШ, от
места выхода у заднего края
грудино-ключично-сосцевидной мышцы
идет горизонтально вперед и делится на верхние
и нижние ветви, rr.
superidresetinferiores.
Он
иннервирует кожу передней и латеральной
областей шеи. Одна из верхних его ветвей
соеди няется с шейной ветвью лицевого
нерва, образуя поверхностную шейную
петлю.
4.
Надключичные нервы, пп.
supraclavlculdres(3—5),
выходят из-под заднего края
грудино-ключично-сосцевидной мышцы,
направляются вниз и кзади в жировой
клетчатке латеральной области шеи.
Они иннервируют кожу в надключичной и
подключичной областях (над большой
грудной мышцей, см. рис. 177).
Соответственно
их положению выделяют медиальные,
промежуточные и латеральные (задние)
надключичные
нервы, пп. sup–raclavicularesmediates,
intermediietlaterales. ,
Диафрагмальный
нерв, п.
phrenicus,
являетея
смешанной ветвью шейного сплетения.
Он
формируется из передних ветвей III—IV
(иногда и V)
шейных спинномозговых нервов, спускается
вниз по передней поверхности передней
лестничной мышцы и через верхнюю апертуру
грудной клетки (между подключичной
артерией и веной) проникает в грудную
полость.
Вначале оба нерва идут в верхнем
средостении, затем переходят в среднее
средостение, располагаясь на боковой
поверхности перикарда, кпереди от корня
соответствующего легкого. Здесь
диафрагмальный нерв лежит между
перикардом и медиастинальной плеврой
и заканчивается в толще диафрагмы.
Двигательные
волокна диафрагмального нерва иннервируют
диафрагму, чувствительные — перикардиальная
ветвь, г. pericar–diacus,
—
плевру и перикард.
Чувствительные
диафрагмально-'
брюшинные ветви, rr.
phrenicoabdominales,
проходят
в брюшную полость и иннервируют
брюшину, покрывающую диафрагму.
Ветви
правого диафрагмального нерва проходят,
не прерываясь (транзитом), через чревное
сплетение к печени.
166. Ветви надключичной
части плечевого сплетения, области
иннервации.
Плечевое
сплетение, plexusbrachidlis,
образовано
передними ветвями четырех нижних шейных
(Cv—Cvni),
частью передней ветви IV
шейного (Civ)
и I
грудного (Thi)
спинномозговых нервов (см. рис. 179).
В
межлестничном промежутке передние
ветви формируют три ствола: верхний
ствол, truncussuperior,
средний
ствол, truncusmedius,
и
нижний
ствол, truncusinferior.
Эти
стволы из межлестничного промежутка
выходят в большую надключичную ямку
и выделяются здесь вместе с отходящими
от них ветвями как надключичная часть,
parssupraclaviculdris,
плечевого
сплетения.
Стволы плечевого сплетения,
расположенные ниже уровня ключицы,
обозначаются как подключичная часть,
parsinfraclaviculdris,
плечевого
сплетения. Уже в нижней части большой
надключичной ямки стволы начинают
делиться и формируют три пучка,
fasciculi,
которые
в подмышечной ямке окружают подмышечную
артерию с трех стороны.
С медиальной
стороны артерии располагается медиальный
пучок, fasciculusmedialis,
с
латеральной — латеральный
пучок, fasciculuslatera–lis,
и
позади артерии — задний
пучок, fasciculusposterior.
Ветви,
отходящие от плечевого сплетения,
делятся на короткие и длинные. Короткие
ветви отходят главным образом от стволов
надключичной части сплетения “и
иннервируют кости и мягкие ткани
плечевого пояса. Длинные ветви отходят
от подключичной части плечевого сплетения
и иннервируют свободную верхнюю
конечность.
Коротки©^ветви^плёчевого
сплетения.
R/коротким
ветвям пле-чевоге-сплетения относятся
дорсальный-1
нерв лопатки, длинный грудной, подключичный,
надлопаточный^ подлопаточный, грудо-спинной
нерв, отходящие от надключичной части
сплетения, а также латеральный и
медиальный грудные нервы и подмышечный
нерв, которые берут начало от подключичной
части пучков плечевого сплетения.
1Дорсальный нерв лопатки, п.
dorsalisscapulae,
начинается
от передней ветви V
шейного нерва (Cv),
ложится на переднюю поверхность мышцы,
поднимающей лопатку.
Затем между этой
мышцей и задней лестничной мышцей
дорсальный нерв” лопатки направляется
назад вместе с нисходящей ветвью
поперечной артерии шеи и разветвляется
в мышце, поднимающей .
лопатку, и ромбовидной
мышце.
2Длинный грудной нерв, п. thordcicuslongus(рис.
180), берет начало от передних ветвей V
и VI
шейных нервов (Cv—Cvi),
спускается вниз позади плечевого
сплетения, ложится на латеральную
поверхность передней зубчатой мышцы
между латеральной грудной артер-ией
спереди и
грудоспинной
артерией сзади, иннервирует переднюю
зубчатую мышцу.
3Подключичный
нерв, п. subcldvius(Cv),
направляется кратчайшим путем к
подключичной мышце впереди подключичной
артерии.
4Надлопаточный
нерв, п.
suprascapuldris(Cv—Cvn),
уходит^ латерально ,. назад. Вместе с
надлопаточной артерией проходит в
вырезке лопатки под верхней поперечной
ее связкой в надостную ямку, а затем под
акромион — в подостную ямку. Иннервирует
над- и подостную мышцы, капсулу плечевого
сустава.
5Подло-паточный нерв, п.
subscapuldris(Cv—Cvii);
идет
по
передней
поверхности подлопаточной мышцы-,
иннерви- ' рует эту и большую круглую
мышцы.
6Грудоспинной нерв, п.
thoracodorsalts(Cv—Cvn),
вдоль латерального края лопатки спускается к широчайшей мышце спины,
которую иннервирует.
7Латеральный
имедиальный грудные нервы, nn.
pectoraleslateralisetmedialis,
начинаются
от. латерального и медиального пучков
плечевого сплетения (Cv—Thi),
идут вперед, прободают ключично-грудную
фасцию и заканчиваются в большой
(медиальный нерв) и малой (латеральный
нерв) груд-'
ных мышцах,
8Подмышечный
нерв, п.
axillaris,
начинается
от заднего ггучна
плечевого
сплетения (Cv—Cvtn”).
По передней поверхности подлопаточной
мышцы направляется вниз и латерально,
затем поворачивает назад и вместе с
задней огибающей плечевую кость
артерией проходит через четырехстороннее
отверстие.
Обогнув хирургическую шейку
плечевой кости сзади, нерв ложится
под дельтовидную мышцу. Подмышечный
нерв'иннервирует дельтовидную и
малую круглую мышцы, капсулу плечевого,
сустава. Конечная ветвь подмышечного
нерва — верхний
латеральный кожный нерв плеча, п.
cutaneusbrachiilateralissuperior,
огибает
задний край дельтовидной мышцы и
иннервирует кожу, покрывающую заднюю
поверхность этой мышцы и кожу верхнего
отдела заднелатеральной области плеча.

Comments
(0 Comments)