Что такое болезнь паркинсона, ее код по мкб-10 и как проявляется

МКБ-10 является универсальным методом кодировки, включающим в себя информацию обо всех известных нарушениях, патологиях, заболеваниях. За каждым ее шифром кроется структура болезней, их причины, методы лечения. Код болезни Паркинсона МКБ 10 также в себя включает. Эта патология входит в число тяжелых нарушений нервной системы, вылечить которые на сегодняшний день не представляется возможным.

Болезнь Паркинсона по МКБ-10 и ее особенности
В классификаторе код МКБ для болезни Паркинсона обозначается как Класс VI G20. Этот класс присваивают всем болезням нервной системы, то есть в основе заболевания лежат неврологические проблемы. Если быть более точным, нарушение проявляется из-за первичного поражения группы нейронов, основной функцией которых является выработка дофамина.
Принято считать, что этот гормон отвечает за формирование чувства любви, привязанности, других положительных эмоций, но на самом деле он так же играет крайне важную роль в когнитивной деятельности человека и именно эта сторона при болезни Паркинсона страдает больше всего. Человек становится инертным, его умственные процессы значительно замедляются, в сознании и речи появляются персеверации.

Буква G в МКБ-10 присваивается экстрапирамидным и другим двигательным расстройствам. Болезнь Паркинсона по МКБ-10 вызывает моторные нарушения именно в экстрапирамидных структурах мозга. Главными ее симптомами являются:
Важно: Все перечисленные выше симптомы появляются не одномоментно, а постепенно, постоянно ухудшая жизнь больного. Именно поэтому заболевание в МКБ-10 относится к дегенеративным.
Болезнь Паркинсона код по МКБ 10 содержит в себе также цифровое обозначение – 20. Это позволяет выделить данное нарушение среди множества других со схожими симптомами и причинами, но все же имеющих свои особенности.

Другие коды в классификации МКБ-10
Симптомы болезни Паркинсона настолько специфичны, что со временем у них появилось единое определение – «паркинсонизм». Хотя чаще всего комплекс проблем свидетельствует именно о развитии болезни Паркинсона, встречаются и другие неврологические заболевания, для которых характерно проявление той же самой группы признаков. Они выделяются в отдельные группы в структуре МКБ-10.
Патология, имеющая сходство с болезнью Паркинсона
Код в классификаторе МКБ-10
Название болезни в МКБ-10
Особенности нарушения
G21
Вторичный паркинсонизм
Включает в себя группы паркинсонизмов, вызванных лекарственными средствами и нарушения, являющиеся последствием энцефалита. Встречается гораздо реже основного заболевания, но прогрессирует очень быстро и с трудом поддается хоть какому-то лечению
G22
Паркинсонизм при болезнях из других рубрик
Главным образом проявляется в треморе верхних конечностей.
G24
Дистония
Включает в себя разные нарушения, проявляющиеся в спазматическом сокращении мышц, в том числе спастическую кривошею и блерафоспазм.
G25
Другие болезни, в основе которых лежат экстрапирамидные и двигательные нарушения
Включает в себя различные тики, треморы, хореи уточненного и неуточненного генеза.
Важно: Болезнь Паркинсона встречается в несколько раз чаще любого из представленных выше нарушений, поэтому в первую очередь при появлении симптомов исключают именно ее.
Код по МКБ синдрома Паркинсона
Болезнь Паркинсона в МКБ-10 нередко путают с другими сложными нарушениями, имеющими схожее название, но принципиально отличающиеся этиологией, симптомами и методами лечения. Одна из таких ошибок — синдром Паркинсона МКБ 10.
Следует помнить, что неврологическое дегенеративное заболевание, проявляющееся паркинсонизмами, профессиональные медики никогда не называют синдромом. По своей сути все синдромы являются только совокупностью симптомов с общей основой, в то время как болезни – это общее состояние организма, мешающее нормальной жизни и деятельности.

Синдром Вольфа Паркинсона Уайта МКБ 10 – это врожденная аномалия сердца, проявляющаяся в основном аритмией и тахиаритмией. В структуре классификатора он входит в другой класс и группу.
Код синдрома Паркинсона по МКБ 10 обозначается как Класс IX I45.6. Это значит, что нарушение входит в класс болезней кровообращения. Его официальным названием в системе МКБ-10 является синдром преждевременного возбуждения.
Он характерен для нескольких тяжелых заболеваний сердца, среди которых:
Естественно, что лечение такого поражения требует другого подхода, специальных лекарственных средств, не имеющих ничего общего со снятием симптомов болезни Паркинсона.
Проявления болезни Паркинсона по МКБ-10
Кроме самых ярких симптомов – «паркинсонизмов», заболевание проявляется и другими неврологическими проблемами. Внешне они выглядят очень специфично, поэтому позднюю стадию можно заметить даже непрофессиональным взглядом.
Больной мало проявляет свои эмоции мимически, редко моргает, тихо и монотонно разговаривает. Движения становятся медленными, даже заторможенными.
Сначала больному становится трудно ходить, разворачиваться, затем страдает мелкая моторика рук.

Вся поза человека становится более «старческой» — спина сгорблена, ноги шаркают при ходьбе, а руки перестают оказывать помощь в сохранении равновесия. Постепенно появляется тремор – сначала рук, а потом и головы.
Он исчезает только в ситуации, когда человек полностью расслабляется, а значит во сне. В конечном итоге больной становится инвалидом, а в дополнение к физическим дефектам появляются и умственные.
Практически всегда болезнь Паркинсона по МКБ-10 сопровождается деменцией, так что оставлять больного на поздних стадиях без присмотра становится опасно.

Стадии болезни Паркинсона по МКБ-10
Большинство медиков использует классификацию Маргарет Хен и Мелвина Яр. Она включает в себя 5 основных стадий и две промежуточные. Они представлены в таблице.
Классификация болезни Паркинсона
Название стадии
Внешние проявления
Первая
Первые паркинсонизмы появляются только на одной конечности, обычно на ведущей руке.
Стадия 1,5
К проблемам одной конечности присоединяется туловище.
Вторая
Паркинсонизмы появляются со второй стороны, но при этом общая устойчивость тела сохраняется.
Стадия 2,5
Появляется общая неустойчивость, но больной еще может контролировать ее.
Третья
Ситуация постепенно усугубляется, поскольку контролировать неустойчивость становится трудно, но в целом человек еще способен заботиться о себе самостоятельно.
Четвертая
Больной еще может ходить или стоять без помощи других, но для обслуживания себя нужна поддержка, поскольку постепенно наступает обездвиженность рук.
Пятая
Больной становится лежачим. Передвигаться в коляске он может только с посторонней помощью.
Важно: При раннем обнаружении болезни и приеме назначенных препаратов, переход на более поздние стадии замедляется. Больной долгое время может вести привычный образ жизни.
Лечение болезни Паркинсона по МКБ-10
Для устранения симптомов болезни требуются сильные лекарственные средства, нередко они сами по себе приводят к нежелательным тяжелым побочным эффектам. Список основных препаратов в МКБ-10 включает в себя:
Все перечисленные препараты требуют врачебного назначения и наблюдения. Они могут быть опасны даже для здорового человека.
Болезнь Паркинсона в МКБ 10 определяется как тяжелое нарушение, и без медицинской помощи дегенерация наступает довольно быстро, а значит, человек рискует стать инвалидом за считанные месяцы. С другой стороны, правильный уход и своевременное оказание врачебной помощи дает возможность нормального существования на протяжении долгих лет, хотя полностью остановить развитие болезни не удастся.

Видео
5
005
Паркинсонизм: виды, способы лечение, симптомые
Паркинсонизм – это неврологический синдром, основным симптомом которого является нарушение произвольных движений. Синдром паркинсонизма встречается при целом ряде неврологических заболеваний и всегда сопровождается дрожанием конечностей, скованностью мышц, а также замедленностью движений разной степени выраженности.
В зависимости от этиологии заболевания различают первичный или идиопатический паркинсонизм и вторичную или симптоматичную форму синдрома паркинсонизма. В первом случае болезнь вызывается постепенной гибелью дофаминовых нейронов в центральной нервной системе человека. Они отвечают за торможение двигательной активности, и их дефицит приводит к расстройству двигательной функции организма.
Вторичный синдром паркинсонизма провоцируется внешними факторами: лекарственными препаратами, черепно-мозговыми травмами, инфекциями и т.д.
Паркинсонизм – одно из наиболее распространённых заболеваний людей пожилого возраста. Оно было описано впервые в 1817 г. и названо в честь Дж. Паркинсона. После 80 лет синдром паркинсонизма диагностируется примерно у каждого 5-го жителя планеты. Увеличение продолжительности жизни людей в развитых странах приводит к дальнейшему статистическому росту количества пациентов с паркинсонизмом.
Симптомы паркинсонизма
Тремор, он же непроизвольное дрожание конечностей – один из наиболее ярких симптомов паркинсонизма. Во время произвольного движения тремор исчезает и появляется снова при двигательной пассивности больного.
Ещё один важный симптом паркинсонизма – ригидность, она же скованность мышц. Заболевание проявляется повышенным мышечным тонусом скелетной мускулатуры.
Из-за неё выполнение любого движения требует приложения дополнительных усилий. Ригидность мышц сопровождается сутулостью.
Существует даже неофициальное название для позы пациента с синдромом паркинсонизма – «поза просителя», вызванная изменением рефлексов, отвечающих за вертикальность положения тела.
Дополнительными симптомами паркинсонизма считаются олиго – и брадикинезия (замедленность и дефицит движений), обеднение жестикуляции и мимики, нарушения равновесия.
Первичный паркинсонизм у пожилых людей может привести к нарушениям слюноотделения, глотания, монотонности голоса и в редких случаях к деменции (слабоумию). Последние названные симптомы паркинсонизма обычно манифестируются на поздней стадии заболевания.
Весь симптомокомплекс заболевания приводит к трудностям при выполнении будничных занятий, доставляет значительные неудобства и исчезает лишь во время сна больного.
Виды паркинсонизма
Согласно общепринятой классификации заболевания выделяют сосудистый паркинсонизм, а также токсические, лекарственные, посттравматические и постэнцефалитические виды заболевания.
Сосудистый паркинсонизм провоцируется сосудистыми патологиями. В отличие от других видов заболевания при нём у пациента не бывает периодов отсутствия тремора. Непроизвольное дрожание мышц при сосудистом паркинсонизме провоцируют подострые или острые нарушения мозгового кровообращения. В случае ухудшения состояния заболевание может перерасти в инсульт.
Сосудистый паркинсонизм – одна из наиболее редких форм болезни. Гораздо чаще встречаются токсические и лекарственные виды заболевания.
Токсический паркинсонизм возникает на фоне хронического или острого отравления тяжёлыми металлами, ядовитыми газами или наркотиками.
Лекарственный паркинсонизм провоцирует приём медикаментов, например, нейролептиков.
Посттравматический паркинсонизм вызывается повреждениями структур мозга и встречается наиболее часто у боксёров. Один их подвидов паркинсонизма – синдром Мартланда, характеризующийся дистрофическими изменениями головного мозга.
Постэнцефалитический паркинсонизм имеет инфекционную этиологию. Он развивается из-за повреждений верхнего ствола мозга при эпидемическом энцефалите. Один из симптомов паркинсонизма этого вида – глазодвигательные расстройства: непроизвольное закатывание глаз и т.д.
Диагностика паркинсонизма
Тремор и другие нарушения двигательной активности проявляются уже при гибели значительных количества двигательных нейронов. На этой стадии заболевания постановка диагноза уже не вызывает сложностей.
Хотя не один из симптомов паркинсонизма не является патогномоничным признаком, типичным исключительно для данного заболевания.
Поэтому окончательный диагноз устанавливается лишь после длительного наблюдения за больным и улучшения его состояния под влиянием холиноблокаторов.
Более ранняя диагностика паркинсонизма основана на фиксации минимальных изменений в голосе больного, вызванных нарушениями функций мышц гортани.
Лечение паркинсонизма

Схема лечения паркинсонизма сугубо индивидуальна для каждого больного. Для купирования синдрома лекарственного вида обычно достаточно отмены курса принимаемых медикаментов. Лечение паркинсонизма сосудистого типа предполагает хирургическую коррекцию мозгового кровообращения методом шунтирования.
Частью обязательного медикаментозного лечения паркинсонизма любого вида является назначение L-ДОФА-препаратов, холинолитиков и т.д. Медикаментозное лечение паркинсонизма помогает лишь уменьшить проявление симптомов заболевания и замедлить его прогрессирование.
Терапия паркинсонизма пожизненная, поэтому возможно развитие побочных эффектов: запоров, сухости во рту, общей слабости, нарушения сердечного ритма, расстройства памяти и пр.
При недостаточной эффективности консервативного лечения паркинсонизма применятся нейростимуляция головного мозга.
Для этого под кожу пациента в области груди имплантируется нейростимулятор, который соединён электродами с головным мозгом.
К радикальным методам лечения паркинсонизма тяжёлой степени относят также электросудорожную терапию, глубокую стимуляцию головного мозга магнитным полем, а также пересадку стволовых клеток и эмбриональных тканей больному.
При лечении Паркинсонизм применяют лекарственные препараты:
Синдром Вольфа
Синдром Вольфа-Паркинсона-Уайта (WPW синдром) – наличие признаков внезапного учащения сердцебиения (тахикардии) вследствие образования дополнительного проводящего пути (предсердно-желудочковый пучок Кента) между верхними (предсердия) и нижними (желудочки) отделами сердца. Возбуждение желудочков в таком случае происходит раньше, чем по физиологическим проводящим путям. Кардиологи Юсуповской больницы успешно диагностируют данную патологию и проводят современное эффективное малоинвазивное лечение.

Код по МКБ-10
Синдром Вольфа-Паркинсона-Уайта – это сочетание преждевременного возбуждения желудочков и пароксизмальной тахикардии. С возрастом частота пароксизмов наджелудочковой тахикардии возрастает.
У больных в возрасте до 40 лет наблюдается 10% случаев, а старше 60 лет – 36%. Синдром в большинстве случаев является предшественником (если его регистрируют у людей до 40 лет) аритмии.
В 30% случаев болезни сочетается с врожденными пороками сердца.
I45.6 Синдром преждевременного возбуждения
Классификация синдрома
- интермитирующий – признаки преждевременного возбуждения желудочков на электрокардиограмме могут появляться и исчезать;
- скрытый (латентный) – на ЭКГ регистрируются признаки только пароксизмальной тахикардии с участием аномального пучка Кента;
- феномен WPW – наличие признаков преждевременного возбуждения желудочков без пароксизмов (со временем может трансформироваться в синдром);
- множественный – устанавливается в случае двух и более дополнительных предсердно-желудочковых соединения (ДПЖС), которые принимают участие в поддержании ретроградного проведения импульса.
Синдром Вольфа-Паркинсона-Уайта: симптомы
Чаще всего симптоматика этого заболевания отсутствует, признаки выявляют уже при проведении электрокардиограммы.
У более половины людей с наличием данной патологии после стрессов или физических нагрузок кардиологи Юсуповской больницы определяют жалобы на внезапные приступы сердцебиения, чередующиеся ощущением «замирания» в грудной клетке.
Могут отмечаться боли в грудной клетке, чувство нехватки воздуха, головокружения, реже – потеря сознания. При нетяжелом проявлении симптомов возможно купирование их путем глубокого вдоха или задержкой дыхания. В редких случаях могут появиться осложнения: фибрилляция желудочков и остановка сердца.
Синдром Вольфа-Паркинсона-Уайта у детей
Врожденная патология у детей проявляется на первом году жизни. Доказано, что наследственная предрасположенность передается по аутосомно-рецессивному типу.
У грудных детей приступ пароксизмальной тахикардии может осложниться развитием сердечной недостаточности и нарушением работы печени.
Заподозрить наличие патологии в раннем возрасте возможно по следующим признакам:
- снижение аппетита;
- проявление одышки;
- низкое артериальное давление;
- наличие пульсации на грудной клетке в области сердца;
- низкая активность.
Если у ребенка признак синдрома WPW однажды был зафиксирован на ЭКГ (даже без клинической картины болезни), существует большая вероятность того, что в более старшем возрасте у него разовьется пароксизмальная тахикардия. Имеется риск развития состояний, угрожающих жизни, и возникновения внезапной смерти.
Диагностика синдрома Вольфа-Паркинсона-Уайта
В основном электрокардиографии достаточно, чтобы определить наличие у пациента синдрома WPW. Дополнительными методами для уточнения диагноза являются электрокардиостимуляция, чреспищеводная ЭКС и эхокардиография. Данные методы исследования кардиологи Юсуповской больницы проводят в короткие сроки для быстрой верификации диагноза и начала терапии.
Лечение
Основные цели лечения – купировать приступ пароксизмальной тахикардии и предупредить его дальнейшее возникновение.
Для купирования приступа выполняют вагусные пробы (проба Вальсальвы) – массаж каротидного синуса. Для этого, в течение не более десяти секунд, выполняют односторонний легкий массаж в области сонного треугольника.
Больные с синдромом WPW без клинических признаков (изменения только на ЭКГ) в медикаментозном лечении не нуждаются.
В случае нарушения сердечного ритма применяются антиаритмические препараты. Врач обязательно подбирает препарат индивидуально, учитывая возраст и наличие сопутствующих заболеваний. При наджелудочковой пароксизмальной тахикардии применяются инфузионная терапия. Фибрилляция предсердий требует уже интенсивной терапии – дефибриляции.
Самый эффективный метод лечения синдрома WPW – радиочастотная абляция (РЧА). Данный метод лечения проводится в клиниках – партнерах Юсуповской больницы. Он проводится при тяжелых нарушениях проводимости, неэффективности медикаментозного лечения и состояниях, угрожающих жизни.
Пройти высокоточное обследование и при необходимости провести все лечебные мероприятия возможно в Юсуповской больнице. Специалисты всегда помогут выявить заболевания сердца и сосудов с учетом всех особенностей организма пациента и назначат эффективное лечение. Запись на консультацию проводится по телефону.
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Алперт, Дж. Лечение инфаркта миокарда / Дж. Алперт. – Москва: Машиностроение, 1994. – 255 c.
- Руководство по амбулаторно-поликлинической кардиологии. – М.: ГЭОТАР-Медиа, 2007. – 400 c.
- Тополянский, А.В. Кардиология. Справочник практического врача / А.В. Тополянский. – М.: МЕДпресс-информ, 2009. – 379 c.

Сергей Борисович Шорников
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Болезнь Паркинсона :: Симптомы, причины, лечение и шифр по МКБ-10
Болезнь Паркинсона.
Болезнь Паркинсона
Болезнь Паркинсона – хроническое прогрессирующее дегенеративное заболевание центральной нервной системы, клинически про являющееся нарушением произвольных движений. БП относится к первичному, или идиопатическому, паркинсонизму.
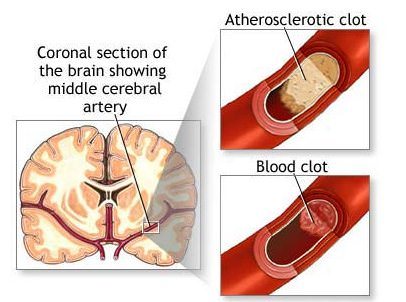
Различают также вторичный паркинсонизм, который может быть обусловлен различными причинами, например энцефалитом, избыточным приемом лекарственных препаратов, атеросклерозом сосудов головного мозга.
Понятие “паркинсонизм” применяется к любому синдрому, при котором наблюдаются характерные для БП неврологические нарушения.
Гипокинезия(брадикинезия) проявляется замедлением и уменьшением количества движений. Обычно пациенты описывают брадигипокинезию как ощущение слабости и быстрой утомляемости, в то время как сторонние наблюдатели в первую очередь отмечают значительное обеднение мимики и жестикуляции при общении с больным. Особенно трудно для пациента начало движения, а также координированное выполнение двигательного акта. На более поздних стадиях заболевания пациенты отмечают затруднения при смене положения тела во время сна, который вследствие возникающих болей может нарушаться. При пробуждении таким больным очень трудно встать с постели без чужой помощи. Гипокинезия наиболее часто проявляется в туловище, конечностях, мышцах лица и глаз. Характерен тремор всего тела, особенно заметный в руках и голове. Ригидность клинически проявляется повышением мышечного тонуса. Состояние ухудшается постепенно. При исследовании пассивных движений у пациента ощущается характерное сопротивление в мышцах конечностей, получившее название феномена “зубчатого колеса”. Повышенный тонус скелетной мускулатуры обусловливает и характерную сутулую позу пациентов с болезнью Паркинсона (т. Н. Позу “просителя”). Ригидность может вызывать боль, и в некоторых случаях боль может стать тем первым симптомом, который заставляет пациентов обратиться за медицинской помощью. Именно из-за активных жалоб на боль таким пациентам первоначально может быть поставлен неверный диагноз ревматизма. Тремор пальцев рук не обязательно сопутствует паркинсонизму. Он возникает из-за ритмического сокращения мышц-антагонистов с частотой 5 колебаний в минуту и представляет собой тремор покоя. Дрожание более всего заметно в кистях рук, напоминает “скатывание пилюль” или “счет монет” и становится менее выраженным или исчезает при выполнении направленного движения. В отличие от паркинсонического дрожания, эссенциальный или семейный тремор присутствует всегда, не уменьшаясь при движении. Постуральная неустойчивость. Изменения постуральных рефлексов в настоящее время рассматриваются как одни из основных клинических проявлений болезни Паркинсона наряду с тремором, ригидностью и гипокинезией. Постуральные рефлексы участвуют в регуляции стояния и ходьбы и являются непроизвольными, как и все другие рефлексы. При болезни Паркинсона эти рефлексы нарушены, они либо ослаблены, либо вовсе отсутствуют. Коррекция позы является недостаточной или во-все неэффективна. Нарушение постуральных рефлексов объясняет частые падения больных паркинсонизмом. Для постановки диагноза БП должны присутствовать как минимум два из четырех названных выше проявлений. Симптомы и диагностика паркинсонизма. Диагностика полностью базируется на клинических наблюдениях, т. При этом заболевании не существует специфических диагностических тестов. Начало заболевания в раннем возрасте (до 40 лет) нередко затрудняет диагностику, т. Болезнь Паркинсона- “привилегия” пожилых людей. На ранней стадии пациенты могут отмечать лишь некоторую тугоподвижность в конечностях, уменьшение гибкости суставов, боль или общие затруднения при ходьбе и активных движениях, поэтому неверная трактовка симптомов в дебюте заболевания не является редкостью. Вот как выглядит перечень симптомов болезни Паркинсона: * гипокинезия; * согбенная поза; * замедленная походка; * ахейрокинез (уменьшение размахивания руками при ходьбе); * трудности в поддержании равновесия (постуральная неустойчивость); * эпизоды “застывания”; * ригидность по типу “зубчатого колеса”; * тремор покоя (тремор “скатывания пилюль”); * микрография; * редкое мигание; * гипомимия (маскообразное лицо); * монотонная речь; * нарушения глотания; * слюнотечение; * нарушение функции мочевого пузыря; * вегетативные расстройства; * депрессия. Помимо перечисленных симптомов, многие больные жалуются на трудности при вставании с постели и при поворотах в постели во время ночного сна, что существенно нарушает не только качество ночного сна, но и, как следствие, полноценность дневного бодрствования. Далее следует краткое описание не рассмотренных выше проявлений паркинсонизма. Согбенная поза. Отражает ригидность в мышцах-сгибателях туловища, что проявляется сутулостью при ходьбе. Замедленная походка. Пациент ходит мелкими шаркающими шажками, которые иногда вынуждают его для поддержания вертикальной позы ускорять шаг и иногда даже переходить на бег (т. Н. “пропульсия”). Ахейрокинез. Уменьшение размахивания руками при ходьбе. ”Застывание”. Замешательство в начале движения или перед преодолением препятствия (например, дверного проема). Может проявляться также в письме и речи. Микрография. Нарушение координации в запястье и кисти порождает мелкий нечеткий почерк. Редкое мигание. Возникает вследствие гипокинезии в мускулатуре век. Взгляд больного воспринимается как “немигающий”. Монотонная речь. Утрата координации в мышцах, участвующих в артикуляции, приводит к тому, что речь больного становится однообразной, утрачивает акценты и интонации(диспросодия). Нарушения глотания. Для страдающих болезнь Паркинсона нехарактерна гиперсаливация, но затруднения глотания мешают больным освобождать полость рта от нормально продуцируемой слюны. Нарушения мочеиспускания. Наблюдается снижение силы сокращения мочевого пузыря и частые позывы на мочеиспускание (т. Н. “нейрогенный мочевой пузырь”). Вегетативные нарушения. Включают частые запоры, вызванные вялой сократительной способностью кишечника, повышенную сальность кожи (жирную себорею), иногда ортостатическую гипотонию.
Депрессия. Примерно у половины пациентов с болезнью Паркинсона (по разным данным от 30 до 90% случаев) отмечаются проявления депрессии. Единого мнения о природе депрессии нет. Есть данные о том, что депрессия является собственно одним из симптомов болезни Паркинсона.
Возможно депрессия, напротив, носит реактивный характер и развивается у человека, страдающего тяжелым моторным недугом. Однако депрессия может сохраняться, несмотря на удачную коррекцию моторного дефекта с помощью антипаркинсонических препаратов.
В этом случае требуется назначение антидепрессантов.
Происхождение болезни Паркинсона остается до конца не изученным, тем не менее в качестве причины заболевания рассматривается сочетание нескольких факторов: • старение; • наследственность; • некоторые токсины и вещества. Старение. Тот факт, что некоторые проявления БП возникают и при нормальном старении, заставляет предполагать, что одним из причинных факторов паркинсонизма может быть возрастное снижение количества мозговых нейронов. В действительности каждые 10 лет жизни человек теряет около 8% нейронов. Компенсаторные возможности мозга настолько велики, что симптомы паркинсонизма появляются лишь при потере 80% нейронной массы. Наследственность. Уже в течение многих лет обсуждается возможность генетической предрасположенности к БП. Генетическая мутация, как предполагают, может быть вызвана воздействием некоторых токсинов в окружающей среде. Токсины и другие вещества. В 1977 году было описано несколько случаев тяжелого паркинсонизма у молодых наркоманов, принимавших синтетический героин. Этот факт свидетельствует о том, что различные химические вещества могут “запускать” патологический процесс в нейронах головного мозга и вызывать проявления паркинсонизма. Другие причины включают: Вирусные инфекции, приводящие к постэнцефалитическому паркинсонизму; Атеросклероз сосудов головного мозга; Тяжелые и повторные черепно-мозговые травмы.
Длительный прием некоторых препаратов, блокирующих высвобождение или передачу дофамина (например нейролептиков, резерпинсо-держащих средств), может также привести к появлению симптомов паркинсонизма, поэтому всегда следует уточнить, какую терапию получал больной до установления диагноза болезни Паркинсона.
«Золотым стандартом» лечения болезни Паркинсона считается леводопа. Но при длительном лечении леводопа могут возникнуть побочные эффекты. Врачи, учитывая это, часто сначала назначают агонисты допамина, например, прамипексол и ропинирол.
Другие недопаминовые лекарственные препараты могут применяться для лечения симптомов на ранней стадии заболевания. К таким лекарственным препаратам относятся амантадин, моноамин, ингибиторы оксидазы (например, селегилин) и антихолинергические средства (например, тригексифенидил).
Со временем с прогрессированием заболевания вероятнее всего придется добавить леводопу. Апоморфин (Апокин) – быстродействующий агонист допамина, применяемый для лечения случайных эпизодов потери подвижности, обусловленных болезнью Паркинсона.
Апоморфин может вводиться под кожу инъекционно при эпизодах «заклинивания или застывания» мышц, неспособности подняться с кресла или выполнять повседневную работу. Лечение инъекциями Апокина может уменьшить потребность в регулярном приеме других лекарственных препаратов, которые применяются для лечения симптомов болезни Паркинсона.
Вследствие чего снижается риск возникновения побочных эффектов, например, подергивание и другие неконтролируемые движения. Апокин может применяться вместе с противорвотными лекарственными препаратами, чтобы предотвратить возникновение таких побочных эффектов как сильная тошнота и рвота.
42a96bb5c8a2acfb07fc866444b97bf1Модератор контента: Васин А.С.
Болезнь Паркинсона
- Когда следует начинать лечение, на какой стадии заболевания и с каких препаратов и нелекарственных методов? Противопаркинсонические препараты умеет смысл назначать тогда, когда происходит снижение функциональных способностей больного, нарушающее его повседневную или профессиональную активность. При оценке функционального дефекта необходимо учитывать как субъективные факторы (особенности личности и актуальное психическое состояние, характер профессиональной деятельности, микросоциальное окружение больного, особенности его отношения к своей физической «несостоятельности», к врачу, психологическая установка на то, или иное лечение, его ожидания), так и объективную выраженность основных двигательных симптомов, к примеру, с использованием шкалы Hoehn и Yarh . Время начала терапии ранних стадий (I-II стадия по Hoehn и Yarh) болезни Паркинсона является спорным вопросом. Один подход к лечению, более распространенный, предполагает раннее начало дофаминергической терапии у пациентов с негрубыми двигательными нарушениями. При этом у более молодых пациентов ( менее 50 лет) лечение предлагается начинать с агонистов дофамина, поскольку молодые в большей степени, чем пожилые, предрасположены к моторным флуктуациям и дискинезиям. Агонисты дофамина незначительно, но эффективнее амантадинов и ингибиторов МАО, дольше сохраняют способность проявлять антипаркинсоническую активность по сравнению с леводопой и, что ещё важнее, обеспечивают несколько лучшие отдалённые перспективы для пациента.C другой стороны при употреблении агонистов дофамина (по сравнению с леводопой), выше вероятность развития побочных эффектов в виде когнитивных нарушений, таких как спутанность сознания и галлюцинации, особенно в пожилом возрасте. В настоящее время отсутствуют данные, что леводопа ( Мадопар , Наком ) может способствовать ухудшению течения болезни Паркинсона, но при этом показано, что этот препарат может замедлять нарастание симптомов заболевания. Таким образом, ранее начало терапии леводопой при слабо и умеренно выраженной симптоматике (I-II стадии) показано у пожилых пациентов и пациентов с когнитивными нарушениями. В противоположность раннему началу дофаминергической терапии, существует подход, при котором предлагается отсрочить ее назначение до развития клинически значимых двигательных дефектов (развития постуральной неустойчивости, III стадия по Hoehn и Yarh) или нарушений социальной адаптации. При этом у пациентов с мягкой симптоматикой лечение предлагается начинать с амантадинов или селективных ингибиторов МАО-В. Максимально отсроченное назначение леводопы объясняется возникновением ранних (заторможенность, тошнота, ортостатическая гипотензия) и поздних побочных эффектов, причем ранние побочные эффекты могут переноситься больным значительно тяжелее, чем собственно двигательные нарушения, вызванные болезнью. Независимо от того, первый или второй подход выбран на начальных стадиях, при ухудшении состояния (переход в III стадию по Hoehn и Yarh), рекомендуется увеличение дозы тех же препаратов, что больной получал на I-II стадиях, до улучшения адаптации и качества жизни больного. И лишь при последующем ухудшении, которое характеризуется появлением стойких постуральных расстройств, ставится вопрос о назначении леводопы.
- Терапия при умеренном функциональном дефекте При умеренном функциональном дефекте ( I-II стадия по Hoehn и Yarh ) необходимо добавить к терапии препараты, позволяющие отсрочить назначение леводопы и/или обладающие нейропротекторным эффектом: В качестве начальной терапии рекомендуется: амантадин ( Мидантан , ПК-Мерц ) и/или, агонисты дофаминовых рецепторов и/или, селегилин ( Юмекс ) и/или, антихолинэстеразные средства (при дрожательной форме заболевания). Ингибиторы КОМТ также обладают противопаркинсоническим эффектом на ранних стадиях болезни Паркинсона, но их применение пока еще не подкреплено достаточным количеством наблюдений и не находит широкого распространения. При неэффективности указанных выше препаратов и их сочетаний, или недостаточном терапевтическом эффекте и сохранности функционального дефекта добавить минимальные дозы препаратов леводопы, с постепенным наращиванием дозы до получения эффекта. У больных старше 70 лет рекомендуется сразу начинать лечение с малых доз препаратов леводопы в сочетании с агонистами дофаминовых рецепторов и/или амантадином.
- Терапия при выраженном функциональном дефекте
- При выраженном функциональном дефекте (III-V по Hoehn и Yarh) нужно использовать препараты леводопы ( Мадопар , Наком ) в качестве базовых, в сочетании с увеличенными дозами агонистов дофамина и/или, селегилина ( Юмекс ) и/или, амантадина ( Мидантан , ПК-Мерц ) и/или, ингибиторов КОМТ и/или, холинолитиков (при дрожательной форме).
- Также показана физическая активность, специальные программы физической активности, приспособления, улучшающие качество жизни.
- При развитии не поддающихся лекарственной коррекции тремора, моторных флуктуаций и дискинезий, предпочтительно у пациента без выраженных гностических нарушений, возможно хирургическое лечение
- Как преодолевать поздние побочные эффекты препаратов леводопы? К поздним побочным эффектам препаратов леводопы ( Мадопар , Наком ) относятся двигательные флуктуации (феномен «изнашивания» и синдром «включения-выключения»), дискинезии (хореоатетоз и дистония), зрительные галлюцинации.
- Терапия двигательных флуктуаций Терапия двигательных флуктуаций предполагает стабилизацию концентрации леводопы ( Мадопар , Наком ) в крови, что может достигаться различными способами.
- Через коррекцию приема препаратов леводопы и стабилизацию концентрации леводопы в крови, что может достигаться несколькими путями
- Повышение биодоступности леводопы ( Мадопар , Наком ): прием леводопы за 30 – 60 мин до еды или через 2 часа после еды; ограничение приема белковой пиши в течение дня с преимущественным приемом вечером.
- Изменение режима приема леводопы: увеличение разовой дозы и/или кратности приема. При наличии дискинезий можно увеличить кратность приема и снизить разовую дозу.
- Сочетание быстрорастворимой формы леводопы (Мадопар диспергируемый) со стандартными или пролонгированными препаратами (Синемет CR или Мадопар ГСС). Терапия пролонгированными формами леводопы, или в сочетании пролонгированных форм со стандартными позволяет увеличить продолжительность периода включения на 60 – 90 мин.
- Комбинирование противопаркинсонических препаратов разных групп через дополнительное назначение препаратов, продлевающих действие леводопы, что может осуществляться следующим образом
- Сочетанием стандартных или пролонгированные препаратов леводопы ( Мадопар , Наком ) с агонистами дофамина, что позволяет увеличить период «включения» на несколько часов.
- Комбинацией леводопы с препаратами, уменьшающими распад леводопы и дофамина, и увеличивающих период «включения»: ингибиторами КОМТ или селегилином ( Юмекс ). С этой целью возможно применение препарата Сталево, содержащего леводопу, карбидопу и ингибитор КОМТ – энтакапон .
- Через коррекцию приема препаратов леводопы и стабилизацию концентрации леводопы в крови, что может достигаться несколькими путями
- Терапия дискинезий
- Коррекция дискинезий «включения» (дискинезии «пика дозы») может осуществляться следующими методами
- Коррекцией приема леводопы ( Мадопар , Наком ) путем изменения режима приема леводопы (снижения разовой дозы), назначения пролонгированных форм леводопы.
- Комбинированием или отменой антипаркинсонических препаратов; назначением дополнительных средств.
- Снижением разовой дозы леводопы с увеличением числа приемов за счет комбинирования леводопы (со снижением дозы леводопы) с агонистами дофамина, амантадином ( Мидантан , ПК-Мерц ).
- Отменой препаратов, способных усиливать дискинезии ( селегилина ( Юмекс ), холинолитиков, ингибитора КОМТ).
- Дополнительным назначением клозапина (Азалептин, Лепонекс) в дозе 100 – 300 мг/сут, или тиаприда ( Тиапридал ) 200 – 600 мг/сут, что позволяет уменьшить дискинезии и увеличить продолжительность периода «включения».
- Коррекция двухфазных дискинезий может проводиться за счет
- Коррекция дискинезий «включения» (дискинезии «пика дозы») может осуществляться следующими методами
- Терапия зрительных галлюцинаций При появлении галлюцинаций необходимо снизить дозу антипаркинсонических средств или постепенно отменить некоторые препараты (недавно назначенные, или средство в меньшим антипаркинсоническим эффектом). Этот вопрос решается последовательной отменой (а иногда и повторным назначением) всех лекарств, потенциально способных вызвать такие нарушения. После выяснения необязательно полностью отменять соответствующее антипаркинсоническое средство. Нередко можно ограничиться снижением его дозы, чтобы добиться полного регресса психических нарушений. Если вышеуказанных средств оказалось недостаточно, показано назначение антипсихотических препаратов, таких как:
- Атипичные нейролептики – клозапин (Азалептин) в дозе 6,25 – 25 мг/сут (до 100 мг/сут), кветиапин ( Сероквель ) 25 – 200 мг/сут, оланзапин ( Зипрекса Зидис ) 2,5 – 15 мг/сут, рисперидон ( Рисполепт ) 0,5 – 2 мг/сут.
- Или нейролептики – тиоридазин ( Сонапакс ) 15–50 мг/сут, сульпирид ( Эглонил ) 200 – 600 мг/сут.
- Или центральные холиномиметики, обладающие антипсихотической активностью при БП: ривастигмин ( Экселон ), донепезил , галантамин ( Реминил , Нивалин ).
- Терапия двигательных флуктуаций Терапия двигательных флуктуаций предполагает стабилизацию концентрации леводопы ( Мадопар , Наком ) в крови, что может достигаться различными способами.
G20 Болезнь Паркинсона
Заболевание впервые описано английским врачом Джеймсом Паркинсоном, который назвал его дрожательным параличом. В 1877 г. Жан Мартен Шарко дополнил клиническую характеристику болезни.
Заболевание встречается у 60–140 на 100 000 населения; частота его резко увеличивается с возрастом. Согласно статистическим данным, дрожательный паралич встречается у 1 % населения до 60 лет и у 5 % более старшего возраста.
Мужчины болеют несколько чаще, чем женщины.
Что провоцирует Болезнь Паркинсона:
Клинические проявления дрожательного паралича и синдрома паркинсонизма возникают в результате перенесенных острых и хронических инфекций нервной системы (эпидемический энцефалит Экономо, клещевой, вирусный и другие виды энцефалитов).
Причинами болезни могут служить церебральный атеросклероз, сосудистые заболевания головного мозга, опухоли, травмы нерв ной системы, длительное использование препаратов фенотиазинового ряда (аминазин, трифтазин), производных раувольфии, метилдофа – лекарственный паркинсонизм. Паркинсонизм может развиваться при острой или хронической интоксикации окисью углерода и марганца.
В возникновении акинетико-ригидного синдрома может иметь значение наследственно обусловленное нарушение обмена катехоламинов в мозге или неполноценность ферментных систем, контролирующих этот обмен. Часто выявляется емейный характер заболевания при аутосомно-доминантном типе наследования. Подобные случаи относят к болезни Паркинсона.
Различные экзо– и эндогенные факторы (атеросклероз, инфекции, интоксикации, травмы) способствуют проявлению генуинных дефектов в механизмах обмена катехоламинов в подкорковых ядрах и возникновению заболевания.
Патогенез (что происходит?) во время Болезни Паркинсона:
Основным патогенетическим звеном дрожательного паралича и синдрома паркинсонизма является нарушение обмена катехоламинов (дофамина, норадреналина) в экстрапирамидной системе. Дофамин выполняет самостоятельную медиаторную функцию в реализации двигательных актов.
В норме концентрация дофамина в базальных узлах во много раз превышает его содержание в других структурах нервной системы. Ацетилхолин является медиатором возбуждения между полосатым телом, бледным шаром и черным веществом. Дофамин является его антагонистом, действуя тормозяще.
При поражении черного вещества и бледного шара снижается уровень дофамина в хвостатом ядре и скорлупе, нарушается соотношение между дофамином и норадреналином, возникает расстройство функций экстрапирамидной системы. В норме импульсация модулируется в сторону подавления хвостатого ядра, скорлупы, черного вещества и стимулирования бледного шара.
При выключении функции черного вещества возникает блокада импульсов, поступающих из экстрапирамидных зон коры большого мозга и полосатого тела к передним рогам спинного мозга. В то же время к клеткам передних рогов поступают патологические импульсы из бледного шара и черного вещества.
В результате усиливается циркуляция импульсов в системе альфа– и гамма-мотонейронов спинного мозга с преобладанием альфа-активности, что приводит к возникновению паллидарно-нигральной ригидности мышечных волокон и тремора – основ
Симптомы Болезни Паркинсона:
Основной клинический синдром – акинетико-ригидный или гипертонически-гипокинетический. Для дрожательного паралича и паркинсонизма характерны гипо– и акинезия.
Появляется своеобразная сгибательная поза: голова и туловище наклонены вперед, руки полусогнуты в локтевых, лучезапястных и фаланговых суставах, нередко плотно приведены к боковым поверхностям грудной клетки, туловища, ноги полусогнуты в коленных суставах. Отмечается бедность мимики.
Темп произвольных движений с развитием заболевания постепенно замедляется, иногда довольно рано может наступить полная обездвиженность. Походка характеризуется мелкими шаркаюшими шагами. Нередко наблюдается склонность к непроизвольному бегу вперед (пропульсии).
Если толкнуть больного вперед, он бежит, чтобы не упасть, как бы «догоняя свой центр тяжести». Часто толчо к в грудь ведет к бегу назад (ретропульсии), в сторону (латеропульсии). Эти движения наблюдаются также при попытке сесть, встать, откинуть голову назад.
Часто при резко выраженном синдроме позы больного напоминают каталептические. Акинез и пластическая гипертония особенно резко проявляются в мускулатуре лица, жевательных и затылочных мышцах, мышцах конечностей. При ходьбе отсутствуют содружественные движения рук (ахейрокинез). Речь тихая, монотонная, без модуляций, с наклонностью к затуханию в конце фразы.
При пассивном движении конечностью отмечаются своеобразное мышечное сопротивление вследствие повышения тонуса мышц-антагонистов, феномен «зубчатого колеса» (возникает впечатление, что суставная поверхность состоит из сцепления двух зубчатых колес).
Повышение тонуса мыщц-антагонистов при пассивных движениях можно определить следующим приемом: если поднять голову лежащего, а потом резко отпустить руку, то голова не упадет на подушку, а опустится относительно плавно.
Иногда голова в положении лежа несколько приподнята – феномен «воображаемой подушки».
Тремор– характерный, хотя и не обязательный для синдрома паркинсонизма симптом.
Это ритмичное, регулярное, непроизвольное дрожание конечностей, лицевой мускулатуры, голо вы, нижней челюсти, язы ка, более вы раженное в покое, уменьшающееся при активных движениях. Частота колебаний 4–8 в секунду.
Иногда отмечаются движения пальцами в виде «скатывания пилюль», «счета монет». Тремор усиливается при волнениях, практически исчезает во сне.
Психические нарушенияпроявляются утратой инициативы, активности, сужением кругозора и интересов, резким понижением различных эмоциональных реакций и аффектов, а также некоторой поверхностью и медлительностью мышления (брадифрения).
Наблюдаются брадипсихия – трудное активное переключение с одной мысли на другую, акайрия – прилипчивость, вязкость, эгоцентризм. Ином параличе. Встречаются нарушения сна, дыхательные дискинезии с приступами зевоты, кашля, адипозогенитальные нарушения, вегетативные пароксизмы.
Посттравматический паркинсонизм достоверно можно диагностировать у больных молодого и среднего возраста. Заболевание развивается после тяжелой, иногда повторной черепно-мозговой травмы. Для посттравматического паркинсонизма нехарактерны антеретропульсии, судорога взора, расстройства жевания, глотания, дыхания, каталептоидные явления.
В то же время часто встречаются вестибулярные расстройства, нарушение интеллекта и памяти, зрительные галлюцинации (вследствие поражения коры большого мозга). Нередко отмечаются регредиентное течение или стабилизация патологического процесса.
Для диагностики марганцевого паркинсонизма имеют значение анамнез (сведения о работе в контакте с марганцем или его окислами), обнаружение марганца в биологических жидкостях. Диагностика оксиуглеродного паркинсонизма базируется на определении в крови карбоксигемоглобина.
При атеросклеротическом паркинсонизме дрожание и ригидность сочетаются с признаками церебрального атеросклероза или возникают после острых нарушений мозгового кровообращения.
Выявляются очаговые неврологические симптомы в виде пирамидной недостаточности, выраженных псевдобульбарных симптомов. Часто определяется унилатеральность ригидности и скованности. В крови обнаруживается дислипидемия, характерная для атеросклероза.
Регистрируются определенные изменения РЭГ в виде уплощения пульсовых волн.
Клиническая картина, напоминающая болезнь Паркинсона, может наблюдаться при сенильной атеросклеротической деменции, для которой наиболее характерны грубые психические расстройства вплоть до деменции. Ригидность и скованность выражены умеренно, тремор, как правило, отсутствует.
Отдельные клинические проявления паркинсонизма могут обнаруживаться при других наследственно-дегенеративных заболеваниях нервной системы: атаксии Фридрейха, оливопонтоцеребеллярной атрофии, ортостатической гипокинезии, болезни Крейтцфельда-Якоба.
При этих заболеваниях наряду с акинетико-ригидными симптомами имеются прогрессирующие явления мозжечковой атаксии.
Течение и прогноз. Заболевание неуклонно прогрессирует. Исключение составляют некоторые формы, обусловленные лекарственными интоксикациями (при отмене препаратов может наступить улучшение состояния). Общепризнано, что лечение в начальной стадии позволяет уменьшить выраженность симптомов, замедлить прогрессирование заболевания.
В поздних стадиях лечебные мероприятия менее эффективны. Заболевание приводит к инвалидизации в течение нескольких лет. Даже лечение леводопой в настоящее время замедляет течение на непродолжительное время.
Это подтверждает положение, что в основе заболевания лежит не только первичный биохимический дефект, но и еще не изученный нейропатологический процесс.
Диагностика Болезни Паркинсона:
При посттравматическом паркинсонизме выявляется повышение давления цереброспинальной жидкости при нормальном клеточном и белковом ее составе.
При паркинсонизме, возникающем вследствие отравления окисью углерода, в крови обнаруживается карбоксигемоглобин, при марганцевом паркинсонизме – следы марганца в крови, моче, цереброспинальной жидкости.
Глобальная электромиография при дрожательном параличе и паркинсонизме выявляет нарушение электрогенеза мышц – повышение биоэлектрической активности мышц в покое и наличие ритмических групповых разрядов потенциалов. При электроэнцефалографии обнаруживаются преимущественно диффузные негрубые изменения биоэлектрической активности головного мозга.
Диагностика и дифференциальный диагноз. В первую очередь следует дифференцировать болезнь Паркинсона от синдрома паркинсонизма. Для постэнцефалитического паркинсонизма характерны глазодвигательные симптомы; могут наблюдаться кривошея, явления торсионной дистонии, которые никогда не наблюдаются при дрожательноа
Лечение Болезни Паркинсона:
Лечение больных с дрожательным параличом и синдромом паркинсонизма должно быть комплексным, длительным и включать специфические антипаркинсонические препараты, седативные средства, физиотерапевтические процедуры, лечебную физкультуру, психотерапию с учетом этиологического фактора, возраста больных, клиническо й формы и стадии болезни, а также наличия сопутств ующих заболеваний. При легких формах вначале назначают амантадин (мидантан) и парасимпатолитики, так как они вызывают меньше побочных явлений. Применяют центральные парасимпатолитики (циклодол, наркопан), пиридоксин, амантадин, агонисты дофаминовых рецепторов (бромокриптин, лизурид).
При выраженных клинических проявлениях паркинсонизма в настоящее время базисным препаратом является леводопа, обычно в сочетании с ингибитором декарбоксилазы. Дозы увеличивают медленно, в течение нескольких недель, до по лучения клиническо го эффекта. Побочные действия препарата – дистонические нарушения и психозы.
Леводопа, попадая в ЦНС, декарбоксилируется в допамин, необходимый для нормальной функции базальных ганглиев. Препарат влияет прежде всего на акинезию и в меньшей степени – на другие симптомы.
При сочетании леводопы с ингибитором декарбоксилазы можно уменьшить дозу леводопы и тем самым уменьшить риск развития побочных явлений.
В арсенале симптоматических антипаркинсонических средств большое место занимают холинолитические препараты, которые, блокируя м– и н-холинорецепторы, способствуют расслаблению поперечнополосатой и гладкой мускулатуры, уменьшают насильственные движения и явления брадикинезии.
Это естественные и синтетические атропиноподобные препараты: беллазон (ромпаркин), норакин, комбипарк. Применяют также препараты фенотиазинового ряда: динезин, депаркол, парсидол, дипразин.
Основная причина многообразия медикаментозных препаратов, используемых для лечения паркинсонизма, в недостаточной их лечебной эффективности, наличии побочных явлений, индивидуальной непереносимости и быстром привыкании к ним.
Хирургическое лечение. Несмотря на большие успехи, достигнутые в медикаментозном лечении паркинсонизма, возможности его в ряде случаев ограничены.
Наиболее широко применяемый препарат леводопа в большей степени способствует устранению таких симптомов болезни, как акинезия, общая скованность, в меньшей степени он влияет на ригидность мышц и тремор. Приблизительно у 25 % больных этот препарат практически неэффективен или плохо переносится.
В этих случаях возникают показания для стереотаксической операции на подкорковых узлах. Обычно производится локальное разрушение вентролатерального ядра зрительного бугра, субталамических структур или бледного шара.
С помощью операции удается в большинстве случаев добиться положительного эффекта – снижения мышечного тонуса, ослабления или прекращения тремора, уменьшения гипокинезии.
Операция обычно выполняется на стороне, противоположной той, на которой преобладают симптомы паркинсонизма. При показаниях производится двустороннее разрушение подкорковых структур.
В последние годы для лечения паркинсонизма используется также имплантация эмбриональной ткани надпочечника в полосатое тело. О клинической эффективности таких операций пока говорить преждевременно.
Стереотаксические операции на подкорковых структурах применяются также и при других заболеваниях, сопровождающихся насильственными движениями (гемибаллизм, хореоатетоз, кривошея и некоторые другие).
Трудоспособность при болезни Паркинсонаи паркинсонизме зависит от степени выраженности двигательных нарушений, вида профессиональной деятельности.
При легких и умеренных нарушениях двигательных функций больные длительно сохраняют трудоспособность при различных видах умственного труда, а также работах, не связанных с физическим напряжением и выполнением точных и координированных движений.
При выраженных проявлениях заболевания больные нетрудоспособны и нуждаются в посторонней помощи.
К каким докторам следует обращаться если у Вас Болезнь Паркинсона:
Невролог

Comments
(0 Comments)