Центральный и периферический паралич, различия симптомов и лечения

Параличом в медицине называется полное выпадение группы мышц из двигательной активности. Есть два вида: спастический (центральный) и вялый (периферический) паралич.
Очаги поражения нейронов могут находиться в коре головного мозга или в грудном отделе спинного мозга, поражение первого приводит к спастическому параличу, во втором проявляется вялый.
Особенности нарушения
У здорового человека при соприкосновении кожи с раздражителями импульсы передаются через спинной мозг в головной мозг при помощи нервных волокон. При спастическом параличе мышцы находятся в постоянном тонусе. Рефлексы по сухожилиям не проходят. Болевой импульс не доходит до головного мозга, создавая спазм мышц и бесконтрольные движения.
При спастическом параличе больной не может принять определенные позы. Параличи лицевых мышц доставляют моральные страдания.
Временное снижение тонуса возможно путем прогрева, специального массажа и лечебной физкультуры.
Импульсы, повышающие тонус, имеют внутренний и внешний характер. Со временем больной научится самостоятельно определять их

характер. Таким образом, у людей со спастическим параличом единственным способом ощущать боль и дискомфорт становится степень спастики.
Люди с умеренным уровнем спастики имеют шанс ходить медленными шагами или пересаживаться из одного места на другое.
Так как центральный паралич является следствием поражения определенного очага неврологической системы, то он может быть не единственным проявлением этого состояния.
Характерными следствиями являются нарушение координации движения и затруднение процесса приемы пищи. Также могут наблюдаться затруднения в дыхательной системе и проблемы с пищеварением.
Тактильная чувствительность может обостриться, или наоборот, притупляться. Возможно ухудшение зрения. Уход за такими больными требует осторожного обращения с ними. Изменение позы тела может доставить значительные трудности.
Отличие от периферического паралича
Спастический (СП) и периферический паралич (ПП) отличаются между собой по ряду характеристик. Главными из которых являются следующие:
- при СП наблюдается повышение рефлексов, при ПП они отсутствуют;
- при СП брюшные рефлексы отсутствуют или слабо выражены, при ПП они в норме;
- патологические рефлексы при СП не утрачиваются, при ПП их нет;
- атрофия мышц характерна для периферического паралича, что не наблюдается при СП;
- также при СП сохраняется электровозбудимость, а при периферическом она слабая или отсутствует.
Каким болезням характерен СП?
У взрослых людей спастический паралич проявляется как осложнение после инсульта. Это является следствием поражения участков мозга,
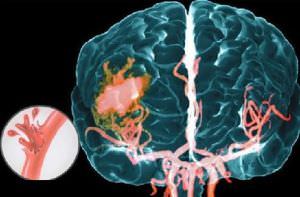
ответственных за двигательную активность.
Также паралич может наблюдаться вследствие черепно-мозговых травм и повреждений позвоночника.
Кроме того, внезапное появление паралича мышц нижних конечностей может свидетельствовать о развитии бокового амиотрофического склероза (БАС).
Детский центральный паралич
Детский церебральный паралич развивается вследствие инфекционных заболеваний или травм головного мозга. К инфекционным заболеваниям, вызывающим ДЦП, относятся:
- коклюш;
- дифтерия;
- корь;
- грипп;
- энцефалит.
Также высок риск от родовых травм и акушерских манипуляций. Часто встречается у недоношенных детей, а также детей, родившихся в состоянии асфиксии.

С возрастом могут наблюдаться незначительные улучшения. Ребенок отстает в развитии. Это может выражаться как в физическом плане, так и в умственном.
Такие дети позже начинают сидеть и ходить. При ходьбе наблюдаются значительные затруднения. Руками пользуются неумело.
При возникновении внешних раздражителей спазм усиливается. Случаи детского ДЦП требуют длительной реабилитации водными процедурами, лечебной гимнастикой и массажем.
Симптомы и проявления
Симптомы центрального паралича:
Эти нарушения проявляются при желании принять определенную позу или совершении телодвижений. Людям со спастическим параличом свойственно находиться в неестественной позе, наблюдается судорожное подергивание группы мышц.
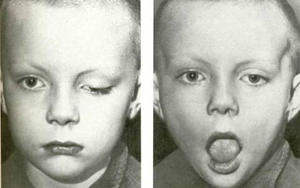
Походка затруднена вследствие сгиба стоп вовнутрь. Можно заметить непроизвольное подергивание плеч, рук и лицевых мышц. Наблюдается нарушение речи, подергивание век, или нарушения мимических мышц.
Данные симптомы помогут не только отличить СП от ПП, но и определить очаги поражения нервной системы.
Диф диагностика
При диагностике центрального паралича у взрослых применяется метод дифференцированного диагностирования (ДИФ). Осуществляется методом исключения заболеваний, не относящихся к конкретному случаю. В конечном итоге ДИФ остается единственное заболевание, которое является причиной спастического паралича.
Такой диагноз состоит из трех этапов:
- на первом этапе выясняются все заболевания, перенесенные больным;
- второй этап включает в себе осмотр больного и выяснение симптоматики;
- на третьем этапе изучаются все лабораторные и компьютерные анализы, на их основе врач должен сделать заключение и огласить диагноз.

Нарушение у детей определяется путем отслеживания развития различных способностей. Наиболее частыми признаками наличия паралича являются:
- неспособность держать пищу во рту;
- при попытке произвести произвольное движение наблюдается дрожание конечностей;
- ноги постоянно находятся в крепко сжатом состоянии;
- плохо владеет руками или наблюдается активность только одной руки.
Также тест на спастический паралич включен в порядок осмотра новорожденных до 6 месяцев.
Подход к терапии
Лечение преследует несколько целей:
- снятие боли и спазмов;
- уменьшение спастичности мышц;
- улучшение качества жизни, развитие способностей к самообслуживанию;
- облегчение совершения произвольных движений.
Медикаментозное лечение должно состоять как минимум из двух препаратов. Наиболее часто применяемые препараты: Датролен, Баклофен, Габалептин, Имидазолин, а также группа препаратов бензодиазипенов.
А также хороший эффект дает применение ботокса. Его в малых дозах вводят в пораженные мышцы. В результате они расслабляются, боль исчезает и больной может почувствовать облегчение. Одна инъекция действует в течение 12-16 недель.
При хирургическом методе препарат Баклофен вводится в спинномозговую жидкость. Осуществляется путем имплантирования ампулы в кожу живота.
Физиотерапевтическое лечение включает в себе лечебную физкультуру, водные процедуры, гимнастику и массаж. Хороший эффект дает и гомеопатия.
Опасно и непредсказуемо

В течение заболевания болевые ощущения могут доставлять немало хлопот. Ограниченность в позах может привести к скоплению напряжения в других частях тела.
Человеческий организм имеет свойство «списывать» те ресурсы, которыми активно не пользуется. В частности, мышцы разных частей тела, не задействованные в жизни, со временем могут атрофироваться. Поэтому очень важно своевременно начать лечение и довести его до победного конца.
Так как паралич всегда является следствием других заболеваний, рекомендуется вовремя лечить заболевания сердечно-сосудистой системы и проводить меры по предотвращению инсульта.
В развитии детского паралича огромную роль играет образ жизни матери. Женщинам детородного возраста категорически нельзя курить, применять наркотики или увлекаться спиртными напитками.
Читайте ещё
Каково отличие периферического от центрального паралича?
Чтобы понять, в чем заключается отличие периферического от центрального паралича, необходимо иметь детальное представление об этих заболеваниях и о параличе как об отдельном понятии.
Итак, заболевание обуславливается частичным ограничением двигательной активности, сопровождающейся нарушением координации движений в силу развития разного рода патологий периферической нервной системы.
Протекание паралича характеризуется заметным ослаблением мышечной силы и по-другому называется парезом. В зависимости от характера возникновения различают органический и функциональный паралич.
Причина появления первого — нарушения структурного плана, которые затрагивают пирамидальную систему и появляются на фоне сосудистых процессов, при получении травм и развитии опухолей и воспалений, происходящих в нервной системе.

Функциональный паралич появляется в результате психогенных воздействий, приводящих к нарушениям нейродинамического плана во всех мозовых структурах. Чаще всего их появление обуславливается расстройствами функциональности нервной системы — таких, как истерия.
К основным причинным факторам, вследствие которых может развиваться периферический и центральный параличи, можно отнести:
- получение травм;
- такие инфекционные болезни, как легочный туберкулез, менингоэнцефалит, полиомиелит, менингит и т.д.;
- общая интоксикация организма, отравления;
- злокачественные раковые образования и опухоли;
- неправильная организация питания;
- наследственная предрасположенность;
- врожденные патологии и нарушения.

Регулирующую функцию двигательной активности контролируют две нейроновые подгруппы: верхние (центральные) и нижние (периферические). Эти две разновидности различаются по своему анатомическому строению и особенностям и назначению в функциональном плане.
Симптоматика паралича объясняется ограничением или пропажей брюшных рефлексов. Центральный паралич характеризуется нарушением двигательной функциональности во всем организме, а не затрагиванием отдельных мышечных групп.
Мышцы при этом подвергаются напряжению в результате спазмов. Однако не всегда наблюдается их атрофия, которая может быть результатом бездействия.
Подвергшиеся парализации конечности сохраняют при этом рефлексы, затрагивающие сухожилия.
Паралич ног сопровождается повреждениями спинного и головного мозга, выражающимся рефлексом Бабинского. При поражении двигательных нейронов ощутимо снижается их чувствительность. Периферический и центральный паралич отличаются зоной поражения и, соответственно, внешними проявлениями, выражающимися в качестве основной симптоматики данного вида паралича.
Симптоматика центрального паралича находится в прямой зависимости от уровня поражения. При развитии патологических процессов, происходящих в центральной извилине мозговой коры, идет выпадение функций верхней и нижней конечности с противоположной стороны патологического очага.

Повышение сухожильных рефлекторных восприятий, сопровождающееся расширением рефлексогенной зоны, а также поддержание в тонусе мышечного каркаса, возникновение патологических рефлексов и синкинезий — все это характеризует центральный паралич.
Развитие гипертонии мышц происходит по причине увеличения рефлекторного мышечного тонуса и неравномерного их распределения. Мышцы при этом находятся в постоянном напряжении.
При осуществлении пассивных движений их сопротивление преодолевается с приложением значительных усилий.
Для заболевания типична поза, Вернике-Манна, при которой рука согнута в локте и лучезапястье и прижата к туловищу, а нога полностью выпрямлена, при этом стопа согнута и вывернута внутрь.
Периферический паралич
Периферический паралич характеризует себя как результат при поражении второго двигательного нейрона.

Общая клиническая картина периферического паралича вырисовывается в зависимости от степени и уровня поражения периферического нейрона. При затрагивании передних рогов и ядер черепных нервов периферический паралич сочетается с мышечной атрофией и характерными фасцикулярными подергиваниями.
Все двигательные расстройства, собранные в комплексе и обусловленные патологиями в ядрах и стволах, а также парах нервов черепа представляют собой бульбарный паралич. Когда деформации подвергается периферический нерв, то это, в некоторых случаях, приводит к парализации иннервируемой мышцы.
Данный процесс практически всегда сопровождается нарушением чувствительности, так как периферический нерв имеет в своем строении чувствительные волокна. Поражение шейного, плечевого, спинного и крестцового сплетений представляет собой комбинацию периферических мышечных параличей, которые иннервируются сплетением и патологическим отсутствием чувствительности.
Лечение паралича
Такое явление, как паралич, представляет собой не только признак, сопровождающий какое-то конкретное заболевание, но и болезнь с самостоятельным протеканием.
Комплекс лечебных мероприятий разрабатывается на основе направленности на ликвидацию признаков и следствий самого недуга, однако многие специалисты убеждены в необходимости проведения и симптоматического лечения. Такой мере, как комплекс лечебной физкультуры с проведением массажей, выделено центральное место в лечении.

Лечебная ходьба предусматривает, в первую очередь, задействование парализованной ноги, на которую следует научиться наступать.
За счет тазовых мышц, в данном случае следует прилагать усилия для поднятия конечности, чтобы не цепляться носком о пол.
С самого начала такие больные практически всегда нуждаются в посторонней помощи, постепенно переходя на пользование палки или костылей.
Как при периферическом, так и при центральном параличе очень полезно проводить лечение при помощи специально разработанных гимнастических упражнений, находясь в ванной или в бассейне, но только в том случае, когда вода теплая.
Проведение медикаментозного лечения происходит только в соответствии с рекомендациями и назначениями невропатолога под постоянным его наблюдением.
Чаще всего больным назначают протезин для применения внутрь, разовая доза которого составляет от 0,01 до 0,015 г. При обычном раскладе лекарство употребляют 3 раза в сутки.
Кроме того, возможно колоть инъекции с данным лекарством по 1 мл каждый день. Такой препарат, как дибазол, положено принимать 3 раза в течение дня по 0,015 г.
В том случае, когда паралич сопровождается повышенным напряжением и мышечным тонусом, назначается мелликтин, который следует принимать по 0,02 грамма три раза в день. Могут быть назначены ежедневные уколы 5% раствора тиамина хлорида.
Парезы: виды, причины и симптомы. Лечение и реабилитация после пареза в Москве
Парез – это снижение мышечной силы, обусловленное повреждением нервных путей, соединяющих головной мозг с мышцей или группой мышц. Этот симптом возникает в результате тех же причин, что и паралич.
У пареза нет одной четкой причины. Он может возникать при любых видах повреждения головного и спинного мозга, периферических нервов. В зависимости от уровня повреждения, различают центральные (на уровне головного и спинного мозга) и периферические (на уровне периферических нервов) парезы.

Центральный парез
Центральный парез возникает при повреждении головного или спинного мозга. Нарушения развиваются ниже места повреждения и захватывают, как правило, правую или левую половину тела (такое состояние называется гемипарезом). Чаще всего такую картину можно наблюдать у больного, перенесшего инсульт.
Иногда центральный парез вызывает нарушения в обеих руках или обеих ногах (парапарез), а в наиболее тяжелых случаях – во всех 4 конечностей (тетрапарез).
Основные причины центральных парезов:
- инсульт;
- черепно-мозговые травмы, травмы спинного мозга;
- энцефалит;
- опухоли головного и спинного мозга;
- остеохондроз, межпозвоночные грыжи;
- недостаточность кровообращения головного мозга вследствие атеросклероза, артериальной гипертонии или других причин;
- рассеянный склероз;
- боковой амиотрофический склероз;
- детский церебральный паралич (ДЦП).
При центральном парезе снижение мышечной силы бывает выражено в разной степени. В одних случаях оно проявляется в виде быстрой утомляемости и неловкости, а в других происходит практически полная утрата движений.
При центральных парезах часть спинного мозга ниже места повреждения остается сохранной – она пытается компенсировать нарушения. Это приводит к повышению тонуса пораженных мышц, усилению нормальных рефлексов и появлению новых, патологических, которых не бывает у здорового человека.
Так, у пациента, перенесшего инсульт, повышается тонус мышц-сгибателей предплечья. Поэтому рука всегда согнута в локте. На ноге, напротив, повышается тонус разгибателей – за счет этого она хуже сгибается в колене. У неврологов даже есть образное выражение: «рука просит, а нога косит».
Из-за повышения тонуса мышц и нарушения движений центральные парезы могут приводить к контрактурам (ограничению движений в суставах).
Периферический парез
Периферический парез возникает при непосредственном повреждении нерва. При этом нарушения развиваются в одной группе мышц, которые иннервирует данный нерв. Например, мышечная слабость может отмечаться только в одной руке или ноге (монопарез). Чем более крупный нерв поврежден, тем большую часть тела охватывает парез.
Основные причины периферических парезов:
- дегенеративные заболевания позвоночника, радикулит;
- демиелинизирующие заболевания;
- поражения нервов при васкулитах и заболеваниях соединительной ткани;
- сдавления нервов («туннельные синдромы»);
- травмы нервов;
- отравления алкоголем и другими веществами.
Периферические парезы еще называют вялыми. Возникает мышечная слабость, снижение тонуса, ослабление рефлексов. Отмечаются непроизвольные подергивания мышц. Со временем мышцы уменьшаются в объеме (развивается атрофия), возникают контрактуры.
Диагностика пареза
Парезы и параличи выявляет невролог во время осмотра. Врач просит пациента совершить разные движения, затем пытается согнуть или разогнуть пораженную конечность и просит больного сопротивляться. Проводится проба, во время которой пациент должен удерживать обе ноги или руки на весу. Если в одной из конечностей снижена мышечная сила, то через 20 секунд она заметно опустится вниз.
После осмотра врач назначает обследование, которое помогает выявить причину пареза.
Лечение и реабилитация при парезах
Лечение зависит от причины пареза. Большое значение для восстановления движений и профилактики контрактур имеет реабилитационное лечение. К сожалению, сегодня во многих российских клиниках этому вопросу уделяется мало внимания ввиду отсутствия специального оснащения, обученных специалистов.
Реабилитационное лечение при парезах включает:
- лечебную гимнастику;
- массаж;
- механотерапию на специальных тренажерах;
- использование ортезов;
- нервно-мышечную стимуляцию;
- физиотерапию.
В Юсуповской больнице реабилитации больных неврологического профиля уделяется повышенное внимание. Ведь от этого зависит восстановление функции, работоспособности, качество жизни пациента в будущем.
Преимущества Юсуповской больницы
- Средний стаж наших неврологов – 14 лет. Многие имеют ученую степень, являются врачами высшей категории;
- Хорошо развитое направление реабилитационного лечения – современное оборудование для механотерапии, опытные инструкторы;
- Мы придерживаемся исключительно принципов доказательной медицины и используем лучшие наработки зарубежных коллег;
- Мы сделали все, чтобы пациент чувствовал себя в клинике комфортно, чтобы создавался позитивный настрой на выздоровление.
Всё это служит одной цели – достичь максимального терапевтического эффекта у каждого пациента, наиболее быстрого и полноценного восстановления нарушенных функций, повышения качества жизни.
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Батуева Е.А., Кайгородова Н.Б., Каракулова Ю.В. Влияние нейротрофической терапии не нейропатическую боль и психовегетативный статус больных диабетической нейропатией // Российский журнал боли. 2011. № 2. С. 46.
- Бойко А.Н., Батышева Т.Т., Костенко Е.В., Пивоварчик Е.М., Ганжула П.А., Исмаилов А.М., Лисинкер Л.Н., Хозова А.А., Отческая О.В., Камчатнов П.Р. Нейродикловит: возможность применения у пациентов с болью в спине // Фарматека. 2010. № 7. С. 63–68.
- Морозова О.Г. Полинейропатии в соматической практике // Внутренняя медицина. 2007. № 4 (4). С. 37–39.
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Отличия центрального и периферического пареза: диагностика, диагностика и лечение, классификация, причины возникновения

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Парапарезом принято называть неврологический синдром, который характеризируется уменьшением мышечной силы конечностей вплоть до ее полного отсутствия, который охватывает одновременно обе руки (верхний парапарез) или обе ноги (нижний парапарез).
Если пациент абсолютно не способен выполнить активное движение, речь идет о параличе, однако если способность двигаться остается, но со значительно сниженной мышечной силой, говорят о развитии пареза (или плегии), то есть в данном случае наблюдается неполный паралич.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В случае, когда мышечная слабость распространяется на одну конечность (руку или ногу), речь идет о монопарезе. Если «не работают» конечности на одной половине тела (и верхняя, и нижняя), нужно думать о развитии гемипареза – левостороннего или правостороннего.
В случае, когда не функционируют все 4 конечности, следует думать о тетрапарезе. У пациентов, у которых снижена мышечная сила на обеих руках, диагностируют верхний парапарез, а на обеих ногах – нижний парапарез.
Именно об этом патологическом состоянии и его возможных причинах рассказано в этой статье.
Чтобы понять, почему возникает параплегия, необходимо иметь представление о строении и функционировании двигательной системы человека, то есть о тех структурах нервной системы, которые обеспечивают нам возможность выполнения активных и целенаправленных движений.
Движение – это одна из основных форм жизнедеятельности человека, и ее нормальное функционирование является очень важным для выполнения сложных повседневных заданий. Двигательную активность нам обеспечивают такие системы, как пирамидная, экстрапирамидная и системы координации.
Основной структурой, которая обеспечивает произвольные активные движения человеку, является пирамидная система и пирамидный путь проведения нервных импульсов.
Этот путь обеспечивает передачу команды головного мозга на выполнение определенного вида активного движения к конкретной мышечной группе. В построении пирамидного пути принимает участие 2 нейрона – центральный и периферический.
Центральный нейрон располагается в коре головного мозга в той области, которая отвечает за двигательную активность человека – передней центральной извилине.
Волокна центрального нейрона в составе пирамидного пути опускаются вниз и достигают передних рогов спинного мозга, где находится периферический нейрон пирамидного пути.
Его волокна в дальнейшем покидают спинной мозг в составе спинномозговых нервов, которые передают нервный импульс и команду о движении непосредственно на мышцы, которые сокращаются в ответ.
Повреждение целостности пирамидного пути на любом уровне может сопровождаться развитием пареза или паралича определенных мышечных групп.
Так, если поврежден центральный нейрон, развивается центральный, или спастический парапарез. Если нарушена целостность периферического нейрона, наблюдается периферический, или вялый парапарез.
В некоторых случаях наблюдается смешанная форма, когда одновременно повреждены оба нейрона пирамидного пути.
Как определить парапарез
Чтобы определить наличие у пациента параплегии или другого вида нарушения двигательной активности, необходимо:
- исследовать состояние скелетных мышц и позы больного;
- определить характер и объем произвольной двигательной активности;
- исследовать мышечную силу;
- определить состояние тонуса мышц;
- оценить рефлексы;
- исследовать биоэлектрическую мышечную активность.
На основании полученных данных специалист может выставить диагноз параплегии, но, к сожалению, не сможет определить его причину. Для этого нужны другие методы обследования.
Исследование состояния мышц начинается с их осмотра и пальпации. Обязательно нужно сопоставлять клиническую картину с конечностью на противоположной стороне. Таким образом можно выявить атрофию или гипотрофию мышц (их похудение и значительное уменьшение мышечной массы). Данный симптом характерен для вялого парапареза, когда поврежден периферический нейрон.
Центральны нейрон практически не принимает участие в регуляции процессов питания мышечной ткани, потому спастические парапарезы не сопровождаются похудением мышц, а в некоторых случаях может наблюдаться увеличение мышечной массы пораженной конечности – гипертрофия. Также при периферическом парапарезе в пораженных мышцах возникают непроизвольные сокращения и подергивания – миоклонии. Осмотр мышц обязательно включает наблюдение за походкой и позой пациенты.
Исследование мышечной силы позволяет определить степень параплегии – от ее легких форм до полного паралича. Определяют эти параметры путем активного противодействия сокращению определенной группы мышц пациента в различных суставах верхних и нижних конечностей.
Исследователь оценивает мышечную силу пациента по пятибалльной шкале:
- 5 баллов – мышечная сила присутствует в полном объеме, параплегии нет;
- 4 балла – легкая степень снижения силы мышц;
- 3 балла – умеренное снижение мышечной силы при условии наличия полноценного объема движений;
- 2 балла – существенное снижение мышечной силы и уменьшение амплитуды движений;
- 1 балл – пациент выполняет только еле заметные движения;
- 0 баллов – полное отсутствие активных движений.
Чтобы оценить тонус мышц, исследователь выполняет пассивные движения в различных суставах (сгибание-разгибание), определяя степень сопротивления конечности.
При этом возможно выявление:
- нормотонии – адекватное мышечное сопротивление;
- гипотонии – снижение сопротивления мышц пассивных движениям;
- атонии – полное отсутствие мышечного сопротивления;
- гипертонии – повышение тонуса мышц.
Гипотония характерна для периферического парапареза, из-за чего он получил еще одно свое название – вялый, а гипертония встречается при центральном (спастическом) парапарезе.
Диагностика также обязательно включает проверку физиологический рефлексов (сухожильных, периостальных, поверхностных) и определение появления патологических рефлексов (орального автоматизма, сгибательных, разгибательных и др.).
Разновидности форм
Выделяют несколько видов данной патологии. В зависимости от локализации парапарез бывает:
- верхним – когда поражены мышцы обеих верхних конечностей;
- нижним – когда страдают мышцы обеих нижних конечностей.
В зависимости от симптомов и локализации повреждения на протяжении пирамидного двигательного пути выделяют парапарез:
- центральный (спастический);
- периферический (вялый).
Клинические различия этих форм представлены в таблице.
В МКБ-10 парапарез можно найти под кодом:
- G82.0 – вялый парапарез;
- G82.1 – спастический парапарез;
- G82.2 – парапарез неуточненный.
Возможные причины
Существует очень много заболеваний и патологических состояний, которые могут стать причиной развития парапареза. Уровень развития пареза (верхний или нижний) зависит от расположения патологического процесса. Можно выделить несколько групп поражений, которые сопровождаются развитием парапареза и детей и взрослых.
Компрессионные поражения:
- опухоли спинного мозга;
- новообразования головного мозга;
- травмы позвоночника и черепно-мозговые травмы;
- абсцессы, гематомы, кисты головного и спинного мозга;
- межпозвоночные грыжи;
- парез Дюшенна–Эрба и Дежерин–Клюмпке (акушерские параличи у ребенка вследствие родовых травм);
- мальформация Арнольда-Киари.
Наследственные болезни нервной системы:
- спастическая семейная параплегия Штрюмпеля;
- Х-сцепленная адренолейкодистрофия;
- дегенеративные заболевания головного и спинного мозга.
Инфекционные поражения:
- нейросифилис;
- вакуольная миелопатия (СПИД);
- Лайм-борреллиоз;
- тропический спастический парапарез;
- поперечный миелит.
Сосудистые поражения:
- окклюзия (тромбоз, эмболия, сдавление, рефлекторный спазм) артерий головного и спинного мозга;
- эпидуральные и субдуральные мозговые гематомы;
- ишемический или геморрагический инсульт;
- инсульт спинного мозга.
Прочие причины:
- ДЦП у ребенка (детский церебральный паралич);
- атрофия коры головного мозга;
- рассеянный склероз;
- БАС – боковой амиотрофический склероз;
- радиационные поражения головного и спинного мозга;
- дефицит витамина В12 (фуникулярный миелоз);
- метастатическое поражение головного и спинного мозга;
- поражение нервной ткани при аутоиммунных заболеваниях (системная красная волчанка, Шегрена синдром);
- токсические миелопатии;
- идиопатическая миелопатия;
- сирингомиелия;
- травматическая гематомиелия;
- электротравма;
- спинальная ишемия;
- артериовенозные мальформации;
- синдром Гийена-Барре;
- саркоидоз с поражением нервной системы.
Какая диагностика нужна пациенту с парапарезом
Чрезвычайно важно не только выявить у пациента парапарез, но и определить его истинную причину, так как именно от этиологии парапареза и зависит тактика лечения.
В случае появления у человека симптомов, которые указывают на парапарез, диагностическая программа должна включать:
- МРТ (иногда КТ) головного мозга, позвоночника и краниовертебральной зоны;
- рентгенографию позвоночника и черепа;
- люмбальную пункцию и исследование спинно-мозговой жидкости;
- неврологический осмотр;
- миелографию;
- электромиографию;
- общеклинические анализы крови, мочи;
- биохимический анализ крови;
- серологическую диагностику возможных возбудителей инфекций, которые могут поражать нервную систему;
- определение содержания в организме витамина В12 и фолиевой кислоты;
- консультацию врача-генетика;
- исследование онкомаркеров и другие обследования с целью онкопоиска.
Таким образом, следует запомнить, что парапарез – это не заболевание, а только одно из возможных проявлений первичной патологии. Всегда стоит очень настороженно относиться даже к минимальным изменениям мышечной силы и возможности выполнять активные движения, так как такие симптомы в большинстве случаев появляются при тяжелых заболеваниях, которые угрожают не только здоровью, но и жизни.
Добавить комментарий
Моя спина.ру © 2012—2019. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной.
Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением.
Пользовательское соглашениеРекламодателям
Паралич – симптомы, лечение, причины болезни, первые признаки
Паралич – полная потеря мышцей или группой мышц мышечной силы.
Данное состояние не является самостоятельным заболеванием, а считается лишь следствием какого-либо заболевания, то есть его признаком. Встречается у лиц мужского и женского пола различного возраста.
Выделяют следующую классификацию паралича, основанную на распространенности процесса:
- моноплегия – происходит паралич одной конечности с одной стороны тела;
- параплегия – паралич двух конечностей одного типа, например, обеих рук;
- гемиплегия – паралич развивается в конечностях с одной стороны;
- тетраплегия – одновременно поражаются четыре конечности.
В зависимости от происхождения паралича выделяют следующие его формы:
- центральный (спастический) паралич – характеризуется повышенным тонусом в парализованных мышцах;
- периферический (вялый) – характеризуется снижением тонуса в пораженных мышцах, а также развитием их гипотрофий и атрофий.
Причины развития паралича разнообразны. К Вашему вниманию предлагаем следующие:
- ОНМК (острое нарушение мозгового кровообращения);
- опухоли головного и спинного мозга;
- травмы головного и спинного мозга;
- инфекционные заболевания нервной системы, например, клещевой энцефалит;
- демиелинизирующие заболевания – связаны с разрушением белка, обеспечивающего проведение нервного импульса по волокнам – миелина. К таким заболеваниям относятся: рассеянный склероз, рассеянный энцефаломиелит и другие;
- иммунновоспалительные заболевания, в частности синдром Гийена-Барре;
- миопатии – заболевания, основанные на врожденном или приобретенном нарушении обмена веществ в мышечной ткани;
- миастения – заболевание, характеризующееся патологической утомляемостью мышц;
- отравления, в частности алкоголем, промышленными ядами, солями тяжелых металлов, нервно-паралитическими ядами.
Прогноз во многом зависит от фактора, явившегося причиной развития паралича. В большинстве случаев удается добиться полное или частичное восстановление мышечной силы. Однако в некоторых случаях паралич мышц не поддается коррекции.
Также важно помнить о возможных осложнениях, в частности образования контрактуры и анкилозов суставов.
Именно поэтому следует тщательно соблюдать все рекомендации лечащего врача, так как успешный исход лечения паралича во многом зависит от самого пациента и его близких.
Симптомы
Центральный и периферический параличи, локализация поражения, клинические проявления
- Кортико-мышечный путь, локализация центральных и периферических нейронов в коре, стволе головного мозга, спинном мозге.
- Кортико-мышечный путь –двухнейронный путь, соединяющий кору больших полушарий мозга со скелетной (поперечно-полосатой) мускулатурой.
- Пирамидная система – совокупность всех центральных двигательных нейронов.
- Этот путь состоит из двух нейронов: центральный (верхний) двигательный нейрон; периферический (нижний) двигательный нейрон.
Центральный нейрон нах-ся в области следующих извилин: верхний отдел прецентральной извилины (движение нижней конечности); средний отдел прецентральной извилины (движение верхней конечности); нижний отдел прецентральной извилины (движения головы, лица, языка, глотки, гортани); задний отдел верхней лобной извилины (движения туловища); задний отдел средней лобной извилины (поворот головы и глаз в противоположную сторону); Нейроны расположены, в основном, в 4-м цитоархитектоническом поле (по Бродману), а также в соседних полях. Центральный нейрон берет начало от больших пирамидных клеток Беца, расположенных в пятом кортикальном слое.
Импульсы пирамидных клеток идут по двум путям: корково-ядерный(оканчивается в ядрах черепных нервов); корково-спинномозговой (оканчивается в переднем роге спинного мозга). Аксоны всех этих нервных клеток идут вниз и кнутри, образуя в белом веществе лучистый венец.
Далее они переходят во внутреннюю капсулу (корково-ядерный путь – колено внутренней капсулы;корково-спинномозговой путь – передние две трети заднего бедра внутренней капсулы).
После выхода из внутренней капсулы, оба пучка переходят в ножки мозга (корково-ядерный путь расположен медиально, корково-спинномозговой – латерально). В мосту мозга тракт проходит в основании и делится на отдельные пучки.
В пределах ствола мозга одна часть корково-ядерных волокон переходит на противоположную сторону, обеспечивается двусторонняя иннервация для глазодвигательных, жевательных мышц, для верхних мимических мышц, для мышц глотки и гортани.
Другая часть корково-ядерных волокон переходит полностью на противоположную сторону, мышцы нижней половины лица и мышцы языка получают иннервацию только от коры противоположного полушария.
Центральные нейроны корково-ядерного пути образуют синапсы с периферическими нейронами в ядрах черепных нервов: (тройничный, лицевой, языкоглоточный, блуждающий, подъязычный). Аксоны периферических нейронов корково-ядерного пути, составляют двигательные волокна черепных нервов.
Волокна корково-спинномозгового пути сближаются и на поверхности продолговатого мозга образуют два валика – пирамиды. 80-85% волокон корково-спинномозгового пути, на границе продолговатого и спинного мозга, переходят на противоположную сторону и образуют – латеральный пирамидный пучок, остальная часть волокон спускаются неперекрещенными в передних канатиках СМ – передний пирамидный путь.Неперекрещенные волокна перекрещиваются на сегментарном уровне через переднюю комиссуру СМ. В шейной и грудной частях СМ некоторые волокна соединяются с клетками переднего рога своей стороны, так что мышцы шеи и туловища получают кортикальную иннервацию с обоих сторон.
Клетки периферических нейронов корково-спинномозгового пути расположены в передних рогах СМ и их аксоны входят в состав передних двигательных корешков и составляют двигательные волокна периферических спинномозговых нервов.
Центральный и периферический параличи, локализация поражения, клинические проявления.
Параличи и парезы – утрата или ограничение двигательной ф-ии, хар-ся отсутствием (параличи) или снижением (парезы) мышечной силы, в результате чего выполнение движений невозможно или затруднено. В зависимости от места и объема поражения расстройства движения могут наблюдаться: моноплегия; параплегия; гемиплегия; диплегия; триплегия; тетраплегия.
Спастический паралич – повышенный мышечный тонус. Клонусы –крайняя степень повышения глубоких рефлексов и расширения их рефлекторной зоны.
- Патологические рефлексы: На нижней конечности патологические рефлексы подразделяют на разгибательные и сгибательные.
- Разгибательные: рефлекс Бабинского – в ответ на штриховое раздражение стопы – разгибание I пальца, веерообразное расхождение всех остальных; реф-с Оппенгейма – разгибание I пальца стопы в ответ на проведение с нажимом подушечкой I пальца кисти по передней пов-ти голени; реф-с Гордона –разгибание I пальца или всей нижней конечности при сдавлении кистью икроножной мышцы; реф-с Шевера– разгибание большого пальца в ответ на сдавление пяточного сухожилия;реф-с Чеддона –разгибание I п стопы при штриховом раздражении кожи лодыжки в направлении от пятки к тылу стопы; реф-с Гроссмана –разгибание Iп стопы при сдавлении дистальной фаланги V п стопы.
- Сгибательные: реф-с Россолимо – при отрывистых ударах по дистальным фалангам пальцев, происходит быстрое подошвенное сгибание всех пальцев стопы; реф-с Бехтерева-Менделя – при постукивании по тылу стопы в обл 3-4 плюсневых костей – быстрое сгибание 2-5 пальцев; реф-с Жуковского-Корнилова –подошвенное сгибание II-IV п стопы при ударе по подошвенной стороне стопы ближе к пальцам; верхний реф-с Россолимо –сгибание дистальной фаланги Iп кисти при коротком ударе по кончикам 2-5 пальцев; реф-с Россолимо-Вендеровича –удар наносится по дистальным фалангам слегка согнутых 4-5п; реф-с Бехтерева –кивательное движение 2-5п при ударе по тылу кисти в обл 2-4 пястных костей; реф-с Жуковского –сгибание 2-5п в ответ на удар по ладонной пов-ти кисти в обл 3-4 пястных костей; реф-с Гоффманна –сгиб-е движение пальцев в ответ на щипковое раздражение ногтевой пластинки 3 п свисающей руки; реф-с Клиппеля-Вейля –сгиб-е 1 кисти при пассивном разгибании 2-5п; симптом Якобсона-Ласка –ладонное сгиб-е пальцев кисти при ударе по лат части запястно-лучевого сочленения.
- Патологические рефлексы осуществляемые ротовой мускулатурой: назолабиальный рефлекс – при постукивании по спинке носа пр-т сокращение круговой мышцы рта (вытягивание губ вперед); хоботковый рефлекс – при постукивании по верхней/нижней губе происходит вытягивание губ вперед.
- Защитные рефлексы: реф-с Бехтерева-Мари-Фуа – при усиленном пассивном подошвенном сгибании пальцев или стопы происходит сгибание в тазобедренном, коленном и голеностопном суставах; реф-с Ремака – при штриховом раздражении кожи верхней трети передней области бедра происходят подошвенное сгибание стопы, 1-3 пальцев стопы и разгибание нижней конечности в коленном суставе; укоротительный реф-с Давиденкова –при штриховом раздражении стопы парализованной конечности или попытке произвести подошвенное сгибание стопы происходит сгибание в тазобедренном и коленном суставах и разгибание в голеностопном.
Синкинезия – рефлекторное содружественное движение конечности (или другой части тела), сопутствующее произвольному движению другой конечности (части тела).
Если больной по заданию оказывает здоровой рукой сопротивление разгибанию в локтевом суставе, производимому исследующим, или сильно пожимает ему здоровой кистью руку, то в парализованной руке происходит сопутствующее рефлекторное сгибание.
Периферический паралич возникает при поражении второго нейрона двухнейронного двигательного пути, принимающего участие в иннервации мышцы, т.е. клеток передних рогов СМ, передних корешков и двигательных волокон спинномозговых и черепных периферических нервов.
Хар-ся: утратой рефлексов; атонией или гипотонией мышц; атрофией мышц; реакцией перерождения. Реакция перерождения– характерные для периферического паралича изменения электрическое реакции пораженных нервов и мышц.
При реакции перерождения нерв не проводит ток к мышце т.к. нерв поврежден, сама мышца денервирована и не способна сокращаться при непосредственном ее раздражении током.
При периферических параличах в атрофических мышцах могут наблюдаться фибриллярные подергивания – быстрые сокращения отдельных мышечных волокон или их пучков.
Уровень поражения
Симптоматика
Прецентральная извилина лобной доли: А) очаг деструкции Б) очаг возбуждения
А) контрлатеральный центральный или спастический монопарез. Б) эпилептические судорожные припадки (фокальные, моторные припадки тонические, тонико-клонические, клонические).
Внутренняя капсула
Контрлат спастический паралич, гемианестезия, гемианопсия, гемиплегия, центр парез 7, 12 пар.
Ствол, поражение периферических мотонейронов и кабелей от мотонейронов (фибрилляция/фасцикуляция).
Вялый контрлат паралич мышц, кот-е иннервируются этими ядрами. Перемежающийся (альтернирующий) синдром, чередуются стороны, где набл-ся поражение (3 этажа). Синдром Вебера – при поражении ножки мозга на стороне очага – поражение глазодвиг нерва, а противоположной – спастическая гемиплегия или гемипарез. Синдром Джексона –синдром периферич паралича мышц половины языка на стороне патолог очага в сочетании с гемипарезом или гемиплегией по центральному типу на противоположной части. Синдром Мийара-Гублера –периф паралич мимических мышц на стороне очага и гемиплегия на протиполож.
Верхний шейный сегмент С1 – С4
Центральный тетрапарез (плегия), парез диафрагмы, наруш вегетативных ф-ий тазовых орг по центральному типу, утрата всех видов чув-ти ниже паралича с уровня затылка.
Шейное утолщение С5 – Th2: А) передние рога Б) боковые столбы
А) комбинированная тетраплегия: комбинированная верхняя вялая параплегия, нижняя спастическая параплегия Б) комбинированное: левосторонний верхний вялый монопарез, сниж чув-ти по проводниковому типу, левосторонний нижний спастический монопарез, наруш ф-ий тазовых орг. Синдром Горнера: миоз, птоз, энофтальм. Нарушение симпатической иннервации зрачка – (в боковых рогах – цилиоспинальный центр С8 – Th2).
Верхний грудной отдел
Неподвижная грудная клетка, вялый паралич наружных межреберных мышц, центральный паралич нижних конечностей (спастический парапарез), наруш ф-ии тазовых орг по проводниковому типу.
Нижний грудной отдел Th7 – Th12
Центральный паралич ниж конечностей (параплегия), наруш ф-ий тазовых орг по центральному типу, проводниковое наруш чув-ти.
Поясничное утолщение (в передних рогах)
Нижний вялый парапарез, наруш ф-ий тазовых орг по центральному типу, проводниковое наруш чув-ти.
Эпиконус L4 – S2
Выпадение, вялый паралич мышц задней пов-ти бедра, голени, ягодиц на стороне поражения.
Конус S3 – S5
Утрата чув-ти в обл промежности, истинное недержание, наруш ф-ии тазовых орг по периферическому типу.
Конский хвост
Боли! Вялые ассиметричные парезы ниж конечностей, наруш ф-ии тазовых орг по периферическому типу.
Спинной мозг: А)передние рога Б) передние корешки
А) фибриллярные подергивания Б) фасцикулярные подергивания
Периферический нерв
Вялые параличи, парезы.
Рекомендуемые страницы:
Воспользуйтесь поиском по сайту:

Comments
(0 Comments)