Абдоминальная мигрень у детей, подростков и взрослых
Абдоминальную мигрень иногда понимают как головную боль, но болезнь проявляет себя не только в форме головной боли, но и резкими болями в животе. Иногда её путают с колитами.
Абдоминальная мигрень начинается с приступообразных режущих болей в районе живота и продолжается болезненной пульсацией вокруг пупка от 5-10 минут до нескольких часов, а иногда и дней, прекращаясь так же внезапно, как и началась.
По частоте приступов преобладает утреннее начало в момент пробуждения.

Абдоминальная мигрень диагностируется и у взрослых, но у детей – чаще. Статистические наблюдения подтверждают, что болезнь преобладает у подростков в пубертатном периоде.
Абдоминальная мигрень у детей до 10 лет встречается в 20% случаев, у подростков и у молодых людей в возрасте до 20 лет – в 45%.
В ранний период приступы чаще происходят у мальчиков, но после 20 лет положение меняется, и женщины испытывают мигрень в два раза чаще мужчин. В более взрослом возрасте – в 3 раза чаще. Иногда, миновав переходный возраст, человек избавляется и от проявлений болезни.
С точки зрения медицины, природа заболевания не до конца изучена, и нет однозначного подхода к диагностике; но в основе проявлений болезни лежат процессы в эндокринной и центральной нервной системах.

Заболевание имеет рецидивирующий характер. В промежутках между приступами характерно бессимптомное течение болезни с хорошим самочувствием, она может не проявлять себя длительное время, из-за чего у ребёнка и его родителей не формируется представление об общей картине заболевания до тех пор, пока приступы не повторятся несколько раз с одними и теми же симптомами.
Симптомы

У детей и подростков определение абдоминальной мигрени производится по тому же комплексу признаков, что и у взрослых. Сходство проявлений с заболеваниями желудочно-кишечного тракта затрудняет определение однозначного диагноза. Для дифференцирования исключают другие вероятные причины приступообразных болей в животе, исследуя ЖКТ на предмет патологии.
Если желудочно-кишечной патологии не выявлено, врач идентифицирует симптомы, характерные для абдоминальной мигрени:
- Сильная боль по средней линии живота в районе пупка, способная нарушить привычную жизнедеятельность. Продолжительность её от от 1 часа до 3 суток, обычно около 1-2 часов.
- Вазомоторные симптомы, сопровождающие боль в животе – тошнота и рвота, иногда диарея.
- Спонтанно возникающие сонливость и вялость.
- Анорексия (отказ от приёма пищи по причине сниженного и отсутствующего аппетита).
- Приступообразная головная боль.
- Болезненная реакция на яркий свет и громкие звуки.
- Мельтешение мушек в поле зрения или туман.
- Головокружение.
- Нехватка воздуха.
- Усиление холодного липкого потоотделения.
- Панические атаки.
- Аномальная бледность оттенка кожи.
- Темные круги под глазами.
- Периодичность повторения приступов.
Приступы возникают в течение дня, но наиболее характерное для них время – после пробуждения. Многократно повторяясь в дальнейшей жизни, абдоминальная мигрень теряет остроту проявления брюшных симптомов, они постепенно сглаживаются и часто пропадают совсем, но классическая мигрень остаётся.
Сохранение брюшных симптомов на протяжении всей жизни достаточно редко, так же как и первичное появление заболевания во взрослом возрасте.
При постановке диагноза можно обратить внимание лечащего врача на исчезновение симптомов во время сна, что также присуще абдоминальной мигрени. Лабораторные анализы могут не дать чёткой картины, и случается, что дети с приступообразными острыми болями в области живота, не всегда испытывая головную боль, ошибочно направляются в хирургическое или инфекционное отделение.
Гомеопатия от повышенного давления при гипертонии
Для определения подлинного диагноза и положительной динамики лечения у детей проводится эндокринологическое обследование и обследование органов пищеварения. При наличии симптоматики, указывающей на абдоминальную мигрень, и отсутствии патологии в органах пищеварения и эндокринных нарушений, диагноз становится определён.
Причины
Поскольку приступы абдоминальной мигрени у детей возникают, начиная с 5-летнего возраста и позже, а к завершению подросткового возраста их становится меньше, одной из причин считается гормональная перестройка.
Но т. к. точной единственной причины болезни до сих пор не определено, можно говорить о комплексе факторов, сочетание которых даёт толчок к развитию патологии:
Причины абдоминальной мигрени у детей и подростков
- Генетическая предрасположенность;
-
Психоэмоциональные перегрузки, испытываемые ребёнком во время бодрствования и общения со сверстниками;
- Нарушение обмена веществ;
- Физические нагрузки, превышающие норму;
- Несбалансированное питание;
- Нарушение кровообращения;
- Изменения в гормональном фоне.
Организм ребёнка претерпевает адаптацию к внешним и внутренним факторам, вызванным ростом и развитием всех систем, в связи с чем случаются сбои в его эндокринной и нервной системах, приводящие к приступам заболевания.
При своевременно назначенном правильном лечении и наблюдении ребёнка у педиатра, после проведённого диагностического обследования, в подростковом возрасте количество приступов у ребёнка уменьшается или полностью исчезает.
Абдоминальная мигрень у взрослых наблюдается намного реже.
Причины абдоминальной мигрени у взрослых бывают связаны с наследственностью или с влиянием следующих факторов:
- Ситуации стресса;
- Умственные и физические перегрузки;
- Применение гормоносодержащих препаратов или гормональные сбои в организме;
- Переезд на другое место жительства в непривычные климатические условия, или временная смена проживания в связи с командировкой;
-

Перепады атмосферного давления;
- Нарушения в работе эндокринной системы, неустойчивые уровни серотонина и гистамина;
- Проблемы сосудов головного мозга;
- Рассогласованность работы нервной системы;
- Продукты, содержащие эстрогены;
- Недостаток сна, неправильный режим сна и бодрствования;
- Переутомление;
- Нарушение обменных процессов в организме;
- Употребление алкоголя и других вредных веществ.
Жители городов больше подвержены заболеванию, т.к. постоянно вынуждены жить в условиях конкуренции и напряжения сил для достижения целей, расходуя свои ресурсы. Особенно это можно отнести к лицам, страдающим депрессиями и нервными срывами. Также в группе риска люди с психическими отклонениями и с вредными привычками, злоупотребляющие курением и алкоголем.
Диагностика абдоминальной мигрени

При появлении симптомов абдоминальной мигрени необходим визит к врачу. Если подобное случилось у ребёнка, его принимает педиатр, опрашивая родителей, осматривая ребёнка и стараясь исключить возможные желудочно-кишечные заболевания. Попутно врач оценивает общий уровень развития ребёнка.
Взрослые пациенты обращаются к неврологу. Врач проводит опрос, производит пальпацию брюшной полости, измеряет давление у больного, интересуется наследственными деталями, и назначает обследование:
-
Электроэнцефалограмма (ЭЭГ);
- Компьютерная томография (как вариант, магниторезонансная томография);
- Рентгенографическое обследование;
- УЗИ органов желудочно-кишечного тракта;
- Общий анализ крови;
- Клинический анализ крови;
- Общий анализ мочи.
При необходимости, невролог даёт направление к другим специалистам.
Лечение бляшек сосудов шейного отдела позвоночника
Методы лечения
Лечение абдоминальной мигрени после установленного диагноза вероятно одним из двух методов: медикаментозным или немедикаментозным. В первую очередь прибегают к немедикаментозным средствам: затеняют помещение, чтобы свет не раздражал глаза больного, проветривают помещение и обеспечивают покой ребёнка или взрослого.

Помогает облегчить состояние травяной чай из ромашки, шалфея, шиповника, чабреца. Назначаются витаминные и содержащие магний комплексы.
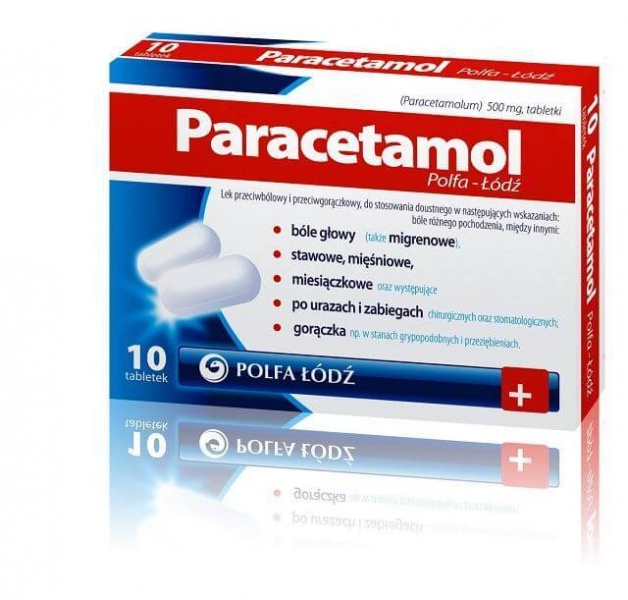
Если диагноз ясен и не подлежит сомнению, нет риска пропустить аппендицит или перитонит, то в рамках медикаментозного лечения для снятия острого приступа детям назначаются болеутоляющие препараты (Ибупрофен и Парацетамол), противомигреневые, а в случае рвоты – противорвотные средства.
Взрослым пациентам назначают триптаны (Сумамигрен, Суматриптан, Норамикс, Зомиг, Амигренин) и эрготамины. Эффективность этих препаратов выявлена в 60% случаев.

Иногда помогает снять приступ употребление кофеиносодержащего напитка или антигистаминных препаратов. Для лечения приступов в условиях стационара применяют внутривенное введение Вальпроата. Иногда при сильной рвоте требуется стационарное лечение и введение жидкости внутривенно для предотвращения обезвоживания.
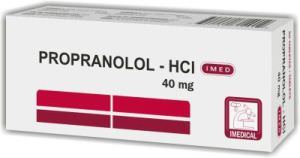
В интервале между приступами эффективны Пизотифен, Пропранолол, Ципрогептадин и другие бета-блокаторы, Метапролол и Метипранолол (эти лекарственные средства оказывают положительное воздействие на сердце, понижают давление, улучшают приток крови к мозгу за счёт расширения кровеносных сосудов).
Профилактика заболевания
Для увеличения периода ремиссии абдоминальной мигрени и предотвращения боли необходимо соблюдать профилактические меры и следовать предписаниям врачей.
Наследственный путь передачи заболевания снижает возможности профилактических мер, но для облегчения протекания приступов и снижения их риска применяются препараты:
Купировать приступ в самом начале его развития можно с помощью обезболивающих препаратов (Аспирин, Ибупрофен). Лучше использовать растворимую форму.
Занятия физкультурой и спортом, плавание, ходьба, йога, аутотренинг, медитация, прогулки на свежем воздухе, контрастный душ добавляют хорошего настроения и препятствуют развитию стресса, который провоцирует мигрень.
Соблюдение установившегося распорядка дня и чёткое следование графику оказывает большую профилактическую помощь в избегании болезни, т.к. все выбивающие из колеи события, даже такие, как долгий сон в выходные или пропущенный приём пищи, могут вызвать внезапный приступ.
Поможет ремиссии исключение из рациона продуктов, провоцирующих болезнь. Есть общеизвестные триггеры, но каждый пациент может обнаружить продукты, вызывающие приступ мигрени лично у него, и исключить их:
- Апельсины, лимоны;
- Шоколад и кофеиносодержащие продукты;
- Переработанное мясо (содержащее нитриты);
- Сыр;
- Красное вино;
- Китайские соленья, маринады.
В профилактических целях применяют также седативные средства растительного происхождения, принимая которые, пациент уверенно и спокойно реагирует на события в своей жизни и перестаёт напряжённо ожидать следующего приступа.
Абдоминальная мигрень — боль в животе неврологического характера

Между приступами болезнь протекает бессимптомно. Интенсивность боль достаточно сильная, способная влиять на повседневную деятельность, сопровождается вазомоторными симптомами (бледность, тёмные круги под глазами, реже – покраснения), тошнотой и рвотой. Приступ абдоминальной мигрени длится 1-72 часов, обычно, около 1-2 часов.
- Первые приступы мигрени происходят, в основном, в детском или подростковом возрасте, у 20% пациентов – уже до 10 лет, а у 45% – до 20 лет.
- Первые приступы случаются, преимущественно, у мальчиков, чем у девочек (средний возраст начала мигрени у представителей мужского пола составляет 7,2 года, в то время, как у женского – 10,9 лет).
- Распространённость заболевания до наступления половой зрелости среди мальчиков выше, чем среди девочек, во время полового созревания соотношение изменяется, и в возрасте 20 лет женщины страдают мигренью в 2 раза чаще, чем мужчины; в более позднем возрасте преобладание женской увеличивается в 3 раза.
Что вызывает нарушение?
Причины и механизмы мигрени абдоминальной формы на сегодняшний день плохо изучены. По мнению некоторых специалистов, они могут иметь связь с эндокринными и неврологическими нарушениями в организме, в том числе, с колебаниями уровней гистамина и серотонина.
Генетические факторы также играют не последнюю роль. Около 60% детей, страдающих от приступов мигрени брюшной полости, имеют положительную семейную историю болезни (до 90% в первой степени родства).
Триггеры мигрени этой формы могут быть такими же, как и классической; к ним относятся шоколад, стресс и беспокойство, кофеин, амины, нерегулярное питание и неправильный режим сна.

Симптомы и клиническая картина
Абдоминальная мигрень характеризуется эпизодически возникающими, обычно тупыми, но коликовидными болями в животе от умеренной до сильной интенсивности, которые, обычно, мешают нормальной повседневной деятельности. Боль, как правило, проявляется в средней линии, вокруг пупка или является трудно локализируемой.
Приступы продолжаются в течение около 2-х часов (1-72 часов). Боль в животе часто сопровождается побледнением или покраснением.
Наряду с этим, часто возникает тошнота, рвота, а в некоторых случаях, диарея. Очень распространённым является одновременное проявление головных болей с фото- и фонофобией или ощущение головокружения.
Клинические симптомы могут возникнуть в любое время в течение дня, но наиболее характерна для их развития первая половина дня, как правило, после пробуждения. Симптомы, обычно, исчезают спонтанно, между приступами пациент способен нормально функционировать.
На протяжении жизни происходит постепенное смягчение клинических проявлений, а зачастую – полное исчезновение брюшных симптомов, однако, классическая мигрень сохраняется или вновь появляется в течении жизни. Переход брюшных симптомов во взрослую жизнь является редкостью так же, как и их начало в этом периоде.э

Симптомы брюшной мигрени:
- длительные боли в желудке;
- локализация боли в центре живота, чаще – вокруг пупка;
- возможность присутствия тошноты и рвоты;
- часто – побледнение кожи;
- сохранение симптомов на протяжении нескольких часов или дней;
- исчезновение симптомов во время сна.
Диагностические критерии
Согласно II изданию Международной классификации головных болей диагностические критерии включают в себя:
- более 5-ти эпизодов болей в животе, имеющих характеристики B-D;
- продолжительность боли составляет 1-72 часов;
- боль проявляется в средней линии, около пупка или трудно локализируемая, в основном, носит тупой характер высокой интенсивности;
- боль сопровождается, по крайней мере, двумя из следующих симптомов: тошнота, рвота, бледность;
- отсутствие нарушения обмена веществ, расстройств желудочно-кишечного тракта или неврологических нарушений.

Брюшная мигрень исключается в том случае, если симптомы умеренные, не влияют на деятельность в повседневной жизни, боль локализируется мимо центральной линии, симптомы связаны с пищевой аллергией или желудочно-кишечными заболеваниями, приступы занимают менее 1 часа, симптомы сохраняются вне приступа.
Рекомендуемые медикаменты
Во время приступа ребёнка желательно держать в покое в затемнённой комнате; как правило, облегчение приносит сон. В острой фазе могут быть использованы общие анальгетики; триптаны и эрготамины чаще используются при лечении взрослых пациентов.
В долгосрочной перспективе может быть рекомендована терапия с применением Ципрогептадина (антигистаминный препарат с антисеротониновым эффектом), который, в частности, подходит для детей. Хороший профилактический эффект показывают антагонисты серотонина (Пизотифен), Пропранолол и другие бета-блокаторы (Метопролол или Метипранолол).
Бета-блокаторы у пациентов с абдоминальной мигренью способствуют открытию кровеносных сосудов, что улучшает приток крови к мозгу. Рекомендуются для детей.
Триптаны
- медикаментозависимая головная боль – трансформированная мигрень;
- мигренозный статус – приступы мигрени продолжительностью более 72 часов.
В целях профилактики

Если доходит к прогрессированию мигрени, рекомендуется соблюдать определённые профилактические меры, которые могут снизить риск дальнейших приступов или, по крайней мере, облегчить симптомы. Народная медицина рекомендует пиретрум или гуарану.
Из пищевых добавок в качестве части лечения и профилактики использовать магний и кальций, коэнзим Q10 (увеличивает кровоснабжение головного мозга и улучшает кровообращение), омега-3 жирные кислоты (необходимы для клеток головного мозга), масло примулы вечерней, витамины группы В, витамин С, рутин, лецитин.
Медикаментозная профилактика
Используются:
- блокаторы кальциевых каналов: Флунаразин, Нифедипин, Верапамил;
- бета-блокаторы: Пропранолол, Метипранолол, Метопролол;
- трициклические антидепрессанты: Амитриптилин.
Никогда не оставляйте без внимания ранние симптомы прихода мигрени. Большинство обезболивающих препаратов доступно в аптеках (Аспирин, Ибупрофен и т.д.).
Живите активно

Физические упражнения стимулируют организм к выработке эндорфинов, гормонов, которые улучшают настроение и, тем самым, подавляют стресс, являющийся одним из наиболее распространённых триггеров мигрени.
Полезны занятия йогой, медитация и другие способы релаксации.
Не сходите с привычной дороги
Может быть, это звучит скучно, но привычная рутина в случае мигрени является полезной. Это происходит потому, что изменения в ежедневном графике – долгий сон по выходным, пропускание завтрака или недостаток физической активности – могут спровоцировать возникновение приступа.
Постарайтесь ложиться спать в обычное время, в течение дня не пропускать приёмы пищи. Даже пониженный уровень сахара в крови может вызвать приступ болей.
Определите, какая пища вызывает мигрень
Известно, что некоторые продукты и добавки могут вызвать мигрень. Например, шоколад содержит вещества, вызывающие головные боли вследствие расширения сосудов.
Наиболее распространённые триггеры включают зрелый сыр, алкоголь, маринованные продукты, бананы, лук, глутамат натрия и аспартам.
Читайте ещё
Что такое абдоминальная мигрень ее причины и методы лечения

Абдоминальная мигрень – это болевые приступы, которые возникают в животе. Причем могут носить, как слабый, так и сильный характер, продолжительностью от нескольких минут, до нескольких часов. Чаще всего специалисты диагностируют заболевание у детей. Во время протекания приступа присутствует и головная боль.
Симптомы заболевания

Более того, вся вышеперечисленная симптоматика довольно часто сопровождается следующими признаками:
- Тошнота и рвота, спровоцированы нарушениями неврологии. Очень часто больные путают этот признак мигрени с отравлением организма. Ведь отравление, также, сопровождается болями в животе, тошнотой и рвотой;
- Сильное газообразование, диарея и пр.;
- Кожа становится бледной, появляются темные пятна на лице и теле;
- Больного начинает бросать в холодный пот;
- Приступы офтальмической мигрени (рези в глазах, появление в поле зрения пятен, а в сложных случаях временная потеря зрения);
- Улучшение состояния больного приходит, как правило, после отдыха и сна.
- У детей наблюдается в возрасте от 2 до десяти лет.
Абдоминальная мигрень по своей симптоматике очень схожа с заболеваниями желудочно-кишечного тракта. Перед тем, как пить препараты от отравления, следует пройти диагностику, которая определит принадлежность симптомов к тому или иному заболеванию.
Сегодня причины заболевания активно изучаются многими специалистами. По мнению экспертов, данный недуг может быть вызван не только неврологическими расстройствами, но и эндокринными изменениями в организме (меняется показатель уровня серотонина и гистамина).
Еще одной причиной, по которой возможно развитие мигрени является наследственность. Примерно у 65% взрослых и детей, имеется положительный семейный анамнез, который наблюдался у одного из родственников.
Ну и, конечно же, куда без стресса и нервных расстройств? Чрезмерное потребление кофе и черного шоколада, способствуют развитию болезни. Эти факторы способны стать причиной головной боли и болей в животе.
ПОМНИТЕ! Не рекомендуется проводить за компьютером или телевизором более двух часов в день. Такая нагрузка обязательно вызовет приступы головной боли, а быть может и абдоминальную мигрень.

Лечения
Лечение данного заболевания можно доверять только опытным и квалифицированным специалистам. Назначение осуществляется после полной диагностики и обследования пациента. Существуют два основных метода лечения заболевания: медикаментозный и немедикаментозный.
Медикаментозный метод
Одним из рекомендованных препаратов считается пантогам. Выполняет сосудосуживающие действие. Также эффективным средством лечения детских приступов могут стать различные антигистаминные препараты. Иногда может понадобиться вальпроевая кислота, которая оказывает противосудорожное действие.
Для обезболивания приступов недуга у детей довольно часто используют нестероидные противовоспалительные средства.
Касательно взрослого населения, во время лечения недуга применяют суматриптан, различные антидепрессанты, и препараты, относящиеся к категории эроготаминового происхождения.
Немедикаментозный метод
Теперь рассмотрим немедикаментозные способы, которые помогут избавиться от боли при абдоминальной мигрени.
Правильный режим дня, необходимо его организовать таким образом, чтобы ночной сон занимал, как минимум восемь часов.
Во время сна нервная система и головной мозг приходят в состояние относительного покоя, что способствует улучшению состояния организма. Поэтому существует большая вероятность того, что после сна боль отступит.

Как только приступ заболевания активизировался необходимо лечь на горизонтальную поверхность и закрыть глаза. Помещение, в котором находиться больной, должно быть предварительно проветренным, но в то же время теплым. Возможно выполнение легкого массажа головы, который улучшит кровообращение головного мозга. Прохладная повязка, также, способна обезболить приступ.
Профилактика заболевания
Как уже говорилось выше необходимо правильно организовать свой режим дня, выделяя несколько дневных часов на отдых. Здоровое питание, также, играет немаловажную роль.
Исключив жирное, жаренное и сладкое из своего рациона, можно не только предотвратить появление абдоминальной мигрени, но и улучшить общее состояние здоровья и отдельных органов организма. Обязательным условием в профилактике заболевания выступает физическое развитие.
Спортивные нагрузки необходимо выполнять ежедневно, особенно положительно на организм влияет плаванье. Чрезмерный просмотр телевизора и компьютерная игровая деятельность, не должны превышать двух часов в день.
Подводя итоги, хочется выделить, что абдоминальная мигрень чаще всего развивается у детей в малолетнем возрасте (от двух до десяти лет). Хотя вполне возможно развитие заболевания и у подростков.
По своей симптоматике данное заболевание схоже с болезнями ЖКТ, в особенности отравлением.
Помимо головной боли, пациент ощущает дискомфортные ощущения в брюшной полости, которые могут сопровождаться тошнотой, рвотой и расстройством желудка.
Заболевание чаще всего вызвано нарушениями работы неврологической и эндокринной систем. Для недуга характерны приступы, длящиеся от нескольких минут до пары часов.
Только опытный специалист сможет диагностировать недуг и назначить комплексное лечение.
Профилактическими мерами, предотвращающими развитие заболевания, являются правильное питание, слаженно организованный режим дня и регулярные физические нагрузки.
Будьте здоровы и берегите себя!
Абдоминальная мигрень у детей, подростков и взрослых: симптомы и лечение
Сочетание головной боли с резями в животе известно под названием абдоминальная мигрень. Заболевание встречается преимущественно в детском и юношеском возрасте, а после 20 лет постепенно затухает. У взрослых приступообразные боли в животе могут трансформироваться в классическую форму мигрени. По статистике, от него страдает 2-4% детей.
Что такое абдоминальная мигрень
Это приступы болей в животе, которые внезапно начинаются и выражены довольно интенсивно. Обычно им сопутствует головная боль, хотя это необязательно. В межприступный период какие-либо симптомы отсутствуют, ребенок хорошо себя чувствует и не предъявляет жалоб. Избавиться от болевых ощущений с помощью анальгетиков бывает сложно, для этих целей применяются специальные препараты.
Абдоминальная мигрень у детей возникает впервые в возрасте от 3 до 9 лет, причем мальчики страдают чаще девочек. Приступы случаются обычно в утренние часы сразу после пробуждения и могут продолжаться от 1-2 часов до 3-х суток.
Иногда недомогание заканчивается через несколько минут, в других случаях болезнь дает о себе знать серией нескольких приступов. Связь между болью в животе и патологией желудочно-кишечного тракта отсутствует. В промежуток между спазмами человек чувствует себя абсолютно здоровым.
Симптомы
Симптомы проявляются в виде пульсирующей, приступообразной боли в животе разлитого характера. Чаще всего ребенок не может точно указать источник дискомфорта. Помимо этого, для мигрени характерны следующие признаки:
- тошнота и рвота, не связанные с приемом пищи, отравлением или болезнями органов брюшной полости;
- сильная головная боль, которая дублирует абдоминальную симптоматику или предвещает начало приступа;
- головокружение;
- боль в животе локализуется в области пупка или по срединной линии, но может носить размытый характер;
- расстройство стула, метеоризм;
- бледность, повышенное потоотделение;
- появление красных пятен на коже.
Иногда манифестация приступа начинается с предвестников, так называемой ауры. Ребенок жалуется на появление мушек или темного пятна перед глазами, нарушение зрения, возникает непереносимость света, любых запахов и сильного шума. Опорожнение кишечника не вызывает облегчения.
Если ребенку обеспечить покой, уложить его в темной комнате, изолировать от громких звуков, его состояние постепенно улучшается. По окончании острого периода ребенок обычно засыпает, здоровье его полностью восстанавливается и какие-либо симптомы со стороны пищеварительного тракта отсутствуют.
Во время острой боли меняется поведение: ребенок становится капризным, плаксивым, раздражительным. Когда пик болезни миновал, его настроение резко улучшается.
Причины возникновения у подростков и детей
По мнению врачей, заболевание носит наследственный характер. На это указывают данные: абдоминальная мигрень возникает у 60% детей, чьи родственники страдали от такой же патологии, и у 90% детей, если мигренью болеют родители.
Абдоминальную мигрень связывают с неврологическими и эндокринными расстройствами, поскольку у этих пациентов имеются нарушения метаболизма гистамина и серотонина.
Эти вещества являются нейромедиаторами, посредством которых осуществляется передача нервных импульсов. Изменение уровня гистамина и серотонина приводит к возникновению мигрени, в том числе и брюшной формы.
Абдоминальная мигрень у подростков развивается вследствие нарушения адаптации организма в переходный период. Быстрый рост ребенка и дисбаланс эндокринной системы становятся пусковым механизмом развития болезни, но после стабилизации гормонального фона симптомы болезни могут пройти самостоятельно.

При ряде неблагоприятных факторов заболевание переходит во взрослую форму с классическими приступами головной боли.
Доказана связь между продуктами питания и спазмами в животе. Так, шоколад, выдержанный сыр, цитрусовые, блюда китайской кухни, специи являются провокаторами болезни. Вредные пищевые добавки (аспартам, глутамат натрия), загрязнение пищи нитритами и нитратами также являются триггерами болевых ощущений.
Острые приступы могут быть вызваны болезнями кровообращения, обмена веществ, любыми перегрузками организма.
Причины возникновения у взрослых
Абдоминальная мигрень у взрослых бывает спровоцирована следующими факторами:
- стрессовыми ситуациями;
- физическим и эмоциональным перенапряжением;
- приемом алкоголя, особенно опасно в этом отношении красное вино из-за высокого содержания триптофана;
- курением;
- климатическими изменениями, перепадами температуры;
- приемом противозачаточных и других гормональных препаратов;
- нарушениями со стороны нервной и эндокринной системы;
- патологией сосудов головного мозга.
В зоне риска находятся жители мегаполисов из-за приема в пищу нездоровых продуктов, недостатка чистого воздуха, частых эмоциональных встрясок. Нарушение психологического комфорта, затяжная депрессия могут запустить приступ спазмов в животе.
Диагностика
Диагноз ставится после исключения всех других патологий. Для этого потребуется пройти медицинский осмотр, посетить специалистов: гастроэнтеролога, невролога, эндокринолога, кардиолога, женщинам – еще и гинеколога.
Боли в животе приступообразного характера бывают при болезнях сердечно-сосудистой, пищеварительной и мочеполовой систем, и только после полного обследования организма можно говорить о брюшной мигрени.
Врач начинает прием пациента со сбора сведений о длительности приступа, связи спазмов в животе с другими факторами, наличии похожих симптомов у ближайших родственников, приеме лекарственных препаратов.
Критерии диагностики:
- не менее 5 эпизодов в анамнезе;
- длительность приступа колеблется от 1 до 72 часов;
- помимо боли в животе, присутствуют два симптома из трех: тошнота, побледнение кожи, рвота;
- разлитой характер боли высокой интенсивности или боль локализуется в районе пупка;
- отсутствие заболеваний сердца, желудка и неврологической симптоматики.

Чтобы подтвердить или опровергнуть диагноз, пациенту рекомендуется пройти дополнительное обследование:
- анализы крови и мочи;
- УЗИ с допплером сосудов брюшной полости и головного мозга;
- КТ головы;
- Электроэнцефалограмму (изменения на ЭЭГ при абдоминальной мигрени и эпилепсии бывают схожие).
Абдоминальная мигрень исключается в тех случаях, когда спазмы в животе сопровождаются повышением температуры, локализуются в других участках брюшной полости, приступ продолжается менее 1 часа. Причиной спазмов может являться аллергия или болезни желудка и кишечника, глистная инвазия.
Лечение
Лечение немедикаментозными методами подразумевает ряд мероприятий. Необходимо оградить ребенка от каких-либо нервных и физических перегрузок. Родителям следует пересмотреть его распорядок дня, организовать продолжительность сна, соответствующую возрасту ребенка.
Учебу в школе желательно чередовать с прогулками и занятиями спортом. Однако тренировки в профессиональной спортивной секции сильно воздействуют на организм, поэтому от них лучше отказаться.
Питаться пациент должен несколько раз в день, нельзя делать большие промежутки между едой и тем более голодать. Завтрак является обязательным. Из рациона нужно исключить продукты, способные провоцировать брюшную мигрень: какао, шоколад, цитрусовые, фастфуд, газированные напитки, сладости и сдобную выпечку.

При болевых спазмах ребенка укладывают в затемненном помещении, обеспечивают ему полную звуковую изоляцию и приток свежего воздуха. Многим помогают теплые или прохладные компрессы на лоб, массаж шейно-воротниковой зоны, головы и ушных раковин.
В остром периоде пациенту дают препараты на основе ацетилсалициловой кислоты, поможет также Ибупрофен, Парацетамол.
Растворимые таблетки или капли начинают действовать через 15 минут, а боль исчезает в течение часа.
Избежать повторного приступа мигрени помогут седативные средства (например, настой валерианы) и антидепрессанты. При тошноте и рвоте назначается лекарство, улучшающее моторику – Мотилиум.
Специфические противомигренозные препараты
Если все указанные процедуры не помогают, необходимо использовать триптаны. Большинство средств этой группы не подходят для лечения детей, однако существенно облегчают состояние у взрослых.
Они купируют приступ боли и сопутствующие ей симптомы – тошноту, светобоязнь. Выпускаются в виде таблеток, ректальных свечей и назального спрея. Спрей и суппозитории помогают в тех случаях, когда не справляются таблетированные формы – при многократной рвоте и сильном болевом синдроме.
В настоящее время предпочтение отдается триптанам второго поколения, поскольку они действуют быстрее и эффективнее, имеют меньший список побочных эффектов. К ним относятся:
- Релпакс;
- Алмотриптан;
- Золмитриптан.

Оценить эффективность того или иного препарата может сам пациент, исходя из своих ощущений. Триптаны назначаются только врачом и продаются по рецепту из-за большого количества противопоказаний.
Алгоритм лечения мигрени, в том числе и ее абдоминальной формы, следующий:
В сутки нельзя употреблять более 2-х таблеток противомигренозных средств. Если симптомы нарастают, состояние пациента продолжает ухудшаться или остается на прежнем уровне несмотря на терапевтические мероприятия, необходимо вызывать врача.
Профилактика
С профилактической целью используются медикаментозные средства: препараты кальция и магния, блокаторы кальциевых каналов, седативные средства, в том числе и растительного происхождения. Будут полезны витаминно-минеральные комплексы, контрастный душ для укрепления сосудов, необременительные занятия физкультурой.
Абдоминальная мигрень

Абдоминальная мигрень — это пароксизмальное идиопатическое расстройство, характеризующееся эпизодами боли в центральной части живота длительностью 1-72 часа. Болевой приступ сопровождается диспепсическими, вазомоторными явлениями. Абдоминальная мигрень диагностируется на основании клинической симптоматики после исключения возможной причинной патологии со стороны органов ЖКТ, почек, головного мозга. Лечение подразумевает мероприятия, направленные на купирование абдоминалгии (НПВС, комбинированные анальгетики, триптаны, противорвотные), и терапию в межпароксизмальный период (профилактическое медикаментозное лечение, соблюдение режима, исключение триггеров).

Термин «абдоминальная мигрень» (АМ) используется в неврологии с 1921 года. Поскольку данная патология встречается преимущественно у детей и подростков, ранее её относили к периодическим синдромам детского возраста.
Позже выяснилось, что подобные состояния могут обнаруживаться у взрослых пациентов. Согласно Международной классификации головной боли 2013 года, абдоминальная мигрень относится к «Эпизодическим синдромам, которые могут сочетаться с мигренью».
По различным данным, мигрень абдоминального характера наблюдается у 2-4% детей. В большинстве случаев дебют заболевания приходится на возраст 2-10 лет, пик клинических проявлений — на 10-12 лет.
Соотношение заболевших девочек и мальчиков до 20 лет составляет 3:2, в старшем возрасте женщины болеют в 2 раза чаще мужчин. У 70% детей с АМ в дальнейшем возникают приступы классической мигренозной цефалгии.

Абдоминальная мигрень
Точные причины не установлены, предполагается мультифакторная этиология. Многочисленные наблюдения больных с АМ показали важную роль психологических аспектов: особенностей характера ребёнка и родителей, сложившихся в семье взаимоотношений. К заболеванию склонны беспокойные, легковозбудимые дети, имеющие повышенную чувствительность к боли, дискомфорту.
Ситуацию усугубляет неустойчивая психика родителей (особенно матери) – в семьях детей с АМ высок риск материнских неврозов. 65% заболевших имеют страдающих мигренью родителей, что свидетельствует о наличии наследственной склонности.
Обобщая полученные данные, многие исследователи считают, что абдоминальная мигрень возникает при воздействии психологических факторов на фоне генетически детерминированной предрасположенности.
Провоцирующими мигренозный пароксизм триггерами чаще всего выступают различные психоэмоциональные нагрузки: сильные отрицательные или положительные эмоции, психологическое напряжение во время выступления, сдачи экзамена и т. п. Возможна метеочувствительность.
Депривация сна, физическое переутомление, чувство голода также провоцируют приступ.
У ряда больных абдоминальная мигрень связана с употреблением определённых продуктов (жирных сортов рыбы, шоколада, орехов), исключение которых приводит к уменьшению частоты эпизодов абдоминальной боли.
Механизм возникновения АМ не установлен, морфологический субстрат заболевания отсутствует. Нарушения носят функциональный характер, связаны с существованием прямых взаимодействий между ЦНС и желудочно-кишечным трактом, обусловленных их развитием из одних эмбриональных тканей.
Одна из основных патогенетических гипотез предполагает следующий механизм развития абдоминального пароксизма: стресс увеличивает активацию ЦНС, происходит повышенное выделение нейропептидов и нейромедиаторов, следствием чего является нервная, вегетативная, сосудистая дисрегуляция ЖКТ.
По мнению исследователей, нарушение адекватной регуляции приводит к гиперчувствительности кишечных рецепторов, из-за которой обычное растяжение кишечника провоцирует гиперимпульсацию в спинной мозг и далее по восходящим путям в церебральные структуры.
Последующее возникновение пароксизмов обусловлено сохранением следовой памяти с закреплением патологического механизма появления боли на уровне головного мозга.
Мигрень характеризуется транзиторными пароксизмами боли в животе, перемежающимися бессимптомными промежутками продолжительностью несколько недель или месяцев. Абдоминальная боль умеренной либо выраженной интенсивности локализуется в околопупочной области, в 16% случаев имеет диффузный характер. Болевые ощущения в животе характеризуются большинством пациентов как тупые.
Болевой синдром протекает с анорексией, тошнотой, рвотой, диареей. Боль неблагоприятно отражается на способности ребёнка вести обычную жизнедеятельность. Поведение пациента зависит от возраста: младшие дети капризничают, просятся на руки, старшие предпочитают лежать, не могут посещать школу.
Типичны вазомоторные реакции: бледность кожных покровов (в 5% случаев — гиперемия), похолодание конечностей.
В 75% случаев абдоминальная мигрень отмечается утром. Иногда её появлению предшествуют продромальные явления в виде анорексии, изменений поведения или настроения. Длительность приступа варьирует от 1 часа до 3 суток, в среднем составляет 17 часов. Характерно исчезновение боли в период сна.
Частота пароксизмов в течение года колеблется от 2 до 200. У большинства пациентов абдоминальная мигрень наблюдается ежемесячно, среднегодовое число приступов — 14.
Со временем увеличивается количество цефалгических мигренозных пароксизмов, возникающих в период между приступами абдоминальной формы или одновременно с ней.
Абдоминальная мигрень с большой частотой приступов затрудняет посещение детских коллективов ребёнком дошкольного возраста, обуславливает пропуск уроков у школьников. Болевой синдром отрицательно воздействует на детскую психику, опасен формированием астении, неврастении, депрессивных, ипохондрических качеств характера.
Серьёзные осложнения бывают обусловлены ошибочной первичной диагностикой АМ как кишечной инфекции, острого живота. Неадекватная антибиотикотерапия провоцирует развитие кишечного дисбактериоза.
Операция по поводу гипердиагностированной острой абдоминальной патологии влечёт за собой длительный восстановительный период, может иметь ряд хирургических осложнений.
Диагностические трудности связаны с неспецифичностью симптоматики, её схожестью с проявлениями ряда желудочно-кишечных заболеваний, плохой осведомлённостью педиатров о существовании абдоминального варианта мигрени.
При первичном обращении в ходе диагностики необходимо подтвердить исключительно функциональный характер болевого синдрома, что требует тщательного обследования на наличие анатомических, неопластических, воспалительных нарушений органов ЖКТ.
Перечень рекомендуемых исследований включает:
- Общий осмотр. Проводится педиатром, гастроэнтерологом. Характерно отсутствие признаков поражения ЖКТ. Язык чистый, пальпация эпигастрия безболезненна, симптомы раздражения брюшины отсутствуют, кишечник не спазмирован. В период пароксизма пальпация живота затруднена из-за гиперестезии.
- Лабораторная диагностика. Общий анализ крови, мочи, копрограмма соответствуют норме, не отображают воспалительных изменений. Биохимический анализ крови без патологических сдвигов. Нормальный уровень панкреатических ферментов (амилазы, липазы) позволяет исключить патологию поджелудочной железы. Бактериологический посев кала не даёт роста патогенной микрофлоры.
- УЗИ органов брюшной полости и почек. Сонография необходима для оценки анатомического строения органов, выявления органической патологии. Имеет большое значение при проведении дифдиагностики. При необходимости УЗИ почек может быть дополнено экскреторной урографией.
- Рентгенография кишечника. Осуществляется с контрастированием. Не подтверждает аномалий развития, изменений конфигурации и рельефа слизистой. Помогает исключить новообразования, инвагинацию, кишечную непроходимость, болезнь Крона.
- Допплерография брюшной аорты. Типичным для большинства пациентов является увеличение скорости линейного кровотока в брюшном отделе аорты. Изменения особенно выражены при проведении обследования во время пароксизма.
- МРТ головного мозга. Томография показана при наличии цефалгии. Исследование необходимо для исключения интракраниальной патологии: опухоли головного мозга, гидроцефалии, церебральной кисты, внутричерепной гематомы.
Диагноз выставляется при соответствии симптоматики Римским критериям диагностики и отсутствии иной причинной патологии.
Основополагающим является наличие в анамнезе не менее пяти однотипных эпизодов тупой околопупочной или диффузной абдоминалгии продолжительностью 1-72 часа, сопровождающейся минимум двумя перечисленными симптомами: тошнота, рвота, бледность, анорексия.
Дифференциальная диагностика проводится с кишечными инфекциями (дизентерией, пищевой токсикоинфекцией, сальмонеллёзом), энтеропатиями, острым животом, синдромом раздражённого кишечника, функциональной диспепсией, панкреатитом, заболеваниями почек.
Принципы терапии соответствуют методике лечения простой мигрени. Терапевтические мероприятия должны проводиться комплексно, включать купирование пароксизмов абдоминалгии и межприступное лечение. Больных курирует невролог, невролог-альголог. Основными лечебными этапами являются:
- Терапия пароксизма. Обычные анальгетики малоэффективны. Используются нестероидные противовоспалительные (ибупрофен), комбинированные кодеинсодержащие фармпрепараты, парацетамол. Результативны средства из группы триптанов (суматриптана, элетриптана) однако их применение в педиатрической практике ограничено. Многократная рвота выступает показанием к назначению противорвотных препаратов. Отдельные авторы указывают на возможность купирования приступа у детей внутривенным введением вальпроевой кислоты.
- Профилактическое лечение. Необходимо выявление триггерных факторов, пояснительная беседа с ребёнком и его родителями о механизмах возникновения приступов, устранение провоцирующих воздействий. Общими рекомендациями являются соблюдение режима сна и отдыха, ограничение психологических и физических нагрузок, нормализация питания, исключение провоцирующих продуктов. АМ с высокой частотой приступов требует проведения профилактической фармакотерапии. Возможно использование следующих препаратов: ципрогептадина, пизотифена, пропранолола, седативных средств.
Точные прогностические данные отсутствуют. Характерно преимущественно доброкачественное течение. Отдельные исследования свидетельствуют об исчезновении абдоминалгий после взросления.
У 70% больных детского возраста независимо от наличия мигренозных эпизодов головной боли абдоминальная мигрень со временем трансформируется в классическую цефалгическую форму.
Предупреждению АМ способствует доброжелательная доверительная психологическая атмосфера в семье, соблюдение режима дня и питания, адекватная психоэмоциональная нагрузка ребёнка, соответствующая особенностям его нервной системы.

Comments
(0 Comments)