Клинический анализ мокроты: цели проведения и значение исследования
Мокрота представляет собой патологический секрет, отделяемый из легких и воздухоносных путей — бронхов и трахеи. Общий анализ этой биологической субстанции проводится, чтобы оценить ее характер, свойства и микроскопические особенности, что позволяет выявить или подтвердить тот или иной патологический процесс, затронувший дыхательную систему.

Цели исследования и показания к назначению
Анализ назначается в целях диагностики заболеваний легких и дыхательных путей и оценки их выраженности.
То есть, исследование помогает:
- выявить патологический процесс;
- оценить его характер и степень проявления;
- наблюдать в динамике за состоянием воздухоносных путей у пациентов с хроническими формами заболеваний дыхательной системы;
- определить эффективность проводимого лечения.

Клинический анализ мокроты назначается в таких ситуациях:
- Болезни легких и бронхов: бронхиты, пневмонии, астма, хроническая обструктивная болезнь легких, туберкулез, онкопатологии, грибковые и глистные инвазии легких, интерстициальные болезни легочной ткани.
- Кашель с отделением мокроты.
- Уточненный или неясный процесс в грудной клетке по результатам рентгена и аускультативного исследования.
Правила подготовки и сбора мокроты

За 8-12 часов до сбора необходимо употребить большой объем жидкости. В утреннее время до приема воды, пищи, лекарств пациент должен аккуратно почистить зубы и прополоскать рот кипяченой водой.
Затем он откашливается, отхаркивает мокроту и сплевывает ее на дно специального стерильного контейнера.
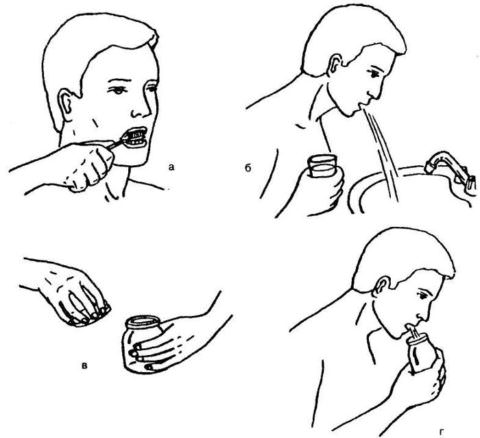
Закрытый контейнер должен быть доставлен в лабораторию в короткие сроки. В лабораторных условиях изучают параметры мокроты, включая ее микроскопическую характеристику.
Интерпретация результатов
Во время анализа оценивают количество, цвет, запах, характер, консистенцию мокроты, наличие различных включений. Количество биологической субстанции может составлять от нескольких миллилитров до двух литров в день, что определяется видом и выраженностью патологического процесса.
Малый объем мокроты характерен для:
- острых бронхитов;
- пневмоний;
- застойных явлений в легких;
- начала приступа бронхиальной астмы.
Большой объем мокроты встречается при отеке легких и нагноительных заболеваниях (абсцесс, бронхоэктазы, гангрена легкого, туберкулез с распадом тканей).
Обратите внимание! Изменение количества мокроты в некоторых случаях позволяет оценить динамику воспаления.
Что касается цвета рассматриваемой биологической жидкости, то чаще всего она бесцветная.
Однако, оттенок может говорить о конкретном явлении:
- зеленый — присоединение гнойного воспаления;
- красный — примеси свежей крови;
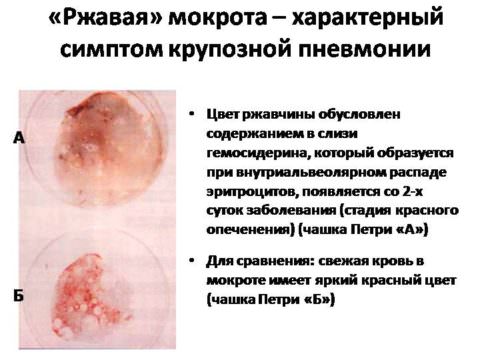
- ржавый — следы распада эритроцито;
- ярко-желтый — скопление большого числа эозинофилов (возможно при бронхиальной астме);
- сероватый или черный — скопление угольной пыли (характерно для пневмокониоза и при злоупотреблении курением).
Важно! Мокрота может быть окрашена из-за применения ряда лекарственных препаратов, к примеру, рифампицина (в этом случае оттенок красно-коричневый).
Откашливаемая жидкость чаще всего не имеет никакого запаха. Однако, при присоединении гнилостного инфекционного процесса не исключается гнилостный запах (абсцесс, гангрена, бронхоэктазы, онкопатологии с некротическими изменениями, гнилостный бронхит). Специфический “фруктовый” запах возможен в случае вскрывшейся эхинококковой кисты.
Характер мокроты может быть следующим:
- Слизистый. Отмечается при катаральных воспалительных процессах — остром бронхите, трахеите.
- Серозный. При отеке легких из-за выхода плазмы в альвеолярные просветы.
- Слизисто-гнойный. При бронхите, пневмонии, бронхоэктазах, туберкулезе.
- Кровянистый. В случае инфаркта легкого, онкопатологий, травм, актиномикоза.
Консистенция мокроты определяется количеством слизи и форменных элементов. Она может быть вязкой, густой или жидкой.
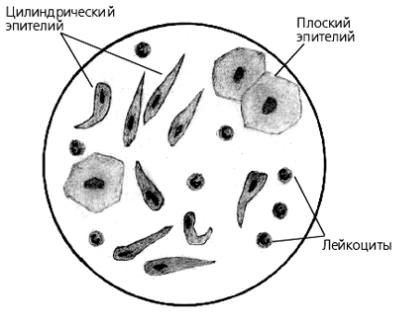
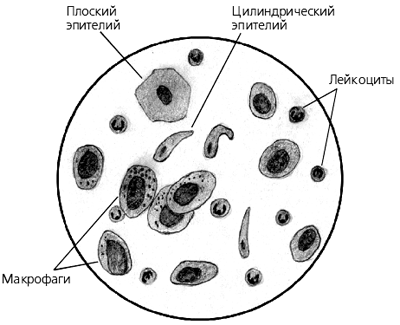
Характеристика элементов, которые могут встречаться в откашливаемой субстанции, представлена в таблице:
| Элементы | Диагностическое значение |
| Если их в поле зрения более 25 — биоматериал загрязнен слюной. | |
| Это клетки слизистой выстилки гортани, трахеи, бронхов. Встречаются в случае бронхитов, трахеитов, бронхиальной астмы, онкозаболеваний. | |
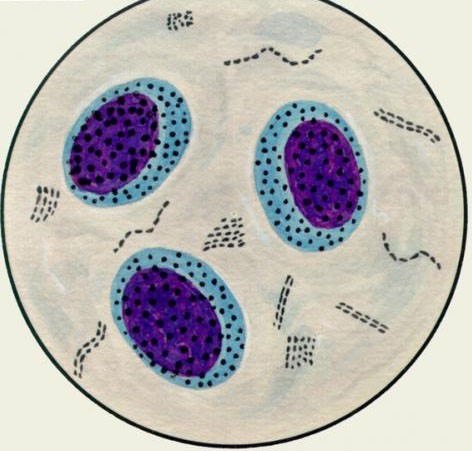
| Хронические процессы или острые патологии в стадии разрешения. | |
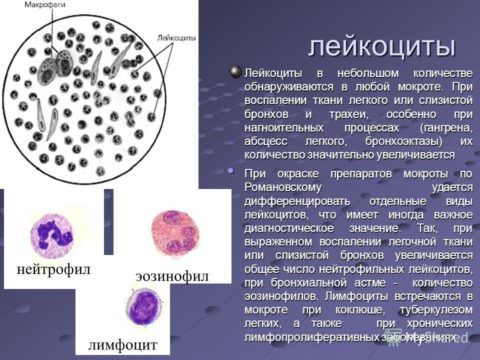
| Выраженное воспаление. Чаще выявляются в гнойном и слизисто-гнойном биоматериале.
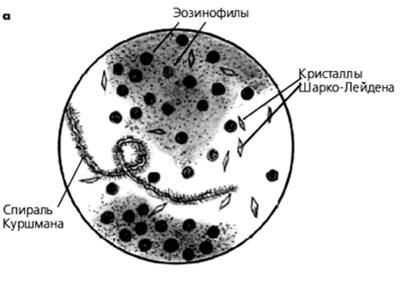
Эозинофилы характерны для бронхиальной астмы, эозинофильной пневмонии, глистных заболеваний легких, инфаркта легкого. |
|
| Единичные — не имеют диагностической ценности.
Если в мокроте присутствует свежая кровь, то определяются эритроциты с неизмененной морфологией. |
|
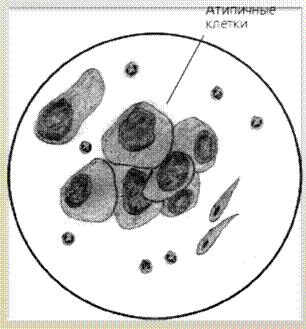
| Онкопатологии. | |
| Распад легочной ткани при таких заболеваниях, как туберкулез, абсцесс, эхинококкоз, онкологические болезни. | |
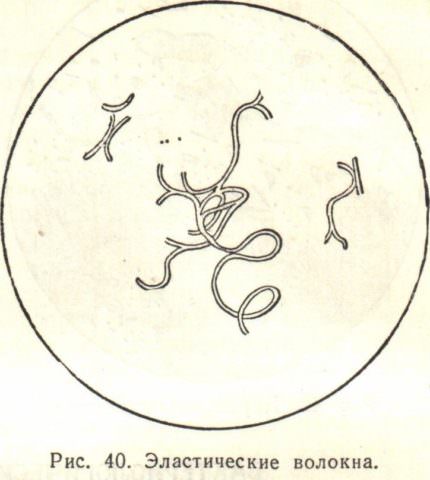
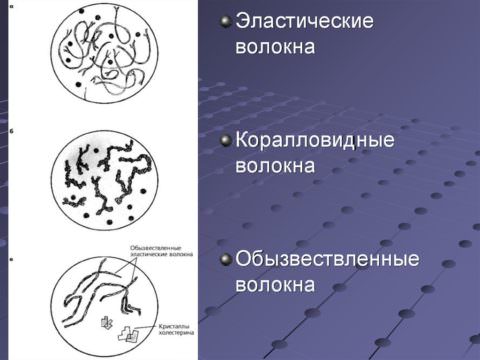
| Волокна, которые пропитаны солями кальция. Характерны для туберкулеза. | |
| Коралловидные волокна | Хронические патологии, к примеру, кавернозный туберкулез. |
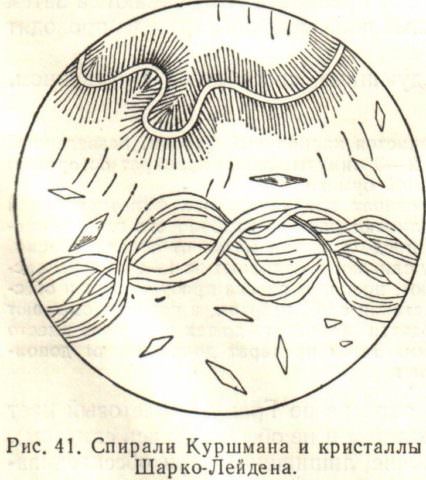
| Спастическое состояние бронхов и присутствие в них слизи при бронхитах, астме, опухолевых процессах. | |
| Являются продуктом распада эозинофилов. Встречаются при бронхиальной астме, парагонимозе. | |
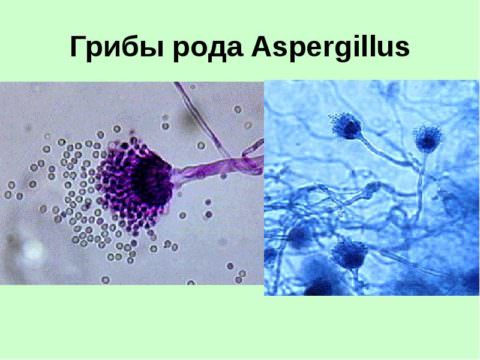
| Грибковые поражения дыхательной системы (аспергиллез и другие). | |
| Иная флора | Выявление кокковой и бациллярной флоры, особенно в значительных количествах, подтверждает бактериальный инфекционный процесс. |
Что еще нужно знать
Недостоверный результат исследования может быть получен в случае некорректного сбора биоматериала — если пациент собрал слюну, а не мокроту. Также он может быть искажен при попадании в биологическую жидкость посторонних веществ.
Если мокрота трудно отделяется, то до сдачи ее на анализ назначаются отхаркивающие средства, обильное питье, ингаляции с физиологическим раствором.
Обратите внимание! Интерпретировать результаты клинического анализа мокроты должен врач, опираясь также и на данные анамнеза, осмотра, иных лабораторных и инструментальных исследований.

Comments
(0 Comments)