Желудочковая тахикардия
Диагностика патологии
Распознают ЖТ с помощью двух способов – ЭКГ и суточного мониторирования ЭКГ.
Расшифровка ЭКГ
Желудочковая тахикардия на ЭКГ проявляется внезапно начавшимся эпизодом учащенных сердечных сокращений с частотой от 140 до 220 в минуту. Они ритмичны. Желудочковые комплексы неправильной формы, они расширены.
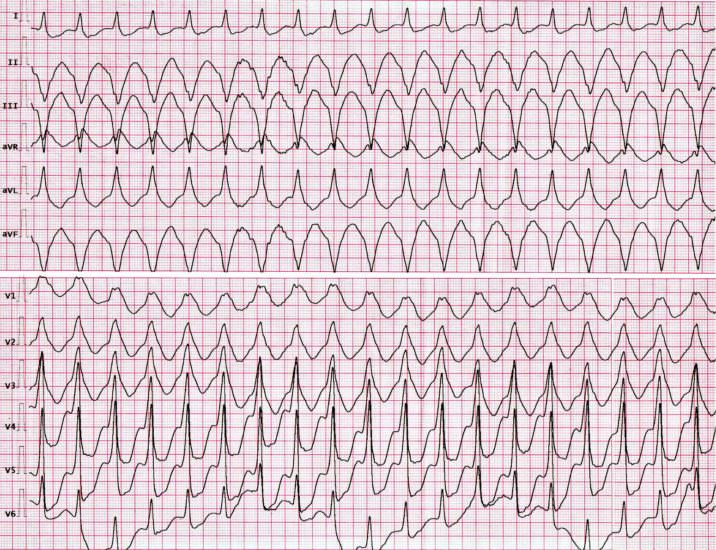
 Желудочковая тахикардия
Желудочковая тахикардия
При внимательном анализе ЭКГ можно заметить нормальные зубцы Р, отражающие спокойное сокращение предсердий. Иногда синусовый импульс проходит в желудочки через атриовентрикулярный узел, и тогда появляется «желудочковый захват» — одиночный нормальный желудочковый комплекс, узкий и недеформированный. Это отличительный признак ЖТ.
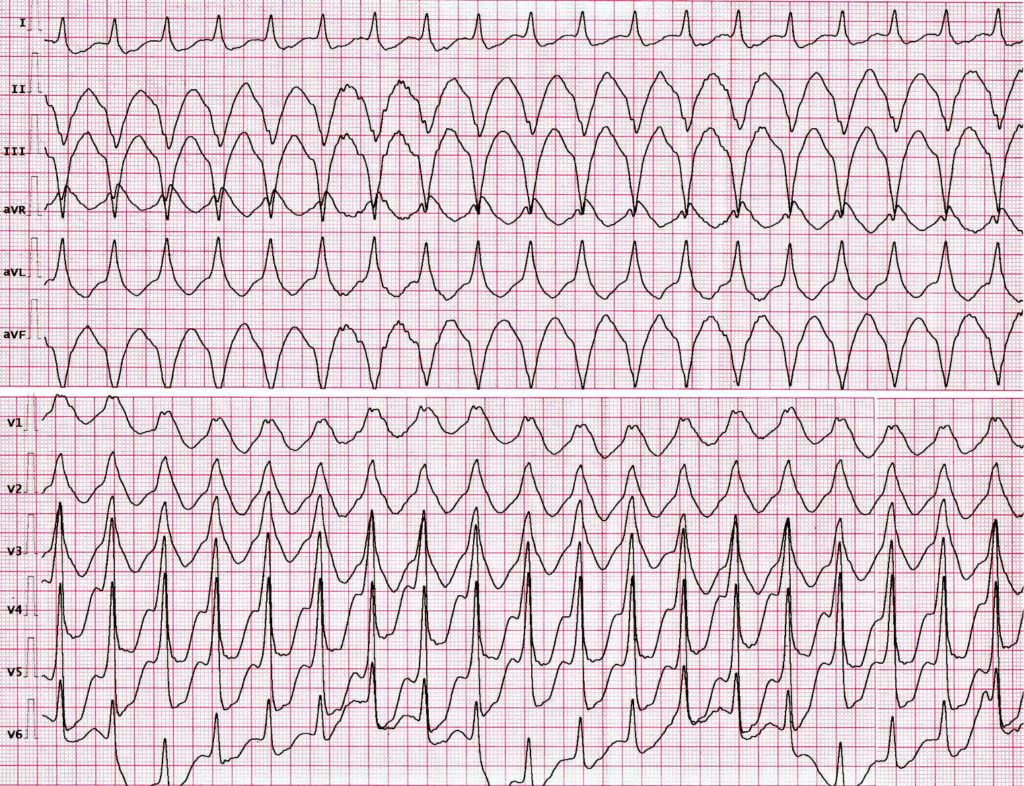
 Желудочковая тахикардия. 9-й по счету QRS-комплекс узкий (захват)
Желудочковая тахикардия. 9-й по счету QRS-комплекс узкий (захват)
Не всякое учащенное сердцебиение (тахикардия) с расширенными комплексами на ЭКГ – это желудочковая тахикардия. Похожей картиной может сопровождаться тахисистолическая форма фибрилляции предсердий, тахикардии при синдроме WPW, наджелудочковые тахикардии с нарушением проведения по одной из ножек пучка Гиса. Поэтому для окончательной диагностики необходимо суточное мониторирование ЭКГ.
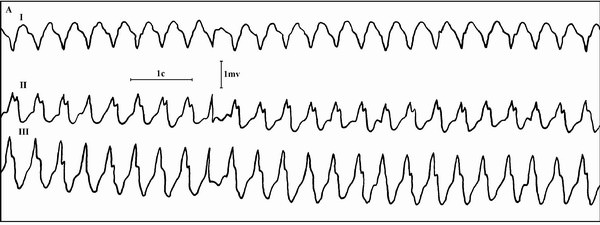
 Фибрилляция предсердий с формой комплекса QRS как при блокаде левой ножки пучка Гиса (А). Желудочковая тахикардия (Б). Дифференциальная диагностика наджелудочковой тахикардии с аберрантным проведением и желудочковой тахикардии по электрокардиограмме сложна, а иногда невозможна
Фибрилляция предсердий с формой комплекса QRS как при блокаде левой ножки пучка Гиса (А). Желудочковая тахикардия (Б). Дифференциальная диагностика наджелудочковой тахикардии с аберрантным проведением и желудочковой тахикардии по электрокардиограмме сложна, а иногда невозможна
Холтеровское мониторирование в большинстве случаев помогает правильно поставить диагноз. Однако это во многом зависит от квалификации и опыта врача-функционалиста.
О том, какие методы диагностики желудочковой тахикардии являются наиболее информативными, смотрите в этом видео:
Методы лечения желудочковой тахикардии, профилактика
Желудочковая тахикардия может привести к гемодинамическому коллапсу. Следовательно, таким пациентам требуется срочное восстановление синусового ритма. Стратегия преобразования зависит от того, является ли пациент гемодинамически стабильным или нет.
Нестабильные пациенты имеют признаки или симптомы недостаточности кислорода к жизненно важным органам, наиболее частыми проявлениями кислородного голодания является одышка, боль в груди, гипотония и нарушения памяти.
Основными методами лечения желудочковой тахикардии является:
- кардиоверсия;
- дефибрилляция;
- антиаритмические препараты;
- имплантируемые кардиовертерные дефибрилляторы;
- катетерная абляция.
Нестабильных пациентов с мономорфной желудочковой тахикардией следует немедленно лечить методом кардиоверсии. Начальная доза тока составляет 100 Дж. Нестабильная полиморфная желудочковая тахикардия лечится при помощи дефибрилляции.
У стабильных пациентов с мономорфной ЖТ и нормальной функцией левого желудочка восстановление синусового ритма обычно достигается при внутривенном введении прокаинамида или соталола. Также может применяться лидокаин.
Если функция левого желудочка нарушается, амиодарон (или лидокаин) предпочтительнее прокаинамида. Если медикаментозная терапия была неудачной, врачи рекомендуют синхронизированную кардиоверсию. После нормализации синусового ритма пациенту выполняют ЭКГ, чтобы определить, соответствует ли норме интервал QT. У пациентов с дисбалансом электролитов (например, гипокалиемией или гипомагниемией вследствие использования диуретиков) коррекция аномалий достигается кардиоверсией.
Комбинации нескольких методов лечения применяются при сопутствующей структурной болезни сердца.
Профилактика
Методы профилактики желудочковой тахикардии это:
- отказ от алкоголя и курения;
- умеренные нагрузки (например, плавание, бег трусцой, спортивная ходьба, лыжи, велосипед);
- поддержание здорового веса;
- контроль деятельности сердца;
- лечение сопутствующих заболеваний сердца.
Источники статьи:https://www.nlm.nih.gov/a>http://emedicine.medscape.comhttp://www.webmd.comhttp://www.healthline.comhttp://www.healthline.comhttp://www.mayoclinic.org
По материалам:
Olgin JE, Zipes DP. Specific Arrhythmias:
Diagnosis and Treatment. In: Bonow RO, Mann DL,
Zipes DP, Libby P, eds. Braunwald’s Heart Disease:
A Textbook of Cardiovascular Medicine. 9th ed. Philadelphia, PA:
Elsevier Saunders; 2011:chap 39.
Tracy CM, Epstein AE, Darbar D, et al.
2012 ACCF/AHA/HRS Focused Update of the 2008
Guidelines for Device-Based Therapy of Cardiac
Rhythm Abnormalities: A Report of the American
College of Cardiology Foundation/American Heart Association Task Force
on Practice Guidelines. J Am Coll Cardiol. 2012;60(14):1297-1313.
Steven J Compton, MD, FACC, FACP, FHRS; Chief Editor: Jeffrey N Rottman, MD.
2005-2016 WebMD, LLC.
Lydia Krause, Medically Reviewed by Debra Sullivan, PhD, MSN, RN, CNE, COI.
Merck & Co., Inc., Kenilworth, NJ, USA.
Merck & Co., Inc., Kenilworth, NJ, USA.
Как научиться противостоять стрессу?
Употребление кофе может привести к обезвоживанию?
Продукты, которые позволят быть энергичным даже осенью
4 необычных преимуществ занятия спортом
В каких случаях опасно использовать масло и воду при ожогах?

Почему люди выбирают похожих партнеров, даже имея плачевный опыт отношений
Имплантация зубов — преимущества и выбор клиники
Блокада позвоночника – мгновенное устранение боли в спине

Ядовитая приправа, есть или не есть в открытых уличных кафе
Онлайн-сервис SKIN.EXPERT – здоровая кожа одним кликом
- Аритмии. Учащение и урежение пульса
- Частый пульс. Когда это бывает?
- Обмороки и потеря сознания. Что делать?
- Нарушения ритма сердца. Вопросы и ответы
У нас также читают:
- Коррекция осанки. Перечень упражнений для осанки, корректоры и корсеты для осанки
- Холецистит
- Температура тела
К сведению
Наши партнеры
Московские онкологические клиники — узнать больше информации в статьях врачей Европейской клиники.
Форум о пластической хирургии prof-medicina.ru
Симптомы желудочковой тахикардии
- Ощущение учащенного сердцебиения, « кома» в горле.
- Дискомфорт и чувство « жжения» в грудной клетке.
- Резкая слабость, головокружение, вплоть до потери сознания.
- Чувство « дурноты», страха.
- Бледность кожных покровов.
Также возможно бессимптомное течение заболевания.
-
Мономорфная желудочковая тахикардия.
- Имеется один источник возникновения тахикардии (учащенного сердцебиения).
- Чаще происходит при наличии поражения сердца.
-
Полиморфная желудочковая тахикардия.
- Имеется несколько источников возникновения тахикардии.
- Встречается при передозировке некоторых лекарственных средств и некоторых генетических (передающихся от родителей детям) заболеваниях.
По течению выделяют пароксизмальные неустойчивые, пароксизмальные устойчивые и хронические, или постоянно—возвратные тахикардии.
-
Пароксизмальные неустойчивые желудочные тахикардии.
- Приступ желудочковой тахикардии длится менее 30 секунд.
- Такие пароксизмы (обострения) сильно на гемодинамику (движение крови по сосудам) не влияют, но повышают риск возникновения фибрилляции (частое, но беспорядочное, хаотичное возбуждение и сокращение отдельных волокон) желудочков.
- Пароксизмальные устойчивые желудочные тахикардии. Приступ желудочковой тахикардии длится более 30 секунд. При этом происходит выраженное нарушение гемодинамики.
- Хроническая (постоянно-возвратная, непрерывно рецидивирующая) желудочная тахикардия — длительно (недели и месяцы) повторяющиеся относительно короткие тахикардитические приступы. Этот вариант желудочковой тахикардии приводит к постепенному, медленному нарастанию гемодинамических нарушений.
- Идиопатической желудочковой тахикардии (при этом ее причина неизвестна), заболеваний сердца и генетической (передающаяся от родителей детям) предрасположенности не отмечается.
- Ишемическая болезнь сердца (заболевание сердца, обусловленное недостаточным кровоснабжением).
- Инфаркт миокарда (гибель сердечной ткани вследствие недостаточного кровоснабжения).
- Миокардит (воспаление сердечной ткани, возникающее чаще всего из-за инфекционного заболевания).
- Врожденные пороки сердца (врожденное нарушение структуры сердца).
- Кардиомиопатия (заболевание, при котором происходит изменение структуры и функции сердечной мышцы, причина при этом чаще всего неизвестна).
- Аритмогенная дисплазия правого желудочка — заболевание, которое характеризуется про грессирующим замещением миокарда (мышечная ткань сердца) правого желудочка жировой и соединительной тканью и проявляется желудочковыми аритмиями (нарушение нормального ритма сердца) и внезапной смертью.
- Хирургические операции на сердце.
- Передозировка некоторых препаратов:
- антиаритмических препаратов (препаратов, нормализующих ритм сердечных сокращений);
- бета-адреноблокаторов (препаратов, блокирующих специальные нервные образования (рецепторы), реагирующие на адреналин и норадреналин – гормоны стресса);
- гликозидов (препаратов, усиливающих силу, урежающих (они становятся редкими) сердечные сокращения и замедляющих проводимость импульса по сердцу).
- Электролитные нарушения (снижение содержания электролитов (магния, калия и других веществ, участвующих в обменных процессах организма)).
- Генетические (передающиеся от родителей детям) заболевания:
- синдром Бругада (наследственное (может передаваться от родителей детям) заболевание, характеризующееся специфическими изменениями на электрокардиограмме и повышенным риском возникновения фибрилляции (частое, но беспорядочное, хаотичное возбуждение и сокращение отдельных волокон желудочков) желудочков);
- синдром удлиненного интервала QT (заболевание, которое может передаваться по наследству и которое характеризуется изменениями на электрокардиограмме (удлинение интервала QT), а также повышенным риском возникновения фибрилляции желудочков и внезапной сердечной смерти).
Врач кардиолог поможет при лечении заболевания
Пароксизмальная желудочковая тахикардия
Такая своеобразная аритмия, которая характеризуется пароксизмами, то есть приступами биения сердца, не превышающими, как правило, ста восьмидесяти ударов в минуту является пароксизмальной желудочковой тахикардией. Данные сердечные сокращения возникают в результате импульсов эктопического характера, которые впоследствии замещают нормальный синусовый ритм.
Для пароксизмальной желудочковой тахикардии свойственно стремительное начало и быстрое окончание, различная продолжительность, при которой сохранён постоянный ритм. Эктопические толчки могут формироваться в желудочках, атриовентрикулярном соединении или предсердиях.
Эта форма аритмии по своей этиологии и патогенетики очень похожа на экстрасистолию. Таким образом, экстрасистолы, следующие друг за другом, расцениваются как непродолжительный приступ тахикардии. В таком состоянии кровообращение в сердце циркулирует неэффективно, поэтому приступы сердцебиения, которые образуются вследствие сердечной патологии, становятся причиной недостаточности кровообращения. При проведении длительной ЭКГ почти у 25% больных выявляется пароксизмальная форма аритмии желудочков.
Данная аритмия классифицируется по месту расположения на такие формы, как желудочковая, атриовентрикулярная и предсердная. Первые две аритмии объединяются и представляют суправентрикулярную форму. А вот пароксизмальная желудочковая тахикардия может протекать остро, хронически и непрерывно рецидивируя. Последняя форма аритмии может длиться многие годы и вызывать при этом аритмогенную кардиомиопатию, а также недостаточность кровообращения.
В зависимости от механизма развития данной формы тахикардии, она может быть реципрокной, эктопической, многофокусной и ей всегда предшествует экстрасистолия.
Как правило, причинами образования пароксизмальной тахикардии считается повышение активации симпатической части нервной системы и различные поражения сердечной мышцы в виде воспаления, некроза, дистрофии или склероза.
Для пароксизмальной желудочковой тахикардии характерны эктопические возбуждения, которые локализуются в пучке Гиса, в волокнах Пуркинье и ножках пучка Гиса. В основном желудочковая тахикардия чаще развивается у пожилых мужчин при ИБС, гипертонической болезни, сердечных пороках, миокардитах и инфарктах.
Важным моментом в развитии пароксизмальной желудочковой тахикардии считаются имеющиеся пути дополнительного характера для проведения возбуждений в миокарде с врождённой этиологией или возникшие после миокардита, кардиомиопатии или инфаркта. Такие пути вызывают патологический круговорот возбуждений по миокарду.
Симптоматика приступа при пароксизмальной желудочковой тахикардии может складываться из шума в голове, головокружения и чувства сжатого сердца. Реже наблюдается гемипарез и афазия. Иногда появляется потливость, тошнота, метеоризм и лёгкий субфебрилитет. В конце приступа отмечается продолжительная полиурия в виде значительного количества мочи низкой плотности и со светлым оттенком. Затянувшееся состояние пароксизма может вызвать снижение АД, слабость и развитие обморока. Для пароксизмальной желудочковой тахикардии с ЧСС более ста восьмидесяти ударов в минуту характерно формирование желудочкового мерцания.
Длительное течение приступа может стать причиной отёка лёгких и кардиогенного шока. Для пароксизмальной желудочковой тахикардии характерно изменение и расширение всего комплекса QRS, который напоминает экстрасистолы желудочков. Также на электрокардиограмме может быть выявлен неизменённый, обычный Р-зубец.
Как правило, пациентов с диагнозом пароксизмальная желудочковая тахикардия экстренно госпитализируют. Для купирования пароксизма внутривенно вводят Новокаинамид, Пропранолол, Аймалин, Хинидин, Ритмодан, Кордарон, Изоптин и Этмозин.
Прогноз пароксизмальной желудочковой тахикардии неблагоприятный, особенно если она развивается при патологиях сердца, так как такие поражения сердечной мышцы способствуют образованию мерцанию желудочков. А вот при отсутствии характерных осложнений больные достигают многолетней выживаемости.
Летальный исход в данном случае наблюдается у больных с сопутствующими сердечными пороками, а также после ранее перенесенной клинической смерти или реанимации.
Диагностика
ЭКГ — ИДЕНТИФИКАЦИЯ
Реципрокные ЖТ
• Внезапное начало после желудочковых экстрасистол.
• Число желудочковых сокращений 100–220 в минуту (наиболее часто 150–180 в минуту), ритм регулярный.
• Деформация и расширение комплекса QRS до 0,12–0,20 с (более 0,14 c в 75% случаев, от 0,12 до 0,14 c в 25% случаев).
• Достоверный признак ЖТ — предсердно — желудочковая диссоциация (независимое возбуждение предсердий и желудочков — зубцы Р не имеют фиксированной связи с желудочковыми комплексами). Затруднения при выявлении: в большинстве случаев зубцы Р полностью скрыты в изменённых желудочковых комплексах и могут быть выявлены только при регистрации пищеводной ЭКГ.
• Достоверно позволяет диагностировать ЖТ выявление «захватов» желудочков предсердиями •• Полные «захваты»: на фоне широких желудочковых комплексов преждевременно появляются узкие комплексы QRS, которым предшествуют зубцы Р положительной полярности в отведениях II–III, aVF •• Частичные «захваты»: тоже преждевременные сокращения, но появляются несколько позже, чем полные, поэтому имеют вид сливного промежуточного комплекса QRS •• Количество регистрируемых на ЭКГ «захватов» зависит от темпа ЖТ и ретроградной вентрикулоатриальной блокады. На фоне очень частого желудочкового ритма «захваты» появляются исключительно редко, т.к. проведению синусовых импульсов препятствует рефрактерность желудочков. При сравнительно небольшой частоте тахикардии «захваты» повторяются неоднократно.
• При ЖТ в 50% случаев сохраняется ретроградное вентрикулоатриальное проведение, что зависит от частоты желудочкового ритма; при ЖТ больше 200 в минуту ретроградное проведение к предсердиям почти не наблюдают. При открытом вентрикулоатриальном проведении на чреспищеводной ЭКГ выявляют зубцы Р за комплексом QRS, которые могут носить непостоянный характер.
• Прекращение тахикардии внезапное, купируется ЭКС и электроимпульсной терапией (ЭИТ).
Очаговые автоматические ЖТ • Начинаются без экстраситол, с периодами «разогрева», т.е. первые тахикардические циклы постепенно укорачиваются, пока не устанавливается устойчивая частота ритма • Индуцируется в/в введением катехоламинов либо физической нагрузкой • ЭИТ и ЭКС не приводят к окончанию приступа • Остальные характеристики аналогичны таковым при реципрокной ЖТ.
Очаговые триггерные ЖТ • Начинаются после желудочковых экстрасистол или при учащении синусового ритма • Нередко наблюдают периоды «разогрева» • Верапамил способен предотвращать и купировать пароксизмы ЖТ • ЭИТ и ЭКС малоэффективны • Остальные характеристики аналогичны таковым при реципрокной ЖТ.
Полиморфная ЖТ по типу «пируэт»
• До начала приступа отмечают удлинение интервала Q–T.
• Приступы индуцируются желудочковыми экстрасистолами.
• Число желудочковых сокращений составляет 150–250 в минуту, ритм нерегулярный.
• Комплексы QRS большой амплитуды, расширены (более 0,12 с); за короткий период их амплитуда и полярность прогрессирующе изменяются, так что в течение 3–5–20 сердечных сокращений они направляются вверх, а затем вниз, создавая в некоторых отведениях картину «синусоидального вращения».
• Тахикардия неустойчивая.
• Приступ обычно прекращается самопроизвольно с тенденцией к рецидиву и трансформации в фибрилляцию желудочков.
Неотложная помощь при ПТ
Желудочковая пароксизмальная тахикардия
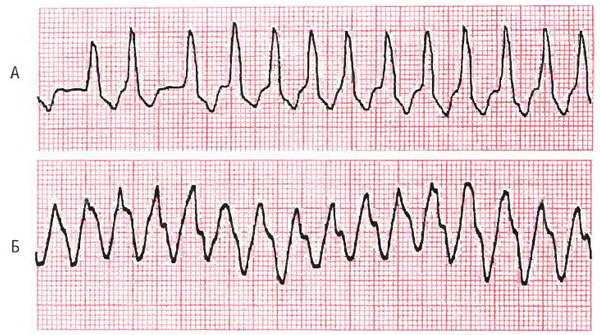
Желудочковая пароксизмальная тахикардия – в большинстве случаев это внезапно начинающийся и также внезапно заканчивающийся приступ учащения желудочковых сокращений с ЧСС от 150-до 180 ударов в минуту, обычно при сохранении правильного регулярного сердечного ритма.
На электрокардиограмме определяются характерные для желудочковой пароксизмальной тахикардии комплексы.
#image.jpg
Признаки на ЭКГ:
· расширение и деформация комплекса QRS
· характерна атриовентрикулярная диссоциация, т. е. отсутствие связи между зубцами Р и комплексами QRS. Этот признак помогает отличить желудочковую тахикардию от аберрантной (отклоняющейся от нормы) наджелудочковой.
#image.jpg
ЭКГ при желудочковой пароксизмальной тахикардии
Знать. Желудочковая пароксизмальная тахикардия может, переходить в фибрилляцию желудочков.
Аритмии, субъективно не ощущаемые, нередко не нуждаются в неотложной терапии. Отсутствие ощущений, напротив, затрудняет определение давности аритмии. Уточнение характера сердцебиения позволяет до проведения ЭКГ ориентировочно оценить вид нарушений ритма – экстрасистолия, мерцательная аритмия и т.д. Нередко больные сами знают, какой из антиаритмиков помогает им эффективнее. Кроме того, иногда по эффективности антиаритмика можно определить вид нарушений ритма – например, аденозин (АТФ) эффективен только при суправентрикулярной тахикардии, лидокаин – при желудочковой тахикардии.
Действия при наджелудочковой пароксизмальной тахикардии (НЖПТ)
Любопытно, что наджелудочковая пароксизмальная тахикардия – одна из немногих аритмий, при которой пациент может помочь себе самостоятельно, используя так называемые вагусные пробы. Вагусные пробы – это действия, направленные на рефлекторное раздражение блуждающего нерва (nervus vagus).
При наджелудочковой пароксизмальной тахикардии (НЖПТ) используются следующие вагусные пробы :
· проба Вальсальвы: резкое натуживание после глубокого вдоха
· погружение лица в ледяную воду
· искусственное вызывание рвотного рефлекса путем надавливания 2 пальцами на корень языка или раздражения задней стенки глотки
Массаж каротидного синуса и надавливание на глазные яблоки сейчас не рекомендуются.
При отсутствии эффекта от применения механических приемов используют лекарственные средства:
· аденозинтрифосфат (АТФ) в/в струйно в количестве 1-2 мл
1% р-р.
· верапамил (изоптин, финоптин) в/в струйно в количестве 4 мл 0,25 % р-р (10 мг).
· новокаинамид в/в струйно (медленно) в количестве 10 % р-р
10 мл на 10 мл физ. р-ра. Этот препарат может снижать артериальное давление, поэтому при приступах тахикардии, сопровождающихся артериальной гипотонией, лучше применять новокаинамид в указанной дозе в сочетании с 0,3 мл 1 % р-ра мезатона.
· амиодарон (кордарон) — 6 мл 5 % р-р (300 мг)
· дигоксин — 1 мл 0,025 % р-р (0,25 мг)
· Все препараты необходимо использовать с учетом противопоказаний и возможных побочных действий. Некоторые разновидности наджелудочковой тахикардии имеют особенности при выборе тактики лечения. Так, при тахикардиях, связанных с дигиталисной интоксикацией, применение сердечных гликозидов категорически противопоказано.
· На догоспитальном этапе применение более двух антиаритмических препаратов не рекомендуется
· При неэффективности лекарственной терапии для купирования приступа можно использовать электроимпульсную терапию — ЭИТ (кардиоверсия).
Синусовая тахикардия
 Синусовая тахикардия может быть обусловлена приемом лекарств или злоупотреблением напитков с кофеином.
Синусовая тахикардия может быть обусловлена приемом лекарств или злоупотреблением напитков с кофеином.
Источником ритма сердца при синусовой тахикардии является синусовый узел. Синусовый узел – это образование, которое в норме генерирует электрические импульсы, возбуждающие сердечную мышцу. Обычно частота таких импульсов в покое составляет от 60 до 100 в минуту. При увеличении частоты синусового ритма более 100 в минуту говорят о синусовой тахикардии.
Причины возникновения
- Физическая и эмоциональная нагрузка;
- дисбаланс симпатических и парасимпатических влияний на сердце;
- поражение синусового узла при болезнях сердца;
- влияние инфекции, токсинов, гипоксии, повышенной температуры тела.
Синусовая тахикардия является нормальной реакцией организма на стресс. Она появляется при быстрой ходьбе, подъеме по лестнице и другой физической нагрузке. Причиной тахикардии могут быть сильные отрицательные и положительные эмоции. После прекращения действия стресса такая тахикардия быстро (в течение нескольких минут) проходит.
Если человек ведет малоподвижный образ жизни, его нетренированное сердце отвечает развитием тахикардии на небольшие физические нагрузки.
В молодом возрасте синусовая тахикардия часто связана с дисбалансом вегетативной нервной системы, сопровождающимся повышенным тонусом симпатических нервов и/или пониженной активностью блуждающего нерва. Такое состояние характерно для нейроциркуляторной дистонии. Повышение тонуса симпатической нервной системы встречается при пролапсе митрального клапана. Тахикардия может сопровождать поражение центральной нервной системы или судорожные синдромы. Кроме того, она может быть вызвана рефлекторными влияниями при болезнях внутренних органов, например, желудка и поджелудочной железы.
Синусовая тахикардия является частым симптомом болезней сердца. К ним относятся сердечная недостаточность, пороки сердца, инфаркт миокарда, гипертоническая болезнь и многие другие заболевания.
Инфекционные заболевания часто оказывают прямое токсическое влияние на сердце, что сопровождается развитием тахикардии. Увеличивают частоту сердечных сокращений продукты обмена веществ, накапливающиеся в организме при почечной или печеночной недостаточности. Одной из самых частых причин учащенного сердцебиения является повышенная функция щитовидной железы (гипертиреоз).
Синусовая тахикардия появляется при злоупотреблении кофе, крепким чаем, энергетическими напитками, при курении. Она может быть следствием приема некоторых лекарственных препаратов.
Синусовая тахикардия возникает при лихорадке. Повышение температуры тела на 1˚С приводит к учащению сердечных сокращений на 8 – 10 в минуту.
Тахикардия сопровождает любые состояния, связанные с кислородным голоданием (кратковременное пребывание в высокогорье, болезни легких и др.).
Симптомы и диагностика
 В некоторых случаях тахикардия выявляется только при объективном обследовании (определении частоты пульса, аускультации сердца).
В некоторых случаях тахикардия выявляется только при объективном обследовании (определении частоты пульса, аускультации сердца).
Синусовая тахикардия часто не ощущается пациентом. Иногда она сопровождается ощущением частого сердцебиения, чувством нехватки воздуха. При тахикардии снижается переносимость физической нагрузки. Иногда сильная тахикардия может сопровождаться головокружением, а также колющей болью в области сердца.
Приступы синусовой тахикардии могут сопровождаться вегетативными проявлениями: дрожью, потливостью, обильным отделением мочи.
Диагностируется синусовая тахикардия с помощью ЭКГ, а также с применением суточного мониторирования ЭКГ.
Лечение
Необходимо найти причину синусовой тахикардии, и затем лечить это заболевание.
Симптоматическое лечение может включать психотерапию, успокаивающие препараты, в некоторых случаях бета-адреноблокаторы.
Если синусовая тахикардия вызвана физиологическими причинами, она неопасна.
Желудочковая тахикардия симптомы
У разных пациентов желудочковая тахикардия в своих субъективных ощущениях имеет неодинаковую выраженность. Кратковременные приступы могут очень сильно влиять на общее самочувствие и поэтому определяются только с помощью исследований на ЭКГ.
Симптоматика ощущений напоминает внезапно начинающиеся приступы биения сердца, которые также и неожиданно оканчиваются. Иногда желудочковая тахикардия проявляет себя в виде начинающейся слабости во всём организме, затруднённого дыхания, появления болей или тяжести за грудной клеткой. А вот в некоторых случаях отмечается клиническая картина, для которой характерна ишемия мозга, т. е. парезы, головокружения, афазия, обмороки, нарушения зрения и синдром Морганьи – Адамса – Стокса, который чаще диагностируют у пациентов, имеющих блокаду предсердия и желудочка.
Приступы при желудочковой тахикардии отмечаются очень часто и проявляются кардиогенным шоком и недостаточностью работы сердца. Кардиогенный шок при тахикардии желудочковой формы в основном появляется у больных с диагнозом инфаркт миокарда в острой форме или при застойной форме недостаточности сердца. Иногда аритмия провоцирует развитие отёка лёгких. Во время приступа ЧСС может колебаться от ста до двухсот ударов в минуту, а в некоторых случаях достигает даже 300 ударов. Как правило, на ЭКГ определяют правильный ритм сердца, но при длительном наблюдении удаётся выявить его нерегулярность.
При прослушивании сердца выявляют громкие колебания первого тона, квалифицируемого как «пушечный». Он случается как следствие короткого промежутка времени (около 0,1 секунды) между систолой предсердия и систолой желудочков.
У больных при пониженном АД очень слабо прослушивается второй сердечный тон, а иногда его практически не удаётся услышать, что может стать причиной ошибочного подсчёта сердечных сокращений. Расщепление тонов сердца связано с неодновременным сокращением желудочков и таким же закрытием клапанов. При желудочковой тахикардии не принимает участие систола предсердий в наполнении желудочков, поэтому это уменьшает сердечный выброс. А в итоге это может стать причиной коллапса. Кроме того, вены в области шеи имеют меньшее наполнение в отличие от пульсации артерий. Это можно объяснить тем, что синусовый узел имеет контроль над систолой предсердий. Именно этот симптом, связанный с разницей пульсации, является важным диагностическим критерием.
Остальная симптоматика и нарушения будут зависеть от основной патологии больного.
Профилактика
Различают первичную и вторичную профилактику.
Первичная направлена на предупреждение нарушений ритма сердца. Она включает своевременное лечение сердечных болезней, при которых может возникнуть ЖТ.
Вторичная профилактика направлена на предотвращение внезапной смерти больного с ЖТ. Для определения риска остановки сердца показано внутрисердечное электрофизиологическое исследование. Однако считается, что если устойчивый приступ ЖТ возник у больного вне острой фазы инфаркта, то вероятность его повторения в течение года составляет 80%, а риск внезапной смерти в течение 2 лет – 30%.
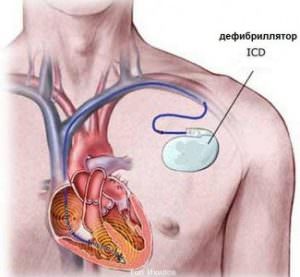
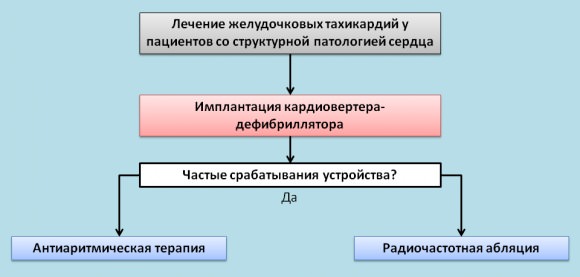
Для предотвращения такого исхода существует единственный выход – установка больным, перенесшим пароксизмальную ЖТ, имплантируемого кардиовертера-дефибриллятора.
Альтернатива такому лечению – постоянное применение амиодарона и/или бета-блокаторов.
Пароксизмальная желудочковая тахикардия – смертельно опасное нарушение ритма, сопровождающееся частыми сокращениями сердца. Возникающее при этом кислородное голодание мозга вызывает головокружение и потерю сознания. Может последовать остановка сердца. Для лечения необходима дефибрилляция, а в дальнейшем – применение антиаритмических препаратов и установка кардиовертера-дефибриллятора – устройства, самостоятельно прекращающего приступы сердцебиения.
Образ жизни после восстановления
Спровоцировать развитие аритмии могут некоторые условия жизни, которых больной  должен избегать:
должен избегать:
- Нужно отказаться от интенсивной физической нагрузки и любых действий, вызывающих учащение сердцебиения.
- Запрещается употреблять алкогольные напитки, курить, пить много кофе или крепкого чая.
- Необходимо постоянно принимать назначенные препараты и вовремя посещать врача для контроля эффективности лечения.
- Рекомендуется выполнять все советы медицинского работника, касающиеся лечения основного заболевания сердца, вызывающего аритмию.
Прекращение приступа желудочковой тахикардии проводится путем внутривенного введения лекарств. В некоторых случаях используется дефибрилляция или электрокардиостимуляция.
После восстановления ритма многим пациентам назначается постоянный прием антиаритмических препаратов. При их неэффективности рекомендуется хирургическое лечение, в частности, имплантация кардиовертера-дефибриллятора.
Лечение в стационаре
При таком заболевании, как пароксизмальная желудочковая тахикардия, лечение приступа проводится в стационарных условиях. В тяжелых случаях необходима госпитализация в отделение интенсивной терапии.
Если же тахикардия проявляется периодическими короткими пробежками групповых экстрасистол на фоне постоянной желудочковой экстрасистолии, не сопровождается значительным ухудшением самочувствия, то такие эпизоды не купируют, а стараются подобрать правильную антиаритмическую терапию для постоянного использования.
Препараты
Медикаменты, которые можно использовать для купирования приступа:
- лидокаин внутривенно струйно, а затем капельно;
- новокаинамид внутривенно очень медленно;
- дизопирамид;
- этмозин;
- аймалин.


Эффективность лечения тахикардии с помощью лидокаина не превышает 30%. Однако очевидное преимущество этого препарата – быстрота действия и малая токсичность. Новокаинамид вводят при неэффективности лидокаина. Он прекращает приступ аритмии в 66 — 83% случаев.
 Препараты для лечения желудочковой тахикардии при неэффективности перечисленных выше:
Препараты для лечения желудочковой тахикардии при неэффективности перечисленных выше:
- кордарон (эффективность достигает 100%);
- бретилий;
- мексилетин;
- пропанорм;
- боннекор.
Дозировка и скорость введения этих лекарств определяется врачом и корректируется по данным постоянной регистрации ЭКГ с помощью прикроватного монитора.
На фоне удлиненного интервала QT у больного может возникнуть желудочковая тахикардия (ЖТ) типа «пируэт». Ее причиной может быть врожденное заболевание (синдром Джервела-Ланге-Нильсена и Романо-Уарда).
Но чаще удлинение QT появляется побочным эффектом приема антиаритмических средств (хинидин, новокаинамид, ритмилен, этмозин), антидепрессантов, антибиотика эритромицина, мочегонных препаратов, нифедипина. Такая желудочковая тахикардия имеет симптомы и лечение, несколько отличающиеся от обычной пароксизмальной ЖТ. Приступы протекают тяжелее, нередко сопровождаются головокружением, обмороком, болью в груди.
Купирование ЖТ типа «пируэт» включает:
- отмену лекарства, вызвавшего аритмию;
- введение хлорида калия и сульфата магния (магнезии) внутривенно;
- внутривенное введение лидокаина или обзидана.
Рекомендуем прочитать о пароксизмальной желудочковой тахикардии. Вы узнаете о причинах возникновения и классификации данной патологии, признаках и симптомах нарушения ритма, диагностике и лечении желудочковой тахикардии.
А здесь подробнее о правилах жизни после установки кардиостимулятора.
Электроимпульсное лечение
Купирование приступа ЖТ с помощью электроимпульсов проводится двумя способами:
- электрическая дефибрилляция;
- электрокардиостимуляция.
Дефибрилляция проводится при невозможности снять приступ ЖТ с помощью лекарств.
Больной погружается в медикаментозный сон, после чего ему наносят несколько электрических разрядов с помощью дефибриллятора.
При неэффективности дефибрилляции проводится кардиостимуляция – чреспищеводная или эндокардиальная. Эта процедура сопровождается высоким риском развития фибрилляции желудочков, поэтому необходимо иметь наготове дефибриллятор. Стимулятор программируют таким образом, чтобы он наносил на миокард одиночные и парные стимулы. Они подавляют активность эктопического очага и прекращают тахикардию.

Если пароксизмы ЖТ повторяются постоянно и не поддаются медикаментозному лечению, больному устанавливают постоянный кардиовертер-дефибриллятор. Это миниатюрное устройство, которое вшивается под кожу и при появлении пароксизма ЖТ автоматически наносит электрический разряд – аналог дефибрилляции. В результате ритм сердца восстанавливается. Имплантация кардиовертера-дефибриллятора помогла спасти жизнь уже сотням кардиологических больных.
Также больным с частыми пароксизмами может проводиться хирургическая операция – удаление части внутренней оболочки сердца (эндокарда), в которой находится очаг аритмии. Его обнаруживают с помощью сложного инструментального обследования во время приступа аритмии в высокоспециализированных кардиологических центрах.

Comments
(0 Comments)