Строение и функции воротной вены печени
Здоровая печень на УЗИ
Расшифровка УЗИ печени проводится специалистом. Врач записывает все исследуемые значения и делает их совместный анализ на наличие патологий в железе. Обычно данных, полученных на УЗИ, достаточно для полного описания состояния органа. Однако окончательное диагностическое заключение дается на основании медицинского осмотра, жалоб пациента, результатов лабораторных исследований, заключения УЗИ и других критериев, в той или иной мере влияющих на показатели.
Физиологическое расположение печени позволяет эффективно проводить ультразвуковое исследование, осуществлять максимальный сбор необходимых данных, выявлять незначительные изменения строения и нарушения в работе органа. В зависимости от возрастного фактора, половой принадлежности и особенностей строения тела, показатели, которые получают на УЗИ, колеблются и могут варьироваться в небольшом диапазоне.
Анатомическая норма расположения исследуемого органа – правое подреберье. Большие объемы печени не позволяют осуществить ее полную визуализацию единомоментно. В связи с этим врачу-узисту для определения структурных характеристик необходимо сделать несколько срезов изображений. На каждом срезе специалист определяет значения контура, формы и структуры органа.
 Ввиду большого размера железы, диагносту приходится исследовать печень в разных срезах. В норме пациент лежит на спине, однако по просьбе врача поза может меняться
Ввиду большого размера железы, диагносту приходится исследовать печень в разных срезах. В норме пациент лежит на спине, однако по просьбе врача поза может меняться
УЗ-исследование дает возможность провести отличительную визуализацию правой хвостатой доли и левой квадратной доли и исследовать их сегменты. Такое изучение органа позволяет точно определить месторасположение имеющейся патологии.
При корректной подготовке к процедуре исследования и ее проведении можно заметить маленькие ямки на поверхности печени с нижней стороны. Их образование обусловлено плотным соприкосновением исследуемой железы с правой почкой, толстой кишкой, желудком и правым надпочечником.
При нормальных условиях связочный аппарат не виден. Заметен только край венечной борозды. Патологическое наличие свободной жидкости в брюшной полости дает возможность визуализировать печеночные связки. Во время ультразвукового исследования должно легко определяться положение печеночных вен, состояние ветвей воротной вены и желчевыводящих протоков.
Внутренностные вены
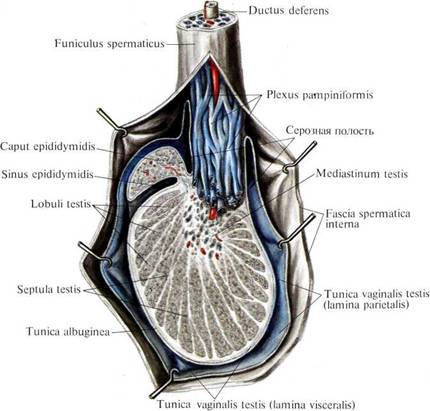 Рис. 639. Яичко, testis, и его придаток, epididymis; продольный разрез.
Рис. 639. Яичко, testis, и его придаток, epididymis; продольный разрез.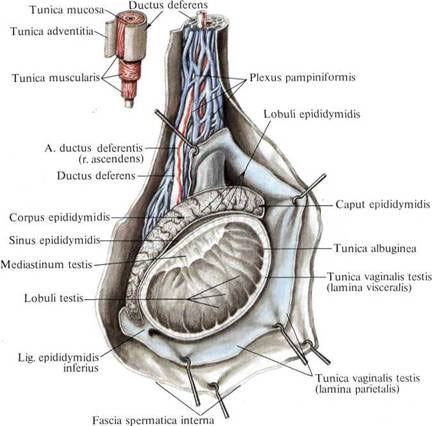 Рис. 638. Яичко, testis, и его придаток, epididymis, правые; боковая сторона.
Рис. 638. Яичко, testis, и его придаток, epididymis, правые; боковая сторона.
1. Яичковая вена, v. testicularis (см. рис. ), образуется в мошонке из собственных вен яичка. Последние выходят в области задней поверхности яичка, соединяются с венами придатка яичка и формируют несколько небольших стволиков, которые, анастомозируя между собой, образуют лозовидное сплетение, plexus pampiniformis (см. рис. , , ).
Лозовидное сплетение сопровождает a. testicularis в паховом канале. По мере приближения к глубокому паховому кольцу количество сосудов в этом сплетении уменьшается, и в брюшную полость входят только два стволика. Последние следуют забрюшинно вверх и несколько медиально по передней поверхности большой поясничной мышцы и на уровне крестцово-подвздошного сустава соединяются, образуя один ствол – яичковую вену.
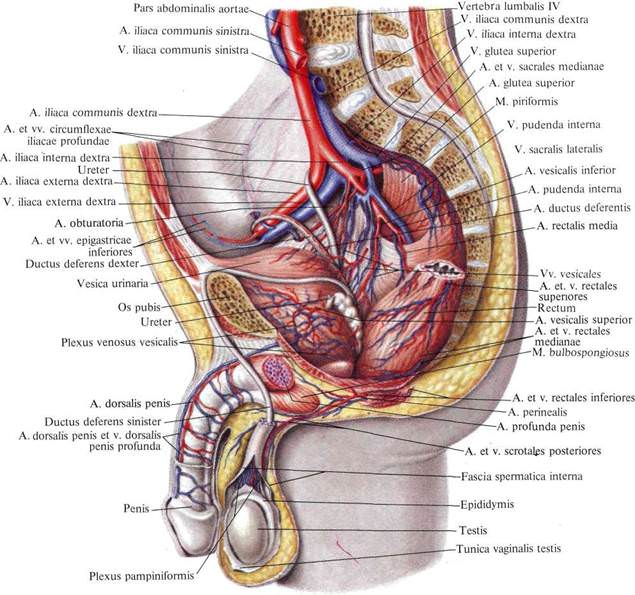 Рис. 780. Артерии и вены органов полости таза мужчины; вид слева. (Сагиттальный распил влево от срединной плоскости; брюшина удалена, прямая кишка немного оттянута влево.)
Рис. 780. Артерии и вены органов полости таза мужчины; вид слева. (Сагиттальный распил влево от срединной плоскости; брюшина удалена, прямая кишка немного оттянута влево.)
Правая яичковая вена, v. testicularis dextra, направляясь кверху, впадает непосредственно в нижнюю полую вену; левая яичковая вена, v. testicularis sinistra, впадает в левую почечную вену, v. renalis.
У женщин яичниковая вена, v. ovarica, начинается в области ворот яичника. Большое количество вен, выходящих из толщи железы, анастомозируя, образуют в брыжейке яичника густое яичниковое сплетение. Это сплетение, перейдя в толщу широкой связки матки, получает название лозовидного сплетения, plexus pampiniformis (ovarii).
Лозовидное сплетение располагается между листками широкой связки матки, анастомозирует с маточным венозным сплетением, plexus venosus uterinus, и с венами маточной трубы.
Лозовидное сплетение продолжается в яичниковую вену, которая сопровождает одноименную артерию сначала в связке, подвешивающей яичник, а затем забрюшинно следует вверх; клапанов в вене мало.
Рис. 828. Вены почки (фотография коррозионного препарата. Препарат М. Бурых). 1 — ветви почечной вены; 2 — почечная вена; 3—почечная лоханка; 4 — мочеточник.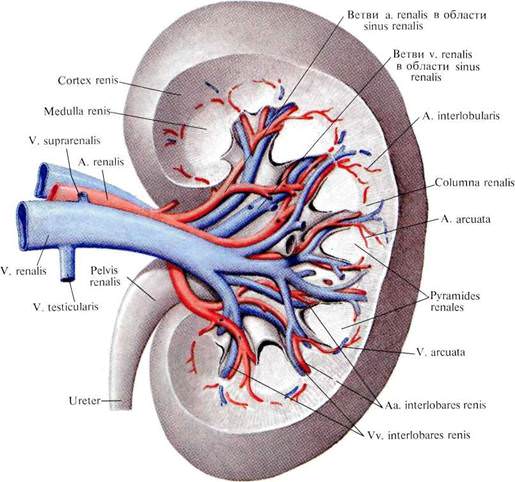 Рис. 827. Левая почечная вена, v. renalis sinistra, левая почечная артерия, a. renalis sinistra, и их ветви; вид спереди. ( Часть паренхимы почки удалена; инъецированные сосуды отпрепарированы.)
Рис. 827. Левая почечная вена, v. renalis sinistra, левая почечная артерия, a. renalis sinistra, и их ветви; вид спереди. ( Часть паренхимы почки удалена; инъецированные сосуды отпрепарированы.)
2. Почечная вена, v. renalis (рис. , ; см. рис. ), образуется в области ворот почки от слияния трех-четырех, а иногда и большего числа вен, выходящих из ворот почки. Почечные вены направляются от ворот почки в медиальную сторону и под прямым углом впадают в нижнюю полую вену на уровне межпозвоночного хряща между I и II поясничными позвонками (левая несколько выше, чем правая).
Почечные вены принимают вены от жировой капсулы почки и мочеточника.
Левая почечная вена длиннее правой; она принимает v. suprarenalis sinistra, v. testicularis и пересекает аорту спереди.
Почечные вены анастомозируют с поясничными, непарной и полунепарной венами.
3. Надпочечниковые вены, vv. suprarenales, образуются из небольших вен, выходящих из надпочечника.
Левая надпочечниковая вена, v. suprarenalis sinistra, впадает в v. renalis sinistra; правая надпочечниковая вена, v. suprarenalis dextra, – чаще всего в v. cava inferior, иногда в v. renalis dextra. Кроме того, некоторые из надпочечниковых вен впадают в нижние диафрагмальные вены.
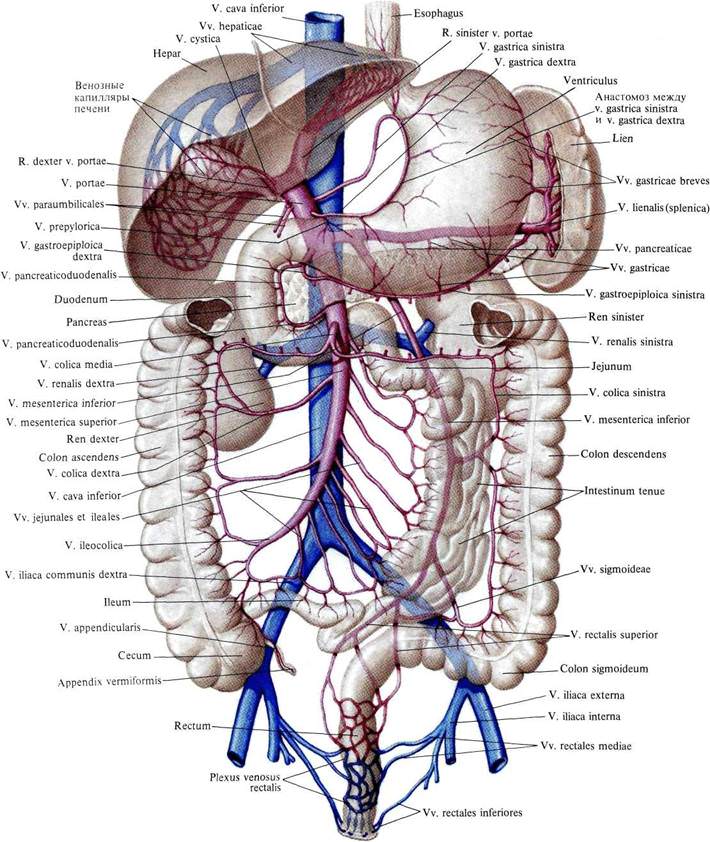 Рис. 829. Система воротной вены; вид спереди (схема).
Рис. 829. Система воротной вены; вид спереди (схема).
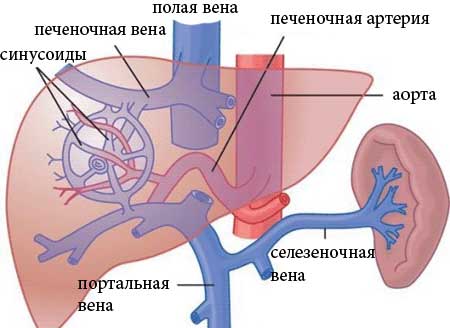
4. Печеночные вены, vv. hepaticae (рис. ), являются последними ветвями, которые принимает нижняя полая вена в брюшной полости и вообще перед впадением в правое предсердие.
Печеночные вены собирают кровь из системы капилляров печеночной артерии и воротной вены в толще печени. Они выходят из печени в области борозды нижней полой вены и тотчас впадают в нижнюю полую вену. Печеночные вены принимают малые и большие печеночные вены.
Крупные печеночные вены, всего три, несут кровь из правой доли печени – правые печеночные вены, vv. hepaticae dextrae, из квадратной и хвостатой долей – средние печеночные вены, vv. hepaticae intermediae, и из левой доли печени – левые печеночные вены, vv. hepaticae sinistrae. Последние перед впадением в нижнюю полую вену соединяются с венозной связкой.
Здоровая работа печени
Полноценное функционирование печени обеспечивается нормой его анатомического расположения. Вес здоровой печени (норма) у взрослого человека варьирует от 1300 до 1800 граммов.
Правая её доля, должна иметь расположение нижнего края на уровне ребёрной правой дуги.
По гистологическому строению, этот орган компонентную структуру печёночных долей, которые образуют:
- печёночные пластины;
- холангиолы;
- синусоидальные внутридольковые и жёлчные капилляры;
- центральную вену.
Функциональной нормой работы печени, является:
- обезвреживание и удаление ксенобиотиков (чужеродных веществ), гормональных избытков и конечных продуктов распада;
- обеспечение бесперебойной работы пищеварительной системы;
- насыщение организма глюкозой и их конвертацией из других энергетических источников;
- регуляция энергетических ресурсов;
- синтезирование аминокислот.
Одним словом, вся работа печени должна обеспечивать очень важную биологическую функцию, кровоснабжение и детоксикацию внутренних органов.
Причины портальной гипертензии, влияние цирроза печени
Причины портальной гипертензии зависят от варианта данного синдрома.
1. Допеченочная форма может развиться в результате следующих причинных факторов:
- Врожденные нарушения строения портальной вены: кавернозная трансформация, аплазия, гипоплазия, атрезия воротной вены.
- Перекрытие кровотока тромбом – тромбоз воротной вены. Он наблюдается при воспалительных заболеваниях, таких как острый аппендицит с распадом (деструктивный), панкреатит, гнойный холангит, острый холецистит, а также как проявление тромбоэмболии.
- Сдавление воротной вены большой опухолью или кистой поджелудочной железы, паразитарной кистой при альвеококкозе. Также в этих случаях возможен вторичный тромбоз как воротной, так и селезеночной вен, что дополнительно формирует портальную гипертензию.
2. Внутрипеченочная форма обусловлена изменениями в строении печеночной ткани, вследствие заболеваний, нарушающих нормальную структуру гепатоцитов.
Даже ранние стадии сопровождаются портальной гипертензией при циррозе печени. Это наиболее частая причина развития нарушения оттока в портальной системе. При данном заболевании образуются узлы-регенераты. Они представляют соединительно-тканные структуры, которые снаружи сдавливают клетки печени.
- Паразиты в печени – эхинококкоз, шистосоматоз;
- Поликистоз, опухоли печени, метастазы опухолей;
- Фиброз печени;
- Токсический гепатит, возникающий при приеме большого количества витамина А, острые гепатиты;
- Жировая дистрофия печени – накопление в гепатоцитах капелек жира, приводящих к растяжению клеток и сдавлению их структур;
- Заболевания костного мозга;
- Саркоидоз, туберкулез.
3. Надпеченочная форма наиболее редкая. Она возникает при формировании препятствия кровотоку в сосудах, которые выходят из печени — печеночных венах. Данная форма бывает при следующих состояниях:
- Болезнь Киари – воспаление внутренней оболочки печеночных вен, которое приводит к образованию тромбов, перекрывающих ток крови;
- Синдром Бадда-Киари. При этом состоянии происходит перекрытие нижней полой вены изнутри, вследствие формирования соединительной ткани в просвете вены, или при сдавлении ее опухолью, кистой, рубцами снаружи;
- Болезни сердца: констриктивный перикардит, недостаточность трехстворчатого клапана, недостаточность правого желудочка и т.д..
4. Смешанная форма может возникать при сочетании заболеваний. При этой форме самый плохой прогноз, так как сильно ограничена возможность проведения хирургического лечения. Основными причинными факторами являются:
- Возникновение тромбоза воротной вены в сочетании с циррозом печени, которое приводит к одновременному или последовательному формированию допеченочной и внутрипеченочной форм.
- Вторичный цирроз и надпеченочная портальная гипертензия создают сначала повышенное давление в печеночных венах, застой крови в печени, развитие изменений в ее структуре с последующим формированием внутрипеченочной портальной гипертензии.
5. Портальная гипертензия без препятствия кровотоку развивается при образовании свищевого перехода между артерией и веной, через который происходит повышенный сброс крови в портальную вену.
Чаще всего свищ формируется межу селезеночной артерией и селезеночной веной.
О печени человека
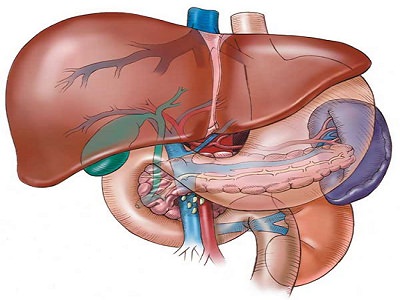
Это один из самых крупных непарных органов в человеческом организме. На его долю приходится 2,5% от общего веса человека, т.е. печень мужчины приблизительно весит 1,5 кг., масса органа женщины составляет 1,2 кг. Эта крупнейшая железа находится в подреберье с правой стороны брюшной полости, в нормальном состоянии не выпирает из-под дуги ребра, поскольку удерживается физиологическим давлением брюшного пресса.
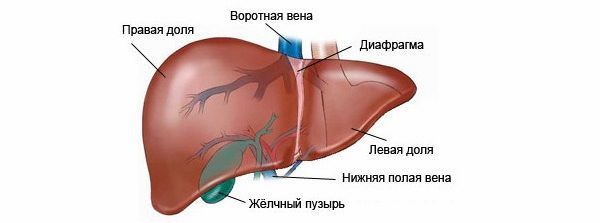
Железа имеет мягкую, но достаточно плотную структуру, темно-красный оттенок и включает в состав четыре доли: большую правую, меньшую левую, еще более малую хвостатую и квадратную.
 Печень является одним из наиболее крупных непарных органов человека, имеет железистую структуру. Анатомически железа делится на четыре доли, каждая из которых выполняет собственные функции
Печень является одним из наиболее крупных непарных органов человека, имеет железистую структуру. Анатомически железа делится на четыре доли, каждая из которых выполняет собственные функции
Печеночное кровообращение существенно отличается от всех других систем в организме. Печеночная артерия снабжает орган богатой кислородом кровью, через эту же артерию происходит отток крови, насыщенной углекислым газом. Кроме такого привычного круга кровотока, к органу поступают огромные объемы крови, которая идет от всех органов пищеварения. Вся кровь, которая омывает желудок, двенадцатиперстную кишку, тонкий и толстый кишечник, попадает через большую воротную вену в печень. В этом органе всасывается большинство веществ, питательных и непитательных, которые поступили в кровь из пищеварительной системы.
Функциональное многообразие делает печень главным биохимическим синтезатором в организме человека. Существование без этой железы невозможно. Орган принимает активное участие в процессе переваривания пищи, вырабатывает для этого необходимый объем желчи, выполняет защитную функцию, обезвреживая поступающие с кровью ядовитые вещества, микробы, бактерии и вирусы, участвует в обменных процессах, являясь главным производителем гликогена.
Диагностика состояния сосуда
«Золотым стандартом» как морфологической, так и функциональной диагностики состояния v. portae и сосудов печени является ультразвуковое исследование (УЗИ) с доплеровским исследованием кровотока. УЗ исследование позволяет оценить такие показатели:
- общее строение сосуда, наличие аномалий развития, дополнительных ветвей и т.д. Норма для него – это один сосудистый ствол;
- толщину сосудистой стенки, наличие патологических изменений в ней (утолщений, отложений солей кальция и т.д.);
- наличие образований в просвете сосудов, например тромбов, которые будут сопровождать тромбоз воротной вены;
- параллельно исследованиям морфологии сосудов, проводится оценка морфологии печени.
Доплерография позволяет оценить показатели кровотока не только в сосудах брюшной полости, но и непосредственно в печени. Также благодаря доплеру, можно оценить и рассчитать ориентировочное давление в сосуде, что позволяет установить диагноз — портальная гипертензия. Норма диаметра v. portae – не более 13 мм. Норма портального давления – 5-10 мм. рт. ст.
По данным КТ снимков врач и делает достоверное заключение о том, норма или патология присутствует в структуре органа. Тромбоз воротной вены также может выявляться на КТ.
Заболевания
Патологические процессы, поражающие сосудистую систему печени и брюшной полости часто имеют неблагоприятный прогноз. Это связано с тем, что механизмы развития заболеваний часто ведут к печеночной и сердечной недостаточности. Среди всех болезней, поражающих сосуд, ведущими являются такие заболевания:
- Портальная гипертензия. Повышения давления в сосуде. Причиной такого заболевания являются опухоли печени и ЖКТ; цирроз печени, вызванный приемом алкоголя, вирусами гепатита и т.д.
- Тромбоз воротной вены. Причины формирования тромба в сосуде разнообразны и связаны как с вредными привычками, так и с патологиями свертывания крови, травмами, опухолями и т.д.
- Застойная сердечная недостаточность. Система воротной вены тогда испытывает застой крови, что и ведет к патологическим изменениям в печени и других органов.
Главной опасностью патологий сосуда является развитие осложнений:
- Цирроза печени.
- Кровотечения из варикозных узлов пищевода и геморроидальных узлов.
- Острое формирование тромба и, как следствие тромбоз воротной вены.
Анатомические особенности кровообращения
Воротная вена — крупнейший сосуд, собирающий кровь от внутренних органов организма. Она является связующим звеном между воротной системой и печенью. Нарушение работы воротной вены приводит к тяжелым патологиям, которые влияют не только на работу печени, но и на состояние организма в целом. Своевременная диагностика патологии воротной вены – залог успешного и скорого выздоровления.
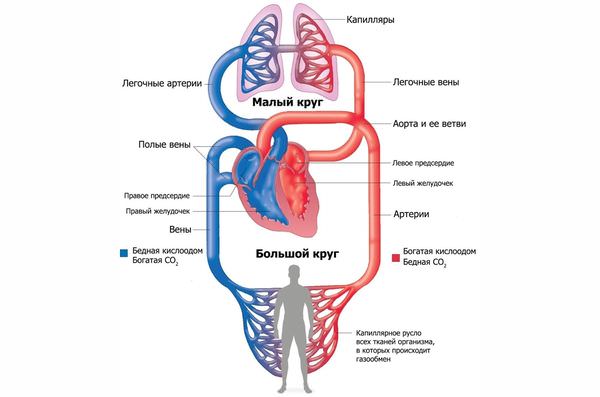
Топография воротной вены — она находится в печеночно-дуоденальном узле, сзади от печеночной артерии и общего желчного протока. Данный участок кровеносной системы представлен слиянием вен, несущих кровь от непарных органов к остальным. Сосуд называется воротной веной в связи с тем, что её притоки несут кровь в печень, проходя через её «ворота».
Схема движения крови через портальную систему довольно проста – от внутренних органов кровь подходит к преддверьям печени. В самих воротах, или за 2-3 миллиметра до них сосуд разделяется на правую и левую ветвь. Они же распадаются на множество мелких сосудов: вен и капилляров. Оплетая доли печени, кровь начинает двигаться в её сердцевину, где при помощи гепатоцитов (особых клеток железы) очищается от токсических и чужеродных организму веществ.
Далее кровь будет поступать в главные сосуды, выходящие из центральной части каждого сегмента печени. По этим венам она впадает в нижнюю полую. Если система воротной вены подвергается патологическим изменениям – это ключевой маркер серьезных нарушений и некоторых изменений у внутренних органов.
Диагноз
Диагностика синдрома П. г. и его форм часто невозможна без специальных методов исследования, из к-рых наиболее информативными являются рентгеноангио-графические методы (см. Кавография, Мезентерикография, Портография, Спленопортография, Целиакография), эзофагоскопия (см.), гастроскопия (см.), спленоманометрия (см. Селезенка) и др.
Для измерения портального давления применяют чрескожную спле-номанометрию. Методика осуществляется путем пункции селезенки и присоединения к игле аппарата Вальдмана для измерения венозного давления. При П. г. давление в селезенке, отражающее давление в портальной системе, достигает в среднем 350—450 мм вод. ст. (в норме 50—115 мм вод. ст.).
Рис. 4. Спленопортограмма при внутрипеченочной портальной гипертензии: резко расширенное спленопортальное русло с функционирующей пупочной веной; 1 — воротная вена, 2 — селезеночная вена, 3 — расширенная коронарная вена желудка, 4 — пупочная вена.
Рис. 5. Спленопортограмма при внепеченочной портальной гипертензии: отсутствие основного ствола селезеночной вены с множеством вновь образованных сосудов (1); ретроградно заполнившиеся расширенные вены желудка и пищевода (2); стеноз внутрипеченочных ветвей воротной вены и ее деформация (3).
Наибольшую информативность об уровне блокады портального кровообращения и состоянии сосудов дает спленопортография. При внутрипеченочной П. г. спленопортальное русло проходимо, расширено с резким обеднением сосудистого рисунка печени, иногда выявляются расширенные вены желудка и пищевода, расширенная пупочная вена (рис. 4). При внепеченочной П. г. отмечается разнообразная картина в зависимости от уровня блокады (рис. 5), вплоть до полной непроходимости спленопортального русла. В этом случае для установления уровня блокады применяют возвратную мезентерикопортографию (рис. 6). При надпеченочной П. г. наибольшую информацию дает кавография и пункционная биопсия печени. Расширенные вены пищевода и желудка, как правило, выявляются при их рентгенологическом или эндоскопическом исследовании.
Дифференциальный диагноз между различными формами П. г. и другими заболеваниями, сопровождающимися увеличением селезенки, нередко представляет большие трудности. Большое значение имеет анамнез. Указание в анамнезе на перенесенный гепатит, в т. ч. вирусный, хрон, алкоголизм должно навести на мысль о внутрипеченочной П. г. Указание на увеличение селезенки с рождения или раннего детского возраста, пупочный сепсис, травму, нагноительные процессы в брюшной полости дает основание заподозрить, внепеченочную П. г. Острое начало с высокой температурой, болями в правом подреберье, быстрое увеличение печени и появление асцита характерно для надпеченочной П. г. (болезнь Киари).
Трудности представляет дифференциальный диагноз внепеченочной П. г., протекающей без варикозного расширения вен пищевода, с начальной стадией опухолевых заболеваний селезенки (лимфогранулематоз, ретикулосаркома, лимфома). Диагноз устанавливают на основании более быстрого и тяжелого течения заболевания с генерализацией процесса при опухолях селезенки, данных спленоманометрии, спленопортографии.
Тромбоз воротной вены
Тромбоз воротной вены (ТВВ) – это опасное состояние, при котором в ВВ появляются свертки крови, препятствующие ее движению в направлении печени. Эта патология сопровождается нарастанием давления в сосудах – портальная гипертензия.
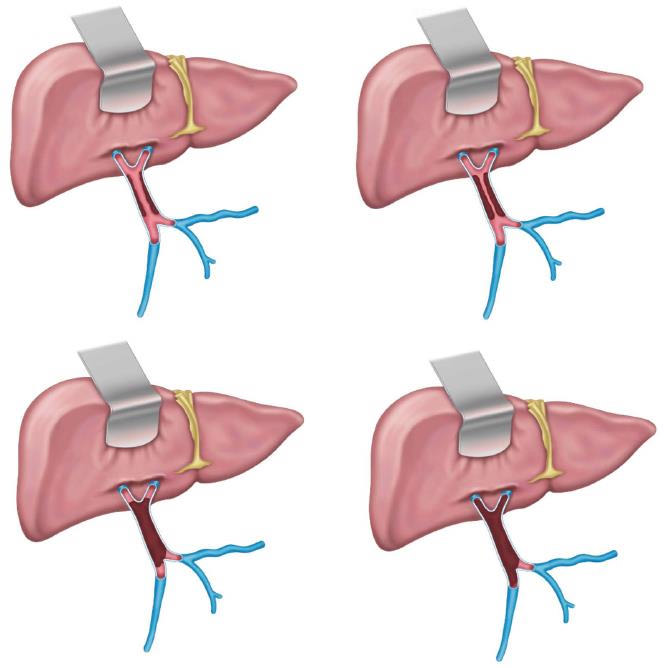
4 стадии тромбоза воротной вены
По статистике, у жителей развивающихся регионов СПГ сопровождается тромбообразованием в ВВ в трети случаев. У более чем половины больных, умерших от цирроза, тромботические сгустки могут быть обнаружены посмертно.
Причинами тромбоза считают:
- Цирроз печени;
- Злокачественные опухоли кишечника;
- Воспаление пупочной вены при катетеризации у младенцев;
- Воспалительные процессы в органах пищеварения – холецистит, панкреатит, язвы кишечника, колиты и др.;
- Травмы; хирургические вмешательства (шунтирование, удаление селезенки, желчного пузыря, пересадка печени);
- Нарушения свертываемости крови, в том числе, при некоторых неоплазиях (полицитемия, рак поджелудочной железы);
- Некоторые инфекции (туберкулез портальных лимфоузлов, цитомегаловирусное воспаление).
Среди очень редких причин ТВВ указывают беременность и длительное употребление оральных контрацептивных препаратов, особенно, если женщина перешагнула 35-40-летний рубеж.
Симптоматика ТВВ складывается из сильной боли в животе, тошноты, диспепсических расстройств, рвоты. Возможно повышение температуры тела, кровотечение из геморроидальных узлов.
Хронический прогрессирующий тромбоз, когда кровообращение по сосуду частично сохранено, будет сопровождаться нарастанием типичной картины СПГ – в животе скопится жидкость, увеличится селезенка, дав характерную тяжесть либо болезненность в левом подреберье, расширятся вены пищевода с высоким риском опасного кровотечения.
Основным способом диагностики ТВВ служит ультразвуковое исследование, при этом тромб в воротной вене выглядит как плотное (гиперэхогенное) образование, заполняющее и просвет самой вены, и ее ветви. Если УЗИ дополнить допплерометрией, то кровоток в зоне поражения будет отсутствовать. Характерным также считается кавернозное перерождение сосудов вследствие расширения вен мелкого калибра.
Небольшие тромбы портальной системы можно обнаружить посредством эндоскопического ультразвукового исследования, а КТ и МРТ дают возможность определить точные причины и найти вероятные осложнения тромбообразования.
Висцеральные ветви средняя надпочечниковая и почечная артерия
Средняя
надпочечниковая артерия
(a.
supra-renalis mйdia) — небольшой парный сосуд,
отходящий от боковой стенки верхнего
отдела аорты, несколько ниже места
отхождения верхней брыжеечной артерии.
Она направляется кнаружи, к надпочечнику,
пересекая поперечно поясничную ножку
диафрагмы. Может брать начало от чревного
ствола или от поясничных артерий.
Почечная
артерия
(a.
renalis) — парная, мощная короткая артерия.
Начинается от боковой стенки аорты
почти под прямым углом к ней на
уровне
I-II
поясничного
позвонка. Расстояние от места отхождения
верхней брыжеечной артерии варьирует
в пределах 1-3 см. Ствол почечной артерии
условно можно разделить на три отдела:
околоаортальный, средний, околопочечный.
Правая почечная артерия несколько
длиннее левой, поскольку аорта лежит
левее срединной линии. Направляясь к
почке, правая почечная артерия
располагается позади нижней полой вены,
пересекает позвоночник с лежащим на
нем грудным лимфатическим протоком.
Обе почечные артерии на пути от аорты
к воротам почек пересекают спереди
медиальные ножки диафрагмы. При
определенных условиях варианты
взаимоотношений почечных артерий с
медиальными ножками диафрагмы могут
быть причиной развития вазоренальной
гипертензии (аномальное развитие
медиальной ножки диафрагмы, при котором
почечная артерия оказывается кзади от
нее). Кроме
того,
аномальное расположение ствола почечной
артерии кпереди от нижней полой вены
может приводить к застойным явлениям
в нижних конечностях. От обеих почечных
артерий вверх отходят тонкие нижние
над-почечниковые артерии и вниз —
мочеточниковые ветви (рис. 26).
Рис.
26. Ветви почечной артерии. 1 — средняя
надпочечниковая артерия; 2 — нижняя
надпочечниковая артерия; 3 — почечная
артерия; 4 — мочеточниковые ветви; 5 —
задняя ветвь; 6 — передняя ветвь; 7 —
артерия нижнего сегмента; 8 — артерия
нижнего переднего сегмента; 9 — артерия
верхнего переднего сегмента; 10 — артерия
верхнего сегмента; 11 — капсулярные
артерии. Довольно часто (15-35% случаев
поданным разных авторов) встречаются
добавочные почечные артерии. Все
разнообразие их можно разделить на две
группы: артерии, входящие в ворота почки
(добавочные гилюс-ные) и артерии,
проникающие в паренхиму вне ворот, чаще
через верхний или нижний полюс (добавочные
полярные или прободающие). Артерии
первой группы почти всегда отходят от
аорты и идут параллельно основной
артерии. Полярные (прободающие) артерии
помимо аорты могут отходить и от других
источников (общей, наружной или внутренней
подвздошных, над-почечниковых, поясничных)
.
Тромбоз брыжеечной артерии – это нарушение кровообращения в брыжеечных сосудах. Это состояние в 25% случаев является причиной развития острой ишемии кишечника. Патология выражается в сильнейших болях в нижней части живота, которые сопровождаются , с кровавыми примесями, а также шоком. Чтобы помочь больному, ему необходимо экстренно выполнить операцию.
Верхняя брыжеечная артерия отвечает за подачу крови к тонкому кишечнику, слепой, восходящей и поперечной части ободочной кишки. Часть поперечной кишки, вся ободочная кишка, сигмовидная и прямая кишка получают питание от нижней брыжеечной артерии. Чаще всего страдает верхняя брыжеечная артерия, которая отвечает за кровоснабжение пищеварительного тракта в целом. Однако нельзя исключать смешанное поражение брыжеечных вен и артерий. Сперва тромб закупоривает просвет одного сосуда, а затем развивается хроническая обструкция другого сосуда. От патологии чаще всего страдают мужчины в возрасте старше 50 лет.
До настоящего момента времени тромбоз брыжеечной артерии остается актуальной проблемой для хирургов. Это объясняется не только сложностями в диагностике патологического состояния, но также в том, что оно может быть спровоцировано множеством причин и часто приводит к гибели больного.
Портальная гипертензия
Здоровая воротная вена всегда соответствует определенным нормам: диаметр вены в печени должен находиться в пределах полутора сантиметров, а длина от 6 до 8. Однако при ряде патологических состояний сосуд может расширяться, что приводит к нарушению печеночного кровотока. Следствием такой картины может быть портальная гипертензия. Результатом ее образования становится увеличенное давление в системе, что приводит к расширению просвета воротной вены, тромбообразованию и различным тяжелым расстройствам в работе многих внутренних органов.
Причинами портальной гипертензии может стать цирроз железы, тромбоз. Также патология может быть спровоцирована гепатитом любого типа, пороками сердца, нарушениями обменных процессов в организме. Яркие симптомы гипертензии способны появиться выраженным чувством тяжести в правом подреберье, желтухой, общей слабостью, снижением веса, увеличением размеров селезенки. Возможно образование жидкости в брюшной полости и расширение вен в пищеводе.
Клиническая картина
Клиническая картина синдрома П. г. характеризуется следующими симптомами: а) возникновение коллатерального кровообращения — расширение вен на передней брюшной стенке, варикозное расширение вен пищевода и желудка, геморроидальных вен; б) спленомегалия; в) гиперспленизм; г) геморрагические проявления (кровотечение из вен пищевода и кардии желудка, слизистой оболочки носа, десен, маточные кровотечения, геморроидальные кровотечения; д) асцит.
При циррозе печени и болезни Киари перечисленные симптомы проявляются на фоне печеночной недостаточности (см.).
Рис. 2. Больной с внутрипеченочной портальной гипертензией: расширенные вены передней брюшной стенки.
Рис. 3. Больная с надпеченочной портальной гипертензией: расширены вены боковых стенок живота.
Нередко первым симптомом, выявляющим заболевание (особенно при внепеченочной форме П. г.), является случайно обнаруженная увеличенная селезенка или внезапно возникшее кровотечение из вен пищевода. Больные жалуются на общее недомогание, чувство тяжести в левом подреберье, иногда сопровождающееся болями и повышением температуры, метеоризм, увеличение живота. У больных с асцитом часто выявляются расширенные вены на передней брюшной стенке вокруг пупка (голова медузы) либо по направлению к грудной клетке или надлобковой области (рис. 2) с характерным при аускультации шумом волчка над ними. Портокавальные анастомозы возникают при вну-трипеченочном блоке портальной системы в результате функционирования пупочной вены и обозначаются как синдром Крювелье — Баумгартена (см. Крювелье — Баумгартена синдром). При болезни Киари расширенные вены локализуются чаще по боковым стенкам живота (рис. 3), на спине и нижних конечностях.
Наиболее грозным симптомом П. г. является кровотечение из вен пищевода и желудка (см. Желудочно-кишечное кровотечение), возникающее иногда внезапно на фоне полного благополучия. Кровотечение проявляется обильной кровавой рвотой (см. Гематемезис), меленой (см.). Оно может рецидивировать и нередко заканчивается смертью больного. Летальность от кровотечения из вен пищевода остается высокой, особенно при циррозе печени (45—60%), больные погибают от острой печеночной недостаточности, развивающейся в результате кровопотери. Больные с внепеченочной П. г. переносят кровотечение легче, летальность при этом значительно ниже (5—10%). Нередко после массивного кровотечения у больных циррозом печени впервые возникает асцит, активируется процесс в печени, ухудшается его течение. У больных с внепеченочной П. г. асцита, как правило, не бывает. При болезни Киари асцит стойкий и превалирует над всеми другими симптомами. Длительный стойкий асцит ведет к истощению, адинамии, развитию печеночной, почечной и сердечно-легочной недостаточности.
При П. г. селезенка всегда увеличена. Размеры ее варьируют в широких пределах. Нередко больные отмечают чувство тяжести и боли в левом подреберье, которые обусловлены обширными сращениями селезенки с окружающими тканями, а также инфарктами селезенки (см.). При кровотечении селезенка резко сокращается, иногда перестает пальпироваться, а затем постепенно вновь увеличивается до прежних размеров. Спленомегалия (см.) сопровождается гиперспленизмом, часто количество тромбоцитов снижается до 80 000— 30 000, количество лейкоцитов — до 3000—1500 в 1 мкл крови. Наблюдается умеренная анемия, после кровотечения значительная, трудно поддающаяся лечению.

Comments
(0 Comments)