ЗдоровьеВарикоз Откуда берутся вены на ногахи как с ними справиться
Диагностика состояния сосуда
«Золотым стандартом» как морфологической, так и функциональной диагностики состояния v. portae и сосудов печени является ультразвуковое исследование (УЗИ) с доплеровским исследованием кровотока. УЗ исследование позволяет оценить такие показатели:
- общее строение сосуда, наличие аномалий развития, дополнительных ветвей и т.д. Норма для него – это один сосудистый ствол;
- толщину сосудистой стенки, наличие патологических изменений в ней (утолщений, отложений солей кальция и т.д.);
- наличие образований в просвете сосудов, например тромбов, которые будут сопровождать тромбоз воротной вены;
- параллельно исследованиям морфологии сосудов, проводится оценка морфологии печени.
Доплерография позволяет оценить показатели кровотока не только в сосудах брюшной полости, но и непосредственно в печени. Также благодаря доплеру, можно оценить и рассчитать ориентировочное давление в сосуде, что позволяет установить диагноз — портальная гипертензия. Норма диаметра v. portae – не более 13 мм. Норма портального давления – 5-10 мм. рт. ст.
По данным КТ снимков врач и делает достоверное заключение о том, норма или патология присутствует в структуре органа. Тромбоз воротной вены также может выявляться на КТ.
Заболевания
Патологические процессы, поражающие сосудистую систему печени и брюшной полости часто имеют неблагоприятный прогноз. Это связано с тем, что механизмы развития заболеваний часто ведут к печеночной и сердечной недостаточности. Среди всех болезней, поражающих сосуд, ведущими являются такие заболевания:
- Портальная гипертензия. Повышения давления в сосуде. Причиной такого заболевания являются опухоли печени и ЖКТ; цирроз печени, вызванный приемом алкоголя, вирусами гепатита и т.д.
- Тромбоз воротной вены. Причины формирования тромба в сосуде разнообразны и связаны как с вредными привычками, так и с патологиями свертывания крови, травмами, опухолями и т.д.
- Застойная сердечная недостаточность. Система воротной вены тогда испытывает застой крови, что и ведет к патологическим изменениям в печени и других органов.
Главной опасностью патологий сосуда является развитие осложнений:
- Цирроза печени.
- Кровотечения из варикозных узлов пищевода и геморроидальных узлов.
- Острое формирование тромба и, как следствие тромбоз воротной вены.


https://youtube.com/watch?v=NcsVdDVpBXU
Мы рекомендуем!
Многие наши читательницы для лечения ВАРИКОЗА активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
ВЫ ВСЕ ЕЩЕ ДУМАЕТЕ, ЧТО ИЗБАВИТЬСЯ ОТ ВАРИКОЗА НЕВОЗМОЖНО!?
Кровеносные сосуды
Кровеносные сосуды представляют собой замкнутую транспортную систему, так называемые «магистрали жизни», поэтому их часто сравнивают с сетью дорог.
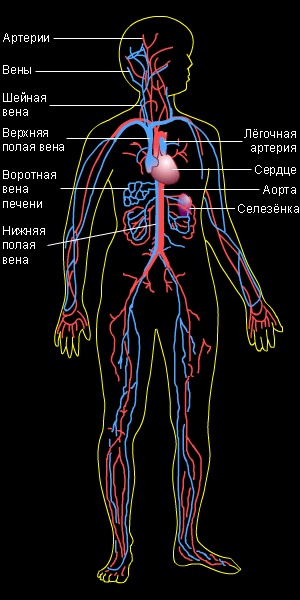
Крупные артерии нашего тела и основные вены, которые переносят кровь от сердца к разным органам и обратно, можно сравнить с главными дорогами; артерии и вены помельче, пронизывающие ткани и разбегающиеся по телу, похожи на второстепенные дороги. Капилляры можно назвать подъездными дорогами. Для более полного представления связи частей этой системы можно рассмотреть пути красных кровяных телец.
Кровяные тельца выбрасываются из левой части сердца. Двигаясь по главной артерии, которая называется аортой, они попадают в многочисленные более мелкие артериальные ответвления, питающие кровью все органы тела. Внутри каждого органа артерии разветвляются много раз, и так до тех пор, пока кровяные тельца не попадают в капилляры, которые не намного шире кровяного тельца.
После этого кровяные тельца идут обратно, проходя по соединяющимся и образующим мелкие вены капиллярам. Эти мелкие вены в свою очередь соединяются, образовывая более крупные вены. Пройдя этот путь, кровяные тельца попадают через полую вену в правую часть сердца. Полая вена — это самая крупная вена во всей сети вен. После этого, насытившись в легких кислородом, кровяные тельца идут по следующему кругу.
Самая крупная артерия и самая крупная вена
Самой крупной артерией из всех артерий является аорта. Она служит основным путем для крови, которая выкачивается из левой части сердца. Ширина аорты 2,5 см. Это в 2500 раз шире мельчайших капилляров. Толстые стенки аорты могут выдержать высокое давление, которое создается каждым ударом сердца.
Самой крупной из вен является полая вена, переносящая кровь в правую половину сердца. Полых вен 2. Одна несет кровь из верхней части тела, другая из нижней. Несмотря на то, что полая вена по ширине почти такая же как и аорта, стенки полых вен намного тоньше.
Артерии
Артерии снабжают кровью ткани организма, доставляя ее от сердца. Если не считать легочную артерию, доставляющую к легким бедную кислородом кровь, все артерии переносят кровь богатую кислородом. Благодаря своим упругим и крепким, эластичным стенкам, артерии выдерживают очень высокое давление, создаваемое сердцем. Наиболее крупные артерии имеют толщину человеческого пальца. Наиболее мелкие артерии имеют толщину тончайшей нитки. Они называются артериолы.
Вены
Вены доставляют кровь к сердцу. Легочная вена — это только одна из всех вен, которая несет кровь от легких, богатую кислородом. Все остальные вены переносят кровь бедную кислородом. Вены имеют внутренние клапаны, не позволяющие крови течь в обратном направлении.
Поскольку вены не подвергаются столь высокому давлению, стенки их намного тоньше, чем в артериях. Кровяное давление внутри вен гораздо более низкое. Вены имеют диаметр от 2,5 см (самая крупная), до диаметра тонкой нитки (самая тонкая). Наиболее мелкие вены называют венулы.
Пульс
При каждом сокращении сердца в артерии идет новая порция крови. Поскольку артерии эластичны, они легко справляются с такими скачками крови, то расширяясь с каждым толчком, то сужаясь после него. Такое движение называют пульс.
Удары пульса соответствуют сокращениям сердца. Пульс можно почувствовать в тех местах, где артерии расположены ближе к поверхности кожи.
При физических нагрузках пульс учащается, так как сердце начинает сокращаться быстрее. В нормальном состоянии пульс среднего человека составляет от 60 до 80 ударов в минуту.
Капилляры
Капилляры — это кровеносные сосуды, соединяющие вены с артериями. Они настолько тонкие, что кровяные тельца могут пройти по ним, только одно за другим. Диаметр капилляра равен диаметру одной клетки.
Точка контакта между кровеносной системой и клетками тела образована сетью капилляров. Кровь, протекающая по капиллярам через ткани, доставляет к клеткам питательные вещества и кислород, унося все отходы и производные обмена веществ.
В статье о системах тела человека можно более подробно ознакомиться со строением человеческого тела.
По материалам: Атлетизм.com.ua
- Подробности
- Просмотров: 15659
Варикозное расширение вен причины
Варикозное расширение вен — это категория заболеваний, которые вызываются большим количеством факторов. Здесь играют роль и описанные выше генетические аспекты, и воздействие гормонов (прием определенных веществ женщинами, а также беременность), избыток массы тела и нагрузка при более высоком росте человека. Также уже были описаны вызывающие варикозное расширение вен особенности условий труда и жизни (несоответствующие конституции нагрузочные упражнения, нагрузки на ноги и перенос таких тяжестей, к которым организм не приспособлен).
Кроме этого решено выделять факторы развития варикозного расширения вен, которые могут стать предпосылками заболевания. То есть при таких факторах варикозное расширение вен может, как и появиться, так и при должном наблюдении не развиться даже в начальную стадию. Такие факторы принято называть предрасполагающими.
Именно предрасполагающими факторами и являются вышеописанные врожденные недостаточности клапанов вен и несостоятельность стенки вены. При этих факторах еще в процессе развития плода происходит сбой и с этих пор не вырабатываются отдельные типы составляющих стенки вены и клапанов.
Также есть производящие факторы развития варикозного расширения вен: сюда относят заболевания и состояния, которые приводят к тому, что в организме и в сосудах вырастает уровень давления. К заболеваниям относят: ХОБЛ (хроническая обструктивная болезнь легких, запоры, ожирение). К состояниям относят беременности и тяжелые статические нагрузки.
Кроме причин варикозного расширения вен необходимо понимать основные причины, благодаря которым возникают те или иные клинические проявления. Об этих причинах по отдельности уже было сказано, когда описывались отдельные подвиды варикозного расширения вен.
А еще, кроме факторов предрасполагающих и вызывающих варикозное расширение вен, также есть еще и факторы риска. Это такие факторы, которые увеличивают возможность появления варикозного расширения вен: сюда относят состояния, характеризующиеся нарушением баланса между гормонами в организме. Одновременно и фактором риска и фактором, способным спровоцировать заболевание являются уже описанные выше беременность, ожирение и особенности жизни и работы.
Таким образом, становится понятным, что отдельные факторы могут, как увеличить шансы на заболеваемость, так и непосредственно вызвать варикозное расширение вен. Все зависит лишь от силы их воздействия, комбинации с другими факторами и индивидуальных возможностей организма.
Главное патологическое звено — это патологический заброс крови (рефлюкс). В норме кровь идет по руслу от нижних отделов к верхним. То есть она противодействует воздействию силы тяжести. Этот феномен обеспечивает сердце и венозную систему, которые «подкачивают» кровь снизу вверх. Как уже описывалось выше, в венах есть клапаны, которые мешают крови течь в не выгодном организму направлении — сверху вниз. В норме клапаны закрываются на диастоле сердца и не пускают кровь обратно.
При варикозном расширении вен клапаны не закрываются на сердечной диастоле. Это возникает из-за разных причин: где-то клапаны дефектны уже с рождения, а где-то вены сами растягиваются от воздействия на них давления (как например, при портальной гипертензии). Из-за неверной работы клапанов нарушается кровоток, и появляются забросы. Забросы оставляют в венах ненужные объёмы крови, которые растягивают сосуды. Постепенно развивается вторично повышенное давление в венах. Поэтому причинно-следственную связь варикозного расширения вен еще называют «замкнутым кругом»: нарушения принципов гемодинамики при варикозном расширении вен и причина и следствие.
Варикозное расширение вен симптомы
В большинстве случаев симптомы варикоза на начальных этапах развития этого заболевания себя никак не проявляют, соответственно, и не сопровождаются какими-либо неприятными ощущениями или признаками, на основании которых пациент бы смог обратиться за консультацией к соответствующему специалисту
Причин, на которые это заболевание могло бы на себя обратить внимание, нет, или практически нет, ведь основное проявление варикоза, на которое можно обратить внимание, заключается в появлении определенного косметического дефекта. Заключается он в появлении узловатых и извилистых темно-синих венок, просвечивающих сквозь кожу в области голеней — это «сосудистые звездочки»
«Сосудистые звездочки» выступают в качестве достаточно важного проявления, указывающего на актуальность венозной недостаточности. Они представляют собой своеобразную паутинку на основе подвергшихся расширению капилляров, шириной от 0,1 мм и просвечиваемых сквозь кожу
Именно из-за отсутствия дополнительных симптомов, из-за которых бы можно было предпринимать определенные меры на их счет, «сосудистые звездочки» воспринимаются женщинами в качестве косметического дефекта, а мужчинами и вовсе игнорируются.
Появляются «сосудистые звездочки» зачастую из-за нарушений гормонального баланса или из-за частого злоупотребления солярием или сауной, при этом избегание повышенных температур и устранение дисбаланса по части гормонов – все это позволит избавиться от «сосудистых звездочек», возникших именно под воздействием таких причин. Между тем, в большинстве своем «сосудистые звездочки» выступают именно в качестве первого и нередко единственного признака, указывающего на актуальность переполнения поверхностных вен и на развитие варикоза. По этой причине появление такого «косметического дефекта» требует обращения к специалисту – лечение варикоза на ранних стадиях становится наиболее успешным по части собственной эффективности.
Итак, рассмотрим те симптомы, которые в целом присущи интересующему нас заболеванию. Первые симптомы варикоза появиться могут совершенно внезапным образом, например, на фоне длительного пребывания в стоячем положении, при интенсивной физической нагрузке и т.д. Заключаются они, помимо появления в области голеней узлов, в следующем:
- Появление отеков в области стоп и голеней, развиваются они в основном в результате длительного предшествующего сидения (при опущенных ногах) или стояния. Ночной сон такую отечность устраняет.
- Изменение кожи со стороны внутренней поверхности в области голеней. Кожа становится более темной (иными словами, речь идет о пигментации) и уплотненной, на вид блестящей. В области таких участков отмечается выпадение волос.
- Быстрая утомляемость, тяжесть в ногах, боль и жжение в ногах, частые судороги – все эти симптомы варикозного расширения вен проявляются уже на этапах прогрессирования заболевания, то есть позднее. Кроме того, именно эти проявления выступают в качестве так называемых предвестников осложнений, сопутствующих этому заболеванию.
Достаточно часто расширенные вены отмечаются уже в молодом возрасте, и, опять же, во время беременности и после нее. В особенности перечисленные проявления, равно как и выпирание вен в областях, где их уже видно, отмечаются после длительных нагрузок.
Прогрессирование варикоза может длиться на протяжении многих лет, в некоторых случаях исчисляясь десятилетиями.
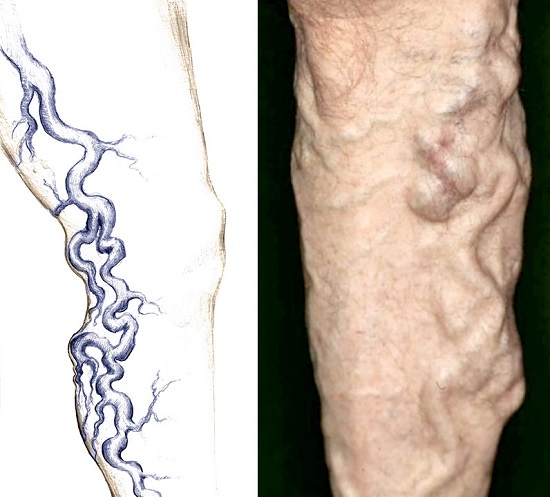 Варикоз: далеко зашедший процесс поражения ног
Варикоз: далеко зашедший процесс поражения ног
Венозный сосуд
Венозные сосуды помимо функции возврата крови от мик-роциркуляторного русла к сердцу обеспечивают также ее депонирование, чем изменяют преднагрузку и, в конечном итоге, оказывают регуляторное влияние на его функцию. При физической нагрузке благодаря развитой клапанной системе вены конечностей выполняют и функции насоса, способствуя более быстрому возврату крови к сердцу и тем самым — улучшению кровообращения в целом. Колебания давления в венах значительно более высоки, чем в артериях.
|
Схема установки для изучения всасывания веществ через кожу на изолированном ухе кролика. |
Все остальные венозные сосуды тщательно перевязывают. Приготовленный таким образом препарат уха в вертикальном положении ( острым концом вниз) погружают в сосуд с изучаемым веществом. Артериальная канюля соединяется резиновой трубкой с сосудом, из которого под постоянным давлением поступает рингеровский раствор или другая перфузионная жидкость. Необходимо, чтобы скорость перфузии была постоянной. В опытах авторов скорость равнялась 20 — 25 см3 за 30 мин. Оттекающую жидкость собирали в установленные промежутки времени и определяли содержание в ней исследуемого вещества.
Большинство венозных сосудов с диаметром более 2 мм имеют клапаны, представляющие собой складки стенок.
Увеличение объема венозных сосудов приводит к повышению офтальмотонуса.
На пересечении тонких артериальных и венозных сосудов 3 — 4 порядков, чаще в назальных квадрантах, нам удалось отметить еще один не описанный в литературе тип перекреста, встречающийся у 3 — 6 % детей. Этот тип перекреста, который условно можно назвать симптомом конуса, заключается в следующем: обычно малозаметный рефлекс на проксимальном участке вены расширяется и приобретает форму равнобедренного треугольника, с основанием прилежащим к артерии. Ди-стальный участок вены в бескрасном свете выглядит более темным, чем проксимальный.
ВОРОТНАЯ ВЕНА, крупный венозный сосуд, образуемый от слияния вен желудка, кишок, селезенки, поджелудочной железы и желчного пузыря; проходит в печень, где распадается на ветви.
|
Флюоресцентная ангио-грамма глазного дна при ранней стадии диабетической ретинопатии. |
Выявляются множественные кровоизлияния, тромбоз мелких венозных сосудов.
Слой крупных сосудов содержит главным образом венозные сосуды.
По-видимому, не меньшую роль в системе кровообращения играют венозные сосуды, содержащие 2 / з всей циркулирующей в организме крови. Однако изучением венозного кровообращения занимались значительно меньше. В 1957 г. Ю. А. Агашин определил, что при действии 50-периодной вибрации венозное давление у обследуемых лиц снижается.
Поскольку продолжительность жизни, статика тела, патофизиология кровообращения и биохимический состав артериальных и венозных сосудов животных и человека резко отличаются, то установленные параметры механических свойств сосудистых стенок животных нельзя использовать для оценки идентичных параметров у человека.
|
Врожденная комбиниро — Лимфангиома верхнего. |
Истинной ветвистой гемангиомы век, состоящей из расши ренных, извитых артериальных или венозных сосудов мы у детей ни разу не встретили.
Сосудистые сети МКК и БКК аналогичны и разделяются на подсистемы артериальных сосудов, микроциркуляторного русла, венозных сосудов и характеризуются малой протяженностью. В отличие от сосудов большого круга в артериях малого протекает венозная кровь, а в венах ( после насыщения кислородом и освобождения от углекислого газа в микроциркуляторном русле) — артериальная. Схемы построения микроциркуляторных русел БКК и МКК аналогичны. Плотность упаковки капилляров микроциркуляторного русла малого круга в 2 раза выше, чем большого ( его обьем составляет в среднем 0.8 объема дыхательной части ткани легких), что способствует эффективности газообмена между кровью капилляров и воздухом. Кровь микроциркуляторного русла собирается сливающимися и постепенно укрупняющимися венозными сосудами легких. От каждого легкого формируются две легочные вены, впадающие в ЛП.
Заболевания вен
Расширение вены – заболевание или вариант нормы?

Не всегда расширенные вены являются признаком заболевания вен. Так, например, занятие спортом или тяжелым физическим трудом приводит к увеличению диаметра вен. В результате интенсивных физических нагрузок увеличивается кровоснабжение мышц. Усиливается как приток крови по артериям, так и отток по венам. Стенка вен растягивается и, следовательно, диаметр вены увеличивается. Также расширение вен происходит при повышении температуры окружающей среды (например, при жаркой погоде или в бане). У людей с пониженной массой тела вены могут казаться визуально расширенными, нежели у полных, поскольку отсутствует подкожная клетчатка, окружающая вены. Все это является нормой и не связано с варикозным расширением вен, поскольку клапанный аппарат сохранен и адекватно выполняет свою функцию.
Однако расширенные вены могут сообщать и о заболевании, об этом ниже.
Варикозные вены или варикозное расширение вен
Под варикозным расширением вен понимают патологический процесс набухания подкожных вен вследствие дисфункции их клапанов. В исходе этого процесса возникает извитость венозного рисунка, истончение венозной стенки с образованием варикозного (от латинского varix) расширения вен.
Причины и факторы развития варикозной болезни
Изначальные причины варикозного расширения вен окончательно не ясны. Скорее всего заболевание имеет многокомпонентный механизм развития, протекающий на фоне врожденной предрасположенности. Однако факторы, способствующие появлению варикозных вен, хорошо известны. К ним относят:
- Генетическую предрасположенность
- Излишние неконтролируемые физические нагрузки
- Ожирение. При этом распространенность варикозного расширения вен имеет прямую зависимость от степени ожирения
- Долгое и неподвижное нахождение в положении сидя или стоя, когда клапанный аппарат работает с повышенной нагрузкой, что может привести к его дисфункции
- Беременность. Важным аспектом ведения беременности является профилактика варикозного расширения вен
- Постоянное ношение обуви на высоком каблуке
Симптоматика венозной недостаточности

Главными симптомами венозной недостаточности являются:
- Чувство тяжести, усталости в ногах
- Отеки стоп и голеней, возникающие преимущественно к концу трудового дня
- Распирание, дискомфорт по ходу вены конечноси
- Эпизодические судороги икроножных мышц
- Появление сосудистых звездочек (телеангиоэктазии)
Болят вены – что делать?
Многие пациенты, страдающие варикозным расширением вен и обращающиеся за медицинской помощью, жалуются на боль. Необходимо понимать, что вены не болят сами по себе, если конечно они не вовлечены в воспалительный процесс. Тогда откуда возникает боль?
Боль является признаком таких заболеваний как: артриты, артрозы, хондрозы, невриты и другие заболевания, не связанные с расширением вен как таковым. Но они зачастую сопутствуют варикозному расширению вен.
Порезанные вены: первая помощь

Иногда в быту и не только возникает такая неприятная ситуация как порезы. Порой порезы бывают достаточно глубокими и сопровождаются нарушением целостности венозной стенки. Кровотечение из порезанных вен имеет свои особенности. Так кровь из вен отличается темным красным цветом, она истекает равномерно без пульсации. Вены конечностей в воздушной среде достаточно быстро спазмируются, активируются факторы свертывания и кровотечение останавливается. Первая помощь в такой ситуации – это компрессионная повязка и холод на область пореза, порезанную конечность желательно зафиксировать в приподнятом положении.
Однако следует помнить, что в водной среде спазм порезанных вен не происходит, активация факторов коагуляции происходит медленно, следовательно, остановить кровотечение в таком случае очень не легко. В случае возникновения подобной ситуации, которая может возникнуть, например, в ванной, бассейне или море, следует немедленно покинуть водное пространство.
После оказания первой медицинской помощи при порезанных венах следует незамедлительно обратиться в специализированное учреждение для осмотра поврежденных тканей.
Отличия
Чем артерии отличаются от вен? Эти кровеносные сосуды имеют существенные различия по многим признакам.
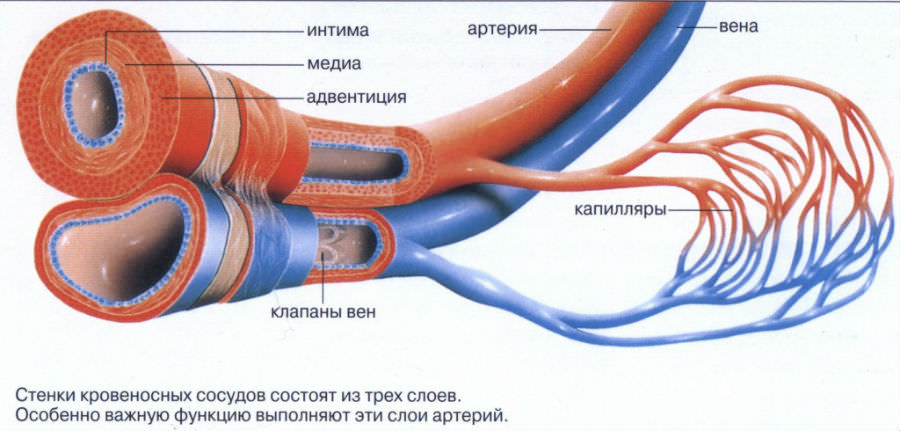 Артерии и вены, в первую очередь, различаются по строению стенки
Артерии и вены, в первую очередь, различаются по строению стенки
По строению стенки
У артерий толстые стенки, в них много эластических волокон, гладкая мускулатура хорошо развита, они не опадают, если не наполнены кровью. За счет сократительной способности тканей, из которой состоят их стенки, осуществляется быстрая доставка крови, насыщенной кислородом, ко всем органам. Клетки, из которых состоят слои стенок, обеспечивают беспрепятственное прохождение крови по артериям. Внутренняя поверхность у них гофрированная. Артерии должны выдерживать высокое давление, которое создается при мощных выбросах крови.
Давление в венах низкое, поэтому стенки тоньше. Они опадают при отсутствии в них крови. Их мышечный слой не способен сокращаться так, как у артерий. Поверхность внутри сосуда гладкая. Кровь по ним движется медленно.
В венах самой толстой оболочкой считается наружная, в артериях – средняя. У вен отсутствуют эластические мембраны, у артерий есть внутренняя и наружная.
По форме
Еще советуем:Почему выпирают вены на руках
Артерии имеют довольно правильную цилиндрическую форму, они круглые в сечении.
Вены из-за давления других органов уплощены, их форма извилистая, они то сужаются, то расширяются, что связано с расположением клапанов.
По наличию клапанов
В большинстве вен есть клапаны, не дающие крови течь в обратную сторону. Они расположены парами напротив друг друга на всем протяжении сосуда. Их нет в воротных полых, плечеголовых, подвздошных венах, а также в венах сердца, головного и красного костного мозга.
В артериях клапаны находятся при выходе сосудов из сердца.
По расположению
Артерии залегают глубоко в тканях и подходят к коже лишь в нескольких местах, там, где прослушивается пульс: на висках, шее, запястье, подъеме стоп. Их расположение у всех людей примерно одинаковое.
 Вены в большинстве своем расположены близко к поверхности кожи
Вены в большинстве своем расположены близко к поверхности кожи
Локализация вен у разных людей может отличаться.
По обеспечению движения крови
В артериях кровь течет под давлением силы сердца, которое ее выталкивает. Сначала скорость составляет около 40 м/с, затем постепенно уменьшается.
Кровоток в венах происходит за счет нескольких факторов:
- силы давления, зависящего от толчка крови со стороны сердечной мышцы и артерий;
- присасывающей силы сердца при расслаблении между сокращениями, то есть создание в венах отрицательного давления из-за расширения предсердий;
- присасывающего действия на вены груди дыхательных движений;
- сокращения мышц ног и рук.
Кроме этого, примерно треть крови находится в венозных депо (в воротной вене, селезенке, коже, стенках желудка и кишечника). Она выталкивается оттуда, если нужно увеличить объем циркулирующей крови, например, при массивных кровотечениях, при высоких физических нагрузках.
По цвету и составу крови
По артериям кровь доставляется от сердца к органам. Она обогащена кислородом и имеет алый цвет.
Вены обеспечивают отток крови от тканей к сердцу. Венозная кровь, в которой находится углекислый газ и продукты распада, образовавшиеся при обменных процессах, отличается более темным цветом.
Артериальное и венозное кровотечения имеют разные признаки. В первом случае, кровь выбрасывается фонтаном, во втором – течет струей. Артериальное – более интенсивное и опасное для человека.
Таким образом, можно выделить главные отличия:
- Артерии осуществляют транспортировку крови от сердца к органам, вены – обратно к сердцу. Артериальная кровь несет кислород, венозная возвращает углекислый газ.
- Стенки артерий более эластичные и толстые, чем венозные. В артериях кровь выталкивается с силой и движется под давлением, в венах течет спокойно, при этом двигаться в обратном направлении ей не дают клапаны.
- Артерий меньше, чем вен в 2 раза, и находятся они глубоко. Вены расположены в большинстве случаев поверхностно, их сеть более широкая.
Вены, в отличие от артерий, используются в медицине для получения материала на анализ и для введения лекарственных препаратов и других жидкостей непосредственно в кровоток.
Диагностика патологии воротной вены
Современным дополнением к рутинному УЗИ считается допплерометрия, позволяющая оценить скорость и направление тока крови. ВВ на УЗИ просматривается в воротах печени, где она раздваивается на горизонтально расположенные правую и левую ветви. Так крови при допплерометрии направлен в сторону печени. Нормой на УЗИ считается диаметр сосуда в пределах 13 мм.
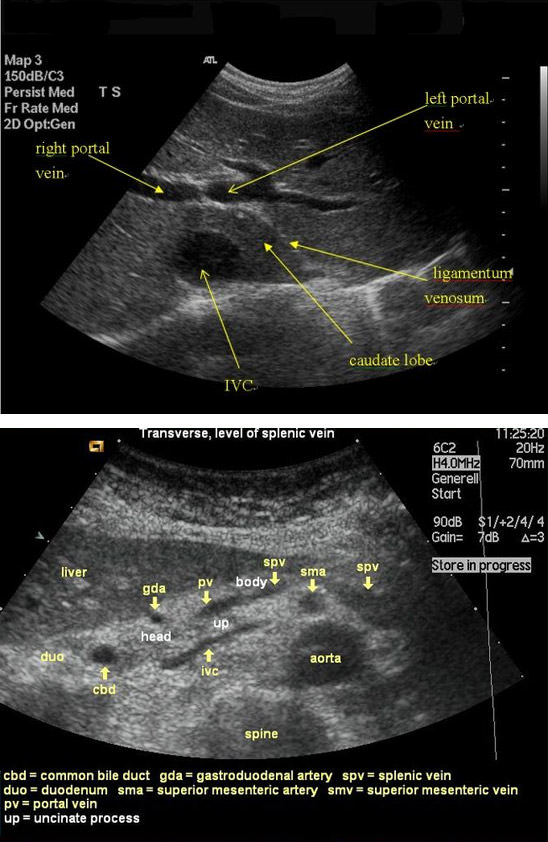
При тромбообразовании в вене будет обнаружено гиперэхогенное содержимое, неоднородное, заполняющее часть диаметра сосуда или полностью весь просвет, приводя к тотальному прекращению движения крови. Цветное допплеровское картирование покажет отсутствие кровотока при полной обструкции тромбом или пристеночный его характер около кровяного свертка.
При СПГ на УЗИ врач обнаружит расширение просветов сосудов, увеличение объема печени, скопление жидкости в полости живота, уменьшение скорости кровотока на цветном допплере. Косвенным признаком СПГ будет наличие кавернозных изменений, которые могут быть подтверждены посредством допплерометрии.
Помимо УЗИ, для диагностики патологии воротной вены применяют КТ с контрастированием. Достоинствами МРТ можно считать возможность определения причин изменений в портальной системе, осмотра паренхимы печени, лимфоузлов и других рядом расположенных образований. Недостаток – дороговизна и малая доступность, особенно, в небольших населенных пунктах.
Ангиография – один из самых точных методов диагностики портального тромбоза. При портальной гипертензии обследование обязательно включает ФГДС для оценки состояния портокавальных анастомозов в пищеводе, эзофагоскопию, возможно рентгеноконтрастное исследование пищевода и желудка.
Данные инструментальных методов обследований дополняются анализами крови, в которых обнаруживаются отклонения от нормы (лейкоцитоз, увеличение печеночных ферментов, билирубина и т. д.), и жалобами больного, после чего врач может поставить точный диагноз поражение портальной системы.
Вывести все публикации с меткой:
- Абдоминальные сосуды
- Анатомия
Перейти в раздел:
Болезни сосудов, патология с сосудистым фактором
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
Воспалительные процессы
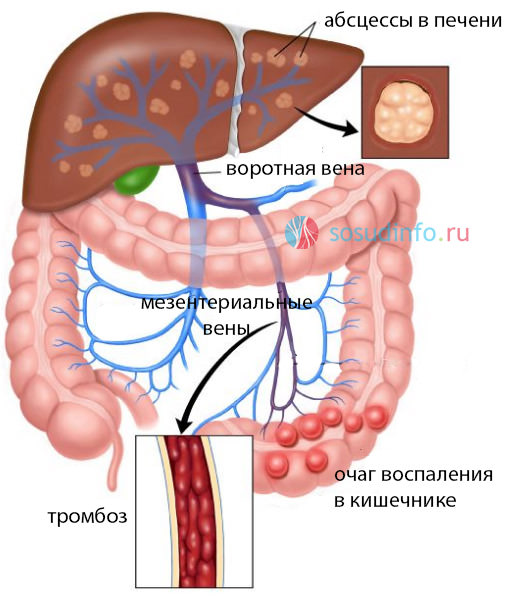
пример развития пилефлебита из-за дивертикул сигмовидной кишки
К числу редких поражений воротной вены вены относят острое гнойное воспаление – пилефлебит, имеющее отчетливую склонность «перерасти» в тромбоз. Главным виновником пилефлебита выступает острый аппендицит, а следствием заболевания – абсдедирование в печеночной ткани и гибель больного.
Симптоматика воспаления в ВВ крайне неспецифична, поэтому заподозрить этот процесс очень сложно. Еще недавно диагноз ставился в основном посмертно, но возможность применения МРТ несколько изменила качество диагностики в лучшую сторону, и пилефлебит может быть обнаружен при жизни.
К признакам пилефлебита можно отнести лихорадку, озноб, сильнейшую интоксикацию, боли в животе. Гнойное воспаление ВВ может вызвать увеличение давления в сосуде и, соответственно, кровотечения из пищеводных и желудочных вен. При занесении инфекции в паренхиму печени и развитии в ней гнойных полостей появится желтуха.
Лабораторные обследования при пилефлебите покажут наличие острого воспалительного процесса (повысится СОЭ, возрастут лейкоциты), но достоверно судить о наличии пилефлебита помогают УЗИ, допплерометрия, КТ и МРТ.
Венозная система человека
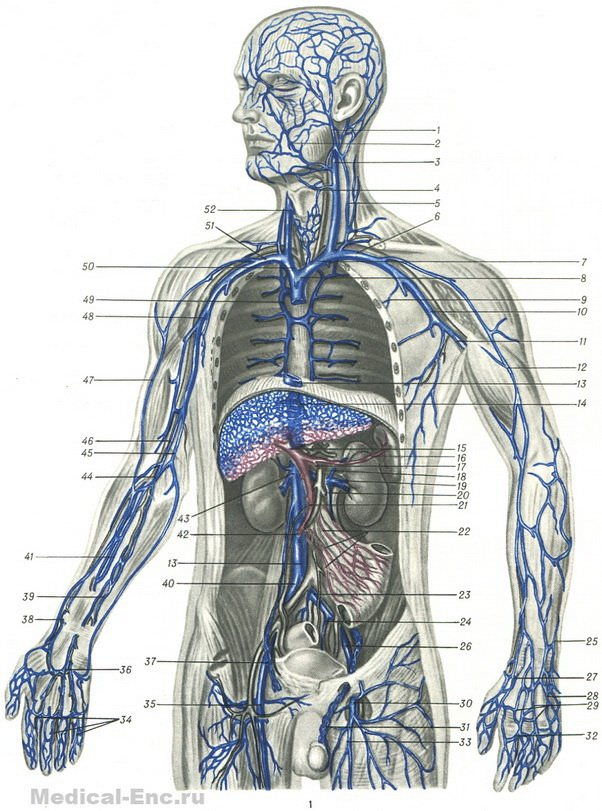 Рис. 1. Венозная система человека: 1 — v. retromandibularis; 2 — v. facialis; 3 — v. jugularis int. sin.; 4 — v. thyreoidea sup.; 5 — v. jugularis ext. sin.; 6 — v. subclavia sin.; 7 — v. brachiocephalica sin.; 8 — v. cava sup.; 9 — v. hemiazygos (et w. intercostaies post. sin.); 10 — v. axillaris sin.; 11 — vv. comltantes a. brachlalls sin.; 12 — v. cephalica; 13 — v. cava inf.; 14 — vv. hepaticae; 15 — v. portae; 16 — v. lienalis; 17 — v. mesenterica inf.; 18 — v. suprarenalis sin.; 19 — v. renalis sin.; 20 — v. testicularis sin.; 21 — v. mesenterica sup.; 22 — vv. intestinales; 23 — v. iliaca communis sin.; 24 — v. iliaca int. sin.; 25 — v. basilica; 26 — v. iliaca ext. sin.; 27 — начальная часть v. cephalicae (v. cephalica pollicis); 28 — начальная часть v. basilicae (v. salvatella); 29 — rete venosum dorsale manus; 30 — v. femoralis sin.; 31 — plexus pampiniformis; 32 — vv. intercapitales; 33 — v. saphena magna; 34 — vv. digitales palmares; 35 — v. femoralis dext.; 36 — arcus venosus palmaris superficialis; 37 — v. iliaca ext. dext.; 38 — vv. comitantes a. radialis; 39 — vv. comltantes a. ulnaris; 40 — v. iliaca communis dext.; 41 — vv. comitantes a. interosseae ant.; 42 — v. testicularis dext.; 43 — v. cava inf.; 44 — v. mediana cubiti; 45 — v. basilica; 46 — vv. comitantes a. brachialis dext.; 47 — v. cephalica; 48 — v. axillaris dext.; 49 — v. azygos (et vv. intercostaies post, dext.); 50 — v. brachiocephalica dext.; 51 — v. subclavia dext.; 52 — v. jugularis int. dext.
Рис. 1. Венозная система человека: 1 — v. retromandibularis; 2 — v. facialis; 3 — v. jugularis int. sin.; 4 — v. thyreoidea sup.; 5 — v. jugularis ext. sin.; 6 — v. subclavia sin.; 7 — v. brachiocephalica sin.; 8 — v. cava sup.; 9 — v. hemiazygos (et w. intercostaies post. sin.); 10 — v. axillaris sin.; 11 — vv. comltantes a. brachlalls sin.; 12 — v. cephalica; 13 — v. cava inf.; 14 — vv. hepaticae; 15 — v. portae; 16 — v. lienalis; 17 — v. mesenterica inf.; 18 — v. suprarenalis sin.; 19 — v. renalis sin.; 20 — v. testicularis sin.; 21 — v. mesenterica sup.; 22 — vv. intestinales; 23 — v. iliaca communis sin.; 24 — v. iliaca int. sin.; 25 — v. basilica; 26 — v. iliaca ext. sin.; 27 — начальная часть v. cephalicae (v. cephalica pollicis); 28 — начальная часть v. basilicae (v. salvatella); 29 — rete venosum dorsale manus; 30 — v. femoralis sin.; 31 — plexus pampiniformis; 32 — vv. intercapitales; 33 — v. saphena magna; 34 — vv. digitales palmares; 35 — v. femoralis dext.; 36 — arcus venosus palmaris superficialis; 37 — v. iliaca ext. dext.; 38 — vv. comitantes a. radialis; 39 — vv. comltantes a. ulnaris; 40 — v. iliaca communis dext.; 41 — vv. comitantes a. interosseae ant.; 42 — v. testicularis dext.; 43 — v. cava inf.; 44 — v. mediana cubiti; 45 — v. basilica; 46 — vv. comitantes a. brachialis dext.; 47 — v. cephalica; 48 — v. axillaris dext.; 49 — v. azygos (et vv. intercostaies post, dext.); 50 — v. brachiocephalica dext.; 51 — v. subclavia dext.; 52 — v. jugularis int. dext.
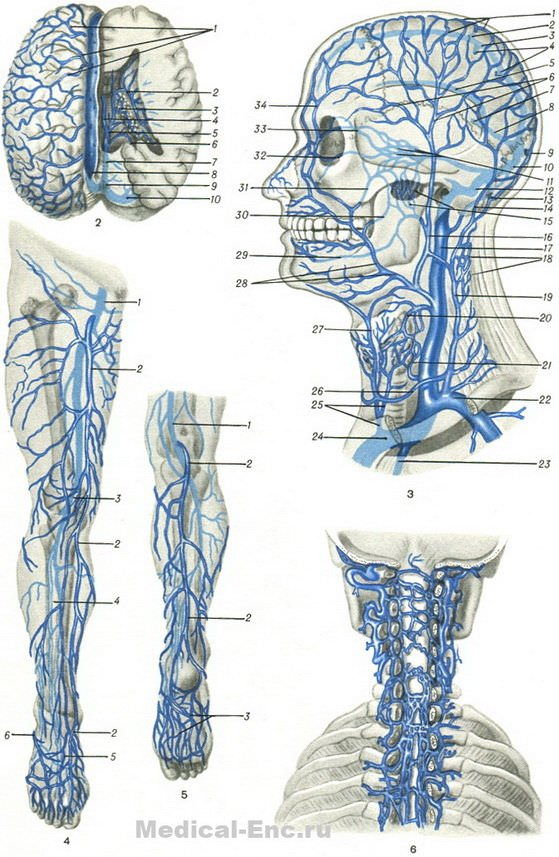 Рис. 2. Вены головного мозга: 1 — vv. cerebri superiores; 2 — v. thalamostriata; 3 — v. chorioidea; 4 — vv. cerebri internae; 5 — v. cerebri magna; 6 — v. basalis; 7 — sinus rectus; 8 — sinus sagittalis sup.; 9 — confluens sinuum; 10 — sinus transversus.
Рис. 2. Вены головного мозга: 1 — vv. cerebri superiores; 2 — v. thalamostriata; 3 — v. chorioidea; 4 — vv. cerebri internae; 5 — v. cerebri magna; 6 — v. basalis; 7 — sinus rectus; 8 — sinus sagittalis sup.; 9 — confluens sinuum; 10 — sinus transversus.
Рис. 3. Вены головы и шеи: 1 — подкожные вены теменной области; 2 — v. emissaria parietalis; 3 — sinus sagittalis sup.; 4 — vv. cerebri superiores; 5 — sinus sagittalis inf.; 6 — v. temporalis superficialis; 7 — v. magna cerebri; 8 — sinus rectus; 9 — v. emissaria occipitalis; 10 — sinus transversus; 11 — sinus cavernosa; 12 — sinus slgmoldeus; 13 — v. emissaria mastoidea; 14— v. occipitalis; 15 — plexus pterygoideus; 16 — v. retromandibularis; 17 — v. jugularis interna; 18 — plexus vertebralls posterior; 19 — v. jugularis ext.; 20 — v. thyreoidea sup.; 21 — v. thyreoidea inf.; 22 — v. subclavia; 23 — v. thoracica Interna; 24 — v. brachiocephalica sin.; 25 — v. thyreoidea ima (plexus thyreoideus impar); 26 — arcus venosus juguli; 27 — v. jugularis ant.; 28 — v. facialis; 29 — v. alveolaris inf.; 30 — v. buccalis (s. buccinatoria); 31 — v. faciei profunda; 32 — v. ophthalmica inf.; 33 — v. ophthalmica sup.; 34 — v. supraorbital.
Рис. 4. Поверхностные и глубокие вены нижней конечности (вид спереди): 1 — v. femoralis; 2 — v. saphena magna; 3 — v. poplitea; 4 — vv. tibiales ant.; 5 — rete venosum dorsale pedis; 6 — v. saphena parva.
Рис. 5. Поверхностные и глубокие вены голени и стопы (вид сзади): 1 — v. poplitea; 2 — v. saphena parva; 3 — rete venosum plantare.
Рис. 6. Наружные и внутренние позвоночные (венозные) сплетения [plexus vertebrales (venosi) ext. et interni).

Comments
(0 Comments)