Вазоконстрикция
Причины развития спазма сосудов и артерий
Спастические сокращения мышечных волокон стенки сосуда возникают при сбое движения главных электролитов крови через клеточную оболочку. Нарушение соотношения калия и натрия, а также магния и кальция приводят к изменению продолжительности фаз сжимания и расслабления сосудов. При ангиоспазме возрастает интенсивность и длительность сжатий, понижается способность к восстановлению.
К самым частым патологиям, которые сопровождаются вазоспазмом, относятся:
- атеросклероз,
- аневризма,
- очаг кровоизлияния в мозге,
- тромбоз и эмболия,
- ревматизм,
- васкулит,
- артериальная гипертензия,
- метаболический синдром,
- отек или водянка мозга,
- черепно-мозговые травмы,
- остеохондроз,
- тиреотоксикоз,
- сахарный диабет
- почечные болезни,
- менингит, энцефалит.
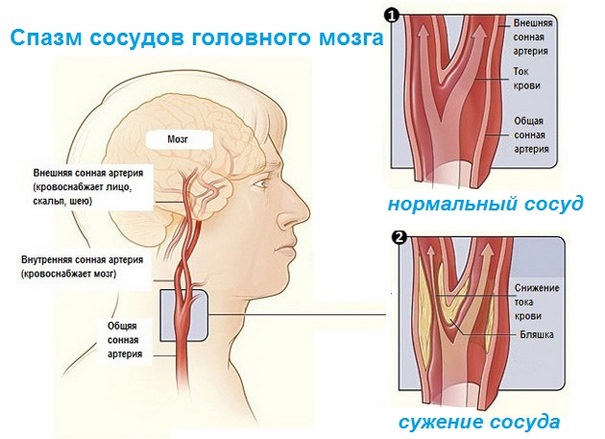
К факторам риска церебрального ангиоспазма относятся: курение, отравления токсическими веществами, наркомания, употребление больших количеств энергетиков, кофеина и алкоголя. Вазоспазму подвержены люди, испытывающие длительные или чрезмерно интенсивные стрессы, переутомление, обезвоживание. Он возникает при бессоннице, перепадах атмосферного давления, изменениях магнитного поля.
У детей спазм мозговых сосудов развивается после родовой травмы, ударов головы, а также при пороках развития головного и спинного мозга.
В чем опасность спазма сосудов
Под ангиоспазм могут маскироваться более серьезные болезни органического характера – закупорка артерии тромбом или холестериновой бляшкой, опухоль, разрыв сосуда. Эти патологии способны перерасти в ишемический или геморрагический инсульт.
Длительный период кислородного голодания при постоянном спазме также опасен, потому что сопровождается метаболическими нарушениями и разрушением тканей мозга.
В период роста детского организма нелеченый хронический спазм наносит ощутимый вред, так как вызывает отставание развития, нарушения зрения и слуха, неврологические отклонения, мигрень.
Препараты c фармакологическим действием Сосудосуживающее вазоконстрикторное
- А
- Адреналин (Раствор для местного применения)
- Адреналин (Субстанция-порошок)
- Адреналин (Раствор для инъекций)
- Алергофтал (Капли глазные)
- АнтиФлу (Таблетки пероральные)
- Б
- Белодерм (Крем для наружного применения)
- Белодерм (Мазь для наружного применения)
- Берберил Н (Капли глазные)
- Бризолин (Капли назальные)
- Брилокаин-адреналин (Раствор для инъекций)
- Брилокаин-адреналин форте (Раствор для инъекций)
- В
- Вазолаприл (Таблетки пероральные)
- Виброцил (Гель для носа)
- Виброцил (Капли назальные)
- Виброцил (Спрей назальный)
- Визин (Капли глазные)
- ВизОптик (Капли глазные)
- Визофрин (Капли глазные)
- Г
- Галазолин (Гель для носа)
- Галазолин (Капли назальные)
- Галидор (Таблетки пероральные)
- Галидор (Раствор для инъекций)
- Гутрон (Раствор)
- Гутрон (Таблетки пероральные)
- К
- Ксимелин (Капли назальные)
- Ксимелин (Спрей назальный)
- Л
- Лоринден A (Мазь для наружного применения)
- Лотридерм (Крем)
- М
- Максиколд (Порошок для приготовления раствора для приема внутрь)
- Максиколд (Таблетки пероральные)
- Мезатон (Раствор для инъекций)
- Н
- Називин (Капли назальные)
- Називин (Спрей назальный)
- Називин Сенситив (Капли назальные)
- Називин Сенситив (Спрей назальный)
- Назик (Спрей назальный)
- Назик для детей (Спрей назальный)
- Назол (Спрей назальный)
- Назол Адванс (Спрей назальный)
- Назол Кидс (Спрей назальный)
- Назоспрей (Спрей назальный)
- Нафазолин-Ферейн (Капли назальные)
- Нафтизин (Субстанция-порошок)
- Нафтизин (Спрей назальный)
- Нафтизин (Капли назальные)
- Неосинефрин-ПОС (Капли глазные)
- Неофлю 750 (Порошок для приготовления раствора для приема внутрь)
- Несопин (Спрей назальный)
- О
- Октилия (Капли глазные)
- Олинт (Спрей назальный)
- П
- Полидекса с фенилэфрином (Спрей назальный)
- Пренацид (Капли глазные)
- Пренацид (Мазь глазная)
- Р
- Релиф Ультра (Суппозитории ректальные)
- Ризаксил (Капли назальные)
- Риназолин (Аэрозоль)
- Ринонорм (Спрей назальный)
- Ринопронт (Сироп)
- Ринопронт (Капсула)
- Ринорус (Спрей назальный)
- Ринорус (Капли назальные)
- Риностоп (Капли назальные)
- Ринофлуимуцил (Спрей назальный)
- С
- Санорин (Капли назальные)
- Санорин (Спрей назальный)
- Санорин (Эмульсия)
- Санорин-Аналергин (Капли глазные)
- Синодерм (Гель для наружного применения)
- Синодерм (Крем для наружного применения)
- Синодерм (Мазь для наружного применения)
- Снуп (Спрей назальный)
- Сперсаллерг (Капли глазные)
- Т
- Тизин (Капли назальные)
- Тофф плюс (Капсула)
- Ф
- Фазин (Капли назальные)
- Ц
- Целестодерм-В (Крем для наружного применения)
- Целестодерм-В (Мазь для наружного применения)
- Циннарон (Таблетки пероральные)
Внимание! Информация, представленная в данном справочнике лекарств, предназначена для медицинских специалистов и не должна являться основанием для самолечения. Описания препаратов приведены для ознакомления и не предназначены для назначения лечения без участия врача
Есть противопоказания. Пациентам необходима консультация специалиста!
Сосудистый спазм у детей
- Неправильный образ жизни матери во время беременности.
- Травмы во время родов.
- Внутриутробные инфекции.
- Тяжелые роды.
- Врожденная патология сосудов.
- Применение в родах вакуумного экстрактора.
- Эмоциональные перегрузки у ребенка.
- Гормональная перестройка детского организма.
- Усталость вследствие высокой умственной деятельности.
- Малоподвижный образ жизни.
- Инфекции.
- Высокая температура.
Симптоматически спазм сосудов у детей выражается развитием определенных признаков:
- Повышенным беспокойством.
- Нарушенным аппетитом вплоть до его отсутствия.
- Плачем.
- Бессонницей.
- Недостаточным набором веса.
- Понижением массы тела.
- Появлением головных болей.
- Снижением зрения.
Важно! У детей часто с возрастом при соблюдении режима, здорового образа жизни, правильного питания развиваются защитные механизмы, которые позволяют восстанавливаться сосудистым стенкам.
Механизм возникновения заболевания
Атеросклероз возникает из-за отложений холестериновых бляшек на стенках артерий, питающих головной мозг кровью. В результате, происходит уменьшение просвета между стенками сосудов, приводящее к снижению их пропускной способности. Количество крови, поступающей в головной мозг, резко уменьшается. Нарушается его снабжение кислородом и прочими питательными веществами. Это и приводит к ухудшению памяти, головным болям и другим проявлениям заболевания.
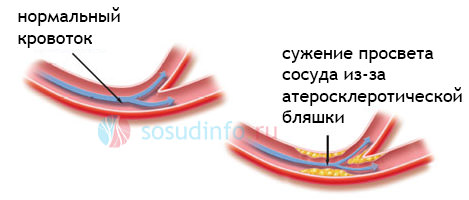
Чаще всего образование атеросклеротических бляшек вызывает патологическое состояние сосудов головного мозга и шейного отдела. Происходит это следующим образом:
- При употреблении слишком жирных блюд, недостатке в рационе пищи, богатой клетчаткой, в крови повышается уровень холестерина.
- Стенки артерий теряют свою эластичность. На них возникают трещинки, в которых образуются небольшие пятнышки-бляшки.
- Атеросклеротические бляшки, как магнит притягивают к себе тромбоциты — кровяные тельца, способствующие свертыванию крови. При этом они растут, как снежный ком, образуя тромб и уменьшая просвет между стенками. В отдельных случаях происходит полное закрытие кровяного сосуда.
Обычно этот процесс начинается с сужения сосудов шеи, в частности сонной артерии.
Диета и эффективность лечения
В успешном лечении сужения сосудов огромную роль играет питание человека. Необходимо полностью пересмотреть рацион.
- Отказаться от копченых и маринованных продуктов, сладких блюд, шоколада и какао, наваристых бульонов.
- Уменьшить потребление соли.
- Пищу готовить на растительном масле.
В числе необходимых продуктов на столе обязательно должны присутствовать овощи и фрукты:
- Морская капуста и грейпфруты;
- Баклажаны, приготовленные на пару, без кожицы;
- Крыжовник, яблоки и по возможности фейхоа.
Все это позволит снизить не только уровень холестерина, но и артериальное давление при сужении сосудов. Сразу после пробуждения рекомендуется выпивать стакан горячей воды. Она отлично очищает сосуды.
Аномальное сужение сосудов шеи каротидный стеноз
Симптомы
Симптомы стеноза сосудов шеи схожи с симптомами сужения интракраниальных вен и артерий, ведь в этом случае также нарушается мозговое кровоснабжение. Как и при внутричерепном стенозе, основной причиной сужения сосудов шеи является атеросклероз. Основными факторами риска являются повышенный уровень холестерина, диабет, курение, гипертензия, ожирение.
Диагностика
Диагностика стеноза сосудов шеи начинается с устного опроса пациента, сбора анамнеза и физикального осмотра. Для выявления сужения сосудов шеи используются следующие методы диагностической визуализации:
- Ультразвуковая доплерография сосудов шеи;
- Ангиография сонных артерий;
- Магнитно-резонансная ангиография;
- КТ-ангиография.
Лечение каротидного стеноза
Для предотвращения прогрессирования сужения или окклюзии стенок сосудов шеи необходимо соблюдать следующие рекомендации:
- Отказаться от курения;
- Контролировать уровень холестерина, гипертензию, а также уровень сахара (при сахарном диабете);
- Поддерживать нормальный вес;
- Поддерживать физическую активность.
Медикаментозное лечение каротидного стеноза предполагает:
- Прием антитромбоцитарных лекарственных средств, таких как аспирин, плавикс, дипиридамол и др;
- Прием антикоагулянтов, таких как варфарин.
Для коррекции сужения просветов артерий шеи выполняются следующие операции:
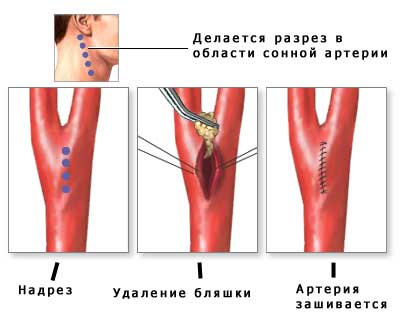
- Каротидная эндартерэктомия – наиболее часто проводимый метод хирургического лечения. В ходе операции хирург осуществляет разрез в той области сонной артерии, где по результатам диагностики находится стеноз. Затем он удаляет атеросклеротическую бляшку или тромб и зашивает артерию и мягкие ткани. Каротидная эндартерэктомия рекомендуется к проведению пациентам с уровнем стеноза 50-60%.
- Каротидная ангиопластика/стентирование – операция проводится точно так же, как и ангиопластика интракраниальных сосудов: их диаметр увеличивается за счет введения катетера и наполнения воздухом баллона. После чего на увеличившийся просвет устанавливается стент, который помогает удерживать стенки сосудов в открытом состоянии.
Как обнаружить патологию
Обнаружить ангиопатию сетчатки невооруженным глазом невозможно. Для этого необходимо специальное оборудование – офтальмоскопы, щелевые лампы, ультразвуковые аппараты.
Офтальмоскопия
Проведение офтальмоскопии позволяет офтальмологу исследовать артерии и вены глазного дна через зрачок. К самым распространенным методом исследования сетчатки относятся:
- Непрямая офтальмоскопия (зеркальная). Выполняется эта процедура с помощью зеркального офтальмоскопа и лупы. Изображение глазного дна представляется в зеркальном отображении и дает только обзорное представление.
- Прямая офтальмоскопия. Осмотр глазного дна проводится с помощью электрического офтальмоскопа. Эта процедура является более информативной в сравнении с зеркальной.
- Офтальмохромоскопия. Обследование глазного дна офтальмоскопом со сменными светофильтрами. Использование цветных стекол (красного, зеленого и синего) в разных комбинациях во время процедуры позволяет выявить начальные изменения сосудов сетчатки, которые остаются невидимыми в белом цвете.
- Поляризационная офтальмоскопия. Изучение глазного дна в поляризованном свете дает возможность выявления отека сетчатки в начальной стадии.
Уточняющие методы исследования
В современной медицине для уточнения результатов офтальмоскопии используются много других методов исследования сосудов сетчатки:
- Биомикроскопия глазного дна щелевой лампой с фундус-линзами. Это контактный метод исследования глазного дна, при котором на роговицу помещается трехзеркальная линза, позволяющая детально осмотреть всю поверхность сетчатки.
- Допплеровское ультразвуковое исследование глаз. Проводится через закрытое веко и не имеет противопоказаний. Позволяет изучить сосуды сетчатки и оценить скорость кровотока по ним. Определяет сужение сосудов глазного дна на начальных стадиях.
- Лазерная офтальмоскопия. При этом методе исследования сетчатка освещается лазером, а отображение сетчатки выводится на монитор. Преимуществом этого метода является возможность осмотра глазного дна при снижении прозрачности хрусталика и стекловидного тела.
- Реоофтальмография. Это контактный метод исследования кровоснабжения сетчатки, основанный на регистрации пульсовых волн от сосудов глазного дна. Для улавливания импульсов от них используют линзы-электроды, накладываемые на роговицу.
- Флюоресцентная ангиография глазного дна. Это высокоинформативный метод, основанный на фотографировании контрастированных сосудов глазного дна. Контрастное вещество при этом вводится внутривенно. Процедура выполняется с помощью щелевой лампы с фундус-линзами.
- Денситометрия. Процедура выполняется аналогично флюоресцентной ангиографии, но при этом производится фотосъемка сетчатки, что позволяет оценить кровоток в ней в динамике.
Эти методы не заменяют друг друга, но отлично дополняют. Выбор диагностической процедуры в большинстве случаев зависит от предпочтений врача, территориальной и финансовой доступности метода диагностики, прозрачности структур глаза.
От этого зависит сохранность функций такого важного органа чувств человека как глаза


Вы все еще думаете что ВОССТАНОВИТЬ сосуды и ОРГАНИЗМ полностью невозможно!?
препараты, пролонгирующие действие местных анестетиков вазоконстрикторы
Сосудосуживающие средства, замедляя всасывание местного анестетика, уменьшают его токсическое действие. Кроме того, выраженность и продолжительность обезболивания увеличиваются, а количество вводимого анестетика может быть уменьшено. Вазоконстрикторы относятся к группе симпатомиметических аминов. Наиболее распространенные вазоконстрикторы — адреналин, норадреналин, левонордефрин, фелипрессин. С одной стороны, вазоконстрикторы стимулируют ?-реценторы, которые ведут к увеличению сердечного выброса, уменьшению периферического сопротивления и развитию компенсаторной тахикардии, с другой — гемодинамические изменения способствуют увеличению выхода медиатора воспаления гистамина. Это может вести к психоэмоциональным нарушениям.
Адреналин — гормон мозгового слоя надпочечников. Выпускается в виде 0,1 % раствора адреналина гидрохлорида. Раствор нельзя нагревать. Адреналин влияет на ?- и ?-адренорецепторы, суживает сосуды органов брюшной полости, кожи и слизистых оболочек, повышает АД. Влияние адреналина на сердечную деятельность носит сложный характер: усиливает и учащает сердечные сокращения, но, рефлекторно возбуждая блуждающий нерв, вследствие повышения АД может замедлять сердечную деятельность и способствовать возникновению аритмий сердца. Адреналин расширяет бронхи, коронарные сосуды сердца, повышает содержание сахара в крови. Его используют как местное сосудосуживающее средство, добавляя к местным анестетикам для удлинения действия и уменьшения всасываемости их. Адреналин следует добавлять к раствору анестетика туберкулиновым шприцем, дозируя его в миллилитрах. Рационально добавлять 1 мл адреналина на 200 мл раствора анестетика, т.е. в соотношении 1:200 000. Повышение концентрации адреналина до 1:100 000 не дает ощутимых преимуществ по глубине и увеличению времени анестезии. Вместе с тем повышение концентрации вазоконстриктора всегда увеличивает риск развития осложнений.
Кроме адреналина, для пролонгирования действия местных анестетиков могут быть использованы 0,02 % раствор норадреналина в соотношении 1:50 000, фелипрессин (синтетический аналог гормона задней доли гипофиза).
Норадреналин оказывает более выраженное сосудосуживающее и прессорное действие. В современных ампулированных анестетиках норадреналин содержится в концентрации 1:200 000 и 1:100 000. Увеличение концентрации (1:25 000) норадреналина может вести к осложнениям: гипертензии, обмороку, коллапсу.
Левонордефрин близок по своим свойствам к адреналину и используется в импортных местноанестезирующих препаратах в концентрации 1:20 000; его действие еще мало изучено.
Неблагоприятные реакции при использовании вазоконстрикторов развиваются как за счет индивидуальной реакции на сосудосуживающее действие, так и за счет технических погрешностей и повторного введения анестетика и таким образом превышения концентрации препарата. Ампулированные анестетики позволяют избежать осложнений, связанных с действием вазоконсгриктора. Отдельным пациентам не рекомендуются анестезирующие препараты с вазоконстрикторами: при повышенной чувствительности, тяжелой сердечно-сосудистой патологии (особенно при синусовой брадикардии, пароксизмальной тахикардии, в пожилом и старческом возрасте, при заболеваниях эндокринной системы, беременным, при глаукоме). Кроме того, нежелательные побочные явления могут наблюдаться у больных, применяющих неселективные ?-адреноблокаторы и антидепрессанты.
Проявление патологии
Стеноз может развиться остро или постепенно.
Симптомы хронического состояния обычно нарастают в три этапа. Вначале могут беспокоить:
- быстрая утомляемость;
- нарушение концентрации внимания, рассеянность;
- периодические головные боли, головокружения;
- бессонница;
- эмоциональная неустойчивость.
Если лечение на этом этапе отсутствует, впоследствии появляются:
- нарушения координации движений;
- частые приступы головной боли;
- общая слабость;
- резкие перепады настроения.
Ко всем перечисленным проявлениям на третьей стадии могут добавиться такие симптомы, как забывчивость, , деменция, энурез, параличи, потери равновесия, обмороки.
Часто признаки начального этапа не выражены или проявляются слабо. Обычно человек не ищет причины головной боли, списывая ее на переутомление или метеочувствительность. Лечение в этих случаях может начаться только тогда, когда симптомы указывают на тяжелое состояние (деменция, параличи, потери сознания).
Сужение сосудов в острой форме проявляется, как правило, инсультом. Его признаки, в зависимости от тяжести и вида, могут быть следующими:
- сильная головная боль;
- головокружение и потеря сознания;
- тошнота, рвота;
- глазодвигательные нарушения (двоение в глазах, выпадение полей зрения, косоглазие), снижение зрения;
- расстройство речи;
- дезориентация во времени и в пространстве;
- оглушенность, сонливость или, наоборот, возбуждение;
- нарушение координации, шаткая походка;
- сильное сердцебиение;
- повышенное потоотделение;
- паралич;
- слабость в мышцах;
- ухудшение чувствительности.
Диагностика и лечение ангиоспазма
Диагностика спазмов сосудов
Лечение ангиоспазма назначается для каждого пациента индивидуально, так как каждый случай имеет свои особенности. Именно поэтому перед началом лечения необходимо пройти тщательное обследование. Во многих медицинских учреждениях порядок назначения процедур выглядит таким образом:
- Допплерография
- Дуплексное сканирование;
- Магнитно резонансная томография;
- Допплерография;
- Ультразвуковое исследование;
- Рентген;
- Замер кислородного напряжения сквозь кожные покровы.
Лечение
В редких случаях, когда проблему медикаментозным путем решить нереально, врачи прибегают к хирургическому вмешательству.
Но по возможности специалисты используют методы лечения, не включающие хирургическую деятельность. Первые задачи, которые врач ставит перед собой – это:
- Лечение причины вызвавшей ангиоспазм, а именно гипертоническая болезнь, атеросклероз сосудов, воспалительные процессы и т. д.;
- Возобновление работы нервных волокон и их регуляции;
- Устраняются последствия временного нарушения кровообращения в органах и тканях.

 Лечебная гимнастика
Лечебная гимнастика
В скорейшем выздоровлении играют роль не только специалисты, очень важны желание и старание пациента. Только в его силах остановить заболевание и поэтому от него потребуется:
- Много движения, лечебная гимнастика, плавание;
- Посещение физиотерапевтических процедур – электрофорез, сероводородные ванны, озокерит-терапия.
- Спазмы верхних и нижних конечностей лечат слабым разрядом электрического тока. Обычно такой курс занимает около двух недель, по 20 минут каждый сеанс.
- При появлении язв и некроза на воспалившиеся участки наносятся ранозаживляющие препараты, мази. Курс лечения достаточно продолжительный и может осуществляться в течение года.
Но такая деятельность не вылечит заболевание полностью, а только поможет лекарственным медикаментам. Лекарства назначаются индивидуально, в соответствии с причинами заболевания. Например:
- При церебральном ангиоспазме используют спазмолитики – папаверин, при спазме коронарных артерий – нитроглицерин.
- Препараты антагонисты кальция, они препятствуют его поступлению к стенкам сосудов, что помогает облегчить симптомы.
Ангиоспазм – заболевание неприятное, но не смертельное. При своевременной диагностике и правильно назначенном лечении, то с болезнью можно будет быстро попрощаться. Кроме того, очень важна профилактика заболевания, а именно избавиться от вредных привычек, больше двигаться и проводить домашние массажные процедуры.
Симптомы в головном мозге, сетчатке, конечностях
Факторами, которые вызывают выраженность симптомов ангиоспазма, являются величина сосуда, его расположение, распространенность процесса и длительность спазма. Поэтому выделяют общие и очаговые симптомы.
К общим проявлениям относится головная боль в лобной или височной области, а также в затылке. Она может появиться после движений (особенно наклонов), физического или эмоционального напряжения, сопровождается тяжестью, ощущением давления или сжатия головы.
Клиническая картина церебрального ангиоспазма также включает:
- боль в глазах,
- головокружение,
- шум в ушах,
- потемнение в глазах,
- мелькание точек,
- быстрая утомляемость,
- ослабление памяти,
- сложность с концентрацией внимания,
- онемение губ, покалывание кожи лица.

Спазм сосудов может быть предвестником инсульта. В таком случае к перечисленным симптомам добавляется затруднение речи, движений в конечностях, рвотные позывы, утрата сознания, перекос лица.
Смотрите на видео о сосудистых заболеваниях головного мозга:
Радикальные методы лечения
В запущенных случаях, при прогрессировании заболевания, когда медикаментозная терапия не дает нужного эффекта, лечить сужение сосудов рекомендуется хирургическими методами. Например, выполнить каротидную эндартерэктомию, во время которой из рассеченного сосуда с патологией удаляется холестериновая бляшка. Восстановление стенки сосуда осуществляется наложением швов. Операцию проводит хирург под местной анестезией. В большинстве случаев пациент покидает больницу через день после удаления холестериновой бляшки.
К современным способам лечения относится ангиопластика. Это операция, во время которой в артерию вводится специальная трубочка (катетер), посредством которого участок расширяется и кровоснабжение восстанавливается за счет проталкивания бляшки. Возможно также проведение стентирования (каротидное шунтирование), при котором между бляшкой и стенкой сосуда фиксируется каркас из тонкой проволоки. Но эти методы сопровождаются частыми осложнениями, поэтому используются крайне редко.
Общей схемы лечения атеросклероза не существует. В каждом конкретном случае оно назначается индивидуально, по результатам аппаратной диагностики.
Лечение у ребенка и взрослого
Правильный подбор лечения может быть только после полного обследования и исключения стеноза или закупорки артерий.
Как оказать первую помощь
Если нужно снять спазм сосудов головного мозга, при этом нет оснований подозревать серьезное заболевание, а головная боль возникла от переутомления или стресса, то ее облегчить могут такие действия:
- прохладная ножная ванна не более 3 минут;
- умывание холодной водой;
- занять горизонтальное положение с приподнятой головой (на подушке);
- принять обезболивающие – Спазмалгон, Нурофен и сердечные успокаивающие капли (20 — 30) по типу Валокордина или настойки мяты и валерианы;
- растереть виски и затылок.
Если боль сильная и не затихает после принятых мер, то нужно обязательно обратиться к врачу.
Медикаментозное лечение
Выбор препаратов зависит от заболевания, на фоне которого возник сосудистый спазм. Если имеется атеросклероз, то терапия дополняется средствами для понижения холестерина в крови. Рекомендуется нормализовать артериальное давление, так как без этих действий медикаментозное лечение будет неэффективным.
В комплексном лечении используют такие группы:
- сосудорасширяющие – блокаторы кальция (Циннаризин, Нимотоп), Ксантинола никотинат, Агапурин, Кавинтон;
- спазмолитики – Но-шпа, Баралгин, Эуфиллин, Риабал;
- успокаивающие – Валокордин, Ново-пассит, Нерво-хель;
- ноотропные – Пирацетам, Аминалон, Пантогам;
- улучшающие тканевой обмен – Церебролизин, Актовегин;
- растительные адаптогены или биостимуляторы – настойки элеутерококка, Пантокрин;
- средства на основе гинкго билоба – Танакан, Билобил.
Хорошая эффективность у санаторно-курортного лечения и физиотерапевтических процедур при функциональных нарушениях сосудистого тонуса. Рекомендуется электрофорез или дарсонвализация воротниковой зоны, кислородная терапия, ручной и гидромассаж, лечебные ванны.
Народная медицина

Народная медицина при ангиоспазме сосудов
Фитопрепараты могут принести значительное облегчение при слабых проявлениях сосудистого спазма.
Используют такие рецепты:
- Для улучшения кровообращения заварить настой из расчета столовой ложки на чашку кипятка. Выдержать 2 — 3 часа. Пить по 50 мл 3 — 4 раза в день. Травы – крапива, мята, береза, мелисса, зверобой.
- Измельчить и смешать по 5 лимонов и головок чеснока с 500 г меда. Настаивать 10 дней. Дозировка – столовая ложка натощак.
- Приготовить отвар чабреца (пропорция 1 часть травы и 30 частей кипятка). Остудить и влить столовую ложку сока из растения золотой ус. Суточное количество – 100 г.
Профилактика у взрослых и детей
Для предотвращения спазма мозговых сосудов и его последствий требуется:
- отказаться от никотина, алкоголя, энергетических и слабоалкогольных напитков;
- заниматься лечебной гимнастикой, ходьбой, бегом и плаванием;
- избавиться от лишнего веса;
- пройти курс профилактического лечения в санатории;
- в питании сделать акцент на свежую растительную пищу, рыбу, орехи и сухофрукты;
- исключить из рациона мясо (особенно высокой жирности), сметану и сыр, жареные и жирные блюда, торты;
- кофе и крепкий чай заменить на цикорий и отвары трав.
Ангиоспазм сосудов появляется при чрезмерном сокращении мышечных волокон стенок артерий. Его проявления зависят от локализации и причины возникновения. При церебральном ангиоспазме ведущим признаком является головная боль. Если пациент не обследуется и не принимает правильного лечения, то последствием может стать инсульт. Для терапии используют сосудистые и спазмолитические препараты наряду с модификацией образа жизни.
В чем заключается терапия сужения церебральных сосудов
Лечение сужения сосудов головного мозга – сложный и длительный процесс. Назначение адекватного лечения требует много знаний от врача и много терпения от пациента. Терапия сужения сосудов головного мозга во многом зависит от степени уменьшения их просвета, давности заболевания и выраженности клинических проявлений. После постановки диагноза врач определяет тактику лечения больного.
Консервативное лечение сужений церебральных сосудов включает:
-
Немедикаментозные методы лечения:
- соблюдение режима дня и здоровый образ жизни. Грамотное соотношение времени труда и отдыха и отказ от употребления наркотиков, алкоголя и курения на ранних этапах заболевания может нормализовать мозговое кровообращение;
- водные процедуры. Посещение бассейна и принятие контрастных душей благотворно влияют на тонус церебральных сосудов, тренируя и закаляя их;
- умеренную физическую активность. Утренняя зарядка, гимнастика, бег трусцой, катание на велосипеде, роликах, лыжах, коньках, даже ходьба на работу пешком тренируют сосуды и нормализуют артериальное давление;
- диетотерапию. Ограничение употребления соли и продуктов, повышающих уровень холестерина в крови, снижает проявления атеросклеротического поражения мозговых сосудов;
- фитотерапию;
-
Лекарственную терапию (зависит от причин сужения сосудов):
- гиполипидемические препараты;
- гипотензивные средства;
- антиагреганты (Аспирин);
- ноотропы – препараты, улучшающие мозговое кровообращение (Ноотропил, Глицин, Винпоцетин);
- витамины и микроэлементы;
- симптоматическую терапию;
- лечение сопутствующих заболеваний.
Фитотерапия
Для сосудов головного мозга полезны средства, приготовленные из растительного сырья:
- отвар плодов и цветков боярышника (2 ст. л. плодов и цветков залить 1 ст. воды, кипятить 30 минут, принимать по 1 ст. л. 3 раза в день);
- настой травы зверобоя (1 ст. л. травы залить 1 ст. кипятка, настоять 12 ч., принимать по 1/3 ст. трижды в день);
- настойка стручков софоры японской (1 ст. измельченных стручков залить 0,5 л водки, настоять в холодильнике в течение 3 недель, принимать трижды в день по 1 ст. л. перед едой);
- настой семян льна (1 ст. л. семян на 1 ст. воды, настоять 12 ч., пить по 1 ст. утром и вечером).
Фитосредства действуют мягко, но для получения ожидаемого эффекта их необходимо принимать не менее 1 месяца.
Гиполипидемическая терапия
Эффективными лекарственными препаратами, понижающими концентрацию холестерина в крови, являются статины. Механизм их противохолестеринового действия лежит в блокировании фермента, который влияет на синтез холестерина.
Наиболее действенными статинами в настоящее время являются:
- Симвастатин;
- Кардиостатин;
- Флувастатин;
- Липримар;
- Ливазо;
- Розулип.
При высоком уровне холестерина терапию статинами врачи дополняют фибратами — средствами, которые активируют фермент, ускоряющий обмен липидов.
Среди фибратов, которые назначаются врачами совместно со статинами, эффективными являются:
- Гемфиброзил;
- Фенофибрат (Липантил);
- Безафибрат;
- Ципрофибрат (Липанор).
Гипотензивные средства
При повышенных показателях артериального давления показано назначение гипотензивных препаратов:
- бета-блокаторов (Атенолола, Метопролола, Бисопролола);
- ингибиторов АПФ (Эналаприла, Каптоприла, Лизиноприла, Периндоприла);
- спазмолитиков (Эуфиллина, Папаверина).
Гипотензивные препараты входят в классические стандарты лечения заболеваний, связанных с сужением сосудов головного мозга.
Оперативные вмешательства
В некоторых случаях устранить причину сужения сосудов головного мозга можно только хирургическими методами лечения.
К наиболее эффективным методам оперативных вмешательств можно отнести:
- Эндартерэктомию – иссечение внутренней оболочки артерии, пораженной атеросклеротической бляшкой или тромбом;
- Шунтирование сосудов – создание искусственного сообщения между артериями в обход стенозированного участка;
- Стентирование артерий – расширение просвета артерии с помощью специального каркасного стента.
Раннее выявление сужения сосудов головного мозга позволяет на ранних этапах назначить соответствующее лечение, эффективность которого напрямую зависит от стадии заболевания, обратимости стеноза сосудов и соблюдения рекомендаций.



Вы все еще думаете что ВОССТАНОВИТЬ сосуды и ОРГАНИЗМ полностью невозможно!?
Лечение вазоспазма
Терапия спазма сосудов длительная и комплексная. В этом применяются несколько направлений:
- Медикаментозное лечение.
- Физиотерапевтические методы.
- Хирургическое лечение.
Основная цель применения лекарственных средств заключается в снятии спазма, давления, устранении нервного перенапряжения. Для этого применяются следующие группы препаратов:
- Спазмолитики чистые или комбинированные – темпалгин, но – шпа и пр.
- Триптаны (суматриптан) – назначаются при мигрени, когда обычные спазмолитки не показаны.
- Средства, содержащие кофеин (аскофен).
- НПВС – ибупрофен, парацетамол, нимесулид.
- Ноотропные препараты – пирацетам, кавинтон, циннаризин.
- Гипотензивные средства различных групп при артериальной гипертензии, ИБС, атеросклерозе.
- Гиполипидемическая терапия при подтвержденных повышенных уровнях холестерина и его фракций.
- Седативная терапия, которая подбирается строго индивидуально.
- Нитроглицерин (по показаниям).
- Вазодилатирующие средства, которые эффективны при периферическом ангиоспазме (пентоксифиллин).
- Тромболитики, антиагреганты при развитии тромбоза.
- Витамины.
Физиотерапевтические методы также эффективны и во многих случаях демонстрируют отличный эффект:
- Иглорефлексотерапия.
- Массаж.
- Электрофорез.
- Лечение кислородом.
- Лечебная гимнастика.
- Дарсонвализация.
При неэффективности указанных выше методов терапии спазма сосудов, необходимо только хирургическое вмешательство:
- Пересечение симпатических нервных волокон, которые проходят к очагу спазма.
- Полное удаление нервных узлов.
- Стентирование.
- Тромбэктомия.
Но, даже самое эффективное и лучшее лечение не будет успешным без ведения здорового образа жизни, отказа от курения и алкоголя, достаточного пребывания на свежем воздухе, закаливания, физической активности.

Comments
(0 Comments)