Васкулит симптомы и лечение
Общие положения и классификация заболевания
Прежде, чем говорить о данном заболевании более подробно, следует разобраться, что это такое. Системные васкулиты – это целая группа заболеваний с обширной симптоматикой, зависящей главным образом от размера кровеносных сосудов, их локализации и активности воспаления.
К данной группе относятся следующие заболевания:
- синдром Шенлейна-Геноха, известный под названием «геморрагический васкулит». Именно эта форма патологии является наиболее распространенной;
- болезнь Хортона;
- болезнь Кавасаки;
- узелковый периартериит;
- гранулематоз Вегенера;
- криоглобулинемический васкулит и т. д.
Вышеописанные заболевания имеют отличия в плане локализации воспалительного процесса и степени тяжести его течения.
Наиболее известен кожный васкулит, который доставляет пациенту лишь незначительный дискомфорт. Но при этом следует понимать, что это далеко не единственная из его форм. Существуют васкулиты, имеющие крайне тяжелое течение болезни и способные вызвать летальный исход.
 Данная группа заболеваний может иметь осложнения в виде поражения зрительного аппарата, сердца и легких, кожи, почек, суставов и т. д. Точно определить вид болезни удается только вследствие прохождения ряда тестов, а также таких процедур, как биопсия и висцеральная ангиография.
Данная группа заболеваний может иметь осложнения в виде поражения зрительного аппарата, сердца и легких, кожи, почек, суставов и т. д. Точно определить вид болезни удается только вследствие прохождения ряда тестов, а также таких процедур, как биопсия и висцеральная ангиография.
Системные васкулиты являются довольно редким заболеванием, однако в последние годы данная патология существенно распространилась. Более всего подвержены заболеванию мужчины среднего возраста. При этом существуют и такие формы недуга, которые поражают по большей степени женщин. К ним относится артериит Такаясу, болезнь Хортона. Сегодня системные васкулиты могут поражать даже детей.
По характеру возникновения различают следующие виды васкулитов:
-
Первичные. Их прогрессирование происходит самостоятельно, то есть, данная болезнь не является следствием какого-либо другого недуга. Характеризуется данное заболевание воспалительным процессом сосудистых стенок. Как правило, первичный васкулит возникает на фоне иммунных сбоев, а сам воспалительный процесс может происходить во всех слоях стенки сосуда.
При этом происходит микроциркуляторное расстройство и окклюзия сосуда, что в конечном счете вызывается ишемию. В наиболее запущенных случаях первичный васкулит способен вызвать столь серьезные заболевания, как некроз тканей или даже инфаркт.
- Вторичные. Развитие такого васкулита может происходить на основании патологий, которые уже есть в человеческом организме. Специалистами данное заболевание рассматривается в виде осложнения какого-либо другого недуга.
Существует определенная классификация, которая зависит от того, на какие сосуды распространился воспалительный процесс:
- на мелкие сосуды;
- на средние сосуды;
- системные васкулиты крупных сосудов.
Именно такая классификация применяется в больницах и медицинских центрах при проведении диагностики и установлении диагноза.
Лечение васкулита
Глюкокортикоиды и циклофосфамид, чтобы индуцировать ремиссию при заболеваниях, создающих угрозу для жизни или органов. Снижение дозы или отмена глюкокортикоидов и назначение метотрексата либо азатиоприна для поддержания ремиссии.
Лечение зависит от этиологии, выраженности и тяжести заболевания. При вторичных васкулитах может помочь устранение причины (например инфекции, препарата, опухоли).
При вторичных васкулитах лечение направлено на то, чтобы индуцировать и поддерживать ремиссию. Ремиссия индуцируется иммунодепрессантами и высокими дозами глюкокортикоидов. Обычно для достижения ремиссии или приемлемого снижения активности болезни требуется 3-6 мес. На подбор поддерживающей терапии обычно уходит больше времени, в среднем более 1 или 2 лет. В течение этого периода следует отменить глюкокортикоиды или снизить их дозу и назначить иммунодепрессанты, которые используют столько,сколько потребуется.
Индукция ремиссии. При менее тяжелых формах васкулита могут быть использовании низкие дозы глюкокортикоидов и менее мощные иммунодепрессанты (например, метотрексат, азатиоприн, микофенолата мофетил).
Тяжелый быстро прогрессирующий васкулит, создающий угрозу для жизни и органов (например, вызывающий альвеолярное кровотечение, быстро прогрессирующий гломерулонефрит или ишемию брыжейки), является неотложным состоянием, требующим госпитализации и немедленного лечения.
Проводится следующая терапия:
- Глюкокортикоиды. Часто назначают высокие дозы глюкокортикоидов (пульс-терапия).
- Циклофосфамид. Обычно назначают внутрь по 2 мг/кг 1 раз в день в течение как минимум 3 мес или до достижения ремиссии. Необходимо регулярно контролировать число лейкоцитов и корректировать дозу, чтобы избежать лейкопении. Число лейкоцитов должно сохраняться на уровне >3500/мл.) Если больной не переносит, циклофосфамид внутрь, не сможет соблюдать предписанный режим лечения или имеет высокий риск рака мочевого пузыря, циклофосфамид можно назначить внутривенно. Рекомендуемая кумулятивная доза циклофосфамида составляет 0,75-1,0 г/м2 ежемесячно. При наличии значительной почечной недостаточности следует использовать меньшую дозу. Пациенты, которым проводят лечение циклофосфамидом, должны также получать профилактическую терапию против Pneumocystis jirovecii.
Акролеин — продукт деградации циклофосфамида, токсичен для эпителия мочевого пузыря и может индуцировать геморрагический цистит. При длительном лечении циклофосфамидом риск этого осложнения возрастает и в некоторых случаях развивается карцинома мочевого пузыря. В период лечения циклофосфамидом больной должен получать значительное количество жидкости для профилактики геморрагического цистита и рака мочевого пузыря. Месна связывает акролеин и применяется в сочетании с внутривенным введением циклофосфамида. На 1 мг циклофосфамида добавляется 1 мг месны. При рецидивирующей гематурии показано урологическое исследование. Необходимы цистоскопия и инструментальное исследование почек для исключения рака.
Поддержание ремиссии
Дозу глюкокортикоидов уменьшают до полной отмены или до минимальной дозы, достаточной для поддержания ремиссии. Обычно циклофосфамид заменяют на метотрексат (с фолиевой кислотой) или азатиоприн, поскольку эти препараты лучше переносятся. Длительность такого лечения варьирует от 1 года до нескольких лет. У пациентов с частыми рецидивами оно может проводиться неопределенно долго.
Длительное лечение глюкокортикоидами может сопровождаться значительными нежелательными явлениями. Больные, которым оно проводится, должны также получать препараты кальция, витамина D и бисфосфонаты для профилактики остеопороза. Ежегодно следует контролировать плотность кости.
Разновидности болезни
Так как васкулит кожи представлен большим количеством всевозможных клинических форм, специалисты решили разграничить данное заболевание на отдельные группы с учетом особенностей гистоморфологии, тяжести, а также клиники недуга, его течения и даже последствий.
Специалист С. Яблонская, опираясь на собственные гистоморфологические наблюдения, предложила разграничить васкулит кожи на такие категории, как:
- пролиферативный;
- некротический;
- полиферативно-некротический;
- экссудативный.
Второй ученый, Л
Попов, также занимающийся данным вопросом, создал свою классификацию недуга, взяв во внимание особенности его возникновения
Таким образом, этот специалист выделил следующие типы васкулита:
- аллергический;
- инфекционный;
- васкулит кожи аутоиммунного характера;
- анафилактическая форма заболевания.
 Но, для осуществления практического применения наиболее предпочтительной классификацией недуга является та, которая базируется на гистоморфологических признаках (симптомы течения проблемы). В данном случае речь также идет о размерах пораженных участков сосудов, показателей глубины их размещения непосредственно в коже человека.
Но, для осуществления практического применения наиболее предпочтительной классификацией недуга является та, которая базируется на гистоморфологических признаках (симптомы течения проблемы). В данном случае речь также идет о размерах пораженных участков сосудов, показателей глубины их размещения непосредственно в коже человека.
В соответствии с этими данными, на сегодняшний день принято различать такие типы васкулита, как:
- категория поверхностных ангиитов;
- категория глубоких ангиитов.
Васкулит сосудов среднего калибра
У пациентов с узелковым периартериитом обычно наблюдают лихорадку, миалгию и артралгию. До 60% случаев сопровождается заболеванием почек, до 40% — поражениями сердца и ЖКТ (могут привести к инфаркту кишечника) и до 20% — поражением ЦНС или периферической нервной системы. Ангиография выявляет множественные микроаневризмы сосудов с кровоизлияниями и сужением просвета сосудов. Биопсия пораженных тканей выявляет очаговый некроз сосудистых стенок. п-АНЦА положительны в 20% случаев, а ц-АНЦА — в 10% случаев. Заболевание ассоциировано с гепатитом В и при этом условии имеет более неблагоприятный прогноз. Лечение включает преднизолон и цитотоксические препараты, плазмаферез применяют в чрезвычайных случаях. Видарабин и ИФН-α применяют при сопутствующем гепатите В.
Болезнь Кавасаки обычно поражает детей, проявляется лихорадкой, конъюнктивитом, покраснением языка, артралгией и лимфаденопатией. Если заболевание не лечить, может развиться коронарный артериит с летальным исходом. Ацетилсалициловая кислота и внутривенное введение препаратов иммуноглобулинов составляют основу лечения.
3. УЗЕЛКОВЫЙ ПОЛИАРТЕРИИТ
Узелковый полиартериит (узелковый периартериит, узелковый полиангиит) — заболевание артерий среднего и мелкого калибра сопровождающееся образованием аневризм и вторичным поражением органов и тканей. Болезнь впервые описали Куссмауль и Мейер в 1866 г. как своеобразное поражение артерий, протекающее совместно с болезнью Брайта (острый гломерулонефрит) и быстро прогрессирующим мышечным параличом.
Узелковый полиартериит относится к редким заболеваниям: распространённость колеблется от 0,7 до 6,3 случаев на 100 тыс. населения. Мужчины болеют в 2,5 раза чаще; средний возраст заболевших — 38-43 года.
ЭТИОЛОГИЯ
Причинами узелкового полиартериита могут быть следующие факторы.
• Вирусы гепатита B (от 30 до 80% случаев) и C; ВИЧ, цитомегаловирус, парвовирус В19.
• ЛС (препараты йода, висмута, сульфаниламиды, антибиотики), сыворотки.
Инфекционные агенты (в первую очередь вирусы) могут оказывать прямое токсическое воздействие на эндотелиальные клетки или субэндотелиальные структуры.
ПАТОГЕНЕЗ И ПАТОМОРФОЛОГИЯ
Механизм повреждения сосудистой стенки при узелковом полиартериите не ясен. При электронной микроскопии в сосудах среднего калибра не удаётся обнаружить каких-либо патологических изменений; иммунные отложения в клубочках почек либо отсутствуют, либо их находят в очень ограниченных количествах. Поэтому, несмотря на то, что у больных узелковым полиартериитом часто обнаруживают ЦИК, нельзя уверенно говорить о связи заболевания с сосудистыми иммунными отложениями. Кроме этого, для иммунокомплексного механизма поражения характерно повреждение стенки мелких артерий и капилляров.
Для узелкового полиартериита характерно поражение артерий мышечного типа с развитием некротизирующего панваскулита; возможно образование аневризм. Последствиями тяжёлого панваскулита могут быть инфаркты, кровоизлияния, рубцы. Повреждение сосудистой стенки приводит к агрегации тромбоцитов и эритроцитов, гиперкоагуляции, развитию тромбозов и ДВС-синдрома.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина складывается из общих проявлений заболевания и поражения отдельных органов.
Начало болезни обычно острое или подострое. Больных беспокоят лихорадка до 38-39 °С, миалгии (преимущественно в икроножных мышцах; их возникновение предшествует развитию невритов), артралгии крупных суставов, реже развиваются артриты. За несколько месяцев потеря массы тела может составлять 20-30 кг. Возможны кожные проявления: узелки (аневризматическое изменение артерий у 15-20% заболевших), livedo reticularis. Редко возникает ишемия или гангрена конечностей. Через 2- 3 мес появляются признаки поражения внутренних органов.
• Почки поражаются в 60-80% случаев. Поражение протекает в виде подъёма АД вплоть до развития злокачественной гипертензии с быстропрогрессирующей почечной недостаточностью. Характерен мочевой синдром с умеренной протеинурией и гематурией. Нефротический синдром наблюдают редко. Возможно развитие редкого осложнения — разрыва аневризмы почечных артерий с формированием околопочечной гематомы.
• Асимметричный двигательный полиневрит развивается у 60-65% больных с парезом кистей и стоп. В отличие от поражений периферической нервной системы другой этиологии (алкогольной, вирусной, при онкологических заболеваниях) для узелкового полиартериита характерны двигательные нарушения, выраженный болевой синдром, множественный характер поражения.
• Абдоминальный синдром — следствие васкулита сосудов брюшной полости (брыжеечных сосудов, артерий кровоснабжающих поджелудочную железу, собственной печёночной артерии). Могут наблюдаться сильные боли в животе; возможно развитие перитонита вследствие перфорации язв кишечника (чаще тонкой кишки), панкреатита, некроза жёлчного пузыря.
Лечение
Лечение васкулита должно быть комплексным, и его тактика зависит от тяжести и вида заболевания. Оно может проводиться амбулаторно или в условиях ревматологического отделения.
Показания для госпитализации больного с васкулитом таковы:
Во время острой фазы высыпаний пациентам рекомендуется соблюдать постельный режим, способствующий исчезновению сыпи и стабилизации кровообращения. Спустя неделю после появления последних элементов высыпаний режим постепенно расширяют.
Медикаментозная терапия
Выбор тех или иных лекарств для лечения васкулита может выполняться только врачом, учитывающим данные обследования пациента, тяжесть и вид заболевания. При легкой форме прием препаратов назначается на 2–3 месяца, при среднетяжелой – примерно на 6 месяцев, а при тяжелой – до года. Если васкулит является рецидивирующим, то больному терапия проводится курсами по 4–6 месяцев.
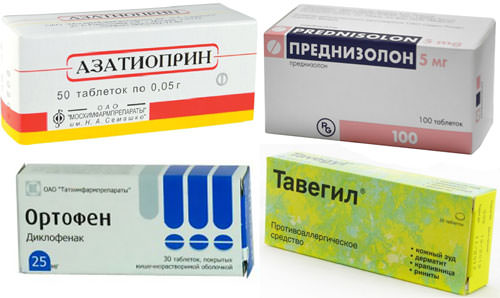
Для лечения васкулитов могут использоваться следующие препараты:
- нестероидные противовоспалительные (Ортофен, Пироксикам и др.) – устраняют воспалительные реакции, суставные боли, отеки и сыпь;
- антиагреганты (Аспирин, Курантил и др.) – разжижают кровь и препятствуют формированию тромбов;
- антикоагулянты (Гепарин и др.) – замедляют свертывание крови и предупреждают тромбообразование;
- энтеросорбенты (Нутриклинз, Тиоверол и др.) – связывают в просвете кишечника токсины и биоактивные вещества, образующиеся во время болезни;
- глюкокортикостероиды (Преднизолон и др.) – оказывают противовоспалительное действие при тяжелом течении васкулита, подавляют выработку антител;
- цитостатики (Азатиоприн, Циклофосфамид и др.) – назначаются при неэффективности глюкокортикостероидов и быстром прогрессировании васкулита, подавляют выработку антител;
- антигистаминные средства (Супрастин, Тавегил и др.) – назначаются только детям на начальных стадиях васкулита при наличии лекарственной или пищевой аллергии.
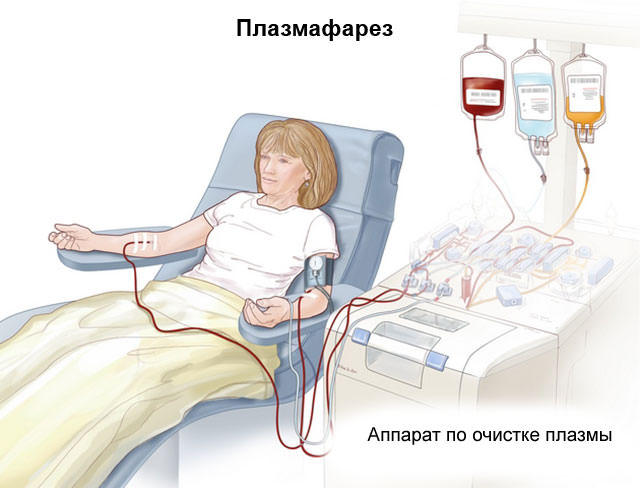
Немедикаментозная терапия
При васкулитах для очищения крови от веществ, вызывающих и усугубляющих заболевание, лечащий врач может порекомендовать больному проведение различных методик гравитационной хирургии крови:
Гипоаллергенная диета и питание
Васкулиты часто предрасполагают к возникновению аллергической реакции, и для предупреждения такого осложнения больным рекомендуется исключить из своего рациона следующие продукты:
При признаках поражения почек рекомендуется соблюдение диеты № 7, а при повреждении органов пищеварения – диеты № 4.
Фитотерапия, нетрадиционные и народные методы
Самолечение васкулита недопустимо, т. к. прием некоторых лекарственных трав может провоцировать аллергию и усугублять течение заболевания. При отсутствии противопоказаний врач-ревматолог может порекомендовать следующие фитопрепараты, нетрадиционные и народные методы:
- корень солодки;
- фитосборы на основе календулы, хвоща полевого, почек тополя, череды, цветков бузины, мяты перечной, тысячелистника и др.;
- гирудотерапия (медицинские пиявки).
Общие симптомы
Симптомы васкулитов крайне разнообразны, а самым характерным признаком этих недугов является сыпь на кожных покровах. Степень выраженности признаков заболевания и общее состояние больного во многом зависит от формы и вида васкулита. В тяжелых случаях и при отсутствии лечения недуг может становиться причиной инвалидности или наступления летального исхода.
Сыпь
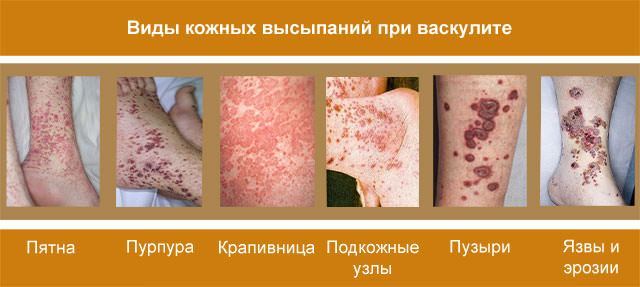
Признаки кожных высыпаний при васкулите могут быть разнообразными, но ряд из них позволяет отличать этот недуг от других:
- появление сыпи часто связано с перенесенной инфекцией;
- сыпь появляется на фоне аллергии, системного, аутоиммунного или ревматического заболевания;
- сыпь располагается относительно симметрично;
- первые элементы высыпаний появляются именно на ногах (обычно в области голеней);
- элементы сыпи предрасположены к кровоизлияниям, отеку и некрозу;
- сыпь чаще представлена разными элементами, изменяющими свой цвет, размер и форму со временем.
У больных с васкулитом могут выявляться такие виды высыпаний:
Интоксикация
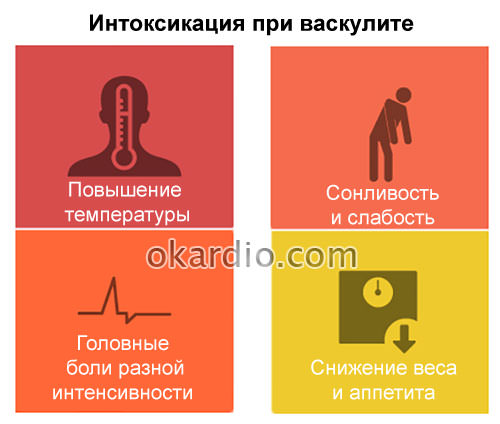
Васкулиты сопровождаются нарушениями кровообращения, приводящими к образованию токсинов, отравлению организма и изменению обмена веществ. Эти процессы вызывают у больного появление следующих симптомов:
Поражения нервной системы
Воздействие токсинов и вызванные нарушениями кровообращения и кровоизлияниями повреждения нервной ткани при васкулитах провоцируют появление следующих симптомов:
- резкие перепады в психоэмоциональном состоянии;
- приступы судорог;
- мышечная слабость, неполный паралич рук и ног,
- изменения чувствительности (чаще по типу «носков» и «перчаток» – то есть в этих областях тела);
- кровоизлияния в головной мозг, приводящие к развитию геморрагического инсульта.
Нарушения зрения
Наблюдающееся при васкулитах недостаточное кровоснабжение и питание органов зрения может вызывать их одно- или двухстороннее поражение:
Повреждения органов дыхания
Присутствие воспалительной реакции и нарушение проницаемости сосудистых стенок при васкулите приводит к отеку и воспалению разных участков дыхательной системы. В результате могут развиваться следующие заболевания органов дыхания:
При разрывах стенок сосудов у больного развиваются бронхо-легочные кровотечения разной интенсивности.
Поражение почек
Многие разновидности васкулитов приводят к нарушению питания и функционирования почек. Вначале у больного появляются признаки снижения их функции, проявляющиеся следующими симптомами:
- боли в пояснице;
- лихорадка;
- отеки;
- снижение объема выделяемой мочи;
- белок и кровь в моче.
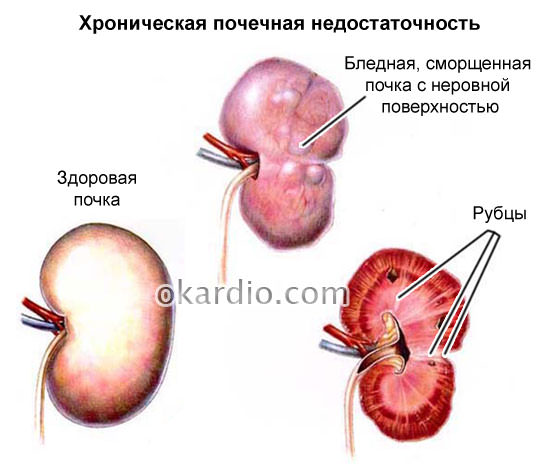
Впоследствии нарушение кровообращения и питания в почечных тканях становится более выраженным, и ткани этих органов поражаются более массивно. Из-за таких изменений у больного развивается острая, а затем и хроническая почечная недостаточность.
Поражение суставов
Васкулиты сопровождаются поражением суставной сумки, которое вызывается проникновением в нее жидкости, развитием воспаления и отека. Первыми чаще страдают именно коленные суставы, и у больного появляются следующие симптомы:
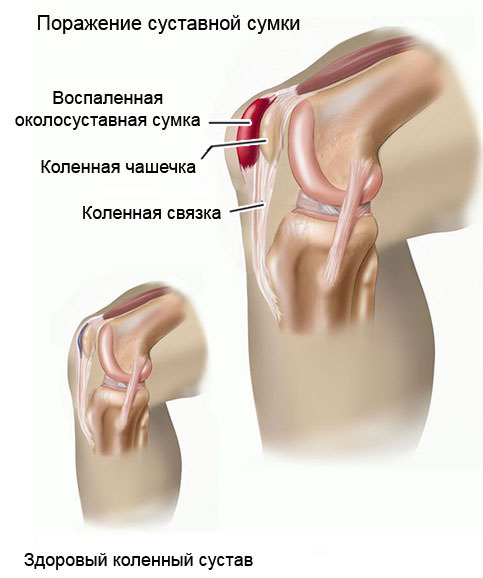
Спустя несколько дней воспалительный процесс переходит на соседние суставы и боли в коленях становятся слабее. Обычно такие суставные повреждения самоустраняются и не приводят к необратимым последствиям.
Поражения органов пищеварения
Поражение стенок сосудов брыжейки и кишечника вызывает нарушение кровообращения и приводит к появлению кровоизлияний. В результате развивается воспалительная реакция и у больного с васкулитом появляются следующие симптомы:
- приступообразные и интенсивные боли в животе, усиливающиеся через полчаса после еды;
- тошнота и рвота;
- учащенный стул водянистого характера (иногда с включениями крови).
Массивные повреждения сосудов могут вызывать атрофию, постепенное разрушение и разрыв стенки кишечника. При таких масштабных поражениях у больного развивается перитонит.
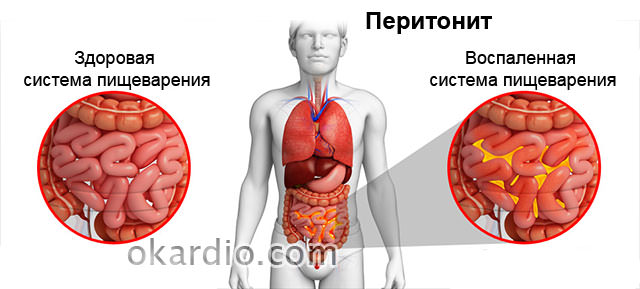
Диагностика и применяемые методики лечения
Системные васкулиты предполагают проведение комплексной диагностики, при которой пациент проходит следующих врачей:
- нефролога;
- ревматолога;
- невролога т. д.
Диагностические методики могут быть как лабораторными, так и инструментальными. В лабораторных условиях применяются следующие методы:
- общий анализ мочи;
- общий анализ крови, предполагающий СОЭ и анализ тромбоцитов;
- кровь на биохимию, а также на РФ и СРБ.
В качестве инструментальных методик диагностики применяются:
- УЗИ почек.
- ЭКГ.
- Эхокардиография.
- Рентген.
- Биопсия тканей, которые были поражены болезнью.
- Проведение ангиографического исследования.
Если в ходе заболевания поражается только кожный покров, то врач может принять решение о лечении пациента без использования синтетических лекарств
Очень важно при этом полностью исключить возможность воспалительного процесса в сосудистых стенках
Если в ходе заболевания были существенно поражены некоторые жизненно важные органы, то вторым шагом терапии является восстановление нормальных функций всех систем и органов, предотвращая при этом развитие осложнений.
Особенности лечения заболевания чаще всего сводятся к следующему:
Мы рекомендуем!
Многие наши читательницы для лечения ВАРИКОЗА активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
- Чаще всего пациентам могут назначить гормональную терапию с использованием глюкокортикоидов. Такой подход к лечению способствует скорейшему устранению воспалительного процесса, снизив при этом чрезмерную иммунную активность.
- Дополнительным средством для лечения патологии может стать НПП, которые также позволяют устранить воспалительный процесс, снизив боли.
- Если речь идет о геморрагическом васкулите, то лечение обязательно должно включать в себя антимикробные препараты.
- Для предотвращения тромбообразования и улучшения кровообращения пациенту могут назначаться лекарства, действие которых направлено на разжижение крови.
- В случае, когда лечение с применением гормональных препаратов, не принесло желаемых результатов, необходимо применение химиотерапии и цитостатиков.
- В наиболее запущенных формах заболевания может проводиться очищение крови. В этом случае возможны такие процедуры, как плазмаферез и гемосорбция.
Профилактика
Столь серьезные заболевания, как системные васкулиты, значительно проще предотвратить, нежели лечить. Следует также учитывать серьезные последствия для организма, которые могут возникать после несвоевременного лечения. Поэтому рассмотрим, как предотвратить развитие данного заболевания. Для этого необходимо выполнять несколько простых рекомендаций:
- Основа здоровья – это полноценный отдых и здоровый сон. Не только системные васкулиты, но и целый ряд других, не менее опасных заболеваний, могут возникать на фоне переутомления. Поэтому нужно заботиться о своем здоровье.
- Закаливание организма с целью повышения иммунитета и стабилизации иммунной функции.
- Своевременность в лечении заболеваний инфекционного характера.
- Здоровое питание. Желательно употреблять побольше фруктов и овощей, по возможности, исключая из своего рациона вредную, жареную, жирную пищу.
Профилактика васкулита в первую очередь должна быть направлена на снижение нагрузок на иммунитет, вследствие которых и возникают иммунные сбои – одна из основных причин данного заболевания. При первых же подозрениях на данное заболевание необходимо обратиться к специалисту за консультацией.
Такие заболевания, как системные васкулиты, подвергаются лечению только после тщательной диагностики
Очень важно выяснить то, какую именно природу имеет заболевание. Именно на основании этого строится дальнейший курс борьбы с недугом
Во многом методика лечения выбирается, учитывая стадию заболевания и орган, который был поражен.

ВЫ ВСЕ ЕЩЕ ДУМАЕТЕ, ЧТО ИЗБАВИТЬСЯ ОТ ВАРИКОЗА НЕВОЗМОЖНО!?
Симптомы недуга
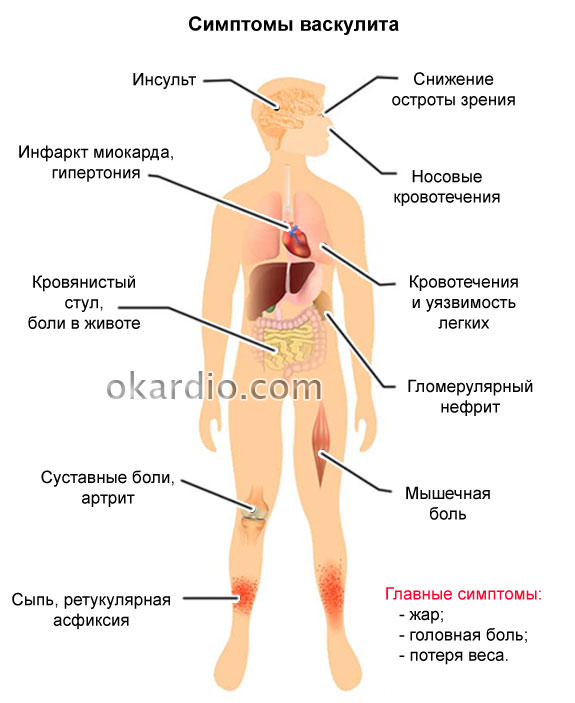
Симптомы системных васкулитов в первую очередь определяются типом пораженных сосудов. К общей симптоматике следует отнести наличие лихорадки, сниженного аппетита, похудение, проявление общей слабости, болезненные ощущения в мышцах и суставах. Помимо этого, каждый системный васкулит имеет свои проявления. Рассмотрим их подробнее:
- Болезнь Бюргера или облитерирующий тромбангиит. Для данного заболевания характерно тромбообразование в сосудах. Болезни в большей степени подвержены мужчины. Острая боль в конечностях и образование язв на пальцах – основные симптомы.
- Артериит Такаясу. Наблюдается, как правило, у женского населения. Возникает в крупных артериях. К основным симптомам относятся: головные боли, онемение ног, головные боли, слабый пульс в ногах, повышенное артериальное давление, ухудшение зрения.
- Синдром Чарга-Стросса. Данный тип васкулита характеризуется поражением только легочных сосудов.
- Гранулематоз Вегенера. Поражает сосуды почек, носа и придаточных пазух. Начальные стадии отличаются слабовыраженными симптомами, но со временем могут возникать носовые кровотечения и затрудненность дыхания.
- Болезнь Бехчета. Чаще всего возникает у молодых мужчин и проявляется в виде язвочек на гениталиях и во рту, поражения проявляются на кожном покрове. Также воспаляются глаза.
- Микроскопический полиангиит. Характерен для мелких сосудов некоторых парных органов (легкие, почки), а также для кожи и нервной системы. Сопровождается язвами, потерей веса, больного может лихорадить.
- Гигантоклеточный артериит. Проявляется у пациентов старшей возрастной группы (более 50 лет). Патология, как правило, затрагивает артерии головы, что вызывает сильные боли в области шеи и голове. Возможно присутствие болевых ощущений в процессе жевания, сопровождающееся онемением языка. Прогрессируя, заболевание может распространяться на сосуды глазных яблок.
- Криоглобулинемический васкулит. Для данного заболевание характерно появление на ногах пациента пурпуры. Это сопровождается воспалением суставов и возникновением чувства онемения, что свидетельствует о повреждении нервных окончаний.
- Пурпура Шенлейн-Геноха. Характерна, как правило, для самых маленьких пациентов. Но этот недуг может наблюдаться во всех возрастах. Поскольку болезнь поражает сосуды, расположенные в кожном покрове, суставах, кишечнике и почках, то ее симптомами являются: сильные боли в брюшной полости, наличие сыпи на ногах. Возможны незначительные примеси крови в моче.
- Узелковый полиартериит. Данное заболевание характеризуется поражением сосудов любой системе, органа или тканей человеческого организма. У данной формы заболевания присутствует довольно разнообразная симптоматика, проявляющаяся язвами, болями в брюшной области, пурпурой и т. д.
Результаты последних исследований
Недавние исследования доказывают, что АНЦА непосредственно вовлечены в процесс развития васкулитов. Их действие способствует усилению активации и адгезии нейтрофилов, ускоряя взаимодействие с эндотелием, «подготовленным» цитокинами. Они могут синтезироваться вследствие молекулярной комплементарное — AT к пептидам, закодированным антисмысловыми цепочками ключевых эпитопов. Данный феномен используется для объяснения связи между АНЦА-позитивностью и воздействием инфекционных агентов. Были также определены возможные генетические детерминанты синдромов васкулитов с положительными АНЦА: они включают повышенную частоту носительства Z-аллеля α1-антитрипсина (SERPINA1) и точные аллели Fc-рецептора. К триггерам окружающей среды относят воздействие кремния, растворителей, асбеста и пестицидов. Лекарственные триггеры включают анти-тиреоидные препараты пропилтиоурацил и карбимазолр, фенитоин, кокаин и аллопуринол.
Накапливаются данные по лечению AT (ритуксимаб, инфликсимаб и этанерцепт) при васкулитах, особенно при гранулематозе Вегенера. Участие ФНО-α в процессах многих этих заболеваний означает, что инфликсимаб и этанерцепт могут найти более широкое применение. Даже при ГКА, который в целом очень чувствителен к глюкокортикоидам, лечение биологическими препаратами может найти свое применение у пациентов, подверженных развитию побочных эффектов при использовании глюкокортикоидов. Для лечения синдрома Черджа-Стросс многообещающим выглядит прием ИФН-α и препаратов ИФН-β.
Сегодняшняя заинтересованность в проблеме атеросклероза как воспалительного заболевания может дать начало новым режимам терапии типичных сосудистых нарушений, включая ишемическую болезнь сердца и инсульт. Известно, что сосудистое воспаление играет значительную роль в развитии атеросклеротических бляшек и их последующем разрыве, приводящем к острым сосудистым событиям. Терапевтические подходы для уменьшения данного сосудистого воспаления включают применение статинов, угнетение ЦОГ, блокаду ренин-ангиотензиновой системы и угнетение провоспалительных цитокинов. Биологические подходы включают иммунизацию против белкового компонента ЛПНП.
Симптомы и лечение системного васкулита
Клиническая картина заболевания зависит от этиологии и калиберной категории пораженных кровеносных сосудов. Хотя симптомы системных васкулитов разной нозологической формы, они все же имеют ряд идентичных признаков:
- Лихорадочное состояние, субфебрильные показатели температуры тела;
- Симметричные полиморфные кожные высыпания;
- Синюшная кожа нижних и верхних конечностей из-за недостатка кровоснабжения;
- Генерализованные трофические изменения кожи;
- Боли в крупных суставах, полиартрит.
Без своевременного и адекватного лечения васкулита, патология вызывает последовательное поражение соединительных тканей и внутренних органов. Воспаление артерий и вен сердца приводит к ишемии и инфаркту. Ломкость сосудов в органах воздушного дыхания формирует пневмонии, приступы удушья и бронхиальную астму
Воспаление кровеносных трубчатых образований кишечника и желудка обеспечивает синдром острого живота, поэтому важно проводить обследование пациента методом дифференциальной диагностики. Воспаление сосудов почек проявляется как острая хроническая недостаточность функции органа
Поражение сосудов головного мозга провоцирует дисфункцию главного органа нервной системы, которая проявляется головокружением, приступами судорог и в виде полиневрита.
Результаты клинического анализа крови указывают на воспалительный процесс в организме с повышенным содержанием белка, СОЭ, увеличенную концентрацию фибриногена и компонентов системы комплемента.
Основное лечение системного васкулита направлено на противовоспалительный и иммуносупрессивный эффект. Терапия состоит из нестероидных противовоспалительных препаратов, цитостатических средств, антикоагулянтов и ангиопротекторов, улучшающих микроциркуляцию. Осложненные васкулиты с системным поражением внутренних органов требуют комплексной терапии с целью коррекции анатомо-морфологических и физиологических функций. Кроме медикаментозного лечения назначают методы гемокоррекции, которые выводят из кровяного русла токсины и патологические комплексы.
Прогноз при системном васкулите
Для жизни прогноз системного васкулита неблагоприятен в случае тяжелых анатомических изменений внутренних органов. Форма кишечной или почечной патологии представляют наибольшую вероятность инвалидности. При поражении артерий мелкого и среднего калибра с невысокой степенью воспаления сосудистых стенок можно поддерживать удовлетворительное общее состояние организма с ограничениями физической активности.
В основном картина здоровья зависит и от возраста больного, и адекватности лечения. Комплексный подход к терапии по индивидуальной схеме снижает показатель инвалидизирующих последствий. Но пациент обязан соблюдать меры профилактики, которые заключаются в отказе от самовольного применения лекарственных средств, и полном исключении аллергических и инфекционных контактов.
Интересные материалы по этой теме!
Аллергический васкулит кожи Стерильное воспаление стенок кровеносных сосудов в медицине носит название аллергический васкулит, который развивается…
Геморрагический васкулит Болезнь геморрагический васкулит или синдром Шенляйна-Геноха затрагивает сосуды мелкого калибра — капилляры, артериолы,…
Чем опасен васкулит? Многих пациентов интересует, чем опасен васкулит, что будет, если вовремя не приступить…
Лечение васкулита
 Только с учетом имеющихся сопутствующих заболеваний и тяжести поражения различных внутренних органов может быть врачом назначено взрослым и детям лечение васкулита. Так как все эти патологии являются прогрессирующими, то курс терапии обычно направляется на продолжение курса ремиссии и предупреждение осложнений, обострений.
Только с учетом имеющихся сопутствующих заболеваний и тяжести поражения различных внутренних органов может быть врачом назначено взрослым и детям лечение васкулита. Так как все эти патологии являются прогрессирующими, то курс терапии обычно направляется на продолжение курса ремиссии и предупреждение осложнений, обострений.
Универсального способа, как вылечить васкулит, не только нет, но и не может быть. Раньше курс терапии проводился с целью снять симптомы болезни, сегодня схема помощи больным существенно изменилась. Она включает ряд действенных мероприятий:
- обнаружение в организме очага инфекции и его устранение;
- восстановление работы пораженных органов, сосудов;
- укрепление иммунитета, восстановление работы ЦНС;
- очищение организма от токсинов, которые накопились за время использования лекарственных препаратов.
Не только мази и таблетки могут помочь восстановить сосуды, но и народное лечение васкулита считается довольно эффективным. В домашних условиях можно приготовить настойки на основе лекарственных растений. Существуют рецепты освобождения от патологии с помощью черной бузины, почек тополя, хвоща полевого, софоры японской, череды и других растений.

Comments
(0 Comments)