Увеличена печень у грудничка
Симптомы болезни
Известно, что маленькие дети, а особенно новорожденные, не могут пожаловаться на то, или иное проявление в отклонении в здоровье. Поэтому родители должны различать внешние и поведенческие признаки болезни. Обязательно требуется осмотр у доктора. Ну а первые симптомы, которые должны насторожить, следующие:
- Желтый цвет лица и слизистых оболочек;
- Утомляемость;
- Потеря аппетита;
- Капризность;
- Повышение температуры тела;
- Осветление кала;
- Асимметрия живота;
- Возникновения сосудистых звездочек.
Ребенок становится сильно капризным, что приводит к бессоннице у него и родителей. Если меняется поведение малыша, значит что-то не так. Обнаружив данные признаки, или хоть один из них, нужно немедленно обратиться к врачу. При игнорировании проблемы, болезнь может развиться в гепатит, а затем и в стремительный цирроз. Печень, особенно в детском возрасте, обязательно должна получить правильное лечение. Одним из принципов терапии является и определенная диета.
Ребенок с гепатоспленомегалией
Причины увеличения этих паренхиматозных органов у ребёнка разнообразны. Ими чаще всего служат инфекционные, вирусные и паразитарные заболевания. К инфекционным относят бруцеллез, инфекционный мононуклеоз, сепсис. Вирусные представляют собой обширную группу гепатитов.
 Паразитарные заболевания чаще всего возникают при несоблюдении правил гигиены ребенком или его родителями.
Паразитарные заболевания чаще всего возникают при несоблюдении правил гигиены ребенком или его родителями.
Ребенок подвержен токсоплазмозу, аскаридозу и амебиазу, а такие паразитозы, как эхинококкоз и альвеококкоз встречаются редко, в основном в эндемичных районах.
Увеличение печени и селезенки у новорожденного ребенка является симптомом гемолитической болезни плода, возникающей при резус-несовместимости матери и ребенка. У ребенка изменение размеров этих органов может служить сигналом о наличии врожденных пороков сердца, обуславливающих нарушение гемодинамики в большом круге кровообращения вследствие правожелудочковой недостаточности.
С какими симптомами сталкивается ребенок, если увеличена печень
При гепатомегалии (увеличение размер печени) никаких симптомов может и не наблюдаться. Особенно сложно с новорожденными или маленькими детьми, которые не могут точно рассказать, что и где у них болит. Родители должны насторожиться в следующих случаях:
- У ребенка наблюдаются постоянные проблемы со стулом;
- На коже имеются сосудистые звездочки и ребенок часто жалуется на зуд;
- Низкий аппетит у малыша;
- Пожелтение кожи, глазных белков, слизистой глаз;
- Сонливость, вялость, плаксивость и быстрая утомляемость ребенка.
Диагностика включает в себя не только прохождение ультразвукового исследования, но и врачебную консультацию вместе с осмотром. Нужно также сдать анализ крови, мочи и кала. В случае необходимости может быть показан магнитно-резонансная томография и генетический анализ на выявление врожденных аномалий развития.
Особенности реактивного гепатита и его лечение
Гепатит реактивный — это вторичное поражение печени, развивающееся на фоне других системных заболеваний организма. Нередко такое поражение печени наблюдается на фоне системного поражения организма инфекцией, когда значительное количество токсинов, высвобождающихся в процессе жизнедеятельности микроорганизмов и разрушения собственных тканей, не может быть быстро утилизировано печенью, а потому становится причиной токсического отравления этого органа. Реактивный гепатит, как правило, сопровождается слабыми морфологическими изменениями, а поражение в большинстве случаев носит обратимый характер.
Этиология и патогенез реактивного гепатита
Встречается реактивный гепатит у детей и у взрослых, поэтому довольно сложно выявить основную группу риска развития этой патологии. Процесс развития токсического повреждения печени могут запускать не только инфекционные заболевания, но и почти все хронические болезни в стадии обострения. Наиболее часто реактивный гепатит развивается на фоне таких болезней, как:
- системная красная волчанка;
- хронический и острый панкреатит;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- гастродуодениты;
- кольпиты;
- хронический гастрит;
- лимфогранулематоз;
- гемолитическая анемия;
- лейкоз;
- ревматоидный артрит;
- хронические заболевания щитовидной железы;
- сахарный диабет.
Помимо всего прочего, гепатит может развиться на фоне поражения организма вирусами и паразитами. Нередко появление реактивного гепатита имеет место при острых гельминтозах, поражении лептоспирами и риккетсиями. При обширных токсических повреждениях кожи, ожогах и даже после операций может развиться поражение печени.
Патогенез развитием реактивного гепатита напрямую связан со снижением очистительной функции печени вследствие тяжелой интоксикации. В этом случае нарушается нормальный обмен веществ в организме, в том числе в тканях печени, что запускает дистрофические процессы и еще больше способствует снижению уровня нейтрализации вредных веществ, скорости их выведения из организма. Как правило, поражение клеток печени впоследствии приводит к появлению множества мелких очагов некроза, окруженных инфильтратами, состоящими из макрофагов, нейтрофилов или лейкоцитов.
Симптоматические проявления реактивного гепатита
Гепатит этого типа, независимо от причины появления, имеет острое начало и трудное течение, поэтому имеющиеся симптомы и признаки всегда дают понять о том, что причина резкого ухудшения общего состояния кроется именно в поражении печени. К наиболее характерным симптомам реактивного артрита относятся:
- сильнейшая слабость;
- быстрая утомляемость;
- головные боли;
- желтушная пигментация кожи;
- темная моча;
- окрашивание склер в желтый цвет.
Стоит отметить, что далеко не во всех случаях могут наблюдаться все симптомы одновременно, так как все зависит от степени поражения печени и особенностей организма больного.
Печень лечится моментально, даже ГЕПАТИТ! Полная очистка! Следуйте этому методу. Читать подробнее
Даже «пораженную» печень можно ВОССТАНОВИТЬ! Уходит даже ГЕПАТИТ. Читать подробнее
Диагностика и лечение реактивного гепатита
Правильное и своевременное лечение реактивного гепатита гарантирует хороший результат и полное восстановление функциональной способности печени. В первую очередь врач должен подтвердить диагноз. После сбора анамнеза требуется проведение пальпации. В случае с реактивным гепатитом печень, как правило, незначительно увеличена в размерах. Кроме того, может быть увеличена еще и селезенка.
При проведении анализов крови на реактивный гепатит может быть выявлено повышенное содержание ферментов печени. В расшифровке анализа показатели ферментов отмечаются как АЛТ и АСТ. В некоторых случаях при проведении анализа может наблюдаться серьезное нарушение соотношения некоторых белковых фракций, содержащихся в крови. Сложность диагностики реактивного гепатита состоит в том, что этот диагноз ставится лишь в случаях, когда все другие типы этого заболевания были исключены. Все дело в том, что любой хронический вирусный гепатит имеет схожие симптомы и признаки в неострой фазе течения.
Лечение в первую очередь предполагает правильную диету, не содержащую тяжелую для усвоения пищу, а также вредные элементы, способные негативно влиять на печень.
Кроме того, не рекомендуются значительные нагрузки. В случае если человек принимает лекарственные средства, оказывающие токсическое воздействие на печень, лечение ими стоит прекратить. Как у детей, так и у взрослых своевременное лечение позволяет полностью восстановить печень.
Особенности симптоматики гепатомегалии
Признаки гепатомегалии при осмотре:
- признаки увеличения органа при ощупывании ее края и постукивании (выход из-под реберного края, более чем на 2 см);
- увеличенная окружность живота ребенка;
- симптом «головы медузы» — это венозная сеть вокруг пупка ребенка, свидетельствующая о портальной гипертензии;
- боль и чувство тяжести в правом подреберье;
- симптомы интоксикации;
- усиленная пигментация кожи;
- иктеричность склер и кожных покровов (желтушный цвет, из-за возрастания уровня билирубина в крови).
Если орган увеличен умеренно, то симптомы не выраженные или отсутствуют. К тому же, не исключена плохая подготовка к процедуре, которая может искажать результат. Достоверные признаки возникновения патологии — это изменения на УЗИ-картине.
Для установки причины гепатомегалии у детей применяют вспомогательные методы:
- общий анализ крови;
- иммунологические методы;
- выявление паразитов;
- онкомаркеры на определенный вид рака;
- рентгенография грудной клетки (для выявления эмфиземы легких);
- рентгенография с контрастированием желчных протоков.
 Чтобы установить причину гепатомегалии и исключить серьезные заболевания, назначают дополнительные диагностические процедуры. Среди них обязательно будет присутствовать общий анализ крови
Чтобы установить причину гепатомегалии и исключить серьезные заболевания, назначают дополнительные диагностические процедуры. Среди них обязательно будет присутствовать общий анализ крови
Видео
Мифы о печени. Каким утверждениям не стоит верить.
Существует стереотип, что заболевания печени встречаются только у взрослых людей, с алкоголизмом и лишним весом. Но и в детском возрасте печеночные заболевания – это не редкость. Некоторые заболевания развиваются еще во время внутриутробного развития, другие – в раннем возрасте под воздействием негативных факторов.
Болезни органа у детей протекают намного сложнее, чем у взрослых и часто имеют неблагоприятные прогноз. Родители, чьи дети входят в группу риска развития печеночных патологий, должны знать основные симптомы и методы лечения.
УЗИ печени при гепатите С, А и В
В данном случае этот метод служит скорее не для диагностики (при гепатитах решающее значение имеют лабораторные исследования), а для контроля за течением и прогрессированием заболевания, переходом в цирроз, позволяет следить и делать выводы об эффективности лечения.
Для цирроза печени характерна следующая УЗИ-картина: очаговое уплотнение печени, увеличение размеров печени, участки фиброза, края печени неровные и бугристые. При циррозе обязательно проводят УЗИ почек и желчного пузыря.
Выраженность признаков зависит от стадии цирроза. Это видно при систематическом осмотре таких пациентов. Описание их протоколов разное в разные промежутки времени. Часто при проведении УЗИ у таких пациентов на обследуемой коже имеются печеночные знаки, такие как, например, печеночные точки или звездочки, которые пациенты часто путают с родинками.
Осложнения
Увеличенная печень, выявленная по УЗИ, опасна не сама по себе, а необратимыми последствиями: некрозом, циррозом, печеночной недостаточностью. В этом случае заболевание медикаментозному лечению плохо поддается. Нужна трансплантация здоровых тканей, способных делиться. У подобных операций есть ограничения по заболеваниям, возрасту, их делают людям до 60 лет без серьезных патологий других внутренних органов, инфекционных заболеваний.
Увеличенная печень мешает работе соседних органов, они испытывают постоянное давление, в них тоже начинают развиваться патологические изменения. При лечении и соблюдении диеты она постепенно возвращается к первоначальному размеру.
Важно вовремя сделать УЗИ, точно поставить диагноз, выявить источник поражения гепатоцитов. Если орган воспален, при лечении он быстро приходит в норму
При токсических и алкогольных поражениях клетки печени не восстанавливаются в полном объеме, но патологический процесс замораживается, не развивается печеночная недостаточность.
Патология у детей разных возрастных групп
Общая характеристика
Гепатомегалия — патологическое увеличение печени (в некоторых случаях и селезенки). Подобное состояние может развиваться независимо от привязки к возрастной группе. Величина органа может деформироваться и у новорожденного грудничка, и у взрослого человека. Но развитие гепатомегалии у новорожденных, детей до 14-16 лет отличается от подобного процесса у взрослых. Педиатры утверждают, что развитие патологического процесса не является редкостью среди малышей и зачастую дают позитивный прогноз (если было назначено своевременное лечение).
Патология может развиваться за счет правой и левой доли печени. Деформация левой доли свидетельствует о наличии инфекционного возбудителя в поджелудочной железе (в таком случае вред будет нанесен селезенке, печени и желчному пузырю). Правая доля чаще подвергается гепатомегалии, ввиду большей функциональности (около 60 %). Любые нарушения в организме могут способствовать увеличению правой доли органа.
Возрастные особенности
Увеличение печени у новорожденных не редко провоцируется желтушкой, симптоматика которой спадает за 2 недели.
Гепатомегалия чаще всего диагностируется у малышей в возрасте от 5-ти до 7-ми лет. Именно в этом возрасте происходят наиболее значимые изменения, которые диагностируются как умеренная гепатомегалия. В таком случае исключается необходимость диагностических и терапевтических мер. Необходимо поддерживать нормальное состояние ребенка и проводить плановые осмотры всего организма.
Развитие патологии у детей более старшей возрастной категории свидетельствует о серьезных проблемах с печенью, селезенкой, поджелудочной железой и прочими органами. Опасность патологии заключается в неблагоприятной симптоматике и возможном вреде для организма (болевой синдром, пигментация, различные виды изменения эпидермиса, проблемы с сосудами, тошнота/рвота, резкое снижение иммунитета).
Гепатомегалия характерна и для новорожденных грудничков. Изменения могут быть спровоцированы развитием желтухи. При правильном уходе заболевание легко переносится малышом, а неблагоприятная симптоматика исчезает в течение 14-ти суток.
Специалисты указывают на прямую связь гепатомегалии и состояния здоровья матери во время беременности. Если у женщины проблемы с печенью, селезенкой, поджелудочной железой, прочими органами желудочно-кишечного тракта, риск развития патологии возрастает в несколько раз. Сказаться на здоровье малыша может ненормированный прием медикаментозных средств, болезни щитовидной железы, диабет и прочее.
Размеры органа
Большинство патологий печени в детском возрасте носят врожденный характер и практически все они сопровождаются увеличением органа – гепатомегалией.
У здорового малыша печень скрывается под ребрами, но у детей первого года жизни она может быть увеличена по физиологическим причинам, и допустимо, если правая доля выходит на 2 см за пределы реберной дуги. У детей с 1 года до 7 лет орган может выступать из-под реберной дуги на 1 см, а в школьном возрасте полностью скрывается под ребрами.
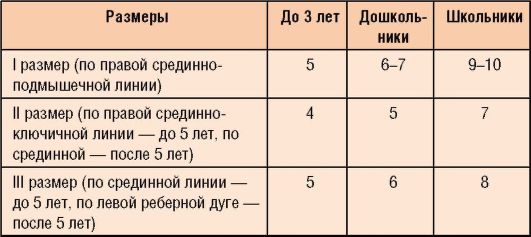 Границы печени у детей в норме
Границы печени у детей в норме
Определить размеры печени можно с помощью УЗИ, но следует учитывать, что организм малыша еще развивается, поэтому возможны небольшие отклонения от нормы (Табл. 1). Паренхима здорового органа на УЗИ имеет однородную структуру, четко видимые вены и желчевыводящие протоки. Учитываются размеры правой и левой доли от верхнего до нижнего края, которые зависят от возраста:
- У детей 1 года правая доля в норме имеет размер 6 см, и с каждым годом увеличивается на 0,5-0,6 см
- Левая доля несколько меньше – в 1 год не более 4 см, и ежегодно увеличивается на 0,2 см.
Таблица 1 – Нормальные размеры по возрастам:
| Правая доля в см | 5.7-5,9 | 6-6,5 | 7-7,5 | 8-8,5 | 9-12 |
| Левая доля в см | 3,7-3,8 | 3,8-4 | 4,2-4,4 | 4,6-4,8 | 5-5,5 |
Если наблюдается отклонение от нормы, то малышу ставят диагноз «гепатомегалия», и выясняют ее причины. Они могут быть самыми разнообразными:
- Воспалительные процессы: гепатит, цирроз, сепсис, мононуклеоз, сифилис, туберкулез, токсические поражения и различные вирусные инфекции в организме.
- Паразитарные инфекции: лямблиоз, аскаридоз, амебиаз, эхинококкоз, токсоплазмоз.
- Застойные процессы в органе: закупорки и кисты желчного протока, аномалии желчевыводящих путей, сердечная недостаточность, перикардит, миокардит, тромбоз.
Закупорка желчного протока
- Новообразования в печени злокачественного и доброкачественного характера: гепатобластома, меланома, карцинома, гемангиома, лимфома. Гепатомегалия может развиться и при онкологических заболеваниях других органов.
- Патологии обмена веществ: нарушения обмена белков, жиров, углевода, меди, порфирина; мукополисахаридоз, гликогеноз.
У новорожденных детей самыми частыми причинами являются врожденные инфекции, наследственная геморрагическая телеангиэктазия, атрезия протоков, гемолитическая болезнь и резус-конфликт.
Мнение специалиста: «Гепатомегалия у детей встречается часто, но не всегда является патологией. Увеличение печени характерно для детей астенического склада и для тех, кто недавно перенес инфекционно-вирусные заболевания».
Диагностика воспаления печени
Чтобы поставить диагноз об увеличении печени, необходим осмотр у специалиста. При пальпации врач сможет обнаружить изменения в размере, и первично оценить ситуацию. Диагноз ставится не только на основании первичного осмотра и опроса, а опираясь на результаты многих анализов. Обязательно проводятся исследования кала, мочи и крови. Забор крови проводится для проведения печеночных проб. При болезнях печени билирубин и лейкоциты обычно не находятся в пределах нормы. Это и будет свидетельствовать об отклонениях.
 На фоне результатов анализов, чтобы поставить точный диагноз, требуется привести ультразвуковое исследование печени ребенка. Данный способ диагностики установит на сколько серьезны изменения в структуре органа, его размеры. Также будет видно не влияет ли увеличение печени на работу остальных систем организма малыша. Если патология спровоцирована кистами или опухолью, УЗИ это сразу покажет, и можно будет начинать незамедлительное лечение.
На фоне результатов анализов, чтобы поставить точный диагноз, требуется привести ультразвуковое исследование печени ребенка. Данный способ диагностики установит на сколько серьезны изменения в структуре органа, его размеры. Также будет видно не влияет ли увеличение печени на работу остальных систем организма малыша. Если патология спровоцирована кистами или опухолью, УЗИ это сразу покажет, и можно будет начинать незамедлительное лечение.
Если же ультразвук не обнаружил видимых причин для развития болезни, значит недуг может быть связан с наследственной мутацией, которая происходит на генетическом уровне. Стоит разобраться почему такое могло произойти, и попробовать избавиться от проблемы. Чтобы поставить правильный диагноз в этом случае, необходимо исследовать гены малыша, а иногда и родителей, дабы обнаружить связь и причину. Среди вспомогательных приемов диагностики можно отметить следующие:
- Компьютерная томография;
- Резонансно-магнитная томография;
- Биопсия печени.
Гепатомегалия у детей
Гепатомегалия — это увеличение размеров печени, сопровождающее некоторые заболевания и интоксикации. Если встречается гепатомегалия у детей до 6 лет, это явление считается нормой и носит временный характер.

Врач-педиатр должен всегда отличать, что перед ним: умеренная гепатомегалия или патологическое увеличение. Ведь от своевременно поставленного диагноза и правильного лечения будет зависеть жизнь ребенка.
Гепатомегалия у детей зачастую сопровождается тошнотой и даже рвотой, болью в подреберной области, появлением высыпаний и сосудистых звездочек на кожных покровах, пожелтением слизистых — все это должно стать тревожным сигналом для специалиста и родителей.
Причины появления гепатомегалии в детском возрасте
Врач должен обязательно провести осмотр пациента и расспросить родителей, чтобы собрать полный и достоверный анамнез, назначить лабораторные исследования. Ведь только тогда можно установить истинного виновника поражения печени.
Причин увеличения печени у ребенка много:
Печень лечится моментально, даже ГЕПАТИТ! Полная очистка! Следуйте этому методу. Читать подробнее
Даже «пораженную» печень можно ВОССТАНОВИТЬ! Уходит даже ГЕПАТИТ. Читать подробнее
- различные воспаления (гепатиты, герпес, краснуха, паразитарного характера, лекарственное поражение печени, бактериальная инфекция);
- врожденное нарушение обмена веществ ( гликогеноз, амилоидоз, порфирия, патологии белкового обмена);
- нарушение желчного и кровеносного оттока;
- инфильтраты в печени, вызванные метастазами, активным размножением иммунных клеток;
- первичное поражение клеток;
- сепсис.
Любое подобное состояние может привести ребенка к летальному исходу, если вовремя не обратиться к врачу.
Для диагностики гепатомегалии у детей специалист прибегает к нескольким методам:
- пальпация и перкуссия;
- УЗИ;
- биохимический анализ крови.
При осмотре ребенка врач видит наличие венозных звездочек, изменения цвета кожных покровов, при помощи пальпации и перкуссии (постукивания) определяет размеры печени, отклонение от нормы.
Наиболее достоверным и информативным методом является УЗИ. При данном анализе можно рассмотреть все доли печени, плотность тканей, увидеть инфильтраты, опухоли, кисты и нарушения однородности структур.
Лечение гепатомегалии
Например, при отравлениях, проводят меры по выведению из организма токсинов, тяжелых металлов, лекарственных веществ, которые вызвали интоксикацию.
При вирусных гепатитах, борьба направлена на удаление возбудителя и продуктов его обмена из организма. Если обнаружена непроходимость желчных протоков или нарушение оттока, понадобится оперативное вмешательство. При нарушении обменных процессов понадобится курс антиоксидантов, витаминов и, возможно, даже гормональных препаратов. Вылечить такие состояния нельзя, нужно постоянно соблюдать назначения врача, что поможет значительно затормозить патологический процесс.
Очень важным этапом в лечении и восстановлении после болезни является специальная диета. Она предназначена для снижения нагрузки на печень. Родители должны исключить из меню ребенка все острые, маринованные, соленые продукты, консервацию, газированные напитки, жаренное и жирное, крепкий чай и кофе.
Рыбу и мясо лучше готовить на пару, рацион ребенка необходимо обогатить свежими овощами, фруктами и ягодами.
Данная диета является существенным дополнением к лечению, но не помогает избавиться от причины заболевания. Поэтому про основные лечебные мероприятия забывать нельзя.
- Главная
- Заболевания печени
- Гепатомегалия
- Гепатомегалия у детей – лечить или не лечить?
Проводимые исследования в диагностике
При первичном осмотре врач оценивает внешний вид больного, получает информацию о состоянии органов путем их перкуссии и пальпации. Для подтверждения того или иного диагноза, проводят различные лабораторные исследования, такие как общий анализ крови, биохимический анализ крови с определением печеночных ферментов, которые достаточно информативно отражают функциональное состояние печени.
Важными маркерами состояния печени являются следующие:
Билирубин. Качественный и количественный его состав важен для определения метаболической и экскреторной функций печени  Аминотрансферазы. Аспартатаминотрансфераза (АсАТ) и аланинаминотранс-фераза (АлАТ) является маркером степени целостности гепатоцитов, увеличение аминотрансфераз происходит в случае поражения и некроза клеток Щелочная фосфатаза. Является маркером холестаза и обструкции желчных путей 5′-нуклеотидаза. Самый современный маркер поражения печени, служит подтверждением специфичности процесса
Аминотрансферазы. Аспартатаминотрансфераза (АсАТ) и аланинаминотранс-фераза (АлАТ) является маркером степени целостности гепатоцитов, увеличение аминотрансфераз происходит в случае поражения и некроза клеток Щелочная фосфатаза. Является маркером холестаза и обструкции желчных путей 5′-нуклеотидаза. Самый современный маркер поражения печени, служит подтверждением специфичности процесса
К инструментальным методам диагностики относятся:
УЗИ печени и селезёнки.
Относится к информативным и неинвазивным методам, широко используется в повседневной практике. Оцениваются размеры органов и эхогенность ткани.
Допплеросонография.
Позволяет оценить состояние кровотока при увеличении печени и селезенки, является неинвазивным способом диагностики.
Магнитно-резонансная томография (МРТ).
Также относится к неинвазивным методам, позволяет диагностировать кисты и опухоли печени, определить их специфичность, а также оценить проходимость печеночных вен.
Холангиография.
Является самым чувствительным методом определения наличия камней и кист желчных протоков, склерозирующего холангита. Выполняется эндокопически или чрескожно, позволяя получить пробы желчи и эпителия желчных ходов.
Компьютерная томография (КТ).
Применяется в случае необходимости отдифференцирования одного заболевания с другим, выявляет процессы накопления и диффузного поражения органов. Отличается от МРТ тем, что пациент в ходе исследования подвергается рентгеновскому облучению.
Лапароскопическая и пункционная биопсия печени.
Является крайне инвазивным способом диагностики, предназначен для установления точного диагноза ракового поражения.
Радиоизотопные исследования (радионуклидное сканирование).
Относятся к инвазивным, так как пациент получает лучевую нагрузку. Позволяет оценить состояние печеночной паренхимы, диагностировать опухолевые процессы и абсцессы.
Следует помнить, что КТ, биопсия печени и исследования с накоплением радиофармпрепарата несут травматическое воздействие и радиационную нагрузку на организм и не должны служить обычным методом диагностики заболевания у ребенка.
Причины гепатомегалии у новорожденных детей и грудничков
Печень – один из важнейших органов пищеварительной системы и самая крупная железа в человеческом организме. Располагается в брюшной полости преимущественно в правом подреберье. У новорождённых и детей первого года жизни её масса составляет 1/18 от всего веса тела.
Увеличенная печень у новорождённого ребёнка, или гепатомегалия – явление, способное серьёзно обеспокоить родителей. При этом нужно знать, что до пятилетнего возраста печень в норме выступает на 2-3 см из-под края ребра. Физиологическое увеличение – не повод для паники, и не требует медицинского вмешательства. Гепатомегалией принято считать увеличение, превышающее эти показатели.
Причины, которые обуславливают увеличение печени у ребёнка, достаточно многочисленны. К ним относятся:
- Первичное поражение (фиброз, множественные кисты, билиарный цирроз, геморрагическая телеангиоэктазия).
- Воспалительный процесс (провокаторы – врождённые инфекции (краснуха, токсоплазмоз, герпес, цитомегаловирус), гепатиты А, В, С, токсические и лекарственные гепатиты, амебные либо микробные печеночные абсцессы, обструкция (перекрытие) жёлчных протоков).
- Затруднение тока крови и жёлчи (первопричина – цирроз, атрезия (отсутствие) жёлчных протоков, тромбоз воротной вены, сердечно-сосудистая недостаточность, болезнь Вильсона-Коновалова).
- Патология обмена веществ (болезнь Гоше, Нимана-Пика, гликогеноз, мукополисахаридоз, амилоидоз и др.).
- Инфильтрация, т. е. появление в клетках нетипичных компонентов (при гемолитической болезни новорождённых, лейкемии, лимфоме, гемохроматозе, кроветворении по экстрамедуллярному типу).
- Гиперплазия звёздчатых клеток Купфера (основная причина – сепсис, избыток витамина А, гранулематозный гепатит).
Ситуация, когда увеличена печень у грудничка, может возникнуть и при эмфиземе легких. Расширение их границ ведёт к своеобразному «выталкиванию» органа. Это хорошо видно на обзорной рентгенограмме. Однако, не происходит изменений в самом органе, поэтому такая гепатомегалия называется ложной.
Существует также понятие умеренной гепатомегалии. При инфекционных заболеваниях печени приходится справляться с повышенной нагрузкой, что приводит к увеличению, которое исчезает по мере стихания процесса.
Такая реакция организма не опасна для жизни, но требует наблюдения и обязательной адекватной терапии основной патологии.
Клинические проявления гепатомегалии
При развитии вышеперечисленных патологий гепатомегалию нельзя выделить как самостоятельное заболевание – она является симптомом, отражающим наличие неблагоприятного процесса в организме.
В то же самое время её сопровождает ряд признаков:
- Желтушность кожных покровов и слизистых оболочек;
- Повышенная вялость, плаксивость, отказ от кормления;
- Увеличение и выбухание живота;
- Появление сосудистой «сетки» на животе;
- Обесцвечивание стула.
Все эти симптомы являются тревожными и требуют немедленной консультации врача. Вопросами, связанными с гепатомегалией, занимаются педиатр, инфекционист, гастроэнтеролог и гепатолог. Чтобы понять, почему увеличена печень у ребёнка, потребуется медицинский осмотр, сбор анамнеза (т. е.
сведений, которые могут указать прямо или косвенно на источник заболевания) и различные инструментальные и лабораторные методы исследования. Среди них определение маркеров вирусного гепатита, биохимические показатели крови, рентгенография, электрокардиография и эхокардиография.
Наиболее достоверным не инвазивным методом диагностики является ультразвуковое исследование печени. УЗИ помогает точно определить её размеры и изменения в структуре. В спорных случаях при необходимости показана биопсия. При наследственных заболеваниях нужна медико-генетическая консультация.
Спектр исследований может дополняться в зависимости от искомых факторов.
Методы лечения
Лечение – как медикаментозное, так и оперативное – при гепатомегалии зависит от основного заболевания, которое привело к ее появлению.
В первую очередь необходимо устранить причину, то есть сопутствующее заболевание
Важно соблюдение диеты. Нужно понимать, что грудной ребёнок получает питательные вещества от кормящей матери, поэтому ограничивают разнообразие питания в первую очередь именно ей
Исключаются острые, солёные, консервированные блюда и газированные напитки, алкоголь. Употреблять следует паровое мясо, нежирную рыбу, овощи и фрукты. Хирургическое вмешательство требуется для коррекции врождённых аномалий развития (атрезия желчевыводящих путей).
Торсунова Татьяна
Локализация селезёнки
Селезёнка располагается в верхней части брюшной полости слева в диагональной проекции. Снизу она граничит с толстым кишечником, образуя так называемую селезеночную кривизну, и прилежит к желудку с поджелудочной железой, а также контактирует с левой почкой.
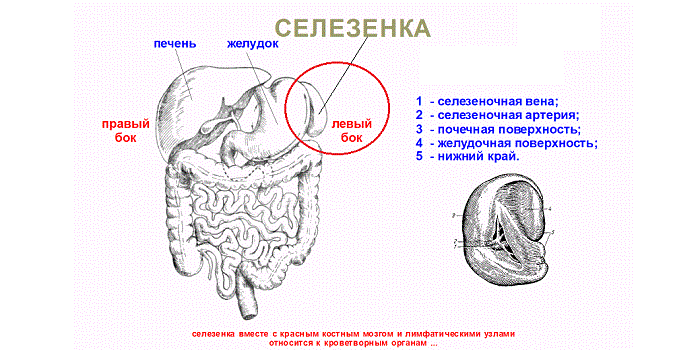
Селезенка
Верхняя граница селезёнки соответствует 9 ребру, а нижняя располагается на уровне 11-го. При проведении перкуторного исследования определяют длинник селезёнки, у взрослого он равен 12-15 сантиметрам, и поперечник, размеры которого составляют 5-8 сантиметров. Это исследование постепенно уходит в прошлое, уступая место ультразвуковому исследованию органа.
Лечение и диета
При выявлении на УЗИ увеличенной печени в умеренной стадии устанавливается точный диагноз, назначается лечение:
- купируется или полностью устраняется причина, вызвавшая разрастание паренхимы;
- стимулируется работа здоровых клеток;
- улучшается общее состояние организма;
- назначается диета, минимизирующая пищевую нагрузку на организм.
Если на УЗИ диагностируется увеличенная печень, обязательно назначаются гепатопротекторы: препараты на основе растительных компонентов или их аналогов, защищающих гепатоциты. Эффективны следующие препараты:
- Лив 52 – в своём составе содержит вытяжки из тысячелистника, обладающего противовоспалительным эффектом;
- Гепатамин синтезирован на основе клеток печени животных;
- Легалон и аналоги созданы на основе травы расторопши;
- Овесол – многокомпонентный растительный препарат.
Подобное гепатопротекторное действие оказывают настои и отвары, сделанные по рецептам народной медицины. Фитотерапия помогает обезопасить печень от токсических поражений внутренней природы: продуктов распада обменных реакций.
Диета сокращает внешние нагрузки на орган. В лечебном питании отсутствует грубая, тяжелая, жирная, токсическая пища. В рационе мало жиров, много белка, содержатся «длинные» углеводы. Суточная доза калорий делится на шесть порций. Помимо этого больной пьет не менее 2 литров чистой воды в сутки.
Расшифровка результатов нормы УЗИ печени
Ультразвуковое обследование позволяет проанализировать структуру, желчевыводящий проток, крупные сосуды, измерить правую и левую доли, определить отсутствие или наличие новообразований.
УЗИ печени нормальные показатели у взрослых таблица:
структура однородная, края ровные;
диаметр портальной вены – максимум 1,3 миллиметров;
размер правой доли – максимум 12-13 сантиметров;
размер левой доли – не более 7 сантиметров;
желчный проток (большой/основной) – не более 0,6-0,8 миллиметров.
Нормальные размеры печени по УЗИ у взрослых могут на несколько процентов отклоняться от нормы – это зависит от веса, пола, возраста пациента и патологией не является. Почему увеличена печень на УЗИ? Увеличение органа – ведущий симптом множества болезней, поэтому при выявлении гепатомегалии необходимо пройти дополнительные обследования. Причины: заболевания сердца и сосудов, обструкция желчных протоков, сбои метаболизма, хронический/острый гепатит, цирроз, рак (метастаз/первичный), кисты, абсцесс. Для уточнения диагноза используются иммуноферментные, биохимические, клинические исследования крови, компьютерная томография брюшной полости, методы обнаружения инфекционных агентов, биопсия.
Подготовка к процедуре
Затрудняет УЗИ-диагностику ожирение и наличие редких случаев нарушения обмена веществ у пациента, например, гемохроматоз.

Условием для проведения УЗИ печени является исключение из рациона обследуемого газообразующей пищи в течение 3 дней
Нельзя кушать капусту (белокочанная, цветная, брокколи), бобовые (фасоль, горох, чечевица, соя), молоко и молочную продукцию, газированные напитки, фрукты (яблоки, груши, сливы), мучные изделия.
Особенно серьезно к данным рекомендациям следует относиться пожилым людям и людям с нарушениями пищеварительной системы, одной из жалоб которых является метеоризм и вздутие живота. Данная диета исключает появление раздутых петель кишечника, которые закрывают частично печень и другие органы, что мешает УЗИ-диагносту полностью визуализировать орган и может затруднить постановку диагноза. Пить воду или чай перед процедурой не запрещено.
- Лечащий врач при необходимости назначает ферментные препараты и энтеросорбенты.
- При запорах пациенту необходимо сделать клизму вечером или назначить прием слабительных.
- На процедуру пациент приходит утром натощак.
Увеличение печени у ребенка по УЗИ
УЗИ (размеры печени у детей, таблица) иногда может показать, что величина детской печени увеличена по сравнению с нормой. На УЗИ увеличена печень (ребенок): о чем это говорит? При ультразвуковой диагностике новорожденных детей увеличение печени в размерах свидетельствует о желтухе. Не стоит проводить терапию данной болезни, поскольку она проходит приблизительно через месяц. Основными причинами развития желтухи у новорожденного принято считать диабет или родовые травмы.
Если печень слегка увеличена у ребенка до семи лет, не стоит тревожиться по этому поводу. Это абсолютно естественное явление для этого возрастного периода. По мере роста ребенка орган начинает приобретать нормальные размеры. Отклонением от нормы не стоит считать увеличение на 1 – 2 см.
Однако, если печень у маленьких детей увеличена, это может также говорить о таких патологиях как:
- Закупоренные желчевыводящие протоки;
- Развитие опухолей и метастазов;
- Протекание воспалительных процессов в детском организме;
- Инфекции врожденного характера;
- Нарушения метаболизма в организме.

Comments
(0 Comments)