Причины появления уртикарной сыпи
Геморрагическая крапивница симптом уртикарного васкулита
Крапивницей называют как своеобразные (уртикарные) высыпания, так и заболевание, основным симптомом которого являются эти уртикарии, очень похожие на реакцию кожи после ожога крапивой.
Пятна, волдыри на коже могут быть разного размера и формы, они сопровождаются отечностью, от совсем небольшой до отека Квинке, который опасен для жизни.
Данный вид высыпаний может сопровождать некоторые заболевания и быть лишь одним из симптомов. Таким симптомом является геморрагическая крапивница.
Почему геморрагическая?
Слово «геморрагический» означает наполненный кровью. То есть при геморрагической крапивнице волдыри наполняются кровью, а не прозрачной жидкостью, как при других видах крапивницы. Геморрагический синдром проявляется из-за снижения свертываемости крови или набухания сосудов. Кровь во время формирования волдыря просачивается сквозь стенки сосудов и попадает в жидкость, которой волдырь наполнен.
Когда бывает геморрагическая крапивница?
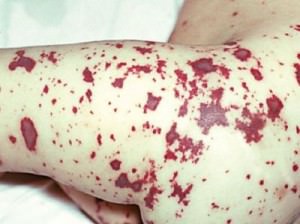 Геморрагическая крапивница — это проявление такого системного заболевания, как васкулит в его уртикарной форме. В этом случае происходит воспаление стенок мелких сосудов, расположенных в коже. Воспаленные стенки становятся более проницаемы, формируются высыпания в виде пятен или волдырей красновато-коричневого цвета из-за примеси крови. Эти высыпания могут слегка кровоточить, если верхний слой кожи повреждается.
Геморрагическая крапивница — это проявление такого системного заболевания, как васкулит в его уртикарной форме. В этом случае происходит воспаление стенок мелких сосудов, расположенных в коже. Воспаленные стенки становятся более проницаемы, формируются высыпания в виде пятен или волдырей красновато-коричневого цвета из-за примеси крови. Эти высыпания могут слегка кровоточить, если верхний слой кожи повреждается.
Итак, геморрагическая крапивница — это симптом уртикарного васкулита. При обычной крапивнице высыпания остаются на коже от нескольких минут до суток. При уртикарном васкулите — около 3-4 дней. Появление волдырей может проходить пересекающимися по времени волнами. Тогда создается впечатление, что процесс носит хронический характер.
Почему развивается уртикарный васкулит?
Нарушение иммунной реакции — причина развития васкулита. Основа нарушения иммунитета может быть аллергической или инфекционной. Патологические процессы приводят к воспалению и увеличению проницаемости стенок мелких сосудов, которые постепенно начинают разрушаться.
Виды заболевания:
- Первичный васкулит,
- Вторичный васкулит.
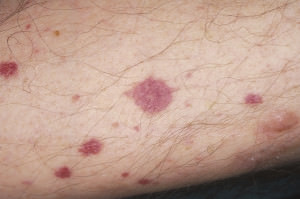 При первичном уртикарном васкулите поражается только кожа. Причиной становится сбой иммунной системы по непонятным причинам.
При первичном уртикарном васкулите поражается только кожа. Причиной становится сбой иммунной системы по непонятным причинам.
При вторичном виде заболевания оно развивается как побочный эффект от приема лекарств или как осложнение других заболеваний, сопровождающихся инфекционным процессом.
Причины вторичного уртикарного васкулита:
- Системная красная волчанка,
- Мононуклеоз,
- Гепатит A и C,
- Гломерулонефрит.
Также причиной геморрагической крапивницы может стать онкологический процесс в организме.
Как проявляется геморрагическая крапивница?
Поскольку любой васкулит — заболевание системное, то и проявления его, как правило, комплексные:
- Уртикарии на коже,
- Места высыпаний зудят,
- Жжение в области волдырей,
- Боли в мышцах и суставах,
- Поражение внутренних органов,
- Повышение температуры.
Уртикарии (то есть волдыри) отличаются от образующихся при обычной крапивнице. Они имеют более плотную структуру, кровоточат или краснеют, отекают. Однако одновременно могут образоваться и обычные волдыри.
Уртикарный васкулит может поражать и внутренние органы, когда повреждаются сосуды в их слизистых оболочках или в более глубоких слоях.
Какие органы могут пострадать:
- Почки,
- Желудок и кишечник,
- Сердце,
- Глаза,
- Гортань,
- Нервная система,
- Суставы.
Диагностика и лечение
Для постановки диагноза необходимо:
Провести гистологическое обследование тканей,
Сделать иммунологические анализы:
- иммуноглобулины,
- антитела.
При первичной форме заболевания применяются антигистаминные и нестероидные противовоспалительные средства. Если этих мер недостаточно, чтобы подавить воспаление в стенках сосудов, то назначают гормональные препараты. Известны случаи, когда выздоровление происходит спонтанно без лечения. При вторичной форме все силы по лечению направляются на основное заболевание. Ликвидация очага инфекции приводит к нормализации иммунитета и прекращению заболевания.
Очень важно выявить заболевание и приступить к лечению, пока процесс не распространился на внутренние органы
Крапивница или уртикария
Крапивница (уртикария) представляет собой большие зудящие участки отека, часто называемые волдырями. Волдыри покрывают кожу и могут не проходить в течение нескольких минут, дней или месяцев. После почесывания высыпания усиливаются. Уртикария считается хронической, если волдыри не проходит в течение 6 недель или более длительного промежутка времени.
Волдыри могут быть различной формы и размеров (от булавочной головки до размера ладони). Сыпь может распространяться на каком-либо определенном участке или по всему телу. Локально возникшая крапивница со временем может распространиться и на остальные участки тела. Как правило, волдыри покрывают руки, ноги и туловище. Однако зона их распространения может охватывать любые участки тела.
Уртикария характеризуется покраснением кожи, зудом и отеками легкой или средней степени, возникающими из-за того, что жидкость проникает и накапливается в тканях. Обычно появление сыпи не представляет большой опасности. Но в случае, если волдыри возникли внезапно, быстро распространились, при этом отекло горло, чувствуется стеснение в груди, появилась одышка или затруднилось дыхание, необходимо сразу обратиться к помощи врача, так как эти симптомы свидетельствуют о тяжелой аллергической реакции.
Отек Квинке – реакция, схожая с уртикарией, но не характеризующаяся покраснением или зудом. При отеке Квинке реакция происходит в более глубоких тканях и проявляется ассиметричными отеками. Отек Квинке часто ассоциируется с уртикарией. Но эти реакции могут возникать независимо друг от друга. Этот отек случается приблизительно у одного из трех человек, болеющих уртикарией. Отек Квинке не всегда сопровождается зудом, но может быть достаточно болезненным.
Как образуются волдыри
Они также играют основную роль в развитии аллергических реакций. Тучные клетки содержат гранулы с биологически активными веществами, одним из которых является гистамин. Эти вещества выделяются в ответ на определенный внешний триггерный агент, например, аллерген, или физическое воздействие. У некоторых людей тучные клетки нестабильны и вызывают уртикарию, не подвергнувшись влиянию внешнего фактора. Если биологически активные вещества выделяются в небольших количествах, они вызывают местный зуд, раздражение и покраснение верхнего слоя кожи. Большие количества этих веществ могут привести к анафилактическому шоку.
Уртикария аллергического происхождения
У некоторых людей крапивница появляется при контакте с металлом, никелем и латексом. Такая крапивница называется контактной.
Папулезная крапивница
Термин «папулезная крапивница» применяется для описания сгруппированных зудящих, покрасневших папул или небольших волдырей. Каждый уртикарный элемент сохраняется в течение 2-10 дней. На их месте может остаться пигментация.
Причиной их появления обычно являются укусы блох или собачьих и кошачьих клещей. Хотя причина может быть не обнаружена. Человеческие блохи, клопы, комары, собачьи вши также могут вызвать крапивницу.
Как правило, крапивница проявляется в зоне «купального костюма»: ягодиц, верхней части бедер и нижней части туловища. Зона распространения в основном зависит от места укуса насекомого. В некоторых случаях страдают предплечья, руки и лицо. Если вы заметили два укуса блохи рядом, будьте готовы к тому, что может возникнуть папулезная крапивница.
На первом году жизни папулезная крапивница возникает редко. Она более распространена у детей в возрасте от 2 до 7 лет, хотя встречается и у взрослых. Вероятность этого заболевания уменьшается с возрастом, предположительно потому, что с каждым укусом чувствительность организма снижается. Часто папулезная крапивница носит сезонный характер.
Большинство детей «перерастают» этот вид крапивницы в течение первых 3-4 лет жизни. Иногда папулезная крапивница встречается у подростков и взрослых.
Лечение папулезной крапивницы заключаются в устранении причины уртикарии, снятии зуда и предотвращении инфекции.
Проверка постельных принадлежностей и мест, где играют дети, на наличие насекомых, может дать ключ к установлению причины. Если вы обнаружили насекомых, необходимо устранить их при помощи химических средств или фумигации и помыть домашних животных. Личинки насекомых не видны невооруженным взглядом. Необходимо вынести постельные принадлежности на палящее солнце.
Врач может назначить крем или антигистаминные препараты для того, чтобы снять зуд. Тщательный уход за кожей имеет большое значение для предотвращения инфекции. Для лечения изолированных и инфицированных поражений применяют антисептики (например, бетадин). В случае тяжелых и обширных инфекций могут помочь антибиотики.
Причины возникновения, симптомы и лечение утрикарной сыпи
Утрикарная сыпь возникает по различным причинам, к которым относятся не только аллергические реакции на разные раздражители — зудящие высыпания могут указывать на инфекционные заболевания, сниженный иммунитет, болезни ЖКТ или паразитирования гельминтами. Выделяют две формы утрикарной сыпи, при этом отмечается другая, внешне похожая патология — утрикарный васкулит. Каждая из них имеет свою симптоматику.
Утрикарная сыпь представляет собой кожное заболевание — аллергический или хронический дерматит. Она известна под названием крапивница, поскольку ее внешнее описание ассоциируется с раздражением кожи, возникающим при воздействии с данным растением.
Высыпания при крапивнице объемные, при этом контуры у них могут быть нечеткими или вовсе отсутствовать. Другая примечательная черта утрикарной сыпи — «миграция» розоватых/красноватых пятен по коже всего тела (лица, рук, шеи, ног и т. д.), потому устранить их внешними препаратами невозможно.
Нередко утрикарную сырь путают с утрикарным васкулитом, который возникает из-за воспалительного процесса в клетках сосудистых стенок в верхних слоях эпидермиса. Спровоцировать его могут повреждения или травмы, постоянные сдавливания кровеносных сосудов тесной одеждой, проникновение инфекционных агентов в организм и иные факторы.
Самая частая причина возникновения утрикарной сыпи у ребенка — пищевая аллергия. Обычно к ней приводят переедания сладкого, которые содержат специфические ароматизаторы и красители.
Но крапивницу могут спровоцировать и другие факторы:
- хронические аутоиммунные заболевания,
- аллергическая реакция на препараты,
- укусы насекомых,
- болезни желудочно-кишечного тракта,
- паразитирование гельминтами на фоне повышенного содержания базофилов в крови или ослабленного иммунитета,
- инфекционные патологии.
При интоксикации медикаментами или укусе насекомых аллергическая реакция проявляется в течение 5-6 часов после взаимодействия с аллергеном. Интенсивность высыпаний в этом случае способна только увеличиваться, если не принять антигистаминные средства. При острой крапивнице между отеком/покраснением кожи и воздействием раздражителя время реакции может быть и меньше — 30-40 минут.
Инфекционные заболевания и паразитирующие глисты вызывают утрикарные высыпания, поскольку чужеродные агенты провоцируют воспалительную реакцию, сопровождающуюся выделением гистамина. Медиатор аллергических реакций содержится в базофилах, потому при их повышенной концентрации в крови возникают воспаления кожного покрова.
Подразделяют два вида утрикарной сыпи: хроническую и острую. Они имеют различные симптомы.
При хронической форме заболевания у больного наблюдаются следующие проявления:
- постоянные красноватые/розоватые пятна,
- присутствие выраженного распространения высыпания по коже,
- отечность слизистой горла и рта при осложнении болезни,
- общее недомогание,
- болезненность в суставах, интенсивность которых усиливается при обильных высыпаниях.
Обычно хроническая утрикарная сыпь не держится более 5 дней. Но чтобы ускорить лечение, можно использовать противовоспалительные и антигистаминные препараты.
При острой форме заболевания проявляются следующие клинические признаки:
- повышение температуры,
- яркий цвет сыпи с четким очертанием, но с отсутствием миграции,
- множественные высыпания по всему телу,
- лихорадка,
- общее недомогание,
- сильный зуд в области высыпаний ,
- болезненность при надавливании на сыпь.
Острая крапивница лишь в редких случаях проходит самостоятельно. Кроме того, она является опасной, поскольку способна развиваться стремительно. Отечность слизистой оболочки горла может спровоцировать затруднение дыхания, которое требует неотложной помощи.
При утрикарном васкулите симптоматика напоминает острую форму крапивницы, потому их нередко путают. Отличить васкулит можно по плотным пузырчатым высыпаниям, которые легко пальпируются через кожный покров. При надавливании на волдыри возникает чувство жжения и боль, при воздействии васкулита на сосуды ЖКТ, почек или печени эти органы могут воспалиться.
Утрикарный васкулит рекомендуется лечить без отлагательства, поскольку он способен нарушить функцию сосудов, из-за чего обеспечение кровью тканей всего организма может резко ухудшиться.
Виды опасной сыпи у детей и взрослых, при которых необходима немедленная консультация врача
Некоторые высыпания на коже очень опасны для жизни человека, поэтому требует срочной и квалифицированной помощи специалиста.
Заболевание Кавасаки
Основная причина появления недуга так до сих пор и не выявлена, однако есть предположения, что недуг вызван аутоиммунной постинфекционной реакцией.
Очень часто болезнь возникает у детей в возрасте до 5 лет. При неправильном лечении, заболевание может привести к серьезным осложнениям на сердце.
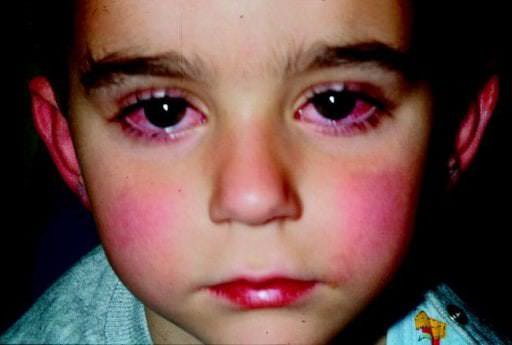
Кавасаки диагностируется на основании следующих признаков:
- Жар, держится на протяжении более 5 дней.
- Воспаление глаз.
- Лимфатические узлы увеличены в размерах.
- Красный язык и соответственно горло, потрескавшиеся губы, отек или покраснение нижних и верхних конечностей.
- Сыпь, в форме волдырей, красных выступающих или плоских пятен.
Если вы заподозрили, что ваш ребенок заболел Кавасаки, то без всякого промедления вызывайте неотложную помощь.
Заболевание Лайма
Недуг вызванный паразитом, передающийся человеку посредством укуса клеща.
Если у вас был обнаружен клещ на кожном покрове, то стоит понаблюдать несколько дней за своим состоянием здоровья и областью укуса, не менее нескольких месяцев.
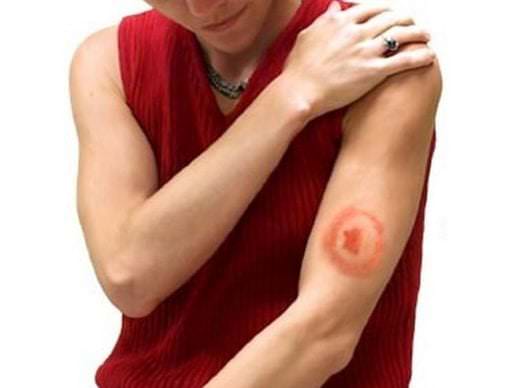
На начальной стадии симптоматика ничем не отличается от простуды, но на локализации укуса появляются высыпания:
- диаметр пятна на начальной стадии около 3,5 см;
- воспалительный элемент быстро увеличивается в размерах;
- высыпания отличаются правильной овальной или круглой формой;
- с увеличением размеров воспаленного элемента, сыпь приобретает все менее выраженный цвет в центре и чем-то напоминает мишень – концентрические круги красного оттенка с бесцветными кругами между ними.
Заболевание Лайма сопровождается повышенной температурой тела, неприятными ощущениями в суставах, мигренью, небольшим воспалением в горле, диареей, кашлем, напряжением и болью в области шейного отдела, а так же параличом лицевых мышц.
На ранних стадиях недуга опасности никакой нет, но если вовремя не провести необходимый курс лечения, инфекция может нанести непоправимый вред опорно-двигательной системе, поразить сердце и нервные окончания.
Геморрагические высыпания
Разновидность заболевания, требующего немедленной консультации специалиста.
Эту разновидность сыпи еще называют пурпурой или точечными кровоизлиянием.
Воспалительные элементы возникают в результате разрыва сосудов под эпидермисом.
Петехии – красные, небольшие, плоские точки. Пурпура – большие пятна синего или багрового цвета.
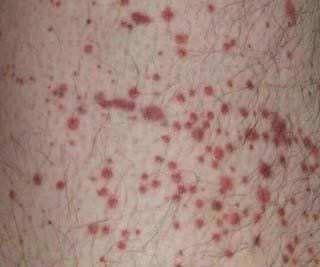
Известно несколько основных признаков кожных высыпаний:
- Не меняет цвет и не исчезает при давлении на нее.
- Ее невозможно прощупать при помощи пальцев, и она полностью плоская.
Смотрим фото сыпи на теле с пояснениями
Уртикарная сыпь причины, диагностика, лечение
Уртикарный васкулит (дермальный ангиит) – разновидность аллергической реакции организма, при которой на коже появляется уртикарная сыпь.
Выглядит она словно след от ожога крапивы, но проходит не так быстро, и природу происхождения имеет другую. Чем чревата уртикарная сыпь и как правильно ее лечить, чтобы на коже не оставалось следов?
Что такое уртикарные образования
Крапивницу можно отнести к довольно распространенным заболеваниям: по статистике каждый третий сталкивался с подобным явлением, но в группе риска женщины в возрасте от 20 до 60 лет. У мужчин тоже встречается крапивная лихорадка, но в 5 раз реже.
Внешне уртикарная сыпь представляется собой небольшие папулы, консолидированные в крупные и небольшие пятна по всему телу. Папулы наполнены прозрачной жидкостью, редко лопаются.
При острой форме и адекватном лечении пропадают в течение 2-7 дней, при хронической держатся на протяжении длительного времени. Неоднократное появление характерной сыпи требует тщательного обследования организма на предмет установления источника раздражения.
Клиническая картина выглядит следующим образом – при взимодействии с факторами-провокатора (пищевой, репираторный или контактный аллерген) происходит выброс гистамина, в результате чего капилляры увеличиваются, а стенки истончаются.
Жидкость выплескивается в подкожный слой, что приводит к появлению отечности и образованию волдырей. Как только избыточная выработка гистамина прекращается, стенки капилляров возвращаются в нормальное состояние.
Причины появления уртикарной сыпи
Важно понимать, что сама по себе сыпь – не болезнь, а кожный индикатор состояния внутренних органов. Говоря иными словами, в организме происходит патологический процесс, о котором извещает сыпь на теле
В числе основных причин можно выделить:
- хронической инфекции,
- нарушение кровообращения,
- прохождение курса лечения антибиотиками, противовоспалительными и препаратами стероидной группы,
- пищевая, контактная и/или респираторная аллергия,
- сахарный диабет,
- гипертония,
- нарушение работы органов ЖКТ,
- мононуклеоз.
По симптоматике уртикарную сыпь делят на 2 группы – первичная и вторичная.
При первичной на коже больного появляются небольшие папулы, затрагивающие только верхний слой эпидермиса. Причина — аллергия на продукты питания, синтетику, химию и пр. Это эпизодическая сыпь, которая может появиться лишь однажды и больше никогда не повториться.
Вторичный васкулит протекает гораздо более тяжело, в основном отмечается на фоне бактериального поражения организма золотистым стафилококком и стрептококками, при гепатите и мононуклеозе. Опасность для больного заключается в глубоком поражении тканей и органов.
Как проявляется васкулит
По внешним признакам васкулит напоминает классическую форму крапивницы – та же сыпь, та же локация, но если при острой форме она исчезает уже на вторые сутки, то при васкулите она пропадает, потом снова появляется, но уже более интенсивная. Основные симптомы выглядят так:
- на руках, предплечьях, шее, животе, внутренней поверхности бедер и под коленями появляются красные высыпания,
Какие васкулиты наиболее часто встречаются
Ниже перечислены наиболее часто встречающиеся васкулиты, их названия и характеристики. Они подразделены по калибру вовлеченных сосудов:
Поражение крупных сосудов:
Артериит Такаясу — преимущественное поражение аорты и/или ее главных ветвей. Болезнь обычно встречается у женщин. Наиболее часто наблюдаемые симптомы — боль и слабость при движении рук и ног. Другие органы, такие как кишечник, также могут быть вовлеченные в процесс, что сопровождается дискомфортом в животе после еды. Если задеты сосуды сердца, появляются загрудинные боли, которые возникают во время физической активности (например, ходьба, бег).
Этот артериит обычно диагностируется с помощью магнитнорезонансной томографии (МРТ). Другие исследования, которые могут применяться — ангиография или артериография.
Гигантоклеточный артериит — поражение аорты и ее ветвей, чаще сонной или позвоночной артерий, а также височной (даже выделяют отдельный подвид — височный артериит, как правило, при этом вовлекаются артерии лица, кожи, волосистой части головы).
Основные симптомы при гигантоклеточном артериите: головная боль, быстрая утомляемость мышц челюсти во время жевания, а также нарушение зрения.
Поражение сосудов среднего калибра:
Узелковый полиартериит — воспаление средних и мелких артерий. При поражении сосудов кожи, они становятся плотными на ощупь, у некоторых людей появляются язвы. Иногда страдают сосуды почек, кишечника, сердца, что приводит к повреждению этих органов. Также могут воспаляться артерии, кровоснабжающие нервы рук или ног.
Диагностируется этот васкулит с помощью артериографии, а также, как правило, берется биопсия (образец ткани из пораженного кровеносного сосуда).
Болезнь Кавасаки — чаще всего поражаются артерии среднего и мелкого калибра кожи, слизистых оболочек и лимфатических узлов. Могут вовлекаться коронарные артерии.
Поражение мелких сосудов:
Болезнь Бехчета — является воспалительным заболеванием, которое распространяется на крупные и мелкие сосуды, что приводит к их закупорке, аневризме, образованию тромбов. Диагноз устанавливается на основании симптомов. К сожалению, не существует теста, который может наверняка подтвердить это заболевание. Ниже перечислены некоторые признаки васкулита:
- язвы во рту или на половых органах;
- проблемы с глазами;
- сыпь на коже;
- боль в суставах и отек.
Криоглобулинемия — криоглобулин представляют собой иммуноглобулин (антитело), который выпадает в осадок при температуре ниже 37° С. Они соединяются друг с другом при низкой температуре, образуются так называемые преципитаты. С появлением этих комплексов увеличивается вязкость крови, что приводит к закупорке небольших кровеносных сосудов, расположенных в пальцах рук и ног. Это, в свою очередь, в холодный период вызывает появление характерной сыпи.
При васкулитах может образоваться несколько видов криоглобулинов, определяющих симптоматику заболевания, но существуют общие симптомы для патологии:
- мышечные и суставные боли;
- усталость;
- геморрагическая сыпь (пурпура) — на коже появляются небольшие, красного цвета уплотнения, которые располагаются симметрично на ногах, при этом зуд отсутствует.
Характерной особенностью является то, что эти симптомы появляются или их проявления ухудшаются при снижении температуры окружающей среды.
- колики в животе и боли в суставах;
- появление на коже своеобразной сыпи, состоящей из мелких, красного и/или фиолетового цвета, слегка приподнятых участков;
- при поражении почек наблюдается появлением кровавой или темной мочи.
Заподозрить заболевание можно на основании симптомов и характерной кожной сыпи. Биопсия кожи или почек подтверждает диагноз.
Гранулематоз Вегенера — обычно поражает нос, пазухи, легкие и почки. Чтобы подтвердить диагноз, как правило, используют биопсию.
Васкулит Чарга-Стросса — встречается почти исключительно у астматиков. Заболевание часто приводит к серьезным повреждениям легких. Для того, чтобы подтвердить диагноз, врач назначает биопсию легкого или другой вовлеченного в процесс органа.
Первые попытки создания классификации васкулитов были предприняты еще в 20 — 30 годы прошлого столетия, тем не менее, до настоящего времени не существует четких классификационных критериев этой патологии, их систематизация представляет большую трудность и оставляет желать лучшего. Поэтому в настоящее время в международном масштабе ведется поиск основополагающих факторов разграничения васкулитов между собой, другими аутоиммунными болезнями. Для этого разрабатываются новые модели экспертной оценки клинических, иммунологических, морфологических параметров для постановки диагноза этой группы заболеваний.
Уртикарная сыпь реакция организма на внешние влияния или внутренние негативные процессы
Нередко организм отвечает на внешние влияния или внутренние процессы кожной сыпью. Уртикарные образования являются симптомом об определенных нарушениях. Стоит задача определить, какие проблемы вызвали это явление и устранить их.
Что такое уртикарные образования
Под понятием «уртикарные образования» подразумеваются характерные высыпания на кожном покрове. Бугорки являются следствием локального отека, возникшего в сосочках кожи. Элемент такого проявления на коже имеет признаки:
- образование на кожном покрове, которое возвышается над его поверхностью,
- по структуре образование не имеет полости,
- возвышения характеризуются четкими границами,
- они выступают над поверхностью на разную высоту: от толщины ладони до пары миллиметров,
- цвет бугорка красноватый, а ближе к середине может быть белый,
- образование дает ощущение жжения и зуда.
Их классификация
- крапивница – инициируют заболевание множество причин:
- аутоиммунная реакция организма,
- вызывает прием некоторых лекарств,
- аллергическая реакция на определенные продукты,
- от укуса насекомых,
- от контакта с химическими веществами,
- физическая крапивница:
- волдыри, появляющиеся на смену температур (холод, тепло),
- высыпания, вызванные вибрацией,
- сыпь из-за обыкновенной воды,
- проблему инициирует физическое воздействие на кожу (натирание частями одежды),
- наследственные факторы,
- заболевание провоцируется психогенными причинами,
- уртикарный васкулит — проблема, которая напоминает крапивницу, но первичным фактором выступает заболевание мелких сосудов, основная причина нарушения – аллергическая реакция.
Крапивница имеет разновидности:
Как выявить симптом у себя
Можно говорить, что у человека появились уртикарные образования, если на участках кожи наблюдаются возвышения красноватого цвета, имеющие все признаки, что описаны выше (про уртикарные образования). При этом, если высыпания случились из-за присутствия крапивницы, то могут проявляться и общие симптомы:
О чем говорят уртикарные высыпания на коже, узнаете далее.
О каких нарушениях может свидетельствовать признак
Уртикарные высыпания могут быть сигналом о таких нарушениях:
Далее рассмотрено лечение при уртикарной сыпи.
Уртикарные высыпания (сыпь) на фото
Как бороться с ним
Прежде всего, надо провести диагностические мероприятия, чтобы узнать причину, инициирующую проблему. После этого необходимо убрать эту причину (которая вызывает высыпания), например:
- если это аллергия на контакт с веществами, то следует исключить их из своего окружения,
- если диагностика выявила негативную реакцию организма на продукты или лекарства, то необходимо выполнить такие действия: пересмотреть рацион или заменить медикаменты на те, что организм принимает без последствий,
- если высыпания случаются после вибрации, то необходимо человеку избегать такого воздействия,
- диагностика может выявить более глубокие причины уртикарных образований – заболевания, связанные с нарушением в работе систем или органов. Эти дисфункции требуют медицинского наблюдения и лечения. От того насколько реально ликвидировать первопричину высыпаний на коже и будет зависеть возможность их исчезновения.
Чтобы не провоцировать ухудшения ситуации в период, когда присутствуют высыпания, необходимо соблюдать правила:
- избегать ситуации нахождения под прямыми лучами солнца,
- для водных процедур использовать только теплую воду, исключая горячую и холодную, чтобы не вызывать дополнительного раздражения,
- использовать принадлежности: мыло со смягчающим эффектом, полотенце с мягкой структурой,
- не следует принимать аспирин,
- нормализовать режим дня, стараться найти душевное равновесие, принимать успокаивающие травные настои или таблетки из растительного сырья,
- носить одежду из натуральных тканей.
Характеристика заболевания и виды
Васкулиты относятся к группе полиэтиологических заболеваний. Как правило, для развития васкулита необходимо сочетание сразу нескольких факторов – генетическая предрасположенность (наличие нарушений в генах HLA) и фактор, который непосредственно запускает развитие заболевания. К последним относятся:
- острое инфекционные заболевание (даже сезонное ОРВИ);
- очаги хронической инфекции в организме;
- аллергические реакции;
- инсоляции (посещение соляриев, пребывание длительного времени на солнце);
- прием медикаментов.
Существует несколько видов васкулитов у детей. Так же выделяют несколько классификаций данной патологии. Одна из них предполагает разделение васкулитов на:
- первичные;
- вторичные.
Первичные васкулиты развиваются внезапно, на фоне полного благополучия и при отсутствии других заболеваний. Вторичные васкулиты появляются на фоне уже измененной стенки сосуда или при наличии другого заболевания – опухоли, ревматизма, хронической инфекции, системной красной волчанки.
 Также васкулиты разделяют в зависимости от изменений, которые они вызывают в стенке сосуда. Это могут быть:
Также васкулиты разделяют в зависимости от изменений, которые они вызывают в стенке сосуда. Это могут быть:
- образование гранулем;
- некроз стенки;
- образование рубцов соединительной ткани.
В зависимости от сосудов, которые вовлекаются в патологический процесс, различают васкулиты, поражающие преимущественно сосуды мелкого калибра, крупного или среднего калибра.
К основным васкулитам, которые наиболее часто встречаются у детей, относятся:
- болезнь Шенлейн-Геноха (геморрагический васкулит);
- гранулематоз Вегенера;
- узелковй полиартериит;
- болезнь Кавасаки;
- ангиит Чардж-Стросса;
- болезнь Такаясу;
- эсенциальная криоглобулинемия.
Частота возникновения данных заболеваний во многом зависит от генетических факторов – болели ли родственники ребенка какими-либо аутоиммунными заболеваниями, были ли когда-либо у родственников васкулиты, какой национальности родственники. Все это определяет с вероятность развития того или иного васкулита у ребенка.
https://youtube.com/watch?v=3ghBF3NQ7PY
Причины возникновения
Существует два механизма возникновения васкулитов. Каждый из них преобладает в каждом конкретном случае, зависит от состояния иммунной системы организма, дефекта в генах, а также этиологического фактора, который «запускает» развитие васкулита. Рассмотрим следующие:
-
Отложение циркулирующих иммунных комплексов в стенке артерий. Такой механизм больше характерен для перенесенных инфекционных заболеваний. При этом клетки иммунной системы связываются с бактериальными клетками (или с собственными клетками организма, которые поражены вирусом) и формируют иммунный комплекс.
Такой комплекс проникает в кровеносное русло и откладывается в стенках сосудов. Такие иммунные комплекс вызывают воспалительную реакцию в стенке сосуда.
- Выработка антител против собственных эндотелиальных клеток. Является проявлением нарушения работы иммунной системы. В результате воздействия внешнего фактора активизируется иммунная система, которая начинает в большом количестве синтезировать антитела к собственным клеткам внутренней стенки сосуда. С током крови они попадают в сосуды необходимого размера и запускают там развитие воспалительной реакции.
Такие механизмы объясняют поражение сосудистых стенок. Однако почему при некоторых заболеваниях поражаются сосуды мелкого калибра, а при другом – крупного калибра, до сих пор остается не выясненным.
Лечебные мероприятия
С момента постановки диагноза, ребенок постоянно должен принимать иммуносупресивную терапию, которая подавляет активность иммунной системы, в результате чего уменьшается выработка антител к клеткам собственного организма.
 Главными препаратами терапии являются глюкокортикостероиды. Они принимаются постоянно, пожизненно. Чтобы терапия дала эффект, необходимо принимать ее без перерывов. Препарат и доза подбираются индивидуально для каждого конкретного пациента с учетом индивидуальных особенностей его организма.
Главными препаратами терапии являются глюкокортикостероиды. Они принимаются постоянно, пожизненно. Чтобы терапия дала эффект, необходимо принимать ее без перерывов. Препарат и доза подбираются индивидуально для каждого конкретного пациента с учетом индивидуальных особенностей его организма.
Это могут быть глюкокортикостероиды короткого или длительного действия. Первые необходимо принимать ежедневно, препараты длительного действия можно принимать раз 1-2 недели.
При тяжелом течении заболевания также применяют цитостатики. Они прицельно действуют на интенсивно делящиеся клетки (особенно иммунной системы), замедляя синтез антител к собственным клеткам.
Поэтому врач должен оценивать риск побочных эффектов от препарата и положительных эффектов терапии заболевания.
 Современной методом считается биологическая терапия. Однако существуют различные данные клинических испытаний при применении данного вида терапии в лечении васкулитов. Препараты биологической терапии рекомендуются в случаях тяжелого течения васкулитов и неэффективности стандартной терапии глюкокортикостероидами и цитостатиками.
Современной методом считается биологическая терапия. Однако существуют различные данные клинических испытаний при применении данного вида терапии в лечении васкулитов. Препараты биологической терапии рекомендуются в случаях тяжелого течения васкулитов и неэффективности стандартной терапии глюкокортикостероидами и цитостатиками.
Плазмоферез помогает отчистить кровяное русло от циркулирующих иммунных комплексов. Однако данный вид терапии не устраняет главную причину – образование антител. Тем не менее, применение плазмофереза может улучшить состояние ребенка и облегчить течение болезни.
Васкулит у детей полностью никогда не вылечивается. Это заболевание, которое сопровождает человека всю жизнь. Однако можно снизить интенсивность воспалительного процесса и значительно снизить риск развития осложнений.

ВЫ ВСЕ ЕЩЕ ДУМАЕТЕ, ЧТО ИЗБАВИТЬСЯ ОТ ВАРИКОЗА НЕВОЗМОЖНО!?
Почему возникает заболевание
Патология может возникнуть у любого человека вне зависимости от возраста и половой принадлежности. Основной причиной этого процесса является аллергия на пищевые продукты или вещества, содержащиеся в средствах обихода. Также на развитие уртикарного васкулита могут повлиять инфекционные заболевания в острой или хронической форме. Еще одной возможной причиной появления патологии является прием некоторых групп лекарств, например, нестероидных противовоспалительных средств (НПВС).
Выделяют первичную и вторичную форму заболевания. В первом случае васкулит развивается на основе перечисленных факторов и является самостоятельной патологией. Во втором случае он формируется на фоне уже имеющихся болезней, чаще всего хронических, и является одним из симптомов.
Причиной возникновения васкулитной сыпи может выступать развитие злокачественной или доброкачественной опухоли, гепатита, мононуклеоза, гломерулонефрита и т. д. При этом после купирования первичной болезни уртикарный васкулит нередко проходит без дополнительной терапии.

Comments
(0 Comments)