Уретерогидронефроз у мужчин
Терапевтические мероприятия
Уретерогидронефроз является сложным и опасным заболеванием, поэтому промедление с обращением за помощью может привести к непредсказуемым последствиям. Лечение назначается хирургическое и консервативное – перед операцией и после неё.
Медикментозная терапия направлена на стабилизацию общего состояния пациента и обычно включает:
- препараты для ослабления тонуса мочевыводящей системы – спазмолитики;
- обезболивающие средства, анальгетики;
- при наличии бактериальной инфекции — антибиотики;
- противовоспалительные средства;
- лекарства для улучшения микроциркуляции крови в почке;
- препараты для снятия артериальной гипертензии.
Кроме того, пациенту назначается специальная диета №7.
Причину и последствия патологии устраняют оперативным путём, особенно если имеет место двусторонний уретерогидронефроз.
Объём операции зависит от тяжести и стадии, а также вида патологии.
Хирургические мероприятия могут включать:
- стентирование – расширение суженного участка мочеточника;
- частичное удаление мочеточника;
- резекцию мочеточника;
- нефростомию отведение мочи из почки и другие мероприятия.
В ряде случаев может понадобиться операция на соседних органах с целью устранения влияния на мочевыводящие пути.
В случае серьёзного необратимого повреждения почки с целью спасения жизни пациента проводят её удаление вместе с мочеточником – нефроуретерэктомию.
Диагностические мероприятия
Очень важно помнить, что невозможно точно поставить диагноз, опираясь лишь на клиническую картину. Необходимо лабораторное и инструментальное исследование, которое проводится в современных клиниках
Диагноз подтверждается на основании:
- лабораторных анализов, в результате которых выявляется наличие эритроцитов, лейкоцитов и белка в урине, в крови – повышенное содержание кальция и натрия, избыток мочевины;
- аппаратного обследования при помощи УЗИ, компьютерной и магниторезонансной томографии;
- рентгенологического осмотра почек с использованием контрастного вещества;
- цистографии – обследования мочевого пузыря.
На основании осмотра пациента, изучения его анамнеза, а также данных лабораторного и инструментального обследования, специалист сможет дифференцировать заболевание и подтвердить диагноз. Затем назначается лечение, которое зависит от степени тяжести патологии.
Гидроуретеронефроз патология, требующая оперативного вмешательства
Гидроуретеронефроз, или дилатация мочеточника – сложно заболевание, во время которого происходит расширение мочеточника, лоханок и чашечек. В конечном итоге болезнь приводит к тому, что функциональные способности пораженной почки значительно снижаются, а паренхима атрофируется. Развитие патологии происходит из-за мочеточниковых обструкций, как врожденных, так и приобретенных.
Гидроуретеронефроз длительное время может иметь бессимптомное течение, а диагностирование заболевания происходит случайно во время УЗИ по совершенно другому поводу, чаще всего – по поводу конкрементов или из-за почечной недостаточности. Единственная жалоба, которую могут предъявлять пациенты – дискомфортные болевые ощущения по проекции почек.
Причин, по которым может развиться дилатация мочеточника, множество. Но чаще всего спровоцировать появление патологии способны следующие заболевания:
- суженый околопузырный отдел мочеточника. К счастью, данная патология – редкость, при ее определении всегда необходимо хирургическое вмешательство.
- суженый внутрипузырный отдел мочеточника (в длину такое сужение составляет всего несколько миллиметров, чаще всего встречается сразу с обеих сторон и требует операции).
- уретероцеле
- дивертикулы мочеточника
- недостаточность моторных функций мочеточников врожденного характера
Диагностические и терапевтические меры
После того, как расширение мочеточника обнаруживается, требуется дальнейшее обследование, которое подтвердит данный диагноз. Так, проводится экскреторная или ретроградная урография, если имеется хроническая недостаточность почек. При гидроуретеронефрозе показано оперативное лечение, во время которого удаляются препятствия, проводится резекция мочеточника, удаление почки с мочеточником.
При гидроуретере скапливается жидкость в мочеточнике, который расширен. Происходит это из-за имеющихся препятствий, которые и затрудняют отток урины. А вот гидронефрозом называется заболевание, во время которого лоханка и чашечка прогрессивно расширяются, а паренхима – атрофируется. В целом данные состояния развиваются по причине врожденных аномалий – мочеточниковых перегибов, измененных лоханочно-мочеточниковых сегментов, добавочных сосудов к почечным полюсам.
Приобретенным суженый мочеточник может стать из-за воспалений или камней. Которые слишком долго не выводятся из него.
Диагностические меры обязательно должны быть объективными. Пораженная сторона определяется путем хромоцистоскопии, во время которой используется контрастное вещество. Обзорная урография дает точные понятия о размерах почки, сглаженности контуров поясничной мышцы.
Если заболевание не осложнено, пациент чувствует себя относительно хорошо, а функции почек существенно не нарушены, возможно применение медикаментозной терапии. В этом случае больному назначаются противовоспалительные лекарства.
В большинстве же случае назначается операция, особенно она актуальна в том случае, если лекарства не принесли желаемого эффекта и не облегчили симптоматику. Операции подобного плана сложные. Но переживать не стоит – они проводятся довольно часто и врачи уже сумели отработать их. Поэтому осложнения в послеоперационном периоде возникают крайне редко.
Прогнозы на дальнейшую жизнь после курса лечения весьма благоприятны. Но только при условии, что оперативное вмешательство проведено своевременно. А вот отсутствие лечения может закончиться гибелью почки. Если после операции не наступает почечная недостаточность, пациент в ближайшее время возвращается к своей привычной жизни. И даже физическая активность таким пациентам не противопоказана.
Чтобы избежать нежелательных последствий и осложнений, при первых же подозрениях на заболевание обращайтесь к врачу.
Что происходит при уретерогидронефрозе
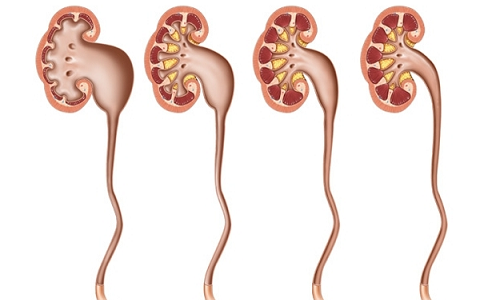
По причине определённых факторов – врождённых аномалий развития мочевыводящих путей либо вследствие внешних и внутренних воздействий (травм, других заболеваний), происходит нарушение нормального процесса выведения мочи и наполнение ею полостей почки и мочеточника.
Постепенно под давлением урины мочеточник растягивается, удлиняется, меняет форму и увеличивается в диаметре. Негативные процессы происходят и в тканях почки. Не имеющая выхода моча «раздувает» лоханку и чашечки, что является причиной истончения паренхимы, нарушения почечного кровообращения, гибели функциональных клеток и постепенного угасания почечных функций. Прогрессирующая почечная недостаточность является опасным для жизни недугом.
В случае стремительного развития патологического процесса, почка сильно увеличивается в размерах, и даже незначительное механическое воздействие может привести к разрыву почечных тканей.
Стадии патологии
При тяжелом течении заболевания почка может достигать значительных размеров. Такое состояние крайне опасно – при незначительном воздействии может произойти разрыв почки. Чаще всего диагностирую патологический процесс с односторонней локализацией.
Двухсторонний уретерогидронефроз диагностируют редко, статистические данные указывают на частоту 5 случаев из 1000. Причина поражения состоит в травме спинного мозга.
В медицинской практике различают врожденный и приобретенный тип поражения. Врожденный уретерогидронефроз диагностируют у мальчиков, выявляют патологию, когда плод находится в утробе матери.
 Патологию у плода можно выявить еще при беременности на плановом УЗИ
Патологию у плода можно выявить еще при беременности на плановом УЗИ
Приобретенное поражение проявляется независимо от пола, возраста и социального статуса пациента.
Недуг имеет инфекционную и асептическую форму:
- Асептическая – бактериальный возбудитель, провоцирующий воспалительный процесс – отсутствует.
- Инфекционная – развивается на фоне задержки мочи в результате воспалительного процесса, возникшего на фоне грибковой, вирусной или бактериальной активности.
Стадии развития:
- I стадия – состояние парных органов нарушается незначительно, некоторая часть мочи выделяется, фильтрующая функция сохраняется;
- II – почки и мочеточник существенно увеличиваются, органы выполняют 70% от общей массы собственных функций;
- III – почка заполняется мочой, мочеточник раздувается, работа органов нарушается, прослеживается некроз.
Мегауретер особенности патологии и причины
Уретерогидронефроз классифицируется по ряду признаков, среди которых прежде всего отмечают причины возникновения болезни, глубину поражения органов мочевыделительной системы и локализацию.
Заболевание может протекать в острой либо хронической форме. Как правило, поражается один мочеточник, то есть имеет место уретерогидронефроз справа либо слева. Двухсторонний тип патологии наблюдается очень редко.
В зависимости от причины развития патологических изменений, заболевание бывает врождённым (первичным) или приобретённым.
Мегауретер врождённый выявляется у младенцев.
- Клапаны (перегородки из мышечной ткани) в мочеточнике, препятствующие нормальному прохождению мочи.
- Уретероцеле – врождённый дефект мочеточника, характеризующийся сужением его устья и мешкообразным выпячиванием внутри мочевого пузыря.
- Аномалии почечных артерий и вен, а также расположения мочеточника, что приводит к его обвитию сосудом и пережатию.
- Сужение (стеноз) мочеточника.
- Аномальное строение мочеточника и его мышечных стенок, нарушение иннервации (нейромышечная дисплазия), что является причиной нарушения перистальтики органа и препятствует нормальному выводу мочи.
- Мышечный спазм сфинктера по причине особой реакции нервной системы у новорожденного.
Приобретённый уретерогидронефроз развивается у взрослых по следующим причинам:
- Обструкция мочеточника конкрементом при мочекаменной болезни.
- Отёки тканей мочеточника в результате травмы.
- Воспалительные процессы в почках и других органах мочевыводящей системы.
- Опухолевые образования в мочеполовой системе.
- Механическое давление на мочеточник со стороны других органов в результате их поражения злокачественными новообразованиями (матки у женщин, предстательной железы у мужчин, кишечника, лимфоузла).
- Травмы спинного мозга, в результате которых нарушается нервное регулирование процессов мочевыведения.
- Давление на мочеточник растущей матки при беременности, а также в результате гормональных перестроек организма.
Увеличивают риск приобретённого уретрогидронефроза сахарный диабет, мочекаменная болезнь, длительный приём некоторых лекарств, а также воздействие радиационного излучения.
По степени непроходимости мочеточника и локализации места сужения уретерогидронефроз бывает:
- рефлюксирующий – мочеточник увеличен в диаметре по всей длине, при этом происходит обратный заброс урины из мочевого пузыря в мочеточник;
- обструктивный – происходит расширение верхнего отдела мочеточника за счёт значительного сужения нижнего в месте слияния с мочевым пузырём;
- пузырно-зависимый – комбинация мочепузырного рефлюкса и сужения.
В зависимости от наличия инфекции существуют такие формы патологии:
- асептический уретерогидронефроз – без присутствия бактериальной флоры;
- инфицированный – из-за застоя мочи произошло осложнение в виде присоединения инфекции.
Вне зависимости от причин развития, заболевание может быть опасным для жизни пациента, поэтому раннее диагностирование значительно облегчает лечение и снижает риски.
Лечение уретерогидронефроза
Лечение подразумевает применение консервативных и оперативных методик. Следует помнить о том, что медикаментозное лечение позволит получить ожидаемые результаты только при условии выявления недуга на ранних стадиях.
 Лапароскопия — современный метод хирургической операции
Лапароскопия — современный метод хирургической операции
Использование терапевтического воздействия часто затруднительно, потому что характерные симптомы выявляют лишь на позднем этапе недуга.
Крайне редко медикаментозное лечение используется в качестве основного способа терапии. Пациентам могут назначаться препараты лекарственных групп:
- антибактериальные вещества;
- противовоспалительные средства;
- болеутоляющие компоненты;
- вещества, действие которых направлено на восстановление микроциркуляторного русла почки;
- спазмолитики.
Наибольшей популярностью пользуется хирургический метод. Сейчас применяются несколько вариаций вмешательства:
- Полостная операция – хирург делает резекцию тканей. Отличается сложным послеоперационным методом. Преимущества: распространенность и невысокая стоимость операции.
- Лапароскопия – операция проводиться через небольшие проколы.
- Эндоскопическая операция – современный метод вмешательства. Эндоскоп вводится через проколы, производит удаление пораженного участка почки.
- Нефроуретерэктомия – делается удаление почки вместе с мочеточником. Такой метод довольно опасен. К его применению прибегают лишь в случае, когда присутствует угроза жизни пациента.
Лечебные мероприятия
Консервативное лечение при уретерогидронефрозе целесообразно только до и после проведения оперативного вмешательства. Дозировка препаратов является индивидуальной в каждом конкретном случае. Однако к наиболее часто применяемым методам, которые предусматривает консервативное лечение, можно отнести:
- спазмолитическую терапию (Но-шпа, Папаверин);
- лечебные мероприятия по снятию болевого синдрома (Ибупрофен);
- применение лекарств улучшающих микроциркуляторное движение крови в почке (Курантил);
- терапия и профилактика осложнений вызванных инфекциями (Цефтриаксон, Амоксициллин);
- лечение воспалительных процессов (Диклофенак).
Однако существует ряд лекарственных растений, которые могут немного улучшить состояние мочевыделительной системы.
 К таким травам относят ромашку, корень лопуха, березовые молодые листья, зерна овса, плоды можжевельника, шишки хмеля (отвар готовится так: одна столовая ложка сырья заливается стаканом воды и варится на водяной бане 10 минут).
К таким травам относят ромашку, корень лопуха, березовые молодые листья, зерна овса, плоды можжевельника, шишки хмеля (отвар готовится так: одна столовая ложка сырья заливается стаканом воды и варится на водяной бане 10 минут).
Несмотря на возможность применения в некоторых случаях медикаментозного лечения, основным методом, с помощью которого происходит лечение уретерогидронефроза, остается хирургическое вмешательство, которое поможет устранить причину непроходимости мочеточника. Современная медицина использует наиболее щадящие методы, такие как эндоскопия и лапароскопия.
Иногда в экстренных случаях необходимо проведение нефростомии. Данный прием поможет снизить давление и удалить лишнюю жидкость из почки.
После того, как была устранена первопричина патологии, функционирование почки может быть восстановлено. После проведения хирургического вмешательства пациенту следует пройти курс антибиотикотерапии, для того чтобы избежать дополнительных осложнений в виде инфицирования органа. Первые пару дней больному надо придерживаться полного постельного режима с постепенным возвращением к восстановлению двигательной функции.
Специфических профилактических мер как таковых не существует. Однако пациентам, которым уже поставлен данный диагноз, следует придерживаться простых рекомендаций. Необходимо соблюдать специальный режим сбалансированного питания и регулярно проходить обследование у квалифицированного специалиста. Физические нагрузки должны быть умеренными. Также следует отказаться от вредных привычек и регулярно следить за своей массой тела.


https://youtube.com/watch?v=FFsBg2C6clw
Диагностика
Диагностирование заболевания возможно с использованием лабораторных и аппаратных методов обследования:
-
Лабораторные исследования включают в себя обязательное проведение анализа крови и урины. Они показывают состояние не только почек, но и всего организма в целом. Данные исследования нельзя отнести к основополагающим показателям, однако они очень важны для контроля динамики недуга.
Анализ крови при уретерогидронефрозе может иметь следующие отклонения от нормы:- признаки азотемии;
- уровень мочевины превышает норму;
- повышенное содержание кальция и натрия.
В урине выявляется наличие белка, эритроцитов, лейкоцитов. Если патология спровоцирована временными факторами, например беременностью, неполным развитием внутренних органов у детей во время пребывания в утробе матери, то результаты клинических исследований могут быть в пределах нормы.
- Наиболее точными методами диагностики заболевания являются аппаратные исследования с помощью УЗИ, рентгенографии, МРТ.
Метод разрешен к использованию у беременных женщин и детей. УЗИ может быть информативным для определения параметров и расположения почек и мочеточников. Также можно увидеть, чем вызвано затруднения оттока урины через мочеточник. При одновременном использовании допплеровского датчика можно узнать, с какой скоростью и силой течет кровь в пораженной почке.
Исследование с применением рентгеновских лучей называется экскреторная урография. При ее проведении необходимо ввести в локтевую вену контрастирующее вещество.
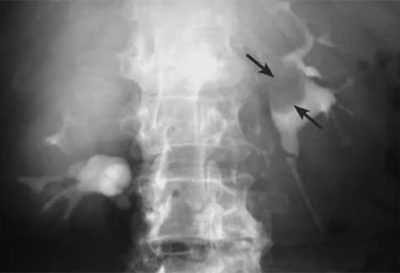 В течение последующих полчаса производится ряд снимков, которые помогут визуально оценить состояние чашечно-лоханочной системы и мочевого пузыря, процесс образования и выведения урины, а также насколько достаточен почечный кровоток. Если мочевыводящие пути расширены, то на снимках будет видно замедленная выделительная функция почек и атрофия почечной паренхимы.
В течение последующих полчаса производится ряд снимков, которые помогут визуально оценить состояние чашечно-лоханочной системы и мочевого пузыря, процесс образования и выведения урины, а также насколько достаточен почечный кровоток. Если мочевыводящие пути расширены, то на снимках будет видно замедленная выделительная функция почек и атрофия почечной паренхимы.
Диагностика с применением МРТ является отличным методом для выявления патологий в соседних тканях, позволяет измерить их плотность, исключить наличие новообразований и причины их появления. С помощью хромоцистоскопии можно провести визуализацию мочеточников, мочевого пузыря, матки. Аортография исследует ток крови в почках, а также насколько изменена паренхима пораженной почки.
Характеристика гидронефроза 2 степени тяжести
Гидронефроз проявляется скоплением мочи в почке из-за нарушения оттока жидкости по мочеиспускательному тракту. В зависимости от стадии на ультразвуковом исследовании отмечаются следующие признаки заболевания, помогающие поставить диагноз:
- При первой стадии жидкость собирается в лоханках почек. Орган несколько увеличен, но корковое и мозговое вещество, отвечающее за фильтрацию мочи, не повреждаются.
- Гидронефроз второй степени приводит к наполнению не только лоханок, но и чашечек органа. Почка увеличивается, а из-за давления скопившейся жидкости ее вещество немного истончается.
- При третьей стадии заболевания из-за большого объема скопившейся мочи почка превращается в тонкий мешок, заполненный жидкостью. Корковое и мозговое вещество полностью отсутствуют.
Гидронефроз 1-2 степени не приводит к сильному нарушению функции мочевыделительной системы, особенно если поражение имеет односторонний характер. Третья стадия имеет худший прогноз. При заболевании в любом случае развивается почечная недостаточность, и пациент становится инвалидом с необходимостью в пожизненном лечении.
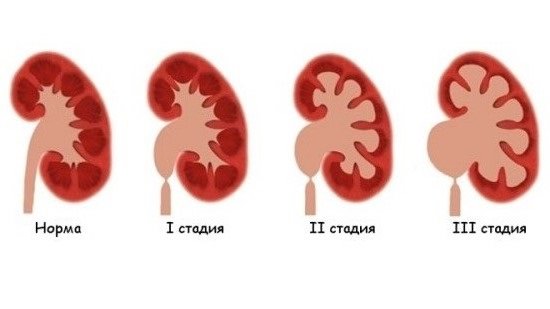 На этой картинке изображена почка зараженная гидронефрозом при троих стадиях заболевания
На этой картинке изображена почка зараженная гидронефрозом при троих стадиях заболевания
Терапия людей с почечной недостаточностью включает в себя регулярное проведение гемодиализа – очищения крови от продуктов обмена (мочевины и креатинина), которые в норме должны выводиться с мочой. Пациентам помогает трансплантация почки, что случается достаточно редко, так как лиц с хронической почечной недостаточностью очень много, а пересадка органа – это сложное и дорогостоящее вмешательство, для которого необходимо наличие донорского органа. Если у человека появляются подозрения, то ему следует сразу же обратиться к врачу и провести ряд обследований для исключения гидронефроза почки.
Гидронефроз. Гидроуретеронефроз
Гидронефроз – заболевание, характеризующееся прогрессивно нарастающим расширением лоханки и чашечек с атрофией почечной паренхимы.
Этиология гидронефроза: различные изменения в лоханочно-мочеточниковом сегменте как извне, так и в самом мочеточнике, частые причины – добавочные сосуды к нижнему полюсу почки, перегибы мочеточника, сужения его вследствие воспалительного процесса, аномалии развития. Приобретенные сужения мочеточника возникают вследствие длительного пребывания в нем камней.
Классификация. Первичный (или врожденный) развивающийся вследствие аномалии верхних мочевых путей; вторичный (или приобретенный) как осложнение какого-либо заболевания (мочекаменной болезни, повреждения мочевых путей, опухоли лоханки). Различают стадии гидронефроза:
1) расширение преимущественно лоханки с незначительными изменениями почечной паренхимы (пиело-эктазия);
2) расширение почечных чашечек (гидрокаликоз) с уменьшением толщины паренхимы почки;
3) резкая атрофия почечной паренхимы, превращение почки в тонкостенный мешок.
Клиника. Клинические проявления гидронефроза развиваются медленно, симптомов, характерных только для гидронефроза, нет. Наиболее частым признаком является боль, которая может быть тупой, ноющей, интенсивной из-за значительного повышения внутрипо-чечного давления.
Диагностика. Диагноз основывается на данных анамнеза и объективного обследования. Хромоцис
тоскопия позволяет выявить сторону поражения по отсутствию выделения индигокармина из устья мочеточника. Обзорная урография диагностирует увеличение почки в размерах, иногда сглаженность контуров поясничной мышцы на стороне поражения. Экскреторная урография уточняет состояние почки и мочеточника
Лечение только оперативное; консервативное лечение допускается только при неосложненном течении, не нарушающем работоспособность больных, без существенных нарушений функции почек и состояния больного. В этом случае проводится противовоспалительная терапия. Оперативное лечение заключается в реконструктивных операциях, нефростомии или пиелостомии
Гидроуретеронефроз – расширение мочеточника, лоханки и чашечек с постепенным снижением функции почек и атрофии паренхимы, развивается при врожденных и приобретенных обструкциях мочеточников.
Клиника. Длительное время может протекать бес-симптомномно, диагностируется случайно при обследовании по поводу мочекаменной болезни для выяснения причины ХПН. Жалобы на боль.
Диагностика. Диагноз основывается на данных экскреторной урографии, при ХПН ретроградной уро-графии.
Лечение хирургическое, операция состоит в удалении препятствия, резекции мочеточника, удалении почки и мочеточника.
Чем и как лечится гидронефроз правой почки
Расширение происходит за счет застоя мочи (или урина (лат. urina) — вид экскрементов, продукт жизнедеятельности животных и человека, выделяемый почками) (или урина (лат. urina) — вид экскрементов, продукт жизнедеятельности животных и человека, выделяемый почками) в почке. Сужение мочеточника не справляется с поступаемым объемом мочи, из-за чего происходит увеличение структуры почки.
Данная патология почек может быть врожденной и приобретенной.
Врожденная патология почек будет видна при медицинском обследовании плода у беременной пациентки или уже при обследовании младенца после родов.
Народный способ очищения почек! По этому рецепту лечились наши бабушки…
Очистить почки легко! Нужно во время еды добавить…
Причинами таких изменений могли быть:
- Физиологическое изменение (сужение) внутреннего просвета (дискинезия) мочевыводящих путей, мочеточника и других прилегающих органов.
- Врожденное измененное строение почечной артерии или ее ветви, при которой сосуд имеет форму, сдавливающего и мочеточник, а также препятствующего нормальному оттоку мочи.
- Неправильная форма, перегиб или неправильное расположение мочеточника.
- Врожденная патология развития нижних отделов мочевыводящих путей.
- Незрелость или сбой в развитии органов мочевыделительной системы у недоношенных детей.
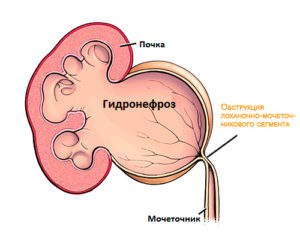 Приобретенная данная болезнь может быть следствием перенесенных заболеваний уже в сознательном возрасте.
Приобретенная данная болезнь может быть следствием перенесенных заболеваний уже в сознательном возрасте.
Список возможных причин:
- камни в почках;
- опухоли внутренних органов;
- воспаления мочеполовой системы в хроническом виде;
- повреждения спинного мозга, которые дают нагрузку на мочевыделительную систему;
- повреждения мочеточника при медицинских вмешательствах в прошлом, которые привели к рубцам и спайкам.
Степени болезни
Гидронефроз подразделяется на стадии:
- Первая стадия. Увеличивается в объеме лоханочная система.
- Вторая стадия. Идет сильное увеличение лоханки почки в объеме, функционирование почки снижается на 20%.
- Третья стадия. Происходит гиперувеличение лоханки почки в объеме, функционирование почки снижается на 80%.
Симптомы гидронефроза правой почки
 Чтобы вовремя оказать профессиональную медицинскую помощь больному, пациент должен внимательно следить за симптомами болезни (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз). Чем быстрее будет обнаружен недуг, тем быстрее он будет вылечен.
Чтобы вовремя оказать профессиональную медицинскую помощь больному, пациент должен внимательно следить за симптомами болезни (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз). Чем быстрее будет обнаружен недуг, тем быстрее он будет вылечен.
При первой стадии болезнь проявляет себя лишь в повышенной утомляемости и слабости, которые легко можно принять за лень или недосып. Распознать болезнь на этой стадии только по этим факторам маловероятно. Чаще всего о первой стадии гидронефроза правой (или левой) почки гидрофнероза узнают на кушетке у врача, при выполнении ультразвукового исследования. Снимок УЗИ покажет увеличение лоханки почки, и можно приступать к лечению.
Вторая стадия заболевания проявляет себя следующим образом:
- тупые ноющие боли в почках – как постоянные, так и периодические;
- рвота, тошнота, а также другие симптомы, характерные для общего недомогания;
- почечные колики – боль усиливается при мочеиспускании;
- непостоянный объем мочи при мочеиспускании;
- в моче заметны кровянистые сгустки либо моча подкрашена кровью;
- при пальпации области почек обнаруживается образование округлой формы.
Совокупность этих признаков или их части говорит о необходимости срочной госпитализации.
Запомните, болезнь (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни, и его способности поддерживать свой гомеостаз) способна развиваться скрыто и без явных признаков обнаружения. Привести это может к почечной недостаточности у пациента. Поэтому при любых признаках изменения мочи (объем, цвет, концентрация) необходимо произвести срочное комплексное медицинское лабораторное обследование.
Методы выявления и диагностики гидронефроза:
- общий анализ крови, биохимический анализ крови, исследования мочи;
- ультразвуковое обследование обеих почек, мочеточника, мочевого пузыря и при необходимости других органов;
- исследование почек (Почка (анатомия) — орган выделительной (мочеобразовательной) системы животных и человека) контрастными веществами с помощью рентгена, для определения локации проблемных зон;
- обследование – аппаратная магниторезонансная томография, которое поможет определить, с какой стороны и какое по размеру поражение почек. Таким образом, по сравнению со здоровой левой почкой, гидронефроз правой почки можно будет определить по размеру лоханочной области. И наоборот.
Стадийность и симптоматика заболевания
Мегауретер в своём развитии проходит несколько стадий, начальные из которых протекают, как правило, бессимптомно, несмотря на происходящие в организме изменения:
- Происходит незначительное снижение тонуса мочеточника, но основные функции не нарушены.
- Мочеточник перестаёт сокращаться и начинается увеличение почки и мочеточника в объёме.
- Происходит нарушение почечных функций, мочеточник полностью наполнен уриной. Органы ощутимо увеличиваются в размерах.
- Значительно повышается давление в почечной системе сосудов, мочевая система прекращает функционировать.
- Происходит некроз почечных тканей.
Симптоматика проявляет себя при остром течении заболевания следующим образом:
- возникает внезапный острый болевой синдром, усиливающийся ночью, смена положения тела не приносит облегчения;
- частые позывы к мочеиспусканию, сопровождающиеся жжением и болью;
- проявляется отёчность лица, которая постепенно распространяется на всё тело;
- в урине появляется кровь;
- уретерогидронефроз у детей проявляется заметным увеличением объёма живота со стороны больного мочеточника, ребенок постоянно страдает от сильных спазмов.
Кроме этих симптомов проявляются признаки общей интоксикации организма – тошнота, рвота и диарея, повышение температуры тела, колебания артериального давления.
При хронической форме мегауретера, боли являются периодическими ноющими и тянущими. Часто патология сопровождается присоединением инфекции и другими заболеваниями мочеполовой системы.
Клиническая картина и диагностика гидронефроза почки
При гидронефрозе 2 степени пациенты предъявляют специфические жалобы, которые в совокупности должны насторожить врача о наличии патологии. Поэтому при посещении доктора больной должен максимально четко излагать то, что его беспокоит, не утаивая подробности и не украшая жалобы.
Выставить правильный диагноз помогают следующие признаки:
- Изменение количества и цвета мочи
- Тяжесть и боль в поясничной области
- Повышение артериального давления
- Диспепсические явления
- Частые инфекционно-воспалительные заболевания мочеполовых органов.

Диагноз гидронефроза выставляется при проведении таких исследований:
- Ультразвуковая диагностика
- Рентгенологическое исследование мочевыделительной системы (ретроградная рентгенография с контрастом).
Обычно можно ограничиться двумя вышеописанными обследованиями, но при возникновении сомнений доктор может назначить компьютерную и магнитно-резонансную томографию, чтобы удостовериться в правильности диагноза.
Варианты лечения при гидронефрозе 2 степени
Лечение гидронефроза 2 степени включает в себя базисную и симптоматическую терапию, а также хирургическое лечение. Базисная терапия включает в себя поддержание диеты и правильного режима дня. А симптоматическое лечение применяется в зависимости от клинических проявлений. Если у пациента диагностируется воспалительный процесс в почке (пиелонефрит) или мочевом пузыре (цистит), то применяется антибактериальная терапия индивидуальными курсами в зависимости от возбудителя и тяжести патологии.
Возможно лечение гидронефроза без операции, если заболевание протекает со слабой клинической симптоматикой и функция почки не нарушается. В таком случае врач назначает регулярные профилактические исследования, во время которых определяется прогрессирование заболевания и степень нарушения почечной функции.
Все подробности этой болезни вы сможете узнать просмотрев это видио:
Как не допустить дальнейшего развития заболевания
Гидронефроз – это плохой диагноз, но при наличии компетентного подхода и адекватного лечения пациент получает возможность на восстановление нормального ритма жизни. При выполнении следующих рекомендаций человек сохранит почечную функцию на максимально возможном для него уровне и избежит развития почечной недостаточности:
- Регулярное наблюдение у врача
- Сдача общего и биохимического анализа крови и клинического анализа мочи
- Прохождение ультразвукового исследования 1 раз в год (или чаще по показаниям)
- Соблюдение диеты со снижением количества потребляемой соли
- Строгое выполнение всех предписаний врача (в особенности прием лекарственных препаратов)
- Исключение вредных привычек
- Соблюдение адекватного режима труда и отдыха.

Comments
(0 Comments)