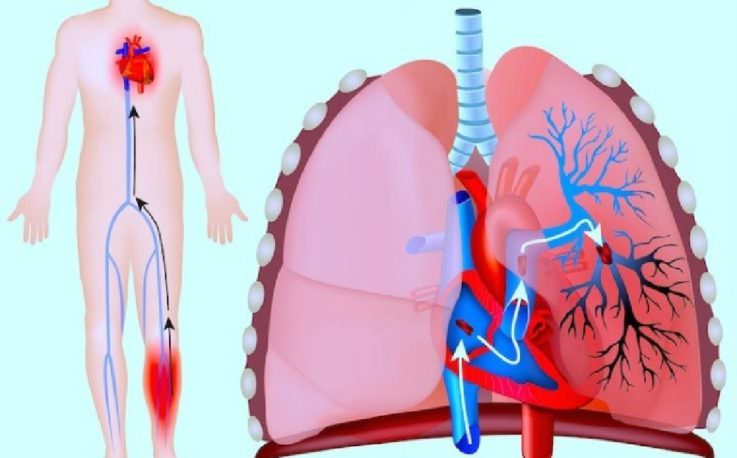
Венозная тромбоэмболия
Профилактика тромбоэмболических осложнений
Профилактические мероприятия в отношении тромбозов и тромбоэмболии можно разделить на физические и фармакологические.
К первой группе относятся ранняя активизация пациента после операции (на 2-3-и сутки), ношение компрессионного трикотажа до и после операции, а также перемежающую пневмокомпрессию. Ношение компрессионного белья препятствует застою крови в венах нижних конечностей, что значительно уменьшает риск возникновения тромбоза. Так, ношение эластических гольф до колена снижает риск возникновения ТЭЛА до 8.6% у пациентов с высокой степенью риска, в то время как ношение чулок до паха – до 3.2%. Ношение компрессионного белья у пациентов с низкой и со средней степенями риска возникновения ВТЭО снижает риск тромбозов и тромбоэмболии в общем-то до 0%.

Компрессионный трикотаж можно приобретать всем пациентам, планирующимся на операцию в аптеке или в ортопедическом салоне. Если же операция проведена по экстренным показаниям, родственники пациента должны передать ему чулки или гольфы как можно раньше после операции.
Перемежающая пневмокомпрессия представляет собой накладывание манжеты, нагнетающей воздух, попеременно на лодыжку и на бедро с разным давлением – 20 мм рт ст в зоне голени и 35 мм рт ст в зоне бедра. Это способствует улучшению тока крови по венам нижних конечностей.
Фармакопрофилактика осуществляется с помощью раннего введения гепарина подкожно (уже за два часа до операции 5000 ЕД), а затем введения в дозе 5000 ЕД х 3-4 раза в день на протяжении 7-10 дней. Кроме этого, пациенты, не имеющие противопоказаний для приема варфарина, получают его в дозе 2.5 мг/сут на протяжении 1-1.5 месяцев.
Вывести все публикации с меткой:
Тромбоэмболия
Перейти в раздел:
Болезни сосудов, патология с сосудистым фактором
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
Как узнать, есть ли тромбы в организме
Чтобы узнать, есть ли тромбы в организме, нужно вначале обратиться к флебологу, который осматривает конечности и проводит маршевую пробу – накладывает эластичный бинт на всю ногу от пальцев стопы до паха. После этого пациенту нужно походить до появления болезненности. Если она возникает через несколько минут, а поверхностные вены не исчезли, то с большой вероятностью есть закупорка. Для подтверждения диагноза назначают:
- УЗИ сосудов нижних конечностей с допплерографией;
- флебографию;
- реовазографию;
- радионуклидное сканирование (при показаниях).
Для выявления артериального тромбоза учитывают клинические проявления:
- боли в сердце при физической и эмоциональной нагрузке, приступы стенокардии;
- перемежающуюся хромоту – при ходьбе нужно делать остановки из-за сильной болезненности;
- головокружение, головные боли, нарушение памяти, быструю утомляемость при умственной работе.
В первом случае дальнейшее обследование проводится кардиологом при помощи:
- врачебного осмотра – выявление отеков, изменения цвета кожи, измерение давление, прослушивание тонов сердца;
- ЭКГ, ЭхоКГ при необходимости с нагрузочными пробами;
- анализа крови на свертываемость и содержание холестерина (коагулограмма и липидограмма), уровень глюкозы;
- общего анализа крови с подсчетом тромбоцитов.
 Пример анализа крови с подсчетом тромбоцитов
Пример анализа крови с подсчетом тромбоцитов
Если есть признаки образования тромба, то для решения вопроса об оперативном лечении обязательна коронарография. При закупорке сосудов нижних конечностей с приступами боли в ногах при ходьбе проходимость артерий оценивает сосудистый хирург в ходе:
- осмотра;
- измерения давления на ногах и руках;
- прощупывания пульса;
- УЗИ с дуплексным сканированием;
- ангиографии (введение контрастного вещества) и оценки его распределения при помощи рентгена или томографии.
Исследование состояния мозговых артерий проводится невропатологом. Он определяет рефлексы и изменения чувствительности, движений. Для визуализации сосудов применяют:
- реоэнцефалографию;
- электроэнцефалографию;
- УЗИ с допплерографией;
- МРТ сосудов.
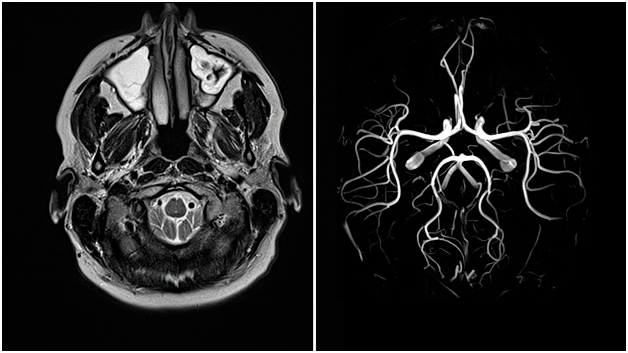 МРТ сосудов головного мозга
МРТ сосудов головного мозга
Факторы риска возникновения венозного тромбоза
Существует множество причин, которые могут повлечь за собой риск образования патологических сгустков крови в просвете вен. Среди самых распространенных медики выделяют следующие:
- Травмы ног с повреждением стенки сосудов, особенно эндотелиального слоя.
- Перелом первого ребра или ключицы с образованием деформации, в результате чего может возникать «нейрососудистый компрессионный синдром выхода из грудной клетки» – происходит повреждение вен, находящихся между ключицей и I ребром. Он может возникать и в результате других причин, таких как особенности развития или местные опухоли.
- Хронические заболевания сердечно-сосудистой системы – в первую очередь, венозная недостаточность. В группу риска также попадают люди с сердечной недостаточностью, сопровождающейся застойными явлениями в венах.
- Ожирение, а именно – повышенная нагрузка на сердце. Это связано с разрастанием капиллярных сетей в стремительно увеличивающейся массе жировой ткани, а значит общим увеличением объема циркулирующей крови.
- Патологии, прямо или косвенно влияющие на стенку сосудов – сахарный диабет, атеросклероз, аллергия, гипертония.
- Аутоиммунные заболевания могут способствовать гиперкоагуляции, к примеру, системная красная волчанка.
- Повреждение эндотелия вирусами, эндотоксинами и цитотоксинами микроорганизмов.
Помимо этих факторов развития тромбоза вен, существуют и другие, не связанные напрямую с заболеваниями:
Мы рекомендуем!
- Риск развития большинства приобретенных сердечно-сосудистых патологий увеличивается с возрастом, и венозный тромбоз здесь не исключение. Это связано как с изнашиванием сосудистой стенки, так и возможными нарушениями гормонального фона, а также с прочими возрастными изменениями, которых избежать не так легко.
- Доказано, что курение повышает риск тромбообразования. Помимо токсического воздействия на сосуды, никотин увеличивает вероятность развития атеросклероза, который сам по себе является фактором риска.
- Механические и химические повреждения венозной стенки, к примеру, вследствие ятрогенного воздействия (медицинских манипуляций). Тромбы также могут возникать при длительных инфузиях с постановкой катетера или неправильной техники выполнения внутривенных инъекций.
- Хирургические вмешательства в брюшной полости, на крупных суставах – тазобедренных коленных.
- >Беременность – это всегда повышенное воздействие на организм женщины. Происходят гормональные изменения (что может приводить к разрыхлению соединительной ткани), немалую нагрузку получает опорно-двигательный аппарат. Вместе с ним страдают и сосуды, особенно нижних конечностей, вследствие механического давления матки на подвздошный сосудистый пучок, а также усиленной нагрузки на его вены вследствие принятия крови из межворсинчатого пространства.
Развивается постепенное расширение вен и снижение их тонуса. Важную роль здесь также играет увеличенное содержание в крови беременных фибриногена и определенных факторов свертывания.
- Роды и состояние сразу после рождения ребенка – еще более опасный период, чем сама беременность, особенно если проводилось кесарево сечение.
- Состояния, вызывающие повышенную свертываемость – прием эстрогенов, комбинированных контрацептивов, злокачественные новообразования.
Отдельно стоит сказать о варикозном расширении вен, так как это состояние является довольно распространенным. Его связь с возникновением тромбов активно обсуждается специалистами, принимаются все меры, чтобы разработать наиболее оптимальную программу для больных с данной патологией по недопущению развития тромбофлебита и тромбоза вен.
Эмболизация
Если в области тромбоза присутствует бактериальная инфекция, тромб может разрушиться, а его инфицированные фрагменты могут распространиться по всей кровеносной системе (пиемия, септическая эмболия), создавая метастатические абсцессы в любом месте, где они задержатся. В отсутствие инфекции тромб может оторваться и создать «круговорот» в качестве эмбола, в конечном счёте препятствующего или полностью закупорившего кровеносный сосуд, что при отсутствии лечения очень быстро приведёт к некрозу (инфаркту) тканей, следующих за местом окклюзии. Если произошла окклюзия коронарной артерии, вероятно произойдёт ишемия миокарда, в результате которой кардиомиоциты не смогут должным образом функционировать из-за недостатка кислорода. Этот недостаток кислорода в итоге может привести к инфаркту миокарда.
Однако большинство тромбов подвергаются фибринолизу, и проходимость тромбированного сосуда постепенно возвращается.
Можно ли предотвратить возникновение флеботромбоза
Для того чтобы не иметь в будущем ТЭЛА, необходимо позаботиться о предупреждении возникновения тромбоза глубоких вен. Такие методы — это своего рода первичная профилактика ТЭЛА. Для её реализации необходимо:
- употреблять достаточное количество жидкости;
- регулярно делать периодические прогулки во время сидячей работы;
- ежедневно в вечернее время проводить щадящий самомассаж нижних конечностей;
- не пренебрегать использованием прохладных ножных ванн;
- поддерживать нормальную массу тела;
- во время назначенного постельного режима выполнять гимнастику в постели (по согласованию с лечащим врачом), а также совершать пассивные движения в конечностях лежачим больным;
- отказаться от курения и злоупотребления алкоголем;
- при наличии симптомов варикозного расширения поверхностных вен — обязательно использовать эластичные чулки, гольфы или бинт;
- придерживаться всех медикаментозных рекомендаций доктора;
- вовремя проходить лечение всех сопутствующих патологий.
Что такое компрессионное бельё?
Использование эластичного белья необходимо, чтобы оказывать давление на сосуды и заставить застоявшуюся кровь в венах нижних конечностей циркулировать, предотвращая тем самым тромбообразование. Этот процесс имеет схожесть с «выталкиванием» венозной крови мышцами ног при ходьбе и беге.
Материал белья гипоаллергенен, хорошо впитывает влагу и прекрасно пропускает воздух; чулки, колготы, гольфы не имеют швов. Некоторое люди останавливают свой выбор на эластичном бинте, однако нужно помнить, что его эффективность ниже, а использование менее комфортно.
В каждом индивидуальном случае врач советует определённую компрессию (давление на вены конечности). Снимаются все измерения (обхваты голени над лодыжкой, в самом широком месте и под коленом, а также расстояние между стопой и коленом) и подбирается бельё строго по размеру. В случае недостаточной компрессии эффекта от лечения не будет, если же компрессия избыточная, возможно нарушение местного кровотока в конечности.
Компрессионный трикотаж надевается после пробуждения, не вставая с постели, носится целый день и снимается перед отхождением ко сну. После снятия белья рекомендуется использование гелей, кремов и мазей, обладающих противоотёчным, противовоспалительным, антикоагулянтым, ангиопротекторным действием (Лиотон, Троксевазин). Проводить ночь в эластичном белье не нужно, так как эффект лечение оказывает только в вертикальном положении тела.
Компрессионное бельё не обязательно использовать исключительно больным людям. Во время беременности, при наличии избыточной массы тела, а также в случае продолжительного нахождения в одном положении тела (что встречается у хирургов, водителей, парикмахеров и людей других профессий) также рекомендуется носить компрессионный трикотаж для профилактики тромбоза.

Есть ли необходимость в лечении флеботромбоза?
В случае установления диагноза тромбоза глубоких вен рекомендуется приступить к лечению этого заболевания, чтобы не допустить возникновения грозных осложнений. Врачи советуют:
- соблюдение расширенного режима (не находиться длительно в постели);
- носить компрессионный трикотаж (при установлении диагноза необходимо сразу начинать носить эластичное бельё);
- тромболитическую терапию (назначается больным, у которых потенциальная польза лечения будет превышать возможный риск кровотечений);
- антикоагулянтную терапию (предпочтительно подкожное введение в начале лечения с переходом на приём внутрь, продолжительность определяет лечащий врач; у беременных парентеральное (минуя желудочно-кишечный тракт) введение препарата — единственно возможное, так как Варфарин способен вызывать патологии развития плода);
- хирургическое лечение (применяется в исключительных случаях, когда есть угроза возникновения гангрены конечности или массивной тромбоэмболии).
Для решения вопроса о дальнейшей тактике лечения больного могут понадобиться консультации хирурга, гематолога, флеболога и других.
Как жить после перенесённой ТЭЛА
Справиться с этим заболеванием дано далеко не каждому, при стремительном развитии симптомов больной может погибнуть в считанные минуты. Поэтому, однажды столкнувшись с этим грозным осложнением, нужно сделать всё от себя зависящее, чтобы никогда больше не подвергать своё здоровье и жизнь такому страшному испытанию. Пациенту рекомендуется:
- неукоснительно выполнять все назначения врача по приёму лекарственных препаратов, использованию эластичного белья и так далее;
- регулярный лабораторный контроль показателей крови по показаниям;
- наблюдение лечащего врача и осмотр специалистов (кардиолога, флеболога и других), если это необходимо;
- контроль артериального давления, пульса;
- нормализация и поддержание нормальной массы тела;
- рациональное питание с употреблением достаточного количества жидкости;
- избегать злоупотребления алкоголем и курения;
- динамические дозированные физические нагрузки (плавание, езда на велосипеде, пробежки, пешие прогулки);
- не допускать длительного стояния или сидения, а также долгого нахождения в постели без движений;
- приём любого лекарственного препарата согласовывать с лечащим врачом;
- планировать беременность заранее (особенно при приёме антикоагулянтов внутрь, например, Варфарина).
Что может привести к закупорке артерии
Схема закупорки артерии
Неожиданное прекращение кровотока по любому сосуду может произойти вследствие следующих причин:
- резкий спазм и уменьшение просвета артерии;
- травматическое повреждение тканей вместе с сосудами;
- формирование и перекрытие сосуда тромбом;
- эмболия артериальных стволов различными видами органических субстратов.
Чаще всего непроходимость крупных артерий вызывают следующие виды эмболов:
- воздушные — при попадании в сосудистую систему любого газа;
- жировые – при закупорке артерий каплями жира;
- микробные – на фоне тяжелых инфекционных болезней;
- тканевой – когда основой эмбола является частички любых тканей человеческого организма, попадающих в сосуды при операции, в родах или травме.
Наиболее часто нарушение кровообращения из-за закупорки возникает в тех случаях, когда имеется тромбоэмболия. Основой эмбола является сгусток крови разных размеров и формы, сформировавшийся в отдаленных сосудах и в силу разных причин переместившийся в крупную артерию. Все проявления и симптомы обусловлены прекращением поступления питания и кислорода к тканям, которые обеспечивает перекрытый сосудистый ствол.
Можно ли лечить ТЭЛА народными способами
Тромбоэмболия лёгочной артерии — опасное состояние, способное лишить человека жизни. Настоятельно рекомендуется не заниматься самолечением. При подозрении на ТЭЛА и возникновении первых признаков, для неё характерных, нужно немедленно обращаться за медицинской помощью.
Народные методы лечения повышенного тромбообразования в венах нижних конечностей включают в себя приём ягод клюквы, калины, а также лимона, чеснока, лука, свёклы, отваров крапивы, коры дуба. Местно народные целители рекомендуют прикладывать компрессы, в приготовлении которых участвуют: томаты, конский каштан, мёд, капустные листья, алоэ, чистотел, печёный лук. Любой приём и применение этих средств в обязательном порядке необходимо обсудить с лечащим врачом
Самое важное — понимать, что народное лечение — это не панацея и не альтернатива традиционному лечению, а только возможное дополнение
Типы и симптомы тромбоэмболии
То, как развивается тромбоэмболия, симптомы, по которым можно ее определить – это все зависит от затронутой часть тела.
В сосудах мозга
Артериальная и венозная тромбоэмболия, образовывающаяся в сосудах мозга – одна из наиболее частых проблем, когда речь идет о пожилых людях.
Основными причинами её развития являются:
- Повышенное артериальное давление.
- Развитие атеросклеротических заболеваний.
Чаще всего острые приступы происходят во время сна. Постепенное развитие при этом типе заболевания часто вообще не имеет симптомов.
Могут наблюдаться:
- дезориентация в пространстве;
- вялость, сонливость;
- состояние легкого оглушения.
Нарастание симптомов длится сравнительно долго – до нескольких дней, и зависит от того, где именно и насколько сильный инсульт произошел.
При этом в абсолютно любом случае после возникают:
- Мостомозжечковый.
- Менингеальный.
Синдромы, которые оказывают влияние на уровень обработки информации и восприятия окружающей действительности. Степень их воздействия также зависит от обширности и зоны вызванного тромбом инфаркта.
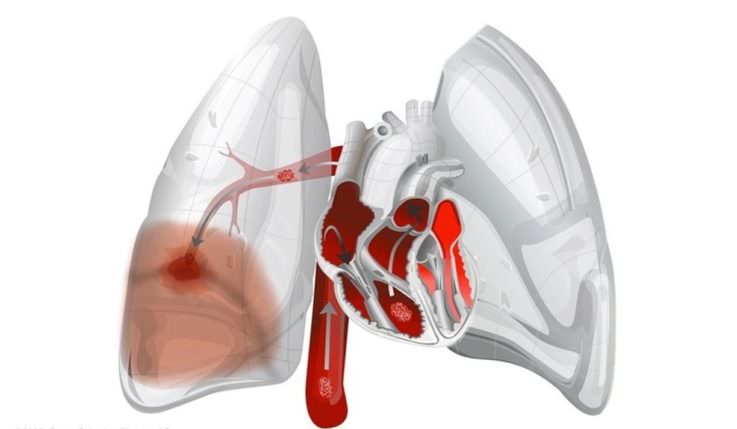
В легких
Тромбы попадают в легкие с током крови из других органов. Когда они отрываются (при резкой нагрузке, сильном кашле), происходит мгновенный и острый приступ, чаще всего влекущий за собой смерть.
Признаки тромбоэмболии этого типа таковы:
- потери сознания, дезориентация;
- проблемы с дыханием;
- гипертензия.
Если закупорены только мелкие ветви, болезнь может развиваться некоторое время и характеризоваться следующими симптомами:
- боли, напоминающие стенокардию;
- возникновение одышки;
- возникновение кровохарканья;
- падение артериального давления;
- развитие проблем с сердечным ритмом.
Любые из этих симптомов – повод срочно обратиться к врачу. Именно легочная тромбоэмболия вызывает наибольшее количество смертей.
В конечностях
В конечности тромбы также проникают из других органов с током крови. То, на каком уровне один из них остановился в артерии, снабжающей кровью конечность, определяют по уровню пульса.
Симптоматика в этом случае зависит от того, на какой стадии развития этой болезни находится часть тела:
| Стадия | Описание симптомов и других особенностей |
| Компенсационная | Характеризуется быстро исчезающей болью, проблемами с чувствительностью и функциональностью, которые также скоро прекращаются. |
| Субкомпенсационная | Кровоток достигает сильнейшего напряжения из-за необходимости поддерживать нормальную жизнедеятельность конечности. Боль крайне усиливается, цвет кожи становится бледным, поверхность конечности – холодной. |
| Декомпенсационная | В свою очередь делится на 3 стадии, в ходе которых усиливается проявление симптоматики и добавляется новая. |
Декомпенсация:
- Изменения целиком обратимы, характеризуется сильными болями, бледной кожей, сохранением функциональности.
- Изменения частично обратимы, к симптомам выше прибавляются проблемы с подвижностью суставов.
- Изменения необратимы, начинается гангрена.
В последнем случае требуется немедленная операция.
В артериях брыжейки
Встречается крайне редко. Основной симптом: сильные боли в животе, как правило, такие пациента оказываются в больнице с подозрениями на перитонит.
В ходе беременности
В данном случае эмболия происходит с помощью околоплодных вод.
Это состояние является крайне опасным и для самой женщины и для будущего ребенка, проявляется следующим образом:
- обмороки;
- бледность или синеватый оттенок тела и лица;
- изменения температуры тела;
- проблемы с дыханием;
- судорожные сокращения мышц;
- кашель;
- падение артериального давления;
- учащение пульса;
- обильные кровотечения.
Вызывать такое состояние могут:
- Повышенное количество околоплодных вод.
- Беременность несколькими детьми.
- Проблемы в ходе родов.
- Проблемы с расширением шейки матки.
- Нарушения правил безопасности со стороны медицинского персонала.
Оно также требует немедленного врачебного вмешательства и допускает высокую вероятность летального исхода.
Закупорка кровеносного сосуда
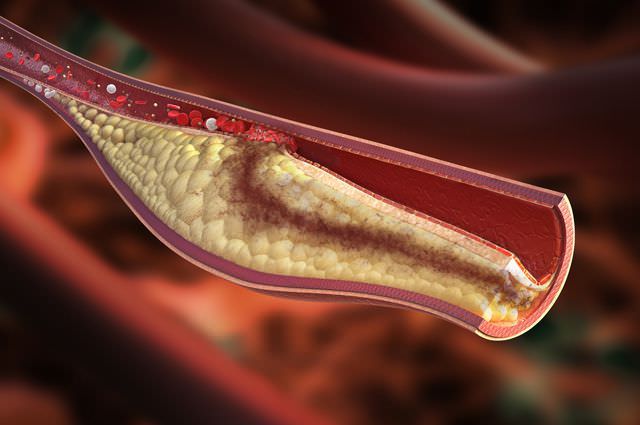
Под тромбоэмболией подразумевают закупорку кровеносного сосуда тромбом — сгустком крови.
Это процесс протекает остро, развивается внезапно и, нередко, становится причиной инвалидности или смерти, особенно когда закупорка локализуется в жизненно-важных органах — головном и спинном мозге, сердце, конечностей.
Причины
Причина тромбоэмболии — оторвавшийся тромб. Он, словно пробка, перекрывает просвет сосудов, в этом месте развивается ишемия — обескровливание.
Сахарный диабет, операции, онкологические заболевания, частые инфекции, бесконтрольные прием лекарств, «стоячая» работа, привычка сидеть «нога на ногу» — все это тоже факторы риска образования тромбов, а значит — тромбоэмболии.
Симптомы
Симптоматика зависит от локализации тромба, то есть, от того, в каком месте он задержался. Если это нижняя конечность — развивается тромбофлебит с последующей гангреной.
- Если тромб остановится в сосудах брюшной полости — появляются симптомы «острого живота» — резкая боль, рвота, слабость. Тромб может вызвать инфаркт почки — если им будет заблокирован соответствующий сосуд.
- Но любой случай тромбоэмболии — это потенциальная угроза жизни, и от того, насколько своевременно будет обнаружен тромб, зависит и выживаемость, и качество дальнейшей жизни.
Диагностика и лечение
Специфические методы диагностики существую, но они больше направлены на предупреждение тромбоэмболии. Диагноз же ставится на основании жалоб больного и наблюдений врача.
При подозрении на тромбоэмболию назначают некоторые исследования, которые могут либо подтвердить наличие тромбов вообще, либо — если локализация тромба будет известна хотя бы ориентировочно — дадут полную картину тромбоэмболии.
К сожалению, эти методы дороги и малодоступны. Лечение тромбоэмболии проводится только в стационаре, потому что от того, насколько своевременно и правильно оно будет проведено, зависит прогноз.
Но один из обязательных этапов лечения — тромболитическая терапия с использованием гепарина или аналогичных препаратов.
Прогноз
В большинстве случаев неблагоприятный. Связано это и с серьезностью заболеваний, развивающихся в результате тромбоэмболии, и с тем, что «убрать» тромбы из организма нельзя, по крайней мере, до тех пор, пока существуют факторы, приводящие к их образованию.
Антиагреганты
1. Реополиглюкин (декстран с молекулярной массой около 40 000) обладает антиагрегационным и антикоагулянтным действием, уменьшает вязкость крови, вызывает гемодилюцию за счет привлечения в кровоток жидкости из экстрацеллюлярного пространства, уменьшая периферическое сосудистое сопротивление и, тем самым, отечность пораженных конечностей, оказывает дезинтоксикационное действие (А.А. Аграненко, 1982 г.; Г.Я. Розенберг, 1982 г.; и др.). Противопоказанием к применению реополиглюкина являются острая и хроническая сердечная и легочная недостаточность, геморрагические диатезы, анемия, тромбоцитопения, нарушения функции почек. Аналогичным действием обладают другие низкомолекулярные декстраны: реомакродекс, реоглюман, реохем, гемодез, полиглюкин.
2. Аспирин (ацетилсалициловая кислота) обладает антиагрегационным, антиадгезивным, дезагрегационным свойствами. Назначается аспирин в дозе 3,5 мг/кг массы больного. G. Masotti и соавторы 1979 г.) доказали, что увеличение дозы до 5-10 мг/кг и более незначительно усиливает антиагрегационный эффект, но ведет к полному ингибированию циклооксигеназы сосудистой стенки и к полной потере ее антиагрегационной активности. Аспирин противопоказан при гастрите, язвенной болезни желудка и двенадцатиперстной кишки, геморрагических диатезах, кровотечениях любой локализации, портальной гипертензии, на ранних сроках беременности. Более целесообразно назначать кишечнорастворимые формы аспирина: аспирин кардио, тромбо Асе.
3. Никотиновая кислота обладает антиагрегационным действием, активизирует фибринолиз, снижает толерантность кровяного сгустка к плазмину, предупреждает снижение антиагрегационной активности стенки сосудов, восстанавливает антиагрегационную и фибринолитическую активность стенки сосудов в патологии, улучшает микроциркуляцию. Назначается в дозе 1 мг/кг массы больного (70-100 мг) 3 раза в день внутрь, внутримышечно или внутривенно. Аналогичными свойствами обладает ксантинола никотинат. Препараты противопоказаны при дистрофических поражениях печени, повышенной сосудистой проницаемости.
4. Компламин (ксавин) обладает свойствами никотиновой кислоты и теофиллина. Назначается внутрь по 150 мг (300-450 мг) 3 раза в день после еды, внутримышечно по 2 мл (одна ампула содержит 300 мг препарата), внутривенно по 2-6 мл. Теоникол в таблетках назначается в той же дозировке. Препараты не следует назначать при остром инфаркте миокарда и декомпенсированных пороках сердца.
5. Дипиридамол (персантин, курантил) угнетает адгезивно-агрегационную функцию тромбоцитов, расширяет коронарные сосуды, увеличивает объемную скорость коронарного кровотока. Назначается внутрь по 50 мг 3 раза в день за час до еды или внутривенно. Дипиридамол противопоказан при кровотечениях, коллапсе.
6. Пентоксифиллин (трентал, вазонит, флекситал, агапурин) снижает вязкость крови, агрегацию тромбоцитов и эритроцитов, улучшает реологию, микроциркуляцию, уменьшает периферическое сосудистое сопротивление, активирует фибринолиз. Трентал и флекситал назначаются в таблетках по 100 и 400 мг и в ампулах по 5 мл. Суточная доза препаратов 400-1200 мг внутрь или 5-15 мл внутривенно. Вазонит в таблетках по 600 мг назначается 1-2 раза в сутки. Препараты противопоказаны при кровотечениях или беременности.
7. Тиклид (тиклопидин) подавляет агрегацию и адгезию тромбоцитов, препятствует образованию фибриногеновых мостов, улучшает реологические свойства крови. Назначается по 1 таблетке (250 мг) 2 раза в день после еды. Противопоказания к применению те же, что и трентала. Препарат нецелесообразно назначать одновременно с аспирином.
8. Клопидогрель (плавике) назначается по 1 таблетке (по 75 мг) в сутки. Препарат аналогичный по действию тиклиду. Совместим с одновременным приемом аспирина.
9. Антитромботическими свойствами обладает препарат Вессел Дуэ Ф (сулодексид). Кроме того, он активирует фибринолиз и улучшает реологию. Назначается по 1-2 ампуле в день внутримышечно в течение 15-20 дней, затем лечение продолжается приемом 2 капсул 2 раза в день в течение 30-40 дней и более. Полный курс лечения препаратом повторяется минимум два раза в год.
Тромбоз глубоких вен конечности
Поскольку верхняя конечность — потенциальный источник ТЭЛА и часть тела, серьезно затрагивающая повседневную жизнь, в долгосрочной перспективе необходимо применять ту же последовательность терапевтических элементов, как для ТГВ ноги. Доступных данных рандомизированных контролируемых испытаний по методам лечения нет. Действия по аналогии — начальная антикоагуляция, предпочтительно с НМГ в терапевтической дозе, сопровождающаяся ранней поддерживающей терапией. Большинство авторов предлагают продолжительность 3 мес. Технически выполним тромболизис с помощью катетера с низкими показателями процедурных осложнений. Во многих случаях зарегистрировано успешное восстановление просвета сосудов. Однако долгосрочный прогноз остается неясным. Учитывая высокое значение временных факторов риска, долгосрочная поддерживающая терапия не играет роли в ТГВ верхней конечности. В редких случаях синдрома входного отверстия грудной клетки может быть показана хирургическая декомпрессия.
Почти все пациенты с длительной симптоматикой не получали адекватной компрессионной терапии. По прототипу чулка для ноги доступны компрессионные «рукава», которые показаны с самого начала лечения. Компрессионные изделия необходимо тщательно подбирать для каждого пациента, а их качество контролировать.
Может ли ТЭЛА осложниться другими патологическими состояниями
ТЭЛА — тяжёлое состояние как для пациента, так и для лечащего врача, так как зачастую в его течении возникают внезапные ухудшения, такие как:
- прекращение сердечной деятельности (предполагает выполнения сердечно-лёгочных реанимационных мероприятий, включающих непрямой массаж сердца и искусственную вентиляцию лёгких, а также дефибрилляцию);
- критическое снижение артериального давления вплоть до шока (проводят инфузионную терапию и подключают вазопрессоры — препараты, суживающие сосуды, повышая тем самым артериальное давление (Допамин, Добутамин, Адреналин, Норадреналин));
- тяжёлая дыхательная недостаточность (компенсируется оксигенотерапией или искусственной вентиляцией лёгких).
Помимо острых осложнений иногда развиваются:
- инфаркт (некроз) участка, сегмента, или целого лёгкого (вследствие нарушения кровоснабжения органа);
- плеврит — воспалительный процесс в плевре зачастую сопровождает омертвление участка или всего лёгкого;
- эмпиема плевры — разновидность плеврита, при котором происходит скапливание гноя в плевральной полости;
- абсцесс лёгкого — гнойный воспалительный процесс в лёгочной ткани с формированием полости, отграниченной от здоровых тканей;
- пневмоторакс — появление и увеличение объёма воздуха в плевральной полости;
- почечная недостаточность (развивается вследствие недостаточного притока крови к почкам);
- повторная ТЭЛА.
Каков исход ТЭЛА?
Тромбоэмболия лёгочной артерии — серьёзное жизнеугрожающее состояние, смертность при котором очень высока. Есть признаки, свидетельствующие в пользу неблагоприятного исхода:
- возникновение шока;
- выраженное снижение артериального давления и учащение пульса в течение длительного времени;
- наличие тромботических масс в полости правого предсердия или желудочка сердца;
- наличие других тяжёлых сопутствующих заболеваний (например, ухудшение течения хронической сердечной недостаточности, злокачественные новообразования, хроническая обструктивная болезнь лёгких);
- возраст свыше 70 лет;
- нарушение сократимости правого желудочка (выявляют по результатам эхокардиографии);
- рецидивирование ТЭЛА.
Нужно помнить, что при возникновении этого опасного осложнения на счету каждая минута. При быстром реагировании окружения пациента, своевременной госпитализации, диагностике и лечении больной имеет большие шансы на выздоровление.
Диагностика
Диагностика острого венозного тромбоза в амбулаторных и в стационарных условиях базируется на оценке клинической симптоматики и результатах инструментальных методов обследования и должна осуществляться в кратчайшие сроки поскольку от быстроты определения самого факта тромбоза, его локализации, характера проксимальной части тромба зависит клинический прогноз. Во всех случаях острого венозного тромбоза обследование предпочтительно начинать с ультразвукового ангиосканирования и лишь тогда, когда визуализация затруднена (например, подвздошно-кавального сегмента) или в тех случаях, когда при наличии клиники илиофеморального флеботромбоза осуществить верификацию диагноза неинвазивно невозможно показано выполнение в экстренном порядке рентгеноконтрастного исследования. Скрининговым методом диагностики острого венозного тромбоза стал на сегодняшний день тест на Д-димер. Отрицательный его результат исключает венозный тромбоз с вероятностью 95-98% у пациентов с низким риском его возникновения.
Поверхностный тромбофлебит
К сожалению, в представление о терапии вносит неясность тот факт, что два различных понятия, фигурирующие под термином «поверхностный тромбофлебит», в современной литературе не дифференцируют. Основанный на естественном течении заболевания, ограниченный флебит варикозных вен следует дифференцировать от восходящего флебита подкожной вены ноги как с диагностической целью, так и с целью терапии.
До тех пор пока поверхностный тромбофлебит локально ограничен венозными сегментами с варикозом, риск распространения в глубокую венозную систему через паховые или подколенные соединения большой или малой подкожной вены ноги низок. Распространение в глубокую венозную систему через перфорирующие вены на уровне воспалительного повреждения может произойти в 10-20% случаев, что не соотносится со степенью риска клинического проявления ТГВ или ТЭЛА. Таким образом, в большинстве случаев тромбофлебита варикозно измененных вен локальные меры, такие как чрескожная тромбэктомия, охлаждение и компрессионная терапия в сочетании с системными НПВС, достаточны для управления текущим состоянием. В период ремиссии варикофлебита, как осложнения варикозного расширения, необходимо рассмотреть вопрос о варикоэктомии.
В отличие от восходящего типа, при тромбозе подкожной вены ноги есть существенная вероятность распространения в подколенную или бедренную вену, что приводит к ТГВ и даже ТЭЛА. Терапевтическая антикоагуляция минимальной продолжительностью 10-20 сут, предпочтительно НМГ, эффективна для предотвращения распространения тромба в глубокую венозную систему. Возможно добавление компрессионной терапии. До настоящего времени остается открытым вопрос, следует ли назначать поддерживающую терапию для предупреждения рецидива.
Как самостоятельно помочь больному с ТЭЛА
Не вызывает сомнений, что пациенты с ТЭЛА как можно быстрее должны быть госпитализированы в отделение интенсивной терапии, где им будет оказана исчерпывающая медицинская помощь. Пациент нуждается в покое, его следует уложить и наблюдать за его состоянием, в это время позвонить в «скорую» и отчётливо, спокойно и как можно подробнее описать клинические проявления и обстоятельства, при которых они возникли. От того, насколько качественно будет передана эта информация, будет зависеть, какую бригаду направят к больному для оказания помощи (при подозрении на ТЭЛА желательнее присутствие кардиореанимационной кареты скорой помощи). Определив основные симптомы у пациента, медицинские работники незамедлительно начнут его лечение.
Самостоятельно без медицинской консультации никаких лекарственных препаратов давать больному нельзя! Это может значительно осложнить его состояние, а в крайних случаях привести к смерти.

Comments
(0 Comments)