Тромбоциты повышены в крови у ребенка
Причины развития
Клональный тромбоцитоз наблюдается у лиц старше 50 – 60 лет. Причина – опухолевая мутация стволовых гемопоэтических клеток. В этом случае наблюдается усиление продуцирования тромбоцитов с дефектами и процесс этот не контролируемый. В свою очередь неполноценные клетки не справляются со своей главной функцией – тромбообразование.
Первичный тромбоцитоз развивается при онкологических или доброкачественных опухолевых процессах в системе кроветворения, когда в костном мозге происходит усиленная пролиферация сразу нескольких островков кроветворения.
Рассмотрим первичный и реактивный тромбоцитоз по отдельности. Итак.
Симптоматика первичного тромбоцитоза отличается неспецифичностью клинических проявлений и случайным выявлением. Для этого состояния характерно:
- Выраженное увеличение тромбоцитов.
- Изменение нормальной морфологической структуры и функций, что может служить причиной тромбообразования и спонтанных кровотечений у лиц старшего и пожилого возраста. Чаще всего они возникают в желудочно-кишечном тракте и периодически повторяются.
- При рецидивирующих кровопотерях могут развиваться железодефицитные анемии.
- Возможно появление подкожных гематом, экхимозов.
- Синюшность кожных покровов и видимых слизистых оболочек.
- Кожный зуд и покалывание в пальцах рук и ног.
- Тромбозы при поражении мелких сосудов, которые приводят к образованию язв или развитию такого осложнения, как гангрена.
- Увеличение размеров печени – гепатомегалия и селезенки – спленомегалия.
- Инфаркты жизненно важных органов – сердца, легких, селезенки, инсульты.
- Зачастую могут быть симптомы вегето-сосудистой дистонии: мигренеподобные головные боли, повышенное артериальное давление, учащенное сердцебиение, одышка, тромбозы сосудов различного калибра.
- Лабораторная диагностика дает картину высокой степени тромбоцитоза до 3000 вместе с выраженными морфологическими и функциональными нарушениями в них. Это проявляется в удивительном сочетании кровоточивости и склонностью к тромбозам.

Такое невыраженное клиническое проявление эссенциального тромбоцитоза часто принимает хронический характер. В тоже время эссенциальной тромбоцитемией необходимо заниматься сразу с момента её выявления, так как при правильно поставленном диагнозе, адекватном и точно подобранном лечении она поддается терапевтическому воздействию.
Симптоматика вторичного или реактивного тромбоцитоза.
Это заболевание также характеризуется повышением уровня тромбоцитов, но уже из-за чрезмерной активности гормона тромбопоэтина. В его функции входит контроль над делением, созреванием и поступлением зрелых тромбоцитов в русло крови. При этом вырабатывается большое количество тромбоцитов с нормальным строением и функцией.
К выше перечисленной симптоматике присоединяются:
- Острые и жгучие боли в конечностях.
- Нарушение течение беременности, самопроизвольное ее прерывание.
- Геморрагический синдром, который тесно связан с ДВС – диссеминированным внутрисосудистым гемолизом. При этом в процессе постоянного тромбообразования происходит повышенное расходование факторов свертывания
Классификация тромбоцитопении
Патология бывает врожденной, или наоборот, приобретенной. Врачам нужно уточнить после диагностики тромбоцитопении о том, что это такое, почему возникло заболевание, что влияет на его развитие, и только потом назначить лечение:
Иммунная тромбоцитопения, как раз бывает врожденной (передается обычно как рецессивный признак). Внутри организма изначально присутствуют специфические антитела, способные угнетать иммунитет. Также заболевание может возникать позднее, как осложнение после перенесенного лейкоза, который чаще всего диагностируют у детей. Врачи могут проводить медикаментозную своевременную коррекцию. Реже патология может встречаться также у взрослых. Когда нарушена функциональность миокарда, имеются инфекционные процессы.
 Приобретенную ТП могут вызвать:
Приобретенную ТП могут вызвать:
- шунтирование сосудов или имплантация клапанов;
- проявления атеросклероза;
- массивная кровопотеря;
- метастазы, постепенно затронувшие ближайшие кровеносные сосуды;
- ДВС-синдром;
- ожоговая болезнь;
- переохлаждение организма;
- болезнь Гассера;
- инфекционные заболевания;
- прием лекарств;
- внутривенное вливание, причем объем растворов превышен, что вызвало постепенное разжижение крови.
Перераспределение тромбоцитов. Когда тромбоцитов становится неоправданно много, вследствие чего развивается гиперспленизм. Очаг – селезенка, где собственно находятся тромбоциты обычно.
Возникает если:
- имеется цирроз печени;
- злокачественные патологии внутри кровеносной системы;
- инфекционные болезни (это туберкулез или малярия, также эндокардит);
- переохлаждение организма.
Аутоиммунная тромбоцитопения диагностируется, когда активное производство антител способно нарушить целостность тканей, клеток организма. Болезнь одинаково характерна для всех.
Классификация у нее скорее условная:
- идиопатическая тромбоцитопения (она же первичная);
- вторичная тромбоцитопения, психосоматика которой спровоцирована онкологией или развитием ВИЧ, поражениями соединительной или же лимфоидной тканей, герпесом.
Лекарственная тромбоцитопения, когда деструкцию способны вызвать лекарственные препараты
Поэтому важно каждый раз согласовывать с врачом принятие любых антигистаминных или антибиотических средств, противовоспалительных препаратов или диуретиков. Тем более, не употреблять никаких наркотиков
Бывают опасны даже седативные препараты:
- антибиотики (Ампициллин или Пенициллин, также Рифапицин или Гентамицин);
- сульфаниламиды (как Бисептол);
- нестероидные, противовоспалительные препараты;
- диуретики (как Фуросемид или Хлортиазид);
- седативные средства;
- противодиабетические препараты (как Толбутамид или Хлорпропамид);
- наркотики;
- антигистаминные (как Циметидин);
- Ранитидин или гепарин, хинидин, соли золота.
Тромбоциты и проблема
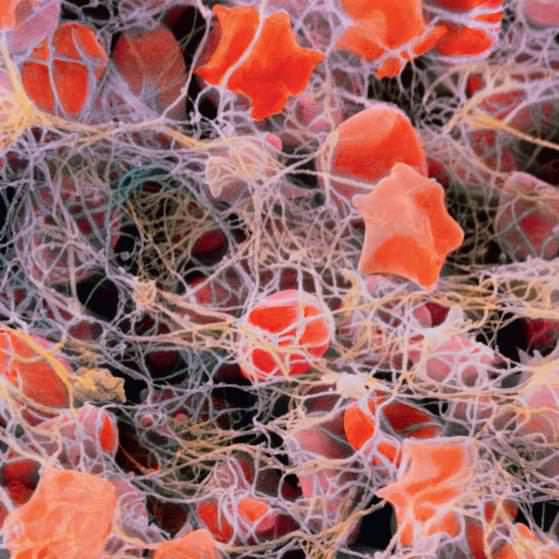
Тромбоциты – это кровяные тельца, не имеющие ядра, но обладающие важными свойствами. Производятся тромбоциты в красном костном мозге путем отделения материнской стволовой клетки и превращения ее в кровяное тельце.
Превращение происходит путем потери материнской клеткой ядра и приобретения молодым тромбоцитом набора специфических качеств.
Нарушение работы стволовых клеток (аутоиммунные заболевания или опухоли) влияют на уровень тромбоцитов в общей жидкости крови: может случиться как повышение, так и понижение количества кровяных телец.
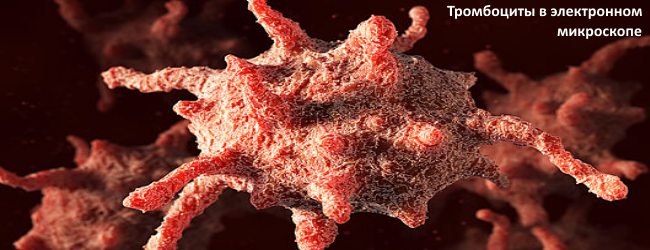
Продолжительность жизни одного тромбоцита в среднем составляет 8 – 10 дней, после чего он поглощается макрофагами.
Больше половины поглощения происходит в селезенке, поэтому ее удаление может существенно повлиять на уровень тромбоцитов
При внутреннем повреждении сосудов тромбоциты распознают поврежденный участок и закрывают собой нарушенный покров.
Во-вторых, тромбоциты способны участвовать в атаке на вредоносные микроорганизмы (бактерии и вирусы).
Тромбоциты могут поглощать вредителей и блокировать их передвижение, что оказывает сильное влияние на способность организма бороться с воспалительными процессами.
В-третьих, тромбоциты могут участвовать в сужении сосуда с целью создания препятствия для бактерий или при остановке кровотечения. В любом случае, процесс создания тромба в большей степени лежит на тромбоцитах.
Норма тромбоцитов исчисляется их количеством на один микролитр крови. У взрослых норма составляет 150 – 400 тысяч на 1 мкл, при беременности этот показатель может слегка колебаться. Если данный показатель упал до 120 и ниже, то диагностируется тромбоцитопения.
Риск внутренних кровотечений и кровоизлияний при тромбоцитопении очень велик. Около 5 % страдающих тромбоцитопенией людей погибают от кровопотери или мозгового кровоизлияния.
Лечение тромбоцитопении проводится под наблюдением врача, так как оно может состоять из нескольких видов терапии.
Самостоятельное лечение гемолитических заболеваний крайне опасно и потому не рекомендуется. Иногда меры по проведению поднятия уровня тромбоцитов могут проводиться в стационаре (это происходит в тяжелых случаях).
Взаимосвязь беременность тромбоциты новорожденный
Беременность, хотя и является физиологическим процессом, однако постоянно не присутствует, поэтому то, что для «нормального» состояния не свойственно, в такой период жизни может случиться. Так происходит и с тромбоцитами, при этом их количество может как снижаться, так и повышаться.
Тромбоцитопения при беременности – явление нередкое и обусловлено, в основном, укорочением срока жизни красных кровяных телец. Увеличивающийся объем циркулирующей крови (ОЦК), необходимый для дополнительного кровоснабжения, связан с увеличенным потреблением тромбоцитов, которые не всегда успевают за процессом обеспечения кровью плаценты и плода.
К тромбоцитопении во время беременности могут приводить сопутствующие заболевания (нарушения в системе свертывания, вирусные инфекции, аллергия, прием лекарственных препаратов, поздние гестозы, в частности, нефропатия, иммунные и аутоиммунные нарушения) и неполноценное питание.
Иммунная тромбоцитопения в период беременности особенно опасна, так как способна стать причиной маточно-плацентарной недостаточности, следствием которой часто является гипотрофия и гипоксия плода. Кроме того, снижение кровяных пластинок может сопровождаться кровотечениями и даже внутримозговыми кровоизлияниями у новорожденного.
Имеющиеся у матери иммунные и аутоиммунные заболевания, также могут повлечь за собой нарушения тромбоцитопоэза у новорожденных, что проявляется снижением количества кровяных телец и определяют такие формы тромбоцитопении:
- Аллоиммунные или изоиммунные, связанные с групповой несовместимостью матери и плода, когда в кровоток плода попадают антитела матери (неонатальная);
- Ирансиммунные, если женщина больна идиопатической тромбоцитопенией или системной красной волчанкой (антитела, направленные против тромбоцитов ребенка, проникают через плацентарный барьер);
- Аутоиммунные тромбоцитопении, характеризуемые выработкой антител на антигены собственных тромбоцитов;
- Гетероиммунные, возникающие в результате воздействия вирусного или другого агента на организм с изменением антигенной структуры кровяных телец.
Первичный тромбоцитоз
Что такое тромбоцитоз и как он проявляется?
Внутри полостей многих костей человека находится красный костяной мозг, в котором содержатся гемопоэтические стволовые клетки. Именно из них впоследствии и образуется вся кровь, которая есть в организме любого из нас.
Если работа этих стволовых клеток нарушается, то кровь начинает вырабатываться неправильно (миелопролиферативный синдром) — в кровь вбрасывается слишком большое количество тромбоцитов, причем сами тромбоциты могут быть деформированы.
В результате таких нарушений в кровеносных сосудах может начать образовываться тромбы, а при деформированных тромбоцитах — возникать кровотечения. Такие нарушения и называют первичным тромбоцитозом.
Развивается болезнь очень медленно, порой многие годы.
Симптомы и диагностика первичного тромбоцитоза
О внешних симптомах тромбоцитоза, говорить не приходится.
У разных людей они могут выглядеть как симптомы совершенно других заболеваний:
- анемия;
- чувство переполненности живота;
- подагра и иные суставные боли;
- мигрени;
- кожный зуд;
- тромбы в сосудах;
- увеличение печени или селезенки;
- подверженность инфекционным заболеваниям;
- кровоточивость кожи, желудочно-кишечного тракта и т.д.;
- усталость, одышка, мушки перед глазами и др.
Наличие собственно первичного тромбоцитоза выявляется только в лабораторных исследованиях. Даже общий анализ крови поможет выявить отклонения, а затем врач может назначить дополнительные анализы.
Причины возникновения и лечение первичного тромбоцитоза
Причины тромбоцитоза могут быть разными, но основной является избыточное деление клеток (пролиферация) в результате развития в основном рака в системе кроветворения (гемопоэза, мутации и трансформации) стволовых клеток.
Лечение проводит врач-гематолог.
В зависимости от причин заболевания, назначается медикаментозное или иное лечение:
- хронический миелоидный лейкоз (хронический миелолейкоз) — злокачественное заболевание крови (при своевременном выявлении довольно успешно лечится или хотя бы существенно сдерживается);
- идиопатический миелолейкоз (идиопатический тромбоцитоз) — заболевание, побуждающее возникновение рубцовых уплотнений в костном мозге и нарушение процесса нормального кроветворения (лечится в основном лучевой терапией, есть также зарубежные ингибирующие препараты, не зарегистрированные в Росссии);
- истинная (первичная) полицитемия — доброкачественное или злокачественное опухолевое заболевание крови (сдерживается и лечится в основном кровопусканием и лучевой терапией);
- злокачественные лимфомы и другие опухоли — лечатся под наблюдением онколога;
- эссенциальная тромбоцитемия — доброкачественное опухолевое заболевание крови, поддающееся терапевтическому сдерживанию и лечению.
То есть чаще всего возникает тромбоцитоз при онкологии и доброкачественных опухолях в системе кроветворения.
Особенное внимание в процессе лечения следует уделить преодолению развития возможных осложнений, в первую очередь, артериальной ишемии, тромбоза, кровоизлияний (геморрагиям)
Тромбоцитоз что это такое
Тромбоциты являются клетками крови, которые обеспечивают прекращение кровотечения. Их образование происходит в костном мозге. Мегакариоцит (или клетка-предшественница) делится на более мелкие составляющие, из которых формируются тромбоциты. После окончания жизненного цикла клетки она попадает в селезенку, где подвергается разрушению.
Основная задача форменных элементов заключается в быстрой остановке кровотечения. Если повреждается стенка вены, капилляра, тромбоциты прилипают к ней в области дефекта. Они слипаются друг с другом. Так образуется каркас для будущего тромба. Компоненты кровеносного русла, которые проносятся мимо него с током крови, застревают в этом каркасе. Формируется сгусток крови, который закрывает дефект сосудистой стенки.
Внимание!
Тромбоциты являются первым этапом в механизме остановки кровотечения. Позже в работу вступают системные регуляторы гомеостаза.
К другим функциям тромбоцитов относятся:
- обеспечение питательными веществами эндотелиоцитов (являются клетками эпителиальной сосудистой выстилки);
- участие в процессе ангиогенеза (формирование новых сосудов);
- обеспечение адекватного иммунного ответа (клетки механически вылавливают из тока крови чужеродные компоненты, привлекают лейкоциты, которые их распознают и уничтожают);
- регенерация тканей (выделяют фактор роста, который стимулирует клеточное деление в очаге повреждения).
В норме в крови человека содержится от 150 до 400 тыс./мкл тромбоцитов. В этот интервал включены возможные физиологические отклонения. Подобные ситуации возникают при небольшой кровопотере, стрессе, инфекционном заболевании. Низкий уровень клеток называется тромбоцитопенией, высокий — тромбоцитозом (более 500-800 тыс./мкл).
Тромбоцитоз у детей

Если ребенок жалуется на частые головные боли, кровь из носа, его не интересуют игрушки или другие развлечения, на коже появляются синяки, которые нельзя объяснить ушибом, падением, необходима консультация педиатра. В этой ситуации требуется сдать клинический анализ крови с обязательным подсчетом количества тромбоцитов.
Эти признаки не обладают специфичностью. Они характерны для многих патологий, развитие которых начинается в детстве. Но это не повод для беспокойства. Часто симптомы укладываются в рамки физиологических изменений, которые связаны с этапами роста и развития детского организма.
У детей причинами тромбоцитоза бывают:
- глистная инвазия;
- кишечная инфекция, которая сопровождается диареей;
- патология селезенки, когда нарушается функция органа;
- психоэмоциональное напряжение;
- физические перегрузки;
- микозы кожного покрова, внутренних органов;
- железодефицитная анемия.
Чем младше ребенок, тем более выражены признаки тромбоцитоза. В качестве профилактической меры педиатры рекомендуют регулярно сдавать общий анализ крови. Это помогает выявить патологию на раннем этапе. Терапия назначается только профильным врачом (детским гематологом), что объясняется большим количеством противопоказаний у соответствующей категории лекарственных препаратов.
Тромбоцитоз при беременности
Увеличение концентрации форменных элементов, повышенная вязкость крови являются опасными симптомами при вынашивании беременности. Нарушение маточно-плацентарного кровотока приводит к развитию хронической гипоксии, что может привести к внутриутробной гибели плода. Недостаточная оксигенация мозговой и почечной тканей женщины провоцируют их дисфункцию. У беременной страдают когнитивные процессы. Нарушение работы почек приводит к сбоям в развитии плода (гипотрофия, СЗВРП).
Клиническая картина при гестации мало отличается от общей симптоматики заболевания. Среди провоцирующих факторов появляются дополнительные, которые связаны с беременностью. К ним относятся:
- токсикоз первой половины беременности среднетяжелого и тяжелого течения;
- гестоз (преэклампсия);
- анемия железодефицитная;
- антифосфолипидный синдром;
- недостаточное употребление воды в течение суток (норма жидкости составляет 2 л).
Лечение назначает гематолог после проведенного дообследования. Существуют группы фармакологических средств, которые назначаются беременным. Но почти все они имеют противопоказания, связанные с периодом гестации. Это объясняется отсутствием клинических испытаний, а не опасностью медикаментов.
Тромбоцитоз лечение
Если имеет место клональный тромбоцитоз, то лечение должно осуществляться путем назначения антитромбоцитарных средств. К ним относятся: Ацетилсалициловая кислота по 500 мг 3 раза в день в течение 7 дней; Клобидогрель или Тиклопидин, где дозировка учитывается с возрастом и массой тела пациента. Нужно иметь ввиду, что недолгое назначение Аспирина может определять в ней ульцерогенный эффект, возникающий при назначении препарата в минимальных дозах. Необходимо исключить наличие эрозивно-язвенных поражений ЖКТ перед назначением Аспирина (ацетилсалициловой кислоты), потому как его прием может спровоцировать кровотечения.
Если имеют место тромбозы или ишемия вследствие развития тромбоцитоза, то необходимо проводить выраженную антитромбоцитарную терапию с использованием антикоагулянтов направленного действия (Гепарин, Бивалирудин, Ливарудин, Арготобан) и ежедневным лабораторным исследованием уровня тромбоцитов. При тяжелых тромбоцитозах прибегают к цитостатической терапии и тромбоцитоферезу (удаление тромбоцитов из крови путем сепарирования). Для успешного лечения тромбоцитоза необходимо провести комплексное обследование пациента для выявления сопутствующих и причинных заболеваний.
При беременности тромбоцитоз корректируется с помощью Дипиридамола по 1 таб. 2 раза в день, который помимо антитромботического действия, обладает иммуномодулирующим и улучшающим маточно-плацентарный кровоток действием. Но стоит помнить, что тромбоцитоз при беременности – явление физиологическое и редко требует коррекции.
Помимо лекарственной терапии при тромбоцитозе важно соблюдать диету, которая определяется грамотным сбалансированным рационом, и соблюдать принципы здорового образа жизни. Важным условием при этом является отказ от курения и употребления этанола (алкоголя)
Необходимо принимать пищу с богатым содержанием йода (ламинария, орехи, морепродукты), кальция (молочные продукты), железа (красное мясо и субпродукты), витаминов группы В (зеленые овощи). Не лишним будет употребление свежевыжатых соков с высоким содержанием витамина С (лимонный, апельсиновый, гранатовый, брусничный и т.п.). Такие соки нужно разводить водой в соотношении 1:1.
Из народной медицины для лечения тромбоцитоза рекомендуется использование настойки чеснока, какао, имбирь и гирудотерапия (лечение пиявками).
Тромбоцитоз — гематологическая патология, характеризуемая повышением в крови числа тромбоцитов.
Провоцирующий фактор связан с нарушениями функционала стволовых клеток костного мозга.
Подобное расстройство вызывает ускоренное “производство” тромбоцитов, и становится преградой для распада.
Кроме того, распределение в кровотоке “кровяных пластинок”, так вторично именуют тромбоциты, изменяется в сторону увеличения. Численный показатель при здоровом кроветворение колеблется в диапазоне 200-400*10 9 /л. Значение опустившееся ниже отметки 200 свидетельствует о , рост значений выше рубежа 400 указывает на тромбоцитоз.
Перечень задач, возложенных на эти форменные элементы крови:
- клеточный гемостаз
- борьба с тромбами
— растворение засоров - питание, защита стенок кровеносных сосудов
Реактивный тромбоцитоз
Реактивный тромбоцитоз характеризуется повышением уровня тромбоцитов из-за неспецифической активации тромбопоэтина (гормона, регулирующего дозревание, деление и поступление тромбоцитов в кровь). Такой процесс стимулирует образование большого количества тромбоцитов без патологических изменений в их функциональных свойствах.
Для реактивных тромбоцитозов причинами их появления могут представляться острые и хронические процессы. Острые процессы включают в себя: кровопотерю, острые воспалительные или инфекционные болезни, чрезмерную физическую нагрузку, восстановление тромбоцитов после перенесенной тромбоцитопении. Хронические процессы включают в себя: железодефицитную анемию, гемолитическую анемию, асплению, онкологический процесс, ревматизм, воспаление кишечника, туберкулез, заболевания легких, реакцию на некоторые лекарственные препараты (Винкристин, Цитокины, и т.п.).
При некоторых условиях заболевание возникает вследствие отравления этанолом (хронический алкоголизм)
Очень важно правильно дифференцировать реактивный тромбоцитоз, потому что его зачастую путают с клональным тромбоцитозом. Если при клональном тромбоцитозе причины болезни трудно диагностируемы, то для реактивного это не доставляет особых трудностей, хотя клинически они плохо выражены
Для клонального тромбоцитоза также характерны: периферическая или центральная ишемии, тромбоз крупных артерии и/или вен, кровотечения, спленомегалия, гигантские размеры тромбоцитов и нарушение их функции, увеличение мегакариоцитов. Также для клонального тромбоцитоза характерно выявление гигантских диспластических полиплоидных форм с огромным содержанием следов тромбоцитов в исследовании их морфологии.
Для реактивного тромбоцитоза характерна: нормальная морфологическая картина, отсутствие ишемии центральной или периферической, отсутствие кровотечений и спленомегалии, увеличение мегакариоцитов в биоптате костного мозга, нет риска развития тромбоза вен и артерий.
Динамическое наблюдение может позволить констатировать реактивный тромбоцитоз с нормальными показателями уровня тромбоцитов в ходе лечения заболевания, вызвавшего тромбоцитоз. К примеру, при травмах и неврологических патологиях, тромбоцитоз формируется в течение первых дней заболевания и благодаря корректному лечению на протяжении двух недель быстро проходит.
Описываются случаи возникновения реактивного тромбоцитоза вследствие применения лекарственных препаратов, который несмотря на значительные показатели количества тромбоцитов (около 500), не представляет опасности для возникновения тромботических осложнений и исчезает после лечения.
Потому, при лечении реактивного тромбоцитоза необходимо выявить причинное заболевание. Для этого необходимо провести сбор анамнеза с выявлением эпизодов нарушений микроциркуляции и тромбозов в прошлом; лабораторное исследование крови, биохимические исследования на маркеры воспалительных процессов (С-реактивный белок, серомукоид, тимоловая проба, фибриноген); УЗ — исследование внутренних органов.
Полагаясь на полученные результаты с данными диагностики, формируют тактику лечения. При не ярко выраженном тромбоцитозе (до 600), с отсутствием риска возникновения тромбозов, пациенту назначают терапию основной болезни с постоянным наблюдением за количеством тромбоцитов.

Comments
(0 Comments)