Трофические язвы нижних конечностей почему возникают и как вовремя распознать патологию
Как нужно лечить
Лечить трофические поражения необходимо начинать немедленно после обнаружения их симптомов. Причины этого очевидны, ведь между появлением первых признаков и необратимыми поражениями иногда проходит сравнительно непродолжительное время. Лечение в основном направлено на создание необходимых условий, позволяющих восстановиться эпидермису.
| Нужно | Как вылечить |
| Уменьшить отечность. | Достигается приемом диуретиков, сокращением времени пребывания пациента в положении стоя и наложением эластичной повязки, улучшающей перепад давления в голени. |
| Убрать струп и экссудат. | Избавиться от них помогают различные очищающие жидкие средства, после чего на рану накладывается повязка с ферментными препаратами. Если это необходимо, применяется выскабливание. |
| Смягчить кожу вокруг раны. | повязка накладывается с использованием вазелинового масла, которая к тому же предотвратит склеивание бинта и поверхности раны. |
Кроме этого, может быть необходимо следующее.
- В некоторых случаях показаны повязки с ихтиолом, антисептиком или окисью цинка. Однако такая мазь может несколько травмировать кожу, вследствие чего ноги чешутся под повязкой.
- Изредка необходима антибактериальная терапия, одним из показаний которой является наличие гнойных выделений.
- Если обнаружены экзематозные изменения, рекомендована местная кортикостероидная терапия. Однако попадания таких препаратов в язву следует не допускать. Нанесение мази осуществляется пальцами, которые защищены резиновыми напальчниками.
Врач может проводить лечение и по другим методикам. Лечить проблему можно и трансплантацией кожи. Такое лечение чрезвычайно эффективно, хотя используется достаточно редко. В некоторых случаях приходится провести хирургическое лечение вен, заболевание которых может служить провоцирующим фактором.
Лечение трофических язв голени и стопы
Чтобы провести правильное лечение трофических язв голени или стопы необходима консультация специалиста, полный комплексный анализ состояния организма для установления причины образования язвы. От этого будет зависеть и способ лечения, и выбор методов, и лекарственная терапия. Лучше посетить Клинику лечения трофических язв, медицинское учреждение, специализирующееся на изучении и лечении именно этого заболевания.
Можно условно выделить две стадии лечения трофической язвы.
- На первом этапе происходит лечение мокнущей трофической язвы, для чего разрабатывается комплексная терапия с использованием антибиотиков, к которым была выявлена чувствительность при посеве материала, взятого из язвы
- На втором этапе, когда язва подсыхает и начинает заживать, прописывают мази, обладающие заживляющим эффектом
В том случае, если лечение трофической язвы антибиотиками не принесло результата, необходимо сменить препарат. Такой подход называют ступенчатым. Но результаты часто оказываются не такими позитивными, как ожидания. Лечение диабетической трофической язвы может закончиться потерей конечности. Иногда, врачам проще отправить пациента на операцию по удалению конечности, чем бороться за ее сохранение. В основном, это касается врачей, работающих в государственных поликлиниках. Возможно, здесь есть своя логика, потому что наличие язвы означает, что рано или поздно начнется гангрена, которая чревата заражением крови, что влечет за собой смерть. Но известно множество примеров тому, что после рекомендации удалить конечность, полученной в поликлинике, человек проходил успешное лечение трофических язв медикаментами в частной клинике.
Хороший результат дает лечение венозных трофических язв при использовании бандажей, которые представляют собой эластичные бинты. Благодаря этим бинтам, кровь не застаивается в нижних конечностях, сосуды сужаются, проходит отечность, улучшается лимфодренаж. Лечение гнойных трофических язв лучше проводить в стационаре, потому что рекомендуется соблюдать постельный режим, а ногу закрепить так, чтобы не препятствовать току крови и лимфы. Важнейшим условием являются ежедневные гигиенические процедуры по очистке раны. Применяются препараты по улучшению питания живых тканей и стенок язвы.
После того, как происходит очищение язвы от некротического содержимого, необходимо переходить к активации регенерирующих функций организма. Но если речь идет о местном лечении сухой трофической язвы, то для этого не обязательно помещать больного в стационар, достаточно пройти диагностику в хорошем медицинском центре лечения трофических язв. Лучше всего проходит лечение трофической язвы на начальной стадии. При появлении чрезмерной пигментации на нижних конечностях людям, находящимся в группе риска развития трофических язв, необходимо немедленно посетить врача.
Пока язва только готовится появиться, ее лечение будет успешным в 90% случаях. Но если вовремя не позаботиться об этом, то придется проходить лечение хронических трофических язв. Это лечение гораздо дольше, дороже и процент выздоровевших пациентов не такой высокий, как в случае обращения с язвой на начальной стадии. Только правильное диагностирование язвы служит залогом успешного лечения. Для этого собираются данные гистологии, цитологии, а так же бактериологические исследования. Проанализировав полученную информацию, врач сделает вывод о причинах развития трофической язвы, и только после этого сможет назначить адекватное лечение.
Только применение комплексного медицинского подхода позволит избавиться от трофической язвы на стопе или голени. Современные хирургические методики, эффективные лекарственные препараты зарубежных производителей, всевозможные физиотерапевтические процедуры доступны в нашем медицинском центре для пациентов с самыми разными видами трофических язв. Не зависимо от стадии язвы и ее состояния, наши врачи приложат все усилия, чтобы избежать ампутации конечности. Мы спасли уже сотни людей, поможем и Вам!
Виды и стадии трофической язвы
Поскольку причины появления заболевания могут быть как внешними, так и внутренними, трофическую язву принято подразделять на несколько видов.
- Артериальная. Чаще всего поражает подошвенную область — стопы, пятки, пальцы ног. Развивается из-за застоя крови в артериях — после обморожения, вследствие ношения неудобной обуви, из-за травм и курения. Сами язвы чаще всего небольшие, но могут покрывать обширную поверхность.
- Венозная. Одна из самых распространенных разновидностей заболевания, наиболее часто поражающая область голени. Появлению венозных трофических язв предшествуют отеки и судороги, голени нестерпимо зудят, кожа становится гладкой, блестящей и более темной. Венозные трофические язвы склонны к быстрому разрастанию и могут приобретать очень большие размеры.
- Диабетическая. Данная разновидность развивается, как осложнение при сахарном диабете, и обычно поражает пальцы ног и стопу. Довольно коварная разновидность заболевания, поскольку с трудом поддается лечению, часто инфицируется и в запущенных случаях приводит к необходимости ампутации.
- Гипертоническая. Опасная и болезненная, но редкая разновидность болезни, развивающаяся из-за стабильно повышенного давления и связанной с ним деформации кровеносных сосудов. Обычно проявляется на обеих голенях ног.
- Нейротрофическая. Еще одна редкая разновидность, первопричиной которой становятся травмы нервных окончаний — например, при черепно-мозговых травмах или проблемах с позвоночником. Поражает в основном подошвенную часть стоп и пятки.
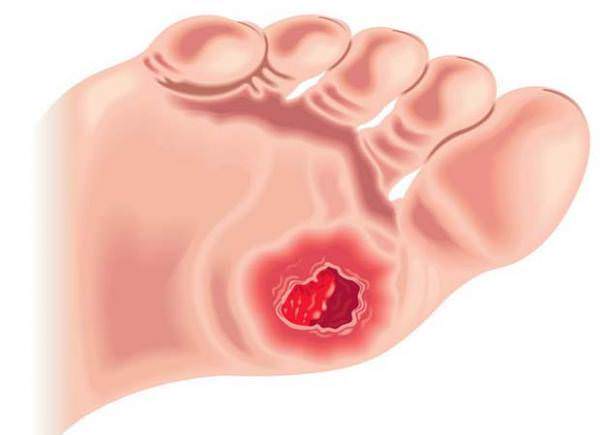
Любая разновидность заболевания развивается постепенно. Обычно выделяют четыре стадии протекания болезни — рассмотрим их немного подробнее.
- Начальная. На данной стадии сама рана еще не проявилась — но все симптомы говорят о ее скором возникновении. В ногах наблюдается отечность, зуд и жжение, кожа меняет свой цвет, на коже появляются темные болезненные уплотнения красного, коричневого или синеватого цвета.
- Экссудация. На поверхности кожи появляется непосредственно рана — некротический участок, в котором происходят воспалительные процессы и выделяется гной.
- Грануляция. Скорость перехода к этой стадии зависит от того, насколько быстро и успешно начато лечение. При качественном уходе за язвой ее края и дно постепенно гранулируются, раневая поверхность очищается, спадает воспаление и отек.
- Заживление. При благополучном результате лечения очищенная рана, избавленная от мертвых тканей, начинает покрываться новым слоем эпидермиса и рубцовой тканью.
Как и чем лечить трофическую язву
О том, как и чем лечить трофическую язву, пациенту расскажет врач-флеболог. Перед специалистом и больным встает целый комплекс задач. Во-первых, необходимо свести к минимуму проявления основного заболевания, которое привело к формированию язвы. То есть, следует проводить терапию варикозного расширения вен, снижать артериальное давление, заниматься лечением сахарного диабета. Во-вторых, нужно осуществлять мероприятия, направленные на заживление самой трофической язвы.
Общая консервативная терапия сводится к применению следующих средств:
-
Лечение основного заболевания с использованием флеботоников, антиагрегантов, дезагрегантов. Это могут быть такие препараты, как Пентоксифиллин, Гепарин, Ацетилсалициловая кислота, Простагландины. Они позволяют корректировать процессы свертываемости крови, способствуют нормализации кровообращения, препятствуют венозному застою. Возможен пероральный прием и введение лекарственных средств в форме инъекций;
-
Антибактериальная терапия подбирается с учетом чувствительности населяющих язву микроорганизмов к конкретным антибиотикам. Эффективна обработка раны с помощью Левометицина, Гексикона, Фузидина, Мирамистина. Возможно использование препаратов в форме мазей или спреев для местного применения. При необходимости назначаются антимикотики: Флуконазол, Каспофунгин, Вориконазол и пр.;
-
Для ускорения процессов регенерации назначают препараты, оказывающие влияние на обменные процессы в тканях. Это может быть Актовегин, Эбермин, Сульфаргин;
-
Обезболивающие препараты назначают для купирования болевого синдрома.
Туалет трофической язвы должен быть регулярным. Для начала рану промывают стерильным физиологическим раствором, удаляют из нее омертвевшие ткани, экссудат. После проведенной санации наносят антибактериальное средство и накрывают язву повязкой. Если рана находится на стадии заживления, то повязка должна обеспечивать нормальное увлажнение и дыхание раневой поверхности. В том случае, когда имеется инфицирование, следует выбирать повязку, способную впитывать выделения и обеспечивать антисептический эффект. Для этого используются специальные салфетки.
Возможно прохождение физиопроцедур, которые способствуют ускорению заживления язвы. Эффективны следующие методики: УЗ-кавитация раны, УФ-облучение, гипербарическая оксигенация, лазеротерапия, магнитотерапия.
Когда язва заживает, а больной чувствует себя удовлетворительно, возможно осуществление хирургического вмешательства. Оно будет направлено на нормализацию венозного и артериального оттока, на удаление вен, подвергшихся варикозному расширению.
Обезболивающее при трофических язвах
Боли при трофических язвах имеют различную интенсивность. Поэтому при выраженных болях назначают прием обезболивающих препаратов.
Они могут быть использованы в форме мазей и спреев, а могут назначаться в таблетированной форме:
-
Пармидин. Выпускается в форме таблеток и мази. Способствует снятию отеков, уменьшает боль;
-
Ацетилсалициловая кислота и препараты на ее основе: Аспирин, Цефекон;
-
Препараты из группы НПВС: Ибупрофен, Амбене, Кеторолак, Напроксен;
-
Возможно использование мазей Эмла, Димексид.
-
Слабым обезболивающим эффектом обладает бальзам Винилин и Ромазулан.
Салфетки для лечения трофических язв
Стерильные салфетки для лечения трофических язв применяют в том случае, когда раны длительное время не заживают и гноятся. В состав салфеток входят антибактериальные средства, а также компоненты, ускоряющие регенерацию тканей.
Возможно использование следующих салфеток:
-
Активтекс. Они изготовляются из трикотажа, пропитаны лекарственными препаратами. Так, Активтекс Ф содержит фурагин, Активтекс Х – хлоргексидин, Активтекс ХФ сочетает в себе хлоргексидин и фурагин;
-
Также существуют салфетки для лечения трофических язв от компании Хартман, Колетекс, Мультиферм, Протеокс-ТМ. Все они обладают антибактериальным и антисептическим эффектом;
-
Возможно использование впитывающих повязок, которые накладываются при обильном отделяемом из язв. Это могут быть повязки Воскопран, Цетувит Е, Биатен, Бранолинд Н.
Лечение трофических язв должно быть комплексным и своевременным, непременным условием является избавление от основного заболевания. Только так удастся избежать серьезных осложнений и не допустить рецидива заболевания.
Автор статьи:
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Продукты, которые никогда не едят диетологи
›
Принципы лечения трофических язв на ногах, препараты
Самое главное – определить причину, и начинать интенсивное лечение основной болезни. Лечение трофической язвы на ноге, в то время как продолжается венозный тромбоз в других участках, или «запредельно» повышен сахар крови – дело бесполезное, поскольку даже при ликвидации дефекта несколько новых тут же появятся в других местах.
Нужно не колеблясь принимать решение в пользу госпитализации, даже в хирургический стационар, если лечение трофических язв нижних конечностей в домашних условиях затянулось, и было неэффективным. В настоящее время существует много вариантов операций, эффективно устраняющих причину образования язвы, и сохраняющих конечность, поэтому бояться хирургов не стоит.
Основными этапами являются:
- Консультация флеболога и сосудистого хирурга с решением вопроса о первоочередной операции. (В случае артериальных язв вначале всегда восстанавливают кровоток с помощью операции);
- В случае консервативного подхода, резко ограничивают пребывание в вертикальном положении (а при диабетической форме полностью запрещают нагрузку на ногу);
- В случае варикозных язв назначают компрессионное белье. Лечение трофических язв нижних конечностей должно сопровождаться улучшением оттока. По показаниям назначается компрессионный трикотаж высоких классов компрессии;
- В первой стадии образования язвы требуется борьба с инфекцией, с учетом чувствительности возбудителя к антибиотикам;
- На последующих этапах борьба с инфекцией уступает место репаративной и восстанавливающей терапии;
- На всем протяжении лечения нужен самый тщательный уход за язвой, и срочная госпитализация при ухудшении состояния.
Лечение трофических язв нижних конечностей дома
Дома можно с успехом применять препараты при трофических язвах, но только обязательно после консультации сосудистого хирурга и профильного специалиста, например, диабетолога. Цель этого – не «прозевать» операцию, которая в некоторых случаях должна предшествовать лечению.
В некоторых случаях предпочтительнее лечение в стационаре, поскольку там могут быть назначены сеансы гипербарической оксигенации, рациональная антибактериальная терапия, коррекция сердечной недостаточности и уровня глюкозы крови. Если все это не требуется, то только тогда можно лечить трофические язвы нижних конечностей в домашних условиях, но под контролем врача. К основным группам препаратов относятся:
- Репаранты (применяются при завершении первой стадии). К ним относятся «Солкосерил», «Актовегин», «Метилурациоловая мазь», «Бепантен». Способствуют регенерации;
- Флеботоники при варикозной болезни – «Детралекс», «Эскузан», «Троксерутин», «Флебодиа», «Венорутон». Можно применять диосмин в микронизированной форме;
- Препараты для улучшения микроциркуляции («Гепатромбин»);
- Местное применение антибактериальных препаратов – антибиотиков, «Левомеколь», мазь Вишневского;
- Промывание язвы и удаление отделяемого (перекись водорода, раствор хлоргексидина, фурациллина) с 2-3 кратной сменой повязки. Можно использовать желатиново – цинковую мазь Унна;
- Применяют общие дезагреганты, улучшающие текучесть крови и снижающие тромбообразование («Трентал», «Пентоксифиллин», ацетилсалициловая кислота;
- С симптоматической целью применяют НПВС (кетопрофен, кеторолак) для обезболивания и уменьшения воспаления;
- При выраженном отеке и зуде применяются антигистаминные препараты, как местно («Фенистил – гель»), так и внутрь;
- На этапе заживления раны применяются витаминные препараты, а также специальные раневые покрытия, например, «Альгипор». Это рассасывающаяся повязка, изготовленная на основе морских водорослей с антисептическими свойствами.
В любом случае, лечение язв в домашних условиях, а особенно применение антибиотиков, должно проходить под контролем врача.
Прогноз лечения
При любой длительно существующей трофической язве существует угроза ее малигнизации, или превращения в злокачественную опухоль. Это происходит в 3-4% всех случаев, и является часто примером злоупотребления ультрафиолетовым облучением, и раздражающими мазями.
Следующей опасностью являются гнойно-септические осложнения, которые могут закончиться сухой или влажной гангреной, и сепсисом, который часто приводит к летальному исходу, особенно в условиях полиорганной недостаточности.
Акцент в борьбе с язвами должен смещаться со следствия на причину – только тогда пациент сможет не бояться рецидивов и угрожающих осложнений.
Разновидности
В зависимости от того, что послужило причиной развития трофической язвы, различают следующие их виды:
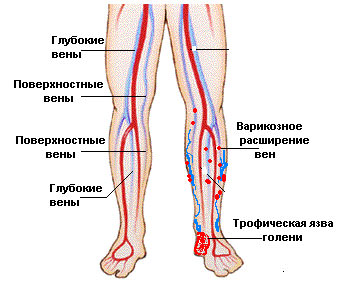
1. Венозные. Чаще всего на внутренней стороне голени. Основная их причина – нарушение циркуляции в сосудах ног, в частности, при варикозе. Предшествуют трофической язве отечность, тяжесть в ногах, судороги ночью, зуд на коже, увеличение вен. Возникают пятна пурпурного, а затем фиолетового цвета. Площадь их со временем расширяется. Кожа становится более плотной, гладкой и блестит. Затем появляются белые чешуйки. Если срочно не назначить лечение, то через пару дней образуется трофическая язва. На начальной стадии она затрагивает только кожу, но затем распространяется на сухожилия, мышцы и даже кость.
2. Артериальные или атеросклеротические возникают из-за отсутствия лечения ишемии мягких тканей. Это последствия поражения основных артерий. Причиной может быть сильное переохлаждение, тесная обувь и повреждения кожи. На начальной стадии появляется хромота, постоянная усталость в ногах, холодные конечности, боли ночью. Локально трофическая язва обычно размещается на внешней стороне стопы или на подошве ног. Это небольшие ранки с рваными краями и гноем. Кожа вокруг приобретает светло-желтый оттенок. Болезнь чаще развивается в пожилом возрасте.
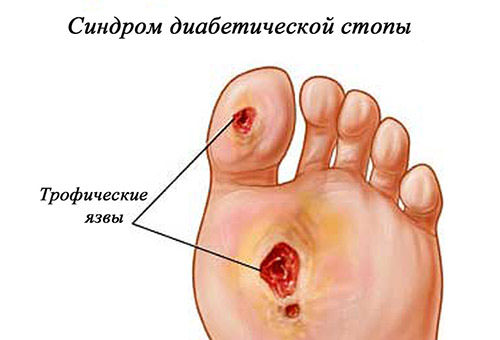
3. При сахарном диабете. Первыми признаками является потеря чувствительности ног из-за отмирания нервных окончаний. Конечности при этом становятся холодными на ощупь. Язва обычно расположена на больших пальцах ног. Возникает она чаще всего на фоне сахарного диабета из-за повреждения натоптыша или патологии сосудов. Раны очень глубокие со значительной площадью. Диабетическая язва подвержена инфицированию, которое может спровоцировать гангрену. Если не лечиться, то возможна ампутация ноги.
4. Нейротрофические, появившиеся вследствие травм головного мозга или позвоночника. Локализуются на боковой поверхности пяток или на подошвах ног. Внешне они представляют собой небольшие по площади глубокие кратеры, наполненные гноем, с дном в виде кости, мышц и сухожилий.
5. Гипертонические. Они встречаются редко. Появляются из-за постоянного повышенного давления, провоцирующего дистрофию стенок капилляров и их спазм. Заболевание чаще проявляется у женщин после 40 лет. Первыми признаками являются сыпь, болезненность кожи и приобретение красно-синюшного оттенка. Кожа поражается сразу на обеих голенях, на их наружной стороне. Развиваются медленно, характеризуются постоянными мучительными болями. Если не лечиться, то возрастает риск бактериального заражения.
6. Инфекционные. Причина их появления – понижение иммунитета, вследствие фурункулеза или гнойной экземы. Заболевание связано с несоблюдением правил гигиены. Неглубокие раны имеют овальную форму, располагаются группами или по одной по всей поверхности голени.
Как видно, основным виновником язвы является нарушение кровотока в нижних конечностях.
Лечение трофических язв
 Трофические язвы возникают из-за патологических процессов при различных заболеваниях, связанных с нарушением кровотока. Чаще всего, трофические язвы сопутствуют таким заболеваниям, как:
Трофические язвы возникают из-за патологических процессов при различных заболеваниях, связанных с нарушением кровотока. Чаще всего, трофические язвы сопутствуют таким заболеваниям, как:
- Венозная недостаточность (на фоне варикозное расширение вен);
- Резкое сужение просвета артерий (при сахарном диабете, атеросклерозе, гипертонической болезни);
- Нарушение оттока лимфы (слоновая болезнь);
- Нарушение иннервации тканей (при травмах, обморожениях, ожогах);
- На фоне хронических кожных заболеваний (например, экзема, лепра, дерматит).
Во всех перечисленных выше состояниях, нарушается процесс кровообращения, что, естественно, препятствует поступлению питательных веществ и кислорода к тканям. В этих местах образуются трофические язвы. Чаще всего это нижние конечности и стопы. Например, при атеросклерозе это места ниже атеросклеротической бляшки, в которых происходит воспаление кожи и дистрофические изменения. Следующий этап формирования язвы – отторжение отмершей ткани. Такие язвы представляют собой овальную рану с неровными краями. В среднем диаметр трофической язвы составляет 35 см².
ЛЕЧЕНИЕ ТРОФИЧЕСКИХ ЯЗВ В НАШЕЙ КЛИНИКЕ ОСУЩЕСТВЛЯЕТСЯ ПО УНИКАЛЬНОЙ МЕТОДИКЕ, РАЗРАБОТАННОЙ ЛИЧНО ИМАНБАЕВЫМ ЭРКЕНОМ МАДИМАРОВИЧЕМ. ГАРАНТИЯ УСПЕШНОГО ИЗЛЕЧЕНИЯ – 99%!!!
Излишне говорить о том, что чем раньше начнется лечение трофических язв на нижних конечностях, тем позитивнее прогноз на быстрое выздоровление. Выше перечислены болезни, при которых человек находится в группе повышенного риска образования трофической язвы. Вот основные признаки, по которым можно узнать начинающуюся язву и начать лечение. Трофическая язва на ноге не появляется внезапно. Сначала в месте образования будущей язвы возникают боли, отеки, ощущение тяжести. Кожа становится глянцевой с фиолетовым оттенком. В тоже время человек жалуется на зуд, жжение, ночные судороги, острую боль при прикосновении. Если на начальном периоде развития данного процесса применить современное и эффективное лечение трофических язв, то выздоровление будет быстрым.
Лечить трофическую язву в зрелой стадии гораздо сложнее. Многие сталкиваются с тем, что язвы не проходят годами. Наличие трофической язвы может стать причиной инвалидизации, лишить человека трудоспособности. Поэтому не стоит экспериментировать и пытаться производить лечение трофических язв в домашних условиях. Практика показывает, что такой подход приводит к новым язвообразованиям, многим осложнениям основного заболевания и потенциальной возможности лишиться конечности. Поэтому не стоит применять на себе народное лечение трофической язвы, лучше обратиться к методам современной медицины. Трофическая язва не считается самостоятельным заболеванием, а является сопутствующим результатом различных патологических процессов. Именно поэтому существуют различные методы лечения трофических язв. Например, при варикозе рекомендуется хирургическое вмешательство до образования трофических язв на голени.
Если язвы уже образовались, то операция проводится только после их заживления, а этот процесс может длиться месяцами. Лечение «диабетической стопы» – трофические язвы, образующиеся у больных сахарным диабетом из-за плохого кровотока в ногах, следствием которого является потеря чувствительности. Даже из-за небольшой раны или повреждения на стопе образуются язвы, которые очень медленно заживают и плохо лечатся. В некоторых случаях по причине попадания в язву болезнетворных бактерий глубина ее увеличивается, достигая кости, рана постоянно гноится, что может привести к заражению и необходимости ампутации конечности. Для предупреждения подобных исходов, диабетикам рекомендуется внимательно относиться к гигиене ног и носить правильную обувь.
Классификация
Во-первых, трофические язвы классифицируют в зависимости от заболеваний, их вызвавших. В 90% случаев они относятся к хронической венозной или артериальной недостаточности и синдрому диабетической стопы.
По глубине поражения выделяют язвенные дефекты:
- I степень: поверхностная эрозия, не выходящая за пределы дермы (основного слоя кожи).
- II степень: язва доходит до подкожно-жировой клетчатки.
- III степень: дефект достигает фасции или более глубоких структур (мышц, сухожилий, костей), а также проникает в полость сустава.
Если площадь язвы менее 5 квадратных см, ее считают малой, от 5 до 20 квадратных см – средней. Если площадь дефекта более 50 квадратных см, его называют гигантским.
Симптоматические проявления
Самое излюбленное место язв — голень. Патология на ноге начинается с появления темного пятна на коже, которое называют еще лаковым. Подкожная клетчатка в результате пораженных капилляров воспаляется, после этого развивается опухоль в области голени. В ноге появляется отек, ночные судороги и боли. Кожа начинает сильно чесаться, на ней проступает венозная сеть. Вены сливаются в одно красно-бордовое пятно, затем оно приобретает фиолетовый оттенок и распространяется на большую площадь. Кожа утолщается, становится блестящей, напряженной и гладкой. Через лаковое пятно выступает жидкость в виде капель росы. Кожа некротизируется.
Весь процесс может занимать до 10 дней. Образуется язва, которая начнет прогрессировать. После кожи воспаление переходит на сухожилия, мышцы и надкостницу большеберцовой кости. Из раны начинает сочиться гной, появляется неприятный запах. При неправильном или недостаточном лечении поражаются лимфатические сосуды. При лимфостазе развивается слоновость, даже сепсис. Скорость заживления зависит от состояния кровотока по периферии язвы. Если он нарушен, то даже при устранении причины язвы она заживать не будет. Сложность лечения и диагностики еще и в том, что всегда имеется вторичная инфекция.
Диабетическая трофическая язва
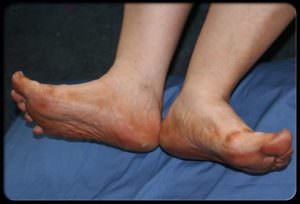 Диабетическая трофическая язва — в этом случае трофические нарушения локализуются на больших пальцах ног часто после травмирования натоптышей. Сначала гибнут нервные окончания, затем теряется чувствительность кожи. Такие больные даже при попадании ног в кипяток ничего не чувствуют. Боли возникают больше по ночам. В отличие от артериальных трофических язв, при СД не бывает перемежающейся хромоты, ранки более глубокие и больше по размеру. При диабете язвы чаще других инфицируются вплоть до гангрены и ампутации ноги.
Диабетическая трофическая язва — в этом случае трофические нарушения локализуются на больших пальцах ног часто после травмирования натоптышей. Сначала гибнут нервные окончания, затем теряется чувствительность кожи. Такие больные даже при попадании ног в кипяток ничего не чувствуют. Боли возникают больше по ночам. В отличие от артериальных трофических язв, при СД не бывает перемежающейся хромоты, ранки более глубокие и больше по размеру. При диабете язвы чаще других инфицируются вплоть до гангрены и ампутации ноги.
Другие виды
Артериальные изъязвления — итог облитерирующего атеросклероза. Провоцируются тесной обувью, переохлаждением, микротрещинами кожи. Обычно такая трофическая язва на ноге имеет небольшой размер, содержит гной. Излюбленная локализация — пятка, большой палец и внешняя сторона стопы. Обязательно развивается перемежающаяся хромота, больному трудно подниматься и спускаться по лестнице. Отмечается быстрая утомляемость, ознобы, ночные боли.
Гипертонические язвы Мартореля отличаются очень медленным ростом, появляются редко. Болевой синдром выражен, постоянен, больше страдают женщины после 40 лет. Отличает эти язвы то, что они всегда симметричны, располагаются на наружной стороне средней части голени, легко инфицируются.
При поражениях периферических нервов появляются так называемые нейрогенные язвы — они чаще локализуются на пятках и их боковых поверхностях. Причиной становятся травмы головы и позвоночника. Наряду с ними могут возникать парезы и параличи мышц голени, пальцы ног теряют свою чувствительность. Язвы похожи на кратер, дном которых часто становится кость, мышца, сухожилие. Размер их незначительный. В них скапливается гной и появляется неприятный запах.
При гнойных заболеваниях мягких тканей (пиодермии, инфекции ран после рожи, флегмон, карбункулов) тоже могут образовываться пиогенные трофические язвы. Этому подвержены низшие слои населения ввиду их образа жизни. Трофические язвы имеют овальную форму, могут быть множественными, неглубокими, покрыты толстым слоем гноя; вокруг развивается перифокальное воспаление. Причиной являются чаще всего кокки. Течение длительное, упорное, с рецидивами. Посттравматические трофические язвы появляются после радиации, оперативных вмешательств, механических и термических повреждений кожи.
Постинъекционные язвы у наркоманов также относят к этой группе, их число растет. Трофические нарушения на фоне опухолей занимают около 1,5% случаев. Они возникают при распаде и изъязвлении опухоли, которая может локализоваться не только в коже, но и в мягких тканях и костях.
Сибирская язва
Это инфекционная болезнь, характеризующаяся тяжелым течением, поражающая как людей, так и животных. Заболевание сопровождается острой интоксикацией, для него характерно поражение кожи и лимфатических узлов. Различают несколько форм проявления сибирской язвы:
- кожная;
- легочная;
- желудочно-кишечная;
- септицемическая;
- прочие формы (менингит);
- не уточненная форма.
Сибирская язва бывает локализованной и генерализованной. Локализованная, то есть кожная форма заболевания, встречается чаще всего.
Возбудителем заболевания является палочка Bacillus anthracis – неподвижная бактерия довольно крупных размеров в прозрачной оболочке-капсуле, напоминающая по форме тросточку из бамбука. Эти бактерии уязвимы и гибнут от дезинфицирующих препаратов и даже не слишком высокой температуры. Но большую опасность несут ими образованные споры, которые десятилетиями могут находиться в грунте и водной среде, месяцами – в шерсти, годами – в шкурах.
Вирулентность бацилл заключается в их способности создавать оболочку и производить экзотоксин – белковое вещество, в которое включены протективные, летальные и провоцирующие отечность компоненты. Оболочка-капсула помогает возбудителю закрепляться в тканях.
Главным источником инфицирования является зараженный скот, который на протяжении всего времени болезни продуцирует сибиреязвенную бациллу во внешнюю среду. Однако зараженный человек не опасен для здоровых людей, в отличие от животных.
Животные, как правило, инфицируются, поедая, например, траву либо в результате укуса слепней. Как правило, болезнь протекает у них в форме сепсиса или в кишечной, реже кожной (карбункулезной) форме.
Человек может заразиться через инфицированных животных и укусы таких насекомых, как слепни, мухи-жигалки, а также комары. Сибирская язва в основном поражает детей и подростков, чаще мальчиков. В организм человека возбудитель проникает через любые повреждения на кожном покрове, в редчайших случаях – через слизистые ЖКТ, рта, носа и глаз.
Внедрившись и зафиксировавшись, палочка начинает размножаться, одновременно продуцируя продукты своей жизнедеятельности, что есть не что иное, как экзотоксин и специфическая оболочка. На пораженном инфекцией кожном покрове появляется карбункул, который представляет собой некротическое геморрагическое воспаление покрова кожи, а также подкожной клетчатки.
Подвижными макрофагами бацилла с места своего внедрения начинает распространяться на ближние лимфоузлы, в результате чего развивается острый лимфангит, сепсис и лимфоаденит.
Все люди восприимчивы к сибирской язве. После того как заболевание излечивается, человек получает стойкий послеинфекционный иммунитет, тем не менее в медицинской практике зафиксированы случаи повторного инфицирования через несколько лет.

Comments
(0 Comments)