Возникновение высокой температуры при инсульте
Причины температуры после инсульта у людей
 Симптомы после инсульта могут проявляться, в том числе, и в повышении температуры. Температура после инсульта причины могут быть различными и рассматриваются в данной статье Инсульт — тяжелое заболевание, часто с летальным исходом. Высокая температура после инсульта может свидетельствовать о неблагоприятном прогнозе.
Симптомы после инсульта могут проявляться, в том числе, и в повышении температуры. Температура после инсульта причины могут быть различными и рассматриваются в данной статье Инсульт — тяжелое заболевание, часто с летальным исходом. Высокая температура после инсульта может свидетельствовать о неблагоприятном прогнозе.
По статистике, мужчины умирают от инсульта чаще, чем женщины. Поэтому каждый мужчина должен знать симптомы инсульта. Признаками инсульта у мужчины являются:
- внезапная сильная головная боль,
- внезапная слабость,
- нарушение координации движений,
- неустойчивая походка,
- нарушение речи,
- затруднение восприятия,
- нарушение зрения и слуха,
- затрудненное глотание,
- онемение тела с одной стороны.
Перечисленные симптомы инсульта могут быть слабо выраженными, кратковременными и исчезнуть сами собой
Но важно знать, что это может быть «первым звоночком», за которым может последовать настоящий инсульт. Поэтому, даже после достаточно легкого приступа необходимо обратиться к врачу
Основные симптомы после инсульта
Примерно у половины больных, перенесших инсульт, возникает лихорадка. Высокая температура после инсульта – причины связаны с начальной тяжестью заболевания и размером поражения. Высокая температура после инсульта говорит о его плохом результате, неблагоприятном неврологическом исходе, увеличивает риск повторного удара и летального исхода.
Причины температуры после инсульта: в большинстве случаев это бактериальная инфекция. Другими причинами могут быть обострение сопутствующих заболеваний, отек головного мозга, пролежни, венозный тромбоэмболизм, некроз мозга.
Симптомы после инсульта зависят от его тяжести. Заболевание может протекать в легкой форме, когда сознание восстанавливается через несколько минут или часов, перемежающийся вариант или прогрессирующей тяжелой форме, когда человек приходит в сознание через трое и более суток. В первом варианте со временем, при условии грамотного лечения и соответствующей реабилитации, восстанавливаются все нарушенные функции головного мозга; в случае перемежающегося варианта возможно восстановление большой части функций, но есть и опасность повторного инсульта с последующими осложнениями; прогрессирующее тяжелое течение инсульта чаще всего приводит к летальному исходу.
Симптомами после инсульта, по сути, являются уже последствия, вызванные осложнениями инсульта головного мозга. К ним относятся такие тяжелые симптомы, как отек головного мозга, параличи, кома. Есть и более легкие последствия, которые есть шанс исправить: потеря слуха, зрения, чувствительности; проблемы с речью и памятью; нарушение координации движения; психологические проблемы; изменение поведения.
В каком возрасте чаще всего
Инсульт может возникнуть и молодых людей, но чаще всего данная болезнь настигает людей старше пятидесяти лет.
Поэтому пожилым людям нужно очень внимательно следить за своим самочувствие и в случае недомогания в обязательном порядке нужно обратить за помощью к медицинским специалистам.
Почему проявляется у молодых?
У молодых людей причинами возникновения инсульта могут являться:
- Любые заболевания сосудов, которые не были обнаружены ранее.
- Различные кардиологические болезни.
- Проблемы с качеством крови, например, если у человека имеется анемия последней степени.
- При длительном употреблении различных лекарств, к таким можно отнести не только таблетки для понижения давления, но также и противозачаточные таблетки.
Если у молодого пациента имеются периодически сильные головные боли, шумы в ушах, а также ощущается сильная пульсация в голове и шее, то очень важно не затягивать с визитом к неврологу. Поскольку такие симптомы могут говорить о возможном развитии инсульта
Симптомы инсульта
Геморрагический инсульт проявляется следующими симптомами:
- Внезапно и очень сильно начинает болеть голова;
- Учащается дыхание, сопровождающееся хрипами;
- Резкое повышение давления, лицо становится красным;
- Сердцебиение прерывистое, предобморочное состояние;
- Может начаться рвота;
- Онемение или паралич мышц лица, конечностей.
Геморрагический тип заболевания развивается стремительно, человек в первые минуты после разрыва сосуда может потерять сознание.
В зависимости от локализации внутричерепного кровоизлияния человек может потерять зрение или слух. При тяжелых формах инфаркта мозга могут наблюдаться симптомы в виде судорог, наступление комы.
Признаки ишемической формы заболевания:
- Головная боль сопровождается тошнотой и рвотой.
- Нарушение движений. Пациент становится вялым и слабым. Он не может поднять руку или ногу, обычные действия конечностями затруднены.
- Падает зрение, в глазах начинает двоиться.
- Голова кружится, теряется ориентация в пространстве.
- Нарушение памяти, чувствительности, речи.
- Больному трудно совершать обычные действия, например, умыться.
Симптомы проявляются постепенно, острейшая фаза ишемического инсульта – первые 6 часов после приступа.
Инсульт
Под диагнозом, имеющее название «Инсульт», понимается нарушение кровообращения в головном мозге.
У человека, который перенес инсульт, могут быть следующие проблемы со здоровьем:
- Теряется чувствительность.
- Речь больного становится непонятной для окружающих.
- Может ухудшиться зрение.
- Возникают проблемы с вестибулярным аппаратом. Больной пациент может иметь неуверенную походку и плохо держать равновесие.
- У больного человека могут появиться галлюцинации.
- .Возникает мышечная слабость.
- Возможны нарушения двигательной функции верхних или нижних конечностей.
Если инсульт повлиял на работу большинства отделов головного мозга, то могут проявиться следующие признаки болезни:
- При нормальной температуре тела может возникнуть сухость во рту, а также ощущение жара во всем организме.
- Больной человек может находиться в возбужденном состоянии или быть вялым.
- У человека, перенесшего такой приступ, могут быть частые головокружения вплоть до кратковременного обморока.
- Пациент может плохо ориентироваться в пространстве и во времени.
- Сердце будет работать с двойной силой и вызывать болезненные ощущения у человека.
- Повышается потоотделение.
- Беспокоят сильные головные боли, которые могут сопровождаться тошнотой или рвотой.
Очень важно знать в каком полушарии мозга пациента произошел сбой, поскольку от этого будет зависеть и дальнейшая жизнь человека:
- Если произошло повреждение сосудов с левой стороны головного мозга, то тогда пациент может начать говорить нечленораздельно.
- Когда страдают сосуды с правой стороны мозга, то тогда у больного появиться проблемы в виде, например, дезориентации во времени.
Также читайте нашу статью про предынсультное состояние.
Меры реабилитации
Дать благоприятный прогноз после инсульта у пожилых пациентов даже при соблюдении всех рекомендаций невозможно. Однако существенно снизить риск повторного приступа можно, изменив образ жизни на ближайший год, отведенный для реабилитации:
- Для пациентов в возрасте особое значение имеет правильное питание: каши, цельнозерновой хлеб, овощи и фрукты. Даже, если нет аппетита, все равно нужно принимать пищу, так как организм нуждается в поддержке в период восстановления.
- Зачастую у пациентов в возрасте наблюдается полный или частичный паралич тела. Противопролежневый матрац поможет избежать развитие инфекции на коже. Пациент нуждается в регулярном изменении положения тела.
- Отек ног развивается постепенно. Для его предотвращения прописываются мочегонные препараты.
- Необходима терапия сопутствующих заболеваний.
Современная медицина считает, что прием поддерживающих препаратов для пациентов в возрасте помогает снизить темпы ишемической атаки, расширить «терапевтическое окно» (период сразу после кровоизлияния).
Постоянный прием подобных лекарств должен быть под врачебным контролем.
Таким образом, инсульт особенно опасен для пожилых пациентов. Основным последствием перенесенного приступа может стать частичный или полный паралич тела, ведущий к невозможности самообслуживания пациента. Также нередки нарушения зрительной, слуховой функции.
Может меняться психика больного, он становится плаксивым или, наоборот, агрессивным. Основной целью лечения и восстановления после инсульта является предотвращение повторного приступа, который часто заканчивается смертью больного.
Эффективность охлаждения мозга после инсульта начали испытывать на добровольцах
20 марта 2012 года, 16:28
Охлаждение головного мозга в первые часы после инсульта защищает его от необратимых повреждений, связанных с нарушением мозгового кровообращения, и может существенно снизить смертность, а также сократить период недееспособности, связанной с этим поражением, сообщает The Daily Telegraph со ссылкой на исследование ученых Эдинбургского университета.
В пилотных исследованиях было показано, что понижение температуры тела пациента до 35 градусов Цельсия сразу после инсульта не менее эффективно, чем тромболитическая терапия. оно улучшает состояние от семи до восьми процентов пациентов.
Охлаждение организма после инсульта достигалось введением в вены пациентов охлажденного физиологического раствора, а также ледяными обертываниями.
По подсчетам Малкольма Маклеода (Malcolm Macleod) из Центра клинических исследований мозга при Эдинбургском университете, контролируемая гипотермия может помочь в восстановлении после инсульта ежегодно 40 тысячам европейцев.
По данным The Daily Telegraph, на испытания предлагаемого метода по всей Европе выделено около 9 миллионов фунтов стерлингов. Большую часть средств предоставил Европейский союз, в испытаниях примут участие полторы тысячи добровольцев.
Как отмечает Маклеод, охлаждение действенно в течение первых шести часов после инсульта, тогда как применение тромболитических препаратов эффективно лишь четыре с половиной часа. Кроме того, по словам исследователя, контролируемую гипотермию можно применять в большинстве случаев инсульта, а использование тромболитиков имеет ограничения и по статистике подходит лишь каждому пятому пациенту.
По словам Клэр Уолтон (Clare Walton) из британской Ассоциации инсульта (The Stroke Association), «охлаждение — многообещающая область исследований в области лечения инсульта, поскольку известно, что в остром периоде нередко повышается температура тела больного и это осложняет лечение». «Кроме того, известно, что контролируемая гипотермия показана для уменьшения повреждений головного мозга, вызванных травмами. Мы надеемся, что она окажет такой же положительный эффект и в случае инсульта», — добавила Уолтон.
Ранее были получены убедительные данные о том, что контролируемое охлаждение до 32-34 градусов Цельсия пациентов с инфарктом или остановкой сердца повышает их шансы на выживание и уменьшает риск повреждения мозга при нарушенном кровоснабжении.
Возрастные особенности болезни
Инсульт и его последствия для 30-летнего пациента и 65-летнего будут несколько отличаться:
- В первую очередь течением самой болезни. Скорость поражения мозговых тканей в пожилом возрасте гораздо выше, протекание болезни носит более тяжелый характер и особенно опасно для жизни. Вероятность летального исхода после 65 лет возрастает до 90 процентов.
- У пациентов в возрасте снижена вероятность полного восстановления после приступа, прогноз болезни менее оптимистичный. Кроме того, пожилые люди часто не хотят обращаться к врачу или пожаловаться родственникам на недомогание. Это приводит к тому, что лечение болезни осложняется.
- У пожилых пациентов часто диагностируют ишемический инсульт, тогда как для возрастной категории от 45 до 60 лет характерен геморрагический вид.
Наиболее частой причиной ишемического инсульта у пациентов в возрасте является атеросклероз сосудов, на внутренней поверхности которых образуется атеросклеротические бляшки.
Они затрудняют кровоток, постепенно сосуд сужается, может развиться тромбоз и попадание тромба в головной мозг. К такому же результату приводит и образование кровяных сгустков в полости сердца при мерцательной аритмии.
Атеросклероз сосудов приводит к частым микроинсультам в пожилом возрасте. Последствия подобных приступов обычно ничем не выражены, однако при отсутствии лечения в течение года могут привести к обширному инсульту.
При появлении следующих симптомов микроинсульта обращение к врачу приобретает жизненно важное значение:
- Онемение или полный паралич одной из сторон тела. Это может быть половина лица, рука или нога.
- Речь становится неразборчивой для окружающих.
- Частые головокружения приводят к потери ориентации в пространстве.
- Ухудшение зрения.
Реабилитация и восстановление
В план восстановительного лечения включают:
- лечебную гимнастику для улучшения двигательных возможностей;
- обучение навыкам самообслуживания;
- массаж;
- физиотерапию – водные, тепловые процедуры, ультразвук, синусоидально-модулированные токи, магнитотерапию, лазерное лечение;
- механотерапию;
- рефлекторное воздействие иглоукалыванием, крайне высокочастотным методом (КВЧ-терапия);
- электромиостимуляцию;
- сеансы коррекции речи и психологического статуса;
- прием препаратов для улучшения мозгового кровообращения.
Ишемический инсульт у пациентов пожилого возраста чаще всего связан с атеросклерозом, сахарным диабетом, гипертонией.
В зоне риска находятся курящие, злоупотребляющие алкоголем, неправильно питающиеся люди, имеющие низкую двигательную активность, ожирение. Признаками инфаркта мозга является нарушение речи, зрения, симметричности лица, слабость в конечностях, головокружение, неустойчивость походки, изменение сознания.
Рекомендуем прочитать об оперции при инсульте. Вы узнаете о том, какую операцию делают при геморрагическом инсульте головного мозга, противопоказаниях к хирургическому вмешательству, а также о последствиях и прогнозе для больного.
А здесь подробнее о стволовом инсульте.
Клинические проявления зависят от места закупорки или спазма артерии, а также распространенности зоны острой ишемии. Главным правилом оказания первой помощи является как можно более быстрая госпитализация. В стационаре проводится диагностика и в первые часы развития болезни – общая и специализированная терапия. По окончании стационарного этапа лечения нужна длительная комплексная реабилитация.
Возрастает ли вероятность при сахарном диабете
У больных диабетом сосудистая патология головного мозга встречается гораздо чаще, чем у других пациентов. Это связано с несколькими факторами:
- изменение стенки сосудов (ангиопатия) на фоне повышенного содержания глюкозы в крови;
- обезвоживание и повышенная вязкость крови из-за усиленного выведения глюкозы и жидкости из организма;
- системный недостаток питательных веществ в тканях (недостаток инсулина препятствует проникновению глюкозы в клетки);
- трудность формирования обходных путей для восстановления притока крови к пораженной зоне.
 Контроль уровня сахара в крови
Контроль уровня сахара в крови
Также в организме диабетиков из-за дефицита выработки инсулина или недостаточной чувствительности к нему тканей нарушается не только углеводный, но и жировой обмен. Избыточное содержание холестерина в крови способствует более раннему и тяжелому течению атеросклероза.
Все эти факторы приводят к возникновению обширных форм ишемического инсульта, сопровождающихся осложнениями и частым смертельным исходом.
Факторы риска в пожилом возрасте
Инфаркт головного мозга (ишемическая форма инсульта) связан с нарушением проходимости церебральных артерий или сосудов, от которых зависит приток крови к мозгу (сонные, позвоночные). Непосредственной причиной является сосудистый спазм, разрастание атеросклеротической бляшки, отрыв части тромба или атероматозных масс. Перекрытый кровоток вызывает дефицит кислорода и питательных веществ в тканях головного мозга с необратимыми изменениями в этой зоне.
Распространенность инсультов в пожилом возрасте связана с уплотнением сосудистых стенок, генерализованным отложением холестерина, системным нарушением кровообращения в организме. Фоновыми патологиями, которые многократно увеличивают вероятность болезни, бывают:
- гипертоническая болезнь и вторичная гипертензия;
- атеросклероз коронарных сосудов, периферических артерий;
- ожирение;
- наследственная предрасположенность;
- сахарный диабет;
- метаболический синдром;
- никотиновая зависимость;
- хронический алкоголизм;
- нарушение жирового обмена (дислипидемия).
К неблагоприятным факторам, способствующим изменениям мозговой гемодинамики, относятся: низкая физическая активность, питание с преобладанием жирных мясных продуктов и сладостей, острые стрессовые состояния.
У пациентов старше 55 лет ишемический инсульт встречается чаще, чем геморрагический. Кровоизлияние в головной мозг возникает при наличии длительной и неконтролируемой формы артериальной гипертензии, атеросклеротического поражения артерий, амилоидозе. Одной из причин разрыва сосуда может быть неадекватный прием антикоагулянтов для профилактики сгущения крови.
Рекомендуем прочитать о последствиях ишемического инсульта головного мозга. Вы узнаете о симптомах поражения левой и правой стороны мозга при инсульте, ствола головного мозга, их лечении.
А здесь подробнее о медикаментозном лечении инсульта.
Нужно ли переживать, если держится месяц
Мнение эксперта
Алена Арико
Эксперт в области кардиологии
Высокая температура усугубляет расстройства памяти, психики, регуляции работы внутренних органов, еще больше ослабляет больного и снижает эффективность лечения инсульта. Чем выше лихорадка и длительнее ее воздействие, тем хуже прогноз для выздоровления. Наиболее опасно ее появление в первые сутки и отсутствие положительной динамики на протяжении месяца.
При наличии гипертермии необходимо провести дополнительное обследование пациента для обнаружения причины. Для этой цели назначается:
- рентгенография органов грудной клетки;
- УЗИ сосудов нижних конечностей, органов брюшной полости;
- КТ, МРТ головного мозга;
- общий анализ крови, коагулограмма, С-реактивный протеин, почечные и печеночные пробы, содержание гормонов;
- анализ мочи;
- бактериологическое исследование крови, мочи, мокроты, отделяемого из пролежня.
 УЗИ сосудов нижних конечностей
УЗИ сосудов нижних конечностей
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ТЕМПЕРАТУРЫ У ЛЕЖАЧИХ БОЛЬНЫХ
Инфекционные заболевания легких можно свести к минимуму за счет правильного положения больного, лечебной физкультуры, аспирации слизи и ухода, направленного на предотвращение аспирации. Инфекции мочеполовой системы можно избежать, достигая адекватного водного баланса между поступлением и выходом жидкости, а также избегая ненужной катетеризации мочевого пузыря.
Убедительно не доказана польза проведения профилактической антибиотикотерапии с целью уменьшения риска инфекционных осложнений после инсульта. Важным моментом является^адекватное питание больного, так как недостаточность питания ведет к иммунным нарушениям.
Необходимо измерять температуру больного хотя бы каждые 6 ч в течение первых дней после инсульта и впоследствии, если имеются какие-либо симптомы инфекционного процесса или функционального ухудшения. Однако гипертермии может и не быть, особенно у пожилых и лиц с иммунодепрессией. Любое функциональное ухудшение или невозможность достигнуть целей, поставленных при реабилитации, должно побудить врача к поиску инфекции.
Причину высокой температуры можно выявить при клиническом осмотре, подтвержденном соответствующими исследованиями (количеством нейтрофилов, посевом мочи, мокроты ила крови, рентгенографией грудной клетки, наличием С-реактивного белка). Лечение зависит от причины, но достаточно обосновано, учитывая вред самой гипертермии, назначение жаропонижающих препаратов (например, панадола). Конечно, в случае конкретной инфекции необходимо провести соответствующую антибиотикотерапию и поддерживающее лечение (например, лечебная физкультура, кислородотерапия).
ИНСУЛЬТПОСЛЕДСТВИЯ ПОСЛЕ ИНСУЛЬТА ГОЛОВНОГО МОЗГАКАКИЕ ШАНСЫ ПОСЛЕ ИНСУЛЬТА ВЫЖИТЬ И ВЫЗДОРОВЕТЬРИСК ПОВТОРНОГО ИНСУЛЬТА ГОЛОВНОГО МОЗГАПОСЛЕ СУБАРАХНОИДАЛЬНОГО КРОВОИЗЛИЯНИЯЧТО ДЕЛАТЬ ПРИ ИНСУЛЬТЕАТЕРОСКЛЕРОЗ
МИКРОИНСУЛЬТ ЭТОЦЕРЕБРОСКЛЕРОЗПОСЛЕ СУБАРАХНОИДАЛЬНОГО КРОВОИЗЛИЯНИЯПРОФИЛАКТИКА ПАДЕНИЯ ПОСЛЕ ИНСУЛЬТАКОНТРАКТУРА
ПРИЗНАКИ СТАРЕНИЯЭПИЛЕПТИЧЕСКИЕ ПРИПАДКИ ПОСЛЕ ИНСУЛЬТАИКОТА ПОСЛЕ ИНСУЛЬТАЛЕЖАЧИЙ БОЛЬНОЙ ПОСЛЕ ИНСУЛЬТАНЕДЕРЖАНИЕ МОЧИ ПОСЛЕ ИНСУЛЬТАПОТЕРЯ СЛУХА ПОСЛЕ ИНСУЛЬТАГОЛОВОКРУЖЕНИЕ ПРИ ИНСУЛЬТЕ И ПОСЛЕНАРУШЕНИЕ ЗРЕНИЯ ПОСЛЕ ИНСУЛЬТАОТЕКИ ПОСЛЕ ИНСУЛЬТАВОССТАНОВЛЕНИЕ ПАМЯТИ ПОСЛЕ ИНСУЛЬТАГАЛЛЮЦИНАЦИИ ПОСЛЕ ИНСУЛЬТАНАРУШЕНИЕ ГЛОТАНИЯ ПОСЛЕ ИНСУЛЬТАНЕДЕРЖАНИЕ КАЛА И ЗАПОР ПОСЛЕ ИНСУЛЬТАПРОБЛЕМЫ С КАТЕТЕРОМЗАДЕРЖКА МОЧИ ПОСЛЕ ИНСУЛЬТА
ФАКТОРЫ РИСКА ИНСУЛЬТАКУРЕНИЕ И ИНСУЛЬТИНСУЛЬТ И САХАРНЫЙ ДИАБЕТИНСУЛЬТ И ХОЛЕСТЕРИНАРТЕРИАЛЬНОЕ ДАВЛЕНИЕ И ИНСУЛЬТГипергомоцистеинемия — фактор риска инсультаИЗМЕНЕНИЕ ПАРАМЕТРОВ СИСТЕМЫ ГЕМОСТАЗА — ФАКТОР РИСКА ИНСУЛЬТАПОВЫШЕНИЕ ФИБРИНОГЕНА В ПЛАЗМЕ — ФАКТОР РИСКА ИНСУЛЬТААктивация ренин-ангиотензин-альдостероновой системы — фактор риска инсультаПОВЫШЕНИЕ ХОЛЕСТЕРИНА / ГИПЕРЛИПИДЕМИЯ — ФАКТОР РИСКА ИНСУЛЬТААТЕРОСКЛЕРОЗ СОСУДОВ НИЖНИХ КОНЕЧНОСТЕЙ / НОГ — ФАКТОР РИСКА ИНСУЛЬТАИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА И СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ — ФАКТОР РИСКА ИНСУЛЬТАСТЕНОЗ СОСУДОВ ШЕИ — ФАКТОР РИСКА ИНСУЛЬТАТРАНЗИТОРНАЯ ИШЕМИЧЕСКАЯ АТАКА — ТИА — ФАКТОР РИСКА ИНСУЛЬТАСАХАРНЫЙ ДИАБЕТ — ФАКТОР РИСКА ИНСУЛЬТАМУЖСКОЙ ПОЛ — ФАКТОР РИСКА ИНСУЛЬТАВОЗРАСТ, СТАРЕНИЕ ФАКТОР РИСКА ИНСУЛЬТАВЫСОКОЕ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ — ФАКТОР РИСКА ИНСУЛЬТА
Причины изменения температуры после инсульта
Центр терморегуляции тела расположен в гипоталамусе (зона промежуточного мозга). При кровоизлиянии или ишемии мозговой ткани может быть его повреждение, что отражается на изменении температуры тела. Кроме того, гипо- и гипертермия являются общей реакций организма на стресс, инфекции, лекарственную терапию.
Высокой температурой считается повышение более чем до 37,4 градуса, а низкой – падение до 36 и менее.
Если высокая
В начальном периоде инсульта повышение температуры тела связано с локализацией и обширностью разрушения тканей. Часто встречается при кровоизлиянии в головной мозг и является воспалительной реакцией в ответ на гибель клеток. Уровень свыше 38 градусов или длительное время лихорадки считают неблагоприятными признаками, отражающими тяжесть течения болезни.
В более поздние стадии гипертермия связана с присоединением инфекции. Распространенными причинами бывают: воспаление легких, пролежни, пиелонефрит, цистит, тромбоз глубоких вен. У части пациентов очаг воспаления мог быть в организме до нарушения кровообращения головного мозга, а инсульт стал толчком к его активизации.
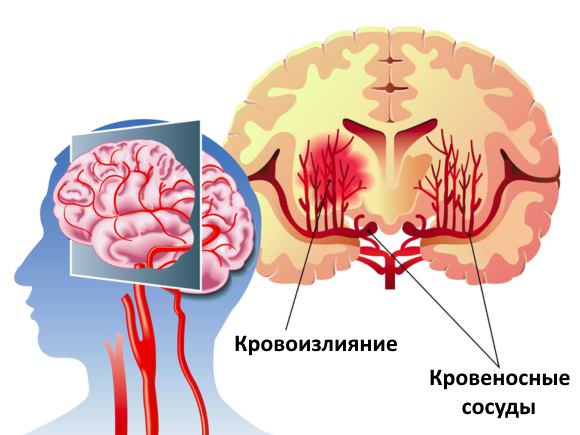
Высокая температура тела тормозит восстановление поврежденных тканей, повышает смертность больных более чем в два раза, так как на клеточном уровне при гипертермии происходят следующие процессы:
- гибель нейронов;
- сворачивание белков и нарушение реакций с участием ферментов;
- повреждение рецепторов на мембране;
- отек головного мозга;
- активизация образования свободных радикалов и разрушение ними клеток;
- повышение потребности в энергии;
- нарастание гипоксии;
- нарушение мозгового кровообращения из-за тромбоза сосудов.
Если низкая
Причиной снижения температуры тела может быть локализация очага повреждения мозга вблизи гипоталамуса (чаще при ишемическом инсульте) или следующие факторы:
- низкий уровень сахара крови, артериального давления;
- нарушение питания;
- старческий возраст;
- распространенный атеросклероз;
- тяжелое течение инфекций со снижением иммунитета;
- недостаток гормонов щитовидной железы или надпочечников;
- судорожный синдром, мигрень;
- длительное применение нейролептиков, антидепрессантов;
- введение седативных и наркотических средств, холодных растворов.

Низкая температура тела является защитной реакцией, если она возникает на раннем периоде инсульта, в таком случае ее появление ограничивает очаг разрушения, снижает вероятность смертельного исхода. Краниоцеребральная гипотермия (охлаждение головного мозга) используется как средство в комплексном лечении кислородного голодания, отека мозговой ткани.
Если выраженное снижение температуры продолжается более 10 дней, то в организме происходит ряд неблагоприятных изменений:
- нарастает гипоксия;
- снижается проводимость сердечных импульсов по миокарду;
- возникают аритмии;
- тормозятся все обменные процессы;
- возрастает риск присоединения инфекций;
- усиливается кровоточивость;
- изменяется кислотно-основное равновесие крови;
- угнетается работа почек и печени, что замедляет выведение из организма токсических соединений и продуктов метаболизма.
Как распознать и что делать при инсульте
Инсульт – острое нарушение кровообращения в головном мозге и вызывающее гибель участков мозговой ткани, может возникнуть по целому ряду причин. Это гипертоническая болезнь, атеросклероз, васкулиты, аневризмы и аномалии сосудов головного мозга, заболевания крови.
Инсульты разделяют на геморрагический (кровоизлияние в мозг, его оболочки и желудочки) и ишемический (тромбоз или эмболия мозговых сосудов, нетромботическое размягчение мозгового вещества при патологии сонных и позвоночных артерий).
Геморрагический инсульт возникает в результате разрыва патологически измененного сосуда головного мозга или при прохождении эритроцитов через сосудистую стенку.
Развивается обычно внезапно, часто днем после психического или физического перенапряжения. Отмечается внезапная потеря сознания, вплоть до комы, человек падает. Наблюдается покраснение лица, пот на лбу, усиленная пульсация сосудов на шее, хриплое, громкое, клокочущее дыхание, высокое артериальное давление, напряженный редкий пульс, иногда бывает рвота. Температура тела повышается. Глазные яблоки часто отклонены в сторону патологического очага, иногда отмечаются плавающие движения глазных яблок, расширение зрачка на стороне кровоизлияния. Определяются паралич руки и ноги на стороне, противоположной очагу кровоизлияния в мозг, нарушения речи. Если поднять больному парализованную руку, то она падает как плеть. Стопа на стороне паралича повернута кнаружи.
При обширном кровоизлиянии в головной мозг могут наблюдаться непроизвольные движения в конечностях. Симптоматика зависит от локализации, величины патологического очага, быстроты развития инсульта. При геморрагическом инсульте голове больного придают приподнятое положение, обкладывают ее пузырями со льдом, чтобы уменьшить внутричерепное давление. Применяют средства, понижающие кровяное давление и устраняющие отек мозга.
Ишемический инсульт возникает чаще при атеросклерозе сосудов головного мозга, стенозе сонных и позвоночных артерий, понижении артериального давления, повышении свертывающих свойств крови, в результате закупорки мозгового сосуда тромбом или эмболом.
Нередко ишемическому инсульту предшествуют преходящие нарушения мозгового кровообращения – повторяющиеся нарушения мозговых функций длительностью не более 1 суток. Симптомы ишемического инсульта (инфаркта мозга): головная боль, головокружение, пошатывание при ходьбе, преходящая слабость или онемение конечностей, обмороки, иногда боли в области сердца. Параличи конечностей при ишемическом инсульте развиваются постепенно, чаще ночью во сне или утром. Нередко возникает кратковременная потеря сознания, однако оно может и не нарушаться. Лицо бледное, пульс слабый, артериальное давление чаще понижено, сердечная деятельность и дыхание ослаблены.
Ишемический инсульт в результате эмболии мозговых сосудов наблюдается при септическом эндокардите, инфаркте миокарда с пристеночным тромбом на фоне мерцательной аритмии. Симптоматика такого инсульта возникает остро, на фоне кратковременной потери сознания возникают судорожные припадки. Лицо бледное, пульс учащенный и аритмичный, озноб, субфебрильная температура тела.
При ишемическом инсульте больного укладывают так, чтобы голова не была высоко поднята, проводят коррекцию расстройств сердечной и дыхательной деятельности.
При благоприятном течении инсульта сознание восстанавливается через несколько минут или часов. Если сознание не восстанавливается спустя 3 суток, то прогноз становится тяжелым. При инсультах лечение целесообразно проводить в условиях стационара. Противопоказанием к транспортировке больных являются кома с отсутствием реакций на какие-либо раздражители, нарушения жизненно важных функций, наличие тяжелых сопутствующих заболеваний (например, злокачественных новообразований).

Comments
(0 Comments)