Тромбоэмболия легочной артерии симптомы и лечение
Какие заболевания, схожие по течению с ТЭЛА, существуют
Пневмония, плеврит. Кашель, боли в грудной клетке, одышка, повышение температуры тела встречаются и при ТЭЛА и при указанных заболеваниях. Однако при расспросе часто выясняется, что перед тем, как пациент отметил ухудшение состояния, он подвергался воздействию низких температур или контактировал с больными ОРВИ
Обращают на себя внимание более значимая гипертермия, пониженный аппетит, потливость, особенно в ночное время. При осмотре и объективном исследовании выявляются типичные для пневмонии и плеврита изменения: отставание поражённой половины грудной клетки при дыхании, выслушиваются разнообразные хрипы и так далее
При проведении рентгенологического исследования лёгких зачастую диагноз становится очевидным. Болезнь хорошо поддаётся терапии антибактериальными или противовирусными препаратами.
Ухудшение течения хронической обструктивной болезни лёгких. Схожа с ТЭЛА возникновением учащения дыхания, пульса, повышением температуры тела, кашлем, дискомфортом в грудной клетке. Обращает на себя внимание характер мокроты при ХОБЛ — обычно слизисто-гнойный или гнойный, а также переохлаждение накануне обострения. Обычно грудная клетка у больных ХОБЛ расширена, артериальное давление нормальное или повышенное. Лечение бронхолитиками, глюкокортикостероидами и антибиотиками при ХОБЛ даёт хорошие результаты.
Астматический статус. У больного есть бронхиальная астма. Часто пациент занимает вынужденное положение, при котором чувствует себя гораздо лучше: сидя или полусидя. Болевых ощущений в грудной клетке обычно нет. В отличие от ТЭЛА больной не может выдохнуть. Артериальное давление нормальное или повышено.
Пневмоторакс (скопление воздуха в плевральной полости). Всегда есть боль и ассиметрия грудной клетки. Предшественники патологического состояния: воспалительные заболевания лёгких, травма грудной клетки и другие, тогда как при ТЭЛА — постельный режим, флеботромбоз и другие специфические факторы. Выполнив рентгенографическое исследование органов грудной клетки, врач легко отличит эти заболевания.
Сердечный приступ. У больного имеются болезни сердечно-сосудистой системы. Выявляется отёчный синдром, акроцианоз (посинение пальцев рук и стоп). Вынужденное положение — сидя. Выявляются влажные хрипы в нижних отделах или над всей поверхностью лёгких, может быть пенистая белая или розовая мокрота. Обнаруживается увеличение размеров сердца на рентгенограмме. Появляются характерные признаки на ЭКГ.
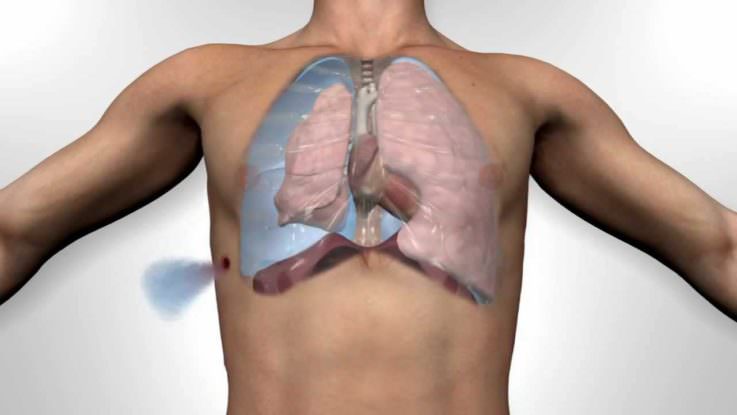
Что такое кава-фильтр
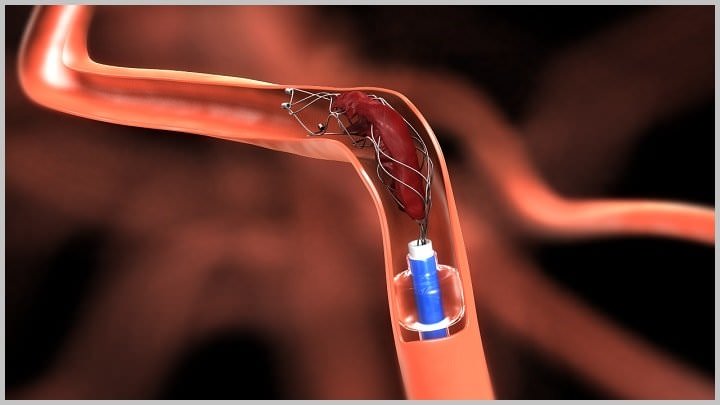
Кава-фильтр — это специальное приспособление, которое вводится и фиксируется в полой вене (преимущественно ниже места отхождения почечных вен) для предупреждения попадания тромбоэмболов к сердцу. Это изобретение — своего рода сито, которое ловит тромбы, перемещаемые кровотоком. Фильтр изготавливается из материала, устойчивого к коррозии, предпочитаемая форма — «зонтик», «птичье гнездо», «тюльпан».
Даже в условиях назначенной терапии против повышенного тромбообразования в некоторых ситуациях есть риск прогрессирования тромбоза глубоких вен и, соответственно, возможности возникновения ТЭЛА. Применение кава-фильтра обеспечивает высокую защиту от тромбоэмболических осложнений, но вместе с этим потенциально может привести к возникновению нежелательных последствий, таких, как тромбоз в месте установки фильтра, миграция фильтра и других.
Однако в отдельных клинических ситуациях (например, противопоказания к назначению антикоагулянтой терапии, возникновение кровотечений на фоне её использования, а также при неэффективности такого лечения) использование кава-фильтра является эффективным альтернативным методом профилактики ТЭЛА.
Иногда используют временный фильтр с заменой впоследствии на антикоагуляционную терапию (часто подобное решение вопроса о профилактике ТЭЛА находит применения у беременных женщин).
Диагностика
В диагностике огромное значение имеют детально собранный анамнез, оценка факторов риска ТЭЛА/ТГВ, клиническая симптоматика и комплекс лабораторно-инструментальных исследований: газы артериальной крови, электрокардиография, эхокардиография, рентгенография органов грудной клетки, перфузионная сцинтиграфия легких, УЗИ магистральных вен нижних конечностей. По показаниям проводят ангиопульмонографию, измерение давления в полостях правого сердца, илеокаваграфию.
При массивной ТЭЛА могут отмечаться снижение РаO2 менее 80 мм рт. ст., увеличение активности лактатдегидрогеназы и уровня общего билирубина крови при нормальной активности аспарагиновой трансаминазы.
Чрезвычайно специфичны и коррелируют с тяжестью ТЭЛА остро возникшие изменения на электрокардиограмме — появление зубцов SI, QIII, STIII, (-) TIII и P-pulmonale, преходящая блокада правой ножки пучка Гиса, изменения в левых грудных отведениях, нарушение ритма и проводимости.
Рентгенологические признаки ТЭЛА могут проявляться расширением верхней полой вены, увеличением правых отделов сердца, выбуханием конуса легочной артерии, высоким стоянием купола диафрагмы на стороне поражения, дисковидными ателектазами, инфильтрацией легочной ткани, плевральным выпотом, обеднением легочного рисунка в зоне поражения.
Эхокардиография позволяет визуализировать тромбы в полостях правого сердца, оценить гипертрофию правого желудочка, степень легочной гипертензии.
Перфузионная сцинтиграфия легких основана на визуализации периферического сосудистого русла легких при помощи микроагрегатов альбумина, меченного 99Тс или 125I. При дефектах перфузии эмболического генеза характерны четкая очерченность, треугольная форма и расположение, соответствующее зоне кровоснабжения пораженного сосуда (доля, сегмент).
При выявлении перфузионных дефектов, захватывающих долю или целое легкое, показатель сцинтиграфии составляет 81%. При наличии лишь сегментарных дефектов этот показатель снижается до 50%, а субсегментарных — до 9%. Специфичность перфузионной сцинтиграфии легких значительно повышается при сопоставлении с рентгенологическими данными.
Ангиографическое исследование максимально отвечает диагностике ТЭЛА. Наиболее типичен дефект наполнения в просвете сосуда. Другим признаком ТЭЛА является обрыв сосуда при его контрастировании. Косвенными ангиографическими симптомами ТЭЛА считаются расширение главных легочных артерий, уменьшение числа контрастированных периферических ветвей, деформация легочного рисунка.
Ретроградная илеокаваграфия позволяет визуализировать глубокие вены бедра, выполнить имплантацию кава-фильтра.
Что касается лабораторных изменений при ТЭЛА, могут наблюдаться нейтрофильный лейкоцитоз со сдвигом влево, лимфопения, эозинофилия в подостром периоде. Лейкоцитоз сохраняется от 2 до 5 недель, при этом нарастает скорость оседания эритроцитов (до месяца и более).
Выявляются повышение активности лактатдегидрогеназы, гипербилирубинемия, незначительно повышенный уровень аспартатаминотрансферазы, нормальный уровень креатинфосфокиназы.
Очень важно при ТЭЛА определение концентрации Д-димера. Этот лабораторный маркер фибринообразования используется для диагностики венозных тромбоэмболических осложнений, включающих ТГВ и ТЭЛА
В норме содержание Д-димера менее 0,5 мкг/мл (500 нг/мл). Предикторы повышения Д-димера у больных с острым эпизодом ТГВ/ТЭЛА — женский пол, наличие ХСН, возраст, размер тромба.
Важно дифференцировать ТЭЛА и инфаркт миокарда. При ТЭЛА отмечаются соответствующие анамнез, жалобы и симптомы: внезапно развившиеся одышка и кашель, кровохарканье, тахипноэ, акцент II тона над легочной артерией, крепитирующие хрипы в легких, артериальная гипоксемия, субсегментарный ателектаз на рентгенограмме, при электрокардиографическом исследовании — синдром острого легочного сердца, при эхокардиографии — признаки перегрузки правого желудочка, изменения при сцинтиграфии легких, ангиопульмонографии, повышение содержания Д-димера
Своевременная диагностика ТГВ/ТЭЛА основана на детальном анализе анамнестических, клинических, лабораторных, ультразвуковых, рентгенологических методов исследования.
Виды и симптомы заболевания
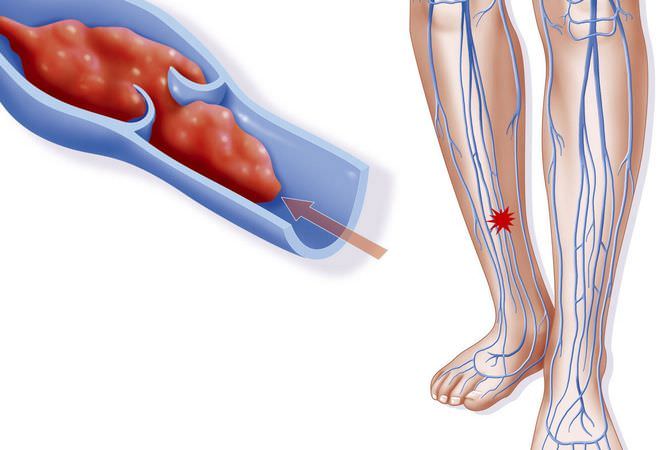
Данный недуг представляет собой одну из опаснейших форм сосудистых нарушений, имеющую крайне высокий показатель смертельных исходов – более 85%. Медики отмечают, что в жизни человека бывает период, когда риск ее развития наиболее велик: это возраст между 50 и 60 годами. В зависимости от того, какой из главных путей кровообращения при этом страдает, специалисты подразделяют этот вид патологии на две основных формы: артериальная и венозная тромбоэмболия.

Венозные формы патологии обычно возникают на фоне тромбофлебита нижних конечностей, который сопровождается следующей симптоматикой:
- отечность и судороги в ногах;
- болевой синдром;
- воспаление дермы;
- изменение цвета кожного покрова – синюшность, покраснение.
Именно венозная тромбоэмболия чаще всего становится причиной тромбоза глубоких вен, приводящих к закупорке легочной артерии (ТЭЛА) – самой распространенной форме данной патологии.
Признаки тромбоэмболии зависят от места ее локализации и формы, а также от того, насколько важен сосуд, закупорка которого произошла.
Так, при нарушении кровообращения в области сердечных и церебральных сосудистых сетей возникают:
- боли в области сердца;
- головные боли, головокружение;
- нарушение координации;
- онемение и похолодание рук и ног.
Венозная тромбоэмболия органов брюшной полости вызывает боль в животе, тошноту, рвоту, нарушение стула – как запор, так и понос, часто с кровью. В случае поражения почечной вены кровь появляется и в моче.
При любой локализации патология может быть:
- Острой – к ней приводит внезапная закупорка главных ветвей кровотока. Развивается в течение нескольких часов, иногда – минут, и часто заканчивается летальным исходом.
- Подострой – вызывается перекрытием средних сосудов. Может проявляться серией приступов и длиться от нескольких дней до нескольких недель.
- Хронической – при этом происходят достаточно регулярные рецидивы болезни, к которым приводит нарушение кровообращения в мелких капиллярах.
Даже не резко выраженные симптомы тромбоэмболии должны стать поводом для немедленного обращения к врачу. Непринятие своевременных мер позволяет болезни развиваться и прогрессировать. В случае же острого развития ситуации необходимо вызвать бригаду «скорой». Промедление в подобных случаях недопустимо и может привести к необратимым последствиям, между тем как своевременно поставленный диагноз и меры по ликвидации препятствия в кровотоке способны спасти человеку не только здоровье, но и саму жизнь.
Лечение недуга
Тромбоэмболия или тромбоэмболический синдром – это не отдельно взятое заболевание, а симптомокомплекс, который развивается при тромбообразовании в сосудах или же заносе в них сгустка крови, лимфы или воздуха. В результате данного патологического состояния развиваются инфаркты, инсульты или же гангрены. Тромбоэмболия может поразить сосуды головного мозга, сердца, кишечника, лёгких или же нижних конечностей.
Тромбоэмболия, как правило, возникает остро и внезапно. Именно эта особенность данного состояния является основной причиной смерти или же инвалидности пациентов, так как иногда врачи просто не успевают оказать необходимую помощь пациенту.
Причины
Факторы риска:
- приём медикаментозных средств, которые повышают вязкость крови;
- нахождение длительное время в одном положении, после чего наступает резкий подъем. К примеру, длительная поездка, послеоперационный период;
- гипертония;
- инсульт;
- гипертонические кризы;
- сердечная недостаточность;
- варикозная болезнь. В расширенных венах нижних конечностей возникают отличные условия для возникновения сгустков или застоя крови. В этом случае идёт речь о венозной тромбоэмболии;
- различные хирургические вмешательства;
- злокачественные новообразования;
- ожоги, кровотечения и обморожения.
Виды тромбоэмболии
- тромбоэмболия сосудов головного мозга;
- сосудов в лёгких (лёгочных артерий);
- артерий нижних конечностей;
- брыжеечных артерий;
Особой разновидностью является эмболия околоплодными водами.
Тромбоэмболический синдром в сосудах мозга
Наиболее часто встречается тромбоэмболия сосудов мозга. Чаще всего патология поражает пожилых людей. Она прогрессирует на фоне гипертонии, атеросклероза.
Наиболее часто отрыв тромба происходит после сна или же во время него. Признаки прогрессирования патологии выражены слабо или же могут совершенно не проявляться. Пациенты пребывают в сознании, но при этом у них наблюдается:
- дезориентация;
- повышенная сонливость;
- оглушенность.
Очаговая неврологическая симптоматика длительное время никак не проявляется. Симптомы нарастают очень медленно. Порой это занимает от нескольких часов до нескольких суток.
Признаки во многом зависят от бассейна сосуда, который был закупорен, состояния кровообращения, а также обширности инсульта.
Стоит отметить важный факт, абсолютно во всех случаях при тромбоэмболии сосудов мозга формируется мостомозжечковый и менингеальный синдром.
Тромбоэмболия лёгочных артерий
Тромбоэмболия лёгочной артерии
Первичное формирование тромба в лёгких происходит редко. Как правило, он может переместиться в лёгкие из сердца, верхней или нижней полой вены.
Наиболее опасными для жизни пациента являются флотирующие тромбы, которые соединены с венозной стенкой одни своим концом. Такой тромб может легко оторваться. Чаще всего это случается при физ. нагрузке, кашле и прочее. Симптомы тромбоэмболии проявляются моментально. В большинстве клинических ситуаций наступает смерть.
Основные признаки прогрессирования патологии:
- нарушение сознания;
- дыхательная недостаточность;
- гипоксия;
- гипертензия.
Менее динамично происходит развитие тромбоэмболии мелких ветвей лёгочной артерии. Длительность развития патологического процесса в лёгких составляет от нескольких часов до нескольких суток. Возникают следующие признаки недуга:
боли, которые по своему характеру напоминают стенокардические
Данный признак важно отличить от истинных стенокардических болей. При развитии тромбоэмболии в лёгких боль не иррадиирует в левую руку и лопатку;
одышка;
часто возникает ещё один тревожный признак – кровохарканье;
тахипноэ;
АД снижается;
тахикардия;
аритмия.
Поражение артерий конечностей
В этом случае происходит перемещение кровяного сгустка в периферические артерии из проксимальных отделов системы кровообращения. Клиническая картина тромбоэмболии верхних и нижних конечностей во многом зависит от состояния кровотока в конечности.
Тромбоэмболия в повздошной артерии приводит к одностороннему поражению конечностей. Отсутствие пульсации может быть по всей поверхности нижних конечностей. Если тромб закупорил сосуд ещё ниже, то в таком случае уровень уточняют по полному отсутствию пульса в определённых местах нижней конечности.
Клиницисты выделяют три степени нарушения кровоснабжения в нижних конечностях:
Лечение.
Тромболитическая терапия.
Показания для проведения тромболитической терапии при ТЭЛА
1. Кардиогенный шок;
2. Нарастающая острая правожелудочковая сердечная недостаточность;
3. Рецидив тромбоэмболии.
По современным данным период целесообразности тромболизиса при ТЭЛА значительно расширен и равен 10 дням с момента развития клинической симптоматики (безусловно, чем раньше проводится тромболизис, тем лучше). При кардиогенном шоке (тромбоэмболия в крупный артериальный ствол) стрептокиназу вводят в дозе 1 500 ООО ЕД в/в капельно в течение 2 часов.
При стабильной гемодинамике стрептокиназу вводят внутривенно 250 ООО ЕД в течение 30 минут для нейтрализации естественных ингибиторов фибринолиза и антител к стрептококку (нагрузочная доза). Далее препарат вводят в дозе 100 000 ЕД в час в течение 12-24 часов.
В настоящее время в клинической практике появился новый фибринолитический препарат — тканевой активатор плазминогена алтеплаза (актилизе). При меньшем количестве побочных эффектов (в сравнении со стрептокиназой) у этого препарата зарегистрирован более выраженный фибринолитический эффект. Методика введения препарата при ТЭЛА — 100 мг (10 мг в/в струйно в течение 2 минут, затем 90 мг в/в капельно, в течение 2 часов).
Терапия прямыми антикоагулянтами.
Гепарин — 5 000-10 000 ЕД в/в струйно с последующей 2-Зх-дневной непрерывной инфузией (с помощью инфузомата) ориентировочно 1000 ЕД гепарина в час. Скорость введение гепарина подбирается таким образом, чтобы увеличить активированное частичное тромбопластиновое время
(АЧТВ) в 1,5-2 раза по сравнению с исходным. Основное условие успешной ан- тикоагулянтной терапии — скорейшее достижение терапевтической гипокоагуляции.
В настоящее время предпочтительно использовать низкомолекулярные гепа- рины в связи с тем, что при сопоставимой клинической эффективности с обычным нефракционированным гепарином у них более простой режим введения (1-2 раза в сутки).
При этом не требуется тщательный лабораторный контроль (АЧТВ и тромбоциты) необходимый при лечении нефракционированным гепарином.
С этой целью в России используется эноксапарин (клексан) 1 мг/кг каждые 12 часов в течение 5-7 суток.
Продолжительность лечения прямыми антикоагулянтами составляет 7-10 дней, так как ориентировочно в эти сроки происходит лизис эмбола.
Перед введением альтеплазы инфузия гепарина должна быть прекращена! За 4-5 дней до предполагаемой отмены гепарина назначают антикоагулянт непрямого действия варфарин.
Этот препарат обладает стабильным воздействием на коагуляцию, применяется 1 раз в день.
Механизм действия непрямых антикоагулянтов заключается в ингибировании синтеза в печени витамин К-зависимых факторов свертывания крови — II, VII, IX, X, а также естественных антикоагулянтов — протеинов С и S и Z.
Даже если факторы риска тромбоза глубоких вен и ТЭЛА устранены, прием непрямых антикоагулянтов продолжают в течение 3-6 месяцев.
Если факторы риска тромбоза сохраняются, то данную терапию направленную на предупреждение повторных эпизодов тромбоэмболии проводят пожизненно.
Доза варфарина подбирается в стационаре под контролем МНО (международного нормализованного отношения), которое должно варьировать в пределах от 2 до 3 единиц.
Лечение и профилактика
Лечение и профилактика тромбоэмболии легочной артерии
Методика лечения тромбоэмболии легочной артерии направлена на то, чтобы активизировать перфузию легких больного, а также предупредить проявление постэмболической легочной гипертензии хронической формы.
При проявлении первых признаков развития ТЭЛА необходимо как можно раньше обратить на это внимание, а самому больному соблюдать строгий постельный режим. Принятые меры позволят избежать рецидива тромбоэмболии
Для инфузионного лечения заболевания врач делает катетеризацию центральной вены. При этом венозное центральное давление необходимо постоянно контролировать. Если у больного наблюдается дыхательная недостаточность острой формы, то специалисты проводят интубацию трахеи.
Для утоления боли в грудной клетке и для разгрузки малого круга кровообращения, больному дают наркотические анальгетики. Для этого используется 1% раствор морфина. Он благотворно влияет и на одышку.
Больным внутривенно вводят реополиглюкин. Обычно его используют при шоке, артериальной гипотензии и недостаточности функционирования правого желудочка. Данный препарат нельзя вводить при высоком венозном давлении. Давление малого крга кровообращение понижают с помощью приема эуфиллина. При систолическом артериальном давлении, которое не превышает показателя 100 мм рт. ст., этот препарат не применяют.
В лечении ТЭЛА используют также и антибиотики. Эти средства применяют только в том случае, когда у больного обнаружат инфарктную пневмонию.
Восстановить проходимость легочного сосуда можно с помощью хирургического вмешательства и с помощью применения консервативного лечения. Консервативная терапия предусматривает тромболизис и профилактику тромбоза, что исключает возникновение рецидива болезни. Ток крови через легочные артерии восстанавливают с помощью оперативного вмешательства.
Лечение тромбоэмболия легочной артерии можно проводить только в том случае, если доктор уверен в диагностике и лабораторный контроль терапии полностью обеспечен. До начала лечения следует учесть все противопоказания больному. К таким противопоказаниям относятся следующие моменты:
- десять дней после оперативного вмешательства или травмирования пациента;
- сопутствующие недуги, которые имеют риск приобретения геморрагических осложнений;
- прогрессирование активной формы туберкулеза;
- варикозное расширение вен;
- геморрагические диатезы.
Если такие противопоказания отсутствуют, то сразу же после установки диагноза, начинают лечение гепарином. При этом дозировку лекарства определяют индивидуально к каждому пациенту. В процессе терапии назначают непрямые антикоагулянты. Медицинский препарат варфарин обычно назначают на срок, не меньше трех месяцев.
Если же пациенту противопоказаны все терапии лечения тромбоэмболии, то ему назначают хирургическое вмешательство для удаления тромба. Иногда врачи устанавливают кава-фильтры в сосуды больного. Такие приспособления имеют сетчатую структуру и задерживают те тромбы, которые идут по венам. Это помогает их задержать и не дают тромбам пройти в легочную артерию. Фильтры такого типа устанавливают обычно в почечную вену, с помощью введения их через кожу сквозь бедренную или яремную вену.
Чтобы вовремя заняться профилактикой тромбоэмболии необходимо знать предрасполагающие к ней состояния
Важно предупреждать появление тромбоза вен. Для этого внимательно следите за здоровьем, это в особенности касается тех, кто страдает хронической сердечной недостаточностью или соблюдают строгий постельный режим
Также следует следить за состоянием организма тем, кто проходит лечение диуретинами или принимает гормональные средства для предупреждения беременности.
Еще одними факторами риска являются заболевание сахарным диабетом, васкулитом или болезнями соединительной ткани. Также риск заболевания тромбоэмболией значительно растет при травмах спинного мозга, инсультах, при химиотерапии и онкологических болезнях и при пребывании катетера в центральной артерии.
Профилактикой тромбоэмболии необходимо заниматься людям, страдающим от ожирения, онкобольным и людям, больным варикозным расширением вен. Профилактика болезни подразумевает своевременное лечение остальных недугов, своевременный выход из постельного режима и лечение тромбофлебита вен ног. Для профилактики используют низкомолекулярные гепарины. Также периодически назначают прием антиагрегантов, к примеру салициловую кислоту в небольшой дозировке.
Тромбоэмболия легочной артерии — видео
Диагностика, лечение и профилактика
Порой диагностика тромбоэмболии, особенно на начальных стадиях, становится крайне затруднительна.
- томография нескольких типов – магнитно-резонансная и компьютерная;
- ЭКГ;
- ангиографические исследования;
- сцинтиграфия вентиляционно-перфузионного типа.
Лечение тромбоэмболии зависит от того, как далеко успела зайти болезнь.
Она включает в себя 3 возможных направления:
- Прохождение курса медикаментозного лечения.
- Операция на сосудах.
- Ампутация.
Их особенности выглядят так:
| Тип лечения | Описание |
| Прием препаратов | Обычный курс лечения в таких случаях использует препараты для разжижения крови и спазмолитики. Это позволяет избавиться от симптоматики, убрать образовывающийся тромб и предохранить пациента от развития нового. Используется в начале болезни. |
| Операции на сосудах | Включают в себя несколько вариантов: расширение сосуда, удаление тромба или создание обходного пути кровотока. Используются, если болезнь успела зайти далеко. |
| Ампутация | Проводится на конечностях, в которых болезнь достигла стадии необратимых изменений. |
Первая помощь до вызова врача включает в себя:
- Прием пациентом обезболивающего средства, например, анальгина или парацетамола.
- Прием пациентом средства-спазмолитика, например, но-шпы или папаверина.
- Охлаждения пораженного участка тела.
При этом врач должен быть вызван до того, как начнется поиск и прием лекарств: порой счет идет даже не на часы, а на минуты.
Определенных профилактических средств именно против тромбоэмболии не существует, поскольку зачастую её вызывают внешние факторы.
Тем не менее, соблюдение нескольких важных правил поможет уменьшить вероятность их влияния на организм:
регулярное отслеживание заболеваний вен и артерий;
коррекция повышенного артериального давления;
адекватная состоянию человека регулярная физическая нагрузка;
отказ от употребления сигарет и других вариантов курения;
снижение количества жирной пищи в рационе;
больные с сахарным диабетом должны уделять особое внимание уровню сахара;
обращение к специалисту-гематологу при обнаружении проблем со свертываемостью крови;
отказ от ношения узких передавливающих тело вещей;
использование компрессионных чулок во время беременности или при инвалидности;
повышение количества употребляемой воды.
Людям, уже перенесшим тромбоэмболию, может потребоваться на постоянной основе использование разжижающих кровь препаратов
Помимо них, также особенно важно соблюдать все эти правила беременных женщинам и людям, которым необходим длительный постельный режим.
Каковы основные причины тромбоэмболической болезни
К факторам, которые предрасполагают образованию тромбов, относятся:
Глава Института кардиологии рекомендует лечить плохой холестерин, чтобы избавиться от сердечно-сосудистых заболеваний. Читать далее >>>
- хроническая венозная недостаточность и варикозная болезнь ног;
- нарушение обмена липидов с избыточной массой тела;
- малоподвижный образ жизни с перееданием;
- заболевание сердца с повышением артериального давления;
- диабет любого типа;
- поражение сосудов атеросклерозом;
- любое заболевание, приводящее к нарушению свертывания крови;
- наличие в прошлом хотя бы одного случая тромбоза артерий;
- длительное и бесконтрольное применение лекарственных средств, которые могут повысить способность крови к свертыванию.
К факторам, способствующим отрыву и перемещению тромба, или формированию воздушной или жировой эмболии, относятся:
- любой вид операции, как небольшой, малоинвазивной и плановой, выполняемой в условиях поликлиники, так и экстренной с проведением большого хирургического вмешательства;
- серьезные и тяжелые травмы, особенно переломы ног и позвоночника;
- вынашивание плода и роды, как через естественные родовые пути, так и при выполнении кесарева сечения;
- скачки артериального давления, особенно на фоне хронической сердечной недостаточности;
- неожиданная и непривычная физическая нагрузка»
- резко выраженный эмоционально-психический стресс.
Какие бы факторы не стали причиной для образования тромба, если возникла тромбоэмболия, надо вовремя выявить симптомы и попытаться максимально быстро восстановить нормальный кровоток в сосуде.
Первые признаки тромба
Ранние стадии тромбоза сосудов проявляются симптомами слабого кровоснабжения и нарушения оттока из пораженной зоны. Они возникают при нагрузке, исчезают или уменьшаются после отдыха, периоды ухудшения состояния чередуются с достаточно продолжительной нормализацией самочувствия. Нужно отметить, что именно начальные признаки являются обратимыми и хорошо поддаются лечению, так как в это время еще не успевают развиться необратимые изменения в органах.
Заподозрить тромбоз можно по таким симптомам поражения:
| Место локализации | Симптомы |
| Артерий конечностей | похолодание рук или ног, быстрая утомляемость, низкая переносимость физической активности, перемежающаяся хромота после долгой ходьбы |
| Вен на руках или ногах | отечность в конце дня, тяжесть, ощущение распирания, покалывания, появление сети расширенных сосудов на коже |
| Коронарных артерий | после физических или эмоциональных нагрузок высокой интенсивности появляется дискомфорт или давящая боль в сердце, слабость, затруднение дыхания |
| Сосудов головного мозга | шум в ушах, эпизодическое головокружение, потемнение в глазах, забывчивость, рассеянность, пониженная способность координации движений, незначительная или периодическая шаткость походки |
| Артерий кишечника | боль в животе без четкой локализации и связи с приемом пищи, усиливается после физического напряжения, вздутие, чередование поносов и запоров |
Все эти признаки не являются специфическими для тромбоза, они возникают и при других заболеваниях, поэтому важно пройти обследование как можно раньше. Для обнаружения закупорки сосуда и определения причины нужно обратиться к хирургу (боли и отеки конечностей), кардиологу, невропатологу при симптоматике со стороны сердца, головного мозга или гастроэнтерологу при нарушении пищеварения
Диагностика проводится с использованием ангиографических исследований, ЭКГ и УЗИ сосудов, нередко с нагрузочными пробами.

Comments
(0 Comments)