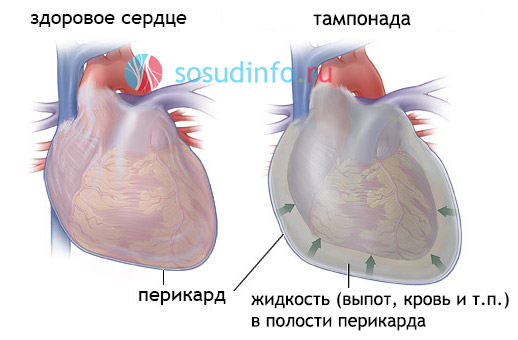
Тампонада сердца
Диагностика паталогии
Диагностирование тампонады сердца осуществляется с помощью следующих методов:
1. Физикальное исследование, в ходе которого может быть обнаружены такие доказательства тампонады сердца, как:
- психомоторное возбуждение;
- цианоз, или синюшность, слизистых оболочек и кожных покровов;
- расширение яремных вен, находящихся на шее;
- приглушенные или глухие тоны сердца;
- системное снижение артериального давления (системная гипотензия);
- учащенное поверхностное дыхание (тахипноэ);
- увеличение частоты сердечных сокращений (тахикардия);
- резкое уменьшение или исчезновение пульсовых волн – на вдохе и увеличении их на выдохе (парадоксальный пульс) и др.
2. Рентгенографическое исследование грудной клетки не выявляет изменений его контуров, а лишь показывает увеличенную в размерах тень сердца со сниженной пульсацией, округлость ее формы, а также отсутствие в легких венозного застоя.
3. Ультразвуковое исследование сердца показывает наличие жидкости в пространстве между листками перикарда.
4. Электрокардиография, или ЭКГ, способна показать лишь неспецифичные проявления тампонады: синусовую тахикардию и снижение вольтажа, а в отдельных случаях – также электрическую альтернацию.
5. Эхокардиография представляет максимальную информационную ценность при кардиотампонаде: она дает возможность установить присутствие избыточной жидкости и выявить диастолический коллапс правого желудочка в ранней фазе диастолы.
Лечение
При тампонаде сердца показано дренирование полости перикарда. Срочность и метод дренирования зависят от этиологии выпота, состояния больного и опыта врача. Проводят перикардиоцентез, хирургическое дренирование (субксифоидальную перикардиотомию, создание перикардиального окна и субтотальную перикардэктомию) или чрескожную баллонную перикардиотомию. В раннем послеоперационном периоде после операций на сердце часто развивается геморрагический и осумкованный перикардиальный выпот. В этих случаях обязательно хирургическое дренирование. Перикардиоцентез, за исключением экстренных случаев, должен проводить опытный врач в условиях операционной или блока интенсивной терапии под контролем ЭхоКГ и с мониторингом показателей гемодинамики.Медикаментозное лечение играет немалую роль. Оно включает инфузию жидкости и инотропных средств при артериальной гипотонии. Диуретиков и вазодилататоров следует избегать.
Нехирургические методы дренирования
Перикардиоцентез — быстрый способ дренирования полости перикарда. К преимуществам перикардиоцентеза относится то, что его можно провести почти без предварительной подготовки, он малоинвазивен по сравнению с другими методами дренирования. К осложнениям относится повреждение сердца, коронарных артерий и легких.Кроме того, эвакуация выпота может быть неполной, после перикардиоцентеза выпот может накапливаться вновь. Перикардиоцентез не рекомендуется при небольшом объеме выпота (когда листки перикарда отстоят друг от друга менее чем на 1 см), при осумкованном выпоте, спайках и нитях фибрина.Чрескожная баллонная перикардиотомия. Возможно, с накоплением опыта этот метод станет основным при больших перикардиальных выпотах, особенно опухолевого происхождения. Метод малоинвазивен, в опытных руках безопасен, после него редко происходит повторное накопление выпота. После обычного субксифоидального перикардиоцентеза в полость перикарда через катетер вводят 20 мл 50% раствора рентгеноконтрастного вещества
Затем вводят жесткий проводник с J-образным кончиком диаметром 1 мм, катетер осторожно удаляют, так чтобы проводник остался в полости перикарда. По проводнику вводят расширитель 10 F, а затем баллон Мэнсфилда или Ино (18—25 х 30 мм), так чтобы он пересекал перикард
Баллон наполняют, создавая в перикарде отверстие. После этого баллон удаляют, а по проводнику опять вводят катетер. В полость перикарда вводят 10 мл разведенного контраста, который должен легко из нее вытекать. Катетер можно оставить в полости, пока по нему не перестанет поступать жидкость.
Хирургическое лечение
Хирургическое лечение обеспечивает более полное дренирование, ему отдают предпочтение при высокой вероятности рецидива. Кроме того, во время операции можно непосредственно осмотреть перикард, подвергнуть его морфологическому и микробиологическому исследованию, а также дренировать осумкованный выпот. Хирургическое дренирование болезненно, требует более длительного выздоровления, риск осложнений при нем выше. Используют три вида вмешательства.Субксифондальную перикардиотомию проводят под местной анестезией. Это вмешательство предпочтительно в тех случаях, когда нет необходимости в широком рассечении перикарда. При субксифоидальной перикардиотомии иссекают небольшой фрагмент перикарда и в его полость устанавливают дренажную трубку. Однако если не использоватьспециальных приспособлений, перикардиотомическое отверстие часто закрывается, создавая возможность повторного накопления выпота.Перикардиальное окно — это сообщение между полостью перикарда и левой плевральной полостью. Для его создания используют левый торакотомический доступ и удаляют лишь небольшой участок перикарда. Создание перикардиального окна не только сразу снижает внутриперикардиальное давление, но и улучшает абсорбцию выпота за счет увеличения всасывающей поверхности.Тотальная и субтотальная перикардэктомия. При тотальной перикардэктомии перикард иссекают от правого диафрагмального нерва до левых легочных вен, обходя левый диафрагмальный нерв, и от магистральных сосудов до диафрагмы. При субтотальной перикардэктомии перикард иссекают в области магистральных сосудов. Эти хирургические вмешательства намного сложнее описанных выше. К ним прибегают при осумкованных выпотах и выпотном констриктивном перикардите.
Литература:Б.Гриффин, Э.Тополь «Кардиология» М. 2008
Чем сдавливается сердце
Причины тампонады сердца обусловлены основными поражающими факторами.
Заболевания с повышенным выпотом в сердечную сумку (гидроперикард) вызывают экссудативный перикардит. В зависимости от особенностей жидкости его называют:
Еще почитать:Острый экссудативный перикардит
- фибринозным,
- гнойным,
- серозным,
- геморрагическим,
- гнилостным.
Возможны другие формы. Перикардит чаще всего встречается при:
- ревматизме;
- туберкулезе;
- почечной недостаточности с азотемией, уремией;
- инфекционных заболеваниях (тифы, дизентерия, туляремия, корь, рожа, сифилис, холера, ангина, менингит);
- лейкозах, лимфогранулематозе;
- выраженном грибковом поражении — актиномикозе.
 Травмы органов грудной клетки сопровождаются переломами ребер, грудины, разрывом мягких тканей и сосудов, ранением перикарда
Травмы органов грудной клетки сопровождаются переломами ребер, грудины, разрывом мягких тканей и сосудов, ранением перикарда
Тампонада сердца кровью (гемоперикард) может возникнуть при нарушении целостности миокарда, аорты, полых вен во время:
- травмы грудной клетки;
- разрыва аорты при расслаивающей аневризме;
- разрыве сердца в результате трансмурального обширного инфаркта;
- оперативного вмешательства на сердце.
Кровотечение в перикардиальную сумку происходит при:
- распадающейся злокачественной опухоли с прорастанием из соседних тканей (рак легкого, молочной железы);
- осложнении антикоагулянтной терапии из-за резкого снижения свертываемости;
- заболеваниях крови с тромбоцитопенией;
- облучении высокими дозами радиации.
Более редкая причина — скопление воздуха в закрытой сердечной сумке (пневмоперикард). Только в 10% случаев встречается изолированно. Обычно предварительно должно значительно повыситься давление внутри легочной ткани. Патология наблюдается при:
- ранениях в область грудной клетки, баротравме;
- проведении медицинских процедур (стернальной пункции, интубации трахеи, эндоскопии, искусственной вентиляции легких с повышенным давлением на выдохе), описаны случаи пневмоперикарда у ребенка после удаления зуба;
- образовании фистулы (сообщения с полым органом) с пищеводом при язвенной болезни, с легким (в результате стафилококковой пневмонии, затяжного приступа астмы), с поперечно-ободочной кишкой при поддиафрагмальном абсцессе;
- у 2% недоношенных новорожденных.
Роль перикарда в сердечной тампонаде
Сердце и начальные отделы крупных сосудов помещаются в околосердечной сумке, образованной листками перикарда. В ее полости находится прозрачная светлая жидкость. Она необходима для облегчения скользящих движений при сердечных сокращениях. Количество жидкости, достаточного для «смазки», — 20 –30 мл.
Установлено, что сердечная сумка очень устойчива: может вынести давление около 2 атм и вместить при постепенном поступлении до 1л жидкости. Главная задача сумки — защита миокарда от перерастяжения. Однако, быстрое заполнение даже при объеме в 200 мл вызывает внезапное повышение давления внутри листков перикарда, сдавливает миокард, его нервно-мышечный аппарат, крупные сосуды.
Известно, что в венах грудной клетки и правом предсердии для обеспечения физиологического присасывающего действия давление поддерживается отрицательным. Повышение давления из-за сдавливания устья полых вен нарушает наполнение сердца в фазу диастолы, приводит к расстройству кровообращения.
Причины тампонады сердца
Чаще всего причиной тампонады является проникающая тупая травма с образованием медиального отверстия в районе груди или лопаток. Тупые травмы часто становятся причиной разрыва камеры сердца, оказывающегося фатальным до того, как больному окажут медицинскую помощь.
Тампонада также может быть следствием следующих заболеваний:
- злокачественные опухоли, особенно рак молочной железы или рак легких;
- острый инфаркт миокарда и постинфарктный синдром (синдром Дресслера);
- инфекционные заболевания;
- вирусные инфекции (в том числе ВИЧ-инфекция);
- бактериальная инфекция (например, туберкулез);
- грибковые заболевания;
- системная красная волчанка;
- ревматоидный артрит;
- дерматомиозит;
- системный склероз;
- микседема;
- хроническая болезнь почек;
- геморрагический перикардит.
Другие причины:
- радиационная терапия;
- идиопатическое происхождение;
- употребление таких препаратов, как гидралазин, изониазид, миноксидил;
- диагностические процедуры с сердечной перфорацией;
- гастроперикардиальный свищ;
- расслоение аорты;
- гипотиреоз.
Частота возникновения тампонады составляет 2 человека на 10 тысяч больных с указанными выше заболеваниями.
Тампонада сердцаЗдоровье малыша Детская кардиология Патология перикарда у детей Тампонада сердцаСтраница 1
Под тампонадой сердца подразумевается клинический синдром, обусловленный накоплением содержимого в пе-рикардиальной полости, приводящим к резкому снижению наполнения желудочков сердца и последующим гемодина-мическим нарушением. Во всех случаях тампонада сердца является неотложным состоянием, при отсутствии своевременно оказанной помощи возникает смерть больного.
Частота
Определяется причиной, приведшей к тампонаде (перикардит, травма, опухоль перикарда).
Пол
Тампонада перикарда наблюдается чаще у мальчиков в соотношении 7:3.
Возраст
Может наблюдаться в любом возрасте.
Причинні
• Перикардиты (вирусные, бактериальные, грибковые).
• Травма.
• Побочное действие лекарственных препаратов (гид-ралазин, прокаинамид, изониазид, миноксидил).
• Операции на коронарных артериях (разрыв, перфорация).
• Постоперативный перикардит.
• Осложнение инфаркта миокарда (разрыв желудочко -вой стенки, синдром Дресслера).
• Болезни соединительной ткани (системная красная волчанка, ревматоиддаїй артрит, дерматомиозит).
• Облучение, радиотерапия.
• Ятрогенные (после стернальной биопсии, имплантации пейсмекера, перикардиоцентеза).
• Уремия.
• Идиопатический перикардит.
• Пневмоперикард (при механической вентиляции легких, гастроперикардиальной фистуле).
Патофизиология
Выделяют три гемодинамических фазы развития тампонады:
• 1 фаза. Во время этой фазы происходит накопление перикардиальной жидкости в сердечной сорочке, компенсаторно увеличивается давление наполнения желудочков, которое остается выше, чем внутрипери-кардиальное давление.
• 2 фаза. Перикардиальное давление продолжает увеличиваться, уменьшается сердечный выброс.
• 3 фаза. Продолжается падение сердечного выброса, перикардиальное давление превышает давление наполнения левого желудочка.
Соответственно происходящим фазам развития тампонады возникает падение системного венозного возврата. Поскольку сердце сжато вследствие увеличенного внутри-перикардиального давления, системный венозный приток резко падает, происходит коллапс правого предсердия. Во время вдоха внутриперикардиальные и давление в правом предсердии уменьшаются из-за отрицательного внут-ригрудного давления. Это приводит к увеличению системного венозного притока к правой стороне сердца и обеспечивает правожелудочковый выброс. В легочной сосудистой циркуляции скапливается большое количество крови, ле-вожелудочковый выброс падает.
Величина внутриперикардиального давления зависит от количества перикардиальной жидкости, скорости ее накопления и растяжимости перикардиальной сорочки. Быстрое накопление около 150 мл жидкости может привести к значительному увеличению перикардиального давления, тогда как медленное накопление даже 1000 мл жидкости может не нарушать диастолическое заполнение сердца. Хорошо растяжимый перикард допускает значительное накопление жидкости за более длительный период без каких-либо гемодинамических изменений.
Анамнез, клиническая симптоматика
• Если тампонада не была диагностирована ранее, у больного определяются выраженная одыхшка, тахикардия, похолодание конечностей, слабый периферический пульс. Анамнез позволяет предположить причину перикардиального выпота:
—
у больных с системными заболеваниями и злокачественными новообразованиями в анамнезе отмечаются похудание, слабость, анорексия;
—
боли в грудной клетке могут быть симптомом перикардита или инфаркта миокарда;
—
мышечные боли и лихорадка могут отмечаться у больных с заболеваниями соединительной ткани.
—
наличие в анамнезе почечной недостаточности по -зволяет заподозрить уремию как причину пери-кардиального выпота;
—
длительный прием лекарственных препаратов мо -жет свидетельствовать об индуцированном перикардите;
—
ранее проводимая кардиохирургическая операция может свидетельствовать о том, что у больного тампонада перикарда возникла из-за травмы коронарного сосуда или вследствие постперикардотом-ного синдрома;
—
имплантация пейсмекера через катетер центральной вены может осложниться накоплением выпота в перикарде и тампонадой;
—
в анамнезе могут быть указания на ВИЧ-инфекцию, которая часто осложняется перикардитом, особенно при частых внутривенных манипуляциях и присоединении условно-патогенной инфекции;
—
могут быть указания на ранее проводимое облучение (особенно при опухолях легких, средостения или пищевода);
—
вечерняя (ночная) потливость, лихорадка, потеря в весе могут быть при туберкулезе.
Страницы: 1
Триада Бека и другие осложнения заболевания
Признаками развития тампонады служат три основных критерия:
- артериальная гипотония, тахикардия и парадоксальный пульс,
- венозная гипертензия, цианоз кожи, переполнение вен шеи,
- большое сердце (при перкуссии) и глухие тоны при прослушивании.
Они были названы триадой Бека и помогают правильной постановке диагноза. К осложнениям тампонады относится нарушение сердечного ритма, развитие недостаточности кровообращения, формирование перикардита. Самым опасным является ухудшение сердечной деятельности и остановка сердца.
Смотрите на видео, как выглядит тампонада сердца при эхокардиографии:
Тампонада с эфирным маслом.
Тампонада проводится путем введения в полость
(носа, наружный слуховой проход, влагалище) ватного или марлевого тампона,
пропитанного аромасмесью, на 20-40 минут:
— тампонада носа (носовых проходов):
Рецепт приготовления аромасмеси, для тампонады носа:
— 1-3 кап эфирного масла на 1 чайную ложку растительного масла-основы.
Эффективно при вялотекущих хронических воспалительных процессах в носоглотке;
гайморитах, синуситах и фронтитах — при отсутствии скопления гнойного содержимого в пазухах носа;
при склонности к носовым кровотечениям.
— тампонада наружного слухового прохода
Рецепт приготовления аромасмеси, для тампонады наружного слухового прохода:
— 3-4 кап эфирного масла на
— 1/2 чайной ложка растительного масла-основы
Эффективно при острых и хронических воспалительных процессах наружного/среднего уха;
при воспалении среднего уха эффективно сочетать эту процедуру с аромакомпрессом на область сосцевидного отростка (костное образование непосредственно под мочкой. Расположение см на рис.1
«СОСЦЕВИДНЫЙ ОТРОСТОК — (височной кости), приподнятая часть черепа за ухом, где находятся воздухоносные ячейки слуховой трубы, связанные со средним ухом.» Научно-технический энциклопедический словарь),
на 1-1,5 часа.
Не применять при мокнущих и вскрывшихся гнойных процессах в ухе.
— тампонада влагалища
Рецепт приготовления аромасмеси, для тампонады влагалища:
— 3-5 кап эфирного масла на
— 1 чайную ложку растительного масла-основы.
Эффективная процедура при воспалительных, инфекционных (бактериальных, вирусных, грибковых), язвенных процессах слизистой влагалища и истинных эрозиях шейки матки.
Не применять при острых процессах женской половой сферы и псевдоэрозиях шейки матки.
***
Для приготовления рабочей аромасмеси
в качестве растительного масла-основы рекомендуется использовать растительные масла, получаемые методом холодного отжима (прессования):
— из пшеничных зародышей, персиковых, абрикосовых, миндальных или виноградных косточек, авокадо, жожоба.
Очень важно, чтобы проведении процедур с воздействием на слизистые оболочки,
приготовленная аромасмесь не вызывала ощущения жжения, должно быть только ощущение легкого, приятного пощипывания.
Если же при использовании рекомендуемых дозировок возникает ощущения жжения, то приготовленную аромасмесь необходимо развести маслом-основой в 2-3 раза.
Учтите:
В описании методов применения эфирных масел даны средние дозировки.
Особенности дозировок эфирного масла приводятся в аннотациях.
***
Рис. 1
Строение черепа
Формы течения заболевания
Сдавливание сердечных полостей и повышение внутриперикардиального давления ведут к затрудненности нормальных сердечных сокращений, нарушению диастолического наполнения желудочков и значительному уменьшению сердечного выброса. В итоге тампонада сердца способна вызвать острую сердечную недостаточность, шоковое состояние и полное прекращение сердечной деятельности.
Нормальный объем жидкости в сердечной сумке не превышает 20—40 мл. Критическим же может быть уже то состояние, при котором объем жидкости достигает 250 мл. Порой этот объем достигает даже 1000 мл и более: это возможно в том случае, если выпот увеличивается постепенно и сердечная сумка успевает растягиваться, таким образом приспосабливаясь к растущему объему экссудата. Эти клинические проявления характерны для хронической формы тампонады.
Острая тампонада сердца прогрессирует стремительно, а ее течение непредсказуемо. Так, в случае нарушения целостности аорты или сердечной мышцы больной может резко потерять сознание и впасть в геморрагический коллапс, при котором необходима срочная хирургическая операция – во избежание летального исхода.
Характерные симптомы
Блокада жидкостью
Тампонада сердца в этом случае развивается медленно, на фоне основного заболевания, вызвавшего скопление жидкости в перикарде. Постепенное увеличение объема содержимого между листками сердечной сумки позволяет сердцу приспособиться к патологическим условиям работы, что зачастую затрудняет оценку тяжести состояния пациента.
Большое количество жидкости в перикарде значительно влияет на самочувствие заболевшего, резко ограничивает любые нагрузки и требует срочной медицинской помощи.
- чувство тяжести в грудной клетке;
- вынужденное положение пациента со значительным наклоном туловища вперед или на правом боку с поджатыми к животу ногами;
- выраженная слабость;
- частое и неглубокое дыхание, одышка усиливается, когда пациент ложится на спину, и при любой физической нагрузке;
- значительное учащение сердцебиения, ослабление пульса;
- напряжение, увеличение вен на шее (яремных);
- умеренное и выраженное снижение артериального давления;
- синюшность лица и шеи;
- увеличение живота за счет скопления жидкости;
- гепатомегалия;
- реже отмечают: тяжелый «лающий» кашель, затруднение при глотании, осиплость голоса, икоту.
Гемоперикард
Скопление крови в сердечной сумке – серьезная и крайне опасная патология. Состояние пациентов тяжелое или крайне тяжелое, что определяет степень повреждения миокарда или аорты, а также количество крови в перикарде.
- резкая, выраженная боль в грудной клетке, если причина гемотампонады – разрыв сердечной мышцы или сосуда;
- выраженная бледность кожного покрова с посинением шеи и лица;
- учащенное дыхание до 30–40 в минуту – тахипноэ;
- артериальное давление от 90 на 50 мм рт. ст. и ниже – выраженная гипотензия;
- «парадоксальный пульс» – исчезновение пульса при вдохе;
- расширенные, напряженные вены на шее (признак высокого венозного давления);
- частый слабый пульс от 100 ударов в минуту и выше;
- нарушение сознания от потемнения в глазах, до обморока в зависимости от объема кровопотери.
Методы диагностики
Эхокардиография является наиболее ценным неинвазивным методом оценки риска тампонады сердца у больных с выпотом в полость перикарда. Важным показателем высокого давления перикардиальной жидкости является сдавление правого желудочка и правого предсердия во время диастолы (см. рис. 3.12). В дополнение, эхокардиографическое исследование помогает провести дифференциальный диагноз между тампонадой сердца и другими причинами низкого сердечного выброса, как, например, систолическая дисфункция левого желудочка.
Определяющей диагностической процедурой при тампонаде сердца является катетеризация сердца с измерением внутрисердечного и внутри-перикардиального давления, обычно сочетающаяся с терапевтическим перикардиоцентезом, как описано в следующем разделе.
Лечение
Удаление создающей высокое давление перикардиальной жидкости является единственной мерой, способной устранить угрожающие жизни нарушения. Перикардиоцентез лучше всего проводить в лаборатории, предназначенной для катетеризации сердца, в которой можно оценить гемодинамический эффект удаления жидкости. Больной находится в полусидячем положении под углом 45° для обеспечения сбора выпота, и игла вводится в полость перикарда, несколько ниже мечевидного отростка для того, чтобы избежать травмы коронарных артерий. После этого в полость перикарда устанавливается катетер, который подсоединяют к датчику для измерения давления. Другой катетер устанавливается через системную вену в правые отделы сердца, после чего сравнивают одновременно зарегистрированные показания внутрисердечного и внутриперикар-диального давления. При тампонаде сердца давление в полости перикарда повышено и равно диастолическим давлениям в камерах сердца; все диа-столические давления в камерах сердца повышены в одинаковой степени вследствие окружающей компрессирующей силы, создаваемой выпотом.
Кроме того, нарушаются показатели давления в правом предсердии, которое равно давлению в яремных венах при физикальном осмотре (рис. 14.5). У здоровых лиц во время диастолы, когда давление в правом предсердии снижено и трикуспидальный клапан открыт, кровь быстро перетекает из правого предсердия в ПЖ, что сопровождается быстрым снижением давления в ПП (у-спад). Однако, при тампонаде перикардиальная жидкость сдавливает ПЖ и препятствует его быстрому расширению. Таким образом, ПП не может освободиться быстро и у-спад становится более пологим.
После успешного перикардиоцентеза давление в полости перикарда возвращается к норме (приблизительно 0 мм рт. ст.), и отличается от давлений в камерах сердца, которые также снижаются до нормальных уровней. Кроме того, на кривой давления в ПП вновь отмечается нормальный у-спад. После первоначальной аспирации жидкости перикардиальный катетер может быть оставлен на месте в течение одного-двух дней для обеспечения более полного удаления выпота.
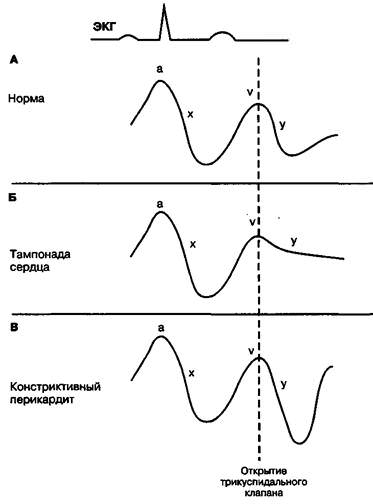
Рис. 14.5. Кривая давления в правом предсердии (или яремных венах). А. Норма. Начальная волна а соответствует сокращению предсердий. Волна v отражает пассивное заполнение предсердий во время систолы, когда трикуспидальный и митральный клапаны закрыты. После открытия трикуспидального клапана давление в правом предсердии снижается (у-спад) по мере того, как кровь заполняет правый желудочек. Б. Тампонада сердца. Высокое давление перикардиальной жидкости сдавливает сердце, нарушая наполнение правого желудочка, при этом у-спад сглаживается. В. Констриктивный перикардит. Самая ранняя фаза диастолического наполнения не нарушена, поэтому у-спад не уплощается. Y-спад кажется более крутым, так как он начинается при более высоком, чем в норме, давлении в правом предсердии. Волна с на кривой давления в правом предсердии не показана
После получения перикардиальная жидкость должна быть исследована (окрашивание, культивирование) на наличие бактерий, грибов и Mycobacterium tuberculosis (туберкулез), а также необходимо провести цитологическое исследование для выявления опухолевых клеток. При рецидивах (повторный значительный выпот в полость перикарда или тампонада сердца) может быть проведен повторный перикардиоцентез; более радикальной процедурой предотвращения повторной тампонады сердца является частичное или полное хирургическое удаление перикарда.
Констриктивный перикардит
Клинические проявления
Симптомы тампонады сердца появляются при значительном падении силы сердечных сокращений и объема выброса крови. Выраженный венозный застой проявляется скоплением крови в русле полых и печеночных вен. При острой форме все признаки появляются быстро, тяжесть состояния пациента нарастает с каждой минутой.
Наиболее характерны жалобы пациента на:
- резкую слабость;
- боли в области сердца;
- выраженную одышку;
- беспокойство, тревожность;
- реже — затрудненное глотание.
При осмотре врач находит:
- бледность кожи, синюшность губ и пальцев;
- холодный липкий пот;
- гипотонию;
- о повышенном венозном давлении свидетельствуют пульсирующие и набухшие шейные вены;
- пальпаторно выявляется увеличение печени, ее болезненный край, скопление жидкости в брюшине;
- тоны сердца очень глухие, выраженная тахикардия, аритмия;
- при перикардите возможен шум трения перикарда;
- симптом «парадоксального пульса» — значительное уменьшение или полное исчезновение пульса на лучевой артерии при вдохе, появление — на выдохе.
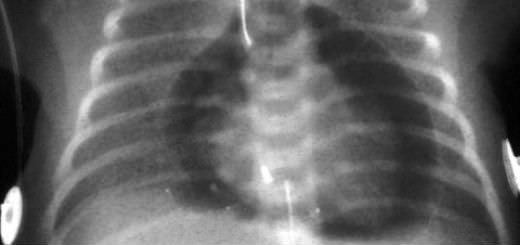 На рентгеновском снимке определяется шарообразная форма сердечной тени
На рентгеновском снимке определяется шарообразная форма сердечной тени

Comments
(0 Comments)