Шунтирование
Оперирование сосудов шеи
Атеросклероз сосудов шеи может стать причиной инсульта. К такому явлению могут привести опухоли, травмы в области шеи, аневризмы и другие нарушения. При любом из них срочно требуется операция. Но хирургическое вмешательство в области шеи запрещено, если у больного острая ишемия, поразившая головной мозг.
Если в подключичной артерии обнаружен стеноз, то пациенту назначается шунтирование. Между сонной и подключичной артериями происходит замена поврежденных сосудов посредством введения искусственного – шунта. Восстановление просвета в сосудах шеи происходит с помощью эндарэктомии. Перед началом операции проводится анестезия. Затем в области шеи делается небольшой разрез, через который появляется доступ к артериям, из которых удаляются бляшки, ухудшающие кровоток.
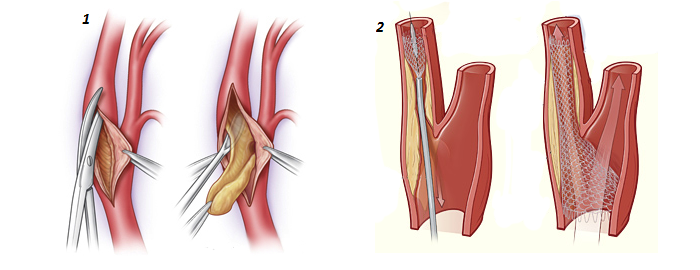
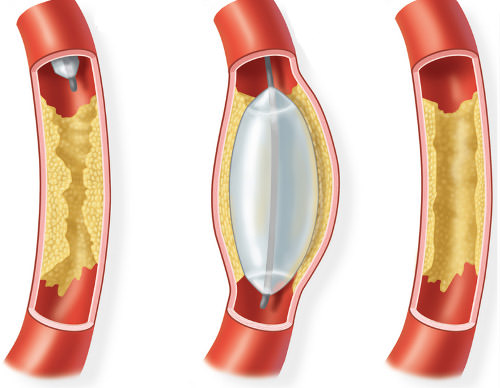
Эндартерэктомия (1) и ангиопластика (2)
Операции на сосудах назначаются только в крайних случаях. Поэтому если вы заметили ухудшение самочувствия, боли головы, сердца, то обязательно пройдите обследование у специалиста. Лечение на начальных этапах развития болезни проходит быстрее и эффективнее.


Вы все еще думаете что ПОЛНОСТЬЮ ВЫЛЕЧИТЬСЯ невозможно?
Рекомендации по восстановлению
После операции необходимо воздержание от курения. По назначению врача следует принимать аспирин и препараты для снижения уровня холестерина. Обязательно нужно лечить сопутствующие заболевания – диабет, атеросклероз, гипертонию, иначе шунт скоро снова затромбируется.
Если они выражены незначительно, в домашних условиях необходимо применять антибиотики и регулярно выполнять перевязки. При серьезных осложнениях требуется повторная госпитализация.
Чтобы свести эти проблемы к минимуму, необходимо тщательное соблюдение техники операции и качественный послеоперационный уход. В этом случае срок службы аутовенозного трансплантата у большинства больных составляет 5 и более лет. Для оценки состояния кровотока необходимо регулярное наблюдение у врача и выполнение допплерографии сосудов.
Также больным рекомендуют в первое время соблюдать диету для скорейшего восстановления.
Послеоперационный период, рекомендации по восстановлению
Восстановление после шунтирование проходит относительно быстро. При успешной операции уже через 6-7 дней снимают швы, проводят исследования по качеству кровотока, общего состояния. В среднем уже через 10-14 дней пациента выписывают.
В случаях изменения температур конечностей, воспалений, выделений из шва, ухудшения самочувствия и другой симптоматики, символизирующей отклонения от нормы, принимаются дополнительные меры по лечению.
Существуют определённые правила, выполнение которых обязательно в период после проведения шунтирования, независимо проведено ли оно на нижних конечностях или сердечных аортах. К ним относят:
- Незамедлительное обращение к врачу при возникновении жалоб в районе оперируемого участка;
- Регулярное прохождение исследований относительно протекания заболевания, например, если рассматривать необходимость шунтирования сосудов в связи с атеросклерозом;
- Прием препаратов, назначенных для предупреждения новых образований на стенках сосудов, профилактики инфекции, лечения основных заболеваний. Для некоторых случаев целесообразно принятие антибиотиков;
- Соблюдение диеты. В рационе должно быть минимум продуктов, содержащих холестерин, провоцирующих набор веса;
- Умеренные физические нагрузки. Хорошая циркуляция конечностей невозможна при ограниченной активности. После консультации со специалистом, проанализировав возможные проблемы со здоровьем, необходимо подобрать оптимальный вариант физических нагрузок;
Регулирование веса;
Отказ от курения, ограничение алкоголя.
Соблюдение правил поможет снизить возможные последствия после проведения шунтирования, а также стать хорошей профилактикой ряда заболеваний артерий.
Что касается осложнений, то они встречаются в любом хирургическом вмешательстве. Если учреждение профессионально и не один год проводит такие операции, то вероятность негативных последствий для здоровья минимальна. В практике после шунтирования возможно распространение инфекции, иногда образование тромба, блокирующего прохождение крови через шунт.
Так как шунтирования сосудов, в том числе нижних конечностей – это следствие текущих или запущенных форм заболеваний, то лучше изначально внимательно относится к своему здоровью, своевременно принимать меры по диагностике, лечению.
Вы когда-нибудь испытывали невыносимые боли в ногах по причине проблем с сосудами? Судя по тому, что Вы читаете эту статью — Вы или ваши близкие столкнулись с этой проблемой. И Вы не понаслышке знаете, что такое:
- отёчность ног;
- дискомфорт при длительной ходьбе и стоянии на ногах;
- тяжесть и распирание в нижних конечностях;
- боль и жжение в ногах к концу рабочего дня;
- сосудистые звёздочки на поверхности кожи;
Наверняка Вы перепробовали кучу лекарств, кремов, мазей, уколов, врачей, обследований, и, судя по всему — ничего из вышеперечисленного вам так и не помогло. И этому есть объяснение: фармацевтам просто не выгодно продавать работающее средство, так как они лишатся клиентов! Именно против этого совместно выступили ведущие флебологи России, представив давно известное в народе эффективное средство от ВАРИКОЗА, которое ДЕЙСТВИТЕЛЬНО ЛЕЧИТ, а не только снимает боль! Читать подробнее.
Поражение различных артерий и виды операций на сосудах
Операции на брюшной аорте и подвздошной артерии.
Наиболее крупный сосуд, несущий кровь к ногам — это брюшная аорта. Она находится в животе, позади всех внутренних органов и впереди позвоночника. Аорта отдает ветви к почкам, желудку, печени и кишечнику и разделяется на 2 подвздошных артерии, которые продолжаются к ногам, отдавая ветви к прямой кишке, половым органам. При закупорке аорты, подвздошных артерий развивается перемежающаяся хромота (ходьба с остановками из за болей в голенях, бедрах или ягодицах) возможна импотенция, почечная гипертония, а со временем гангрена наиболее пораженной ноги. Это состояние называется синдромом Лериша. В нашей клинике в последнее время реже применяется аорто-бедренное шунтирование («штаны»), так как операция достаточно опасна у пожилых пациентов с серьезными сопутствующими заболеваниями. Чаще всего применяем эндовасулярные (гибридные) методы операций и удаление тромбов по технологии Rotarex. Такие операции очень эффективны при минимальном риске для жизни.
Операции на бедренной артерии
В верхней трети бедра, бедренные артерии делятся на глубокие и поверхностные. — наиболее частое атеросклероической поражение. При закупорке поверхностных бедренных артерий развивается перемежающаяся хромота, которая хорошо поддается лекарственному лечению. Если бляшки развиваются и в глубокой бедренной артерии, то развивается критическая ишемия с постоянными болями в голени и стопе и устранить ее можно лишь убрав бляшки из глубокой артерии (профундопластика). В данной ситуации наши сосудистые хирурги чаще всего дополняют профундопластику закрытой ангиопластикой и стентированием поверхностной бедренной артерии. Тромбы в поверхностной бедренной артерии могут быть удалены по технологии Rotarex.
Операции на сосудах подколенной зоны
Закупорка подколенной артерии тромбом обязательно приводит к критической ишемии или гангрене ноги. При поражении подколенной артерии мы применяем бедренно-берцовое шунтирование, либо ангиопластику с применением специального рассасывающегося стента. Оставлять металлический стент в подколенной артерии нежелательно, так как сгибание в коленном суставе может привести к повреждению стенки артерии. На сегодняшний день аутовенозное шунтирование — метод выбора в Клинике инновационной хирургии.
Микрохирургические вмешательстав на артериях голени и стопы.
В области колена поверхностная бедренная артерия переходит в подколенную. От последней отходят 3 артерии голени, которые кровоснабжают мышцы, голень и стопу. Закупорка подколенной артерии вызывает тяжелую критическую ишемию или гангрену и подлежит хирургическому лечению. Закупорка одной из 3-х артерий голени протекает малозаметно, но если закрыты все 3 артерии, то это самый тяжелый случай. Чаще всего поражение артерий голени встречается при диабете и болезни Бюргера. В зависимости от клинической ситуации могут быть использованы методы аутовенозного микрошунтирования или эндоваскулярные вмешетельства (ангиопластика артерий голени и стентирование).
Условные этапы шунтирования сосудов
Если рассматривать этапы операции, по восстановлению сосудов нижних конечностей, то ориентировочно они выглядят следующим образом:
- Вскрытие кожных покровов выше области сужения сосуда;
- Оценка степени кровотока и определение области затруднительной циркуляции;
- Нахождение пораженной зоны для шунтирования;
- Надрез аорты, сосуда ниже пораженного участка и фиксация шунта;
- Проведение шунта между мышечными тканями, сухожилиями до точки, находящейся выше области, препятствующей нормальному кровотоку;
- Вшивание шунта с проведением мероприятий аналогичных укреплению обхода в нижней части;
- Проверка целостности внедренного элемента. Иногда для этого во время операции проводятся ультразвуковые дуплексные исследования, артериограмма;
- Зашивается вскрытый участок;
- Дополнительные исследования на проходимость сосудов.
Сам процесс очень сложный, требует особого профессионализма от хирурга и специализированных навыков. Это и влияет на стоимость операции, которая может быть относительно высокой, но по сравнению со способностью двигаться, полноценно жить, в некоторой степени и оправданной.
Для осуществления качественного шунтирования сосудов, в том числе нижних конечностей, можно обратиться в государственную или частную клинику
Очень важно грамотно относиться к выбору клиники, даже в случае с иностранными учреждениями, так как последствия диагностических, операционных ошибок могут стоить жизни. Лучше потратить время, изучить отзывы, попросить подтверждение квалификации врачей, удостовериться в качестве оказываемых услуг
 Шунтирование сосудов, располагающихся в нижних конечностях, предполагает обязательную анестезию. Она может общей или местного назначения, что решается относительно ряда определенных факторов, включающих медицинские показатели.
Шунтирование сосудов, располагающихся в нижних конечностях, предполагает обязательную анестезию. Она может общей или местного назначения, что решается относительно ряда определенных факторов, включающих медицинские показатели.
После операции (около 10 дней) будет проходить постоянное наблюдение за пациентом, включающее регулярные исследования состояния сосудов и организма в целом.
Послеоперационный период
Организм пациента после операции восстанавливается относительно быстро. На седьмой день хирурги снимают швы, оценивают общее состояние больного и выписывают его из стационара на 10-14 день.
Правила, которые необходимо выполнять в послеоперационном периоде:
- Соблюдать диету и не употреблять продукты, содержащие холестерин и способствующие набору веса.
- Принимать препараты, препятствующие тромбозу и снижающие уровень холестерина в крови.
- Работать с врачом-физиотерапевтом.
- Ходить, ежедневно увеличивая расстояние.
- Фиксировать в приподнятом положении конечности во время сна.
- Проводить гигиеническую обработку послеоперационных ран.
- Выполнять несложные физические упражнения, улучшающие циркуляции крови в ногах.
- Нормализовать массу тела.
- Периодически сдавать анализы крови с целью определения тромбоцитов и холестерина.
- Отказаться от курения и алкоголя.
- Лечить сопутствующие заболевания.
- Выполнять рекомендации врачей-ангиохирургов.
- При возникновении проблем в месте операции незамедлительно обратиться к врачу.
У больных количество и величина разрезов на ногах зависят от числа шунтов и протяженности очага поражения. После операции на голеностопных суставах часто возникают отеки. Пациенты ощущают неприятное жжение в местах изъятия вен. Это чувство становится особенно острым в положении стоя и по ночам.
После шунтирования сосудов восстановление функции конечности происходит в течение двух месяцев, а общее состояние больного улучшается практически сразу: уменьшается или исчезает боль в ноге, постепенно возобновляется ее двигательная активность. Чтобы ускорить данный процесс и вернуть силу мышцам, пациенту следует приложить усилия и разрабатывать их.
Продолжительность полноценной жизни после шунтирования сосудов варьируется и зависит от возраста пациента, половой принадлежности, наличия вредных привычек и сопутствующих заболеваний, соблюдения рекомендаций врача. Обычно больные, которым проводится операция, страдают тяжелой формой атеросклероза сосудов.
Перечень возможных осложнений, которые возникнуть после шунтирования нижних конечностей, представляют собой следующий список:
- Непроходимость сосудов, возникшая в результате образования кровяных сгустков, заражения крови или иных патологических процессов.
- Разрыв швов.
Непроходимость сосудов может возникнуть из за образования сгустков крови.
Методика выполнения операции, особенности восстановления
Шунтирование может производиться на разных уровнях. Основными вариантами являются:
- Аорто-бедренное шунтирование;
- Подвздошно-бедренное шунтирование;
- Бедренно-подколенное шунтирование.
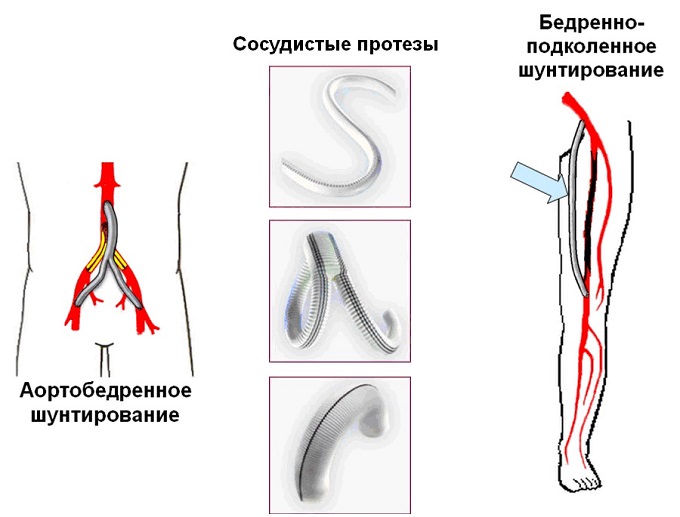
Шунтирование
Название вмешательства включает: 1 – название артерии, обеспечивающей приток крови; 2 – название артерии, в которую будет идти кровь по шунту.
Разберем методику выполнения операции шунтирования на примере бедренно-подколенного варианта.
Рекомендация читателей:
Для чистки СОСУДОВ, профилактики тромбов и избавления от ХОЛЕСТЕРИНА — наши читатели пользуются новым натуральным препаратом, который рекомендует Елена Малышева. В состав препарат входит сок черники, цветы клевера, нативный концентрат чеснока, каменное масло, и сок черемши.
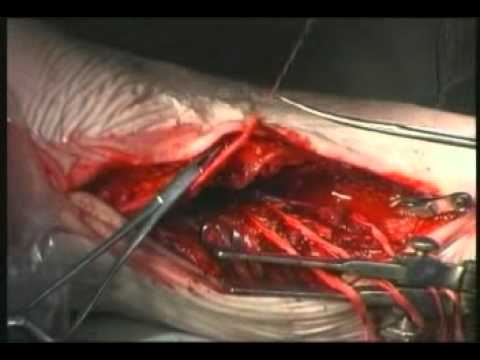
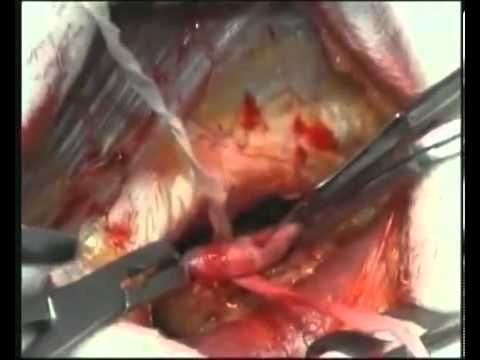
- Первым этапом данного вмешательства является обеспечение доступа к подколенной артерии. После послойного рассечения мягких тканей, выделения сосуда производится его осмотр. Интраоперационное исследование является самым точным из всех возможных и на этом этапе хирург окончательно решает, пригоден ли сосуд для выполнения шунтирования.
- Далее выделяют сосуд, который будет выполнять функцию шунта. Как правило, используется подкожная вена бедра. Производится ее осмотр, оценка пригодности.
- Затем переходят к этапу выделения бедренной артерии. Она также тщательно осматривается на предмет пригодности к шунтированию. На этом же этапе конец вены-шунта вшивается в бедренную артерию.
- Далее необходимо выполнить разрушение венозных клапанов. Ведь подкожная вена, как и любая другая, имеет в своей структуре клапаны. Но после проведения операции ее функция кардинально изменится, и она будет выполнять роль артериального сосуда. Клапаны разрушаются с помощью специального зонда.
- Кроме того, нужно перевязать все ветви вены-шунта. У подкожной вены, как правило, оказывается немало сообщений, их перевязка крайне важна. Ведь если не выполнить данный этап, то артериальная кровь будет попадать в венозное русло, что чревато осложнениями.
- И только после этого накладывается анастомоз между шунтом и подколенной артерией. Контроль работы шунта осуществляется с помощью УЗИ и/или ангиографического исследования.
Шунтирование сосудов включает все эти этапы и обычно занимает около 2 часов.
Осложнения во время и после вмешательства
Наиболее вероятным интраоперационным осложнением является выделение сосуда, непригодного для выполнения шунтирования. Предотвратить развитие данного осложнения можно лишь выполнением качественной предоперационной диагностики. Но нужно иметь в виду, что ни один из существующих на сегодняшний день методов исследования не даст 100 % гарантии пригодности сосуда.
Перечень вероятных послеоперационных осложнений стандартен.
 Среди них:
Среди них:
- Инфицирование.
- Тромбозы.
- Эмболии.
- Несостоятельность швов.
Однако соблюдение правил асептики, антисептики, а также основных принципов сосудистой хирургии позволяет с высокой вероятностью исключить возможность их развития.
Наши читатели рекомендуют!
Многие наши читатели для ЧИСТКИ СОСУДОВ и снижения уровня ХОЛЕСТЕРИНА в организме активно применяют широко известную методику на основе семен и сока Амаранта, открытую Еленой Малышевой. Советуем обязательно ознакомиться с этой методикой.
Восстановление пациентов в послеоперационном периоде
Выполнение данного оперативного вмешательства в среднем требует 2-ухнедельного пребывания пациента в стационаре. Первые дни после операции больному назначается постельный режим, далее ему разрешают ходить по палате, по коридору и т.д. С первого же дня назначают специальные медикаменты, основная цель которых – препятствовать развитию явлений тромбоза. Примерно через неделю снимают швы. Уже со второй недели послеоперационного периода с пациентом занимается врач, специализирующийся в отрасли ЛФК.
 Перед выпиской лечащий врач обсуждает с больным особенности дальнейшего восстановления. Прописываются лекарства, назначается диета, обсуждаются физические упражнения, которые будут выполняться пациентом. Полностью исключается возможность курения и употребления алкоголя. Ведь это может свести всю пользу проведенной операции к нулю.
Перед выпиской лечащий врач обсуждает с больным особенности дальнейшего восстановления. Прописываются лекарства, назначается диета, обсуждаются физические упражнения, которые будут выполняться пациентом. Полностью исключается возможность курения и употребления алкоголя. Ведь это может свести всю пользу проведенной операции к нулю.
Полное восстановление функции конечности, на которой проводилось шунтирование, обычно происходит через 1,5-2 месяца после операции. Но пациенту придется приложить немало усилий, чтобы вернуть силу мышцам, полноценно их разработать.
Шунтирование способно помочь даже самым безнадежным больным, главное – это желание больного вылечиться и вернуть себе здоровые ноги.

Вы все еще думаете что ВОССТАНОВИТЬ сосуды и ОРГАНИЗМ полностью невозможно!?
Оценка состояния перед операцией
Врач подробно расспрашивает пациента о жалобах, времени их появления, сопутствующих заболеваниях. Он проводит тщательный осмотр ног, определяет кожную температуру, окраску кожи, пульсацию периферических артерий, выявляет нарушения чувствительности и другие объективные признаки заболевания.
Дополнительно используются такие диагностические тесты:
- определение давления и пульсации в паховой, подколенной областях и над лодыжками для предварительного определения места закупорки;
- допплерография сосуда – ультразвуковое исследование скорости кровотока, позволяющее точно определить место поражения;
- ангиография – рентгенологический метод, позволяющий зафиксировать на рентгенограмме все артериальные сосуды конечности;
- спиральная компьютерная или магнитно-резонансная ангиография – современные, более безопасные и точные методы по сравнению со стандартной ангиографией.
Выполняется анализ крови с определением уровня холестерина, сахара крови и других показателей. Также врачи ищут признаки воспаления, которое может быть причиной сужения артерий.
Основные виды шунтирования
Метод подбирает лечащий врач, в зависимости от места нахождения поврежденных сосудов, результатов обследования, стадии заболевания, наличия сопутствующих патологий.
Основные варианты шунтирования сосудов нижних конечностей:
- Бедренно-аортное – кожу разрезают в паховой области или нижней части живота. К стенкам выше закупоренного участка прикрепляют шунт из высокопрочного полимерного состава, второй конец присоединяют к одной или обеим бедренным аортам.
- Бедренно–подколенное – протез устанавливают через надрез в паховой части и задней поверхности колена. Этот метод используют при поражении артерий в области бедер.
- Берцово-бедренное – в качестве протеза применяют подкожную вену, которую прикрепляют к пораженной артерии. Операция показана при патологических изменениях в сосудах бедер или под коленом.
При полном отсутствии непораженных атеросклерозом артерий устанавливают прыгающие шунты – при помощи мелких анастомозов соединяют здоровые части сосудов. Если поражены артерии в стопе, то проводят микрохирургическое шунтирование с использованием аутовен.
Любой вид шунтирования противопоказан при гипертонии, которая плохо поддается лечению, при тяжелых формах сердечной недостаточности с одышкой и отечностью, частых приступах стенокардии, аневризме сердца, постоянных нарушениях сердечного ритма. Врач может посоветовать отложить операцию при высоком уровне сахара в крови, наличии инфекционных болезней, дерматологических проблем кожных покровов ног.
Этапы операции
Шунтирование – серьезная операция, которую проводят после тщательного медицинского обследования. Основные виды предварительной диагностики – общий анализ крови, электрокардиограмма, МРТ, компьютерная томография, дуплексное ультразвуковое исследование. Эти методы помогают определить степень патологических изменений в сосудах и кровотоке.
За неделю до операции пациенту нужно прекратить прием противовоспалительных, разжижающих кровь лекарственных средств, начать пить антибактериальные препараты. За день до хирургического вмешательства ужин должен быть легким, после полуночи следует отказаться от приема воды и пищи.
Основные этапы вживления шунта:
- Хирург делает небольшой надрез немного выше поврежденного сосуда.
- Специалист анализирует уровень кровообращения, находит участок, в который необходимо установить шунт.
- Второй надрез делают ниже поврежденного сосуда, устанавливается переходник.
- Шунт располагают между сухожилиями, волокнами мышц, его проводят до границы здорового участка сосуда.
- Закрепление искусственного элемента, проверка его функциональных качеств.
- Перед наложением швов хирург проверяет проходимость сосудов при помощи артериограммы, дуплексного УЗИ.
Продолжительность шунтирования – 1–3 часа, после окончания пациенту надевают кислородную маску. В течение 1–2 дней человек находится в палате интенсивной терапии, при помощи капельницы ему вводят обезболивающие препараты. Для уменьшения отечности делают холодные компрессы, надевают специальные носки или обувь, которые препятствуют образованию тромбов.
Методика проведения
Шунтирование сосудов ног проводится под общей анестезией. При бедренно-подколенном или феморотибиальном способе хирург делает разрез кожи в верхней части бедра, чтобы обнажить артерию выше места закупорки. Кроме того, выполняется разрез под коленом или на голени ниже места артериального тромбоза. Артерию перекрывают с помощью зажимов.
При использовании собственной вены пациента хирург выделяет ее с передней поверхности бедра. Если сосуд не подходит для трансплантации, используется трубчатый синтетический протез. Хирург соединяет края артерий и трансплантата с помощью микрохирургической техники. Зажимы удаляют и наблюдают за потоком крови по новому руслу, чтобы убедиться, что обходной путь функционирует нормально.
При этих видах операции собственный сосуд пациента предпочтительнее, потому что он дольше сохраняет нормальный просвет и не тромбируется.
Сразу после операции назначаются антикоагулянты для профилактики свертывания крови в трансплантате.
Лечение заболеваний на ногах
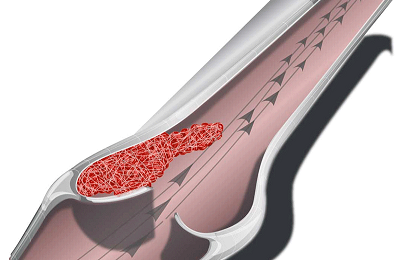
Хирургическое вмешательство в области нижних конечностей обязательно при двух заболеваниях сосудов ног: атеросклероз артерий и тромбангиит. В обоих случаях происходит нарушение кровообращения в сосудах ног. При атеросклерозе на стенках сосудов образуются бляшки, а при тромбангиите – тромбы, в дальнейшем происходит ишемия – недостаточное кровообращение.
Операцию на сосудах нижних конечностей проводят в соответствии со следующими принципами:
-
Чтобы устранить критическую ишемию, следует обеспечить попадание артериальной крови в ткани. Эта процедура носит название шунтирования. В процессе нее происходит замена пораженных сосудов новыми, часто искусственными. Кровь хирург берет из здоровой артерии, которая выступает в качестве донора.
- Новый сосуд, по которому будет идти кровь, называется шунтом. Его врач создает из вены или искусственных материалов. Собственная вена намного лучше, но она не всегда для этого подходит. Врач проверяет шунт так: кровь должна в него одинаково хорошо вливаться и выливаться. Если этого не происходит, то шунт может закрыться уже через несколько часов.
-
Кровь проводится к хорошей артерии, не имеющей пульса, ниже закупоренного места. Такая артерия является реципиентом. Она должна принимать всю кровь, которая поступает по шунту, передавать ее ко всем тканям с недостаточным кровообращением.
- Если артерию в области нижних конечностей закупорил тромб, то его необходимо срочно удалить. Свежий тромб легко удаляется специальным баллончиком. Если нет возможности удалить старый тромб, то проводится шунтирование.
Операции на сосудах ног проводятся в таких случаях:
- Появились признаки развития гангрены (язвы, посинение, омертвление кожных участков). И, если не провести операцию вовремя, то со временем можно лишиться ноги.
- Боли в области нижних конечностей. Притом неприятные ощущения могут исчезнуть после опускания ноги и удерживания ее в таком положении. Некоторым пациентам приходится в течение нескольких месяцев спать в сидячем положении.
- Расширение артерий ног, приводящее к их разрыву и внутреннему кровотечению.
- Артериальные травмы, ставшие причиной острой ишемии нижних конечностей.
Оперирование бедренной артерии
Нередко атеросклероз поражает именно бедренную артерию. При закупорке поверхностных артерий у пациента развивается хромота, которая лечится при помощи лекарственных препаратов. А вот закупорка глубокой бедренной артерии приводит к ишемии нижних конечностей.
Оперирование подколенных сосудов
Если тромб закупоривает подколенные сосуды, может произойти критическая ишемия нижних конечностей или развиться гангрена ноги. В таком случае хирурги применяют бедренно-берцовое шунтирование или ангиопластику, используя специальный рассасывающийся стент.
Металлический стент нельзя использовать в подколенной зоне, так как в процессе сгибания он может повредить стенки артерии.
Наши читатели рекомендуют!
Многие наши читатели для снижения уровня ХОЛЕСТЕРИНА в организме активно применяют широко известную методику на основе семен и сока Амаранта, открытую Еленой Малышевой. Советуем обязательно ознакомиться с этой методикой.
Хирургическое вмешательство на артериях голеностопа
Одна из поверхностных бедренных артерий переходит в подколенную, от которой отходят три артерии голени. Если закупоривается подколенная артерия, то развивается критическая ишемия ноги.

Comments
(0 Comments)