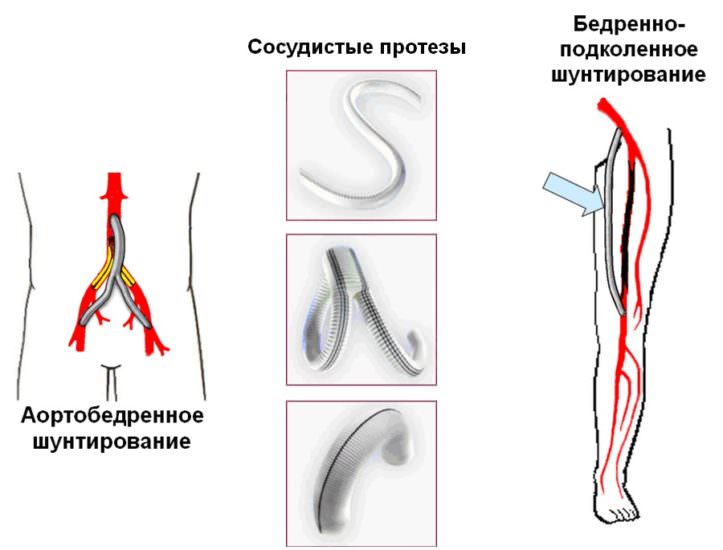
Операция шунтирования сосудов нижних конечностей
Для чего это нужно и могут ли быть осложнения
Найдя в Интернете отзывы про коронарное шунтирование сосудов сердечной мышцы, можно понять, что главной целью данной процедуры является нормализация кровотока, направленного к сердечной мышце. Хирургами была решена стратегическая задача, которая заключалась в создании независимого русла. В последствии оно участвует в обеспечении сердца артериальной кровью.
Главными показаниями к КШС являются:
- ишемическая болезнь;
- аневризма периферических артерий;
- облитерирующий атеросклероз.
Есть такие факторы, которые повышают вероятность возникновения осложнений. Речь идет о высоком артериальном давлении, лишнем весе, коронарной болезни. Также сюда относят высокий уровень холестерина, обструктивные заболевания органов дыхания в хронической форме. Негативно повлиять также могут эндокринные заболевания, злоупотребление табачными изделиями, пассивная жизнедеятельность.
Техника проведения
Прежде чем ответить на вопрос, продолжительности и будет сколько длиться операция по коронарному шунтированию составляющих сердца, нужно разобраться во всех тонкостях данного процесса. Любое воздействие, особенно на такой орган как сердце, начинается с анестезии. Когда пациент засыпает на операционном столе, хирург отмечает вены, а также подготавливает артерии, которые в дальнейшем будут использованы в качестве шунтов.
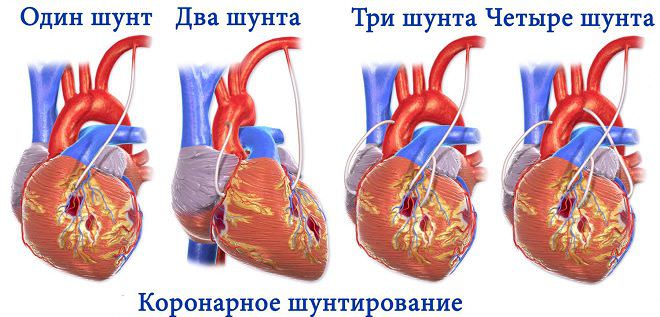
В данном случае может быть использован не единственный трансплантат. Хирургом определяется, какой вид подойдет в конкретном случае лучше всего. Самыми распространенными считаются грудная и лучевая артерии. Если определять, будет сколько длиться операция под названием коронарное шунтирование, то, очевидно, что в среднем это занимает 5 часов. Определяется это количеством шунтируемых артерий.
При условии использования лучевой артерии в некоторых случаях пациенту необходим прием блокаторов кальциевых каналов и это продолжается несколько месяцев после вмешательства. Это лучший способ поддержать артерию открытой.
Шунтирование как способ восстановить кровоток
В Интернете можно найти множество видео коронарного шунтирования сосудов сердца. На некоторых видно, что после окончания подшивки шунтов отключается аппарат искусственного кровообращения. После чего сердце бьется самостоятельно, а кровообращение нормализуется. Перед тем как скрепить кости грудной клетки, устанавливаются временные электроды и дренажи. Все это необходимо для электростимуляции до того момента, пока ритм полностью не восстановится. Кожа и подкожная клетчатка затягиваются быстро.
После реанимации пациент переводится в палату интенсивной терапии, где наблюдается около 2 дней.
В послеоперационный период важно вести правильный образ жизни, четко следуя рекомендациям врача, он объясняет, как вести себя первые полгода. Если шов нормально заживает и не влажный, то допускается прием быстрого душа, в противном случае можно это сделать, повернувшись спиной в струе
Понятное дело, что какой то дискомфорт первое время будет присутствовать, но если обнаружена подвижность или щелчки в груди, то срочно нужно обращаться к врачу.
Если говорить про рассмотренный метод восстановления сосудов сердца, цена операции зависит от многого, и определяется в индивидуальном порядке.
Шунтирование сердца что это за операция
Еще лет 45 назад ни у кого не возникал вопрос: шунтирование сердца — что это и для чего оно выполняется? Первые разработки в этом направлении, предпринятые советским ученым-кардиохирургом Колесовым В.И., были подвергнуты сомнениям и даже гонениям. Предположение ученого о том, что с помощью шунта можно создать обходной путь взамен пораженных атеросклерозом сосудов, казалось фантастическим. Сейчас аортокоронарное шунтирование сердца ежегодно спасает жизни десяткам тысяч людей. Операции популярны и эффективны, поэтому проводятся во многих странах мира.
Разбираясь в вопросе: шунтирование сердца — для чего и что это такое, следует учесть его предназначение. Операция применяется при болезнях, поражающих сосуды сердца и нарушающих кровоток. Суть вмешательства заключена в создании нового пути движения крови, который заменит пораженную часть сосуда. Для этой цели используют шунты, сделанные из вен пациента или артерий. Шунты из вен легче создавать, однако они менее надежны и могут закрываться спустя месяц после операции. Лучше использовать артериальные шунты, но такая операция технические сложнее и не всегда возможна.
Коронарное шунтирование — показания
Холестериновые отложения на стенках сосудов приводят к уменьшению просвета сосуда. В результате этого кровь поступает к органам в недостаточном количестве. Если сужен просвет сосуда сердечной мышцы, это может стать причиной стенокардии и инфаркта миокарда. Для расширения просвета сосудов применяют лекарственную терапию, коронарную ангиопластику, стентирование. Если ситуация сложная, кардиохирурги могут прибегнуть к операции. Аортокоронарное шунтирование показано в таких случаях:
- сильная стенокардия, при которой пациент не в силах обслуживать себя самостоятельно;
- проблемы с несколькими коронарными сосудами одновременно (более трех);
- сужение коронарных сосудов превышает 75%;
- сочетание атеросклероза с сердечной аневризмой.
Чем опасно шунтирование сердца?
Наряду с вопросом: шунтирование сердца, что это такое, зачастую возникает вопрос о безопасности этого метода. Когда хирургам-кардиологам задают вопрос, опасно ли шунтирование сердца, они отвечают, что не опаснее других операций. Хотя данный вид хирургического вмешательства относится к сложным, современные достижения в медицине и технике позволяют выполнить его максимально безопасно. В послеоперационный период риск осложнения повышается у пациентов, имеющих такие сопутствующие болезни:
- лишний вес;
- сахарный диабет;
- высокий уровень вредного холестерина;
- высокое артериальное давление;
- серьезные почечные заболевания.
В зависимости от качества проведенной операции и общего состояния здоровья изредка могут возникнуть такие осложнения: отек и покраснение в месте шва, кровотечение, сердечные приступы. К очень редким, но возможным осложнениям относятся:
- перикардит — воспалительный процесс на серозной оболочке сердца;
- сбои в сердечном ритме;
- острая сердечная недостаточность;
- флебит — воспаление стенок вены;
- инсульт;
- плеврит — воспаление плевры легкого;
- уменьшение просвета в шунте.
Шунтирование сердца — сколько живут после операции?
Пациенты, перенесшие операцию на сердце, всегда интересуются, сколько живут после шунтирования сердца. Врачи-кардиохирурги называют среднюю цифру в 15 лет, однако уточняют, что в дальнейшем все зависит от пациента и его состояния здоровья. При качественной постановке шунта и соблюдении всех рекомендаций пациент может прожить еще 20-25 лет. После этого может снова потребоваться коронарное шунтирование сердца.
Показания для операции аорто-коронарного шунтирования
Показания для операции аорто-коронарного шунтирования
Лечение больных с ИБС основывается на следующих положениях:
— проксимальная тромботическая окклюзия коронарной артерии является причиной инфаркта миокарда (ИМ);
— после внезапной и продолжительной окклюзии коронарной артерии развивается необратимый некроз зоны миокарда (в большинстве случаев этот процесс завершается в течение 3-4 часов, максимум 6 часов);
— размер ИМ является критической детерминантой функции левого желудочка (ЛЖ);
— функция ЛЖ в свою очередь является наиболее важной детерминантой ранней (внутригоспитальной) и отдаленной (после выписки) летальности. Если чрезкожное вмешательство невыполнимо (выраженный стеноз ствола левой коронарной артерии, диффузное многососудистое поражение или кальциноз коронарных артерий) или ангиопластика и стентирование оказались неуспешными (невозможность пройти стеноз, внутристентовый рестеноз), показана операция в следующих случаях:
Если чрезкожное вмешательство невыполнимо (выраженный стеноз ствола левой коронарной артерии, диффузное многососудистое поражение или кальциноз коронарных артерий) или ангиопластика и стентирование оказались неуспешными (невозможность пройти стеноз, внутристентовый рестеноз), показана операция в следующих случаях:
I группа показаний к операции.
Пациенты с рафрактерной стенокардией или большим объемом ишемизированного миокарда:
— cтенокардия III-IV ФК, рефрактерная к медикаментозной терапии;
— нестабильная стенокардия, рефрактерная к медикаментозной терапии (Термин «острый коронарный синдром» применим к различным вариантам нестабильной стенокардии и ИМ. Определение уровней тропонина помогает дифференцировать нестабильную стенокардию без ИМ от ИМ без подъема сегмента ST).
— острая ишемия или нестабильность гемодинамики после попытки ангиопластики или стентирования (особенно при диссекции и нарушении кровотока по артерии);
— развивающийся ИМ в течение 4-6 часов от начала грудной боли или позже при наличии продолжающейся ишемии (ранняя постинфарктная ишемия);
— резко положительный стресс тест перед плановой абдоминальной или сосудистой операцией;
— ишемический отек легких (частый эквивалент стенокардии у женщин пожилого возраста).
II группа показаний к операции.
Пациенты с выраженной стенокардией или рефрактерной ишемией, у которых операция улучшит отдаленный прогноз (выраженная степень индуцированной при стрес-тесте ишемии, значимое коронарное поражение и состояние сократительной функции ЛЖ). Такой результат достигается предотвращением ИМ и сохранением насосной функции ЛЖ. Операция показана пациентам с нарушенной функцией ЛЖ и индуцируемой ишемией у которых прогноз при консервативной терапии неблагоприятный:
— стеноз ствола левой коронарной артерии >50%;
— трехсосудистое поражение с ФВ
— трехсосудистое поражение с ФВ >50% и выраженной индуцируемой ишемией;
— одно и двухсосудистое поражение с большим объемом миокарда под риском, при этом ангиопластика невозможна из-за анатомических особенностей поражения.
III группа показаний к операции
Пациентам, которым планируется операция на сердце, аортокоронарное шунтирование выполняется как сопутствующее вмешательство:
— операции на клапанах, миосептэктомия и т.д.;
— сопутствующее вмешательство при операциях по поводу механических осложнений ИМ (аневризма ЛЖ, постинфарктный ДМЖП, острая МН);
— аномалии коронарных артерий с риском внезапной смерти (сосуд проходит между аортой и легочной артерией);
— Американская Ассоциация Сердца и Американский Колледж кардиологов распределяют показания для операции в соответствие с классами доказанности их эффективности I-III. При этом показания устанавливаются в первую очередь на основании клинических данных и во вторую на данных коронарной анатомии.
Шунтирование описание основных видов операции
Это особый вид операции, который направлен на создание обходного пути для сосудов, чтобы обойти закупоренный участок и возобновить нормальный кровоток к органам и тканям.
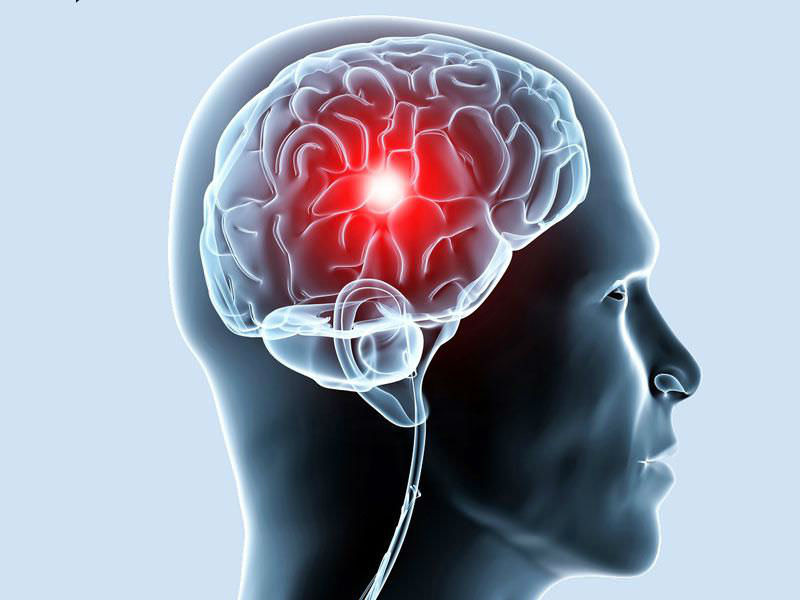
Вовремя проведенное шунтирование позволяет предотвратить инфаркт мозга, который может быть спровоцирован гибелью нейронов из-за недостаточного количества поступающих через кровоток питательных веществ.
Шунтирование позволяет решать две основные задачи — бороться с лишним весом или восстанавливать кровообращение в обход участка, где сосуды были повреждены по тем или иным причинам.
Данный вид операции проводится под общей анестезией.
Для восстановления затрудненного кровотока для нового «сосуда»-шунта выбирается определенный участок другого сосуда — обычно, для таких целей служат грудные артерии или вены бедра.
Удаление части сосуда для шунта никак не отражается на кровообращении в зоне, где взяли материал.
Затем на сосуде, который будет проводить кровь вместо поврежденного, делают специальный надрез — сюда вставят шунт и подошьют его к сосуду. После процедуры пациенту необходимо пройти несколько обследований, чтобы убедиться в полноценном функционировании шунта.
Выделяют три основных вида шунтирования: восстановление кровотока в сердце, мозге и желудке. Далее рассмотрим эти виды немного подробнее.
- Шунтирование кровеносных сосудов сердца Шунтирование сердца иначе называют коронарным. Что такое коронарное шунтирование сердца? При данной операции восстанавливается кровоток к сердцу, обходя сужение коронарного сосуда. Коронарные артерии способствуют поступлению кислорода к мышце сердца: если работоспособность данного типа сосудов нарушается, то нарушается и процесс поступления кислорода. При коронарном шунтировании грудная артерия чаще всего выбирается для шунта. Количество вставляемых шунтов зависит от количества сосудов, в которых произошло сужение.
- Шунтирование желудка Задача шунтирования желудка совсем иная, нежели шунтирование сердца — помощь в коррекции веса. Желудок делят на две части, одна из которых соединяется с тонкой кишкой. Таким образом, часть органа не задействуется в процессе пищеварения, поэтому человек имеет возможность избавиться от лишних кило.
- Шунтирование артерий головного мозга Данный вид шунтирования служит для стабилизации кровообращения в головном мозге. Точно так же, как и при шунтировании сосудов сердца, кровоток перенаправляется в обход артерии, которая больше не может поставлять необходимое количество крови к мозгу.
Осложнения
Как любое хирургическое вмешательство, операция шунтирования может иметь различные осложнения, их частота достигает 2%:
- образование тромба в венозном трансплантате;
- аллергическая реакция на обезболивающий препарат;
- эмболия сосудов сердца, легких или мозга с развитием инфаркта или инсульта;
- повышение или резкое снижение артериального давления;
- инфицирование раны;
- кровотечение из раны;
- сексуальные нарушения при аорто-бифеморальном шунтировании.
Больные с атеросклерозом сосудов ног часто страдают сопутствующими заболеваниями сердца, поэтому перед операцией необходимо тщательное обследование и оценка риска вмешательства. До и после процедуры необходим прием аспирина и препаратов, снижающих уровень холестерина и артериальное давление.
Другая группа осложнений связана с конечностью и включает недостаточную проходимость анастомоза и плохое заживление раны.
В целом операция проходит успешно в 90 — 95% случаев. Риск и отдаленные последствия вмешательства связаны с двумя главными факторами:
- материал трансплантата (предпочтение отдается собственной вене);
- состояние артерий голени, к которым прикреплен анастомоз.
После проведения шунтирования и послеоперационного восстановления облегчается боль, улучшается способность к передвижению. Часто удается отдалить срок перехода болезни в тяжелую форму и ампутации конечности. Для многих пациентов с тяжелыми болезнями периферических артерий шунтирование — наиболее эффективное и надежное из решений.
Этапы лечения сердца
Далее, опишем какие условно можно обозначить этапы лечения при коронарном шунтировании сердца.
- Подготовка к операции.
- Проведение операции.
- Постоперационный период.
- Реабилитация.
Предоперационный период
Перед операцией специалисты медицинского учреждения информируют пациента о различных аспектах лечения. Для получения объективного представления о ходе операции на этом этапе целесообразно ознакомиться с наглядными материалами о коронарном шунтировании сосудов сердца: видео операций с подключением систем искусственного кровообращения, шунтирования на бьющемся сердце.
Если пациент дает согласие на операцию, проводятся все необходимые диагностические процедуры для обнаружения противопоказаний к хирургическому вмешательству.
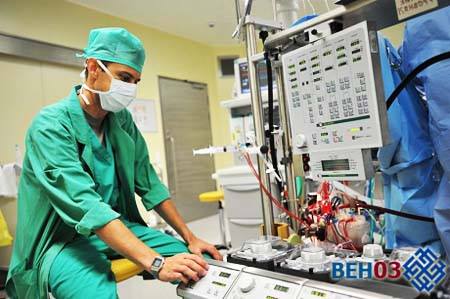 В операционной к пациенту подключаются мониторы
В операционной к пациенту подключаются мониторы
Перед операцией пациентом выполняются рекомендованные санитарно-гигиенические мероприятия (клизмы, бритье); отменяется прием пищи и жидкостей. В операционной к пациенту подключаются мониторы, вводится анестезия. После засыпания больного ему делается интубация, устанавливаются зонд, катетер; вводятся антибиотики, производится антисептическая обработка.
Проведение операции
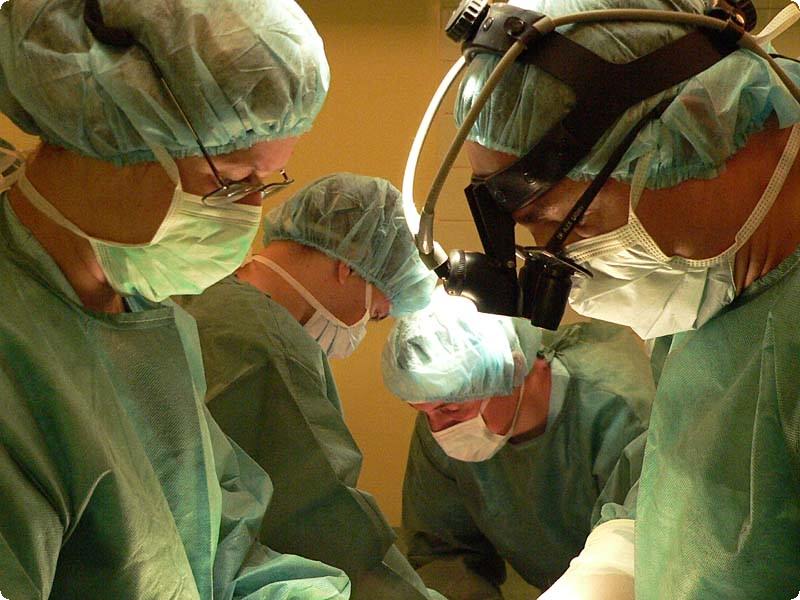
Операция аортокоронального шунтирования сердца. Хирурги извлекают шунт (например, вену из нижней конечности) и делают срединную стернотомию для доступа к сердцу. Диаметр пересаживаемого сосуда составляет 2–3 мм, а швы сравнимы с толщиной человеческого волоса, поэтому во время операции требуются микрохирургические лупы.
Использование электрического скальпеля позволяет останавливать кровотечение при разрезах. В классическом случае через канюли к пациенту присоединяется аппарат «сердце-легкие», осуществляющий искусственное кровообращение, тогда как сердце остановлено охлажденной жидкостью. В аппарате происходит насыщение крови кислородом, коррекция температуры.
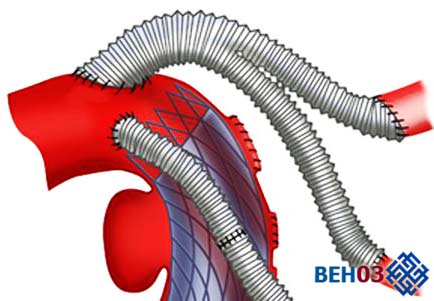 Диаметр пересаживаемого сосуда составляет 2–3 мм
Диаметр пересаживаемого сосуда составляет 2–3 мм
Хирург производит присоединение шунта к коронарному сосуду, запускает работу сердца электрошоком. Противоположный конец шунта пришивается к аорте. В финале операции делается дренаж и зашивание раны. Длительность операции может составлять до 6 часов. Вариант операции на работающем сердце требует применения оборудования, уменьшающего сердечные колебания.
Видеоматериал: создан искусственный кровеносный сосуд
Постоперационный период
Постоперационный период в стационаре. В течение двух дней после операции производится интенсивная терапия с инструментальным и лабораторным мониторингом состояния. По мере восстановления функций удаляются дыхательная трубка, дренажи, зонд, катетер. Медикаментозное сопровождение включает антибиотики, обезболивающие и успокаивающие препараты.
 После операции пациенту необходимо принимать антибиотики
После операции пациенту необходимо принимать антибиотики
Если в качестве шунта бралась вена нижней конечности, требуется ношение компрессионного чулка. Швы снимаются на 8–9 день; через 2 недели после операции пациент выписывается из стационара. Продолжительность пребывания в стационаре может быть увеличена в случае обострения сопутствующих заболеваний, возникновения осложнений.
Реабилитационный период
После аортокоронарного шунтирования реабилитация пациента заключается в мероприятиях медикаментозной терапии и изменении образа жизни. В частности, требуются:
- гиполипидемическая диета, прием статинов;
- отказ от курения;
- прием ацетилсалициловой кислоты и клопидогреля (в течение 9 месяцев после операции);
- прием кардиопротекторов;
- лечение нестероидными противовоспалительными препаратами, глюкокортикоидами (в случае постперикардотомического синдрома).
Рекомендовано также санаторное лечение и умеренные физические нагрузки (не вызывающие расхождения грудины). Оценка эффективности лечения проводится через 1–3 месяца после операции: делается рентгенография, электрокардиографическое исследование, определение показателей липидного обмена.
Рассматриваются симптомы стенокардии, состояние рубцов. Далее в течение года пациент посещает врача каждые 3 месяца, а в последующем — раз в год (при отсутствии жалоб). Возможность возвращения к активности с ощутимыми физическими нагрузками зависит от состояния постоперационной раны. К работе, не связанной со значительными физическими нагрузками, можно вернуться в среднем через полтора месяца после операции.
Какие осложнения возможны после операции
Наиболее частыми осложнениями аортокоронарного шунтирования считаются:
- кровотечение,
- нарушенный ритм сердца.
К менее частым относят:
- инфаркт миокарда, вызванный оторвавшимся тромбом:
- неполное сращение грудинного шва;
- инфицирование раны;
- тромбоз и флебит глубоких вен ноги;
- инсульт;
- почечную недостаточность;
- хроническую боль в зоне операции;
- формирование келоидных рубцов на коже.
Риск осложнений связан с тяжестью состояния больного до операции, сопутствующими заболеваниями. Увеличивается в случае экстренного вмешательства без подготовки и достаточного обследования.
После операции больной должен ежеквартально наблюдаться кардиологом, продолжать прием коронаролитиков, статинов (по показаниям), придерживаться антихолестериновой диеты. Несколько лет возвращенной активной жизни следует ценить и перестроить свой режим на более подходящий для здоровья.
Отзывы пациентов, переживших операцию, заставляют задуматься о личном выборе и ценностях в жизни.
Галина Михайловна, 58 лет, учитель музыки: «Прочитала статью и стала вспоминать о том, что меня подвигло в согласии на операцию. Только дожила до пенсии, как случился инфаркт. Правда, до этого лет 10 была постоянная гипертония. Лечилась время от времени, отдыхать было некогда (как все музработники, колымлю еще в двух местах). Оказавшись на больничной койке с постоянными приступами и страхом, согласилась, даже не задумываясь о последствиях. На консультацию направили в областной кардиологический центр. 3 месяца ожидала очереди на коронарографию. Когда предложили операцию, сразу согласилась. До и после выполняла все по рекомендациям врача. Боль в груди длилась дня 3, затем практически исчезла. Сейчас продолжаю заниматься любимым делом, веду учеников, подрабатываю в оркестре».
Сергей Николаевич, 60 лет, подполковник в отставке. «Невозможно постоянно бояться и ожидать инфаркта, лучше рискнуть. После операции 2 года приступов практически нет. Раз увеличил нагрузку на даче, почувствовал головокружение. После отдыха прошло. Может, хоть 5 или 10 лет смогу прожить, не вспоминая о сердце. Мои ровесники уже не в состоянии физически работать».
Что происходит с сердцем
Хотя операция АКШ считается одной из довольно распространенных хирургических процедур, она является серьезным испытанием для организма и оказывает значительное влияние на здоровье. Достаточно сказать, что 3% пациентов погибают во время операции. Процедура идет на протяжении нескольких часов. Для ее проведения требуется целая команда хирургов. И самое сложное в ней это то, что операция проводится в области сердца.
В некоторых развитых странах мира врачи все чаще предпочитают минимально инвазивное АКШ, которое проводится через небольшой разрез в грудной клетке. Для проведения операции используется робот-хирург. Врач получает возможность контролировать ход процедуры при помощи видео. Эту разновидность АКШ образно называют «хирургией через замочную скважину».
В более доступном врачам и пациентам варианте хирург рассекает грудную клетку и получает доступ к сердцу. По более традиционной методике сердце пациента на время процедуры переводится на аппарат искусственного кровообращения. «Отключение» сердца на время операции гарантирует, что, как бы не пошел процесс, человек будет находиться под контролем современной аппаратуры. Данный метод является «золотым стандартом» проведения операций АКШ.
Однако в последнее годы стала популярна идея о том, что можно проводить операции, не переводя пациента на аппаратный контроль, так сказать, на «бьющемся сердце». Процедура получила название «АКШ без искусственного кровообращения (ОРСАВ)». Ее сторонники в качестве аргументов приводят тот факт, что даже временное отключение сердца повышает риск травматической ишемии миокарда, инсульта, расстройства высших функций мозга (память, речь и т. п.), воспалительных процессов почек, легких и др. Реакция организма на перевод его на аппарат искусственного кровообращения даже на несколько часов получила название респираторного дистресс-синдрома взрослых, постперфузионного синдрома (PPS) или синдрома системного воспалительного ответа (SIRS).
И целый ряд исследований показал, что действительно, при этом сразу после операции пациенты чувствуют себя лучше… Но в 2013 году было опубликованы результаты анализа множества исследований, согласно которым ни по смертности, ни по состоянию здоровья пациентов в краткосрочном периоде разницы между двумя методами нет. Более того, есть данные, что если смотреть на несколько лет вперед, то пациенты после OPCAB живут меньше, чем люди после традиционной операции с переводом сердца на аппарат.
Надо добавить, что АКШ — очень «гендерная» операция. Женщины в среднем реже страдают от ИБС, правда, протекает она у них тяжелее. И у них в подавляющем большинстве случаев (90%) поражается левая коронарная артерия — в отличие от мужчин. У женщин выше смертность в ходе операции и живут они после процедуры меньше, чем сильный пол. Поэтому врачи в отношении слабого пола предпочитают использовать любые другие методы, но не АКШ. Это приводит к весомому неравновесию: женщины составляют только 23% от общего числа пациентов, прошедших АКШ.
Откуда берутся шунты для артерий
История развития аортокоронарного шунтирования носит несколько запутанный характер. Это яркий пример того, как ученые сразу нескольких развитых в области медицины стран пришли не к идее — идея возникла раньше — а к возможности проведения подобной операции на человеке, да еще так, чтобы он после этого выжил. В целом, можно сказать, что становление АКШ приходится на 1950-1960-е годы, а к 1970-м число проведенных операций по всему миру уже исчислялось тысячами и десятками тысяч. Хотя большинство ключевых шагов были сделаны американцами, наш соотечественники тоже внесли немалый вклад в эту область кардиохирургии. Так, в 1964 году хирург В.И. Колесов впервые провел процедуру маммарокоронарного шунтирования.
Само название операции говорит о том, что речь идет о шунте коронарных артерий. Коронарными называются крупные сосуды, занимающиеся кровоснабжением сердца: коронарные вены (кровь без кислорода идет от сердца) и коронарные артерии (кровь с кислородом поступает к сердцу). Если просвет коронарных артерий сужается, то сердце получает недостаточно кислорода — развивается ишемическая болезнь сердца (ИБС).
На ранних стадиях заболевания, когда еще возможно подкорректировать пострадавшую артерию, проводится баллонная ангиопластика с установкой стента. При этом сначала суженое место артерии расширяют при помощи введенного в сосуд специального баллона, а затем «закрепляют успех» путем установки стента — искусственного каркаса для стенок сосуда, не позволяющего им больше сжиматься. Но в большинстве случаев пациент попадает к врачу на стадии, когда требуется шунтирование суженого сосуда.
Шунтом является участок здорового кровеносного сосуда — графт. Чтобы избежать отторжения чужеродных тканей, графт берут из сосудов самого пациента. В зависимости от того, где был взят сосуд, выделяют следующие виды АКШ:
- маммарокоронарное шунтирование — графт берется из внутренней грудной артерии;
- аутовенозное аортокоронарное шунтирование — в качестве графта используется кусочек большой подкожной вены ноги;
- аутоартериальное аортокоронарное шунтирование — графтом является участок лучевой артерии.
Можно ли вот так просто вырезать часть сосуда у человека? Увы, нет. Серьезным осложнением АКШ является тромбоз на том месте, где брали графт. Кровообращение на этом участке временно нарушается, и уже на 3-4-й день после операции может развиться тромбоз глубоких вен в данном месте. Для предупреждения подобного осложнения пациенты после операции получают препараты для разжижения крови.

Comments
(0 Comments)