Атеросклероз артерий нижних конечностей причины, лечение, операция, народные средства, прогноз
Стенозирующий атеросклероз современная диагностика
Врач при постановке диагноза ориентируется прежде всего на жалобы больного и симптомы заболевания, которые можно выявить при осмотре. Доктор проверит пульс на сосудах бедер, голеней, стоп. При атеросклеротическом поражении характерно одностороннее ослабление или отсутствие пульса. При прослушивании над местами сужения артерий слышен шум.
Специфические симптомы атеросклероза ног может проверить любой. Обнаружив у себя такие признаки, следует поторопиться к врачу. Проба Оппеля: подошва ступни бледнеет, если поднять ногу под углом 45 градусов и удерживать одну минуту. (У любого здорового человека через 3-4 минуты нога тоже побледнеет за счет оттока крови). Проба Гольдфлама: если поднять ноги под углом 45 градусов и сделать 20–30 сгибательных движений стопами, в ногах появляются боли, ноги быстро устают. Проба Панченко: при сидении «нога на ногу» возникают боли и покалывание в пораженной ноге. Симптом сухого ручья – это спадение вен тыльной поверхности стопы. В положении стоя сверху на ступне должна быть четко видна сеточка вен. Если вен не видно – это признак нарушенного кровообращения.
https://youtube.com/watch?v=kELiOklRDYA
Заподозрив облитерирующий атеросклероз, врач назначит дополнительные методы обследования. Это УЗДГ сосудов ног – ультразвуковая допплерография. Ультразвуковая диагностика позволяет оценить кровоток по сосудам и обнаружить места сужения.
Если планируется оперативное лечение, назначаются методы обследования, позволяющие более точно определить расположение и размер атеросклеротических бляшек. Это ангиография сосудов ног – рентгеновский снимок с контрастированием. Также рекомендуется МР-ангиография – магнитно-резонансное исследование сосудов ног, которое может выполняться с контрастом или без него.
Симптомы нестенозирующего атеросклероза артерий
Клиническая картина этого заболевания зависит от места локализации холестериновых бляшек:
При поражении брахицефальных артерий, которые преимущественно питают клетки головного мозга, может развиться слабость, головокружение при резком движении головой, смене положения тела или снижении уровня артериального давления, нарушение зрения в виде «мушек» перед глазами. Объясняется это тем, что при пониженном давлении кровь не может поступать к головному мозгу через суженый бляшкой сосуд. В результате он страдает от недостатка питательных веществ и реагирует таким способом на этот фактор;
Также возможно появление шума в ушах, онемение рук и ног на короткий период;
Характерными признаками нестенозирующего атеросклероза на ранних этапах можно считать частые приступы головной боли, которые не снимаются после принятия обезболивающих препаратов
Человек становится рассеянным, ему тяжело сконцентрировать внимание;
Кроме того, пациента постоянно мучает чувство недосыпания, сонливости, быстрая утомляемость
При появлении какого-либо симптома стоит отправиться к врачу для установления причины, ведь при полной закупорке артерий кровь перестанет поступать в головной мозг, вследствие этого возникнет инсульт.
Атеросклероз облитерирующий атеросклероз
Опубликовано NIKS в Пнд, 09/26/2011 — 15:49
Что подразумевает диагноз «облитерирующий атеросклероз сосудов нижних конечностей»?
Кто подвержен этому заболеванию более всего?
Облитерирующий атеросклероз – болезнь, возникающая при утолщении стенок артериальных сосудов из-за отложений липидов и холестерина, которые формируют атеросклеротические бляшки, вызывающие постепенное сужение просвета артерии и приводящие к ее полному перекрытию.
Атеросклеротическое поражение артерий в каждом отдельном случае проявляется в виде сужения (стеноза) или полного перекрытия (окклюзии) на конкретном участке артерии, что препятствует нормальному приливу крови к тканям. В результате ткани не получают питательных веществ и кислорода, необходимых для их нормального функционирования.
Вначале развивается состояние под названием ишемия. Оно сигнализирует о том, что ткани страдают от недостатка питания, и если это состояние не устранить, произойдет отмирание ткани (некроз или гангрена ног).
Особенностью атеросклероза является то, что эта болезнь способна поразить одновременно сосуды нескольких бассейнов. При поражении сосудов конечностей возникает гангрена, поражение сосудов головного мозга приводит к инсульту, поражение сосудов сердца чревато инфарктом.
Атеросклеротические изменения сосудов нижних конечностей и аорты присутствуют у большинства людей средней возрастной группы, однако, на первом этапе, болезнь никак себя не проявляет. Симптомами, свидетельствующими об артериальной недостаточности, являются болезненные ощущения в ногах при ходьбе. Постепенно интенсивность симптомов увеличивается и приводит к необратимым изменениям в виде гангрены ноги. Среди мужчин заболевание встречается в 8 раз чаще, чем среди женщин.
Дополнительные факторы риска, приводящие к более раннему и тяжелому течению болезни: сахарный диабет, курение, чрезмерное увлечение жирной пищей.
Для атеросклероза сосудов характерно постоянное прогрессирование, ведущее к гангрене нижней конечности, что влечет за собой хирургическую ампутацию ноги, необходимую для спасения жизни больного. Предотвратить развитие гангрены может только своевременное лечение и вовремя предпринятые меры по нормализации кровотока.
Признаки заболевания
Основной симптом, характерный для закупорки артерий ног, это так называемая «перемежающаяся хромота» — боль в мышцах ног, появляющаяся при ходьбе и проходящая после небольшого отдыха. Чаще всего эти ощущения пациенты описывают словами «сковывает», «сжимает», «деревянеет». В большинстве случаев боль чувствуется в икроножных мышцах, но иногда, при закупорке крупных сосудов (подвздошных артерий, брюшного отдела аорты), может ощущаться в ягодичной области и мышцах бедер. Характерным является усиление боли при беге, быстрой ходьбе, подъеме по лестнице.
Степень нарушения циркуляции крови в ногах можно определить по расстоянию, которое пациент способен пройти без болевых ощущений. На начальном этапе развития болезни пациент в силах преодолеть около 500-1000 м до появления боли в нижних конечностях. Признаками заболевания могут быть также ощущения холода и онемения в пальцах ног. Кожный покров стопы и голени становится бледным, волосяной покров на ноге уменьшается, а затем исчезает полностью, рост ногтей замедляется.
С течением времени дистанция безболевой ходьбы становится все меньше, боль возникает уже через каждые 50-100 м, кожа на нижних конечностях может стать багрово-синюшного цвета, замедляется скорость заживления небольших ран на ногах.
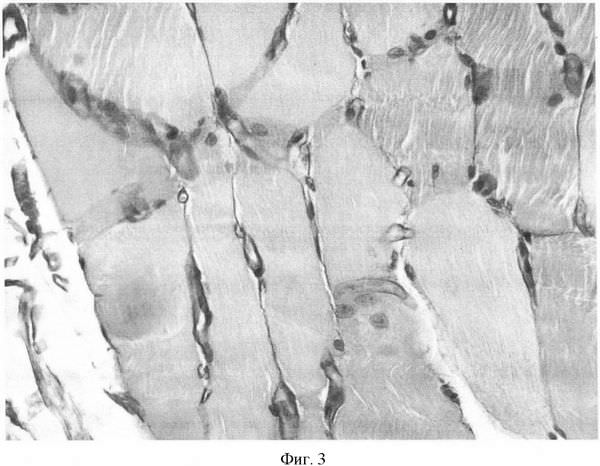
Для следующей стадии характерно появление болей в покое, которые ощущаются особенно сильно при горизонтальном положении ног. Если больной опускает ноги вниз, то наступает временное облегчение. Подобная зависимость болевых ощущений от положения ног часто приводит к тому, что пациенты пытаются спать сидя, но вскоре сон полностью нарушается из-за сильных болей. На кожном покрове голени, стопы и пальцев возникают некрозы и почернения из-за омертвения тканей, появляется отек стопы и незаживающие, часто инфицирующиеся раны – трофические язвы. На заключительном этапе развивается гангрена ноги, и спасти жизнь пациента может только оперативное лечение — ампутация конечности.
Церебральный атеросклероз
Церебральный атеросклероз — болезнь, поражающая артерии головного мозга человека.
Зачастую данное заболевание проявляется в возрасте после 50 лет, но за последнее время наблюдается тенденция уменьшения возрастного ценза болеющих людей. Как показывает медицинская практика, он может появляться, начиная с двадцатилетнего возраста. Эту болезнь также называют «старческим склерозом» ввиду того, что основная масса болеющих являются люди пожилого возраста. Она проявляется в сужении просвета мозговых артерий за счёт образований холестериновых бляшек.
Причины церебрального атеросклероза
Начинается развитие этой болезни с неправильного образа жизни и вредных привычек. При этом по своему характеру он более вреден, чем обычный атеросклероз, ведь эта форма поражает головной мозг и может привести к инсультам, потере памяти, а в некоторых случаях и к потере умственной активности человека.
В медицинской практике выделяют ряд причин, которые становятся предпосылками к возникновению данной болезни. К ним относятся:
1. Злоупотребление животными жирами и продуктами, которые негативно воздействуют на деятельность сосудов головного мозга, повреждают стенки сосудов и делают их более уязвимыми.
2. Лишний вес, ожирение.
3. Повышенное артериальное давление.
4. Наследственная предрасположенность.
5. Постоянные стрессы и нервное перенапряжение, вызывающее выброс катехоламинов в кровь.
6. Пожилой возраст.
7. Нарушение жирового обмена, сахарный диабет.
8. Малоподвижный образ жизни.
9. Нарушение гормонального фона.
10. Наличие болезней, вызывающих повреждение стенок артерий.
Симптомы церебрального атеросклероза
Зачастую данную болезнь сложно распознать на ранних этапах, так как её симптомы сходны с иными заболеваниями в организме человека. В результате больной узнаёт о её существовании, когда болезнь прогрессирует, оказывая негативное воздействие на состояние здоровья.
Основные симптомы этой болезни:
• повышение утомляемости;
• частая смена настроения;
• понижение работоспособности;
Современные методы терапии
Терапия атеросклероза любой локализации, в том числе и артерий нижних конечностей, требует целого комплекса мероприятий. В первую очередь пациент получает рекомендации по коррекции привычного образа жизни и питания, и лишь при неэффективности этих мероприятий врачом принимается решение о назначении медикаментозных антилипидемических средств. Выраженные нарушения кровообращения и трофические изменения – показание для оперативного лечения.
Шаг 1. Диета и образ жизни
Изменения привычного образа жизни и кулинарных предпочтений – важный этап терапии атеросклероза, который направлен на минимизацию факторов риска и прогрессирования заболевания. Всем посетителям амбулаторий с выраженными нарушениями кровообращения в сосудах нижних конечностей рекомендовано:

- Отказаться от вредных привычек. Употребление спиртного и курение не только негативно влияют на организм в целом, но и способствуют усиленному отложению молекул холестерина не внутренней стенке сосудов.
- Больше бывать на свежем воздухе.
- Заниматься физкультурой, согласовать с лечащим врачом подходящие упражнения ЛФК.
- Нормализовать массу тела (для пациентов, страдающих ожирением).
- Нормализовать режим труда и отдыха, спать не менее 7-8 часов в сутки.
Лечебная гиполипидемическая диета также рекомендована всем пациентам с атеросклерозом. К ее основным принципам относится:
- Ограничение поступления в организм холестерина до 150-200 мг/сутки. К основным пищевым источникам этого жироподобного вещества относятся жиры животного происхождения, субпродукты (язык, почки, печень, мозги), молочная продукция — молоко с высоким процентом жирности, сливки, сметана, некоторые виды сливочного масла, сыры твердых сортов.
- Увеличение количества в рационе полиненасыщенных жирных кислот (омега-3, 6), входящих в состав жирной морской рыбы (лосося, семги, скумбрии, сельди), грецких орехов и фундука, натуральных растительных масел (особенно льняного, кунжутного). Они являются пищевым источником «хорошего» холестерина, нормализующего обмен липидов в организме и обладающего антиатерогенными свойствами.
- Употребление достаточного количества клетчатки (овощей, фруктов, зелени) и жидкости (негазированной воды, компотов, морсов, отвара шиповника). Это позволит наладить пищеварение и ускорить процессы утилизации холестерина естественным путем через ЖКТ.
Шаг 2. Медикаментозное лечение
При начальных стадиях атеросклероза артерий нижних конечностей к лекарственной терапии прибегают не раньше, чем через 3 месяца после начала немедикаментозного лечения (и его неэффективности).

Чаще назначают следующие группы препаратов:
- статины (аторвастатин, ловастатин) – снижают выработку «плохого» холестерина в печени;
- фибраты – повышают утилизацию липопротеинов низкой плотности через ЖКТ, способствуют нормализации дислипидемии;
- секвестранты желчных кислот – увеличивают захват в кишечнике и выведение холестерина из организма;
- омега-3 (БАД) – повышают уровень «хорошего» ЛПВП в крови, обладают выраженными антиатерогенными свойствами;
- антиагреганты – препятствуют тромбообразованию;
- средства для улучшения кровообращения в периферических артериях (Алпростан);
- Препараты, стимулирующие развитие коллатералей (альтернативных путей кровообращения) – Солкосерил, Актовегин.
Шаг 3. Хирургическое вмешательство
При значительном сужении просвета крупных артерий, питающих нижнюю конечность, проводятся реконструктивные операции:
- стентирование;
- шунтирование;
- эндопротезирование.
При развитии поздних осложнений атеросклероза решается вопрос о проведении радикального оперативного вмешательства – ампутации конечности в необходимом объеме.
Атеросклероз сосудов нижних конечностей, симптомы и лечение которого были рассмотрены в данной статье – серьезная проблема современного здравоохранения. Без адекватного подхода к лечению патология проводит к опасным последствиям для здоровья, в том числе инвалидизации больного и летальному исходу. Внимательное отношение к себе, регулярное определение уровня липопротеидов в крови, ведение ЗОЖ и соблюдение врачебных рекомендаций – главные аспекты, позволяющие сохранить здоровье на долгие годы.
Как образуется кардиосклероз
Мы хорошо знаем, что на месте любой ранки должен образоваться рубец. После травмы мы делаем перевязки, следим за восстановлением и сращением краев, боимся воспаления. Но на коже в месте повреждения уже не будет эластичных коллагеновых волокон. Образуется плотная рубцовая ткань. Это и есть склероз. Пластическая хирургия старается максимально уменьшить деформацию ткани после обширных ожогов, травм. А что происходит в сердце?
Рубец в мышце сердца может возникнуть разными путями.
- В результате перенесенного воспаления (миокардита). Это особенно характерно при тяжелых детских инфекциях (корь, скарлатина, коревая краснуха, дифтерия), у взрослых при хронических инфекционных заболеваниях, таких, как туберкулез, сифилис. Миокардит развивается на фоне ангины, хронического тонзиллита. В результате лечения воспалительный процесс ограничивается, постепенно исчезает. Но может закончиться образованием рубцов на отдельных участках. Мышечная ткань будет заменена соединительной, не способной к сокращению. Такой кардиосклероз называется миокардитическим.
- Острый инфаркт миокарда — одна из форм ишемической болезни сердца. Возникший участок некроза очень опасен возможным разрывом. Задача лечения: формирование достаточно плотного рубца. Постинфарктный кардиосклероз рассматривается как положительная динамика болезни.
- Участки кардиосклероза обязательно останутся после оперативных вмешательств на сердце, травматического повреждения при ранениях грудной клетки.
- Атеросклероз коронарных сосудов вызывает их сужение за счет развития холестериновых бляшек. Если, несмотря на раскрытие вспомогательных артерий, нарушается снабжение мышцы кислородом, то мышечные волокна постепенно замещаются рубцовой соединительной тканью. Возникают очаги атеросклеротического кардиосклероза. Это анатомические проявления последствий хронической ишемической болезни сердца. Они имеются почти у всех пожилых людей, поэтому термин закрепился на уровне диагноза.
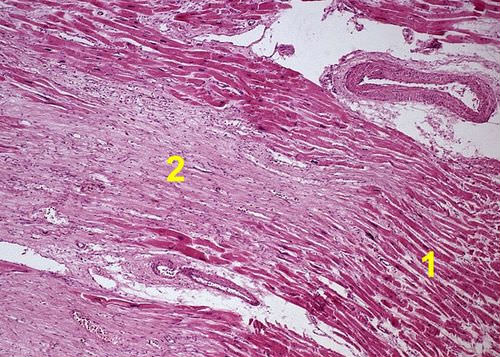 1) нормальная мышечная ткань под микроскопом 2) участок кардиосклероза
1) нормальная мышечная ткань под микроскопом 2) участок кардиосклероза
Атеросклероз профилактика и лечение
Атеросклероз — это хроническое заболевание крупных артерий, при котором на их внутренних стенках образуются бляшки, содержащие холестерин. Просвет сосудов сужается, из-за этого затрудняется ток крови по ним. Ткани получают недостаточно кислорода и питания. Это вызывает неприятные симптомы, а главное — смертельно опасные осложнения. Ниже вы подробно узнаете о причинах атеросклероза, лечении и методах профилактики. Описано, как легко перейти на здоровый образ жизни, какие лекарства назначают врачи, а в тяжелых случаях — хирургические операции. Разберитесь в нюансах лечения заболеваний сосудов головного мозга, сердца, почек, нижних конечностей.
Профилактика и лечение атеросклероза — узнайте все, что нужно, на сайте Centr-Zdorovja.Com
Большинство людей думают, что холестерин откладывается на стенках артерий, потому что его слишком много циркулирует в крови. Но это не так. Атеросклеротические бляшки можно рассматривать как попытку организма залатать изнутри поврежденные сосуды. Почему стенки артерий повреждаются? Например, у человека инфекция в ротовой полости — кариес или воспаление десен. Изо рта вредные бактерии попадают в кровоток. Плавая в крови, они вырабатывают токсины. Это яды, которые разрушают сосуды изнутри.
Также вредно действуют токсины, которые содержатся в сигаретном дыме, вредной пище, хлорированной воде и т. д. В местах повреждений к стенкам сосудов прилипают молекулы холестерина и другие вещества, чтобы не допустить дальнейшего разрушения. Потому что атеросклероз — это меньшее зло, чем разрыв артерии, который вызовет немедленную смерть. Сценарий, который описан выше, — предельно упрощенный. Но он более правильный, чем думать, что атеросклеротические бляшки образуются из-за высокого холестерина.
Многие люди, у которых повышенный “плохой” холестерин, живут без развития атеросклероза. У них УЗИ и другие обследования до глубокой старости показывают, что артерии чистые. С другой стороны, половина инфарктов случаются у людей, у которых нормальный холестерин. Еще с 1990-х годов зарубежные врачи подозревали, что теория развития атеросклероза, связанная с холестерином, — слишком упрощенная, не верная. Позже исследования установили настоящую причину — хроническое воспаление. Подробности читайте ниже.
С чего начать
Эта статья содержит революционную информацию о лечении и профилактики атеросклероза, которую русскоязычные врачи и фармацевты не знают или скрывают от своих пациентов. То, что вы узнаете ниже, позволит затормозить развитие атеросклеротических бляшек, избежать инфаркта, инсульта, облегчить перемежающуюся хромоту и продлить свою жизнь. Некоторые пациенты смогут сэкономит деньги на дорогостоящих лекарствах и избежать их побочных эффектов.
Симптомы болезни
Симптомы атеросклероза варьируют довольно широко в зависимости от того, где локализуется патологический процесс, а также в зависимости от меры выраженности стеноза. Клиническая симптоматика, как правило, отражает недостаточность функции пораженного органа. Чем более выражен стеноз, тем «ярче» клиника и, наоборот, чем менее перекрыт просвет сосуда, тем «мягче» симптомы.
Наши читатели рекомендуют!
Многие наши читатели для снижения уровня ХОЛЕСТЕРИНА в организме активно применяют широко известную методику на основе семен и сока Амаранта, открытую Еленой Малышевой. Советуем обязательно ознакомиться с этой методикой.
Рассмотрим возможные варианты клинических проявлений болезни на примерах атеросклеротической болезни сердца и атеросклероза нижних конечностей.
-
Атеросклеротическая болезнь сердца.
- Нестенозирующий атеросклероз. На данной стадии поток крови, проходящий в русле коронарных артерий, более-менее компенсирует потребности сердечной мышцы в кислороде. Больных могут беспокоить общая слабость, повышенная утомляемость, учащенное сердцебиение и одышка при физических нагрузках. Клиническая симптоматика, как правило, не сказывается на повседневной активности больных.
- Стенозирующий атеросклероз. Для этой стадии характерен резкий дисбаланс между количеством кислорода, который поступает с артериальной кровью к миокарду, и потребностью сердечной мышцы в нем. К перечисленным выше симптомам присоединяются боли в грудной клетке (в проекции сердца), перебои в работе сердца и одышка в покое. Больные при этом испытывают значительные ограничения в повседневной активности.
-
Атеросклероз нижних конечностей.
- Нестенозирующий атеросклероз. На начальной стадии развития патологии в мягкие ткани нижних конечностей поступает недостаточное количество артериальной крови. В наибольшей мере ее нехватку ощущают мышцы, однако, собственные резервы мышечной ткани позволяют на некоторое время ее компенсировать. Среди возможных симптомов – повышенная утомляемость при ходьбе, беге, физических нагрузках.
- Стенозирующий атеросклероз. В запущенных случаях мышцы испытывают значительную нехватку артериальной крови и не могут компенсировать недостаток кислорода, питательных веществ. Развивается перемежающаяся хромота, выражена слабость ног, проявляются трофические расстройства, в том числе и язвы. Крайней степенью трофических нарушений является гангрена нижней конечности.
Таким образом, мы рассмотрели основные возможные варианты клиники атеросклеротического поражения артерий на разных стадиях его развития.
Как поставить диагноз?
Диагностика атеросклероза с установкой факта наличия, либо же отсутствия стеноза, требует комплексного подхода. Специалистами применяются как лабораторные, так и инструментальные методы исследования, например:
-
Анализы крови:
- общий анализ крови;
- биохимический анализ крови;
- липидограмма (анализ липидного состава крови).
-
Методы ультразвуковой диагностики:
- эхоКГ (УЗИ сердца);
- допплерография сосудов;
- триплексное сканирование.
-
Методы рентгенологической диагностики:
- обзорная рентгенография грудной клетки;
- ангиография (исследование сосудов с контрастом);
- ангиография-КТ (контрастирование сосудов при проведении компьютерной томографии).
При этом УЗИ является более распространенным и условно более приемлемым методом. Ведь проведение ангиографического исследования имеет перечень строгих противопоказаний, в то время как УЗИ является безопасной, доступной и в достаточной мере информативной методикой.
Лечение и профилактика стенозирующего атеросклероза
Медикаментозные и другие консервативные методы лечения стенозирующего атеросклероза главных почечных артерий малоэффективны. Однако своевременное распознавание заболевания, особенно сопровождающегося тяжелой гипертонией, имеет большое практическое значение, так как при этом весьма успешным может оказаться хирургическое лечение.
Следует лишь учитывать, что на полный успех операции можно надеяться лишь тогда, когда давность стенозирования не особенно велика и в почке на противоположной стороне не успел еще развиться артериолосклероз.
Успехи сосудистой хирургии открывают перспективы успешной борьбы с этим опасным заболеванием, причем не только в случаях одностороннего поражения, но и при двустороннем стенозе главных почечных артерий.
Наиболее перспективной следует признать операцию иссечения стенозирующего участка (или всей артерии) с последующим замещением сосудистым гомотрансплантатом или протезом из искусственного волокна. Следует считать, что подобные реконструктивные операции могут быть отнесены к средствам выбора, и только в тех случаях, когда их невозможно выполнить, показана нефрэктомия.
Профилактика стенозирующего атеросклероза главных почечных артерий та же, что и атеросклероза в целом.
Проявления
Основным симптомом поражения сосудов ног является боль в икроножных мышцах, возникающая при физической нагрузке или в покое. По-другому этот признак называется перемежающейся хромотой, и связан он с ишемией мышечных тканей. При атеросклерозе аорты в ее терминальном отделе симптомы дополняются болевыми ощущениями в мышцах ягодицы, бедра и даже поясницы. У половины пациентов с синдромом Лериша отмечается нарушение тазовых функций, в том числе и импотенция.
Очень часто на начальных стадиях заболевание протекает бессимптомно. В ряде случаев может отмечаться нарушение кровоснабжения поверхностных тканей, заключающееся в похолодании кожи и изменении ее цвета (бледность). Также характерны парестезии — ползание мурашек, жжение и другие ощущения, связанные с гипоксией нервных волокон.
По мере прогрессирования заболевания питание тканей нижних конечностей ухудшается, и появляются незаживающие трофические язвы, которые являются предвестниками гангрены.
При острой окклюзии артерий, возникает интенсивный болевой синдром, пораженная конечность становится холоднее и бледнее здоровой. В этом случае довольно быстро наступает декомпенсация кровоснабжения и некроз тканей. Такие различия в скорости появления симптомов связаны с тем, что при хроническом процессе успевают сформироваться коллатерали, которые поддерживают кровоснабжение на приемлемом уровне. Именно за счет них иногда при окклюзии артерии признаки заболевания выражены незначительно.
Методы диагностики
Ангиография является наиболее информативным методом диагностики поражения артерий нижних конечностей
При обычном осмотре пациента можно заподозрить нарушение кровоснабжения, которое проявляется похолоданием пораженной конечности, изменением ее цвета (сначала она бледнеет, затем становится багровой). Ниже места сужения пульсация заметно ослаблена или полностью отсутствует. В терминальной стадии процесса появляются трофические изменения кожи и гангрена.
При инструментальной диагностике атеросклероза наиболее информативным методом является ангиография. Во время нее контрастное вещество вводится в бедренную артерию, а затем под контролем рентгеновских лучей выполняют съемку изображения. Благодаря ангиографии можно отчетливо рассмотреть все сужения в сосудах и наличие коллатералей. Манипуляция эта инвазивная и противопоказана пациентам с тяжелой почечной недостаточностью и аллергией на йод.
Ультразвуковая допплерография – самый простой и достаточно информативный метод диагностики, позволяющий определить процент сужения артерии в 95% случаев. Во время этого исследования можно провести лекарственный тест. После введения нитроглицерина спазм сосуда становится меньше, что позволяет определить функциональный резерв.
Дополнительным методом диагностики является томография с контрастированием и определение лодыжечно-плечевого индекса. Последний рассчитывается, исходя из данных о давлении на плечевой артерии и сосудах голени. По степени снижения этого показателя практически всегда можно судить о тяжести поражения.
Какую опасность несет болезнь
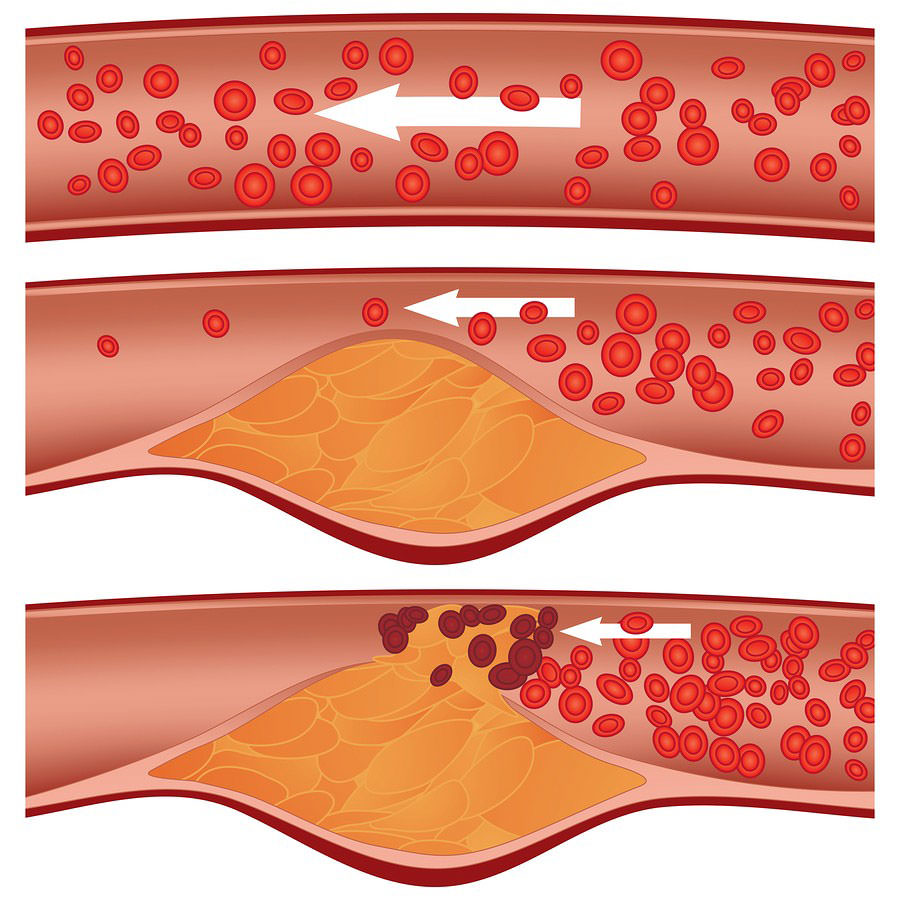
- Снижение работоспособности, вплоть до получения инвалидности.
- Уменьшение сопротивляемости к различного рода инфекциям.
- Гангрена и общий сепсис организма — является одним из самых опасных осложнений. Для спасения пациента может потребоваться ампутация ноги. В тяжелых случаях наступает летальный исход.
Чем медленнее прогрессирует атеросклероз, тем больше возможностей у организма самостоятельно компенсировать недостаток притока крови к пораженной конечности. Традиционная схема лечения предусматривает консервативную терапию, направленную на снижение интенсивности развития заболевания и чистку сосудов.
Лечение атеросклероза
Подходы к лечению в случаях, когда процесс носит нестенозирующий и стенозирующий характер, существенно разнятся. Если имеет место нестенозирующий атеросклероз, врачи рекомендуют консервативное лечение. А вот если процесс стенозирующий, атеросклероз следует лечить хирургическим путем.
 Все дело в том, что до тех пор, пока показатели стеноза не достигнут критических значений, патологический процесс можно контролировать, а также активно препятствовать его дальнейшему развитию с использованием медикаментов.
Все дело в том, что до тех пор, пока показатели стеноза не достигнут критических значений, патологический процесс можно контролировать, а также активно препятствовать его дальнейшему развитию с использованием медикаментов.
Как только показатели стеноза достигают критических значений, откладывать вопрос о радикальном лечении (операции) становится опасно, ведь в любой момент могут развиться угрожающие жизни осложнения атеросклероза.
На консервативном этапе лечение проводят с помощью медикаментов следующих групп:
- препараты для снижения уровня липидов крови, в том числе холестерина (статины, фибраты и др.);
- препараты для снижения вязкости крови, а также уменьшения ее склонности к тромбообразованию (антиагреганты и антикоагулянты);
- препараты для коррекции метаболизма (эндотелиотропные препараты, витамины).
Помимо строгого режима приема медикаментов, врач в обязательном порядке обсуждает с больным вопросы, касающиеся модификации образа жизни
Здоровое питание, отказ от вредных привычек, регулярные физические нагрузки – все это предельно важно для укрепления организма и препятствования прогрессирования патологии
 На хирургическом этапе лечение проводят с помощью операции, а также включая медикаментозную терапию и коррекцию образа жизни. Только комплексный подход позволяет достичь должного эффекта в тяжелых случаях заболевания.
На хирургическом этапе лечение проводят с помощью операции, а также включая медикаментозную терапию и коррекцию образа жизни. Только комплексный подход позволяет достичь должного эффекта в тяжелых случаях заболевания.
Операций, выполняемых с целью удаления атеросклероза, огромное множество. Оперативные методики отличаются в зависимости от локализации патологии, степени ее выраженности, а также общего состояния пациента.
На сегодняшний день наибольшее применение нашли операции эндоваскулярной ангиопластики, представленные двумя основными вариантами:
- баллонная дилятация;
- стентирование.
Суть баллонной дилятации заключается в следующем. Когда процесс стенозирующий, атеросклероз устраняется путем введения в просвет сосуда специального баллона, способного расширяться. В месте локализации бляшки баллон расширяют до тех пор, пока он, оттесняя бляшку, не восстановит проходимость артериального русла.
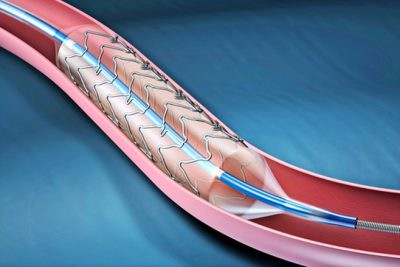 Методика стентирования несколько модифицирована: сначала вводят баллон, расширяют его, а затем в зоне расширения устанавливают специальный стент. Такой стент удерживает стенки сосуда, способствуя сохранению его проходимости. Бляшка, в свою очередь, также сжимается и оттесняется.
Методика стентирования несколько модифицирована: сначала вводят баллон, расширяют его, а затем в зоне расширения устанавливают специальный стент. Такой стент удерживает стенки сосуда, способствуя сохранению его проходимости. Бляшка, в свою очередь, также сжимается и оттесняется.
Случаи, когда процесс стенозирующий, атеросклероз локализуется в коронарных артериях сердца, составляют исключение. Ведь для лечения сосудов сердца чаще всего прибегают к операции аорто-коронарного шунтирования (АКШ). Во время такой операции создается анастомоз (шунт, соединение), обеспечивающий ток крови непосредственно из аорты в русло коронарной артерии, на участке ниже зоны стеноза. Таким образом, создается как бы обходной путь, позволяющий доставить артериальную кровь к миокарду.
Что будет, если атеросклероз не лечить?
Если болезнь не лечить, то она будет прогрессировать, что приведет к стенозу пораженного сосуда (одного или нескольких), а также нарушению функции питаемого им органа. К общим осложнениям, развитие которых возможно при любой локализации атеросклероза, относят:
- тромбоз сосуда;
- отрыв бляшки с развитием эмболии;
- разрыв сосуда в зоне повреждения.
Кроме того, можно выделить группу специфических осложнений, развитие которых характерно для определенных локализаций патологического процесса.
 К таковым относят:
К таковым относят:
- в случае поражения коронарных артерий – ишемия миокарда, инфаркт миокарда;
- в случае поражения церебральных артерий – ишемия головного мозга, инсульт;
- в случае поражения сосудов почек – злокачественная артериальная гипертензия, инфаркт почки;
- в случае поражения сосудов конечностей – утрата функции конечности, гангрена.
Как видите, возможные осложнения довольно серьезны, могут представлять угрозу не только для здоровья, но и для жизни больного. Поэтому болезнь следует лечить, и чем раньше будет начато ее лечение, тем проще и эффективнее оно будет.



https://youtube.com/watch?v=kELiOklRDYA
Вы все еще думаете что ПОЛНОСТЬЮ ВЫЛЕЧИТЬСЯ невозможно?

Comments
(0 Comments)