Где находится сердце у человека Топография сердца и органов грудной клетки
Возможные осложнения после
Рентгеновское излучение относится к ионизирующему, оно в больших дозах повреждает ДНК, выбывает сбои в обмене веществ, иммунной защите организма, выработке гормонов, разрушает ткани и нарушает работу внутренних органов. Его опасность возрастает по мере увеличения дозы облучения. К диагностическим обследованиям, в том числе и рентгенографии сердца, это не имеет прямого отношения, если не превысить рекомендованную безопасную дозу.
За год можно без последствий для организма получить 1 мЗв (один милизиверт). За одну процедуру рентгенографии чаще всего облучение составляет 0,3 мЗв. Поэтому максимальное число раз прохождения рентгена за год составляет 3. Для того чтобы оставить возможность исследования по экстренным показаниям, врачи в плановом порядке не назначают рентген-диагностику больше 2 раз.
Рентгенография сердца проводится для определения его размеров, положения, конфигурации. Такая диагностика показана при пороках сердца, подозрении на объемные процессы в грудной клетке, перикардит, гипертонию. К противопоказаниям относится беременность, детский возраст, наличие тяжелой патологии. Для повышения информативности используется исследование в трех проекциях и дополнительное контрастирование пищевода.
Возрастные особенности сердца
Сердце у новорожденного имеет округлую форму. Его поперечный диаметр равен 2,7-3,9 см, длина сердца в среднем составляет 3,0-3,5 см. Передне-задний размер — 1,7-2,6 см. Предсердия по сравнению с желудочками велики, причем правое из них значительно больше левого. Сердце растет особенно быстро в течение года жизни ребенка, причем длина его увеличивается больше, чем ширина. Отдельные части сердца изменяются в разные возрастные периоды неодинаково: в течение 1-го года жизни предсердия растут сильнее, чем желудочки. В возрасте от 2 до 6 лет рост предсердий и желудочков происходит одинаково интенсивно. После 10 лет желудочки увеличиваются быстрее предсердий. Общая масса сердца у новорожденного равна 24 г, в конце 1-го года жизни увеличивается примерно в 2 раза, к 4-5 годам — в 3 раза, в 9-10 лет — в 5 раз и к 15-16 годам — в 10 раз. Масса сердца до 5-6 лет больше у мальчиков, чем у девочек, в 9-13 лет, наоборот, она больше у девочек, а в 15 лет масса сердца вновь больше у мальчиков, чем у девочек.
Миокард левого желудочка растет быстрее миокарда правого желудочка, и к концу 2-го года жизни его масса вдвое больше массы правого желудочка. В 16 лет эти соотношения сохраняются. У детей 1-го года жизни мясистые трабекулы покрывают почти всю внутреннюю поверхность обоих желудочков. Наиболее сильно развиты трабекулы в юношеском возрасте (17-20 лет). После 60-75 лет трабекулярная сеть сглажена и её сетчатый характер сохраняется только в области верхушки сердца.
У новорожденных и детей всех возрастных групп предсердно-желудочковые клапаны эластичны, створки блестящие. В 20-25 лет створки этих клапанов уплотняются, края их становятся неровными. В старческом возрасте происходит частичная атрофия сосочковых мышц, в связи с чем может страдать функция клапанов.
У новорожденных и детей грудного возраста сердце располагается высоко и лежит поперечно. Переход сердца из поперечного положения в косое начинается в конце 1-го года жизни ребенка. У 2-3-летних детей преобладает косое положение сердца. Нижняя граница сердца у детей до 1 года расположена на один межрёберный промежуток выше, чем у взрослых людей, верхняя граница — на уровне второго межреберья, верхушка сердца проецируется в четвертом левом межрёберье (кнаружи от среднеключичной линии). Правая граница сердца наиболее часто располагается соответственно правому краю грудины или на 0,5—1,0 см вправо от него. По мере увеличения возраста ребенка изменяются отношения грудино-рёберной (передней) поверхности сердца к грудной стенке: у новорожденных эта поверхность сердца образована правым предсердием, правым желудочком и большей частью левого желудочка. С передней грудной стенкой соприкасается главным образом желудочки; у детей старше 2 лет, кроме этого, к грудной стенке прилежит ещё часть правого предсердия.
Перикард новорожденного имеет шаровидную (округлую) форму. Объем полости перикарда незначителен, он плотно облегает сердце. У новорожденных верхняя граница перикарда располагается очень высоко по линии, соединяющей грудиноключичные суставы; нижняя его граница соответствует нижней границе сердца. Перикард новорожденного подвижен, так как грудино-перикардиальные связки, фиксирующие у взрослого перикард, развиты слабо. К 14 годам границы перикарда и его взаимоотношения с органами средостения аналогичны таковым у взрослого.
Анатомия человека. В 2-х томах. Т.2 / Авт.: Э.И.Борзяк, В.Я.Бочаров, Л.И.Волкова и др.; / Под ред. М. Р. Сапина.— М.:Медицина, 1986.— 480 с. Анатомическое строение сердца и сосудов — Ангиология:
с.156-161 ;
с.161-168 ;
с.168-176 ;
с.176-179 ;
с.179-200 ;
с.200-215 ;
с.215-235 ;
с.235-245 .
Микроанатомия клапанов сердца
Клапаны представляют собой покрытые эндотелием тонкие фиброзные пластинки из плотной волокнистой соединительной ткани с небольшим количеством клеток. Эндотелиальные клетки, покрывающие клапан, частично перекрывают друг друга в виде черепицы или образуют пальцевидные вдавливания цитоплазмы. Кровеносных сосудов створки клапанов не имеют. В подэндотелиальном слое выявлены тонкие коллагеновые волокна, постепенно переходящие в фиброзную пластинку створки клапана, а в месте прикрепления клапанов — в фиброзные кольца.
Схематическое изображение анатомофизиологических отношений в области аортального клапана
Микроскопия окрашенного препарата клапана сердца
F — фиброзный слой
S — губчатый слой
V — атриальный, или вентрикулярный слой
Структура зрелых клапанов состоит из высокоорганизованного внеклеточного матрикса, который компартментализован в три слоя: фиброзный, губчатый и вентрикулярный для полулунных клапанов или атриальный для предсердно-желудочковых (АВ) клапанов. Фиброзный слой, который расположен с вентрикулярной стороны AВ клапанов и с атриальной стороны полулунных клапанов, состоит преимущественно из фибриллярных коллагенов (типов I и III), которые ориентированы по окружности и обеспечивает жесткость и прочность на разрыв. Атриальный слой AВ клапанов и вентрикулярный слой полулунных клапанов состоит преимущественно из радиально ориентированных волокнистых эластических волокон, которые облегчают тканевые движения. Эластические волокна идут от шарнира клапана к закрывающему или подогнанному краю и, следовательно, не проходят через всю длину клапана. Атриальный и вентрикулярные слои облегчают тканевое движение, делая возможным расширение и отскок клапана во время сердечного цикла. Губчатый слой составляет среднюю область и состоит преимущественно из протеогликанов с вкраплениями коллагеновых волокон. Протеогликаны присутствуют на всю толщину клапанов, но являются превалирующим компонентом матрикса среднего слоя и служат в качестве границы между ортогонально расположенными фиброзным и атриальным и вентрикулярным слоями, чтобы обеспечить сжимаемость и целостность ткани. Кольцо, состоящее преимущественно из фиброзного коллагена, создающее подпорку для распределения сил и закрепления свободных краев карманов и створок, необходимо для стабилизации ткани. В AВ клапанах створки соединены с миокардом желудочков с помощью сухожильных хорд, тогда как карманы полулунных клапанов закреплены непосредственно на артериальных корнях.
Из схемы видно, что фиброзный слой сморщен. Сморщенность увеличивает способность клапана к растяжению в радиальном направлении.
Что показывает рентген сердца
При рентгенологическом исследовании органов грудной клетки можно определить тень сердца, она напоминает овал, косо расположенный в левой половине. При плотном телосложении она стремится к горизонтальной линии, а у худощавых людей занимает более вертикальную позицию. Ближе к голове расположены магистральные сосуды. Между ними и овалом создаются углубления, которые образуют талию.
Рентген сердца (контуры сердца и сосудов)
Мышечный слой сердца содержит плотную тень, она однородна по структуре, а очертания четкие и ровные, они имеют дугообразную форму. Каждая дуга – это отображение камеры сердца. Если ее часть становится прямой, то это является признаком патологии миокарда.
Помимо тени сердца, на рентгенограмме могут быть видны:
- участки кальцификации сосудов, клапанов;
- увеличение размеров или аномалии строения аорты, легочной артерии;
- проявления сердечной недостаточности в виде изменения легочного рисунка;
- расположение диафрагмы.
При наличии перикардита можно определить его в виде расширения околосердечной сумки.
Синтопия
Сердце и перикард находятся в следующих взаимоотношениях с окружающими органами.
• Спереди сердце покрыто листками медиастинальной плевры и частично лёгкими, заполняющими передние рёберно-медиастинальные синусы. Благодаря этому при ранении спереди наружных отделов сердца может быть повреждена и паренхима легкоти тела грудины. Звук от захлопывания трёхстворчатого клапана выслушивают в четвёртом межреберье справа у края грудины.
• Отверстие аорты (ostium aortae) проецируется за грудиной на уровне хряща III ребра. Тоны аорты выслушивают во втором межреберье справа у края грудины.
• Отверстие лёгочного ствола (ostium trunci pulmonalis) расположено также на уровне хряща III ребра, но левее, у левого края грудины. Тоны от захлопывания полулунных клапанов лёгочной артерии выслушивают во втором межреберье слева у края грудины.
О чем расскажут результаты
По совокупности признаков изменений формы, расположения, размеров можно судить о наличии заболеваний или аномалий строения сердца.
Тень сердца
В норме сердце занимает передненижнюю часть левой половины грудной клетки. При движениях тела оно может сместиться на 1 — 2 см. На рентгеновском снимке можно обнаружить такие варианты сердечной тени:
- расположение справа;
- сдвиг из-за выпота в плевральную полость;
- смещение грыжей диафрагмы или опухолью;
- перемещение при сморщивании легкого.
Конфигурация сердца при пороках
В зависимости от поражения клапанного аппарата различают конфигурации сердца:
| Конфигурации сердца | Описание |
| Митральная | Дуги легочной артерии длинные, талия сглажена, правый угол между предсердием и сосудами смещен вверх, дуговой радиус левого желудочка увеличен. Бывает при врожденных и приобретенных аномалиях строения митрального клапана, сужении пульмонального ствола. |
| Аортальная | Выражена талия, большой левый желудочек, аорта шире нормы. Бывает при болезни Фалло, стенозе аорты, намокании створок аортального клапана, гипертонии. |
| Шаровидная или трапециевидная | Правопредсердная и левожелудочковая дуги увеличены, талия определяется, очертания сглажены. Бывает при дистрофии и воспалении миокарда, расширении камер при кардиомиопатии, нарушении строения перегородки, выпоте в околосердечную сумку. |
Увеличение органа
При расширении полостей сердца, крупных сосудов возникает увеличение размеров сердца. В зависимости от локализации таких патологических изменений можно заподозрить заболевания:
- Левое предсердие – отклоняется пищевод кзади в боковой, увеличивается ушко, есть добавочная дуга внизу по правой границе. Признак митральных пороков.
- Левый желудочек – закруглена верхушка, позже увеличивается дуга. Встречается при клапанной недостаточности в левой половине сердца, артериальной гипертонии, кардиомиопатии.
- Дуга аорты – расширена первая дуга по правому контуру. Бывает при гипертонии, открытом Боталловом протоке, аортальной недостаточности, аневризме.
- Правое предсердие – косвенные признаки увеличения дуги, расширения полой вены. Указывает на пороки трикуспидального клапана, легочную гипертензию.
- Правый желудочек – удлинен и расширен легочной ствол, верхушка круглая и направлена кверху (форма деревянного башмака), поперечник сердца увеличен, загрудинное пространство не определяется. Возникает при врожденных аномалиях перегородки, правых клапанов, легочном сердце.
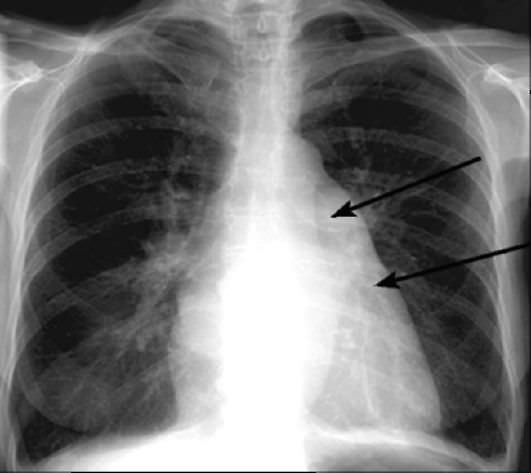 Рентгенограмма сердца при увеличении левого предсердия. Митральная конфигурация сердца. Прямая проекция. Увеличены дуги левого предсердия (стрелка) и легочной артерии (короткая стрелка). Справа на фоне тени правого предсердия видна тень края левого предсердия.
Рентгенограмма сердца при увеличении левого предсердия. Митральная конфигурация сердца. Прямая проекция. Увеличены дуги левого предсердия (стрелка) и легочной артерии (короткая стрелка). Справа на фоне тени правого предсердия видна тень края левого предсердия.
Строение органов грудной полости
Трахея расположена между гортанью и бронхами впереди пищевода. Состоит из хрящевых полуколец, соединенных связками. Задняя стенка трахеи, состоящая из мышечной ткани, выстлана слизистой оболочкой. На уровне IV грудного позвонка трахея делится на два главных бронха. Правый главный бронх короче и шире, чем левый. Он является как бы продолжением трахеи. Один бронх отходит в правое легкое, а другой — в левое. Каждое легкое состоит из разветвлений бронхов, образующих своеобразный скелет органа — бронхиальное дерево. Бронхиолы — конечные мельчайшие разветвления бронхов в легочных долях, переходят в альвеолярные ходы легких. Диаметр бронхиол около 1 мм.
Легкие
Легкие — парные объемистые органы, занимающие большую часть грудины. Снаружи они покрыты тончайшей висцеральной плеврой. Хотя оба легких выполняют одинаковые функции, их строение различается. Правое легкое делится на три доли (верхнюю, среднюю и нижнюю), а левое — на две (верхнюю и нижнюю). Различаются они и по внешнему виду — в нижней части левого легкого имеется изгиб.
Сердце
В грудной полости между легкими, в нижнем средостении расположено сердце — полый мышечный орган величиной с кулак, нагнетающий кровь в артерии и принимающий венозную кровь. В грудной полости сердце занимает косое положение и обращено своей широкой частью (основанием, из него берут свое начало кровеносные сосуды) кверху, назад и вправо, а узкой вперед, вниз и влево. Задача сердца — беспрерывно нагнетать кровь в органы и обеспечивать кровоток. С технической точки зрения это возможно в силу того, что сердце делится на две половины — правое и левое. Обе эти половины разделены перегородкой. Каждая половина состоит из верхней части — предсердия и нижней — желудочка. Левый желудочек больше, чем правый. Ввиду того, что в грудине сердце занимает косое положение, при рассмотрении его спереди в первую очередь можно увидеть правую сторону и правый желудочек. Снаружи сердце покрыто серозной оболочкой — перикардом. Размеры этой околосердечной сумки позволяют сердцу изменять свой объем в различные фазы сердечного цикла. Внутренний слой перикарда прирастает к сердцу, а внешний — соединяется волокнами с позвоночником, грудной клеткой и трахеей, что позволяет сердцу занимать постоянное положение.
Сердце и легкие соединены кровеносными сосудами, эта система называется малым кругом кровообращения. Из правого желудочка кровь нагнетается в легкие, где она обогащается кислородом. Из левого предсердия кровь попадает в левый желудочек, где берет свое начало большой круг кровообращения.
Пищевод
В грудной клетке расположен и пищевод. Он начинается в области шеи, проходит через диафрагму и соединяется с желудком. На концах пищевода имеются кольцевые мышцы (сфинктеры), регулирующие прохождение пиши. Благодаря мышцам пищевода человек может принимать пищу даже стоя на голове.
Вилочковая железа (тимус)
Это небольшая железа расположенная за грудиной, над основанием сердца. Вилочковая железа является частью иммунной системы организма человека. У грудных детей тимус довольно крупный, он хорошо виден на рентгенограмме грудной клетки. С возрастом происходит его быстрая инволюция.
Дополнительно статьи на данную тему:
Нервы сердца
Сердце получает чувствительную, симпатическую и парасимпатическую иннервацию. Симпатические волокна, идущие в составе сердечных нервов, несут импульсы, убыстряющие ритм сердечных сокращений и расширяющие просвет венечных артерий, а парасимпатические волокна (составная часть сердечных ветвей блуждающих нервов) проводят импульсы, замедляющие сердечный ритм и суживающие просвет венечных артерий. Чувствительные волокна от рецепторов стенки сердца и его сосудов идут в составе сердечных нервов и сердечных ветвей к соответствующим центрам спинного и головного мозга.
Схема иннервации сердца (по В. П. Воробьеву) может быть представлена следующим образом: источники иннервации сердца — сердечные нервы и ветви, следующие к сердцу; внеорганные сердечные сплетения (поверхностное и глубокое), расположенные возле дуги аорты и легочного ствола; внутриорганное сердечное сплетение, которое находится в стенке сердца и распределяется во всех её слоях.
Сердечные нервы (верхний, средний и нижний шейные, а также грудные) начинаются от шейных и верхних грудных (II—V) узлов симпатического ствола. Сердечные ветви (парасимпатические) берут начало от блуждающего нерва.
Поверхностное внеорганное сердечное сплетение лежит на передней поверхности легочного ствола и на вогнутой полуокружности дуги аорты; глубокое внеорганное сердечное сплетение находится позади дуги аорты (впереди бифуркации трахеи). В поверхностное внеорганное сердечное сплетение вступают верхний левый шейный сердечный нерв (из левого верхнего шейного симпатического узла) и верхняя левая сердечная ветвь (из левого блуждающего нерва). Все остальные вышеназванные сердечные нервы и сердечные ветви входят в глубокое внеорганное сердечное сплетение.
Ветви внеорганных сердечных сплетений переходят в единое внутриорганное сердечное сплетение. В зависимости от того, в какой из оболочек стенки сердца оно располагается, это единое внутриорганное сердечное сплетение условно подразделяют на тесно связанные между собой подэпикардиальное, внутримышечное и подэндокардиальное сплетения. В составе внутриорганного сердечного сплетения имеются нервные клетки и их скопления, образующие небольших размеров нервные сердечные узелки (ганглии, ganglia cardiaca). Особенно много нервных клеток находится в подэпикардиальном сердечном сплетении.
По В. П. Воробьеву, нервы, входящие в состав подэпикардиального сердечного сплетения, имеют закономерную локализацию (в виде узловых полей) и иннервируют определенные участки сердца. Соответственно этому выделяют 6 подэпикардиальных сердечных сплетений:
1) правое переднее и 2) левое переднее, которые располагаются в толще передней и латеральных стенок правого и левого желудочков, 3) переднее сплетение предсердий — в передней стенке предсердий, 4) правое заднее сплетение — в задней стенке правого предсердия, между устьями полых вен (от него иннервируется синусно-предсердный узел проводящей системы сердца), 5) левое заднее сплетение — в толще латеральной стенки левого предсердия, идет слева направо вниз по ходу косой вены левого предсердия (от него иннервируются предсердно-желудочковый узел и предсердно-желудочковый пучок проводящей системы сердца),
6) заднее сплетение левого предсердия (сплетение галлерова синуса) — в верхнем отделе задней стенки левого предсердия (между устьями легочных вен).
Скелетотопия
Скелетотопия – принятое за норму расположение органов человеческого тела относительно костей скелета и их конструктивных точек.
Скелетотопический анализ делают с помощью рентгенографии.
Скелетотопия глотки: начинается у области основания черепа и занимает пространство вплоть до 6-го позвонка шейного отдела (его нижнего окончания).
Скелетотопия трахеи: берет начало в районе 6-го/7-го шейного позвонка, а окончание ее участка в шейном отделе располагается примерно на уровне яремной впадины на рукоятки грудины, ее же буферкационная часть лежит на уровне 4-го грудного позвонка.
Правая граница сердца представлено правым предсердьем и проходит на уровне 2 и 3 ребра на 1-1,5 см от грудины, далее она дугообразно переходит от 3-его ребра к 5-ому, придерживаясь расстояния от грудины 1-2 см.
На уровне 5-го ребра правая граница заканчивается и начинается нижняя грань. Она представлена краями левого и правого желудочка. Нижняя граница проходит за грудиной, чуть выше мечевидного отростка, а заканчивается она в 5-ом межреберье на 1-2 см не достигая среднеключичной линии.
Далее идет верхушка сердца. Левая граница представлена дугой аорты и левым желудочком. От верхушки она дугообразно проходит к нижнему краю 3-тьего ребра на 2-2,5 см от грудины.
Скелетотопия желудка: верхний отдел прилегает ближе к ребрам, а нижний – к позвоночнику; дно желудка и кардиальный отдел смещены влево — кардия располагается на уровне 7-го ребра, а дно на уровне 5-го, а пилорический отдел на уровне 12-го грудного позвонка.
Скелетотопия поджелудочной железы: располагается слегка наискось в верхней части брюшной полости – головка железы чуть ниже, чем хвост; примерное размещение – 1-2-ой позвонок поясничного отдела, при этом хвост заканчивается примерно в областиребра.
Скелетотопия печени: располагается под диафрагмой, по верхней границе затрагивает 4-5 межреберье, а нижняя линия проходит на уровне 10 межреберья, при этом передний край заканчивается на линии 6-го реберного хряща слева.
Скелетотопия почек: верхняя точка левой почки проходит по уровню верхнего края 11-го ребра, а правая – по линии 11-го межреберья, при этом нижняя точка левой затрагивает линию нижнего края 10-х ребер, а правая на 2 см ниже.
Информация,представленная на сайте, предназначена для ознакомления. Для постановки правильного диагноза и выбора верной тактики лечения необходимо обратиться за помощью к врачу.
Масса сердца
Средняя масса сердца составляет около 300 г, варьируя в пределах 200—400 г, и достигает 1/175 (0,57%) — 1/ 200 (0,5%) массы тела.
По данным А. А. Фалька (1901), у новорожденных сердце весит 16,5—61,1 г, у 16—17-летних — 190,0—244,4 г. В среднем масса сердца у детей 6 мес. удваивается, к 1 году утраивается, к 4 годам увеличивается в 4 раза, а к 16 годам в 11 раз.
Относительная масса сердца является наибольшей у новорожденных и составляет в среднем 1/125 (0,8%) массы тела. К 5—му месяцам жизни относительная масса сердца уменьшается до 1/260 (0,38%). В дальнейшем масса тела и сердца увеличивается более или менее пропорционально.
Половые особенности массы сердца наблюдаются в пределах различных возрастных групп. Так, у 10—12-летних мальчиков масса сердца составляет 112,3—127,8, а у девочек — 108— 125,4 г. Однако у девочек в возрасте 12—15 лет сердце имеет большую массу, чем у мальчиков этого возраста. В дальнейшем соотношение массы сердца у мужчин и женщин снова изменяется. Соотношение массы сердца у женщин и мужчин может быть выражено как 0,92 : 1.
У взрослых, по данным S. Westaby и соавт. (1984), масса сердца колеблется от 220 до 890 г. И. Василев (1975) изучил нормальные значения весовых показателей на 286 сердцах (143 сердца мужчин, 143 — женщин, скончавшихся в возрасте от 16 до 80 лет). Средняя стандартизованная масса сердца со стандартным отклонением и средней ошибкой в различных возрастных группах колебалась от 221,94±4,87 г при х * = 20,06 до 287±5,85 г при х * = 28,66.
* X — стандартное отклонение.
Исследования Н. С. Womack (1983), проведенные на 204 трупах, выявили, что относительная масса сердца по отношению к общей массе тела составляет 0,4. Масса сердца колеблется в разных возрастных группах от 212,6 до 470,2 г у мужчин и от 212,6 до 298,7 г у женщин.
По данным S. Imai (1982), с возрастом наблюдается увеличение массы сердца. Отмечены также половые различия в массе сердца.
Как следует из приведенных результатов исследований И. Василева, S. Imai, масса сердца достигает максимума в 30—50 лет, а далее начинает уменьшаться. Однако Т. Н. Howel (1981), изучивший морфологически сердце умерших в возрасте 80—89 лет, нашел довольно пеструю картину, касающуюся массы сердца.
Т. Н. Howel провел патологоанатомическое исследование сердец стариков. Он выявил, что масса сердца при его гипертрофии варьировала от 198 до 785 г. Из 29 сердец, в которых был отмечен фиброз, только в 7 случаях масса превысила 400 г. При брауновской атрофии масса сердца была от 173 до 310 г. При изучении состояния венечных артерий установлено, что определенной связи массы сердца со степенью поражения венечных артерий не имелось.
Как делают рентгенографию
Длительность процедуры составляет несколько минут. Пациент заходит в специальную камеру и становится лицом к экрану. Руки нужно согнуть в локтях и поднять вверх так, чтобы они не заслоняли грудную клетку. Если нужно контрастирование, то предварительно больной выпивает бариевую взвесь. Затем проводится быстрое фиксирование данных на снимках, а обследуемого просят поворачиваться под разными углами к экрану и задерживать дыхание по команде.
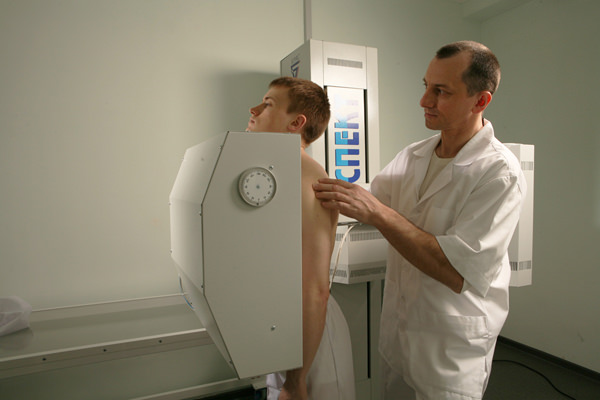 Рентгенография
Рентгенография
При проведении исследования нет неприятных или болезненных ощущений. По окончанию полученные снимки обрабатывают, проявляют и высушивают, после чего врач-рентгенолог описывает выявленные изменения.
Цвет сердца
Цвет сердца в норме розово-красный с более или менее выраженными желтоватыми участками, образованными жировыми прослойками под эпикардом. Поверхность эпикарда влажная, блестящая. У детей 1-го года жизни мышца сердца бледнее, чем у взрослых. Подэпителиальный жир начинает откладываться по ходу сосудов только на втором году жизни. У взрослых количество жира с возрастом нарастает и у пожилых людей может быть значительным. Цвет поверхности сердца у них бывает желтым. У стариков вследствие дегенеративных и дистрофических явлений в сердечной мышце цвет ее также изменяется и становится более темным.

Comments
(0 Comments)