Протокол диагностики и стратификации риска синкопе
Общая схема патогенеза обморока при ортостатической гипотензии
При ортостазе сила гравитации заставляет часть крови «оттекать» в нижнюю половину тела, сосредотачиваясь в сосудистом русле нижних конечностей, полости таза и брюшной полости. Это приводило бы к снижению притока крови к сердцу и снижение сердечного выброса, но симпатическая нервная система, реагируя на ортостаз, повышает тонус сосудов, в частности в нижней половине туловища, уменьшая их емкость. Но по ряду причин (нарушение работы вегетативной нервной системы — вегетативные дисфункции), обусловливающие недостаточность вазоконстрикторной функции симпатической нервной системы во время ортостаз, этого может не произойти. Результатом будет возникновения ортостатической гипотензии с проявлением синкопального состояния.
Причины синкопе
| Кардиогенное синкопе | Вазовагальное синкопе | Эпилепсия | |
|---|---|---|---|
| Продромальные симптомы |
Часто никаких Головокружение Сильное сердцебиение (дрожь) Боль в груди Одышка |
Тошнота Головокружение Потливость |
Спутанное сознание Повышенная возбудимость Зрительные галлюцинации«Аура» |
| Бессознательный период | Чрезвычайно выраженная «мёртвая» бледность | Бледность |
Длительный (>1 мин) период без сознания Двигательная судорожная активность Прикусы языка Мочеиспускание |
| Восстановление | Быстрое ( |
Заторможенность Тошнота Головокружение |
Длительная спутанность сознания (>5 мин) Головная боль Очаговые неврологические знаки |
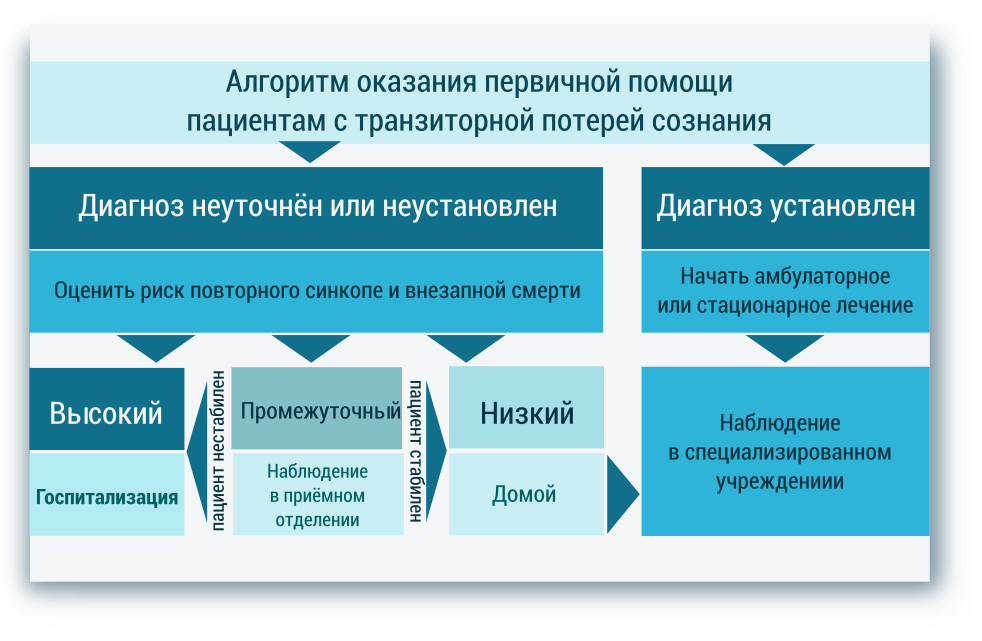
Оценка риска, связанного с синкопе
- риск смерти или жизнеугрожающих состояний;
- риск рецидивов синкопальных состояний, которые могут приводить к физическим повреждениям, функциональным ограничениям, снижению качества жизни.
- При высоком риске повторных синкопе, признаках связи приступов с серьёзными состояниями, необходимы неотложная оценка и лечение.
Рассматриваются следующие группы высокого риска:
- Указания на серьёзное заболевание сердца (сердечная недостаточность, снижение фракции выброса левого желудочка, перенесённый ранее инфаркт миокарада).
- Клинические или электрокардиографические (ЭКГ) признаки аритмогенных синкопе (см.выше).
- Отдельные соматические заболевания (анемия, электролитные нарушения);
При редких синкопальных состояниях в отсутствии указаний не высокий риск рецидива, дополнительная оценка не требуется
|
КРИТЕРИИ КРАТКОВРЕМЕННОГО ВЫСОКОГО РИСКА, КОТОРЫЕ ТРЕБУЮТ ЭКСТРЕННОЙ ГОСПИТАЛИЗАЦИИ ИЛИ ПОЛНОГО ОБСЛЕДОВАНИЯ ПАЦИЕНТА С СИНКОПЕ |
|
Заболевания с поражением коронарных артерий или структурными изменениями сердца (сердечная недостаточность, сниженная фракция выбора левого желудочка или перенесённый инфаркт миокарда) |
|
Клинические признаки или изменения ЭКГ, указывающие на аритмогенное синкопе |
|
— Синкопе во время нагрузки или в положении лёжа |
|
— Сердцебиение во время синкопе |
|
— Внезапная сердечная смерть в семейном анамнезе |
|
— Неустойчивая желудочковая тахикардия |
|
— Двухпучковая блокада (определяется как или блокада левой или правой ножки пучка Гиса в сочетании с блокадой левой передней или левой задней ветвей пучка Гиса) или другие нарушения внутрижелудочковой проводимости с продолжительностью QRS ≥ 120 мс |
|
— Синусовая брадикардия ( |
|
— Преждевременные желудочковые комплексы (комплексы QRS) |
|
— Удлиннённый или укороченный интервал QT |
|
— Признаки блокады правой ножки пучка Гиса с подъёмом ST в отведениях V1-V3 (синдром Бругада) |
|
— Отрицательные зубцы T в правых прекордиальных отведениях, ε-волны и поздние потенциалы желудочков, указывающие на аритмогенную кардиомиопатию правого желудочка |
|
Важные сопутствующие заболевания |
|
— Тяжёлая анемия |
|
— Электролитные нарушения |
European Heart Rhythm Association (EHRA), Heart Failure Association (HFA), Heart Rhythm Society (HRS), et al. Guidelines for the diagnosis and management of syncope (version 2009): the Task Force for the Diagnosis and Management of Syncope of the European Society of Cardiology (ESC). Eur Heart J 2009; 30:2631. Copyright 2009 Oxford University Press.
Лечение
После приступа проводятся мероприяния по нормализации сердечного ритма (атропин) артериального давления (прессорные амины — дофамин, адреналин, мезатон), устранению препятствий к дыханию (доступ свежего воздуха, ослабление ворота одежды), нормализации уровня глюкозы крови.
В отношении выявленной причины проводятся специфические мероприятия:
- Аритмии — антиаритмическая терапия, установка ЭКС по показаниям;
- Структурные поражения сердца — медикаментозное и хирургическое лечение;
- Нейрорефлекторные синкопе — ортостатическая тренировка, избегание факторов, провоцирующих приступы, обучение действием в предсинкопальных состояниях.
Ведение пациентов
Включая неотложную помощь при обмороке и противорецидивную терапию при синкопальных состояний.
Неотложная помощь при синкопе рефлекторного генеза или на фоне ортостатической гипотензии предоставляется следующим образом:
- Предоставить больному горизонтального положения с приподнятыми нижними конечностями (на 30 °).
- Убедиться в проходимости дыхательных путей, обеспечить доступ свежего воздуха, ослабить давление любых элементов одежды (воротник, пояс).
- Обеспечить рефлекторные влияния (нашатырный спирт, брызганье холодной водой в лицо).
- При тяжелом обмороке со значительной гипотонией показано введение 1% раствора мезатона подкожно (0,1 мл / год жизни, но не более 1 мл)
- При выраженной брадикардии вводят 0,1% раствор атропина подкожно (0,05 мл / кг, не более 1 мл).
При кардиогенном обмороке помощь оказывается в соответствии с протоколами лечения соответствующих состояний.
По данным Европейского общества кардиологов, противорецидивная терапия для рефлекторного синкопе и обмороки при ортостатической гипотензии содержит следующие пункты:
- Информирование пациента и его родителей о возможном риска травматизации во время синкопе.
- При наличии предвестников — обучение пациента их распознаванию и профилактике артериальной гипотензии, обмороков и травматизма (следует знать триггеры и избегать их, заранее принять положение сидя или лежа, использовать методы противодавления).
- При тяжелых и частых доказанных кардиоингибиторному синкопе возможно рассмотреть вопрос об имплантации кардиостимулятора.
При ортостатической гипотензии дополнительно:
- Увеличение объема питья до уровня «спортивного» — 2-3 л в день.
- Сон с головой, поднятой на 10 ° над уровнем кровати.
- Проведение тилт-тренировки (ежедневно: становиться спиной к стене, подошвы ставить на расстоянии 10-15 см от стены, а спиной к ней прислоняться, стоять в таком положении, начиная от 5 мин и постепенно доводя время методом тренировки до 30 мин).
- Носить тугие штаны, чулки (для сжатия вен нижних конечностей и уменьшение депонирования в них крови при переходе в вертикальное положение).
В рекомендациях по диагностике и лечению обмороков Европейского кардиологического общества (2009) указано, что единственными препаратами, для которых доказано положительное влияние на состояние больных при рефлекторных синкопальных состояниях и ортостатической гипотензии, есть флудрокортизон (минералокортикоид, увеличивает объем циркулирующей крови) и мидодрин (вазопрессоры). В приведенных рекомендациях указано, что профилактическое воздействие β-блокаторов не доказана, а их использование не рекомендуется при наличии рефлекторного синкопе и обмороков при ортостатической гипотензии. При ювенильной ортостатической дизрегуляции рекомендуется профилактическое назначение пропранолола в дозе 10 мг однократно утром для детей 7-12 лет и в дозе 10 мг дважды в день (рано утром и вечером) для подростков.
Диагностика
 Для выявления возможных нарушений ритма проводится холтеровское мониторирование.
Для выявления возможных нарушений ритма проводится холтеровское мониторирование.
Диагноз обморока выставляется на основании клинической картины и данных дополнительных методов исследования. Если обморок не был вызван экстремальной причиной, то необходим поиск провоцирующего фактора.
Очень важную роль играет детальное описание всех фаз обморока кем-нибудь из очевидцев
Следует обращать внимание на внезапность начала, наличие типичных провоцирующих ситуаций, связь обморока с положением тела, характер вегетативных проявлений, наличие сопутствующих заболеваний и прием лекарственных препаратов
Дополнительные методы исследования в ряде случаев помогают установить причину обмороков. Так, например, может понадобиться суточная запись ЭКГ (холтеровское мониторирование) для того, чтобы зафиксировать нарушения сердечного ритма, которые могут быть причиной обморока. Обычной ЭКГ для этой цели недостаточно. Необходим клинический анализ крови (может выявить анемию), анализ крови на сахар (поиск диабета).
Для выяснения точной причины нейрогенных обмороков обычно проводят тесты, характеризующие вегетативную реактивность. Большинство из них, по сути, становятся провоцирующим фактором для обморока, если его причина связана с дисфункцией вегетативной нервной системы. Например, проба с мониторированием ЭКГ, артериального давления, электроэнцефалограммы в течение 30 минут пассивного вертикального положения с резким переводом в горизонтальное, а затем снова в вертикальное (провокация изменений в ортостазе); или проба с массажем каротидного синуса; или проба с частым и глубоким дыханием, которая провоцирует гипервентиляцию.
Очень важна дифференциальная диагностика между обмороками и эпилептическими бессудорожными припадками. Ее необходимо проводить с помощью электроэнцефалографии, которая позволяет обнаружить патологическую активность мозга при эпилепсии.
Установление диагноза синкопе
При наличии жалоб на обмороки прежде всего необходимо удостовериться, действительно ли была потеря сознания, поскольку пациенты под «обморок» могут понимать головокружение, потемнение в глазах, слабость и другие симптомы при сохраненном сознании, называемые «пресинкопе».
После получения подтверждения факта обморока вторым шагом в сборе анамнеза является установление наличия трех характеристик состояния:
- внезапного начала (для исключения постепенного нарушения сознания при интоксикации, шока, гипергликемии и т.д.);
- короткой продолжительности (для дифференциации от состояний с длительным нарушением сознания, например, запятой);
- полного спонтанного восстановления.
Третьим шагом является исключение состояний с кратковременным обморок с другими патогенетическими механизмами, чем глобальная гипоперфузия ЦНС. Так, следует убедиться в отсутствии черепно-мозговой травмы (жалобы, анамнез, осмотр) как причины потери сознания.
Поскольку во время синкопального состояния нередким является травматизм, нужно в случае травмы, связанной с падением, установить последовательность событий: потеря сознания произошла после травмы головы или потеря сознания была первичной. В первом случае потеря сознания является симптомом черепно-мозговой травмы и не является синкопальным состоянием.
Особое внимание в ходе опроса и дальнейшего обследования пациентов необходимо уделить дифференцировке синкопального состояния с эпилептическим приступом (дифференциальную диагностику приведены в таблице 2. Мы считаем рациональным проведения электроэнцефалографии при обследовании всех пациентов с синкопальными состояниями
Большое значение для установления диагноза обморока и для дифференциальной диагностики различных видов и похожих состояний имеет дальнейшее тщательное опрос по:
- определенного случая (были предвестники, каким был ход потери сознания, чем он сопровождался)
- наличии таких случаев в прошлом (частота возникновения, сходство с этим случаем, установления причины)
- наличие сопутствующих заболеваний (сердечных, эпилепсии, сахарного диабета, заболеваний щитовидной железы и т.д.).
Перечень состояний, подобных обмороков, приведены в таблице 3.
Таблица 3. Состояния, чаще всего неправильно диагностируются как обмороки
Состояния с транзиторной полной или частичной потерей сознания, но без общей церебральной гипоперфузии:
- эпилепсия
- метаболические нарушения, включая гипогликемию, гипоксию, гипервентиляцию с гипокапнией
- интоксикация
- вертебробазилярная транзиторная ишемическая атака
Состояния без потери сознания:
- катаплексия (кратковременная, приступообразная потеря мышечного тонуса, что приводит к падению больного, без потери сознания на фоне сильного эмоционального потрясения)
- дроп-атаки (резкое снижение мышечного тонуса с последующим падением больного в результате транзиторной ишемии ствола мозга)
- падение
- психогенное псевдозомлиння
- транзиторная ишемическая атака каротидного происхождения
Лечение
Лечение обморока напрямую зависит от его причины (именно поэтому уделяется такое внимание диагностике не самого факта обморока, а его истоков). О неотложной помощи в момент обморока Вы можете узнать из одноименной статьи
Здесь мы остановимся на методах предотвращения обморочных состояний.
Экстремальные обмороки не требуют как такового лечения самих обмороков, поскольку при устранении чрезвычайной ситуации исчезают самостоятельно.
Соматогенные обмороки требуют лечения основного заболевания. Например, при обнаружении сердечной аритмии требуется назначение антиаритмических препаратов кардиологом для нормализации сердечного ритма или при выявлении железодефицитной анемии необходим прием железосодержащих препаратов для коррекции гемоглобина и количества эритроцитов.
В лечении нейрогенных обмороков используются немедикаментозные и медикаментозные меры. В них нуждаются больные с повторяющимися обмороками. Исследование различных групп лекарственных препаратов для лечения обмороков показало противоречивые результаты, то есть в одних случаях давало эффект, в других – нет. Поэтому, на сегодняшний день, физические меры предотвращения обморока считаются первостепенными (это правило работает только с нейрогенными обмороками (!), кроме дисциркуляторных). Проще говоря, пациентов учат избегать ситуаций, провоцирующих нейрогенные обмороки, и принимать меры для предотвращения потери сознания при приближающемся обмороке.
Среди физических мер используют такие действия, как перекрещивание ног и сжатие кисти в кулак при приближающемся обмороке. Это может показаться глупым, но эти меры доказали свою эффективность при исследовании. Суть состоит в том, что выполнение таких простых физических действий вызывает повышение артериального давления, достаточное для того, чтобы предотвратить обморок или хотя бы отсрочить его (например, до возможности присесть или прилечь). Людям с частыми ортостатическими обмороками могут помочь ежедневные ортостатические тренировки. Однако для того, чтобы это стало работать, необходимы длительные тренировки.
Следует избегать факторов, провоцирующих нейрогенные обмороки: пребывания в душном помещении, резкого вставания с кровати, ношения туго завязанных галстуков и так далее. Мнительным личностям не следует наблюдать за медицинскими манипуляциями (забор крови и тому подобное).  Для уменьшения депонирования крови в нижних конечностях при ортостатических обмороках (особенно пожилым людям) рекомендуется использовать компрессионный трикотаж или туго бинтовать нижние конечности.
Для уменьшения депонирования крови в нижних конечностях при ортостатических обмороках (особенно пожилым людям) рекомендуется использовать компрессионный трикотаж или туго бинтовать нижние конечности.
Из медикаментозных средств могут быть использованы: β-адреноблокаторы (Атенолол, Метопролол, Пропранолол), минералокортикоид Флудрокортизон и α-адреномиметик Мидодрин. При неэффективности одного препарата можно попробовать комбинацию из двух.
Следует учитывать, что нейрогенные обмороки часто развиваются на фоне синдрома вегетативной дистонии, поэтому коррекция психовегетативных расстройств может привести к исчезновению обмороков. Объем и характер лечения в этом случае определяются индивидуально.
В целом, следует сказать, что методы лечения обмороков неоднозначны, поэтому продолжают изучаться.
Таким образом, обмороки – это приступообразные изменения сознания с преходящим нарушением жизненно важных функций дыхания и сердечной деятельности. Обмороки не всегда являются проявлением заболеваний нервной системы. Повторяющиеся обмороки значительным образом влияют на качество жизни пациента. Чтобы помочь больному избавиться от недуга, необходимо установить причину развития обмороков, поскольку это играет ключевую роль в выборе метода лечения. Достоверные методы лечения обмороков находятся в стадии разработки, иногда эффективными являются только профилактические меры.
Доктор Комаровский, передача «Неотложная помощь» на тему «Потеря сознания (обморок)»:
Этиология и патогенез
С патогенетической точки развития синкопальных состояний определяются три основные группы синкопе:
- рефлекторные обмороки,
- кардиогенные обмороки,
- синкопе вследствие ортостатической гипотензии.
У детей наиболее распространены рефлекторные обмороки, которые бывают четырех видов:
- вазовагальные;
- ситуационные;
- синокаротидные;
- атипичные.
Механизмом развития вазовагальных обмороков считается рефлекс Бецольда — Яриша. Во время ортостаз кровь депонируется в венах нижних конечностей, полости таза и брюшной полости. Снижение притока крови к сердцу проявляется снижением давления в левом желудочке и, как следствие, увеличением силы и частоты сердечных сокращений (ЧСС). Это приводит к повышенной афферентной импульсации от механорецепторов левого желудочка и возникновения рефлекса Бецольда — Яриша, что проявляется активацией парасимпатической нервной системы и сопровождается гипотензией и / или брадикардии. Однако сегодня есть ряд работ, в которых доказана возможность возникновения вазовагальных обмороков у людей с трансплантированных сердцем.
Неадекватная гиперактивация парасимпатического отдела вегетативной нервной системы (ВНС) при ситуационных (при кашле, мочеиспускания, дефекации и т.д.) и синокаротидных (при раздражении синокаротидного узла) обмороки также приводят к брадикардии / гипотензии, вследствие чего возникает гипоперфузия центральной нервной системы (ЦНС) и обмороки.
Независимо от вида, кардиогенный синкопе имеют один патогенетический направление: уменьшение сердечного выброса и, как следствие, общая церебральная гипоперфузия. Причины кардиогенного обморока подразделяют на три группы:
- нарушения сердечного ритма и проводимости (Аритмогенная синкопе)
- структурно-функциональные аномалии сердца (врожденные и приобретенные пороки сердца, кардиомиопатии, инфаркт миокарда и т.д.);
- другие причины (тромбоэмболия легочной артерии, расслаивающая аневризма аорты и т.д.).
Значительное место в структуре синкопе занимает Аритмогенная синкопе (11-14%). В таблице 1 приведены основные причины кардиогенных обмороков, которые определены Европейским обществом кардиологов.
Таблица 1. Основные причины кардиогенных синкопе
Аритмогенные
Брадикардии:
- дисфункция синусового узла (включая синдром брадикардии-тахикардии)
- нарушение AV проводимости
- нарушение работы имплантированных устройств
Тахикардии:
- наджелудочковые;
- желудочковые (идиопатические, вследствие структурных поражений сердца, вследствие
- каналопатиям)
При структурных поражениях сердца
- клапанные пороки сердца;
- острый инфаркт миокарда (у детей очень редко);
- кардиомиопатии;
- миксома предсердий;
- болезни перикарда и тампонада сердца
Другие причины:
- тромбоэмболия легочной артерии;
- расслаивающая аневризма аорты
Как упасть в оборок специально распознать имитацию
Вызвать приступ некоторым удается с помощью дыхания (дышать часто и глубоко) или, присев на корточки на некоторое время, резко подняться. Но тогда это может быть настоящий обморок?! Сымитировать же искусственный обморок довольно сложно, у здоровых людей это все-таки плохо получается.
Синкопе при истерии может ввести в заблуждение тех самых зрителей, но не врача: человек заранее продумывает, как упасть, чтобы не пораниться и это заметно, кожа его остается нормальной (разве что белилами предварительно намазаться?), а если (вдруг?) доходит дело до судорог, но и они вызваны отнюдь не непроизвольными сокращениями мускулатуры. Изгибаясь и принимая различные вычурные позы, больной лишь имитирует судорожный синдром.
Также в разделе
|
Хронический описторхоз с позиций системного подхода. Клиника, диагностика, патоморфоз, лечение Пальцев А.И. Несмотря на определенное улучшение санитарного состояния окружающей среды, повышение санитарной грамотности населения, хронический описторхоз… |
|
| Язвенная болезнь — история медицины Вне всякого сомнения, история изучения такого заболевания, как язвенная болезнь желудка и двенадцатиперстной кишки, заслуживает особенного внимания. Лучшие умы… | |
|
Хронический панкреатит: Практические подходы к лечению и терапии Яковенко А.В., Яковенко Э.П. Хронический панкреатит (ХП) — диффузное воспалительное непрерывно прогрессирующее заболевание поджелудочной железы (ПЖ) с… |
|
| Клиническое исследование бетаксолола у больных с ишемической болезнью сердца и аритмиями. Хронические формы ишемической болезни сердца (ИБС) распространены среди работоспособной части населения во всем мире и являются безусловным фактором,… | |
| Залежність між рівнями фактора некрозу пухлини a та еритропоетину в крові у хворих похилого віку з хронічною серцевою недостатністю та проявами анемічного синдрому. Еритропоетин (ЕPП) – основний фактор стимуляції еритропоезу. Продукується, головним чином, перитубулярними фібробластними клітинами нирок . Його продукція… | |
|
Особенности метаболизма в стенке желудка и тощей кишки при моделировании ожога слизистой желудка Д.м.н., проф. Сопуев А.А., Мамбетов А.К., к.м.н., доц. Сыдыгалиев К.С. Национальный хирургический центр, Бишкек, Кыргызская Республика Мнение различных авторов о… |
|
|
О тактике подходак лечению больных глаукомой Мошетова Л.К., Корецкая Ю.М. On tactics of approach of treatment of glaucoma patients. Moshetova L.K., Koretskaya Yu.M. GOU DPO Russian Medical Academy of post diploma education, Moscow Purpose: to perform analysis of visual functions and refraction… |
|
|
Кто предупредит больного: лекарство — подделка? Мария Соколова С 1 октября 2004 года вместо системы обязательной сертификации (СОС) лекарственных средств планируется введение системы добровольного… |
|
| Опыт использования прибора КардиоВизор в кардиологической практике. Недавно разработанный прибор КардиоВизор и метод дисперсионного картирования ЭКГ, положенный в основу этого прибора, в настоящее время успешно проходят… | |
|
Гепатопротекторы в практике врача-клинициста Морозов С.Ю. Патология печени занимает ведущее место среди болезней органов пищеварения. По данным ВОЗ, в мире более 2 млрд. человек с патологией печени, что в… |
Лечение
Купирование синкопе на догоспитальном этапе
В большинстве случаев синкопальные состояния купируются самостоятельно и не требуют применения дополнительной медикаментозной терапии на догоспитальном этапе. Независимо от генеза синкопе, пациенту следует придать горизонтальное положение, приподняв ноги, или усадить, опустив голову между коленями. Верхнюю часть туловища следует освободить от стесняющей одежды, расстегнуть воротник, развязать галстук. Чтобы увеличить приток воздуха, необходимо распахнуть окно.
Если пациент все еще находится без сознания, голову следует повернуть на бок, чтобы предотвратить западение языка
Эту процедуру следует проводить осторожно и только в том случае, если отсутствует поражение подключичных, сонных и позвоночных артерий. В ряде случаев можно использовать рефлекторные воздействия: сбрызнуть лицо холодной водой или поднести к носу ватку, смоченную нашатырным спиртом.
Для купирования обморока, обусловленного гипогликемией, внутривенно вводят 40 мл 40% раствора глюкозы.
Купирование синкопальных состояний, вызванных тахиаритмией, как правило, требует применения антиаритмических препаратов, а при необходимости — электроимпульсной терапии.
Для медикаментозного купирования пароксизма фибрилляции предсердий (ФП) можно использовать антиаритические препараты Ia, Iс и III классов:
- новокаинамид (МНН — прокаинамид) (Iа класс) — внутривенно капельно в дозе 1,0 г за 20–30 мин;
- дизопирамид (ритмилен) (Iа класс) — внутривенно струйно в дозе 50–150 мг;
- пропафенон (Iс класс) — внутривенно струйно медленно в дозе 35–70 мг;
- амиодарон (кордарон) (III класс) — внутривенно струйно или капельно в дозе 300–450 мг;
- соталол (III класс) — внутривенно в дозе 0,2–1,5 мг/кг;
- этацизин (МНН — диэтиламинопропионилэтоксикарбониламинофенотиазин) — внутривенно капельно в дозе 50 мг в 150 мл 5% раствора глюкозы;
- аллапинин (МНН — лаппаконитина гидробромид) внутрь по 25–50 мг 3 раза в день за 30 мин до еды.
Наиболее эффективные из них — амиодарон (кордарон), соталол и пропафенон. При неэффективности медикаментозной кардиоверсии проводят электроимпульсную терапию (ЭИТ) — электрическую дефибрилляцию сердца.
Для купирования атриовентрикулярных реципрокных пароксизмальных тахикардий полезно использовать алгоритм, рекомендованный Американской ассоциацией здравоохранения (1992) (табл. 1), эффективность которого при этом нарушении ритма достигает 95–100%.
Таблица 1
Алгоритм купирования АВ-реципрокных пароксизмальных тахикардий
| Этапы лечения | Способ купирования пароксизма |
| I этап
II этап III этап IV этап |
«Вагусные» приёмы: проба Вальсальвы, вызывание кашлевого и рвотного рефлекса, массаж каротидного синуса, погружение лица в холодную воду
Аденозин 6 мг (или АТФ 10 мг) без разведения — внутривенно болюсом (за 1–3 с); после введения аденозина внутривенно вводят 20 мл 0,9% раствора натрия хлорида. При неэффективности через 1–2 мин вводят повторно аденозин в дозе 12 мг (или АТФ 20 мг) Верапамил 2,5–5 мг внутривенно за 1–3 мин.При неэффективности через 15–30 мин верапамил вводят повторно в дозе 5–10 мг Препараты резерва: дигоксин, β-адреноблокаторы, дилтиазем |
Струтынский А.В.
Синкопальные состояния

Comments
(0 Comments)