Эффективное лечение синдрома слабости синусового узла
Синусовый узел
Синусовый узел (синузел синоатриальный, синоаурикулярный, Кисса—Флека) представлен небольшими атипичными (несократительными) кардиомиоцитами, входящими в проводящую систему сердца. Связь синусового узла с атриовентрикулярным узлом обеспечивается тремя трактами: передним (пучок Бахмана), средним (пучок Венкебаха) и задним (пучок Тореля). Обычно импульсы достигают атриовентрикулярного узла по переднему и среднему трактам. Следуя по ним, импульсы равномерно охватывают возбуждением прилегающие к проводящим путям отделы миокарда. Пейс-мекерные клетки синусового узла не имеют быстрых Na+-каналов, поэтому развивают лишь низкую скорость нарастания потенциала действия, величина которой зависит от внутриклеточного притока Са++. Вместе с тем, клетки синусового узла обладают относительно быстрой спонтанной деполяризацией (фаза 4), что обеспечивает их способность автоматически генерировать до 100 импульсов и более в минуту.
Синусовый узел богато иннервирован симпатическими и парасимпатическими нервами, которые позволяют центральной нервной системе (ЦНС) оказывать на него существенное регулирующее влияние в интересах организма.
Симпатическая стимуляция вызывает в пейсмекерных клетках повышение скорости продолжительного тока кальция. Это изменение связано с увеличением активности цАМФ и протеинкиназы А, которое обусловливает фосфорилирование Ca++-L каналов. Симпатическая стимуляция увеличивает также ток калия из клетки, что укорачивает продолжительность потенциала действия и способствует преждевременному старту следующего потенциала действия.
Наконец, симпатическая стимуляция увеличивает вход Na+ в клетку, что приводит к повышению скорости спонтанной диастолической деполяризации. Активация парасимпатической нервной системы вызывает противоположный эффект. Увеличение ацетилхолина активирует G-белок, который ингибирует аденилатциклазу и приводит к снижению концентрации цАМФ, что уменьшает скорость ионных потоков кальция в клетку, калия из клетки и натрия в клетку.
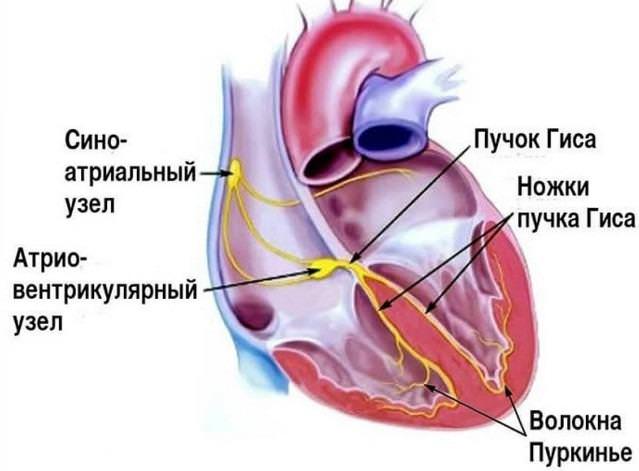
Предсердно-желудочковый компонент объединяет расположенный в нижней стенке правого предсердия атриовентрикулярный узел и отходящий от него пучок Гиса, который имеет 2 ножки — правую и левую. Этот пучок связывает между собой желудочки. Отходящие от пучка Гиса ветви обозначают как волокна Пуркинье.
В атриовентрикулярном АВ-соединении, главным образом в его пограничных участках между атриовентрикулярным узлом и пучком 1иса, происходит достаточно существенное замедление скорости проведения импульсов. Эта замедление обеспечивает отсроченное возбуждение желудочков после окончания полноценного сокращения предсердий. В целом основными функциями атриовентрикулярного узла являются:
а) антеградная задержка и «фильтрация» волн возбуждения от предсердий к желудочкам, обеспечивающая скоординированное сокращение предсердий и желудочков; б) функциональная защита желудочков от возбуждения в «уязвимой» фазе потенциала действия: минимизация вероятности электрической обратной связи между желудочками и предсердиями.
Кроме того, в условиях угнетения активности синоатриального узла атриовентрикулярный узел способен выполнять роль самостоятельного генератора сердечного ритма, т.е. выступать в качестве пейсмекера второго порядка, индуцируя в среднем 40—60 импульсов в минуту.
Доминирующим в роли пейсмекера при прочих равных условиях является синусовый узел – водитель ритма первого порядка, т.к. в норме по сравнению с АВ-узлом генерирует импульсы с большей частотой.
Лечение
Чтобы произвести лечение правильно, нужно определить, что вызывает нарушение работы синусового узла. Собирается полный анамнез, чтобы понять, как возник сбой, определить первопричины. Основным способом определения деталей болезни – установка кардиостимулятора. Существует несколько способов лечения СССУ.
Терапевтическое лечение
Важным пунктом при лечении считается удаление внешних факторов, способных помешать стабильной работе узла. В распорядок дня добавляются мероприятия, улучшающие функционирование синусового узла, полезные для организма:
- пациент должен соблюдать рекомендации касательно физических нагрузок, позволяющих нормально работать сердечной мышце;
- отказаться от курения, или ограничить привычку;
- определить дозировку для употребления тонизирующих напитков;
- составить список болезней, из-за которых система работает нестабильно, начать их лечение;
- следить, чтобы шея была всегда свободной, не сдавливалась. Узкие воротники ухудшают работу узла.
Медикаментозное лечение
При обнаружении чрезмерной активности системы, необходимо принимать препараты, стабилизирующие дисфункцию. Лекарства, угнетающие синусный узел, принимать запрещено. В целом, медикаментозная терапия считается низкоэффективной при СССУ. Применяться она может только для поддержания, лечения тахикардии, когда ритм отклоняется минимально.
Чтобы устранить СССУ, необходимо операционное вмешательство. Главный способ лечения – закрепление в теле пациента электрокардиостимулятора. Устанавливается аппарат в следующих случаях:
- Выявлены брадикардия и иные недуги, влияющие на сердечный ритм. Требуется обязательное назначение лекарств против аритмии. При СССУ подобные лекарства использовать запрещено, ставится аппарат.
- Брадикардия, при которой частота импульсов минимально допустимая, составляет менее 40 сокращений в минуту.
- Если случался приступ с потерей сознания и эпилептическими судорогами.
- Коронарная недостаточность, сильное головокружение, постоянное плохое состояние.
Установленный аппарат улучшает работу узла, не допускает развития болезни.
Народные средства
Лечить СССУ в домашних условиях, без обращения к доктору, нельзя. Использовать методы народной медицины необходимо после одобрения лечащим врачом. Если специалист подтвердил возможность использования средств, можно пить травы для успокоения.
Используются обычные настои из мяты, ромашки, других трав, успокаивающих нервную систему. Если нет аллергической реакции, непереносимости, готовится настойка из веток сосны.
Профилактика СССУ
Чтобы здоровье пациента восстанавливалось, сердечный ритм стабилизировался, главным считается ведение здорового образа жизни. Следующие рекомендации уменьшат вероятность сбоя в работе узла:
- питаться небольшими порциями минимум 4 раза в день. За 2 часа до сна кушать не стоит, чтобы не загружать желудок;
- используемые медикаменты использовать после консультации с доктором;
- избегать стрессов, воспитывать в себе позитивное мышление;
- спать не менее 7 часов за ночь. Стараться поспать днем;
- ежедневно прогуливаться по свежему воздуху, желательно перед сном;
- следить за массой тела, не превышать допустимые показатели;
- не употреблять алкогольные напитки, отказаться от табака;
- лечить любые болезни своевременно, не допускать перетекания их в хроническую стадию.
При неполноценной работе синусового узла, возможны серьезные последствия для организма. Часто возникает сердечная недостаточность (сердце не работает в полную силу, возникают постоянные сбои ритма), повышается вероятность инсульта (кровь в мозг не поступает в достаточном количестве, работа органа нарушается).
Важный момент для людей, больных СССУ: болезнь быстро прогрессирует, возможные тяжелые последствия, если курс лечения был пройден не в полной мере. Это особенно актуально, если имеет место сердечная патология.
В 90% случаев больным имплантируется кардиостимулятор. Состояние нормализуется, человек живет в нормальном ритме. Продолжительность жизни предсказать сложно: от нескольких месяцев до многих десятков лет, в зависимости от общего состояния и наличия хронических болезней. Летальность при СССУ составляет примерно 5%, при своевременном обращении к врачу показатель на уровне 1%.
Нарушение ритма синусового узла не считается опасным, прямого влияния на жизнь не оказывается. Угроза в последствиях при отсутствии лечения. При поражении сердечнососудистой системы вылечиться проблемно. Прогноз зависит от степени такого поражения.
Клиническая картина
Клиническая картина при СССУ зависит от вида и выраженности нарушений функции синусового узла, состояния нижележащих центров автоматизма, регионарного (в первую очередь, мозгового) кровотока, сократительной способности миокарда, наличия или отсутствия тахиаритмий.
Наиболее грозное проявление СССУ — обмороки (приступы Морганьи-Адамса-Стокса) вследствие асистолии свыше 5-10 с либо внезапного урежения ЧСС менее 20 в минуту. Для них характерно отсутствие ауры, судорог (за исключением случаев длительной асистолии). Иногда пациент может вспомнить предшествующее ощущение редкого пульса, остановки сердца. Обмороки проходят самостоятельно ибо требуют реанимационных мероприятий. Характерным симптомом, указывающим на вариант брадикардии-тахикардии, считают возникновение обморока в момент спонтанного или медикаментозного купирования пароксизма ФП. Паузы меньшей продолжительности могут приводить к возникновению пресинкопальных состояний (резкое головокружение, слабость, шум в ушах, ощущение надвигающегося обморока). Постоянная брадикардия сопровождается неврологическими нарушениями в виде повышения возбудимости, снижения памяти, бессонницы, нарушениями речи, общей слабостью, ощущением редкого пульса и перебоями в работе сердца.
В начальных стадиях СССУ может проявляться лишь при физической нагрузке в виде симптомов хронотропной недостаточности: одышки, слабости, снижения толерантности к нагрузкам. Приступы тахиаритмии сопровождаются характерной клинической картиной. Иногда выраженная брадикардия может усугублять коронарную недостаточность или недостаточность кровообращения. У некоторых больных даже тяжелые ЭКГ-признаки СССУ не сопровождаются никакими субъективными ощущениями.
Клиническая картина при ваготонической дисфункции синусового узла чрезвычайно полиморфна и обусловлена выраженностью других синдромов вегетативной дистонии: кардиалгического, гипервентиляционного, астенического, тревожно-депрессивного. Обмороки и пресинкопальные состояния, как правило, имеют некардиальное происхождение. Течение заболевания часто носит интермиттирующий характер: чередование периодов ухудшения самочувствия, во время которых отмечают уменьшение частоты сердечного ритма, и периодов относительного благополучия без клинических и ЭКГ-признаков заболевания.
Царегородцев Д.А.
Брадиаритмии
Открытие
В жаркий летний день в 1906 году Мартин Флэк, студент-медик, изучал микроскопические срезы сердца крота, тогда как его наставник Артур Кейт и его жена катались на велосипеде по красивым вишневым садам возле своего коттеджа в Кенте, Англия. По возвращении Флэк взволнованно показала Кейту “чудесную структуру, которую он обнаружил в ушке правого предсердия крота, именно там, где в эту камеру входит верхняя полая вена”. Кейт быстро понял, что эта структура очень напоминает атриовентрикулярный узел, описанный Сунао Таварой в начале этого года. Дальнейшие анатомические исследования подтвердили ту же структуру в сердцах других млекопитающих, которую они назвали “синусоидальным узлом” (sino‐auricular node). Наконец, был обнаружен долгожданный генератор сердечного ритма.
Начиная с 1909 года, используя гальванометр с двумя струнами, Томас Льюис одновременно записывал данные с двух участков с поверхности сердца собаки, делая точные сравнения прихода волны возбуждения в разные точки. Льюис идентифицировал синусоидальный узел как кардиостимулятор сердца двумя инновационными подходами.
- Во-первых, он стимулировал вышестоящую полую вену (SVC), коронарный синус и левое ушко и показал, что только кривые вблизи синусового узла были идентичны нормальному ритму.
- Во-вторых, было известно, что точка, в которой начинается сжатие, становится электрически отрицательной относительно неактивных точек мышц. В результате электрод возле САУ неизменно имел первичную отрицательность, указывающую: “Узловая область SA — это то место, в котором зарождается волна возбуждения”.
Охлаждение и нагревание синусового узла для изучения реакции сердечного ритма осуществлял G Ganter и другие, которые также указывали на местоположение и первичную функцию синусоидального узла. Когда Эйнтховен был удостоен Нобелевской премии в 1924 году, он щедро упомянул Томаса Льюиса, говоря: “Я сомневаюсь, что без его ценного вклада у меня была бы привилегия стоять перед вами сегодня».
Место нахождения и структура
Синоатриальный узел состоит из группы специализированных клеток, расположенных в стенке правого предсердия, только поперечно к устью полых вен на стыке, где верхняя полая вена входит в правое предсердие. Узел SA располагается в миокарде. Это глубокое образование упирается в сердечные миоциты, принадлежащие правому предсердию, а его поверхностная часть покрыта жировой тканью.
Эта удлиненная структура, которая простирается от 1 до 2 см справа от края ушка, представляет собой гребень правого предсердного придатка, и проходит по вертикали в верхнюю часть концевой канавки. Волокна узла SA являются специализированными кардиомиоцитами, которые смутно напоминают нормальные, сократительные сердечные миоциты. У них есть некоторые сократительные нити, но при этом они не сжимаются так же крепко. Кроме того, волокна СА-узла заметно более тонкие, извилистые и окрашиваются менее интенсивно, чем сердечные миоциты.
Диагностика и оценка выраженности нарушений.
Р
Наиболее важным этапом постановки диагноза является сопоставление клинических симптомов с электрокардиографическими признаками дисфункции синусно-предсердного узла. Поскольку в большинстве случаев обмороки носят пароксизмальный характер и их появление непредсказуемо, то основным методом оценки функции синусно-предсердного узла остается амбулаторное -холтеровское мониторирование. В то же время однократное и даже повторное суточное мониторирование ЭКГ не всегда позволяет зарегистрировать нарушения ритма. Вот почему в ряде случаев определенную помощь в диагностике оказывает тест с надавливанием на каротидные синусы или фармакологическая вегетативная «денервация» сердца. Тест с надавливанием на каротидные синусы особенно информативен у тех больных, у кого пароксизмы головокружения или обмороков наблюдаются одновременно с синдромом повышенной чувствительности каротидного синуса. У них может быть получен драматический эффект — развиться синусовая пауза, длительность которой превышает 5 с. У здорового человека после массажа каротидного синуса с одной стороны в течение 5 с длительность синусовой паузы не более 3 с. Если введение атропина позволяет предотвратить последствия давления на каротидный синус, то в основе дисфункции синусно-предсердного узла лежит не первичное его поражение, а вегетативные расстройства. Другой неинвазивный тест, с помощью которого можно оценить соотношение влияния симпатического и парасимпатического тонуса на синусно-предсердный узел, заключается в использовании лекарственных препаратов, регулирующих активность вегетативной нервной системы. Вагомиметические тесты повышения тонуса блуждающего нерва во время выполнения пробы Вальсальвы или вследствие артериальной гипертензии, вызванной мезатоном, ваголитические (атропин), а также симпатомиметические препараты (изопротеренол) и ß-адреноблокаторы могут быть применены для этого в отдельности или в комбинации друг с другом. Эти исследования позволяют оценить реакцию синусно-предсердного узла на стимуляцию и угнетение вегетативной нервной системы, на основании чего можно судить об особенностях его вегетативной регуляции. Расстройства вегетативной регуляции функции синусно-предсердного узла широко распространены у лиц, единственным нарушением ритма сердца у которых является брадикардия.
Обследование больных. Электрофизиологическому исследованию, направленному на выявление дисфункции синусно-предсердного узла, следует подвергать больных, у которых имеются подобные симптомы, но при длительном холтеровском мониторировании не было выявлено нарушений ритма, способных их вызвать. Однако подробное исследование не следует проводить у больных с синусовой брадикардией, не сопровождающейся появлением клинических симптомов, поскольку в данном случае нет показаний для назначения лекарственных препаратов. Электрофизиологическое исследование для постановки диагноза также не требуется больным с электрокардиографически подтвержденными клиническими признаками асистолии, синоаурикулярной блокады, симптомами прекращения активности синусно-предсердного узла или синдромом слабости синусного узла. Однако в тех случаях, когда клинические симптомы нарушений ритма сердца не подтверждаются электрокардиографически, электрофизиологическое исследование функции синусно-предсердного узла может позволить получить информацию, важную для выбора правильного лечения. Электрофизиологические исследования помогают также контролировать эффективность медикаментозной терапии. Если больному показано установление кардиостимулятора, то результаты электрофизиологического исследования позволят определить то место в полости сердца, где имплантация водителя ритма приведет к наилучшим гемодинамическим эффектам
В то же время данные о функции синусно-предсердного узла следует интерпретировать с осторожностью. Дисфункция синусно-предсердного узла нередко сосуществует с другими расстройствами ритма сердца, такими как нарушения атриовентрикулярной проводимости или желудочковая тахикардия, которые сами по себе могут вызывать сходные клинические проявления, например обмороки
Функциональные возможности
Хотя некоторые из сердечных клеток обладают способностью генерировать электрические импульсы (или потенциалы действия), которые вызывают сердечное сокращение, синоатриальный узел обычно инициирует сердечный ритм просто потому, что он генерирует импульсы быстрее и сильнее, чем другие области с потенциалом генерации импульсов. Кардиомиоциты, как и все мышечные клетки, имеют рефрактерные периоды после сокращения, в течение которых дополнительные сокращения не могут быть вызваны. В такие моменты их потенциал действия переопределяется синоатриальным или атриовентрикулярным узлами.
В отсутствие внешнего нейронного и гормонального контроля клетки в синоатриальном узле, расположенные в правом верхнем углу сердца, будут естественным образом разряжаться (создавать потенциалы действия) более 100 ударов в минуту. Поскольку синоатриальный узел отвечает за остальную часть электрической активности сердца, его иногда называют основным кардиостимулятором.
Клинические признаки
 У пациентов с СССУ может чередоваться редкий пульс с тахикардией.
У пациентов с СССУ может чередоваться редкий пульс с тахикардией.
Для СССУ характерна упорная синусовая брадикардия. Она проявляется постоянным редким пульсом. Характерно, что при физической работе ритм сердца учащается незначительно, несоответственно уровню нагрузки. Ритм не учащается при натуживании и задержке дыхания (проба Вальсальвы).
В некоторых случаях возникает остановка синусового узла. Чаще всего она развивается сразу после пароксизмов (приступов) тахикардии, то есть учащенного сердцебиения за счет фибрилляции предсердий или пароксизмальной суправентрикулярной тахикардии. Остановка синусового узла часто не ощущается больным, так как сердце при этом начинает сокращаться под влиянием других источников ритма, то есть формируется замещающий ритм. В других случаях замещающий ритм не появляется, и остановка синусового узла может сопровождаться головокружением и обмороком.
Одним из электрокардиографических признаков СССУ является появление синоатриальной блокады II ст. Она проявляется внезапным урежением сердечного ритма в два раза. Нередко при этой блокаде возникают замещающие сокращения.
Нередкой формой СССУ является брадисистолическая форма фибрилляции предсердий.
Другим проявлением этого заболевания является синдром тахикардии-брадикардии. Оно сопровождается чередованием приступов тахикардии (фибрилляции предсердий или пароксизмальной суправентрикулярной тахикардии) и резкого урежения ритма сердца.
Иногда первым проявлением СССУ являются приступы Морганьи-Адамса-Стокса, связанные временной остановкой сердца, проявляющиеся внезапной бледностью больного и потерей сознания.
Клинические проявления СССУ
Начальные этапы течения заболевания чаще полностью бессимптомны. Это может быть даже при наличии пауз между сокращениями достигающих 4 секунд.
У некоторых пациентов происходит дефицит кровоснабжения различных органов, что приводит к соответствующей симптоматике. Не всегда снижение ЧСС приводит к недостатку питания тканей, т.к. при возникновении данного состояния включаются компенсаторные механизмы, способствующие адекватному кровообращению.
Прогрессирование заболевания сопровождается симптомами, связанными с брадикардией. Самыми частыми проявлениями СССУ являются:
- головокружения;
- обмороки;
- боли в области сердца;
- затрудненное дыхание.
Вышеописанные проявления имеют преходящий характер, т.е. возникают спонтанно и точно так же прекращаются. Наиболее часто встречаемые симптомы:
- Церебральные. Сюда относятся раздражительность, чувство усталости, нарушение памяти и перепады настроения. При прогрессировании заболевания возникают потери сознания, шум в ушах, судороги. Помимо этого, часто СССУ сопровождается снижением артериального давления (АД), холодным потом. Со временем появляются признаки дисциркуляторной энцефалопатии: головокружения, резкие «провалы» в памяти, нарушение речи.
- Кардиальные (сердечные). Самые первые жалобы пациенты предъявляют на ощущение неправильного замедленного сердцебиения. Ввиду недостатка кровообращения сердца появляются болезненные ощущения за грудиной, развивается одышка. Возможно появление сердечной недостаточности, желудочковой тахикардии и фибрилляции. Последние два проявления зачастую значительно повышают риск внезапной коронарной (сердечной) смерти.
- Другие симптомы. Среди проявлений СССУ, не касающихся нарушения кровообращения головного мозга и сердца, выделяют признаки почечной недостаточности (олигурия – малое выделение мочи), желудочно-кишечные проявления и мышечную слабость (перемежающаяся хромота).
Причины синдрома слабости синусового узла, факторы риска
- синусовая брадикардия (сердце бьется очень медленно, менее 60 ударов в минуту);
- синусовый арест (узел временно прекращает работу или делает паузу, вызывая изменения в нормальном сердцебиении);
- синоатриальный блок (импульс синусового узла блокируется, не достигает предсердий, двух верхних камер сердца);
Риск развития данного заболевания существенно увеличивается с возрастом. Врожденный ССС является следствием врожденных пороков сердца или других нарушений.
Факторы риска, которые могут стимулировать появление данного заболевания, это:
- история врожденных пороков сердца (даже после перенесенных операций);
- история заболеваний щитовидной железы;
- расстройство апноэ сна;
- болезнь коронарных артерий: коронарные артерии блокируются, приток крови к сердцу ограничивается.
В редких случаях данный синдром может быть связан с такими заболеваниями, как:
- дифтерия;
- гемохроматоз;
- мышечная дистрофия;
- амилоидоз.
Диагностика
Сначала используют неинвазивные методы, если же они не подтверждают диагноз, а подозрение на синдром слабости синусового узла остается, прибегают к ЭФИ.
ЭКГ
Начинают с обычной ЭКГ в 12 отведениях, затем при необходимости проводят холтеровский мониторинг ЭКГ в течение 24 или 48 ч. Больного просят вести дневник, что позволяет сопоставить жалобы с изменениями ЭКГ. Для регистрации редких событий используют петлевые регистраторы (запись в них ведется в течение нескольких недель на замкнутую «ленту») или регистраторы, которые больной включает самостоятельно при появлении жалоб. Пробы с физической нагрузкой позволяют выявить хронотропную недостаточность.
Исследование функции вегетативной нервной системы
Исследование функции вегетативной нервной системы включает массаж каротидного синуса и пробу на ортостатическом столе, а также фармакологические пробы для оценки вегетативных рефлексов.Массаж каротидного синуса позволяет отличить синдром слабости синусового узла от синдрома каротидного синуса. При синдроме каротидного синуса его массаж вызывает асистолию более 3 с или снижение АД более чем на 50 мм рт. ст. Массаж заключается в плотном надавливании на каротидный синус с одной стороны в течение 5 с. В норме массаж каротидного синуса не должен вызывать остановку синусового узла, хотя он может ухудшать АВ-проводимость и замедлять частоту синусового узла.Проба на ортостатическом столе используется для диагностики вазовагальных обмороков. Если брадикардия провоцируется пробой на ортостатическом столе, то, скорее всего, она обусловлена нарушениями вегетативной нервной системы, а не синдромом слабости синусового узла.Фармакологические пробы используют для дифференциальной диагностики между синдромом слабости синусового узла и нарушениями вегетативной нервной системы. Полной фармакологической денервации сердца достигают в/в введением атропина, 0,04 мг/кг, и пропранолола, 0,2 мг/кг. Регистрируемая на этом фоне ЧСС соответствует собственной частоте синусового узла, лишенного симпатических и парасимпатических влияний. Нормальное значение частоты собственного ритма сердца рассчитывают по формуле:
Частота собственного ритма сердца, мин-1 = 118,1 — (0,75 × возраст, годы).
Если частота собственного ритма сердца оказывается ниже расчетной, можно думать о синдроме слабости синусового узла, если же она близка к расчетной, брадиаритмия, вероятнее всего, вызвана вегетативными расстройствами.
ЭФИ
Функцию синусового узла обычно оценивают по косвенным показателям. Прямое измерение активности синусового узла технически сложно, и проводят его редко.
Время восстановления синусового узла
Время восстановления синусового узла — это время, за которое возобновляется активность синусового узла после учащающей предсердной ЭКС, подавляющей его функцию.Время восстановления синусового узла более 1 400 мс считается патологией. Вычитая из времени восстановления синусового узла длину интервала RR перед ЭКС получают корригированное время восстановления синусового узла. Если оно превышает 550 мс, это указывает на синдром слабости синусового узла.
Недостатки
Это непрямой показатель функции синусового узла, он отражает не только автоматизм синусового узла, но и время синоатриального проведения.
Возможны ложноположительные и ложноотрицательные результаты из-за блокады проведения время восстановления синусового узла укорачивается при блокаде на входе в синусовый узел (нанесенный стимул не разряжает синусовый узел) и удлиняется при блокаде на выходе из него (синусовый узел работает нормально, но импульс из него выходит с задержкой)
Время восстановления синусового узла удлиняется не у всех больных с синдромом слабости синусового узла.
Время синоатриального проведения
Сначала определяют предсердную частоту, для чего измеряют интервал А1А1 на электрограмме предсердий или интервал РР на ЭКГ. После этого дают экстрастимулы (А2) с помощью ЭКС в верхних отделах правого предсердия: сначала в конце диастолы, а затем все ближе к А1, пока экстрастимул не попадет на период рефрактерности (при этом в ответ на экстрастимул не появится зубец Р). Затем определяют интервал между экстрастимулом и следующим за ним спонтанным предсердным импульсом (А3); из этой величины вычитают А1А1.
Время синоатриального проведения = А2А3 — А1А1
Измерение времени синоатриального проведения подразумевает, что экстрастимулы не влияют на автоматизм синусового узла, время синоатриального проведения и ретроградного проведения из предсердий в синусовый узел одинаково и синусовый узел служит единственным водителем ритма.

Comments
(0 Comments)