Болезнь Рейно финомен Рейно, синдром Рейно
Терапия недуга
При болезни Рейно симптомы и лечение тесно связаны между собой. В первую очередь следует установить причину, вызвавшую развитие патологии. Ведь нельзя лечить только симптомы. Чтобы достичь положительного результата, терапия должна быть комплексной. Важную роль играет исключение провоцирующих факторов.
Как лечить синдром Рейно? Ответ на этот вопрос может дать только врач на основе тщательно осмотра пациента, проведения лабораторных и инструментальных исследований. При синдроме Рейно симптомы и лечение должны быть согласованы. Индивидуальная терапевтическая схема разрабатывается на основе клинических проявлений, частоты приступов, их длительности и преобладающих признаков.
Лечение болезни Рейно направлено на уменьшение неприятных ощущений, нормализацию кровообращения, улучшение доставки питательных веществ к дистальным отделам, на профилактику ишемии в фалангах пальцев. С этой целью используют следующие группы лекарственных препаратов:
Спазмолитики. Самое доступное и популярное средство — Но-шпа. Хорошим эффектом обладает Папаверина гидрохлорид. Анальгетики и НПВС. Убирают неприятные ощущения, способствуют уменьшению воспалительного процесса в кровеносных сосудах. К ним принадлежат Анальгин, Ибупрофен, Диклофенак, Кеторол и их аналоги. Антибактериальные средства. Применение целесообразно в случае присоединения микробной инфекции. В зависимости от состояния больного, врач может назначить антибиотики для местного применения (Банеоцин, Левомеколь и др.) или системного действия (широкого спектра). Витамины
Являются важной частью комплексного лечения, поскольку способствуют нормализации кровообращения и обеспечения организма всеми необходимыми полезными веществами. Удобнее всего использовать поливитаминные препараты — Биомакс, Компливит и др
Разработать индивидуальную терапевтическую схему может только лечащий врач. Многие лекарственные средства имеют ряд противопоказаний к использованию и побочных эффектов, которые нужно обязательно учитывать при назначении того или иного препарата.
Лечить болезнь можно с применением физиотерапевтических методов. Неплохие результаты дает использование дарсонвализации и УФ-облучение шейных и поясничных отделов позвоночника, отвечающих за иннервацию кровеносных сосудов в области кончиков пальцев рук и ног. В некоторых случаях может быть рекомендовано проведение курса электрофореза с кальцием или Лидазой, а также диатермии и гальванических ванн.
Синдром Рейно предполагает длительное консервативное лечение в течение нескольких лет. При отсутствии положительного результата от проводимой терапии возможно проведение оперативного вмешательства с целью удаления нервных волокон, отвечающих за спазм артерий.
Что такое синдром Рейно
В 1862 г. студент-медик Морис Рейно (Maurice Raynaud) описал феномен, который назвали его именем; он характеризуется преходящим прекращением кровотока в пальцах рук или ног. При этом феномене редко поражаются другие структуры, такие как кончик носа, мочка уха, сосок или даже язык.
Три фазы цветовых изменений при феномене Рейно
- Белый: чрезмерный спазм сосудов и прекращение местного кровотока
- Синий: цианоз вследствие остаточной десатурации крови
- Красный: гиперемия вследствие стихания приступа и восстановления кровотока
Феномен Рейно наблюдается у 3-5% популяции, хотя 10% женщин и 8% мужчин отмечают у себя отдельные симптомы заболевания. Распространенность выше среди женщин, дебют в целом приходится на период между менархе и менопаузой, и тяжесть заболевания выше в данный период. От 80 до 90% случаев феномена Рейно первичны и не имеют определенной причины или связанного с ним заболевания. Вторичный феномен Рейно наиболее часто обнаруживают в сочетании с основным ревматическим заболеванием.
Холод и иногда эмоциональные стимулы могут вызвать спазм периферических артерий. Феномен Рейно описывается как характерная последовательность: побледнение пальцев при вазоспазме, цианоз из-за наличия неоксигенированной крови и покраснение в результате реактивной гиперемии.
Он куда чаще встречается у женщин, чем у мужчин; похоже, у каждой пятой женщины от двадцати до пятидесяти лет хоть раз такое случалось. Порой мать годами страдала от той же проблемы с другими частями тела; в других случаях все как раз и начинается с соска.
В некоторых случаях синдром Рейно был вызван неправильным прикладыванием или короткой уздечкой, что и повлекло за собой травмирование тканей.
Случиться он может когда угодно; в отличие от боли от трещин или от инфекции, он не появляется непременно во время кормления, а может возникнуть и между ними. Кровеносные сосуды в соске сжимаются, и в нем не остается ни крови, ни кислорода; больно от этого очень (подумайте о том, что именно недостаток кислорода в сердце вызывает стенокардию). Сосок становится совершенно белым, а несколько секунд спустя синеет. Порой встречается и третья фаза, во время которой он краснеет. Могут появиться прыщи, трещины или язвочки, которые никак не затягиваются (появляются они изначально из-за неправильного прикладывания, но потом усугубляются от недостаточного кровообращения).
Холод запускает проблемную реакцию; если такое происходит во время кормления, то связано, вероятно, скорее с обнажением груди, чем с сосанием. Некоторые женщины жалуются на сильную боль, если выходят зимой на улицу, открывают холодильник или проходят в супермаркете мимо стеллажей с замороженными продуктами. Курение эту проблему усугубляет.
Синдром Рейно — сосудистый спазм сосудов кистей (реже стоп) в ответ на воздействие холода или эмоциональное напряжение, вызывающий обратимый дискомфорт и изменение цвета (бледность, цианоз, эритема или их комбинация) в одном или более пальцах. Иногда страдают и другие дистальные органы (например, нос, язык). Заболевание может быть первичным или вторичным. Диагноз устанавливается клинически; обследование проводят для дифференциации первичного и вторичного феномена. Лечение неосложненных случаев включает предотвращение охлаждения, аутотренинг, отказ от курения и (при необходимости) вазодилатирующие блокаторы кальциевых каналов (нифедипин) или празозин.
В целом встречаемость составляет от 3 до 5%; заболевание поражает чаще женщин, чем мужчин, и молодые люди страдают от заболевания чаще, чем пожилые. Синдром Рейно, вероятно, обусловлен повышенной а2-адренергической активностью, которая провоцирует вазоспазм; механизм неустановлен.
Первичный синдром Рейно встречается намного чаще (>80% случаев), чем вторичный, и развивается без признаков других заболеваний. Приблизительно у 20% оставшихся пациентов с синдромом Рейно имеется серьезная патология (например, системная склеродермия), рассматриваемая как причина заболевания и диагностируемая при первичном обследовании или в последующем.
Вторичный синдром Рейно сопровождает различные заболевания и состояния, главным образом болезни соединительной ткани.
Никотин обычно вносит свой вклад в развитие феномена, но часто его влияние недооценивают. Синдром Рейно может сопровождать головные боли при мигрени, стенокардию и легочную артериальную гипертензию; предполагается, что эти нарушения имеют общий вазоспастический механизм.
Симптомы синдрома Рейно
Ангиоспастическая стадия. Возникают спазмы капилляров концевых фаланг пальцев кисти (обычно 2–3-го), стопы (1–3 пальцев), иногда кончика носа, подбородка, мочек ушей. Далее спазм сменяется расширением кровеносных сосудов, кожа краснеет и становится более теплой.
Как правило, наблюдается симметричное поражение обоих конечностей. Во время приступа, длящегося от 20 минут до нескольких часов, больные отмечают ощущение резкого онемения, потерю чувствительности пальцев, покалывание, а по окончании приступа – болезненность и ощущение жара.
Со временем площадь поражения увеличивается, и в процесс вовлекаются все пальцы за исключением первого (большого).
Ангиопаралитическая стадия. Пальцы синеют, наблюдается их отечность.
Трофопаралитическая стадия. Увеличивается риск возникновения инфекционных поражений кожи (например, панарициев), появляются участки омертвения мягких тканей и образования длительно незаживающих язв. Пальцевые фаланги несколько уплощаются, тургор кожи снижается.
На ранней стадии симптомы Рейно могут быть практически незаметны и проявляться лишь повышенной зябкостью рук, ощущением покалывания и прочими симптомами, которые очень легко отнести к обычной повышенной чувствительности к холоду.
Вы выявили симптомы синдрома Рейно: что делать дальше?
Далее необходимо установить причину появления феномена Рейно и заняться лечением. Для этого необходимо посетить доктора и пройти курс соответствующего обследования.
Диагностика
Диагноз синдрома устанавливают на основании ведущих опорных признаков:
- Симметричность локализации сосудистых атак.
- Повторение приступов в течение 2 лет.
- Провокация сосудистых атак волнением или холодом.
- Наличие пульсации на всех артериях, доступных пальпации.
- Гангрена локализуется на коже концевых фаланг.
Среди инструментального обследования чаще всего назначают:
- Ангиографию сосудов конечностей (выявляет изменения мелких артерий и артериол дистальных отделов).
- Капилляроскопию ногтевого ложа (исследуют функционирование капилляров).
- Лазерную доплеровскую флуометрию (уточняют характер влияния симпатической нервной системы).
Лечение синдрома Рейно
Для лечения синдрома Рейно используются консервативные и оперативные методы. Основные факторы успешного лечения – комплексность и длительность терапии.
Изменение образа жизни: желательно исключить курение, избегать переохлаждения, профессиональные вредности.
Лечение основного заболевания, одним из проявлений которого является синдром Рейно.
Лекарственные препараты: регулярное использование сосудорасширяющих средств, например, блокаторов кальциевых каналов (Коринфар, Нифедипин), а также ингибиторов АПФ (Каптоприл), средств, улучшающих реологические свойства крови (Дипиридамол, Пентоксифиллин) и многие другие.
Физиотерапия: гипербарическая оксигенация, индуктотермия, УВЧ, гальванические ванны, грязевые аппликации, ЛФК, массаж.
Читайте так же:
Как поднять иммунитет?
Что такое стрептодермия
Удаление бородавок в домашних условиях
Нейродермит на руках: причины и лечение нейродермита
Лейкоз — что это такое? Лечение и симптомы лейкоза.
Симптомы
Клиническая картина патологии характеризуется наличием 3 стадий, циклично сменяющих одна другую:
- 1 этап: сужение просвета сосуда. Это приводит к нарушению притока крови к пальцу и изменению цвета кожи, а больные предъявляют жалобы на онемение, покалывание или чувство жжения.
- 2 этап: нарастание симптомов спазма. Пальцы становятся синими, пациент чувствует сильную боль в руке.
- 3 этап: спад. Через 10-15 минут после начала приступа (или в результате повышения температуры) симптомы спазма начинают уменьшаться, а палец приобретает нормальную окраску.
Но если диагностика исчерпывается только этой триадой, надеяться на эффективное лечение не приходится, так как патофизиология синдрома имеет несколько характерных (но далеко не таких очевидных) особенностей:
- симптомы чаще всего являются симметричными и двусторонними;
- описанная 3-фазная система не является обязательной: в некоторых случаях отдельные клинические проявления могут отсутствовать;
- симптомы иногда могут проявляться на кончике носа, ушных раковинах или губах;
- если синдром перешел в хроническую форму, на пальцах возникают трофические язвы (некроз тканей с отторжением омертвевших участков).
Стадии болезни Рейно, особенности
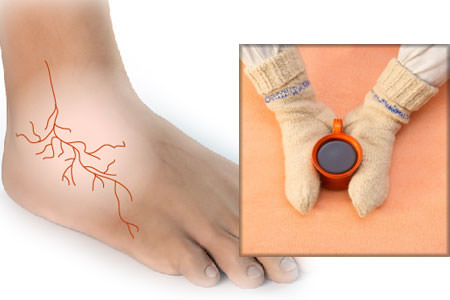
Поскольку болезнь Рейно протекает длительно и хронически, то в ее течении можно выделить несколько стадий:
- Стадия ангиоспазма. Это короткий пароксизм сосудов, обычно протекающий на концевых фалангах пальцев. Он быстро проходит, сменяясь на выраженное покраснение и чувство жара в пальцах, иногда возникает ломота с болью;
- Стадия сосудистого паралича (спазм приобретает хроническое течение), кожа приобретает синюшный оттенок, развивается стойкий отек и пастозность (особенно это заметно на пальцах). Эта стадия возникает через 6-8 месяцев после появления первых симптомов сосудистых расстройств;
- Трофопаралитическая стадия. Она характеризуется нарушениями трофики: возникают незаживающие язвы и ранки, образуется поверхностное омертвение (некроз), заметный на фалангах. Пациент совершенно не переносит никакого охлаждения и воздействия низкой температуры.
В результате возникает (в кистях), суставный синдром, появляется тугоподвижность, постоянная синюшность кожных покровов, и беспокоят частые боли.
В результате безобидный сосудистый спазм может через несколько лет привести к инвалидности. Как же начинается и как протекает это сосудистое поражение?
Симптомы
Одним из самых главных симптомов болезни Рейно будет побледнение конечностей, а именно пальцев. Причем в тот момент, когда случается спазм, побледнение конечностей будет симметричным. И поэтому перепутать его с каким-то другим заболеванием будет очень сложно.
Больше всего развитию болезни Рейно подвержены женщины в возрасте от 25 до 40 лет. Именно в этот момент женщина может испытывать сильный стресс, эмоциональные переживания и т.д., которые могут привести к сбою.
Помимо побледнения конечностей, иногда у пациентов могут наблюдаться проблемы с дыханием, а именно удушье. Оно будет развиваться из-за того, что нарушается снабжение клеток кислородом, а также в тканях скапливается много углекислой кислоты.
Очень часто в момент спазма пациенты чувствуют сильную боль, которая больше обусловлена тем, что прекращается кровоснабжение, и клетки так реагируют на интоксикацию.
 Принято выделять три стадии течения болезни Рейно. Каждой стадии присущи свои особенные проявления:
Принято выделять три стадии течения болезни Рейно. Каждой стадии присущи свои особенные проявления:
- Первая стадия. На этой стадии происходит резкий и внезапный спазм артерий и капилляров на каком-то определенном участке. После этого спазма, участок, на котором он произошел, становится намного бледнее обычного, а если пощупать его, то можно ощутить холодность кожи. В среднем, длительность приступа будет примерно от одной минуты до часа. В редких случаях возможно и чуть больше часа. После того, как спазм проходит, кровоснабжение восстанавливается, и кожа начинает приобретать свой нормальный оттенок. Что касаемо количества и временного промежутка таких приступов, то точно сказать ничего нельзя. Иногда они случаются раз в неделю, иногда каждый день, а иногда и несколько раз в день
- Вторая стадия. На этой стадии проявления будут намного серьезнее, чем в первой. Так, например, приступ сразу начинается с асфиксии, кровоснабжение и передача кислорода полностью прекращается, и кожа приобретает синий оттенок с фиолетовым отливом. Очень часто во время таких приступов пациенты чувствуют сильную боль и покалывание. Если говорить о поврежденном участке, то он полностью утрачивает все свои свойства, то есть кожа становится не чувствительной. Спустя некоторое время (для каждого человека этот период будет различным) спазм проходит, и кожа начинает приобретать нормальный оттенок
- Третья стадия. Эта стадия является завершающей, и начинается она с очень длительной асфиксии, то есть с глубокой второй стадии. В том случае, если кровоснабжение не восстанавливается длительный промежуток времени, пораженный участок становится синим, а конечность начинает отекать. Также, на этих участках могут появиться волдыри, в которых, при вскрытии, можно обнаружить омертвевшие частички ткани. Иногда, если болезнь запущена очень сильно, некроз может дойти и до соединительных тканей, а также и до кости
Нередко, болезнь Рейно может начаться сразу со второй стадии. Но также известны случаи, когда происходил планомерный переход от первой ко второй и т.д.Симптомы проявления болезни Рейно очень специфичны, и их трудно перепутать с чем-то другим.
Поэтому, если вы обнаружили у себя временные изменения цвета конечностей, то непременно следует обратиться к специалисту за медицинской помощью.
Лечение
Синдром Рейно — хроническое и тяжело поддающееся терапии заболевание, но при соответствующем настрое пациента и высокой квалификации врача купировать приступ и предотвратить развитие осложнений можно.
Медикаментозная терапия
- нифедипин (препарат кратковременного действия, ПКД): от 10 до 20 мг 3 раза в сутки (плановое лечение), от 5 до 20 мг (разовая доза для предотвращения возможного вазоспазма);
- амлодипин (препарат пролонгированного действия, ППД): от 5 до 10 мг в сутки;
- исрадипин (ППД): 2,5 мг 2 раза в сутки;
- фелодипин (ППД): 10 мг 1 раз в сутки;
- алпростадил (вазапростан): от 20 до 40 мг на 200 мл физраствора внутривенно; курс лечения — 15-20 дней;
- никотинат ксантинола: по 150 мг 3 раза в день.
Для беременных женщин дозировка может быть снижена, а некоторые препараты из-за высокого риска побочных эффектов вообще отменены.
Фитотерапия
Лечение различными народными средствами не может заменить собой традиционную терапию, но в комплексе с ней значительно снизит остроту приступов и мобилизует внутренние ресурсы организма.
Настои, настойки и сборы
Сбор из багульника. 2 ст. л. исходного сырья (трава) смешать с 5-6 ст. л. подсолнечного масла и 10-12 часов настаивать в закрытой посуде, периодически помешивая, после чего процедить и перелить в чистую бутылку. Схема применения: обмокнуть в полученную смесь кусок натуральной ткани, после чего обернуть ею проблемную конечность на 2-3 часа.
Настойка девясила. На полтора литра водки потребуется 90-120 г очищенного и измельченного сухого корня. Смешать компоненты и дать настояться в течение 2 недель. Схема лечения: по 2 ст. л. 3 раза в день. Длительность: пока вся настойка не будет выпита.
Целительные настойки. Вам подойдут корневища люцерны, чеснока и имбиря (в любых комбинациях). Рекомендуемое соотношение растительного сырья и водки — 1:10, методика приготовления такая же, как и для настойки девясила. Схема лечения: по 1 ч. л. 3 раза в день. Объем готовой настойки для одного курса — 500 мл.
Универсальный фитонастой № 1. Смешайте 6 частей травы омелы белой, 4 части корня боярышника, а также по 2 части плодов тмина и листьев барвинка. Все компоненты тщательно измельчить и поместить в достаточного объема емкость, после чего залить 300 мл кипятка, настоять в термосе 2-3 часа и процедить. Схема приема: 200 мл равными порциями в течение дня. Если лечение будет без пропусков, это народное средство зарекомендовало себя как не менее эффективное, чем фармакологические препараты.
Универсальный фитонастой № 2. Соедините 40 г листьев мелиссы и по 30 г чабреца и руты (травы). Готовят настойку аналогичным образом (см. предыдущий рецепт). Схема лечения: по 1 ст. л. 3 раза в день перед едой.
Настой дрока красильного. 1 ч. л
сухой (важно!) травы залить 600 мл горячей воды и подержать на медленном огне до выпаривания трети объема, после чего охладить и процедить. Схема приема: по 2 ст
л. 3-4 раза через день.
Ванночки, обтирания, компрессы
- Рецепт Ванги (компресс). Смешайте в равных пропорциях воск, воду и оливковое масло, после чего намажьте получившейся смесью кусок натуральной ткани (полотенце, простыня) и оберните ею пораженный участок на 2-3 часа. Отличное народное средство, мягко снимающее приступ.
- Целительные ароматические втирания. Вам потребуется 2 пакетика ладана, которые следует тщательно измельчить, и 50 мл столового уксуса. Компоненты смешайте и мягко обработайте получившимся составом пораженную конечность. Также можно нанести смесь на кусок ткани, после чего обмотать им пораженный участок (длительность сеанса — 1 час, курс — 3-5 дней). Это народное средство также приписывают Ванге, хотя сама прорицательница на авторство никогда не претендовала.
- Контрастная ножная ванна. Предварительно подготовьте 2 емкости требуемого объема: одна из них должна быть с холодной, почти ледяной водой (помогут кубики льда из холодильника), а другая — с максимально горячей (но без риска ожога). Схема лечения: попеременные 2-3-минутные контрастные сеансы с чередованием (4-5 раз) для каждой конечности (лучше вечером, за 1-2 часа до сна).
Рекомендуемый образ жизни
- как можно чаще ходите без обуви;
- регулярно делайте массаж ступней и кистей (несколько раз в неделю);
- если нет противопоказаний со стороны органов ЖКТ, 1 день в неделю полностью голодайте (разрешается только вода);
- минимизируйте количество потребляемого мяса;
- не увлекайтесь солеными, перчеными и жареными блюдами.
Причины синдрома и болезни Рейно
Несмотря на развитие современной медицины и методов диагностики, медики до сих пор не полностью понимают причину приступов, сопровождающих болезнь Рейно. Наиболее очевидными причинами болезни Рейно и спазмирования сосудов являются:
- сверхреакция на стрессовые ситуации;
- аномальная чувствительность к низким температурам.
Спазм кровеносных сосудов
При болезни Рейно кровеносные сосуды конечностей испытывают вазоспазм под воздействием холода, стресса. Ограничивается приток крови к конечностям. Со временем в мелких сосудах и капиллярах кровь становится более густой, в конечном итоге это вызывает хроническую непроходимость капилляров и, как следствие, внешние признаки болезни, например, побеление передних двух фаланг пальцев рук, побеление пальцев на ногах, руки и ноги становятся холодными на ощупь.
Холод скорее станет причиной приступа, чем жара. Воздействие холода человек испытывает на себе повсеместно, например, погружая руки в холодную воду или прикасаясь к морозильной камере. Для некоторых пациентов холод является второстепенным стимулятором болезни Рейно, а основным фактором воздействия может быть именно стресс.
При синдроме Рейно причина обязательно заключается в наличии основного заболевания. Поскольку синдром не является заболеванием, равносильным болезни Рейно.
Основные причины синдрома Рейно это:
- склероз;
- диабет;
- тиреотоксикоз;
- менопауза, климакс;
- волчанка;
- ревматоидный артрит;
- синдром Шегрена.
Несколько других причин с более детальным описанием:
1. Заболевания соединительной ткани.
Большинство людей, страдающих редким заболеванием, которое приводит к утолщению и рубцеванию кожи (склеродермия), имеют синдром Рейно.
2. Болезни артерий. Синдром Рейно может быть связан с различными заболеваниями, которые нарушают нормальную функцию артерий, например, с атеросклерозом, болезнью Бюргера (воспаление кровеносных сосудов рук и ног). Колебания артериального давления так же могут быть причиной появления синдрома.
3. Кистевой туннельный синдром. Это заболевание предполагает воздействие давления на основной нерв руки (срединный нерв). Такое систематическое давление приводит к возникновению боли и онемения. Рука становится более восприимчивой к холоду.
4. Повторяющиеся движения или вибрация.
Быстрая печать, игра на пианино или другая деятельность, связанная с систематическими однообразными/повторяющимися движениями, например, работа на производстве и другое, со временем увеличивают риск развития синдрома.
5. Курение.
Побочный фактор, вызывающий периодическое сужение кровеносных сосудов лица, тела, конечностей.
6. Ушибы.
7. Некоторые лекарственные препараты
Некоторые лекарства, в том числе бета-блокаторы, которые используются для лечения высокого кровяного давления, препараты для лечения мигрени, содержащие эрготамин или суматриптан, лекарственные средства для лечения синдрома дефицита внимания и гиперактивности увеличивают риск синдрома.
Таким же образом воздействуют:
- некоторые химиотерапевтические агенты;
- препараты, способствующие сужению кровеносных сосудов.
Диагностика
Диагностика синдрома Рейно основывается на общепринятых и специальных методах исследования, при этом диагноз первичного синдрома Рейно (болезнь Рейно) устанавливается при наличии следующих критериев:
- начало заболевания до 30 лет;
- симметричный характер атак;
- женский пол;
- отсутствие на поверхности пальцев некрозов, язв;
- исключении подлежащих заболеваний в момент обследования и подтверждается в процессе дальнейшего наблюдения.
Лабораторные и инструментальные методы диагностики помогают произвести окончательный дифференциальный диагноз первичного и вторичного синдрома Рейно.
- Общий анализ крови (возможна повышенная или нормальная СОЭ), белок, белковые фракции, фибриноген — изменение их пропорций.
- Коагулограмма, исследование свойств крови (вязкость, гематокрит, склеивание тромбоцитов и эритроцитов) — для диагностики заболеваний крови,которые могут спровоцировать приступы.
- Иммунологическое исследование: антинуклеарный фактор, ревматоидный фактор, циркулирующие иммунные комплексы, иммуноглобулины, антитела к ДНК и рибонуклеопротеину — все это говорит за наличие ревматологических заболеваний, то есть за вторичный характер патологии.
- Капилляроскопия: выявление и уточнение характера поражения сосудов.
- Рентгенологическое исследование грудной клетки: выявление шейного ребра.
- Исследование пальцевого кровотока методом ультразвуковой допплерографии, лазер-допплер-флоуметрии, ангиография, дигитальная плетизмография.
В последние годы возросло внимание к новой модификации биомикроскопических методов исследования — широкопольной капилляроскопии ногтевого ложа, которая обладает большей разрешающей способностью в плане детализации структурных изменений ногтевого ложа, применяется для диагностики синдрома Рейно
Синдром Рейно симптомы
В 8 из 10 случаев симптомы проявляются на руках, но в некоторых случаях могут также затрагивать подбородок, кончик носа или языка, нижние конечности.
Условно в развитии синдрома Рейно выделяют три фазы:
 Синдром Рейно: классификация
Синдром Рейно: классификация
- вазоконстрикторную — характеризуется бледностью кожных покровов, которая длится 10–15 мин.;
- цианотичную — бледность сменяется синюшным окрасом кожи, который длится пару минут;
- фазу реактивной гиперемии — характеризуется появлением покраснений кожных покровов.
Развитие симптомов, которые затрагивают окраску кожи, происходит постепенно. Сначала наблюдается бледность, на степень выраженности которой влияет степень сосудистого спазма. Как правило, эта фаза синдрома Рейно сопровождается болью. Ощущения боли наблюдаются во всех фазах, но наиболее выражены в первой, когда пальцы рук становятся бледными.
Для второй фазы синдрома Рейно более характерно появление так называемых парестезий (ощущения ползания мурашек, онемение, покалывание), которые появляются в результате венозного застоя.
Эти симптомы являются основными для синдрома Рейно, но не для заболевания, которое его спровоцировало. Поэтому им сопутствует также и симптоматика того заболевания, на фоне которого развилась патология. Как правило, это ревматические заболевания, для которых характерны воспаления и поражения суставов.
 Симптомы синдрома Рейно
Симптомы синдрома Рейно
Диагностика
Поскольку чаще всего синдром Рейно развивается на почве аутоиммунных и ревматических заболеваний, в диагностике на первом месте стоят лабораторные методики исследования, которые включают:
- иммунологические анализы;
- биохимический анализ крови;
- общий анализ крови;
- гемостазиограмму (коагулограмму) для выявления показателей свертываемости крови;
- общий анализ мочи.
Лечение
В первую очередь, лечение подразумевает корректировку образа жизни пациента с устранением провоцирующих факторов (стресса, холода, алкоголя, курения). Медикаментозная терапия синдрома Рейно показана только в случае плохого контроля патологии нефармакологическими методиками, либо при наличии аутоиммунного процесса, вызвавшего этот феномен.
Профилактика синдрома Рейно
Для предотвращения появления спонтанных сужений периферических сосудов необходимо отказаться от курения. В холодное время необходимо носить перчатки, мыть руки и умываться теплой водой. Не следует принимать медикаменты, влияющие на сосудистый тонус без назначения врача. Отказаться от чрезмерного употребления алкоголя
Важно также регулярно проходить обследование у невропатолога и сосудистого хирурга
При синдроме Рейно симметрично поражены верхние конечности. Этот симптом имеет периодичный характер и свидетельствует о серьезном заболевании. О какой именно болезни идет речь, определит врач, анализируя результаты исследований. В любом случае, оставлять на самотек данный симптом нельзя. Необходимо обратится к врачу для дальнейшего выявления причин синдрома Рейно. Получить исчерпывающую информацию или записаться на прием к специалисту, можно здесь. Самолечение результатов не даст, а только усугубит положение больного.

Comments
(0 Comments)