Синдром Эйзенменгера симптомы, лечение, причины, признаки
Лечение
Главная цель лечения при комплексе Эйзенменгера направлена на устранение хирургическим путем дефектов анатомических структур сердца до развития стадии синего порока (т. е. до появления цианоза, вызванного стойкой гипертензией в малом круге кровообращения). Как правило, такие кардиохирургические вмешательства выполняются до полового созревания или еще раньше. Если порок проявляет себя в более позднем возрасте, то корректирующая операция должна проводиться как можно раньше. В более зрелом возрасте такие вмешательства могут быть уже неэффективными, и таким пациентам выполняются только паллиативные операции.
Консервативная терапия при комплексе Эйзенменгера показана до проведения хирургической коррекции или в тех случаях, когда ее выполнение невозможно. Она является симптоматической и направлена на улучшение состояния миокарда, устранение гипертензии в малом круге кровообращения и уменьшение проявлений сердечной недостаточности.
Консервативная терапия
Больным с комплексом Эйзенменгера не рекомендуется:
- обезвоживание организма;
- перегревание (в т. ч. в сауне, бане и пр.);
- окунание в холодную воду;
- пребывание в высокогорных зонах;
- чрезмерные физические нагрузки;
- болеть вирусными и инфекционными заболеваниями;
- прием нестероидных противовоспалительных средств;
- наступление беременности;
- активное или пассивное курение;
- прием лекарственных препаратов или БАДов без рекомендации врача.
Для устранения проявлений этого порока сердца могут использоваться следующие группы препаратов:
- антагонисты рецепторов эндотелина – для поддержания нормального состояния сосудов легких;
- простациклины – для снижения давления в легочной артерии;
- ингибиторы фосфодиэстеразы – для релаксации гладких мышц сосудистых стенок;
- антиаритмические средства – для стабилизации сердечного ритма и предупреждения возможных осложнений аритмий;
- антиагреганты и антикоагулянты – для улучшения текучести крови и снижения нагрузки на миокард.
Выбор тех или иных лекарственных препаратов зависит от возраста больного, выраженности проявлений комплекса Эйзенменгера и сопутствующих заболеваний.
Хирургическое лечение
Кардиохирургические операции, выполняющиеся при комплексе Эйзенменгера, являются крайне сложными и сопряжены с высоким риском наступления смерти пациента во время вмешательства. Цель такой хирургической коррекции направлена на устранение аномального смещения аорты и дефекта межжелудочковой перегородки. Кроме этого, в связи с тем, что операция сопровождается перемещением аорты, она часто дополняется заменой аортального клапана.
При чрезмерно высоких рисках хирургического лечения кардиохирурги могут принимать решение о проведении паллиативной операции. При таком вмешательстве для сужения легочной артерии используется специальная манжета. Подобная операция не устраняет порок, но помогает облегчить состояние больного, страдающего от легочной гипертензии.
При запущенных случаях больным с комплексом Эйзенменгера может рекомендоваться проведение трансплантации сердца и, при необходимости, легких. Сложность такого лечения заключается в непредсказуемом периоде ожидании подходящего донора и возникновении возможных осложнений после выполненной операции. По данным статистики, лучшие прогнозы по пяти- и десятилетней выживаемости наблюдаются среди пациентов, которые перенесли только трансплантацию сердца.
Комплекс Эйзенменгера – это врожденный порок сердца, сопровождающийся характерной триадой анатомических аномалий: гипертрофия правого желудочка, дефект межжелудочковой перегородки и неправильное расположение аорты, сопровождающееся ее сообщением с обоими желудочками. Течение данной аномалии разделяется на период белого порока, который протекает практически бессимптомно, и синего порока, сопровождающегося возникновением цианоза, существенным ухудшением самочувствия и легочной гипертензией. Устраняться комплекс Эйзенменгера может только хирургическим путем. При отсутствии вовремя проведенного оперативного лечения больные погибают от прогрессирующей правожелудочковой недостаточности. Средняя продолжительность жизни таких пациентов составляет около 25 лет.
Синдром Нагера Причины Симптомы и Лечение
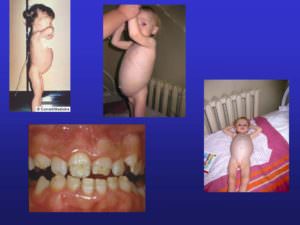
Человечеству известно немало врожденных аномалий, однако и сегодня на свет появляются детишки с жуткими генетическими отклонениями, причины которых неизвестны, а способы лечения сложны и не всегда эффективны. К таким аномалиям относится и акрофациальный дизостоз, более известный как синдром Нагера. Подробнее об этом тяжелом генетическом отклонении расскажем в данной статье.
Что необходимо знать о заболевании
Синдром Нагера или акрофациальный дизостоз – редкое наследственное заболевание, которое впервые было описано в 1948 году двумя швейцарскими учеными – Ж. де Рейнером и Феликсом Нагером.
При нем на свет появляются дети с ужасными черепно-лицевыми и опорно-двигательными аномалиями.
На сегодняшний день во всем мире зафиксировано не более 300 случаев рождения детей с рассматриваемым синдромом.
Причины аномалии
Болезнь предположительно имеет аутосомно-доминантное наследование, то есть появляется лишь в том случае, когда развивающийся в утробе плод получает мутировавший ген от обоих родителей. В этом случае вероятность появления на свет ребенка с отклонениями в развитии равна 50%. Причем аномалии в равной степени подвержены и мальчики, и девочки.
Тем не менее, медицине известны случаи так называемой спонтанной мутации, когда детишки с синдромом Нагера появлялись у вполне здоровых родителей. Что стало причиной мутации в этом случае, остается загадкой даже для светил науки. Тем не менее, к факторам, которые могут спровоцировать развитие акрофациального дизостоза, специалисты относят:
- проживание в районах загрязненных радиацией или вблизи мест добычи радиоактивных металлов;
- вредные привычки родителей (наркомания, токсикомания, алкоголизм);
- облучение матери во время беременности.
Ученым удалось установить, что мутировавший ген расположен в хромосоме с названием 9q32.
Возможно ли лечение синдрома Нагера
Сразу скажем, что акрофациальный дизостоз является врожденной генетической аномалией, а значит, неизлечимой болезнью.
Тем не менее, ребенку можно помочь, ведь хирургические операции, при которых врачи исправляют дефекты челюсти, ушей, а также пальцев рук и ног, на сегодняшний день не редкость.
Кроме того, таким пациентам могут проводиться операции по устранению дефектов внутренних органов.
Однако одних пластических операций детишкам с синдромом Нагера недостаточно. Как правило, у них наблюдается двусторонняя глухота, а значит, кроме исправления челюсти и рук, больным требуется установка слухового протеза. Специалисты рекомендуют проводить слухопротезирование в раннем возрасте, чтобы ребенок мог избежать проблем с интеллектуальным развитием.
Дефект речи – еще одна проблема, с которой сталкиваются пациенты с акрофациальным дизостозом. Для решения проблемы им требуются занятия с сурдопедагогом.
Причины
Синдром Эйзенменгера — генетически обусловленное заболевание. Среди причин и провоцирующих факторов патологии выделяют следующие:
- Химические факторы — отравление плода солями тяжелых металлов, БАДами,
- Физическое влияние на плод — вибрации, радиации, ЭМВ,
- Токсическое воздействие лекарств – диуретиков, некоторых пероральных контрацептивов,
- Инфекционные болезни и эндокринопатии беременной женщины,
- Ранние и поздние токсикозы,
- Употребление витаминов сомнительного качества,
- Хроническая патология у будущих родителей.
Синдром Эйзенменгера бывает белым, при котором артериовенозный сброс крови не сопровождается цианозом, и синим – с выраженной синюшностью кожи.
Синдром Эйзенменгера
Очевидный прогресс медицины за последние несколько десятков лет отнюдь не привел к резкому увеличению продолжительности жизни или искоренению сердечных патологий. Более того, на рубеже XIX и XX веков врачи «открыли» множество болезней, причины возникновения которых до сих пор не выяснены, симптомы размыты и неочевидны, а лечение сильно затруднено.
Синдром Эйзенменгера, названный в честь австрийского педиатра и кардиолога Виктора Эйзенменгера, нельзя считать широко распространенным. Эта довольно редкая патология была описана более 100 лет назад, но даже в наши дни говорить о четком понимании ее этиологии и патофизиологии не приходится.
Безобидная медицинская диковинка, не встречающаяся в обычной жизни, скажите вы? К сожалению, нет.
Суть проблемы
Синдром Эйзенменгера (СЭ), иногда называемый комплексом Эйзенменгера, — это сложная и очень опасная патология, затрагивающая одновременно сердце и легкие.
Она характеризуется значительным повышением легочного сосудистого сопротивления (гипертензией), прогрессирующей недостаточностью правого желудочка и врожденным дефектом межжелудочковой перегородки.
Это приводит к сильному повышению давления в правом предсердии и ненормальной работе малого круга кровообращения.
Некоторые врачи под СЭ понимают любые врожденные пороки сердца, характеризуемые открытым артериальным протоком и атриовентрикулярным каналом, а также наличием только одного желудочка, но сути дела это не меняет.
Причины возникновения
Общепринятой теории, объясняющей механизм формирования СЭ (как и любых других врожденных пороков сердца), все еще не существует. А вот этиологические факторы, повышающие риск рождения детей с серьезными патологиями сердечно-сосудистой системы, хорошо известны:
1. Наследственная предрасположенность
Существование гена СЭ, передаваемого от родителей к ребенку, еще не доказано, хотя проект по расшифровке генома человека, начатый в 1990 году, уже завершен (2003 г.). Потому говорить о том, что малыш обязательно унаследует от мамы или папы предрасположенность к тем или иным сердечным патологиям, в общем случае нельзя.
2. Факторы внешней среды
- токсическое поражение во время внутриутробного развития (возможные причины: загрязненная атмосфера, вредные условия производства, отравление парами тяжелых металлов);
- побочный эффект от приема женщиной во время вынашивания некоторых сильнодействующих лекарств;
- биологически активные добавки сомнительного качества, употребляемые будущей матерью, у которых отсутствуют необходимые сертификаты и разрешительные документы;
- длительное воздействие повышенной радиации или электромагнитного излучения;
- хроническое инфекционное заболевание одного из родителей.
Как несложно заметить, все эти факторы не являются характерными именно для СЭ и теоретически могут послужить причиной развития множества различных заболеваний.
Синдром Эйзенменгера и беременность
Отечественные врачи считают, что СЭ и вынашивание ребенка несовместимы в принципе, потому при любом сроке рекомендуют женщине аборт. Их западные коллеги менее категоричны, но благополучные роды будут зависеть от строжайшего соблюдения многочисленных правил и рекомендаций:
- обязательная госпитализация на весь срок беременности;
- постоянный контроль давления в легочных капиллярах с помощью катетера Сван-Ганца;
- строгий постельный режим;
- кислородные маски при первых же признаках одышки;
- лечение коагулянтами начиная со II триместра;
- гепарин за 3-4 недели до предполагаемой даты родов либо на протяжении всей беременности (если врач считает необходимым исключить пероральные антикоагулянты);
- за несколько дней до родоразрешения ударное лечение гликозидами: это поддержит сердечно-сосудистую систему;
- обязательное внутривенное введение эпопростенола во время родов, которые должны осуществляться только естественным путем с применением акушерских щипцов.
Если приняты все необходимые меры предосторожности, вероятность благополучного исхода для малыша колеблется от 50% (при сильном цианозе матери) до 90%. Прогноз для матери менее благоприятный, но вовсе не безнадежный
Если приходится прибегать к кесареву сечению, то шансов на успех от 30 до 35%, но при благоприятном стечении обстоятельств можно рассчитывать на 60-70%.
Потому женщина, принимая решение сохранить беременность, должна быть проинформирована о потенциальном риске.
Синдром ЭйзенменгераЗдоровье малыша Детская кардиология Легочная гипертензия Синдром ЭйзенменгераСтраница 1
Определение
Высокая, необратимая легочная гипертензия, возникающая при врожденных пороках сердца с лево-правым шунтированием, проявляется склеротическими изменениями в легочных сосудах, цианозом, мультиорганными поражениями.
Краткая историческая справка
• В 1897 г. Эйзенменгер привел случай заболевания 32-летнего мужчины, который имел интолерантность к физической нагрузке, цианоз, сердечную недостаточность и кровохарканье до смерти. Аутопсия показала большой дефект межжелудочковой перегородки, правостороннюю аорту. Это было первым описанием связи между большим врожденным кардиальным дефектом и развитием легочной артериальной гипертензии.
Частота
• Частота легочной артериальной гипертензии и последующего развития синдрома Эйзенменгера зависит от типа порока сердца и варианта операционного вмешательства.
• Приблизительно у 50% новорожденных с большим дефектом межжелудочковой перегородки или открытым артериальным протоком развивается легочная артериальная гипертензия в раннем детстве.
• У 40% детей с дефектом межжелудочковой перего -родки или открытым артериальным протоком с транспозицией магистральных сосудов развивается легочная артериальная гипертензия в течение первого года жизни.
• При неоперированном вторичном дефекте межпредсердной перегородки легочная гипертензия развивается медленно и только в 10% случаев возникает синдром Эйзенменгера после третьего десятилетия жизни.
• У всех пациентов с постоянным общим артериальным стволом и неограниченным легочным кровотоком и почти у всех пациентов с открытым предсерд-но-желудочковым каналом возникает тяжелая легочная артериальная гипертензия на втором году жизни.
• Частота легочной артериальной гипертензии при хирургически созданных системно -легочных шунтах зависит от размера и типа анастомоза.
• У 10% пациентов с анастомозом Блелок-Тауссинг (подключичная артерия — легочная артерия) возникает легочная артериальная гипертензия по сравнению с 30% детей с анастомозом Ватерстон (восходящая аорта — легочная артерия) или анастомозом Потс (нисходящая аорта — легочная артерия).
Причинні
• Большой некорригированный сердечный шунт или хирургически созданный паллиативный системно-легочный шунт при врожденных пороках сердца.
• Большой дефект межжелудочковой перегородки.
• Большой открытый артериальный проток.
• Открытый атриовентрикулярный канал, включая большой первичный дефект межпредсердной перего -родки без септального дефекта.
• Дефект аортолегочной перегородки.
• Паллиативный, хирургически созданный системно-легочный анастомоз при врожденных пороках сердца.
Патофизиология
• Синдром Эйзенменгера наблюдается у больных с «большими» врожденными пороками сердца или хирургически созданными внесердечными системно-легочными шунтами. Лево-правый сброс первоначально вызывает увеличение легочного кровотока. Впоследствии, обтічно перед половой зрелостью, легочная сосудистая болезнь вызывает легочную артериальную гипертензию, в конечном счете приводящую к обратному или двунаправленному шунтированию крови с развитием цианоза.
• При синдроме Эйзенменгера сердце неспособно увеличить легочный кровоток при физических нагрузках, что приводит к ограничению поглощения кислорода. Системное сосудистое русло склонно к сосудорасширению и последующей системной артериальной гипотензии, которая может вызвать обморок.
Классификация легочной гипертензии при врожденных пороках сердца
• Классификация легочной гипертензии применитель -но к врожденным порокам сердца разработана В.И. Бураковским с соавт. (1996). В данной классификации больные разделены на группы в зависимости от стадии гипертензии, отношения систолического давления в легочном стволе к системному артериальному давлению, сброса крови по отношению к минутному объему малого круга кровообращения, отношения между общим легочным сосудистым и периферическим сопротивлением.
• По времени развития легочной гипертензии при ВПС выделяют 3 категории больных:
—
больные с так называемым «врожденным комплексом Эйзенменгера», при котором сохраняется эмбриональное строение легочных сосудов. Легочная гипертензия выявляется с рождения ребенка;
Страницы: 1
Причины
 Некоторые лекарственные препараты, принимаемые беременной женщиной, могут повышать риск развития врожденных патологий (в частности, пороков сердца) у плода
Некоторые лекарственные препараты, принимаемые беременной женщиной, могут повышать риск развития врожденных патологий (в частности, пороков сердца) у плода
Пока современной науке неизвестны точные причины возникновения комплекса Эйзенменгера. Наблюдения врачей показывают, что формирование такой аномалии сердца, происходящей во время внутриутробного развития, может вызываться теми же факторами, что и другие врожденные пороки.
К вероятным причинам возникновения комплекса Эйзенменгера относят следующие факторы:
- наследственность;
- перенесенные во время беременности инфекционные заболевания;
- вредные привычки будущей матери;
- прием некоторых лекарств во время вынашивания плода;
- воздействие токсических веществ на организм беременной;
- неблагоприятные экологические факторы (радиация, электромагнитное излучение, вибрация и пр.);
- токсикоз;
- эндокринные нарушения.
Причины возникновения
Патологические изменения могут возникнуть после рождения ребенка или проявиться только во взрослом возрасте. При этом факторы, влияющие на их формирование, различаются.
У детей
Отмечается наследственная предрасположенность. Также развитие сердца во внутриутробном периоде могут нарушить:
- токсические вещества – никотин, алкоголь, наркотические и лекарственные препараты, химические соединения;
- физические факторы – облучение, вибрация, электромагнитные поля;
- болезни матери – вирусные инфекции, сахарный диабет, тиреотоксикоз, аутоиммунные заболевания;
- тяжелое течение беременности (токсикоз, угроза выкидыша).
У взрослых
Если в раннем возрасте пациент не был прооперирован по поводу внутрисердечного сброса крови слева направо, то со временем нарастает давление в легочном круге кровообращения. Обратный ток крови меняет направление. Нелеченые аномалии, которые могут перейти в синдром Эйзенменгера:
- отверстие в перегородке между желудочками или предсердиями;
- совместный артериальный ствол;
- открытый Боталлов проток;
- диспозиция крупных сосудов.
Симптомы сердечной патологии
Вначале заболевание себя никак не проявляет, поэтому дети с «белой» стадией синдрома растут и развиваются обычно, не отставая от сверстников. Но, как только направление сброса меняется, формируется такая клиническая картина:
- устойчивая синюшность кожи,
- затрудненное дыхание,
- низкая переносимость физических нагрузок,
- слабость,
- головные боли,
- частое сердцебиение,
- обморочные состояния,
- кровотечение из носа и альвеол (кровохаркание).
Для облегчения дыхания пациенты присаживаются на корточки. Из-за давления широкой и плотной легочной артерии на возвратный нерв возникает охриплость голоса. Типичным проявлением бывают частые болезни дыхательных путей – пневмония и бронхит, отличающиеся затяжным течением и устойчивостью к традиционной терапии.
Позвоночник и грудная клетка деформируются, возникает сердечный горб, пальцы из-за хронического кислородного голодания приобретают форму барабанных палочек.
Болезнь Эйзенменгера может вызывать такие осложнения:
- кровотечение из легких,
- инфаркт легочной ткани,
- тромбоз или эмболию легочных артерий,
- эндокардит.
Средняя продолжительность без операции не превышает 25 лет, летальный исход чаще связан с недостаточностью кровообращения.
Смотрите на видео о пороках сердца у детей:
Синдром Эйзенменгера симптомы, диагснотика и лечение

Сосудистая болезнь легких (синдром Эйзенменгера), которая является вторичной к лево-правого шунтирования крови внутри сердца или между артериальными стволами и увеличенного легочного кровотока, и приводит к высокой необратимой легочной гипертензии.
Синдром Эйзенменгера является осложнением простых и комбинированных пороков с шунтированием крови. Чаще развивается в детстве, во взрослом возрасте формируется преимущественно у пациентов с межпредсердной шунтированием и открытым артериальным протоком.
Клиническая картина
1. Субъективные симптомы: значительное снижение переносимости физической нагрузки, ощущение нехватки воздуха, усиливается при погрузке, сердцебиение, боль в грудной клетке; при высоком гематокрите проявления синдрома повышенной вязкости крови, кровохарканье, кровотечение из дыхательных путей; в более поздних стадиях — синкопальные состояния.
2. Объективные симптомы: центральный цианоз, пальцы в форме «барабанных палочек», выпячивание области сердца, пальпаторно ощутимый ИИ тон сердца, усиление II тона над легочной артерией; определяется ИИИ тонн; при гипертрофии правого желудочка — IV тон; исчезновения шумов, вторичных к пороку, повлекшей синдром, напр.
, постоянного шума при открытом артериальном протоке или систолического шума при межжелудковом дефекте; часто тихий систолический шум по левом краю грудины, вероятно вторичный к расширению ствола легочной артерии; довольно тихий протомезодиастоличний шум при недостаточности клапана легочной артерии вследствие повышенного легочного сосудистого сопротивления (шум Грэхема-Стилла).
3. Типичный ход: пациенты с простыми шунтирующими недостатками живут, в средем 40 лет, комбинированными пороками меньше. Частые причины смерти: сердечная недостаточность, внезапная сердечная смерть, кровотечение из дыхательных путей.
Факторы, увеличивающие риск тяжелых осложнений, в т.ч.
смерти: беременность, применение общего наркоза, обезвоживание, кровотечение, хирургические операции, диуретики, некоторые пероральные контрацептивы, анемия (чаще всего — после необоснованных кровопусканий), катетеризация сердца, внутривенное лечение и инфекция легких.
Диагностика синдром Эйзенменгера
Диагноз устанавливают на основании подтверждения высокого сосудистого легочного сопротивления, не снижается после применения сосудорасширяющего ЛС (кислород, окись азота), у пациента с шунтирующим пороком сердца. Если неинвазивная оценка указывает на возможность хирургической коррекции порока — инвазивная диагностика.
Вспомогательные исследования
1. Лабораторные анализы: изменения, вторичные к гипоксемии; SaO2 обычно 2. Лечение синдрома повышенной вязкости крови: если Ht
3. Лечение кровохарканья: обычно не требуется, в ситуациях угрозы для жизни (разрыв аортального-легочной коллатерали, легочной артерии или артериолы) → чрескожная эмболизация или хирургическое вмешательство.
4. Лечение легочной гипертензии
6. Лечение гиперурикемии.
7. В случаях дефицита железа: суплементации п / о.
Причины комплекса Эйзенменгера
Врожденные пороки чаще обусловлены генетически и формируются во время развития плода внутриутробно.
Другие возможные причины врожденной аномалии сердца – это различного рода неблагоприятные воздействия на развивающийся плод при беременности.
Патология может возникнуть, если в период вынашивания малыша женщина подвергалась действию:
Причиной нарушения развития правого желудочка и развития легочной гипертензии у плода могут послужить перенесенные при беременности инфекционные заболевания.
Повреждающее действие на сердце малыша могут оказать вирусы, вызывающие у матери краснуху.
Причиной возникновения КЭ может стать:
Патогенез комплекса обусловлен усилением легочной гипертензии. Если в легочной артерии давление приближается по величине к давлению в аорте, то болезнь прогрессирует, симптомы КЭ нарастают, и создается жизнеугрожающее состояние.
Первичным спусковым механизмом появления легочной гипертензии является утолщение внутренней выстилки (эндотелия) и разрушение мышечного слоя легочной артерии.
Аномалии в сосудистом русле приводят к повышению жесткости стенок, нарушению циркуляции крови, усилению тромбообразования.
Постепенно в легочной артерии возрастет давление, из-за чего правый желудочек работает с перегрузкой. Его стенки утолщаются (гипертрофируются), ухудшается их сократительная способность, что в итоге приводит к сердечной недостаточности.

Comments
(0 Comments)