Сердечно-сосудистые заболевания
Лечение заболевания
При острой форме недостаточности терапию проводят в условиях реанимации, так как тяжелое состояние больного несет угрозу его жизни. Применяют вдыхание кислородной смеси через маску или при помощи установки носового катетера. Это помогает насыщать кровь молекулами кислорода и смягчать проявления гипоксии на ткани организма. В тяжелых случаях пациента переводят на искусственную вентиляцию легких.
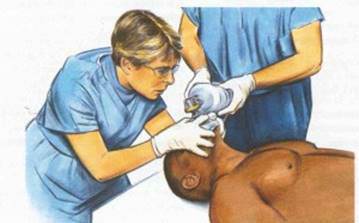 Проведение реанимационных мероприятий при острой форме несостоятельности сердца
Проведение реанимационных мероприятий при острой форме несостоятельности сердца
Внутривенно вводят следующие лекарственные средства:
- препараты тромболизиса (стрептоканиаза, актилиза) – при тромбоэмболии ствола легочной артерии и его ветвей для растворения тромба и возобновления кровотока;
- атропин расслабляет гладкомышечную мускулатуру бронхов, тем самым улучшает дыхательную функция;
- папаверин снижает тонус сосудов, расширяет их просвет, нормализует показатели давления в малом кругу кровообращения;
- антикоагулянты (варфарин, гепарин) препятствуют тромбозу сосудов и полостей сердца, разжижают кровь;
- эуфиллин нормализует сократительную функцию миокарда, снижает проявления дыхательных нарушений.
При хронической форме несостоятельности проводят лечение основного недуга. Назначают противовоспалительные средства, бронходилататоры для расширения бронхов, гормональные препараты. Для терапии патологии сердца и легких используют лечение, которое применяется при сердечной недостаточности:
- калийсберегающие диуретики (верошпирон, триампур) выводят застойную жидкость из организма;
- сердечные гликозиды (дигиталис) улучшают работу миокарда;
- селективные бета-блокаторы (бисапролол, атенолол) нормализуют повышенное давление;
- средства, стимулирующие сосудодвигательный центр (кофеин, камфора) назначают при угнетении дыхания;
- кардиопротекторы (милдронат) защищают клетки миокарда и сосудов от разрушения в результате гипоксии;
- препараты калия и магния (панангин) улучшают обменные реакции в клетках поврежденных тканей.
При выраженном эритроцитозе проводят кровопускание в количестве 280-400 мл с последующим замещением объема крови растворами с низкой плотностью (физраствор, реополиглюкин). Рекомендуют отказ от вредных привычек, назначают бессолевую диету с низким количеством жиров. Для поддержания нормальной работы сердца снижают количество потребляемой жидкости, ограничивают активную физическую деятельность и стрессовые ситуации.
Сердечная недостаточность с выраженными признаками легочной гипертензии требует своевременной диагностики и лечения. Постоянное наблюдение и поддерживающие курсы терапии позволяют избежать тяжелых осложнений и увеличивают продолжительность жизни пациентов.
Атеросклероз сосудов конечностей и головного мозга.
Атеросклероз — это общее хроническое заболевание организма, характеризующееся уплотнением и утолщением стенок артерий с образованием в них многочисленных бляшек. Это заболевание развивается медленно и ведет не только к местному нарушению питания отдельных органов с понижением их функциональной деятельности, но также к общему расстройству жизнедеятельности организма. Сосудистые стенки, пораженные склерозом, теряют присущую им эластичность. В склерозированных сосудах движение крови замедляется, ткани недостаточно снабжаются кислородом и питательными веществами, в результате чего в организме накопляются продукты обмена веществ.
Признаки атеросклероза сосудов головного мозга.
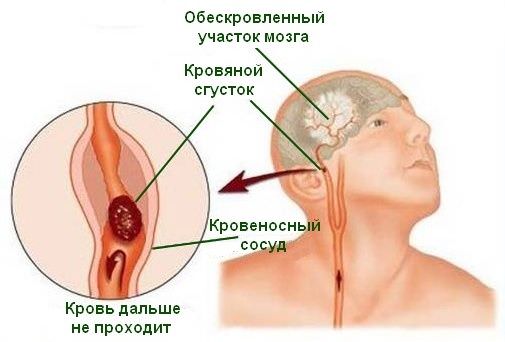 Ранними признаками атеросклероза являются быстрая утомляемость при физическом и умственном труде, снижение работоспособности. В дальнейшем появляются неприятные ощущения в области сердца, сердцебиения, одышка.
Ранними признаками атеросклероза являются быстрая утомляемость при физическом и умственном труде, снижение работоспособности. В дальнейшем появляются неприятные ощущения в области сердца, сердцебиения, одышка.
Склеротические изменения в сосудах головного мозга сопровождаются нарушениями мозгового кровообращения, головными болями, головокружениями. Тяжелые случаи болезни часто заканчиваются разрывом сосудов мозга.
Атеросклероз коронарных артерий.
В результате ряда неблагоприятных обстоятельств, в связи с ухудшением питания сердечной мышцы атеросклероз может осложняться спазмами коронарных артерий. В этих случаях возникают приступы стенокардии, проявляющиеся сильными болями за грудиной, которые распространяются в левую руку, к шее, под левую лопатку. При полной закупорке одного из сердечных сосудов сгустком крови (тромбом) развивается инфаркт миокарда. В том случае, когда участок инфаркта захватывает значительную часть сердечной мышцы, развивается острая сердечная недостаточность и может наступить скоропостижная смерть. И стенокардия, и инфаркт миокарда имеют общую причину своего возникновения — атеросклеротические изменения в коронарных сосудах.
Здоровое питание — профилактика атеросклероза сосудов.
Важным моментом в предупреждении этого заболевания является нормализация образа питания. Замечено, что люди, употребляющие мало животных жиров и в качестве главного пищевого жира использующие растительные масла, почти не страдают атеросклерозом. При заболевании атеросклерозом рекомендуется полноценный пищевой рацион с ограничением продуктов, способствующих прогрессированию болезни. Из пищевого рациона исключаются продукты, богатые холестерином (печень, почки, сердце, мозги, жирная свинина, гусь, утка). Без ограничений рекомендуется употребление овощей и фруктов.
Систематическое нарушение режима питания, а также неправильно подобранный состав пищевых веществ, особенно недостаточность в питании белков и витаминов, приводят к хроническому истощению клеток коры головного мозга. Все это создает предпосылки к возникновению другого тяжелого заболевания сердечно-сосудистой системы — гипертонической болезни
В развитии этого заболевания немаловажное значение имеет такой образ питания, при котором с пищей постоянно употребляется избыточное количество поваренной соли
Поваренная соль — враг для кровяного давления.
 В местностях, где потребляется с пищей много хлористого натрия, у населения наблюдается очень высокое кровяное давление. Особенно четко выступает эта зависимость у жителей Японии (префектура Акита). Исследования показали, что население этого района потребляет большое количество поваренной соли для консервирования рыбы и овощей. Сельские жители этой местности имеют очень высокое артериальное давление. Главной причиной смертности населения этого острова является кровоизлияние в мозг от разрыва мозговых сосудов.
В местностях, где потребляется с пищей много хлористого натрия, у населения наблюдается очень высокое кровяное давление. Особенно четко выступает эта зависимость у жителей Японии (префектура Акита). Исследования показали, что население этого района потребляет большое количество поваренной соли для консервирования рыбы и овощей. Сельские жители этой местности имеют очень высокое артериальное давление. Главной причиной смертности населения этого острова является кровоизлияние в мозг от разрыва мозговых сосудов.
С другой стороны, у представителей народностей, потребляющих мало поваренной соли, наблюдается крайне низкое кровяное давление. Это относится к некоторым аборигенам Австралии, гренландским эскимосам, части китайских племен, живущих в горах, панамским индейцам Куна и др. Они потребляют с пищей менее 5 граммов хлористого натрия.
При гипертонической болезни одним из главных и нередко единственных признаков является повышение артериального кровяного давления. Часто уже в начальном периоде это заболевание проявляется целым рядом неприятных ощущений: периодическими головными болями, головокружением, шумом в ушах, сердцебиением, болями в области сердца. Гипертоническая болезнь служит благоприятной почвой для развития атеросклероза.
Сердечный цикл
Сердечный цикл — период сокращения и расслабления сердца; состоит из систолы, диастолы и общей паузы.
■Ритм сердечных сокращений и продолжительность отдельных фаз сердечного цикла задается узлом-водителем ритма.
Систола — сжатие полостей сердца, вызываемое сокращением мышц предсердий или желудочков, во время которых из них выталкивается кровь.
Диастола — расширение полостей сердца, вызванное расслаблением мышц предсердий или желудочков, во время которых они заполняются кровью.
Общая пауза — состояние сердца, при котором мышцы и предсердий, и желудочков расслаблены.
❖ Фазы сердечного цикла:
■ сердечный цикл начинается с появления в узле-водителе ритма биоэлектрического импульса возбуждения;
■ этот импульс быстро охватывает оба предсердия, которые в результате одновременно сокращаются (систола предсердий); желудочки в это время расслаблены (диастола желудочков) — 1-я фаза;
■ затем одновременно сокращаются оба желудочка (систола желудочков); а оба предсердия оказываются расслабленными (диастола предсердий) — 2-я фаза; длительность этой фазы больше длительности первой примерно в 3 раза;
■ сердечный цикл заканчивается паузой — 3-й фазой, в которой расслаблены и предсердия, и желудочки. Эта фаза длится примерно половину всего сердечного цикла, что объясняет «неутомимость» работы сердца.
❖ Параметры сердечного цикла:
■ нормальный ритм работы сердца — 70-75 сокращений в минуту;
■ длительность сердечного цикла при частоте сокращений сердца 75 ударов в минуту составляет 0,8 с;
■ длительность 1-й фазы (систолы предсердий) — 0,1 с;
■ длительность 2-й фазы (систолы желудочков) — 0,3 с;
■ длительность 3-й фазы — паузы — 0,4 с.
Важнейший показатель функционального состояния сердца -количество крови, выбрасываемой при сокращении желудочков. В клинической практике используются систолический и минутный объемы крови.
Систолический (ударный) объем крови — количество крови, выбрасываемой в артерии при одном сокращении желудочков сердца; в норме он составляет 65-70 мл.
Минутный объем крови — количество крови, выбрасываемой желудочками за минуту; в норме составляет в среднем 4,5-5 л.
Сердечно-сосудистая система человека включает клапаны сердца и легочный ствол
Клапаны представляют собой соединительнотканные складки, которые допускают ток крови только в одном направлении. Четыре сердечных клапана (трехстворчатый, легочный, двухстворчатый, или митральный, и аортальный) выполняют роль «дверцы» между камерами, открывающейся в одну сторону. Работа сердечных клапанов способствуют продвижению крови вперед и препятствуют ее движению в обратном направлении. Трехстворчатый клапан расположен между правым предсердием и правым желудочком. Само название этого клапана в анатомии сердечно-сосудистой системы человека говорит о его строении. При открытии этого клапана сердца человека кровь переходит из правого предсердия в правый желудочек. Он предотвращает обратный ток крови в предсердие, закрываясь во время сокращения желудочка. При закрытом трехстворчатом клапане кровь в правом желудочке находит выход только в легочный ствол.
Легочный ствол делится на левую и правую легочные артерии, которые идут соответственно в левое и правое легкое. Вход в легочный ствол закрывается легочным клапаном. Этот орган сердечно-сосудистой системы человека состоит из трех створок, которые открыты при сокращении правого желудочка сердца и закрыты в момент его расслабления. Анатомо-физиологические особенности сердечно-сосудистой системы человека таковы, что легочный клапан позволяет крови попадать из правого желудочка в легочные артерии, но предотвращает обратный ток крови из легочных артерий в правый желудочек.
Диагностика
Сердечно–сосудистую дистонию диагностируют в том случае, если существует одновременное присутствие характерных признаков.
- Повышенная потливость тела днем и в ночное время суток. При этом у человека могут быть холодными руки и ноги.
- Учащенное сердцебиение на фоне перевозбуждения, трясущиеся руки, слабость в ногах. На фоне неблагополучного самочувствия у человека развивается синдром навязчивых мыслей о смерти, беспокойство о собственном здоровье. Подобные приступы, не имеющие объективных оснований, могут повторяться несколько раз в день.
- Комплексная медицинская диагностика не дает результатов о наличии патологических изменений в работе внутренних органов и систем организма.
Как правило, исследование начинают с органов, на которыепоступают жалобы. Квалифицированный врач обязательно назначит анализы крови и мочи. Отклонения в работе сердца фиксируют с помощью электрокардиограммы и эхокардиограммы. Работоспособность центральной нервной системы устанавливают в ходе электроэнцефалографии, эхоэнцефалографии. Клиническая картина также требует проведения исследований органов кишечно-желудочного тракта, дыхательной системы.

Ревмокардиты
Ревмокардит – это сборное понятие, объединяющее множество вариантов поражения сердца, его клапанов, а также крупных сосудов в следствие ревматического процесса.
Наиболее распространенными вариантами данного заболевания являются:
- ревматический перикардит;
- ревматический миокардит;
- ревматический эндокардит.
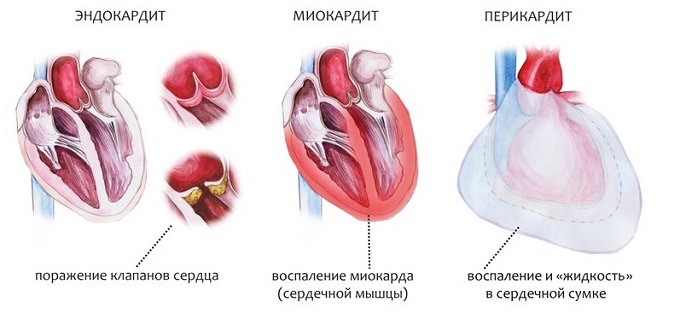
Ревмокардиты
Клиническая симптоматика каждого из этих заболеваний сходна, включает:
- хронические боли в сердце, носящие тупой характер;
- склонность к появлению одышки при физической нагрузке;
- частые явления синюшности кончиков пальцев, носа, мочек ушей;
- периодически возникающий влажный кашель;
- прогрессирующие отеки нижних конечностей.
 Кроме того, больные всегда жалуются на симптомы собственно ревматического генеза:
Кроме того, больные всегда жалуются на симптомы собственно ревматического генеза:
- боли в суставах, преимущественно мелких, отличающиеся нестойким, так называемым «летучим» характером;
- периодическое повышение температуры тела без видимой на то причины;
- выраженная общая слабость и недомогание.
Эти виды сердечно-сосудистых заболеваний очень часто вызывают трудности в ходе диагностического поиска
Поэтому важно всегда помнить о ревмокардите, как о возможной причине недомогания
Врожденные пороки сердца
ВПС – это, как правило, наследственная аномалия, представляющая собой грубый дефект в структуре органа. Среди наиболее распространенных ВПС выделяют:
- дефект межжелудочковой перегородки (ДМЖП);
- дефект межпредсердной перегородки (ДМПП);
- незаращенный Боталлов проток;
- тетрада Фалло;
- коарктация аорты.
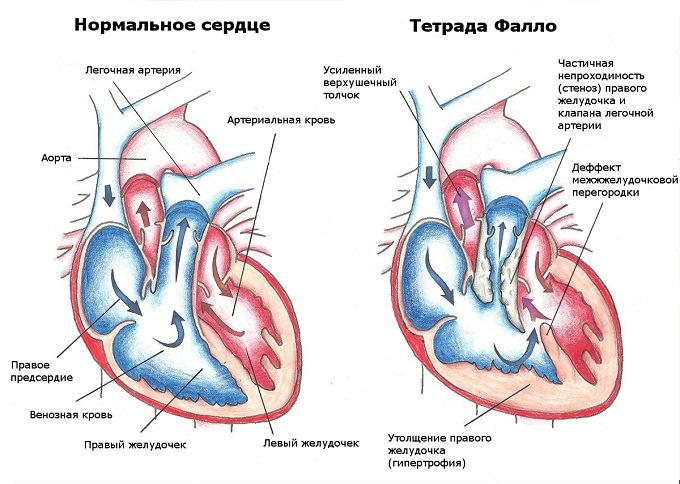
Тетрада Фалло
Каждое такое заболевание имеет свои характерные проявления
Но для родителей важно знать общие признаки патологии, которые могут натолкнуть на мысль о проблеме с сердцем. К таковым относят:
- изменение цвета кожи и/или слизистых оболочек с появлением выраженной бледности или же синюшности;
- появление синюшности в процессе кормления ребенка грудью;
- более низкая температура конечностей, что заметно при простом прикосновении;
- отеки (возможны как на нижних конечностях, так и генерализованные).
Конечно же, ребенок с наследственной патологией будет плохо себя вести, он будет много плакать, плохо кушать, иметь проблемы со сном. Но все это неспецифичные проявления патологии, которые имеют место и при любом другом заболевании.
https://youtube.com/watch?v=71u-_HiUKNE
Как правильно называются хирурги, оперирующие на сосудах и сердце
В разговорной речи мы привыкли называть специальность врача по тем болезням, которые он лечит. Это распространено и в среде медицинских работников, сердечно-сосудистая хирургия часто именуется кардиохирургией. Но правильное название специальностей разрабатывает Министерство здравоохранения страны. Так, согласно последней номенклатуре должностей, опубликованной в 2015 году, не существует таких специальностей:
- ангиохирург,
- детский сосудистый хирург,
- врач-флеболог.
Имеются:
- врач-сердечно-сосудистый хирург,
- врач-хирург сосудистый,
- торакальный хирург,
- кардиолог,
- детский кардиолог.
Кардиологи не оперируют, а занимаются консервативным лечением. Торакальная хирургия в европейских странах и США включает в себя раздел сердечно-сосудистой хирургии, а специалисты оперируют не только на сердце и крупных сосудах, но и на всех органах грудной клетки.
В России эти направления разделены, хотя оперирующие хирурги знают, что подходы, методы анестезии часто используются общие. Структура специализированной помощи выделяет сосудистые отделения, в которых не проводят операций на сердце, но занимаются диагностикой и хирургическим лечением вен, болезней артерий (облитерирующий эндартериит, атеросклероз), применяется микрососудистая хирургия.
Эта новая развивающаяся отрасль позволяет с помощью методов пластических операций сшивать разорванные сосуды при травматической ампутации конечности (операция реплантации), лечить трофические язвы, полностью или частично восстанавливать функции рук и ног. Возможно, в будущем потребуется новая специальность – микро-ангиохирург.
Особенности ухода за больными с заболеваниями сердечно-сосудистой системы
Такие больные очень чувствительны к различным сообщениям, которые заставляют их переживать и нервничать, а это приводит к обострению основной болезни. Поэтому больному необходимо обеспечить полный покой, оградить его от неприятных известий, не допускать к нему знакомых, которые могут отрицательно воздействовать на его психику. Таким больным не следует смотреть телевизор. Всегда следует помнить, что больные с заболеваниями сердца должны находиться в режиме полного нервно-психического покоя.
Больные также всегда нуждаются в свежем воздухе, нехватку которого они постоянно ощущают. Поэтому комната больного должна хорошо проветриваться.
Если больному прописан строгий постельный режим, то ухаживающий родственник должен следить, чтобы он не нарушал его.
Многим больным удобна полусидячая поза в кровати, которую следует обеспечить, подкладывая под спину больного дополнительные подушки. Более крепкие больные предпочитают сидеть в кресле, тогда под ноги им следует подставлять скамеечку, а удобство позы также обеспечивать подкладыванием дополнительных подушек.
Больным с нарушением периферийного кровообращения рекомендуется лежачая поза с приподнятыми ногами, что обеспечивается валиком, подкладываемым под ноги.
Больные с нарушением кровообращения более подвержены образованию пролежней. Поэтому постель больного должна быть ровной и удобной, а простыня без складок. В постель не должны попадать крошки пищи и другие мелкие предметы. Следует заниматься профилактикой образования пролежней, ухаживая за кожей.
У больных с заболеваниями сердца и кровеносных сосудов возможны острые приступы болезни, возникающие ночью. Поэтому ухаживающий должен быть относительно недалеко от больного, чтобы услышать начало приступа и оказать ему помощь. У таких больных часто бывает сильная одышка, переходящая в приступы удушья с частым и поверхностным дыханием. В этом случае ухаживающий должен придать больному полусидячее положение, обеспечив его подкладными подушками. Следует обеспечить приток в комнату свежего чистого воздуха. Больному необходимо обеспечить полный покой.
При появлении отеков ног у ходячих больных или отеков в поясничной области и ногах у лежачих больных в результате ослабления сердечной деятельности следует вызвать врача. Отеки могут способствовать образованию пролежней.
Часто у таких больных возникают сердечные боли различного характера. Ухаживающий должен знать характер этих болей, чтобы при необходимости оказать правильную помощь, рекомендуемую врачом.
При появлении новых болезненных ощущений у больного следует вызвать врача, рассказав ему вместе с больным об особенностях нового состояния.
При сердечных болях часто используют горчичники на область сердца и теплую грелку к ногам в сочетании с сосудорасширяющими средствами.
Особенно опасно, когда сердечные боли сочетаются с падением артериального давления, слабым пульсом, бледностью кожи, посинением губ и появлением холодного пота. Опасны также перебои в работе сердца и учащенные неритмические сердцебиения. Здесь сразу требуется вызов «Скорой помощи».
Лекарства во время острого приступа болезни даются именно те, которые назначил врач, в дозе, необходимой для снятия приступа, которая также оговорена врачом.
Питание больного производится по рекомендациям врача. Но следует помнить, что таким больным не следует давать много жидкости, острое, соленое и копченое, крепкие мясные и рыбные бульоны, жареное мясо, животные жиры и соль. Лучше, когда питание больного производится дробно, т.е. понемногу, но чаше. Таким больным не следует потреблять пищу в вечерние часы (после 7 вечера, в больнице ужин обычно дают в 6 часов вечера).
Больные с сердечными заболеваниями должны также следить за регулярностью стула, при необходимости обеспечивая его и специальными средствами.
См. также:
- Лечебное питание при хронической сердечно-сосудистой недостаточности
- Лечебное питание при ишемической болезни сердца
- Сердечные приступы — жировые отложения и витамины
- Питание при заболеваниях сердечно-сосудистой системы
← Предыдущая публикация —
Следующая публикация →
Поделиться ссылкой:
Заболевания периферических артерий
Эту группу патологий объединяет то, что поражаются периферические артерии, обеспечивающие кровоснабжение конкретных органов и тканей.
 Среди наиболее актуальных болезней данной группы:
Среди наиболее актуальных болезней данной группы:
- облитерирующий атеросклероз;
- облитерирующий тромбангиит;
- неспецифический аортоартериит.
Каждое из них имеет свою характеристику.
В контексте поражения периферических сосудов, рассмотрим основные симптомы облитерирующего атеросклероза артерий нижних конечностей:
- во время ходьбы возникают резкие боли значительной интенсивности, которые вынуждают человека делать остановки (явление перемежающейся хромоты);
- нарушается трофика мягких тканей нижних конечностей, что проявляется сухостью кожи, выпадением волос, постепенным исчезновением подкожного жирового слоя;
- очень плохо заживают повреждения кожи ног, даже мельчайшие ссадины и ранки, на фоне чего возрастает вероятность формирования трофических язв.
Облитерирующий тромбангиит представляет собой заболевание, при котором облитерация (закупорка) развивается в преимущественно на уровне средних и мелких сосудов. Для этой болезни характерна триада симптомов:
- явление перемежающейся хромоты, которое уже было описано выше;
- синдром Рейно, проявляющийся специфической симптоматикой со стороны пальцев рук и/или ног;
- явление поверхностного тромбофлебита вен нижних конечностей.
Такое расстройство, как синдром Рейно, обычно обращает на себя наибольшее внимание. Под действием стрессового фактора кожа пальцев становится буквально белой, а в самих пальцах возникает сильнейшее жжение и распирание
На запущенных стадиях процесса пальцы приобретают синюшный оттенок, становятся холодными и влажными (все эти изменения носят стойкий характер).
Неспецифический аортоартериит – это аутоиммунное заболевание, природа которого до сих пор остается неясной. Оно поражает крупные артериальные стволы (аорту и ее ветви), вызывая при этом их стенозирование.
Симптомы довольно неспецифичны:
- общая слабость и недомогание;
- головная боль;
- повышение температуры тела;
- расстройства сна;
- боли в крупных суставах;
- похудение.
Все эти симптомы отличает то, что больной, как правило, не может понять причины своего недомогания. Кроме того, часто бывает, что болезнь длительно протекает бессимптомно, манифестируя тяжелыми осложнениями (формирование аневризм сосудов с их разрывом).
Курение.
Родиной табака считают Южную Америку. В табаке содержится алкалоид никотин. Никотин повышает кровяное давление, сужает мелкие сосуды, учащает дыхание. Вдыхание дыма, содержащего продукты сгорания табака уменьшает содержание кислорода в артериальной крови.
Во второй половине ХХ века курение сигарет стало распространенной привычкой. Наблюдения в течение 6 лет за смертностью мужчин 45-49-летнего возраста показало, что общая смертность регулярно куривших была в 2,7 раза выше, чем некурящих. По данным американских ученых, в США курение сигарет способствует ежегодно 325 тыс. преждевременных смертей.
В одном из исследований, показано, что среднее число случаев сердечно-сосудистых заболеваний в год на 1000 человек в возрасте 45-54 лет у некурящих равно 8,1, при выкуривании в день до 20 сигарет – 11,2, а при выкуривании более 20 сигарет – 16,2, т.е. вдвое больше, чем у некурящих.
Никотин и окись углерода (угарный газ), видимо, являются основными повреждающими факторами. Сигаретный дым содержит до 26% окиси углерода, которая, попадая в кровь, связывается с гемоглобином (основной переносчик кислорода), нарушая тем самым способность транспортировать кислород к тканям.
Вред курения настолько значителен, что в последние годы введены меры, направленные против курения: запрещены продажа табачных изделий детям, курение в общественных местах и транспорте и т.д.
Психологические факторы.
Этим фактором всегда придавали и придают большое значение в развитии сердечно-сосудистых заболеваний. За последние годы тщательному изучению подверглись особенности поведения людей. Был выделен тип поведения людей (тип А*)
«Тип А» поведения представляет собой эмоционально двигательный комплекс, наблюдающихся у людей, вовлеченных в бесконечные попытки сделать все больше за все меньшее время. У этих людей нередко появляются элементы «свободно проявляющейся» враждебности, легко возникающей по малейшему поводу. У лиц с особенностями поведения типа А* отмечены определенные симптомы. Эти люди часто одновременно выполняют несколько дел (читают во время бритья, еды и т.д.), во время беседы они также думают и о других делах, не уделяя всего внимания собеседнику. Они быстро ходят и едят. Убедить таких людей изменить свой образ жизни, очень трудно по нескольким причинам:
Они обычно гордятся своим поведением и считают, что успех в работе и обществе, которого они достигли, связан с подобным типом поведения.
Лица, с поведением типа А*, обычно являются прагматиками, и им трудно понять, как их поведение может привести к болезни сердца.
В большинстве случаев это энергичные, много работающие люди, приносящие огромную пользу обществу. И задача состоит в том, чтобы убедить их приобрести такие привычки, которые будут противодействовать неблагоприятному влиянию особенностей их поведения на здоровье.
Гипертоническая болезнь.
Гипертоническая болезнь –
заболевание сердечно-сосудистой системы, характеризующееся постоянным или
периодическим артериального давления. В отличие от других форм артериальной
гипертензии это повышение не является следствием другой болезни.
Гипертоническая болезнь – болезнь ХХ
века. В США в 70-х годах было 60 млн. человек с повышенным артериальным
давлением и только у ¼ взрослого населения регистрировалось «идеальное»
давление. Распространенность «актуальной гипертензии» среди мужчин в России
(Москва, Ленинград) выше, чем в США, но процент находящихся на медикаментозном
лечении в 2-3 раза ниже.
Причина гипертонической болезни
раскрыта не до конца. Но основные механизмы, приводящие к стабильно высокому
артериальному давлению известны. Ведущим среди них является нервный механизм.
Начальное его звено – эмоции, душевные переживания, сопровождающиеся и у
здоровых людей различными реакциями, в том числе повышением артериального давления.
Другой механизм – гуморальный –
регулирует кровяное давление, посредством выделяемых в кровь активно
действующих веществ. В отличие от нервных механизмов, гуморальные влияния
вызывают более долговременные и устойчивые сдвиги в уровне артериального
давления.
Чтобы предотвратить дальнейшее
развитие гипертонической болезни, необходимо снизить нервное напряжение,
разрядить накапливающийся «заряд» эмоций. Такая разрядка наиболее естественно
происходит в условиях повышенной физической активности.
Неуклонное прогрессирование
гипертонической болезни можно остановить и даже повернуть вспять своевременным
лечением. Постоянное ограничение или исключение из пищи соленых блюд –
важнейшая из реальных и доступных мер противодействия артериальной гипертезии.
Медицина располагает множеством средств, усиливающих выведение почками
поваренной соли с мочой. Поэтому больному гипертонической болезнью нередко
назначают мочегонные препараты.
Достоверно известно, что
располневшему человеку, страдающему гипертонической болезнью, иногда достаточно
избавиться от излишнего веса тела, чтобы артериальное давление нормализовалось
без лекарств. Действительно с исчезновением жировой ткани ликвидируется за
ненадобностью разветвленная сеть мельчайших сосудов, развившихся в этой ткани
по мере ее роста. Иными словами, жировые отложения вынуждают сердечную мышцу
работать в условиях повышенного давления в системе кровеносных сосудов.
Итак, каждый человек может
самостоятельно предупредить развитие гипертонической болезни, не прибегая к
лекарствам. Это доказано наблюдениями за большими группами больных, строго
выполнявших рекомендации относительно двигательной активности, питания
пониженной калорийности и ограничения поваренной соли в пище. Годичный срок
наблюдения показал, что у большинства людей нормализовалось артериальное
давление, снизилась масса тела, отпала необходимость в приеме гипотензивных препаратов.
Гипертоническая болезнь не
принадлежит к числу неизлечимых. Арсенал современной медицины достаточен для
того, чтобы поддерживать артериальное давление на необходимом уровне и тем
самым препятствовать прогрессированию болезни.
Меры профилактики гипертонической
болезни совпадают с рекомендациями для заболевших. Они особенно необходимы для
людей с наследственной предрасположенностью к этой болезни.
II. Факторы риска
заболевания сердечно-сосудистой системы.
Профилактика ССЗ
Выделяют первичную и вторичную профилактику ССЗ.
Первичная профилактика – предотвращение развития заболевания, вторичная профилактика – предотвращение осложнений сердечно-сосудистых заболеваний (например, повторных инфарктов миокарда или инсульта).
Вторичная профилактика ССЗ – это комплекс мер по предупреждению осложнений и смертельных случаев ССЗ, включая наиболее полную коррекция факторов риска и лечение пациентов, уже имеющих ССЗ. Профилактические мероприятия у данной категории лиц должны проводиться наиболее агрессивно. Вторичная профилактика ССЗ осуществляется на двух этапах:
- в рамках диспансерного наблюдения за больными ССЗ врачами-кардиологами и врачами участковой службы в организациях первичной медико-санитарной помощи;
- путем оказания специализированной, в том числе высокотехнологичной, медицинской помощи, проведения медицинской реабилитации и санаторно-курортного лечения.
Всем пациентам с ССЗ для достижения безрецидивного течения и профилактики осложнений должны быть проведены
- своевременная консультация врача-специалиста,
- обследование на наличие показаний к специализированному лечению,
- специализированное, в том числе высокотехнологичное лечение при наличии показаний к его проведению,
- профилактическое консультирование и коррекция устранимых факторов риска в стационаре в процессе (до или сразу после) специализированного (высокотехнологичного) вмешательства с участием врача, осуществляющего это вмешательство для повышения мотивации пациента к коррекции выявленных факторов риска и ведению здорового образа жизни,
- медицинская реабилитация.
Организация профилактики ССЗ в РФ
К настоящему времени в России создана инфраструктура региональной системы формирования здорового образа жизни населения и профилактики неинфекционных заболеваний (НИЗ). Центральными элементами этой системы в субъектах страны, осуществляющими координирующую роль, являются центры медицинской профилактики. На сегодняшний день они работают в большинстве субъектов РФ. Вторым структурным элементом системы профилактики являются центры здоровья, общее число которых к концу 2015 года составило 724. С момента создания в 2009 г. центры здоровья взяли на себя значительную долю профилактической работы, причем как в сфере популяционной профилактики НИЗ и формирования здорового образа жизни, так и в сфере индивидуальной профилактики, направленной на оценку у граждан функциональных резервов организма, факторов риска НИЗ и оказание им профилактической помощи по коррекции факторов риска. Ежегодно центры здоровья посещают около 5 млн. граждан России, включая более 1,5 млн. детей и подростков. С 2013 года в поликлиниках и врачебных амбулаториях России повсеместно создаются отделения (кабинеты) медицинской профилактики, число которых к 2016 г. составило более 4000. Им принадлежит ведущая роль в проведении масштабной профилактической программы – диспансеризации, введенной в 2013 году.
В 2017 г. профилактические осмотры и диспансеризацию прошли более 48,5 млн человек, что в 1,5 раза больше, чем в 2013 г. К 2021 г. планируется охватить этой программой более 80 млн человек, а в 2024 г. –свыше 100 млн человек.
Впервые в нашей стране при внедрении диспансеризации нормативно закреплена необходимость диспансерного наблюдения пациентов без клинических проявлений ССЗ, но имеющих высокий и очень высокий сердечно-сосудистый риск.
В 2015 году впервые принят «Порядок организации и осуществления профилактики НИЗ и проведения мероприятий по формированию здорового образа жизни в медицинских организациях» (Приказ Минздрава РФ от 30.09.2015 г. № 683н), который устанавливает правила организации и осуществления профилактики НИЗ на популяционном, индивидуальном и групповом уровнях, определяет комплекс мероприятий по предупреждению и раннему выявлению НИЗ, факторов риска их развития, а также диспансерного наблюдения за гражданами, имеющими НИЗ или высокий риск из развития.
2015 год был объявлен Президентом годом борьбы с сердечно-сосудистыми заболеваниями. За этот год в России было проведено множество мероприятий, имеющих целью информирование граждан нашей страны о ССЗ, факторах риска и мотивирование людей больше заботиться о своем здоровье.
В 2010 году была утверждена национальная антитабачная концепция, которая устанавливала основные направления борьбы с потреблением табака в России: повышение цен и акцизов на табак, изменение налоговой политики, полный или частичный запрет курения в общественных местах, просвещение населения, ограничение рекламы, стандартизация требований к качеству сигарет со снижением допустимого количества вредных веществ.

Comments
(0 Comments)