Как правильно провести сердечно-легочную реанимацию
Для чего вообще проводиться сердечно-легочная реанимация
Для того, чтобы при остановки сердца и дыхания:
- Во-первых, попробовать спровоцировать сердце снова завестись.
- Во-вторых, чтобы обеспечить временное кровообращения и поступление воздуха, за счет искусственного сжатия сердца и вдувания в легкие.
В целом это нужно для того, чтобы избежать гибель головного мозга, что уже будет являться биологической смертью.
Для тех, кто думает, что о каком воздухе может быть речь, если мы выдыхаем углекислый газ, поясняю, что выдыхаем мы не только углекислый газ (его концентрация в выдыхаемом воздухе просто повышена), но и кислород, который не успел всосаться в легких.
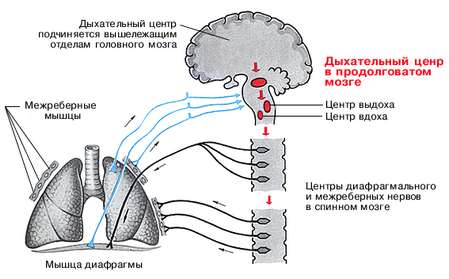 Стимул дыхательного центра
Стимул дыхательного центра
Второе это то, что скопление углекислого газа в легких не дышащего человека стимулирует рецепторы, благодаря возбуждению которых рефлекторно происходит вдох. Тем самым мы стараемся стимулировать легкие к вдоху и обеспечить хотя бы минимальную концентрацию кислорода в крови, чтобы мозг не умер от недостатка кислорода (гипоксии.)
Телефон вызова скорой помощи «103».
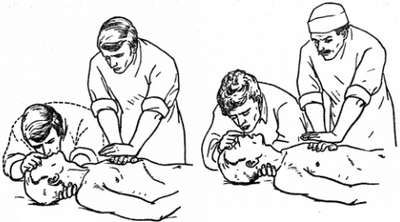
Проведение сердечно-легочной реанимации одним и двумя спасателями.
В настоящее время по европейским рекомендациям реаниматологии взрослых от 2010 года это соотношение 30:2, независимо, сколько человек проводят сердечно — легочную реанимацию. В некоторых случаях вы встретите различные соотношения надавливаний на грудную клетку и число вдуваний, например 15:2 (у детей при оказании двумя спасателями именно такое соотношение).
Правильный порядок проведения сердечно-легочной реанимации взрослых.
1. Первое это убедиться, что человек действительно не дышит, и у него нет пульса на сонных артериях. Сначала окликнете больного, в области сонной артерии попробуйте нащупать пульс. Наличие дыхания проверяется несколькими вариантами:
1.1 Поднесите зеркало ко рту пострадавшего, если он не дышит, то оно не запотеет
1.2. Наклонитесь ухом к носу, смотря на грудную клетку, и если не слышите дыхания, а грудная клетка неподвижна, значит, он не дышит.
2. Затем нужно вызвать скорую и позвать на помощь прохожих.
3. Уложить человека на ровную твердую поверхность, например, на пол или асфальт.
3.1 Расстегнуть стесняющую одежду, особенно ремень брюк и галстук, если есть.
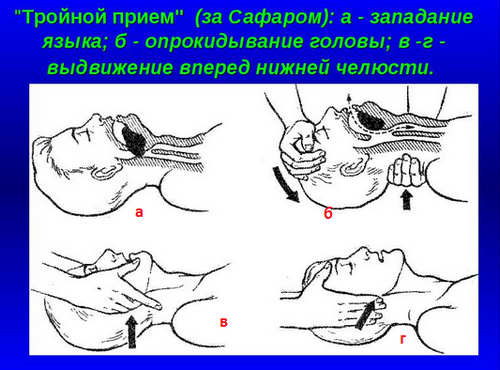
4. Если ротовая полость забита инородными предметами или слизью, то сначала очистить ее, а потом выдвинуть нижнюю челюсть вперед и запрокинуть голову, под шею валик.

5. Приступить непосредственно к реанимации:
5.1 Начинать следует с непрямого массажа сердца, так как кровообращение является приоритетным.
Непрямой массаж сердца проводится путем наложения нижних краев кисти на низ средней трети грудины. Нажатия следует проводить за счет движения корпуса вниз и вверх, а не за счет сгибания локтей. Частота нажатий (компрессий) минимум 100, но не белее 120 в минуту, а соотношение с вдуваниями независимо от количества человек проводящих сердечно-легочную реанимацию 30:2. Глубина компрессий должна быть примерно 5 см и заканчиваться полным распрямлением грудной клетки.
То есть, например, если вы вдвоем оказываете помощь, то один постоянно качает, а второй делает 2 вдувания через каждые 30 нажатий. Если один, то все равно, сначала 30 нажатий, а затем 2 вдувания (не более 5 секунд на 2 вдоха). Данные мероприятия следует проводить в течение 30 минут, наиболее эффективна реанимация в первые 5 минут клинической смерти!!!
5. 2 Сделать два вдувания в легкие, закрыв при этом нос (для самозащиты используйте прослойку ткани или если есть (должен быть в каждой автомобильной аптечке) воздуховод). Одновременно смотря на грудную клетку пострадавшего.
Если она двигается, то значит, вы попали в легкие, если нет, а еще вместе с этим, надулся живот, то тогда повторите процедуру по выдвижению нижней челюсти и запрокидыванию головы (тройной прием Сафара), так как, скорее всего, вы надуваете желудок. Если же не получается, то делайте только непрямой массаж сердца.
Надеюсь, моя статья была вам полезна. Оставляйте комментарии, делитесь с друзьями и задавайте различные вопросы.
Смотрите видео: Техника проведения сердечно-легочной реанимации:
https://youtube.com/watch?v=F6NwnJn9pgE
Чтобы делать искусственное дыхание рот в рот для гигиенических целей можно использовать специальную прокладку, накладывающуюся на лицо:
Осложнения закрытого массажа сердца
Повреждение печени — наиболее тяжелое (иногда летальное) осложнение, обычно возникает, когда надавливание на грудную клетку производится ниже грудины. Разрыв желудка встречается редко, обычно когда он растянут воздухом. Разрыв селезенки встречается редко. Более часто случается регургитация и аспирация желудочного содержимого с последующим развитием аспирационной пневмонии, которая может оказаться летальной.
Переломы ребер иногда невозможно избежать, так как толчки должны быть довольно глубокими, чтобы обеспечить достаточный кровоток. У детей редко бывают переломы благодаря эластичности каркаса грудной клетки. Повреждение ткани легких встречается редко, но пневмоторакс может возникать при переломе ребер. Травмы сердца при отсутствии аневризмы сердца наблюдаются редко. Опасность этих осложенений не является основанием для отказа от проведения сердечно-легочной реанимации.
Мониторинг и внутривенный доступ. Налаживается мониторинг ЭКГ. Обеспечивается внутривенный доступ; наличие двух сосудистых доступов снижает вероятность его потери во время сердечно-легочной реанимации. Предпочтительно обеспечить периферический венозный доступ с помощью катетера большого диаметра на предплечье. При невозможности периферического доступа у взрослых нужно обеспечить доступ к центральным венам (подключичная или внутренняя яремная вена). Внутрикостный и бедренный доступы предпочтительнее у детей. Установка длинного бедренного венозного катетера, который проводится в центральную вену, очень практична, так как не требует прерывания сердечно-легочной реанимации, но эта процедура осложняется тем, что невозможно пропальпировать пульсацию бедренной артерии. Вид инфузионного раствора и его объем зависят от клинической ситуации. Обычно используется медленная инфузия физиологического раствора для поддержания открытым сосудистого доступа. При гиповолемии рекомендуется введение больших объемов кристаллоидов, коллоидов и препаратов крови.
Дефибрилляция
Наиболее частым нарушением ритма при остановке кровообращения является ФЖ; необходимо как можно раньше произвести кардиоверсию. ЖТ с неэффективной гемодинамикой лечится так же, как и ФЖ.
В отсутствии возможности дефибрилляции используют прекардиальный удар. Сильный прекардиальный удар редко оказывается эффективным, и его не рекомендуется проводить у детей. Один или два удара производятся на границе средней и нижней трети грудины сжатым кулаком с высоты 20-25 см над грудиной.
Дефибрилляция более эффективна, чем антиаритмические средства; хотя ее эффективность снижается на 10 % с каждой минутой. Контактные электроды дефибриллятора располагаются между ключицей и вторым межреберным промежутком справа (от оператора) от грудины и на верхушке сердца в 5-м или 6-м межреберье. При наложении электродов используют электропроводную пасту или гель, у некоторых дефибрилляторов проводящий материал уже встроен в электроды. Кардиоверсия проводится однократно (ранее рекомендовалось — 3 раза). Энергия разряда для двухфазных дефибрилляторов составляет 120-200 Дж (2Дж/кг для детей); для монофазных — 360 Дж. Сразу после кардиоверсии сердечный ритм не оценивается, это делают после 2 мин сердечно-легочной реанимации; при постоянном мониторинге это можно сделать раньше. Каждый последовательный разряд производят энергией той же, либо большей мощности (максимум 360 Дж, 2-4 Дж/кг у детей). При сохраняющейся ФЖ или ЖТ проводится медикаментозная терапия.
Особые обстоятельства
В случае удара током необходимо убедиться в том, что пациент не контактирует с источником электричества. Для этого любым неметаллическим предметом необходимо переместить жертву в безопасное место, чтобы начать сердечно-легочную реанимацию.
При утоплении искусственное дыхание можно начать на мелководье, в то время как для эффективного массажа сердца необходимо положить человека на твердую поверхность.
Если остановка кровообращения произошла после травмы, сначала необходимо восстановить дыхание. Движения в шейном отделе позвоночника должны быть минимальными, не запрокидывая головы выдвинуть челюсть. В большинстве случаев при тяжелой травме закрытый массаж сердца не будет эффективен из-за значительной кровопотери или повреждения головного мозга, не совместимого с жизнью. При тампонаде сердца или напряженном пневмотораксе необходимо немедленно произвести декомпрессию иглой, иначе все реанимационные мероприятия окажутся неэффективными.
[], [], [], [], [], [], [], []
Основные мероприятия слр
У человека, находящегося в бессознательном состоянии, необходимо быстро оценить проходимость дыхательных путей, функцию дыхания и гемодинамику.
Последовательность действий:
определяют отсутствие реакции на внешние раздражители;
вызывают помощников и реанимационную бригаду;
правильно укладывают пострадавшего и восстанавливают проходимость дыхательных путей;
проверяют наличие самостоятельного дыхания;
если самостоятельное дыхание отсутствует, то проводят ИВЛ способом «изо рта в рот» или «изо рта в нос»;
проверяют наличие пульса;
начинают непрямой массаж сердца в сочетании с ИВЛ и продолжают их до прибытия реанимационной бригады.
По прибытии реанимационной бригады приступают к специализированным реанимационным мероприятиям, не прекращая основных.
Показания и противопоказания
- Биологическая смерть.
- Юридически оформленный аргументированный отказ.
- Реанимация — не возврат к жизни, а пролонгирование умирания.
- Смертельные травмы.
- Онкология: терминальные состояния.
- Терминальные стадии нарушения мозгового кровообращения.
- Более 25 минут в условиях нормотермии с минуты прекращения кровообращения.
Последний пункт даёт ясное представление о том, что время наступления смерти зависит от таких внешних факторов:
— Температура. В пределах нормальной температуры клиническая смерть наступит приблизительно через 5 минут, если не провести реанимацию, — в течение 5 минут наступит смерть мозга от гипоксии — недостаточности кислорода («кислородное голодание мозга»). В случаи, когда пострадавший находится в условиях гипотермии (низких температур, утопление в ледяной воде),- уровень метаболизма значительно снижен, а значит и потребность в кислороде уменьшена, время клинической смерти длится до 30-40 минут.
— Своевременность оказания помощи
Важно понять, что от времени начала оказания СЛР зависит исход реанимации: выздоровление, инвалидность, социальная смерть — смерть мозга, биологическая смерть
— Приём лекарственных препаратов и наркотических веществ. Многовековая практика доказала, что эти вещества способны влиять на длительность клинической смерти.
Прекращение реанимационных действий — обозначают как время наступления смерти.
Перед тем как провести СЛР важно выяснить наличие сознания потерпевшего. Его можно окликнуть, похлопать по щекам
Если же Вы удостоверились в том, что человек находится в состоянии клинической смерти (для этого у Вас есть 5-15 секунд), смело приступайте к проведению СЛР.
Важный момент в предоставлении помощи пострадавшему — вызов бригады скорой медицинской помощи.
Критерии эффективности действий
На всем протяжении выполнения реанимационных действий необходим постоянно проводимый тщательный мониторинг состояния человека.
Критерии эффективности:
- Визуально заметное улучшение окрашивания кожи и слизистых тканей;
- Оптимальное сужение зрачков;
- Восстановление реакции глазных зрачков на наводимый пучок света;
- Наблюдаемая пульсовая волна на сонных сосудах, а затем и на отдаленных артериях;
- Подъем параметров измеряемого давления;
- Восстановление самостоятельных дыхательных движений.
В случае выявления отчетливой пульсации на периферических артериях, дальнейшую реанимацию прекращают. Но проведение вентиляции дыхательных путей продолжают осуществлять – до нормализации дыхательной деятельности.
Распространенные ошибки:
- пострадавшего не переместили на твердую поверхность;
- неправильное расположение основания ладоней при проводимой компрессии;
- недостаточно глубокая проводимая компрессия – мечевидный отросток прогибается менее, чем на 4- 5 см;
- неэффективная вентиляция путей дыхания;
- запоздалое начало самой реанимации;
- перерывы более 10 секунд.
При отсутствии наличия признаков эффективности выполняемого алгоритма АВС, проверяют правильность его проведения. Если все выполняемые действия не принесли должного эффекта на протяжении 30 минут и самостоятельная дыхательная и сердечная деятельность не восстановились, сознание не вернулось – реанимацию прекращают. Констатируется смерть пострадавшего.
Если же легочно-сердечная реанимация принесла успех и человека удалось вернуть к жизни, то его помещают в условия стационара, где будут проводиться расширенные лечебные мероприятия.
Алгоритм проведения базовой сердечно-легочной реанимации
1. Общие вопросы:
Выживаемость пострадавших во многом зависит от четырех факторов:
1. Раннего распознавания критических нарушений жизненно важных функций.
2. Срочного вызова скорой медицинской помощи.
3. Немедленного начала и адекватного оказания первой помощи и при необходимости – реанимационных мероприятий.
4. Быстрой доставки в профильный стационар и раннее начало оказания специализированной медицинской помощи.
Алгоритм проведения базовой сердечно-легочной реанимации — это чёткая последовательность действий по оценке состояния и оказанию первой помощи пострадавшим. Алгоритм разработан в соответствии с методическими рекомендациями НИИ общей реаниматологии РАМН, Национального совета по реанимации России и Европейского Совета по Реанимации.
Необходимо строго придерживаться алгоритма первой медицинской помощи, приведенного в спедующем окне.
2. Алгоритм проведения базовой сердечно-легочной реанимации:
1. Оценка ситуации.
2. Оценка сознания пострадавшего. После оценки обстановки и устранения опасности для спасателя и пострадавшего необходимо определить наличие сознания у пострадавшего. Для этого его надо взять за плечи, встряхнуть («шейк-тест») и громко спросить: «Что с Вами, помощь нужна?».При наличии сознания – осмотр на предмет травм, вызов скорой медицинской помощи, оказание первой помощи и контроль состояния пострадавшего до прибытия бригады.
3. При отсутствии сознания – приглашение помощника и проверка дыхания.
4. Для проверки дыхания производится открытие дыхательных путей путем запрокидывания головы и подъема подбородка (для этого одну ладонь кладут на лоб пациента, двумя пальцами другой поднимают подбородок, запрокидывая голову назад и выдвигая нижнюю челюсть вперёд и вверх), после чего осуществляется попытка услышать нормальное дыхание, почувствовать выдыхаемый воздух щекой, увидеть движение грудной клетки. Проверка дыхания осуществляется в течение 10 сек.
5. При наличии дыхания пострадавшему придается устойчивое боковое положение, производится вызов скорой медицинской помощи и контроль состояния пострадавшего до прибытия бригады. Придание устойчивого бокового положения осуществляется следующим образом: ближняя к спасателю рука пострадавшего вытягивается «вверх» вдоль туловища и кладётся справа от головы. Другая рука сгибается в локте, а кисть её помещается между рукой и щекой пострадавшего, ладонью – к щеке. Дальняя от спасателя нога сгибается в колене под прямым углом. После чего, находясь с правой стороны, берёмся левой рукой за левое плечо, а правой – за левое колено и лёгким движением пострадавший поворачивается на бок.
6. При отсутствии дыхания производится вызов скорой медицинской помощи и начинаются компрессии грудной клетки с частотой 100 раз в минуту на глубину 5 – 6 см в чередовании со вдохами искусственной вентиляции легких в соотношении 30 компрессий к 2 вдохам. Место расположения рук при компрессиях – по центру грудной клетки относительно вертикальной оси. Компрессии проводится только на ровной, твёрдой поверхности. Упор делается на основание ладоней. Руки могут быть взяты «в замок» или одна на другую «крест-на-крест», пальцы должны быть приподняты и не должны касаться грудной клетки. Прекращать компрессии можно только на время, необходимое для проведения ИВЛ и на определение пульса на сонной артерии. Руки в локтевых суставах не должны быть согнуты. Первая компрессия должна быть пробной, для определения эластичности грудной клетки, последующие производятся с такой же силой. Компрессия должна производиться по возможности ритмично, линия плеч реаниматора должна находиться на одной линии с грудиной и параллельно с ней. Расположение рук перпендикулярно грудине. Компрессии производятся строго вертикально в переднезаднем направлении по линии, соединяющей грудину с позвоночником, при этом нельзя отрывать руки от грудины. Компрессии выполняются плавно, без резких движений, тяжестью верхней половины своего тела. Смещение основания ладоней относительно грудины недопустимо.
7. Указанные мероприятия производятся до появления у пострадавшего признаков жизни либо до прибытия скорой медицинской помощи.
3. Тактические ошибки при проведении сердечно-лёгочной реанимации:
• Задержка с началом сердечно-лёгочной реанимации,
• Неуверенные, нечёткие действия спасателя,
• Воздействие на процесс посторонних лиц,
• Преждевременное прекращение реанимационных мероприятий,
• Ослабление контроля состояния пациента после восстановления кровообращения и дыхания.
Последовательность действий
Итак, при обнаружении человека без признаков жизни, необходимо выполнить следующий алгоритм действий:
Быстро оценить исходное состояние – задать простые вопросы, потрясти за корпус;
При отсутствии сознания переместить на твердую поверхность, максимально расстегнуть стесняющую одежду
Важное условие – ноги пострадавшего должны быть чуть выше уровня головы;
Незамедлительно известить о происшествии сотрудников скорой помощи;
Оценить наличие дыхательной деятельности. При отсутствии обеспечить максимальную проходимость путей дыхания: пункт А в алгоритме
С этой целью голову пострадавшего плавно запрокидывают назад, а нижнюю челюсть выводят наперед. Если дыхательная деятельность не восстановилась, приступают к комплексу С.
Проведение вентиляции структур легких – комплекс В: тщательно зажать нос человека, выдвинуть к низу и вперед челюсть, тем самым открыв ему рот. В целях соблюдения гигиены на губы человека накидывается платок. Сделав максимальный вдох, обхватить плотно губы пострадавшего и выдохнуть ему воздух в рот. Отслеживать экскурсии грудной клетки человека – при правильности действий, она совершает экскурсию вверх. Повторить процедуру несколько раз. При отсутствии пульса на магистральных артериях переходят к комплексу С.
Эффективное воздействие на сердце механическим способом и восстановление сердечной деятельности – пункт С. Определить исходную точку приложения усилий – над концом мечевидного отростка грудины, чуть выше ширины 2-3 пальцев реаниматора. Если клиническая смерть развилась на его глазах, рекомендуется нанести специальный прекардиальный удар – в обнаруженную точку нанести однократный удар рукой, сжатой в кулак. В отдельных случаях этого бывает вполне достаточно для оптимального восстановления адекватной активности сердца.
Приступить к непрямому варианту массажа сердца – на найденный центр воздействия помещают основание одной руки, поверх – основание второй.
Пальцы рекомендуется сцепить и приподнять. Руки самого реаниматора выпрямлены в локтевых суставах. При толчковых движениях грудная клетка реанимируемого должна прогибаться на 4.5 – 5 см. Скорость подобных движений должна составлять не менее 80-100 в минуту. Соотношение: вдувание воздушного потока 2, сердечных толчков 30. Периодически контролировать пульсацию на сонных артериях.
Проведение сердечно-легочной реанимации отнимает много сил, поэтому лицам, их проводящим, рекомендуется меняться местами, если имеется возможность. Все мероприятия проводятся минут 30. После чего, при отсутствии эффекта, констатируется смерть пострадавшего.
Лечение нарушений ритма
ФЖ/ЖТ с нестабильной гемодинамикой. Однократно производится дефибрилляция. Рекомендуемая сила разряда для двухфазного дефибриллятора — 120- 200 Дж, для монофазного — 360 Дж. При неудачной кардиоверсии вводится 1 мг норадреналина внутривенно и процедура повторяется через 4-5 мин. Однократно можно ввести 40 ЕД вазопрессина внутривенно вместо эпинефрина (у детей нельзя). Кардиоверсия повторяется той же силы через 1 мин после введения препарата (не установлена обоснованность увеличения силы разряда для двухфазного дефибриллятора). При продолжающейся ФЖ назначается 300 мг амиодарона внутривенно. Если возобновляется ФЖ/ЖТ, начинается 6-часовая инфузия амиодарона в дозе 1 мг/мин, затем 0,5 мг/мин.
Асистолия. Чтобы исключить ошибку, необходимо проверить контакты электродов ЭКГ монитора. При подтверждении асистолии устанавливают чрескожный водитель ритма и назначают 1 мг норадреналина внутривенно с повторением через 3-5 мин и 1 мг атропина внутривенно с повторением через 3-5 мин до общей дозы 0,04 мг/кг. Электрическое навязывание ритма редко оказывается успешным. Примечание: атропин и навязывание ритма противопоказаны в педиатрической практике при асистолии. Дефибрилляция при доказанной асистолии недопустима, так как электрический разряд повреждает неперфузируемый миокард.
Электрическая диссоциация — это состояние, при котором прекращается циркуляция крови в организме при наличии удовлетворительных сердечных комплексов на ЭКГ. При электрической диссоциации необходимо ввести внутривенно в виде быстрой инфузии 500-1000 мл (20 мл/кг) 0,9% раствора NaCI и 0,5-1,0 мг норадреналина, который можно вводить повторно через 3-5 мин. При частоте сердечных сокращений менее 60 в минуту назначается 0,5-1,0 мг атропина внутривенно. Тампонада сердца вызывает электрическую диссоциацию при экссудативном перикардите или тяжелой травме грудной клетки. В этом случае необходимо немедленно произвести перикардиоцентез.

Comments
(0 Comments)