Ревматизм
Исследования ревматизма, диагностика
Нет никакого исследования, чтобы однозначно диагностировать ревматизм. Основным ориентиром для диагностики является состояние кожи (сыпь), а также состояние горла (недавняя инфекция).
К какому врачу мы обращаемся?
Чтобы диагностировать и назначить лечение, необходимо обратиться к ревматологу. Диагноз также может быть сделан педиатром, но подтверждается после результатов конкретного исследования.

Перед подтверждением диагноза ревматизма выявляется причина заболевания. Во-первых, сомнения переходят к глотке, и специалист ищет причину. Лабораторный анализ проводится с секрецией, взятой из глотки.
Также должны быть протестированы стрептококковые антитела. Если их значение повышено, это означает инфекцию стрептококкового горла и, в меньшей степени, инфекцию кожи.
При диагностике важно также имеет значение СОЭ (скорость оседания эритроцитов). Обычно для ревматизма этот показатель выше
Пробы крови тестируются на предмет подозрения на эндокардит.
Рентгенография — еще один ценный метод диагностики ревматизма. Рентгенологическое исследование в области грудной клетки показывает увеличение сердца и снижение сократимости миокарда.
Электрокардиограмма также может предоставить информацию о наличии заболевания. Она содержит информацию о наличии приобретенных дефектов в сердце в результате распространения стрептококковой инфекции.
Если подозревается артрит с септическим характером, проводится артрогенез. Также возможно исследование ревматоидного фактора.
Что такое ревматизм
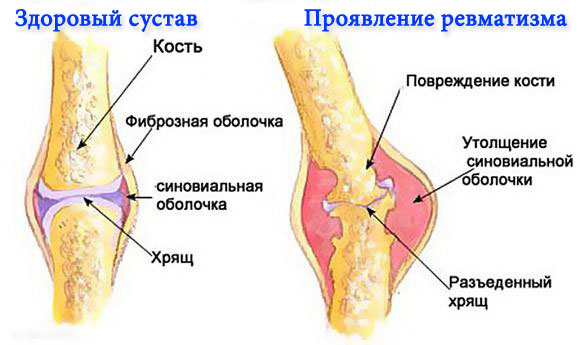
Ревматизм – это рецидивирующий воспалительный процесс соединительной ткани, который обычно провоцируется вызванной бета-гемолитическим стрептококком ангиной и сопровождается поражением соединительной ткани сердечно-сосудистой и других систем.
Развивается их иммунное асептическое поражение. То есть воспаление соединительной ткани, образующей связки, сухожилия, клапаны сердца, вызвано не бактериями, а ненормальными реакциями иммунитета.
Несколько десятилетий назад ревматические атаки вызывали быстрое развитие порока сердца и приводили к развитию тяжелых осложнений, а в ряде случаев даже смерти пациента.
Однако появление антибактериальных препаратов изменило данную ситуацию и теперь заболевание может не только лечиться, но и переходить в стадию длительной ремиссии, то есть практически не беспокоить больного.
По данным статистики от ревматизма чаще страдают женщины, но после наступления климакса эти показатели уравниваются. В группу риска обычно попадают люди молодого возраста и дети 7–15 лет, а более младшие дети, пожилые и ослабленные страдают реже. Как правило, впервые ревматизм возникает в осенние или зимние месяцы, по данным статистики частота его возникновения составляет около 0,3–3 %.
Обычно первые признаки ревматизма появляются через две-три недели после ангины или фарингита. Человек начинает испытывать общую слабость и боль в суставах, может резко подняться температура. Иногда болезнь развивается очень скрытно: температура невысокая (около 37,0), слабость умеренная, сердце и суставы работают, как ни в чем не бывало.
Чаще всего болезнь поражает суставы крупные и средние: появляется боль в коленях, локтях, запястьях и стопах. Болевые ощущения могут резко появляться и так же резко пропадать, даже без лечения. Но не стоит заблуждаться — ревматический артрит никуда не исчез.
Еще один важный признак ревматизма — сердечные проблемы: нарушения частоты пульса (слишком быстрый или слишком медленный), перебои в сердечном ритме, боли в сердце. Человека беспокоит одышка, слабость, потливость. Это связано с развитием воспаления сердца — ревмокардита. В 25% случаев ревмокардит приводит к формированию порока сердца.
После первой ревматической атаки через месяцы или годы могут наступать повторные со схожими проявлениями. Они также могут привести к деформациям суставов и порокам сердца.
Это проявляется гримасами, вычурными движениями, нарушением почерка, невнятностью речи и носит название малой хореи (старое название — пляска святого Витта). Такое расстройство встречается у 12-17% больных ревматизмом, чаще у девочек 6-15 лет.
Поставить диагноз может только врач-ревматолог. Чтобы не ошибиться, он должен провести комплексное обследование.
Симптомы острой ревматической лихорадки ревматизма
Клинико-диагностические критерии острой ревматической лихорадки Киселя-Джонса:
Большие (ревматическая клиническая пентада):
- ревмокардит;
- полиартрит;
- малая хорея;
- ревматические узелки;
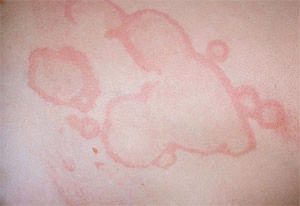
- анулярная (кольцевидная) эритема.
Малые:
- клинические (лихорадка, артралгии);
- абдоминальный синдром;
- серозиты;
- лабораторно-инструментальные.
Первоначально возникает острое инфекционное заболевание стрептококковой этиологии или обострение хронического процесса. Спустя 2-3 недели после болезни или затянувшегося выздоровления возникают типичные проявления ревматической атаки, которая постепенно стихает. Затем может следовать латентный период продолжительностью 1-3 недели. В это время возможно полное отсутствие симптомов, легкое недомогание, артралгии, принимающиеся за обычную усталость, субфебрильная температура, изменение лабораторных показателей (повышение уровней СОЭ, АСЛ-О, антистрептокиназы, антистрептогиалуронидазы). Далее может идти период ревматической атаки, который проявляется полиартритом, кардитом, нейроревматизмом и другими симптомами, сдвигами в лабораторных анализах.
Для заболевания характерно чередование периодов обострений и ремиссий. Рецидивы возникают на фоне нового или обострения хронического инфекционного процесса стрептококковой этиологии.
Особенности заболевания в зависимости от возраста
- У детей заболевание часто начинается остро или подостро. Характерны полиартрит, кардит, хорея и кожные проявления (кольцевидная эритема и ревматические узелки).
- В подростковом возрасте болезнь чаще развивается постепенно. Ревмокардит обычно носит затяжной рецидивирующий характер с формированием пороков сердца. Хорея возникает реже.
- В молодом возрасте (18-21 год) характерно острое начало, классический полиартрит с высокой температурой (часто поражаются мелкие суставы стоп и кистей, грудинно-ключичные и крестцово-подвздошные суставы). Самочувствие значительно страдает.
Тем не менее, заболевание часто проходит без следа, пороки сердца формируются примерно в 20% случаев. - У взрослых болезнь проявляется в основном поражением сердца, примерно у половины из них формируется порок. При артрите часто поражаются крестцово-подвздошные суставы. Нередко и бессимптомное течение болезни.
- В пожилом возрасте болезнь практически не встречается, но возможны ее рецидивы.
За последние годы редко встречается тяжёлое течение ревмокардита, отмечается тенденция к моносиндромной форме заболевания, уменьшается частота и кратность повторных атак.
Классификация и степени активности острой ревматической лихорадки
Клинические варианты:
- острая ревматическая лихорадка (первая атака);
- повторная ревматическая лихорадка (рецидив).
В зависимости от вовлеченности сердца:
- без поражения сердца;
- ревматическая болезнь сердца: без порока, с пороком, неактивная фаза).
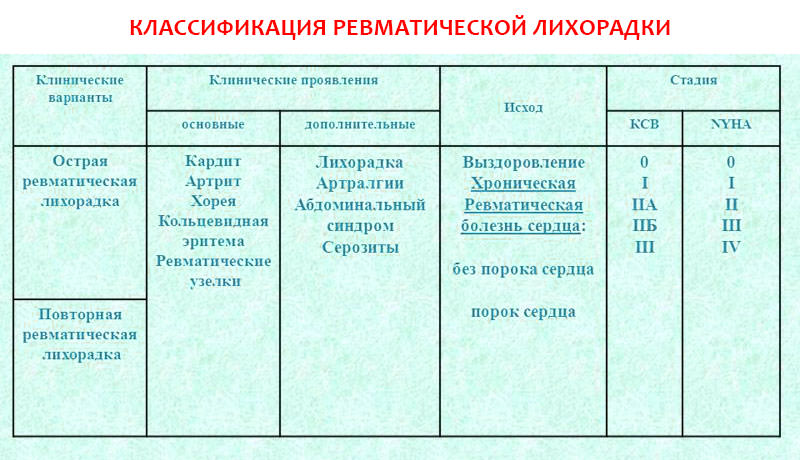 В зависимости от наличия сердечной недостаточности:
В зависимости от наличия сердечной недостаточности:
- без сердечной недостаточности, сердечная недостаточность I, II A, II Б или III ст.;
- функциональный класс I, II, III, IV.
В зависимости от степени выраженности проявлений заболевания (соответственно, и выраженности системного воспаления), выделяют следующие степени активности:
- максимальная: соответствует выраженному экссудативному воспалению и характеризуется яркими симптомами с лихорадкой, острым полиартритом, диффузным миокардитом или панкардитом, серозитом, пневмонитом и другими проявлениями;
- умеренная: без выраженного экссудативного воспаления с субфебрильной лихорадкой или без нее, полиартралгией, хореей и кардитом;
- минимальная: слабо выраженные симптомы, часто без экссудативного воспаления.
Ишиас и люмбаго, шипы
- Ревматизм также является причиной провокации ишиаса. Типичными являются неврологические боли, которые локализованы в области талии и ног. Боль острая. Возникает, когда пациент пытается встать, сесть или поднять тяжелый предмет.
- Как правило, термин «люмбаго» связывает все боли в области талии, независимо от причин их возникновения.
- Так называемые шипы также относятся к ревматическим заболеваниям. Эти образования влияют на кость в области шеи, пятки, коленного сустава или тазобедренных суставов. Не исключено, что кость повлияет на близлежащий нерв. Это приводит к сильной боли, отеку, деформации пораженного сустава и иммобилизации.
О болезни
Ревматические проявления относится к воспалительным заболеваниям, затрагивающим соединительные ткани практически всех органов. Он может поражать суставы и кожу, нервную систему и головной мозг, почки и легкие. Однако наиболее часто проявления ревматизма наблюдаются в сердечной оболочке.
Название болезни произошло от греческого слова, в переводе на русский язык означающего «течение, растекание». Именно это свойство делает болезнь опасной для всего организма. Общепринятое международное название болезни – «острая ревматическая лихорадка». Это обусловлено течением недуга, которое происходит относительно ровно, с периодическими приступами и обострениями.
Приступы острых проявлений учащаются в периоды похолодания, в летнее время симптомы практически отсутствуют.
Заболевание сопровождается нарушением процесса синтеза соединительных волокон, и деструкцией межклеточного вещества. В основном это касается коллагеновых структур, которые являются основой тканей суставов и сердечной мышцы. Именно поэтому под удар попадают сердечные клапаны, сосуды, хрящи.
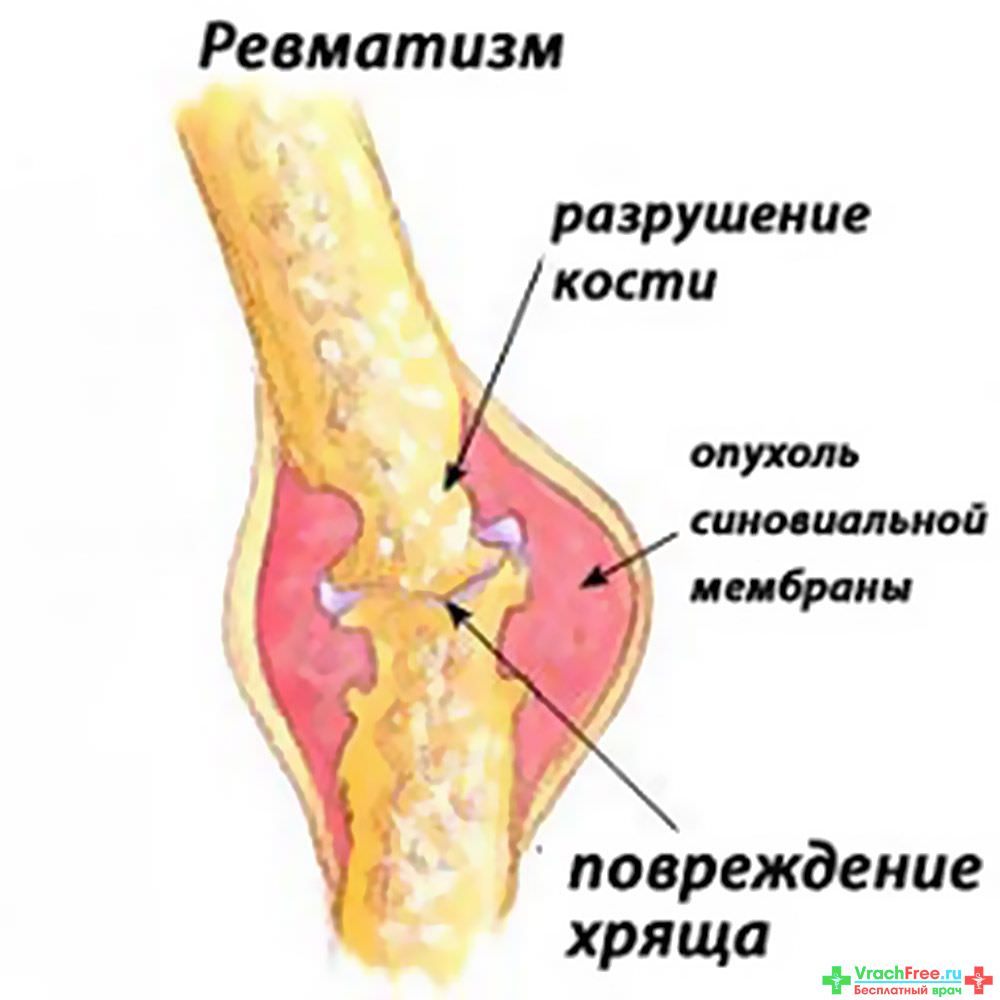
Как проявляет себя ревматизм суставов
Диагностика ревматоидного артрита
Диагностика ревматоидного артрита бывает затруднена, что вызвано схожестью его симптоматики с рядом иных болезней. Так, можно спутать данный недуг с острым ревматизмом, болезнью Лайма, с подагрой, остеоартрозом и иными заболеваниями суставов.
Еще в 1997 году коллегия ревматологов предложила критерии, которые взяты за основу определения ревматоидного артрита.
Если большая часть из них наблюдается у пациента, пришедшего на обследование, то врач в праве поставить этот диагноз:
-
Поражено больше трех суставов.
-
Затронуты суставы кисти.
-
По утрам человек испытывает чувство скованности, которое исчезает по прошествии не менее, чем одного часа. Подобные ощущения беспокоят больного больше 1,5 месяца.
-
Поражение симметричные.
-
Имеются специфические узелки.
-
Рентген отображает характерные изменения, независимо от стадии болезни.
-
Ревматоидный фактор – положительный.
В качестве лабораторных исследований принято ориентироваться на следующие показатели:
-
В анализе крови четко прослеживается снижение уровня гемоглобина и эритроцитов, СОЭ ускорено, а количество тромбоцитов понижено. Гамма-глобулин и С-реактивный белок превышают норму.
-
Кровь исследуют на наличие ревматоидного фактора, если этот показатель присутствует, то по нему можно понять также и то, на сколько активно запущен процесс развития болезни.
-
Врачи обязательно назначают рентгенологическое исследование, которое является базовым для определения наличия данного недуга.
-
Иногда может наблюдаться увеличение селезенки.
-
Для рассмотрения под микроскопом врачи могут осуществить забор суставной жидкости или биопсию узелков.
Своевременная диагностика заболевания даст возможность применения адекватной терапии, чем раньше которая будет начата, тем эффективнее будет схема лечения и тем меньше риск возникновения осложнений.
Между тем они могут быть довольно серьезными и выражаются в следующем:
-
Кожными заболеваниями, такими как васкулит язвенный, дерматит и ревматоидные узелки.
-
Заболеваниями легочной системы, которые выражаются в плевритах и образовании в них тех же узелков.
-
Заболеваниями зрительного аппарата, которые могут выражаться как в небольшом раздражении, так и в серьезном воспалении глазного яблока с последующей потерей зрения.
-
В заболеваниях кровеносной системы, выражающихся в анемии и тромбоцитопении.
-
В патологиях сердечно-сосудистой деятельности, которые могут закончиться как инфарктом, так и инсультом.
Причины
 Истиной причиной ревматизма, который считается сложным для понимания до сегодняшнего дня, выявить так и не удается. Однако четкая связь между заболеванием и стрептококковой инфекцией, где стрептококки относятся к группе А, прослеживается в научных данных.
Истиной причиной ревматизма, который считается сложным для понимания до сегодняшнего дня, выявить так и не удается. Однако четкая связь между заболеванием и стрептококковой инфекцией, где стрептококки относятся к группе А, прослеживается в научных данных.
Но в любом случае, подчеркиваем, для развития этой болезни, необходимы особые бактерии, которые называются «стрептококки бета-гемолитические группы А». Когда они попадают в организм, человек заболевает фарингитом, ангиной или скарлатиной. И если иммунная система ослаблена, последствием данной инфекции у 3% процентов людей, становится ревматизм.
Ревматизм могут спровоцировать и такие причины, как:
- переохлаждение;
- плохое питание с малым количеством витамином и белков;
- наследственный фактор, когда в роду кто-то болеет или болел ревматизмом.
Лечение
Лечение ревматизма осуществляется комплексно, грамотно подобранными медикаментами
Здесь очень важно принимать все препараты, прописанные врачом, и не допускать самолечения. Многих пугает перспектива принимать таблетки
Особенно это касается приема антибиотиков, которые в случае ревматизма просто необходимы, ведь мы имеем дело с конкретным возбудителем, справиться с которым могут помочь только препараты пенициллиновой группы и х аналоги.
Можно сказать, что нежелание принимать антибиотические средства отчасти становятся причиной развития ревматизма. Если бы во время развития ангины л фарингита был пройден нормальный курс лечения, у микроорганизма бы просто не было шанса на развитие и поражение тканей суставов.
Самовольно выбранное лечение народными средствами в данном случае может только побороть симптоматику, переведя ее из острой в хроническую форму, то есть, позволив ей циркулировать в организме. Лекарство от ревматизма представляет собой комплексное воздействие:
- Нестероидных обезболивающих препаратов;
- Средств, направленных на борьбу с инфекцией;
- Иммунодепрессанты, чтобы уменьшить атаку собственных иммунных клеток на ткани;
- Кортикостероиды, если снять болезненность обычными препаратами не получилось;
- Иногда врачи для поддержания состояния суставов назначают хондо протекторы.
Чем лечить должен определять только врач на основе проведенных анализов. Анализ крови на ревматизм суставов позволяет отследить изменение уровня определенных маркеров, в том числе лейкоцитов и повышение уровня антител.
Также делают бакпосев, чтобы установить чувствительность к конкретному типу антибиотиков.
Требуется, чтобы пациенту был обеспечен полный покой, а помещение, в котором он находится, регулярно проветривалось. Проводиться лечение может как в стационаре, так и в домашних условиях.
Назначается диета со сниженным содержанием углеводов и повышенным – белков.
Задача: не только подавить инфекцию и уменьшить воспаление, но и защитить сердечные клапаны от развития пороков. Чтобы закрепить полученный в результате терапии результат, используют физиотерапию. Прогревание и электрофорез с введением медикаментов позволяет снять отечность, полностью избавиться от воспаления и восстановить подвижность суставов.
Мазь от ревматизма может назначаться исключительно в комплексе с другими препаратами. Она может способствовать снижению воспаления, уменьшению отека. Сама по себе мазь от ревматизма не поможет, в крайнем случае, лишь приглушит проявление симптоматики, позволив ей дальше циркулировать в тканях уже скрытно.
Ревматизм суставов рук встречается гораздо реже. Иногда может приводить к деформации мелких суставов, но чаще всего это означает, что имеется уже запущенная форма. Такое проявление можно встретить у людей пожилого возраста, которые в течение жизни проводили много времени в холодных и влажных условиях, не получали должного лечения, либо регулярно переохлаждали руки и ноги, что способствовало стойкому укоренению инфекционного возбудителя в тканях суставов.
Ревматизм плечевого сустава часто можно спутать с артрозом. В этом случае человек может грешить на излишнюю нагрузку или искать возможность избавиться от проблемы путем растирания, массажа и лечебной физкультуры
Без должного внимание и лечения антибиотиками через 2 недели сустав перестанет беспокоить, передав эстафету другому сочленению верхних конечностей – чаще всего страдают локтевой и лучезапястный
В противовес имеющимся представлениям, ревматизм – это отнюдь не удел пожилых людей. Он проявляется в школьном возрасте и при неадекватном характере лечения может перерасти в хронический недуг, который способен стать миной замедленного действия в организме ребенка.
Помимо поражения суставов, могут затрагиваться мозговые оболочки, а также ткани сердечной мышцы, приводя к приобретенным порокам сердца, вылечить которые можно только хирургическим путем.
На родителях в данном случае лежит повышенная ответственность. Ведь отказываясь от квалифицированной медицинской помощи и лечения антибиотиками можно собственными руками проторить дорожку развитию заболевания, которое вполне может привести к получению ребенком инвалидности.
Последствие перенесенного заболевания
Стрептококки А группы способны вызвать ревматическую болезнь только при многократном воздействии на организм, когда наблюдается снижение иммунитета. Молекулы со схожей структурой входят в состав соединительных тканей человека, имеющего предрасположенность к ревматизму. При повторном попадании инфекции стрептококка, они начинают взаимодействовать друг с другом. Антитела атакуют патогенную флору, а вместе с ней, и молекулы соединительной ткани, вызывая их деструкцию. В результате происходит патологическое разрушение материи.
Ревматизм сочленений может развиться и после однократного инфицирования организма стрептококками при отсутствии должного лечения.
Как выглядит стрептококковая инфекция под микроскопом
Аллергические реакции
Инфекция стрептококка может вызвать острые аллергические проявления у человека. Однако вредные вещества и белковые ферменты, выделяемые β-гемолитическими организмами в результате жизнедеятельности, также могут стать причиной аллергии. Возбудитель рассредоточивается по всем органам с кровотоком, и ответ иммунитета проявляется в них по мере поражения. Сильнее всего страдают те органы, в которые кровь поступает быстрее.
Исследования аллергических реакций показали, что развитие ревматизма хронической формы не связано с деструктивным поражением организма стрептококками. Проведенные анализы на антитела к стрептококку и наличие самой инфекции, дают отрицательные результаты. Таким образом, аллергический процесс, вызванный деятельностью микроорганизмов стрептококковой группы, и являющийся причиной ревматических патологий, имеет иной характер. Изучение его ведется до сих пор, но пока не приносит действенных результатов.
Генетическая предрасположенность
Исследования в области генетики говорят, что ревматические заболевания не передаются от родителей к детям. По наследству переходит лишь предрасположенность к ним. Это объясняется тем, что ревматизм – иммунное заболевание, а система иммунитета переходит на генетическом уровне. По механизму своего развития эта болезнь схожа с другими аллергическими патологиями, передающимися по наследству.
Что такое ревматизм и его основные симптомы
Хотелось бы отметить, что симптомы могут проявляться далеко не сразу. Обычно это происходит через две-три недели после того, как в организм уже попал определенный вирус. Очень часто бывали случаи, когда к ревматизму суставов ног приводили осложнения после ангины или фарингита, которые были вызваны стрептококковой инфекцией. Другими словами, нужно быть очень аккуратными, а также выполнять все рекомендации врача, чтобы обыкновенная ангина не превратилась в более серьезное заболевание, которое, к тому же, связано с суставами.
Очень часто человек, которого поражает ревматизм, начинает просто «гореть». Температура его тела поднимается до 38-39 градусов, а иногда же и до 40. В этом случае нужно срочно вызывать врача или отвезти больного в медицинское учреждение.
https://youtube.com/watch?v=HLwznDRA908
Также бывают и противоположные случаи, когда ревматизм развивается абсолютно незаметно. К примеру, у человека появляется некая слабость, которую очень часто путают с усталостью после трудного рабочего дня. Время от времени может незначительно повышаться температура тела, но также быстро она и падает. Человек даже не успевает замечать то, что температура постоянно скачет то вверх, то вниз. Другими словами, данные симптомы абсолютно не привлекают внимания, поэтому многие люди запускают болезнь до самого тяжелого уровня.
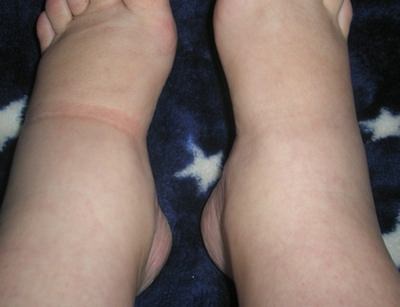
Главный симптом ревматизма сустава – это его опухлость. Это очень заметно внешне, особенно при ревматизме коленного сустава, а также человек испытывает очень неприятные болевые ощущения. К примеру, при надавливании на болезненную зону возникает сильная боль. Однако болевые ощущения присутствуют далеко не всегда. Они имеют временный характер, а также свойство резко появляться и резко исчезать. Очень важен тот факт, что сустав в данном случае не деформируется.
Также следует сказать о том, что ревматизм суставов считается хроническим заболеванием, которое протекает некими волнами. То есть, в один период человек совершенно не чувствует боли, а также то, что у него присутствует данная болезнь, а временами полностью погружается в ощущение того, что это никогда не пройдет.
Причины возникновения заболевания
Перед тем, как начинать лечение, вам обязательно нужно выяснить причины ревматизма суставов. Как уже было сказано, в большинстве случаев заболевание возникает после того, как человек переболеет какой-либо стрептококковой инфекцией. Именно это дает начало воспалительному процессу в соединительных тканях различных человеческих органов.

Очень многие специалисты утверждают, что ревматизм суставов – это некая аллергическая реакция организма на инфекцию. Самое плохое то, что такая реакция может принести очень негативные последствия, которые не всегда заканчиваются счастливым финалом.
Отмечается, что ревматизм часто возникает после того, как человек переболеет такими заболеваниями, как ангина, скарлатина, тонзиллит, фарингит и другими. Также причиной может стать переохлаждение организма – как единоразовое, так и хроническое.
Симптомы
Чаще всего ревматизм может развиться как у детей, так и у подростков до 15 лет. Его пик приходится на 8-летних девочек и мальчиков, заболевающих почти одинаково. Что касается взрослого населения, то женщины болеют чаще мужчин.
https://youtube.com/watch?v=tanYEIwa0ew
Если недуг атаковал детский организм, то это легко объяснимо. Инфекция стала развиваться на фоне ослабленного иммунитета. Как проявляются симптомы в этом случае?
- В крупных суставах появились болевые ощущения.
- Начинают поражаться суставы (один или несколько) локтей и коленей.
- Области суставов опухают (становятся отечными) и температура в этом месте повышается.
- Температура тела может достигать до 39С.
- Появляется одышка и учащается сердцебиение.
- В подкожной клетчатке определяются ревмоузелки.
- Не исключены нервные тики и развитие тремора конечностей.
- Нестабильное настроение.
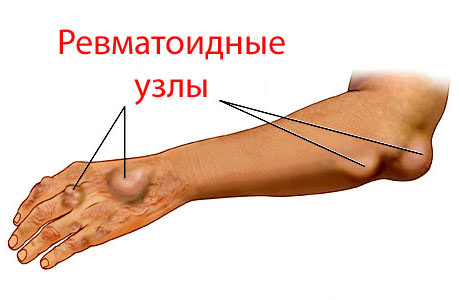 Если у взрослого или ребенка проявились эти симптомы, следует обратиться к ревматологу. Только он уточнит диагноз на основании внешнего осмотра и анализов. Будет назначено соответственное лечение, прежде всего, чтобы снять болевые ощущения и начать борьбу с острым воспалительным процессом.
Если у взрослого или ребенка проявились эти симптомы, следует обратиться к ревматологу. Только он уточнит диагноз на основании внешнего осмотра и анализов. Будет назначено соответственное лечение, прежде всего, чтобы снять болевые ощущения и начать борьбу с острым воспалительным процессом.
Проследим развитие ревматизма. Стрептококк, попадая в организм, с первых «шагов» начинает разрушительную деятельность, а иммунная система стремится выработать защитные вещества для уничтожения болезнетворных микробов, их «отходов» и поврежденных клеток в организме. Если человек имеет предрасположение к ревматизму, то иммунитет, разгоняясь, нарабатывает вещества, которые начинают уничтожать и стрептококки, и здоровые клетки соединительных тканей. И там, где этих клеток много, в органе начинают появляться воспалительные очаги, мешающие нормальному его функционированию.
Диагностика
Точный диагноз заболевания может поставить только ревматолог. Для исключения ошибки проводится комплексное обследование, включающее:
- общий анализ крови, чтобы выявить воспалительный процесс;
- иммунологический анализ крови, на предмет выявления специфических веществ, характерных для ревматизма (они достигают своего максимума на третью или шестую неделю).
К обследованию привлекается кардиолог, который уточнит степень поражения сердца:
- эхокардиография;
- ЭКГ (электрокардиография).
Травматолог оценит состояние суставов и назначит биопсию сустава, артроскопию, направит на исследование суставной жидкости и диагностическую пункцию сустава.
Если есть еще подозрения на ревматические повреждения органов, к обследованию подключаются другие специалисты.
Формы и виды ревматизма
https://youtube.com/watch?v=39SP1mlOi8s
Международной классификацией болезней выделяются две формы патологии: неактивная и активная. В свою очередь, активность может быть:
- минимальная – I;
- средняя – II;
- максимальная – III.
В зависимости от области развития ревматического процесса, активности, характера (например, миокардиосклероза), течения болезни (острого или хронического) классифицируют следующие ее виды:
- суставный ревматизм, ревматический артрит или полиартрит.
- ревмокардит, поражающий сердечные мышцы;
- хорею ревматическую;
- кожный ревматизм;
- плеврит ревматический;
- перикардит.
Кроме того, к ревматическим диффузным воспалениям соединительной ткани относят такие болезни, как красная волчанка и склеродермия, узелковый периартериит (или васкулит) и дерматомиозит.
Ревматоидный артрит и полиартрит
Другие ревматические заболевания включают ревматоидный артрит и полиартрит.
Ревматоидный артрит характеризуется быстрым развитием патологического процесса. Это считается аутоиммунным заболеванием, когда наши собственные антитела атакуют суставы. Болезнь чаще всего поражает суставы локтей, коленей и лодыжек.
В отличие от ревматизма, ревматоидный артрит не связан с повышенной температурой. Хотя пострадавший район чувствуется теплее. Пациент испытывает дискомфорт от утренней скованности. Постепенно больной теряет мобильность.
Полиартрит — это заболевание, которое поражает несколько суставов поэтапно или одновременно. И это заболевание может быть вызвано инфекцией. Но если начать лечиться рано, можно избежать серьезных повреждений суставов.
Лечение болезни
Многие люди думают, что ревматизм может пройти сам по себе, и если боли утихают, то это означает выздоровление. К сожалению, это совсем не так, и для того, чтобы полностью избавиться от данной болезни, необходимо знать методы и способы. При лечение ревматизма суставов требуется индивидуальный подход к каждому пациенту. Самое главное – выбрать правильное направление медикаментозное направление лечения
Важно соблюдать постельный режим до того момента, пока не спадет полностью опухоль с сустава. Очень важно находиться постоянно в проветренном помещении, а также не укутывать суставы, чтобы они могли «дышать».
Обычно врачи прописывают такие медикаменты и процедуры:
- Нестероидные противовоспалительные средства и антибиотики – их принимают до того момента, пока не сойдет опухоль.
- После данного курса обязательно нужно пропить витамины для того, чтобы восстановить иммунитет.
- Иммунодепрессанты и глюкокортикоиды выписывают для того, чтобы обеспечить защитную функцию.
- Когда прошли острые симптомы, проводят физиотерапию – электрофорез, УВЧ, прогревание инфракрасной лампой. Хорошо зарекомендовали себя парафиновые аппликации.
- В случае, когда больному не удается избавиться от симптомов ревматизма очень долго, проводится очистка крови (плазмаферез). В ходе процедуры кровь очищают от токсинов и антител к возбудителям заболеваний.
Народные средства при ревматизме
Народные лекари рекомендуют наиболее простое средство – обычный песок. Его нужно промыть, просеять через мелкое сито. Хорошо, если это будет морской песок. Далее его прогревают в духовке до температуры 50 градусов, насыпают в тканевой мешочек и прикладывают к больному суставу. Летом можно так прогреваться прямо на пляже. Однако к этому способу есть некоторые противопоказания: истощение, туберкулез, опухоли, а также заболевания кожи, сердца.

Еще одно признанное средство от ревматизма – это глина. Глина способна уменьшить воспаление и снизить болевые ощущения. Противопоказаний и побочных эффектов при лечении глиной нет. Используют ее в виде обертываний и компрессов.
Если вы вовремя займетесь лечением данной неприятной болезни, то в скором будущем вообще забудете о том, что когда-то у вас была такая проблема, как ревматизм суставов.
Лечение
При остром ревматизме назначается медикаментозное лечение. В организм в течение полутора месяцев вводят противовоспалительные препараты. Если симптоматика полностью снята, его отменяют. Параллельно могут назначаться:
- десятидневный курс с применением преднизолона (гормона);
- цефалоспорины или антибиотики пенициллинового ряда;
- специальная физкультура или гимнастика:
- физиотерапевтические процедуры, например, на воспаленный сустав.
Если ревматизм разовьется из-за частых ангин, важно удалить миндалины. Знайте, заболевание это очень опасно не только физическими страданиями, но и при его затяжном характере, неминуемо приводит к инвалидности
Знайте, заболевание это очень опасно не только физическими страданиями, но и при его затяжном характере, неминуемо приводит к инвалидности.
Примерная схема медикаментозного лечения
Для ликвидации инфекционного источника назначают:
- 0,6 – 1,2 млн ед в/м многократно бензатинбензилпенициллин. Если есть аллергическая реакция на пенициллин, то его заменяют на эритромицин, который вводят десятикратно каждые сутки по 4 раза по 250 мг.
- Постельный режим показан при кардите.
- Аспирин применяется при артрите и лихорадке. При ревматизме он не влияет на течение болезни. Доза в сутки внутрь 5 – 8 г в 4 или 6 приемов. Детская доза 60 — 120 мк/кг/сут до снятия обострения. Обычно выздоровление наступает через шесть, двенадцать недель. Дозу подбирают с учетом эффективности препарата, а также концентрации салицилата в сыворотке — 20-30 мг%.
- При тяжелом кардите назначают и кортикостероиды, снижающие риск осложнений и летальность.
- В схеме лечения и преднизон если детям, то внутрь по 2 мг/кг/сут, взрослым 40-60 мг/сут. после шести недель лечения доза снижается до полной отмены.
- Если поражена ЦНС, показаны транквилизаторы, если в диагнозе сердечная недостаточность – сердечные гликозиды, диуретики.
Последствия и прогноз
 Ревматизм, если его не лечить, повреждает все органы, превращая человека в развалину. Как правило, болезнь переходит в стадию более опасную – полиартрит, а это практически или обездвиженность, или порок сердца (кардит). Дети чаще болеют ревматизмом в острой его форме, и на его развитие уходит два месяца. У взрослых этот период длится до 4 месяцев.
Ревматизм, если его не лечить, повреждает все органы, превращая человека в развалину. Как правило, болезнь переходит в стадию более опасную – полиартрит, а это практически или обездвиженность, или порок сердца (кардит). Дети чаще болеют ревматизмом в острой его форме, и на его развитие уходит два месяца. У взрослых этот период длится до 4 месяцев.
Смертельный исход при молниеносном кардите бывает в редких случаях. У 70% больных чаще повреждаются сердечные клапаны, тогда приобретенный из-за ревматизма порок сердца делает из человека инвалида.
Народные средства лечения
При ревматизме в народной медицине употребляют клюкву, чернику, бруснику.
Показаны солевые компрессы на суставы: столовая ложка соли на стакан воды. Немного прогреть, смочить в растворе салфетку и прикладывать на больное место. Укутать теплой тканью на два часа. Выполнять процедуру дважды в день.
Применять в виде компрессов осиновые пропаренные листья.
В народе известны методики .
Пить воду с соком лимона (4:2).
Профилактика
 Если болезнь появилась в организме, нужно проводить пожизненную профилактику рецидивов стрептококковой инфекции. Это касается тех, кто работает в здравоохранении, с детьми, военнослужащих.
Если болезнь появилась в организме, нужно проводить пожизненную профилактику рецидивов стрептококковой инфекции. Это касается тех, кто работает в здравоохранении, с детьми, военнослужащих.
О ней должны помнить и предупреждать простудные респираторные заболевания, выявлять на ранних стадиях и лечить фарингит и ангину. Стараться не допускать повторной атаки ревматизма, чтобы не допустить повреждение сердца. После первой атаки болезни показаны уколы раз в месяц на протяжении пяти лет ретарпен, бициллин-5. Если все-таки сердце поражено ревматизмом, такую профилактику нужно проводить пожизненно.
В заключение отметим, что все-таки прогноз суставного ревматизма благоприятный, если в процесс не втягивается сердце. Последствия этой патологии бывают серьезными.
Диагностика
На ЭКГ нередко выявляются нарушения ритма.
Рентгенологически (помимо не всегда выраженного увеличения сердца) определяются признаки снижения сократительной функции миокарда, изменение конфигурации сердца.
УЗИ сердца.
Лабораторные показатели у больных ревматизмом отражают признаки стрептококковой инфекции, наличие воспалительных реакций и иммунопатологического процесса.
В активную фазу определяются: лейкоцитоз со сдвигом влево, увеличение СОЭ, нередко – анемия; повышение показателей серомукоида, дифениламиновой реакции; диспротеинемия с гипергаммаглобулинемией; повышение титров АСГ, АСЛ-О, увеличение иммуноглобулинов (Ig) класса A, M и G; С-реактивный белок (СРБ), циркулирующие иммунные комплексы, антикардиальные антитела.

Comments
(0 Comments)