Признаки инфаркта у женщины и симптомы предынфарктного состояния
Предынфарктное состояние лечение, профилактика
Чтобы снизить риск развития предынфарктного состояния, следует придерживаться следующих рекомендаций кардиолога:
1. Контролировать свой вес и не допускать ожирения, поскольку в таком состоянии на сердце человека возлагается еще большая нагрузка. Если самостоятельно не удается сбросить лишние килограммы, то нужно обратиться к диетологу и гастроэнтерологу, которые пропишут индивидуальный диетический рацион и общую программу похудения.
2. Избегать переживаний, нервных перенапряжений и стрессов. При этом стоит научиться контролировать свое психоэмоциональное состояние и оставаться собранным даже в критических ситуациях.
3. Бросить курить и принимать спиртные напитки, так как кроме тотального вреда организму данные привычки не приносят абсолютно никакой пользы.
4. Избегать сильных физических переутомлений и переохлаждения.
5. Хотя бы раз в год обращаться к кардиологу и проводить профилактический осмотр. Более того, людям с возрастом более сорока лет рекомендуется обследовать свое сердце каждые полгода.
6
Очень важно правильно питаться. При этом рацион должен быть богат клетчаткой (больше всего содержится в овощах, зелени и фруктах) витаминами, белковой пищей (рыба, мясо, яйца) и прочими полезными веществами
Более того, нужно полностью отказаться от употребления жирной, жареной пищи, а также минимизировать употребление животных жиров. Обосновано это тем, что такие блюда способствуют повышению уровня холестерина в крови, который плохо воздействует на работу сосудов.
7. Контролировать лабораторные показателя крови (при повышенном холестерине соблюдать диету).
8. Быть физически активным. Это не значит, что нужно выжимать все «соки» в спортивном зале, однако йога, пешие прогулки или регулярные занятия плаваньем будут весьма полезными.
9. При гипертонии следует все время контролировать свое артериальное давление и не допускать его резких перепадов.
10. При хронических болезнях сердца нужно обязательно пропивать все назначенные препараты. Также в таком состоянии следует вести особый режим дня и соблюдать диету.
11. При появлении первых признаков предынфарктного состояния не следует паниковать и пытаться переждать, пока болезнь простой уйдет. Лучше всего не подвергать свое здоровье опасности и сразу же вызывать врача.
Период постинфарктной реабилитации
Восстановление после инфаркта сердца может продлиться несколько недель или же растянуться на годы. Все зависит от возраста, здоровья мужчины до болезни, тяжести самого приступа, скорости и правильности оказания первой и медицинской помощи и многих других факторов. Одни больные после инфаркта сердечной мышцы не могут даже встать с кровати, другие чувствуют слабость, беспокойство. В любом случае, нужно обязательно пройти период реабилитации, чтобы восстановить здоровье, насколько это возможно и помочь себе вернуться к нормальной счастливой жизни.
Чтобы не стать полным инвалидом, следует выполнять несложные правила.
Специальная диета. После инфаркта мышцы сердца обязательным становится уменьшение потребления продуктов, повышающих уровень холестерина в крови. К ним относятся сало, колбаса, сосиски, бекон, жирная сметана и сыр, яичный желток, пирожные и бисквиты,сливочное масло. Эти продукты лучше заменить фруктами, овощами, растительным маслом, морской рыбой, яичным белком и овсяным печеньем, в которых мало холестерина. Диета нужна, чтобы предотвратить риск образования новых тромбов, улучшить ток крови и скинуть лишний вес.
Медикаментозная терапия. Чего нельзя делать категорически, так это проводить самодеятельное лечение. Таблетки и другие препараты назначает только врач! Индивидуально подобранный врачом курс улучшит работу сердца, приведет тело в тонус и поможет избежать инфаркта повторного.
Физические упражнения
Это важное восстановительное лечение после инфаркта сердца. Врачом ЛФК составляется индивидуальный комплекс
В этом вопросе важна регулярность занятий, которые включают лечебную ходьбу, упражнения на тренажерах и гимнастику. При этом не следует перенапрягаться, так как это опасно для сердца и еще не окрепшего организма.
Щепетильным для мужчин является вопрос о половой жизни. Поскольку половой акт – это те же физические нагрузки, после инфаркта миокарда противопоказанные, эту проблему нужно без стеснения обговорить с врачом-кардиологом. Только он может дать правильный совет. Если со стороны врача нет категорического запрета, допустим сексуальный контакт с постоянным партнером в удобной позе на боку.
Так как реабилитация после инфаркта может занять до нескольких лет, члены семьи должны морально поддержать заболевшего отца, мужа, брата или сына, не дать ему упасть духом. При позитивном настрое процесс реабилитации после инфаркта пройдет гораздо быстрее и эффективнее. Стоит помнить, что восстановиться после инфаркта сердца можно. Не стоит опускать руки, если результат заметен не сразу.
Как отличить предынфарктное состояние от инфаркта
Впервые возникающая боль за грудиной стенокардического характера всегда является первым предвестником инфаркта, т. к. сужение сосуда более, чем на 50%, может стать причиной некроза миокарда. Особенно опасны кардиалгии, возникающие в состоянии покоя.
Большинство больных с предынфарктным состоянием ранее переносили приступы стенокардии и отмечают такие изменения:
- изменилась локализация, распространенность, интенсивность или продолжительность боли;
- появились жалобы, которых не было ранее;
- изменились обстоятельства, при которых появляется боль;
- приступы боли стали появляться чаще;
- прием Нитроглицерина не оказывает прежнего эффекта.
По этим изменениям можно заподозрить развитие предынфарктного состоянии. Они должны стать обязательным поводом для безотлагательного обращения к врачу!
В условиях стационара для исключения наступления инфаркта миокарда обязательно проводятся следующие исследования:
- ЭКГ;
- биохимический анализ крови на КФК (креатинфосфокиназу), миоглобин и МВ-фракции;
- ЭХО-КГ;
- коронарография.
Признаки инфаркта у женщины как не пропустить болезнь
Признаки инфаркта у женщины должны насторожить и заставить вызвать скорую помощь, чтобы врачи успели вовремя оказать медицинскую помощь.
Инфаркт миокарда — грозное заболевание, с которым врачи всего мира борются на протяжении многих лет. Приводит к тяжелым последствиям зачастую — к смерти человека.
В Российской Федерации, по данным статистики, ежегодно уходят из жизни по причине инфаркта миокарда 65 тыс. человек, как пожилого возраста, так и молодых. Миокард — название сердечной мышцы, к которой по коронарным артериям поступает кровь.
Если тромб закупоривает одну из артерий, какой-то участок сердца перестает получать кислород. Такое состояние может продолжаться не более 30 минут. Главная причина миокарда сердца — остановка коронарного кровообращения.
У мужчин заболевания сердечно-сосудистой системы наблюдаются в 5 раз чаще, чем у женщин, которые могут впервые столкнуться с ними только в период гормональных сбоев или климакса, с недостатком в организме прогестерона и эстрогена. В группу риска попадет возрастная категория представительниц слабого пола от 45 до 50 лет.
Женщины могут предупредить наступление приступа ишемической болезни, если внимательно будут следить за своим здоровьем. У них процесс образования тромбов и нарушение кровоснабжения сердца происходит постепенно.
Характерные начальные признаки инфаркта при этом определить достаточно просто:
- Храп. Происходит периодическое нарушение дыхания во время сна.
- Одышка. Начинается после тяжелой физической активности или сильного эмоционального волнения.
- Усталость, слабость.
- Плохой прерывистый сон, состояние тревоги.
- Рвотные позывы, тошнота, неприятные ощущения в желудке.
- Проявления пародонтоза. Проблемы с деснами, частая кровоточивость.
- Вечером или после пробуждения в нижних конечностях может проявляться отечность.
- Частые позывы к мочеиспусканию.
Естественно, что эти нарушения должны насторожить. Если такие признаки инфаркта у женщины проявляются периодически, а после временного облегчения вновь повторяются, нужно срочно обращаться к специалистам. Самостоятельно организму не справиться с заболеванием.
Ежегодно все больше людей обращается за медицинской помощью с проблемами, связанными с заболеваниями сердца или нарушением кровообращения. Это женщины и мужчины от 55 лет с уже запущенной стенокардией или в предынфарктном состоянии, которые не наблюдались ранее у кардиолога. Несвоевременное лечение часто приводит к таким последствиям.
Спровоцировать наступление приступа инфаркта могут некоторые причины:
- Возрастные изменения сосудистой системы. Потеря эластичности, наличие тромбов, сужение просветов, затрудняющих кровоснабжение сердца.
- Понижение иммунитета.
- Постоянная аритмия.
- Атеросклероз.
- Гипертония.
- Ревмокардит.
- Слишком большие физические, умственные и эмоциональные нагрузки.
- Неправильный образ жизни, вредные пагубные привычки.
Ишемическая болезнь сердца может проявиться и при неблагоприятных экологических условиях, возможных генетических предрасположенностях или врожденных патологиях.
Существуют и дополнительные причины, которые не только приводят к сердечно — сосудистым нарушениям, но и ускоряют процесс их возникновения. Все чаще наблюдаются случаи, когда у женщин инфаркт миокарда диагностируют уже в возрасте около 40 лет.
Факторы, которые приводят к риску ишемической болезни:
- малоподвижный образ жизни, сидячая работа;
- ожирение;
- инфекции, вызванные стафилококками и стрептококками;
- алкогольная, наркотическая зависимость, курение;
- повышенный или пониженный уровень холестерина;
- ранее перенесенная ишемия;
- стенокардия;
- хронические заболевания почек.
К вышеперечисленным характеристикам можно добавить и то, что большинство людей не вовремя обращаются в медицинские учреждения для обследования. Это увеличивает смертность от инфаркта миокарда на 15% каждый год. Специалистам приходится справляться не только с некрозом сердечной ткани, но и сопутствующими заболеваниями. И рассчитывать на благоприятный прогноз лечения в данном случае нельзя.
Лечение инфаркта
Его правильное назначение зависит от своевременного выявления заболевания, в этом поможет его диагностика. Длиться предынфарктное состояние обычно в течение трех суток, но в отдельных случаях этот период может доходить до трех недель
При осмотре медик обращает внимание на телосложение пациента, окрас его кожных покровов, он проверяет: ярко ли выражены шейные вены и есть ли отеки
Виды клинических обследований сердца
При очевидных признаках этого заболевания можно пройти:
- УЗИ сердца – просматривается строение сосудов и главного органа организма, движение крови по ним. Выявляются все изменения в сердце и нарушение функций миокарда. С помощью него находят застой в кровообращении, аневризму сердца, его порок и опухоли.
- ЭКГ. Выдает кардиограмму с результатами работы сердца, врач по ней определяет отклонения от нормы. Это самый простой и безболезненный метод, который применяется чаще всего для выявления кардиологических заболеваний.
- ЭХО-допплеровский метод. С помощью него можно определить движение эритроцитов и их скорость. На выходе получается кривая, по которой можно узнать состояние сосудов и скорость крови в них.
- Коронарография – операционный метод определения состояния сосудов. При нем на руке или ноге пациента делают небольшой надрез, в который вводят катетер и с помощью него получают снимки внутренней области сосудов.
- Холтеровское мониторирование сродни ЭКГ, только его проводят в течение суток. На пациента одевается небольшого размера прибор, который записывает показатели сердца в виде кардиограммы в течение 24 часов. Затем его показания обрабатываются на компьютере, и выдается окончательный результат, по которому можно установить нарушение в сердечной деятельности и даже выявить ишемию миокарда.
- МРТ сердца предполагает помещение пациента в закрытый аппарат, в котором создается высокое магнитное поле. После него появляется действительная оценка работы сердца, скорости кровоснабжения его и прилегающих к нему сосудов, а также проверяется артериальное давление.
После проведения нужных обследований назначается лечение, которое будет направлено на устранение стенокардии.
Терапия и профилактика
Вначале предписывается постельный режим, и если у человека есть проблемы с лишним весом, то ему предлагается диета. Затем идет медикаментозная терапия. Самыми распространенными препаратами при этом являются Валидол, Корвалол и Валокордин. Если пациент, до предынфарктного состояния применял один из них, то нужно сменить его на один из приведенных. Во время приступа стенокардии может помочь инъекция Но-шпы, Платифиллина или Папаверина. Кроме этих средств могут быть рекомендованы: антикоагулянты, нитраты, станины и антагонисты кальция.
В случае сильного сужения сердечных сосудов требуется хирургическое вмешательство. Оно должно быть проведено не позднее 3-6 часов после первых признаков тяжелой стенокардии. В современных клиниках могут предложить:
- аортальное шунтирование;
- криоаферез;
- экстракорпоральную гемокоррекцию;
- внутриаортальную баллонную контрпульсацию.
Проведение лечения длительный процесс, после которого нужно постоянно держать свое сердце в надлежащем порядке и не перенапрягаться, чтобы не вызвать рецидива заболевания. Все это может предупредить своевременная профилактика. Она заключается в следующем:
- сбалансированном питании (чрезмерный вес – одна из причин инфаркта миокарда);
- регулярной проверке артериального давления;
- отказе от вредных привычек;
- занятиях спортом или больше ходьбы;
- регулярном отдыхе;
- постоянном применении нужных препаратов, особенно для разжижения крови;
- контроле содержания липопротеидов и холестерина.
При возникновении предынфарктного состояния лечение состоит не только в устранении болевых ощущений, оно направлено на предотвращение возникновения заболевания в будущем. После него следует регулярно проходить обследования и выполнять профилактику.
Как жить далее

что делать после лечения?
После того, как пациент выписан из стационара, то пожизненно следует принимать невысокие дозы аспирина, а клопидогрель нужно принимать в течение года.
Также показан прием кардиоселективных бета – блокаторов, которые обладают длительным действием.
Назначаются статины, их цель – добиться уровня ЛПНП (или «плохого» холестерина) не выше 2,6 ммоль/л. Поэтому статины нужно принимать длительное время, и обязательно под контролем индекса атерогенности. В том случае, если у пациента непереносимость статинов, то назначается препарат из группы фибратов.
Также показан прием ингибиторов АПФ. В том же случае, когда есть непереносимость ингибиторов АПФ (например, есть стеноз почечных артерий), то нужно применять блокаторы к рецепторам ангиотензина 2 типа.
Кроме этого, в некоторых случаях, показан прием мочегонных (при наличии симптомов сердечной недостаточности), установка постоянного кардиостимулятора при различных нарушениях ритма сердца.
Мы все время говорили о лекарственных препаратах, но нельзя недооценивать, что самая важная из всех мер – это отказ от курения. Если человек курит, то все лекарства можно спокойно «множить на ноль». Также велика роль правильного питания. Нужно всеми путями снижать уровень холестерина. Так, все знают про то, что нужно уменьшить и исключить сало, колбасы, жирную пищу. Но при этом надо и ограничить молочные продукты, жирность которых превышает 1%, а также прием куриных желтков.
Насколько можно, мясо нужно заменять рыбой, в рационе должно присутствовать растительное масло, клетчатка и свежа, чистая вода. Нужно избегать крепкого чая и кофе, которые могут привести к спазму коронарных сосудов.
Кроме этого, важно контролировать массу тела, чтобы окружность талии не превышала 88 см у женщин, и 102 см у мужчин. Не следует забывать и о пользе умеренных физических нагрузок, например, по 30 минут умеренной ходьбы на свежем воздухе ежедневно
При этом нужно не забывать контролировать уровень артериального давления, а пациентам с сахарным диабетом – стараться добиваться целевого уровня глюкозы.
Основные формы проявления
Понятие «предынфарктное состояние» объединяет в себя все разновидности нестабильной стенокардии и проявляет себя такими типами этой патологии:
- Развивающаяся впервые стенокардия напряжения.
- Прогрессирующая стенокардия напряжения.
- Появление стенокардии покоя после возникающей ранее стенокардии напряжения.
- Ранняя постинфарктная стенокардия.
- Стенокардия Принцметала.
- Стенокардия после коронарного шунтирования.
Развитию предынфарктного состояния предшествуют:
- стрессы;
- нервное перенапряжение;
- физической переутомление;
- гипертонические кризы;
- прием чрезмерных доз алкоголя или частое курение;
- тепловой удар;
- переохлаждение;
- интенсивные спортивные тренировки;
- передозировка лекарств и др.
Основным проявлением предынфарктного состояния является ярко выраженный болевой синдром, который часто сопровождается повышением артериального давления. В отличие от обычных эпизодов стенокардии, он либо не купируется Нитроглицерином, либо требует принятия более высоких его доз. В течение дня у больного может возникать до 30 таких приступов.
Болевой синдром носит длительный характер, и боли становятся более интенсивными. При типичной симптоматике предынфарктного состояния боль локализируется за грудиной и отдает в правую половину тела (грудину, руку, шею, ключицу, нижнюю челюсть). При повторном появлении стенокардии она может менять свою интенсивность и локализацию.
У больного появляются такие дополнительные симптомы:
- выраженная слабость;
- головокружение;
- поверхностное дыхание;
- одышка;
- ощущения перебоев в работе сердца;
- холодный пот;
- бледности или пепельный цвет лица;
- беспокойство и возбуждение;
- страх смерти.
В некоторых случаях эти симптомы дополняются удушьем и тошнотой.
При атипичном течении предынфарктного состояния боль может локализироваться только под левой лопаткой, в шее, плече (в любом), в верхней области живота. Ее интенсивность может быть незначительной.
В некоторых случаях атипичный приступ предынфарктного состояния протекает без появления болевого синдрома. Он может проявлять себя такими симптомами:
- астматическими: кашель, затрудненное дыхание, одышка;
- церебральными: резкая слабость, головокружение, предобморочное состояние;
- абдоминальными: боли в животе, тошнота, икота, рвота, метеоризм;
- аритмическими: сердцебиение и перебои в работе сердца.
Атипичная клиника предынфарктного состояния более характерна для пожилых людей: 79-90 лет.
Предынфарктное состояние сопровождается спазмом коронарной артерии, который вызывается в месте локализации атеросклеротической бляшки. Спазм сосуда приводит к резкому ухудшению кровотока, вызывающего кислородное голодание миокарда и нарушение его питания. Кроме этого, спазмирование артерии сопровождается повреждением ее внутренней оболочки и образованием тромба, который дополнительно уменьшает просвет сосуда и может увеличиваться в размерах.
Образование большого тромба приводит к полному прекращению кровотока в коронарной артерии. Такое течение предынфарктного состояния уже через 15 минут приводит к началу инфаркта миокарда, а через 6-8 часов пораженный участок сердечной мышцы полностью поддается некрозу.
Предынфарктное состояние симптоматика
Предынфарктное состояние часто ведет к инфаркту миокарда, который может закончиться летальным исходом. Вот почему немедленно при обнаружении ряда симптомов нужно обращаться в клинику.
Для предынфарктного состояния весьма характерны признаки стенокардии плюс дополнительные симптомы
На них вы обязательно должны обратить внимание:
- приступы стенокардии возникли впервые;
- приступы становятся все чаще, носят более выраженный либо длительный характер;
- лицо на фоне приступа становится бледным либо пепельного цвета, покрывается холодной испариной;
- характер течения стенокардии меняется: в покое появляются загрудинные боли, изменяется локализация болей;
- на фоне стенокардии отмечается слабость, головокружение, снижение работоспособности;
- снижается эффект от таблетки нитроглицерина;
- боли не беспокоят, однако появилось поверхностное дыхание, одышка, внезапные перебои работы сердца;
- боль в животе либо тошнота;
- необъяснимая усталость.
Предынфарктное состояние происходит вследствие локального спазма коронарной артерии, обычно развивающегося в том месте, где имеются атеросклеротические бляшки. Просвет сосуда резко уменьшается, и потребности миокарда в кислороде, питательных веществах не удовлетворяются. Спазм сосуда вызывает также повреждение его внутренней оболочки, что приводит постепенно к формированию тромба. Тромб дополнительно сужает просвет сосуда либо полностью перекрывает его (развивается инфаркт миокарда).
Развитие инфаркта миокарда
Примерно спустя 15 минут после того, как ток крови по тромбированному сосуду прекращается, начинают гибнуть клетки сердца в зоне ишемии, на этом этапе болезнь уже чревата острыми осложнениями или смертью. Спустя 6-8 часов пораженная область полностью омертвевает.
Как можно отличить инфаркт от предынфарктного состояния: диагностика
Уточнить, предынфарктное ли у вас состояние или уже начал развиваться инфаркт, может только кардиолог, оценивая в целом всю клиническую картину.
Врач клиники учтет характерные симптомы, анамнез, а также данные врачебного осмотра и лабораторные исследования. В клинике вам сразу сделают:
- биохимию крови на кретинфосфокиназу, MB-фракции, миоглобин;
- электрокардиограмму (самый точный, быстрый, доступный метод диагностики ишемии сердца);
- ЭХО-КГ;
- коронарную ангиографию либо коронарографию (для определения точного расположения атеросклеротических бляшек, а также степени сужения артерий).
Профилактика, первая помощь
Профилактика предынфарктного состояния включает:
- постоянный прием сердечных и сосудистых препаратов;
- контроль артериального давления;
- контроль уровня холестерина, липопротеидов в крови;
- отказ от курения, употребления спиртных напитков;
- здоровый образ жизни;
- соблюдение специальной диеты;
- полноценный отдых.
Специалисты нашей клиники разработают для вас индивидуальную профилактическую программу, чтобы предупредить коронароспазм.
Первая помощь в случае предынфарктного состояния сводится к рассасыванию одной таблетки нитроглицерина, которую нужно положить под язык, а также в проветривании помещения, обеспечении покоя (полусидячее положении тела).
Лечение
Лечение предынфарктных состояний ориентировано на предотвращение инфаркта миокарда (устранение тяжелой стенокардии). Сначала предписываются постельный режим, снижающий нагрузки на сердце, и медикаментозная терапия.
В нашей клинике применяются современные методики лечения предынфарктных состояний:
- экстракорпоральная гемокоррекция;
- каскадная ультрафильтрация плазмы крови;
- криоаферез;
- медикаментозная терапия нитропрепаратами, влияющими на стенку сосуда и свойства крови.
При выраженном сужении сосудов сердца показаны хирургические операции стентирования либо аорто-коронарного шунтирования. Избежать инфаркта можно только с помощью операций, выполненных вовремя: не позже 3-6 часов после того, как появились боли.
Раннее обращение за профессиональной помощью к нашим квалифицированным кардиологам (при первом проявлении стенокардии) позволяет добиться долговременного и эффективного обеспечения нормальной работы вашего сердца.
Курс терапии
В стационаре больному сделают электрокардиограмму и возьмут кровь на анализ. Ориентируясь на полученные данные, доктор составит схему терапии. Ее целью будет остановка некротических изменений миокарда и улучшения питания сердца. Основу лечения представляют капельницы, уколы и таблетки. В запущенных случаях проводится операция по восстановлению проходимости сосудов. В домашних условиях больной продолжит принимать препараты и соблюдать правила профилактики. Дополнить курс терапии можно народными рецептами. Они фактически не вызывают побочных реакций и обладают богатым полезными веществами составом.
В медикаментозное лечение входят следующие группы лекарственных средств:
- Антиагреганты («Тикагрелор», «Аспирин») снижают степень агрегации тромбоцитов, предотвращая образование тромбов. Их применение значительно уменьшает вероятность инсульта и инфаркта. Побочные действия после приема подобных препаратов проявляются редко. Самым распространенным считается высокий риск кровотечения.
- Антикоагулянты («Дикумарин», «Гепарин»)снижают степень свертываемости крови и останавливают процесс тромбообразования. Из-за особенностей лечебного эффекта назначают их лишь в острой стадии.
- Статины («Аторвастатин», «Флувастатин») используются для снижения концентрации «плохого» (высокой плотности) холестерина, который является основным виновником развития атеросклероза.
- Бета-адреноблокаторы («Флестролол», «Метопролол») снижают степень восприятия адреналина, что приводит к уменьшению давления, частоты сердцебиения и потребности миокарда в кислороде.
- Ингибиторы АПФ («Беназеприл», «Цилазаприл») оказывают сосудорасширяющее и гипотензивное воздействие путем замедления выработки ангиотензинаII.
- Нитраты («Монизол», «Нитроглицерин») способствуют улучшению кровоснабжения миокарда и снижению нагрузки с сердечной мышцы. Достигается результат благодаря сосудорасширяющему эффекту. После их приема снижается вероятность проявления инфаркта миокарда и облегчается состояние.
Оперативное вмешательство
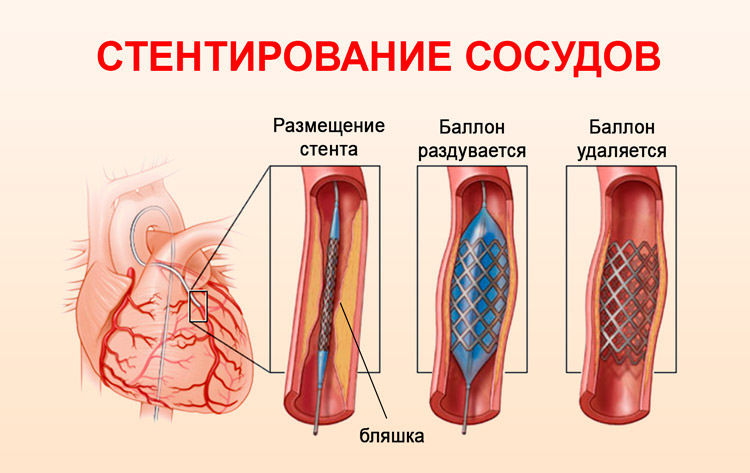
Операция рекомендована пациентам, у которых высока вероятность развития осложнений и перехода нестабильной стенокардии в инфаркт миокарда. Первоначально проводится малоинвазивное вмешательство (коронарография) с целью определения места сужения. Врачи сделают прокол бедренной артерии и проведут через нее в сердечную мышцу катетер. С его помощью вводится контрастное вещество, позволяющее увидеть на рентгенографии места закупорки сосудов. На основании полученных данных будет рекомендована одна из следующих операций:
- Стентирование проводится с целью расширения коронарного сосуда. Оно относится к числу малоинвазивных операций, поэтому период восстановления довольно короткий.
- Аортокоронарное шунтирование назначается для создания дополнительных путей крови в обход пораженных участков. Хирургическое вмешательство открытое, поэтому больного ожидает длительный этап реабилитации.
Успешно проведенная операция способствует существенному улучшению питания сердца. Состояние пациента стабилизируется, а шанс развития осложнений снижается.
Стадии патологии
Инфаркт сердца имеет несколько этапов развития
Очень важно при первых признаках развивающейся патологии срочно вызывать скорую помощь. Что происходит при инфаркте, как развивается недуг? Как узнать, что приближается приступ? Сегодня специалисты различают 5 стадий патологии, а именно:
Стадия 1. Предынфарктное состояние. Характеризуется резко возникающей болью в грудной клетке, это предвестники инфаркта. Боль может быть сперва не сильной, но интенсивность ее растет. Боли могут быть волнообразными, но не поддаются купированию. Это первые признаки приближающегося инфаркта. Боли возникают от кислородной недостаточности миокарда. Этот период может продолжаться от нескольких часов до нескольких недель.
Стадия 2. Острейший этап. На этом этапе происходит развитие ишемии, а позже омертвение тканей миокарда. Промежуток между этими явлениями составляет от 15 до 120 минут. Именно в эти минуты очень высокая опасность смерти пациента, чаще всего на этой стадии начинаются патологические изменения. Происходящие процессы нередко приводят к остановке пульса.
Стадия 3. Острый этап. Стадия может начаться уже через 20 минут после первых болей. На этой стадии происходит растворение отмерших клеток. Этот период может длиться от 15 до 98 дней. Чтобы не случилось беды лечение острого инфаркта миокарда должно проводиться только в условии стационара.
Стадия 4. Подострый этап. На этой стадии происходит формирование рубцовой ткани на месте мертвых клеток. После появления рубца состояние пациента стабилизируется. Продолжительность стадии от 4 до 8 недель.
Стадия 5. Постинфарктный этап. В этой фазе происходит полное созревание рубцовой ткани и адаптация миокарда к работе в новых условиях.
Первые признаки острого инфаркта у женщины
Инфаркт миокарда развивается при некротическом поражении сердечной мышцы в результате нарушения притока крови к мышечному органу. Патологическое состояние характеризуется давящими болями за грудиной, одышкой, чувством страха, гипертермией. Симптомы инфаркта у женщин являются показанием к проведению срочной госпитализации и оказанию медицинской помощи.
Клиническая картина
Представительницы слабого пола значительно реже страдают инфарктом миокарда, чем мужчины. Острая стадия становится причиной летального исхода в 35% случаев, 15% женщин, перенесших приступ, умирают в течение первого года.
Первым признаком развития патологии является давящая, сжимающая боль за грудиной различной степени интенсивности. Болевые ощущение при инфаркте миокарде иррадиируют в верхние конечности, шею, нижнюю челюсть, подлопаточную область, реже в живот, но никогда не возникают ниже пупка.
У 20% женщин приступ протекает безболезненно, такое течение недуга встречается у лиц, страдающих сахарным диабетом, пожилых людей. Больные жалуются на общую слабость, недомогание, повышенное потоотделение, тошноту, рвоту, головокружение, одышку. Первые признаки инфаркта у женщины чаще всего возникают утром в состоянии покоя или после физических нагрузок. Заболевание может проявиться:
- обмороком;
- резким понижением артериального давления;
- слабостью.
Характерным симптомом является повышенное возбуждение, беспричинное чувство страха, беспокойство. Пытаясь снять боль, пациенты корчатся, принимают неестественные позы, пробуют откашляться, вызвать рвотный рефлекс.
Нарушение коронарного кровообращения приводит к некрозу миокарда, развитию необратимых процессов. Отмершие мышечные клетки замещаются соединительной тканью, формируя рубец.
Классификация инфаркта миокарда
Различают несколько стадий развития патологического состояния:
- Предынфарктный период у женщин сопровождается нарастающими приступами стенокардии, может длиться от нескольких часов до нескольких недель.
- Острейший период инфаркта миокарда продолжается от момента ишемии сосудов до развития некротических процессов, длится от 20 минут до 2 часов. Появляется болевой синдром, ощущения могут быть сжимающими, распирающими, жгучими, давящими или кинжальными. Приступ протекает волнообразно, не купируется приемом лекарственных препаратов, может осложниться отеком легких, сердечной астмой.
- В острой стадии инфаркта происходит расплавление мышечной ткани, которая подверглась некрозу, период длится 2–14 дней. Болевой синдром проходит, нарастают признаки сердечной недостаточности, повышается температура тела. Показатели гипертермии зависят от площади некроза.
- Подострое течение инфаркта миокарда у женщин характеризуется рубцеванием и появлением грануляций в очаге поражения. Стадия длится 4–8 недель. Состояние больного улучшается, боли и температура проходит.
- В постинфарктный период происходит адаптация сердечной мышцы к появлению рубца, постепенно нормализуется функционирование органа.
В зависимости от размеров поражения инфаркт миокарда бывает мелкоочаговый и крупноочаговый. Первая форма реже вызывает тяжелые осложнения. Крупноочаговое поражение сопровождается образованием аневризмы и разрывом сердца, развитием острой сердечной недостаточности, тромбоэмболией.
Иногда у женщин диагностируется атипичный инфаркт миокарда, заболевание характеризуется появлением болей в нетипичных местах: в горле, кисти левой руки, лопатке, эпигастрии, шее. А также может происходить бессимптомное развитие инфаркта, при этом пациентов беспокоит кашель, удушье, отечность конечностей, аритмия, головокружение, нарушение сознания.
Инфаркт у женщин может вызывать некроз всей толщи миокарда, мышечных стенок, тканей в зоне прилегания к эндокарду или эпикарду. Наблюдается поражение правожелудочковых или левожелудочковых артерий. Заболевание бывает первичное, вторичное или рецидивирующее.


Comments
(0 Comments)