Существующие нарушения сердечного ритма и их отображение на ЭКГ
Зачем проводится ЭКГ при гипертонической болезни
- Интерпретация ЭКГ
- Диагностика и показания ЭКГ при гипертонической болезни по стадиям прогрессирования заболевания
- Полезные советы
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
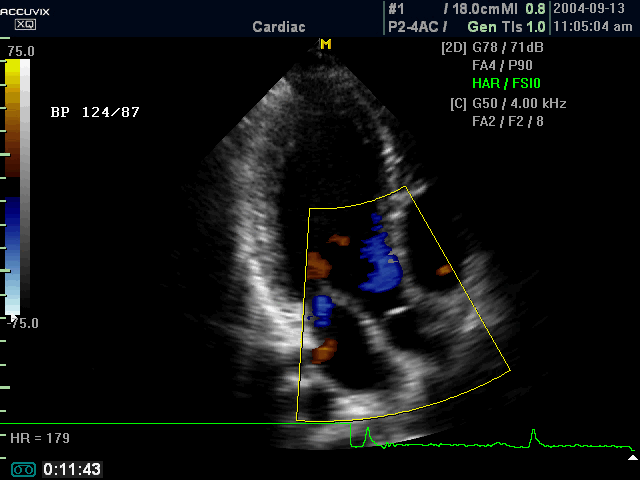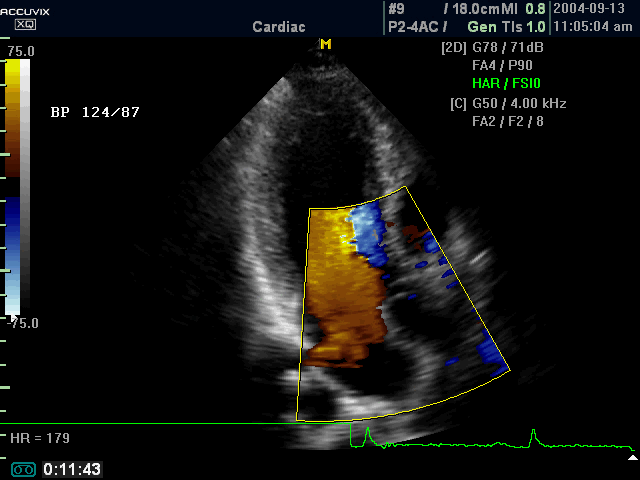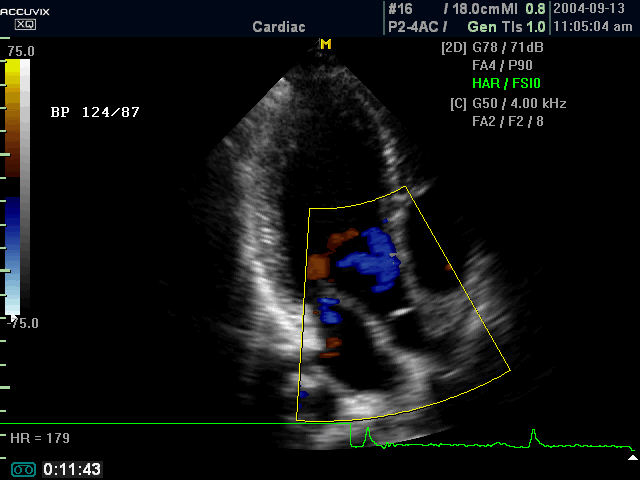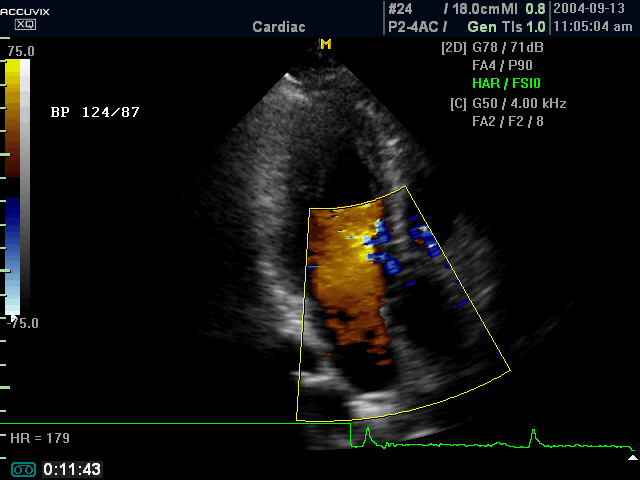
ЭКГ давно уже является надежным помощником в исследовании и лечении гипертонии. Этот инструментальный способ диагностики, требующийся каждому пациенту с гипертонической болезнью, выявляет перебои в функционировании сердца, определяет наличие стенокардии предоставляет данные о состоянии миокарда, гипертрофии сердца, смещении его электрической оси.
Подробнее картину деформаций сердца при гипертензии демонстрирует эхокардиография. С ее помощью можно увидеть гипертрофию плюс измерить толщину стенки желудочка, имеющую свойство увеличиваться при повышении сосудистого сопротивления.
Интерпретация ЭКГ
Расшифровка кардиографического рисунка заключается в измерении длины, площади сегментов и амплитуды колебания зубцов.
Ритм сокращений сердечной мышцы считают по продолжительности интервалов. В случае когда их длительность одинакова или варьируется не более чем на 10% — показатели являются нормальными, при других данных допускается вероятность нарушения ритма. Но объективный диагноз может установить только лечащий доктор.
Наиболее явными показателями гипертензии на электрокардиограмме считаются:
- Перегрузка или гипертрофия левого желудочка;
- Косвенные симптомы ишемической болезни сердца или ишемии областей миокарда.
I стадия
Начало гипертонии сопровождается малым количеством нестойких симптомов, которые быстро возникают и также внезапно проходят.
Повышенное давление порой выявляется случайно. АД имеет тенденцию иногда подскакивать из-за физических или эмоциональных перегрузок.
На этом этапе заболевания поражения органов-мишеней нет. Соответственно, электрокардиограмма, эхокардиограмма и рентгенограмма не демонстрируют патологических метаморфоз.
II стадия
Для следующего периода гипертонической болезни характерна определенная совокупность её проявлений, у пациентов порой случаются гипертонические кризы.
ЭКГ показывает изменения, характерные для гипертрофии левого желудочка. Они же видны на рентгенологическом и эхокардиографическом обследовании. Позднее на ЭКГ при гипертонии второй стадии отразятся данные о нарушениях ритма и проводимости сердца, а также коронарного кровообращения.
III стадия
Высшая ступень гипертонической болезни определяется постоянным повышенным давлением, плюс развиваются осложнения на разных органах:
- Мозга: кровоизлияние в район мозговой коры или мозжечка;
- Глазного дна: кровоизлияние в сетчатку;
- Сердца: левожелудочковая недостаточность, инфаркт миокарда;
- Почек: почечная недостаточность.
ЭКГ выявляет повреждения коронарного кровообращения, проявления гипертрофии левого желудочка.
Зачем вы кормите аптеки, если гипертония, как огня, боится обычную…
Табаков раскрыл уникальное средство против гипертонии! Чтобы снизить давление, сохранив сосуды, добавьте в…
Полезные советы
Избежать прогрессирования гипертонической болезни реально, если следовать рекомендациям:
Обязательно ежедневно выполнять физические упражнения, дабы сохранить сосуды эластичными;
Нужно поддерживать оптимальный вес, потому, что его излишек имеет тенденцию провоцировать и гипертонию, и ишемическую болезнь сердца;
Важно избегать курения, в том числе пассивного, поскольку воздействие никотина приводит закупорке кровеносных сосудов;
Требуется обязательный полноценный отдых с чередованием интеллектуальной и физической активности;
Необходимо время от времени делать анализы на сахар;
Важно с одинаковой периодичностью измерять артериальное давление;
Требуется проходить ЭКГ сердца в установленные врачом сроки.
Чтобы не дать развиться гипертонической болезни, необходимо как возможно раньше ее выявить. Наиболее надежный и в то же время доступный и информативный метод, дающий возможность своевременно диагностировать заболевание, — постоянный контроль за состоянием давления и работой сердца. ЭКГ позволит установить первопричину изменения давления – связана ли она с функционированием сердечно-сосудистой системы либо нет – и вовремя назначить корректное лечение.
Характеристики сердечного ритма
Возникновение электрических явлений в сердце обусловлено перемещением в мио-кардиальных клетках ионов натрия и калия, которое создает необходимые условия для возбуждения, сокращения и затем перехода в первоначальное состояние сердечной мышцы. Электрическая активность свойственна всем типам клеток миокарда, однако спонтанной деполяризацией обладают только кардиомиоциты проводящей системы.
Одним из важнейших параметров нормальной функции сердца считается синусовый ритм, который указывает на тот факт, что источник мышечных сокращений поступает из узла Кейт-Флака (или синусового участка сердца). Закономерное повторение появляющихся сердечных импульсов определяется на кардиограмме и у здоровых людей, и у пациентов с патологиями сердца.
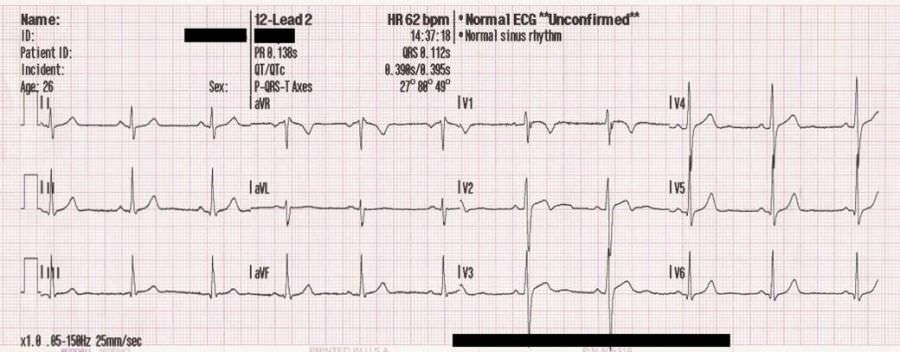 Комплекс ЭКГ составляют несколько зубцов, интервалов и сегментов, которые отражают сложные механизмы распространения по сердечной мышце волн деполяризации и реполяризации
Комплекс ЭКГ составляют несколько зубцов, интервалов и сегментов, которые отражают сложные механизмы распространения по сердечной мышце волн деполяризации и реполяризации
Расшифровка ЭКГ проводится по следующей схеме:
- оценивание регулярности сердечного ритма;
- подсчет количества сокращений мышцы сердца;
- определение «водителя ритма» – источника возникновения и проведения возбуждения в сердечной мышце;
- изучение функции проводимости импульса по сердцу.
Частота сердечных сокращений здорового взрослого человека колеблется от 60 до 90 ударов в минуту. Тахикардия свидетельствует о повышении ЧСС, брадикардия – об урежении. Для определения «водителя ритма сердца» (участка миокарда, который генерируют импульсы), оценивают ход возбуждения по верхним отделам – предсердиям. Этот показатель устанавливают по соотношению зубцов желудочкового комплекса. Синусовый ритм, вертикальное положение ЭОС (электрической оси сердца, которая отражает особенности его строения) и нормальный показатель ЧСС указывают на отсутствие в организме пациента каких-либо отклонений работы сердечной мышцы.
Особенности возникновения нижнепредсердных ритмов у ребенка
Для периода новорожденности характерно недостаточное созревание волокон проводящей системы сердца и вегетативной регуляции ритма. Поэтому появление предсердного ритма не расценивается как патологическое состояние. Активность синусового узла у такого ребенка обычно непостоянная – нормальный ритм чередуется с нижнепредсердным.
Нередким бывает сочетание эктопического очага в предсердиях и малых аномалий развития сердца – дополнительные хорды, трабекулы, пролапс клапана.
Более серьезным состоянием является аритмия при наличии порока сердца, интоксикации в периоде внутриутробного развития, неблагоприятном протекании беременности, осложнениях родов, у недоношенных младенцев. Поэтому при наличии слабости, одышки, цианоза при плаче или кормлении ребенок нуждается в глубоком обследовании сердца.
Множество жалоб на работу сердца (перебои, замирание, сильное сердцебиение) в таком случае не отражает серьезности изменений. Характерной особенностью является непостоянство проявлений, улучшение после приема успокаивающих препаратов.
Если у пациента преобладает тонус симпатического отдела нервной системы, то основными признаками аритмии будут:
- тахикардия;
- приливы жара, чередующиеся с познабливанием;
- бледность кожи;
- усиленное сердцебиение;
- тревожность;
- дрожание рук.
При ваготонии ритм сердца замедляется, что сопровождается головокружением, замиранием сердцебиения, потливостью, предобморочным состоянием, падением артериального давления. Обычно такие резкие проявления характерны для кризового течения вегето-сосудистой дистонии, а при более легких вариантах симптомы выражены слабо.
Если нижнепредсердный ритм возникает при органических поражениях сердца (ишемия, воспаление, рубцовая ткань), то клиническая картина полностью определяется фоновым заболеванием.
Из-за того, что появление ритма с источником импульсов в нижнем предсердии зачастую непостоянное явление, то его обнаружить при обычной диагностике не всегда представляется возможным. При однократной регистрации ЭКГ можно получить полностью нормальную запись.
Поэтому для многих пациентов требуется продолжительное обследование – мониторирование на протяжении суток или даже 2 — 3 дней, а также использование нагрузочных проб, ритмографии, электрофизиологического исследования.
Критерии отнесения ритмов сердца к нижнепредсердным:
Гипертрофия миокарда
При хронических перегрузках (давлением, объемом) сердечная мышца в отдельных участках начинает утолщаться, а камеры сердца растягиваться. На ЭКГ подобные изменения обычно описываются, как гипертрофия.
- Гипертрофия левого желудочка (ГЛЖ) – типична для артериальной гипертензии, кардиомиопатии, ряда сердечных пороков. Но и в норме у спортсменов, тучных пациентов и лиц, занятых тяжелым физическим трудом, могут встречаться признаки ГЛЖ.
- Гипертрофия правого желудочка – несомненный признак повышения давления в системе легочного кровотока. Хроническое легочное сердце, обструктивные болезни легких, кардиальные пороки (стеноз легочного ствола, тетрада Фалло, дефект межжелудочковой перегородки) ведут к ГПЖ.
- Гипертрофия левого предсердия (ГЛП) – при митральном и аортальном стенозе или недостаточности, гипертонической болезни, кардиомиопатии, после миокардита.
- Гипертрофия правого предсердия (ГПП) – при легочном сердце, пороках трикуспидального клапана, деформациях грудной клетки, легочные патологии и ТЭЛА.
- Косвенные признаки гипертрофий желудочков — это отклонение электрической оси сердца (ЭOC) вправо или влево. Левый тип ЭОС – это отклонение ее влево, то есть ГЛЖ, правый – ГПЖ.
- Систолическая перегрузка – это также свидетельство гипертрофии отделов сердца. Реже это свидетельство ишемии (при наличии стенокардитических болей).
Эктопические гетеротропные нарушения ритма
Эктопическая аритмия представляет собой
нарушение ритма, при котором в сердце
имеются дополнительные очаги возбуждения,
которые функционируют независимо друг от
друга. Такие очаги возникают при изменениях
в миокарде, а также в результате
нейроэндокринных влияний.
К эктопическим аритмиям относятся
следующие нарушения ритма:
1) активные — экстрасистолия,
пароксизмальная тахикардия;
2) ускоренные эктопические ритмы,
мерцательная аритмия.
Экстрасистолия.
Это преждевременные сокращения всего
сердца или отдельных его частей, которые
возникают под влиянием дополнительного
очага возбуждения. Различают
экстрасистолии:
1) функциональные и органические;
2) по времени образования: позднюю — в
диастолу и раннюю — в систолу;
3) редкие — до 5/мин, средние — до 15/мин, частые —
более 15/мин;
4) по закономерностям повторения: би-, три-,
квадригеминии;
5) по месту возникновения различают
желудочковую, атриовентрикулярную и
предсердные экстрасистолы.
Экстрасистолы могут ощущаться ребенком
как: перебои работы сердца, удар в грудь,
чувство остановки сердца, когда происходит
компенсаторная пауза, как ощущение жара в
области сердца и горла, но жалобы могут
отсутствовать. При выслушивании
определяется усиленный первый тон над
верхушкой сердца. При наличии
функциональных экстрасистол у детей они
могут быть в периоды физического или
психического напряжения, а также при смене
погодных и климатических условий. При
ваготопических экстрасистолах дети имеют
гиперстеническую конституцию и избыточную
массу тела. Функциональные экстрасистолы
являются суправентрикулярными. При
предсердных экстрасистолах имеет место
измененный зубец Р, укороченный интервалом
P-Q при узком желудочковом комплексе и
неполной компенсаторной паузе.
Экстрасистолы из атриовентрикулярного
соединения отличаются от предсердной отсутствием
зубца Р перед желудочковым комплексом.
Желудочковые экстрасистолы возникают при
органической кардиальной патологии.
Одиночные, редкие экстрасистолы
регистрируются и у практически здоровых
детей, в том числе новорожденных. При
аускультации и ФКГ желудочковая
экстрасистола имеет сниженную амплитуду I
тона сердца. Тяжелое течение имеют
групповые, частые экстрасистолы. Различают
право- и левоже-лудочковые экстрасистолы.
При правожелудочковой экстрасистоле
основной зубец R направлен в стандартном
отведении вверх, при левожелудочковой —
вниз. Обычно при аускультации отмечаются
дополнительные удары при исследовании
пульса, временной промежуток до следующего
удара чаще увеличен — наступает
компенсаторная пауза.
Пароксизмальная тахикардия.
Проявляется приступом резкого учащения
сердцебиения, в 2-3 раза превышающего
нормальный ритм (до 180-200 и выше в 1 мин), и
резким прекращением сердцебиения. Чаще
отмечается у детей 4-5-летнего возраста,
тяжелый прогноз отмечается, если она
возникает на первом году жизни. Часто у
детей раннего возраста приступы начинаются
на фоне вирусной инфекции. У детей раннего
возраста она может сопровождаться
энцефалитической реакцией. У детей
старшего возраста приступ тахикардии
возникает внезапно, но иногда этому
предшествуют неприятные ощущения в области
сердца, чувство напряжения, головокружение,
обморочное состояние. Обычно у детей
возникает чувство тревоги, бледность, затем
появляются цианоз, одышка. Могут отмечаться,
кроме этого, боли в животе и подложечной
области. Приступы длятся от нескольких
секунд до нескольких дней. При объективном
обследовании отмечается эмбриокардия.
Пульс часто не поддается подсчету, малого
наполнения. Определяется снижение
артериального давления. Несмотря на
частоту сердцебиений, падает ударный и
минутный объем сердца. Сердце работает с
большой нагрузкой при снижении его
кровоснабжения. На ЭКГ при пароксизмальной
тахикардии прослеживаются ригидный ритм,
аберрантные желудочковые комплексы.
Наиболее тяжелой формой пароксизмальной
тахикардии является суправентрикулярная
форма. У детей она проявляется в виде
предсердной формы при кардитах,
передозировке атропина, врожденных пороках
сердца. Приступы суправентрику-лярной
формы пароксизмальной тахикардии часто
возникают при смене положения тела,
пробуждении больного. На ЭКГ в
межприступном периоде и непосредственно
перед пароксизмами при
суправентрикулярной форме может
фиксироваться экстрасистолия, при приступе
картина соответствует групповой
экстрасистолии с узким QRS комплексом.
Нижнепредсердный ритм своевременное лечение поможет получению выраженного результата
Относясь к классу аритмий, нижнепредсердный ритм проявляется в нарушении синусоидного проявления сокращений сердца. При этом наблюдается нарушение сокращений сердца, а это может стать причиной серьезных органических нарушений.
Нижнепредсердный ритм является одной из основных разновидностей аритмий сердца, которые вызывают определенные негативные изменения в состоянии больного, в частности дискомфорт, нарушение привычного образа жизни и существенное ограничение в активном движении. Возникая при неравномерном ритме в деятельности синусового узла, нижнепредсердный ритм представляет собой аномальное сокращение миокарда.
Данная разновидность аритмии сердца считается одной из наиболее часто встречающихся у людей, имеющих любые сердечные патологии. И выявление так называемого «замещающего ритма» достаточно просто, поскольку длительного его более короткая, что хорошо может прослушиваться профессионалом при проведении соответствующего обследования.
Поскольку этиология данной сердечной патологии предполагает наличие провоцирующих данное состояние причин физиологического характера, а также объективных причин, которые могут стать провоцирующими факторами, для полного избавления от этого вида сердечной аритмии одного выявления заболевания и лечения его будет недостаточно. Следует выявить те предрасполагающие факторы, которые могли вызвать проявление нижнепредсердного ритма.
Опасность данного состояния состоит в возможности дальнейшего углубления симптомов, а также в значительном ограничении возможностей заболевшего человека. Опасность для жизни также присутствует, и особенно это актуально в случае наличия дополнительных серьезных заболеваний.
О том, что это такое и опасен ли эктопический, ускоренный, преходящий нижнепредсердный ритм сердца, читайте далее.
Что представляет собой нарушение сердечного ритма
Нарушение ритма сердца – это патологическое изменение в работе сердца, при котором нарушается частота и ритмичность сокращений сердечной мышцы. Это заболевание является очень сложным в области кардиологии и требует особого подхода в диагностировании и лечении. Для того чтобы правильно поставить диагноз и точно определить вид аритмии, необходимо в совершенстве владеть электрокардиографией. Не имеющему практического опыта в этой области человеку будет очень сложно правильно диагностировать и расшифровать кардиограмму. Итак, для того чтобы суметь правильно расшифровать ритмы сердца на ЭКГ, для начала необходимо правильно провести эту манипуляцию.
Нижнепредсердный ритм на ЭКГ
Из-за того, что появление ритма с источником импульсов в нижнем предсердии зачастую непостоянное явление, то его обнаружить при обычной диагностике не всегда представляется возможным. При однократной регистрации ЭКГ можно получить полностью нормальную запись.
Поэтому для многих пациентов требуется продолжительное обследование – мониторирование на протяжении суток или даже 2 — 3 дней, а также использование нагрузочных проб, ритмографии, электрофизиологического исследования.
Критерии отнесения ритмов сердца к нижнепредсердным:
| Ритмы сердца | Описание |
| Замещающий | конфигурация желудочкового комплекса в норме, предсердный зубец находится перед каждым QRS, но он деформирован или вершина направлена книзу, РQ не изменен или укорочен, частота сокращений менее 60 ударов за минуту; |
| Ускоренный | Р находится перед неизмененным QRS, может быть двухфазным, зазубренным или негативным, РQ немного удлинен, частота сокращений превышает 90 за минуту; |
| Из правого предсердия | Р изменяется в 2, 3, aVF, V1, V2; |
| Из левого предсердия | аномальный Р в V1-V6, 2, 3, aVF, при этом в V1 будет особая форма – гладкая, удлиненная первая фаза и резкий пик во второй («лук со стрелой», «щит и меч», «купол со шпилем»). |
Каковы симптомы предсердного ритма
Симптоматика предсердного ритма вариабельна: от полного благополучия до серьезного дискомфорта. В первом случае признаков аномальной сердечной деятельности нет, а изменения ритма констатирует лишь запись ЭКГ. Во втором симптоматика вызвана основным заболеванием, повлекшим расстройства синусового автоматизма и может складываться из:
- Чувства перебоев, замирания в груди;
- Слабости и снижения работоспособности;
- Одышки;
- Кардиалгии;
- Отечного синдрома.
Периодические и кратковременные предсердные сокращения могут сопровождаться некоторым дискомфортом, чувством замирания и толчка в груди, ускорением дыхания, но существенным образом на жизнедеятельности не сказываются.
Затяжные эпизоды предсердной импульсации протекают более тяжело: пациент чувствует страх, стремится поудобнее лечь или сесть, затем нарастает ощущение немотивированной тревоги, появляется дрожь, может закружиться голова, ощущаются сердечные перебои, выступает холодный липкий пот, нарушается работа пищеварительного тракта.
Длительные периоды аритмии опасны не только нарушением кровообращения в сердце и других органах, но и возможностью тромбообразования в предсердиях, особенно, если патология связана с органическими изменениями — порок, миокардиальный рубец, дистрофия миокарда.
В то же время, эктопические источники ритма в предсердиях могут активизироваться и при некоторых особенностях в сердце — добавочная хорда, пролапс двухстворчатого клапана. Эти изменения обычно не представляют угрозы, тогда как врожденные пороки, миокардит, тяжелая гипоксия или интоксикация, приводящие к формированию предсердного ритма у ребенка, – серьезная проблема, требующая активных действий специалистов.
К активизации предсердных источников сокращений у детей подталкивают внутриутробное инфицирование, действие этанола и курение матери во время беременности, недоношенность, гестозы, осложненные роды. Малыши с патологическим предсердным ритмом требуют постоянного контроля со стороны кардиолога.
Еще одна частая причина предсердного автоматизма — вегетативная дисфункция (вегето-сосудистая дистония). Это состояние очень распространено, может быть диагностировано у подростка, малыша или взрослого и характеризуется чрезвычайным разнообразием симптомов, среди которых нередко превалирует кардиальная симптоматика. При разобщении в работе симпатического и парасимпатического отделов вегетативной нервной системы наблюдается преобладание тонуса одного из них — ваго- или симпатикотония.
Симпатикотония сопровождается частым пульсом, бледностью кожи, ознобами, головными болями, психологическим дискомфортом вплоть до панических атак и тревожного расстройства. На ЭКГ регистрируется тахикардия, увеличение амплитуды зубца Р.
Ваготоники, напротив, склонны к брадикардии, потливы, испытывают головокружения и приступы тошноты, могут терять сознание от снижения артериального давления, страдают от дисфункции пищеварительной системы, ощущают сердечные перебои. На ЭКГ обнаруживается урежение ритма сердца, снижение выраженности предсердных зубцов.
Почему появляется и каким бывает предсердный ритм
Появление эктопического предсердного ритма всегда настораживает кардиолога или педиатра и требует определения его причины. Факторами, которые могут сыграть роль в нарушении автоматизма синусового узла, считаются:
- Структурные изменения со стороны миокарда — кардиосклероз, гипертрофия при гипертонии, кардиомиопатия или дистрофия сердечной мышцы, воспалительный процесс и другие;
- Пороки клапанов и врожденные аномалии строения сердца;
- Электролитные нарушения — при обезвоживании, патологии почек и эндокринной системы, печеночной недостаточности;
- Метаболические сдвиги — сахарный диабет;
- Отравления функциональными ядами и токсическими веществами — этанолом, угарным газом, сердечными гликозидами, никотином;
- Повреждения грудной клетки и органов средостения при тяжелых травмах.
Описанные расстройства чаще становятся причиной эктопической предсердной импульсации у взрослых. В других случаях синусовый автоматизм теряется из-за функциональных расстройств вегетативной иннервации — вегетативная дисфункция, которая больше свойственна подростковому и молодому возрасту и не сопровождается патологией внутренних органов.
В зависимости от скорости, с которой сокращается сердце при генерации импульсов из предсердий, различают:
- Ускоренный предсердный ритм;
- Замедленный.
По времени возникновения он бывает:
- Постоянным;
- Временным, возникающим через определенные промежутки времени.
В зависимости от источников нервных сигналов, ритм может стать право- или левопредсердным. Это обстоятельство не несет клинической значимости, так как не влияет на характер последующего лечения и течение патологии.
Медленный предсердный ритм характерен для ситуаций, когда происходит угнетение синусного автоматизма, а для замещения его функции активизируются клетки предсердий. Скорость сокращений сердца при этом падает, наблюдается брадикардия.
Когда эктопические источники импульсации проявляют чрезмерную активность, регистрируется ускоренный предсердный ритм — частота сокращений возрастает и становится выше нормальных значений.
Что представляет собой синусовый ритм
В понятии медицинских сотрудников синусовый ритм кардиограммы является нормой для человеческого организма. Если между зубцами, изображенными на кардиограмме, есть одинаковые пробелы, высота этих столбиков тоже одинаковая, то отклонений в работе основного органа не наблюдается.
Значит, синусовый ритм на кардиограмме представляет собой следующее:
- графическое изображение скачков пульса человека;
- набор зубцов разной длины, между которыми разные интервалы, показывающие конкретный ритм сердечных импульсов;
- схематическое изображение работы сердечной мышцы;
- показатель присутствия или отсутствия отклонений в работе сердца и его отдельных клапанов.
Нормальный синусовый ритм присутствует только тогда, когда частота сердечных сокращений составляет не меньше 60 и не более 80 ударов в минуту. Именно такой ритм принято для человеческого организма считать нормальным. и на кардиограмме он отображается зубцами одинакового размера, находящимися на одинаковом расстоянии друг от друга.
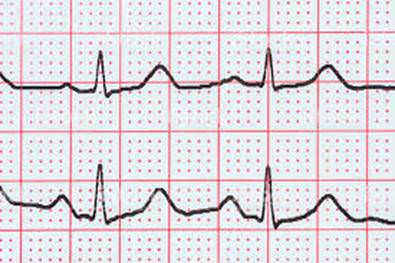 Если синусовый ритм кардиограммы сердца будет отклоняться от нормы, то медицинский специалист назначит пациенту ряд дополнительных исследований, среди которых и анализы
Если синусовый ритм кардиограммы сердца будет отклоняться от нормы, то медицинский специалист назначит пациенту ряд дополнительных исследований, среди которых и анализы
Четко стоит помнить о том, что результаты кардиограммы могут быть на сто процентов точными только в том случае, если человек является полностью спокойным. Стрессовые ситуации и нервное напряжение способствуют тому, что сердечная мышца начинает быстрее издавать импульсы, а значит, получить достоверный результат о состоянии здоровья человека точно не удастся.
Как отличить предсердный ритм от синусового
Предсердный ритм бывает медленный, замещающий. Он возникает во время угнетения работы синусового узла. Обычно при таком расположении дел сердце сокращается меньше своей нормы. Кроме того, бывают ускоренные импульсы, при которых возрастает патологическая активность центра предсердной автоматизации. В данной ситуации частоты сердечных сокращении выше сердечной нормы.
Исходя из того, где происходит активность эктопического центра, выделяются левопредсердные, правопредсердные сокращения. Для облегчения состояния больного электрокардиография необязательно должна определить, какое именно предсердие выдает патологический импульс. Врачу необходима будет диагностика измененных сокращений.
Предсердный ритм на ЭКГ замещающего типа имеет следующие признаки:
- правильное сокращение желудочков с одинаковыми интервалами;
- частота сокращений варьируется от 45 до 60 в минуту;
- каждый желудочковый комплекс имеет деформированный, отрицательный зубец;
- интервалы характеризуются укороченностью или обычной продолжительностью;
- комплекс желудочков не изменен.
Предсердный ритм ускоренного типа имеет следующие признаки на ЭКГ:
- сердечные импульсы варьируются от 120 до 130 в минуту;
- каждое желудочковое сокращение имеет деформированный, двухфазный, отрицательный, зазубренный зубец;
- интервалы удлинены;
- желудочковый комплекс неизменен.
Предсердная экстрасистолия определяется преждевременным, внеочередным сокращением. Желудочковой экстрасистолии характерно изменение сократительного комплекса с последующей компенсаторной паузой.
На электрокардиограмме врач судит о предсердном ритме по наличию деформации зубца Р. Диагностика регистрирует нарушенную амплитуду, ее направление в сравнении с нормальным импульсом. Обычно данный зубец укорочен. Правопредсердное сокращение проявляется на ЭКГ отрицательным типом. Левопредсердный ритм имеет положительный зубец и довольно причудливую форму. Он выглядит словно щит с мечом.
Если пациент страдает от миграции водительского ритма, тогда на электрокардиограмме наблюдается измененная форма зубца и более продолжительный сегмент Р Q. Причем данное изменение циклично. Мерцательная аритмия характеризуется полным отсутствием зубца. Что объясняется неполноценностью систолы.
Однако на ЭКГ присутствует волна F, характеризующаяся неравномерной амплитудой. При помощи данных волн определяются эктопические сокращения. Бывают случаи, когда предсердный ритм протекает бессимптомно, проявляясь лишь на ЭКГ. Тем не менее, если у пациента обнаружилась данная патология, ему требуется наблюдение специалиста.

Comments
(0 Comments)