Мультифокальная предсердная тахикардия и ваше сердце
ЭКГ при тахикардиях с широкими комплексами QRS дифференциальный диагноз ЖТ и НЖТ с аберрантным проведением
Информация, релевантная «ЭКГ при тахикардиях с широкими комплексами QRS (дифференциальный диагноз ЖТ и НЖТ с аберрантным проведением)»
при физической нагрузке, эмоциях, во время и после еды,после курения и употребления алкоголя. Тахикардия закономерно появляется при лихорадке, любых коликах (печеночной, почечной), тиреотоксикозе, медикаментозных воздействиях (атропин и др.), анемии, болезнях мышцы сердца. При органических заболеваниях сердца тахикардия обычно является симптомом сердечной недостаточности. Основные клинические
причиной развития хронической почечной недостаточности. По данным статистики, именно больные гломерулонефритом составляют основной контингент отделений хронического гемодиализа и трансплантации почек. Термин «гломерулонефрит» впервые предложил Klebs, который применил его в «Руководстве по патологической анатомии», опубликованном в 1876 г. Наиболее конкретным из всех определений
признаком является поражение артерий мышечного типа мелкого и среднего калибра в области их разветвлений иди бифуркаций. Особенность УП — одновременное поражение эндотелия сосудов (отложение иммунных комплексов), внутренней эластичной мембраны (полиморфно-клеточное воспаление — лимфоидные клетки, макрофаги, эпи-телиоидные клетки, нейтрофилы, фибробласты) и периваскулярной ткани (клеточная
придавать условно-патогенной флоре (иерсиниям, протею, синегнойной палочке), вирусам (ротавирусу), а также протозойной и глистной инвазии (лямблии, аскариды, стронгилоиды, описторхии и др.). 2-Алиментарный — переедание, еда всухомятку, несбалансированная по составу пища (углеводистая, бедная витаминами), злоупотребление пряностями. 3. Ионизирующее излучение (лучевой энтерит). 4.Воздействие
приведшего к поражению сердечно-сосудистой системы, а также выявление очаговой инфекции (холецистит, тонзиллит, кариес зубов и т.д.) и других сопутствующих заболеваний. Таковы сложные, но в подавляющем большинстве случаев все же разрешимые проблемы, возникающие перед врачом, который решает вопрос о том, может ли женщина, страдающая каким-либо сердечно-сосудистым заболеванием, иметь
причина материнской смертности, продолжают держать печальное лидерство, занимая 1-2 место, деля его с акушерскими кровотечениями. Этому способствует ряд факторов, составляющих особенности современной медицины. Изменение контингента беременных и родильниц, значительную часть которых составляют женщины с тяжелой экстрагенитальной патологией, с индуцированной беременностью, с гормональной и
приливы жара к лицу, голове, верхней половине туловища, потливость, сердцебиение, головокружение, нарушение сна, утомляемость, эмоциональная лабильность. Эти нарушения появляются чаще в возрасте 46—50 лет, имеют различную интенсивность и могут продолжать беспокоить женщин до 55—60 лет, а иногда и дольше. Особенности клиники КС обусловлены нередким сочетанием с гипертонической болезнью,
причинами. В определении Пн подчеркивается острый характер воспаления, поэтому нет необходимости употреблять термин «острая пневмония» (в Международной классификации болезней, принятой Всемирной организацией здравоохранения, рубрика «острая пневмония» отсутствует). В зависимости от эпидемиологической обстановки заболеваемость Пн в России колеблется от 3—5 до 10—14 на 1000 населения.
при прогресси-ровании — развитии атрофии и кишечной метаплазии), расстройстве секреторной, моторной и нередко инкреторной функций желудка. Статистические исследования показывают, что примерно 50 % трудоспособного населения развитых стран страдают ХГ. Среди заболеваний органов пищеварения ХГ занимает первое место (около 35 %), а среди всех заболеваний желудка ХГ встречается в 80—85 %
присоединяются изъязвления слизистой оболочки, не распространяющиеся глубоко в стенку кишки. В выраженной стадии слизистая оболочка отечна, с многочисленными небольшими или обширными язвами неправильной формы. В слизистой оболочке развиваются псевдополипы, что связано с регенерацией эпителия. При хрониза-ции процесса репаративно-склеротические изменения начинают преобладать, происходит рубцевание
Лечение
Лечебные мероприятия в первую очередь должны быть направлены на ликвидацию факторов, возможно, способствовавших развитию аритмии (коррекция гипоксии, нарушений кислотно-щелочного состояния, устранение гипокалиемии).
В тех случаях, когда возникает подозрение на передозировку гликозидов и нет возможности определить их концентрацию в крови, лечение ими временно прекращают. При несомненных признаках интоксикации гликозидами и очень большой частоте ритма желудочков эффективно применение больших доз дифенина или блокаторов бета-рецепторов.
Положительный результат иногда наблюдается и после внутривенного введения альдактона благодаря его калийсберегающему действию. Больным с сердечной недостаточностью, но без признаков гипокалиемии, которые до этого приступа не получали гликозидов, целесообразно их назначить. Иногда эффективными оказываются новокаинамид, хинидин или хинидин в комбинации с блокаторами бета-рецепторов, а также изоптин. Другие антиаритмические препараты в таких случаях менее эффективны.
В тяжелых случаях, требующих срочной коррекции показателей гемодинамики (гипотония, острая сердечная недостаточность), а также при неэффективности антиаритмических препаратов можно использовать электроимпульсную терапию.
При этом восстановить синусовый ритм удается у сравнительно небольшого числа больных. Частая стимуляция предсердий переводит эту тахикардию в мерцание предсердий, при котором легче обеспечить урежение желудочковых сокращений с помощью гликозидов.
Для профилактики приступов рекомендуется использовать сердечные гликозиды либо хинидин, хинидин в комбинации с пропранололом, изоптин, ритмодан и другие антиаритмические препараты.
Прогноз жизни зависит от основного заболевания и чаще свидетельствует о тяжелом его течении. При редко встречающейся тахикардии у больных без явных заболеваний сердца (так называемая идиопатическая форма), несмотря на трудности лечения, прогноз чаще хороший.
«Пароксизмальные тахикардии», Н.А.Мазур
Читайте далее:
Ускоренный наджелудочковый ритм
Это сравнительно редко встречающаяся форма нарушения наджелудочкового ритма; характерным признаком является постепенное или внезапное учащение ритма, который периодически прерывается отдельными синусовыми комплексами или сменяется периодами синусового ритма различной продолжительности. В литературе этот вид аритмии описывается как постоянная или хроническая форма реципрокной тахикардии, постоянно повторяющаяся наджелудочковая тахикардия, непароксизмальная тахикардия, повторяющаяся пароксизмальная тахикардия, постоянная предсердная тахикардия. Этиология…
Ускоренный наджелудочковый ритм (клиническая картина)
Эта форма нарушения ритма сердца выявляется преимущественно у лиц молодого возраста. По нашим данным, лишь около 20% составляют больные старше 40 лет. Заболевают как мужчины, так и женщины. Аритмия у многих больных выявляется случайно, причем они в этот момент не предъявляют жалоб, поэтому длительность заболевания в ряде случаев установить трудно. Только примерно у половины из…
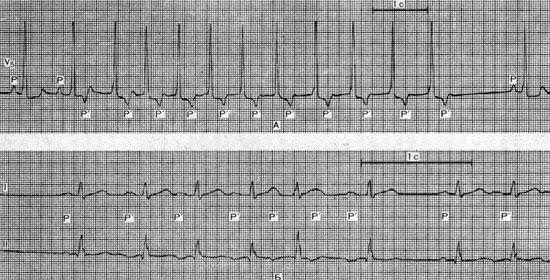
Синусово-предсердная пароксизмальная тахикардия
Этот вид тахикардии представляет собой приступообразное учащение ритма с числом сердечных сокращений от 80 до 200 в 1 мин и характеризуется внезапным началом и внезапным прекращением. Небольшая частота ритма во время пароксизма (80 — 120 ударов в 1 мин) обычно наблюдается у больных с исходно выраженной синусовой брадикардией. Этиология Характер морфологических изменений синусово-предсердной зоны у…
Предсердная пароксизмальная тахикардия
Эта форма тахикардии встречается сравнительно редко и описывается также под другими названиями: эктопическая предсердная тахикардия, автоматическая предсердная тахикардия. Исходя из механизма развития, к этой форме аритмии можно также отнести предсердную тахикардию с предсердно-желудочковой блокадой и многофокусную предсердную тахикардию. Предполагается также возможность существования предсердной пароксизмальной тахикардии, возникающей по механизму повторного входа. Частота предсердного ритма достигает 150…
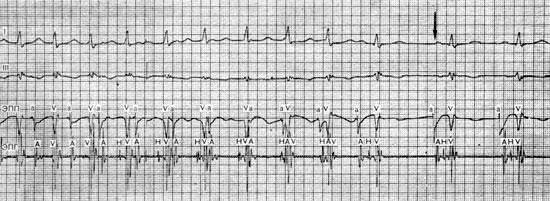
Узловая предсердно-желудочковая пароксизмальная тахикардия
С помощью современных электрофизиологических исследований доказано, что эта форма наджелудочковой пароксизмальной тахикардии встречается наиболее часто. Ритм сердца колеблется от 140 до 220 в 1 мин, но у большинства больных — от 180 до 200 в 1 мин. В зарубежной литературе ее называют «тахикардия из области предсердно-желудочкового соединения» (AV junctional tachycardia). В отечественной литературе, по-видимому, целесообразно…
Лечение
Первая помощь может заключаться в применении массажа каротидного синуса справа или пробы Вальсальвы, которые у многих больных купируют приступ. У пожилых людей с подозрением на синдром брадитахикардии и у больных с подозрением на поражение сонной артерии не рекомендуется проводить массаж каротидного синуса.
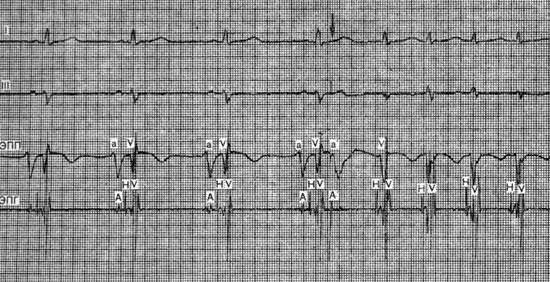
Купирование синусово-предсердной тахикардии
Купирование синусово-предсердной тахикардии с помощью массажа каротидного синуса. I, III ― стандартные отведения ЭКГ; ЭПП ― электрограмма правого предсердия; ЭПГ — электрограмма пучка Гиса; а, А ― потенциал верхней и нижней частей правого предсердия соответственно. H, V ― потенциал пучка Гиса и желудочков. Перед восстановлением синусового ритма (указанно стрелкой) регистрируется удлинение интервала АН, а последний эктопический импульс блокируется в предсердно-желудочковом узле.
В связи с тем что синусово-предсердная тахикардия как отдельная форма была описана недавно , эффективность антиаритмических препаратов для ее лечения изучена недостаточно. Однако, исходя из механизма возникновения аритмии, можно предполагать, что изоптин, новокаинамид, хинидин, ритмодан, анаприлин будут оказывать как купирующий, так и профилактический эффект.
Вместе с тем в тех случаях, когда синусово-предсердная тахикардия является одним из признаков синдрома брадитахикардии, назначение некоторых антиаритмических препаратов требует осторожности (смотрите лечение синдрома брадитахикардии). Введение атропина иногда может спровоцировать возникновение пароксизма тахикардии
Прогноз жизни у больных с синусово-предсердной тахикардией зависит от основного заболевания.
«Пароксизмальные тахикардии», Н.А.Мазур
Читайте далее:
Предсердная пароксизмальная тахикардия
Эта форма тахикардии встречается сравнительно редко и описывается также под другими названиями: эктопическая предсердная тахикардия, автоматическая предсердная тахикардия. Исходя из механизма развития, к этой форме аритмии можно также отнести предсердную тахикардию с предсердно-желудочковой блокадой и многофокусную предсердную тахикардию. Предполагается также возможность существования предсердной пароксизмальной тахикардии, возникающей по механизму повторного входа. Частота предсердного ритма достигает 150…
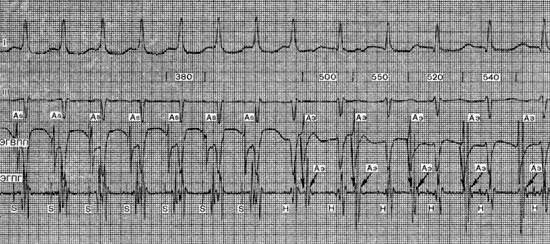
Предсердная пароксизмальная тахикардия (клиническая картина)
Возникновение предсердной тахикардии в большинстве случаев ассоциируется с тяжелым заболеванием сердца, поэтому в клинической картине преобладают симптомы, связанные с основным заболеванием. Учащение ритма желудочков может вызвать появление или усугубление имеющейся сердечной недостаточности. При высокой частоте ритма желудочков иногда снижается артериальное давление. Поэтому, кроме ощущения сердцебиения, больные отмечают одышку, появление или увеличение отеков на голенях. При…

Узловая предсердно-желудочковая пароксизмальная тахикардия
С помощью современных электрофизиологических исследований доказано, что эта форма наджелудочковой пароксизмальной тахикардии встречается наиболее часто. Ритм сердца колеблется от 140 до 220 в 1 мин, но у большинства больных — от 180 до 200 в 1 мин. В зарубежной литературе ее называют «тахикардия из области предсердно-желудочкового соединения» (AV junctional tachycardia). В отечественной литературе, по-видимому, целесообразно…
Узловая предсердно-желудочковая пароксизмальная тахикардия (клиническая картина)
Выраженность субъективных ощущений и гемодинамических нарушений неодинакова и зависит от частоты ритма, продолжительности приступа, состояния сократительной способности миокарда и коронарного кровообращения, а также психоэмоциональных особенностей личности. Большинство больных четко определяют начало и конец приступа сердцебиения, сопровождающегося значительным ухудшением самочувствия, и лишь меньшая часть описывает его как ощущение небольшого дискомфорта в груди, легкого сердцебиения. Некоторые больные…
Узловая предсердно-желудочковая пароксизмальная тахикардия (лечение)
Купирование приступа у части больных возможно с помощью вагусных проб. Самостоятельно больные могут использовать пробу Вальсальвы (сильное натуживание в течение 10 — 15 с после глубокого вдоха на фоне задержки выдоха), провоцировать рвотный рефлекс путем раздражения корня языка или задней стенки глотки. Врач обычно прибегает к массажу каротидного синуса, который располагается ниже уровня угла нижней…
Экг при пароксизмальной предсердной тахикардии
Источником предсердной тахикардии могут служить фокусы, расположенные как в правом предсердии (ПП), так и в левом предсердии (ЛП), в результате чего формируются дискретные зубцы Р измененной формы, следующие в ускоренном правильном ритме. Исключением является многофокусная предсердная тахикардия, которая характеризуется нерегулярным предсердным ритмом с зубцами Р разной морфологии.
Причинами являются повреждение миокарда, респираторные заболевания и поражение клапанного аппарата сердца. Часто предсердная тахикардия бывает идиопатической.
Как и при трепетании предсердий (ТП), в ряде случаев АВ-узел может проводить на желудочки все предсердные импульсы, но нередко наблюдается АВ-блокада различной степени. Могут быть эффективны антиаритмические средства. В трудных случаях требуется катетерная РЧА.
После 3 синусовых комплексов следует короткий эпизод предсердной тахикардии: частота сокращений предсердий внезапно увеличивается, а форма зубца Р изменяется.
Источником предсердной тахикардии могут служить фокусы, расположенные как в ПП, так и в ЛП. Она может быть устойчивой или пароксизмальной. В практическом смысле разница между предсердной тахикардией и ТП заключается в том, что в первом случае частота сокращений предсердий ниже (120-240 уд./мин). Как и при ТП, в некоторых случаях АВ-узел может проводить на желудочки все предсердные импульсы, но нередко наблюдается АВ-блокада различной степени.
Частота сокращений предсердий ниже, чем при ТП, а пилообразное изменение изолинии отсутствует. При отсутствии предсуществующей блокады ножки пучка Гиса или аберрантного внутрижелудочкового проведения желудочковые комплексы будут узкими. Как и при ТП, предсердная активность обычно лучше всего видна в отведении V1.
Может возникать предсердная тахикардия с АВ-проведением 1:1. Массаж каротидного синуса бывает полезен в постановке диагноза. Аденозин также может использоваться для диагностики, однако в ряде случаев препарат купирует предсердную тахикардию, не вызывая транзиторной АВ-блокады.
Предсердная тахикардия с АВ-блокадой. Частота сокращений предсердий составляет 150 уд./мин.
При АВ-проведении 1:1 трудно отличить предсердную тахикардию от синусовой. При синусовой тахикардии интервал PR обычно короткий, поскольку катехоламины, повышающие активность синусового узла, увеличивают и скорость АВ-проведения. Таким образом, удлиненный интервал PR с большей вероятностью указывает на наличие предсердной, а не синусовой тахикардии.
Положительный зубец Р в отведении V1 или отрицательный зубец Р в отведениях I или aVL указывают на то, что источник тахикардии находится в ЛП, в то время как положительный зубец Р в отведении aVL указывает на происхождение тахикардии из ПП.
При наличии АВ-блокады высокой степени в связи с тем, что частота желудочковых сокращений относительно низка, может быть сделано ошибочное заключение о наличии полной блокады сердца. Как следствие, вероятен необоснованный вопрос о целесообразности проведения ЭКС, если должным образом не оценить высокую частоту сокращений предсердий!
Предсердная тахикардия обычно является пароксизмальной. Однако при длительном непрерывном течении она может привести к развитию сердечной недостаточности.
Многофокусная предсердная тахикардия
Многофокусная предсердная тахикардия, именуемая также хаотическим предсердным ритмом, характеризуется наличием высокочастотного неправильного ритма предсердий с зубцами Р разной морфологии. Обычно она обусловлена легочной патологией или тяжелой системной патологией, такой как сепсис.
а — Отведение V1. Предсердная тахикардия с АВ-проведением 1:1. Интервал PR больше, чем обычно бывает при синусовой тахикардии.
б — Отведение V1. Предсердная тахикардия до (нижняя кривая) и во время (верхняя кривая) массажа каротидного синуса.
Частота сокращений предсердий на верхней кривой идентична частоте сокращений желудочков на нижней.
Это свидетельствует о том, что до массажа каротидного синуса АВ-проведение составляло 1:1.
Многофокусная предсердная тахикардия Нарушения ритма и проводимости сердца
7.1.2. Многофокусная предсердная тахикардия
Впервые ее описал француз F. Duclos (1945) под названием l’anarchie auriculaire. В медицинской литературе она встречается под разными названиями: multifocal atrial tachycardia, chaotic atrial rhythm, multiform atrial tachycardia. Частота данного нарушения ритма, по данным R. Berlinerblau, W. Feder (1972),—0,4%. Чаще встречается у пожилых людей, страдающих ИБС или бронхопульмональными заболеваниями.
Клиническая картина. Многофокусная предсердная тахикардия чаще всего проявляется одышкой. Объективно определяется учащенная, иногда аритмичная сердечная деятельность, продолжающаяся от нескольких секунд до нескольких дней, месяцев, а иногда лет. Чаще всего отмечается раз в жизни, но у некоторых больных повторяется два раза или больше. После ее прекращения восстанавливается синусовый ритм с предсердными экстрасистолами или она переходит в предсердную тахикардию с блокадой, трепетание или мерцание предсердий.
Электрокардиограмма: 1) частота предсердного ритма чаще всего 100—180 в 1 мин, иногда больше—до 250 в 1 мин; 2) зубцы Р— по крайней мере трех разновидностей, чаще заостренные. В одном случае на внутрипредсердном отведении ЭКГ обнаружено 7 разновидностей зубца Р ; 3) между зубцами Р. отмечается изоэлектрическая линия; 4) интервалы Р—Р, P—R, R—R неодинаковые; 6) возможна атриовентрикулярная блокада, особенно при большой частоте предсердий; 7) возможна аберрация комплексов QRS.
Диагностика. Многофокусная предсердная тахикардия диагностируется на основании следующих критериев: 1) зубцы Р — по крайней мере трех разновидностей; 2) отсутствует доминирующий предсердный водитель; 3) между зубцами Р — изоэлектрическая линия; 4) интервалы Р—Р, R—R и P—R различной продолжительности.
Дифференциальную диагностику необходимо провести: 1) с синусовым ритмом, сопровождающимся множественными экстрасистолами. В этом случае всегда обнаруживается ведущий водитель ритма с постоянными интервалами P—R] 2) с предсердной парасистолией, при которой также обнаруживается ведущий синусовый водитель ритма; 3) с межпредсердной диссоциацией (при ней также удается обнаружить водитель ритма; 4) с крупноволновым мерцанием предсердий. При данном нарушении нет изоэлектрической линии, частота волн свыше 350 в 1 мин; 5) с многофокусным ритмом предсердий, при котором частота предсердных волн менее 100 в 1 мин.
Лечение. В первую очередь необходимо корригировать преднолагаемую причину или существующее нарушение — коррекция гипоксии, гипокалиемии, анемии и лечение основного заболевания. Если данное нарушение возникло на фоне приема сердечных гликозидов, не следует прекращать их прием, но необходимо следить, чтобы не было их передозировки .
По данным Garvilescu S. С. Luca (1974). в 90% случаев тахикардию удается прекратить при помощи внутривенного введения лидокаина, который подавляет эктопические очаги и улучшает межпредсердное проведение. В единичных случаях отмечен эффект от хинидина, новокаинамида, дифенина.
Прогноз. Из 31 больного, наблюдавшегося R. Berli- nerblau, W. Feder, умерло 17. Срок от постановки диагноза до смерти —в среднем 44 дня; 4 больных жили более 1 мес, 5 — более 1 нед, один больной — 8 мес. и 10 дней.
Смертность составляет 29% , 37% , 55% .
Многофокусная предсердная тахикардия
23 июля 2014 г.
Многофокусная предсердная тахикардия входит в раздел наджелудочковых тахикардий и является одной из разновидностей аритмии. Многофокусная предсердная тахикардия характеризуется наличием трех, а иногда и более, наджелудочковых экстрасистол подряд. Зубцы Р различной формы, интервал Р – Р может варьировать по длине.
Данная патологическая картина на электрокардиограмме свидетельствует о функционировании нескольких очагов эктопической активности. Чаще всего многофокусная предсердная тахикардия является проявлением хронических обструктивных заболеваний легких, так как происходит нарушение газового и электролитного состава крови.
В этом случаи применение стандартных медикаментозных методов лечения, таких например как сердечные гликозиды, дает малый эффект. В свою очередь прием верапамила в дозе 5 – 10 мг внутривенно капельно в течении 2 минут дает положительный результат, но к сожалению кратковременный. В данном случаи необходимо именно патогенетическая терапия, то есть действие на механизм, который вызывает многофокусную предсердную тахикардию. Необходима нормализация нарушенного газового и электролитного состава крови.
Диагностика и дифференциальная диагностика.
Диагностическими критериями данного вида наджелудочковой тахикардии, по В. N. Goldreyer и соавт. (1973), являются следующие: 1) тахикардия начинается с предсердной экстрасистолы, после которой не отмечается задержки проведения в АВ узле; 2) предсердный цикл во время тахикардии не является прямой функцией АВ проведения; 3) первые циклы тахикардии прогрессивно укорачиваются; 4) предсердная экстрасистола, вызванная во время тахикардии, не нарушает предсердного цикла; 5) ни единичные предсердные импульсы, ни частая стимуляция предсердий тахикардии не прекращает.
К этим критериям, нам кажется, целесообразно добавить еще один, который, как правило, отмечается при лечении: это резистентность к электрической дефибрилляции (нам ни разу не удалось прекратить данный вид предсердной тахикардии методом электрической дефибрилляции). Об этом же сообщают М. М. Scheinman и др. (1974) и Gillette Р. С., Garson А. (1977).
Данный вид тахикардии приходится дифференцировать:
от синусовой тахикардии. На ЭКГ во время синусового ритма — измененные зубцы Р и нарушения проведения;
от трепетания предсердий. При предсердной тахикардии частота зубцов Р меньше, чем в случае трепетания предсердий, причем они чаще положительные, а в случае трепетания предсердий — отрицательные; между зубцами Р отмечается изоэлектрическая линия, а в случае трепетания предсердий она отсутствует; кроме того, при трепетании предсердий с помощью электрической дефибрилляции восстанавливается синусовый ритм, а при предсердной эктопической тахикардии он не восстанавливается. Данную аритмию нельзя купировать и при помощи стимуляции предсердий.
Лечение.
Прежде всего необходимо устранить очевидную причину тахикардии: прекратить прием сердечных гликозидов, корригировать гипокалиемию и т. п. При лечении данного вида тахикардии применяют следующие медикамепты: 1) сердечные гликозиды, которые увеличивают АВ блокаду и урежают частоту сердечных сокращений, предупреждают сердечную недостаточность. В некоторых случаях после их приема отмечается временное прекращение тахикардии, видимо, вследствие их ваготонического эффекта, который подавляет предсердный автоматизм; 2) бета-адрепоблокаторы, которые также увеличивают А В блокаду, однако их нельзя назначать больным со склонностью к сердечной недостаточности; 3) резерпин также может быть применен с этой целью с хорошими результатами; 4) лидокаин уменьшает частоту эктопического очага, но под его воздействием может улучшиться АВ проведение и при наличии блокады 2:1 может восстановиться проведение 1:1; Г>) дифенип также может быть эффективным, особенно в случаях, когда причиной тахикардии является токсическое воздействие сердечных гликозидов; 6) хинидин и попокаипамид, которые подавляют автоматизм эктопического очага; 7) амиодарон (кордарон); при его назначении мы наблюдали подавление эктопического очага и восстановление синусового ритма, которое удалось сохранить при помощи поддерживающих доз препарата.
В резистентных случаях применяют и хирургические методы лечения: удаление эктопического очага, создание полной атриовентрикулярной блокады с последующим вживлением электрокардиостимулятора.
Прогноз при данном виде тахикардии сомнителен. Нередко она не поддается лечению и продолжается годами в виде постоянной или хронической рецидивирующей формы. A. Dolara, L. Possi (1965) описали 37-летнего инженера, у которого данный вид тахикардии был диагностирован в возрасте 6—7 мес. и продолжался всю жизнь.
У больных с выраженной патологией сердца предсердная эктопическая тахикардия может способствовать развитию сердечной недостаточности (например, у больных острым инфарктом миокарда). В литературе описан случай инсульта мозга у детей с данным видом тахикардии.
Клиническая картина
Синусово-предсердная пароксизмальная тахикардия встречается у лиц обоего пола — как у взрослых, так и у детей, чаще, однако, у людей среднего и пожилого возраста. Пароксизмы тахикардии у многих больных протекают с маловыраженной симптоматикой, что объясняется их относительной кратковременностью, невысокой частотой ритма и соответственно маловыраженными нарушениями гемодинамики. Это, по-видимому, и приводит к тому, что синусово-предсердная пароксизмальная тахикардия диагностируется сравнительно редко.
Пароксизм может проявляться сердцебиением, иногда одышкой или головокружением и редко — потерей сознания. Последняя, очевидно, развивается при одновременной слабости функции синусового узла. У таких больных вне приступа регистрируется выраженная синусовая брадикардия. Поэтому синусово-предсердная тахикардия у них может рассматриваться как одно из проявлений синдрома брадитахикардии. Характер других симптомов, выявляемых у больных данной группы, зависит от основного заболевания.
Электрокардиографические критерии диагностики.
- Регистрируется правильный ритм с частотой 80 — 200 в 1 мин.
- Зубец Р на ЭКГ (в тех случаях, когда его удается идентифицировать) практически не отличается от синусового Р, хотя очень небольшое изменение его конфигурации иногда возможно.
- Синусово-предсердная тахикардия отличается от узловой предсердно-желудочковой отсутствием скачкообразного удлинения интервала PQ в момент возникновения пароксизма.
- Во время тахикардии возможно развитие неполной (2:1) предсердно-желудочковой блокады, что может быть спровоцировано массажем каротидного синуса.
- Ретроградная блокада проведения возбуждения по предсердно-желудочковому узлу, выявляемая на ЭКГ, зарегистрированной вне приступа (при отсутствии ретроградно проведенного зубца Р после желудочковых экстрасистол), исключает узловую предсердно-желудочковую тахикардию и служит дополнительным диагностическим признаком синусово-предсердной тахикардии.
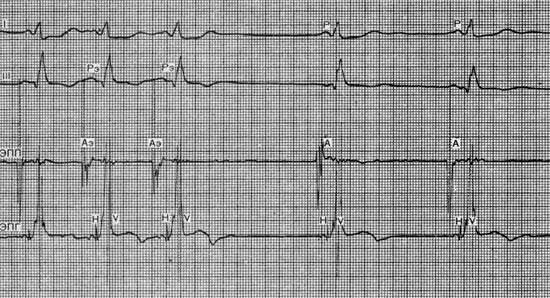
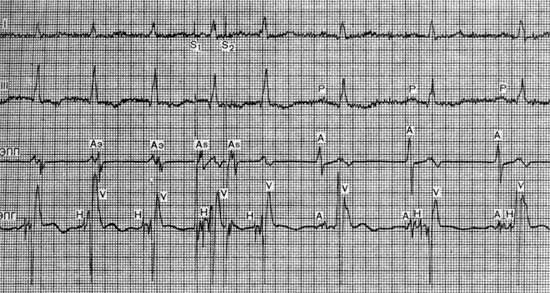
Синусово-предсердная тахикардия

I, III ― стандартные отведения ЭКГ. Первые три комплекса ― эктопические (Рэ). Тахикардия спонтанно купируется. Последние два комплекса ― синусовый ритм (Р); ЭПП ― электрограмма правого предсердия; ЭПГ ― электрограмма пучка Гиса; Аэ ― эктопический потенциал правого предсердия; А ― потенциал правого предсердия синусового происхождения; Н ― потенциал пучка Гиса; V ― потенциал желудочков.
Выявление перечисленных электрокардиографических критериев в сочетании с относительно невысокой частотой эктопического ритма позволяет с большой достоверностью диагностировать эту форму наджелудочковой пароксизмальной тахикардии.
Электрофизиологические критерии диагностики.
- Во время тахикардии потенциал верхней части правого предсердия предшествует потенциалу нижней его части и существенно не отличается от такового на фоне синусового ритма.
- Тахикардия провоцируется электростимулом, нанесенным в ту часть сердечного цикла, которая предшествует блокаде его проведения в синусовый узел. Интервал сцепления такого электростимула несколько короче интервала, при котором электростимул замещал синусовый импульс.
- Одиночный электростимул, нанесенный на предсердие и имеющий несколько меньший интервал сцепления, чем тот, при котором возник пароксизм, способен купировать приступ тахикардии.
- Частая стимуляция также провоцирует и подавляет эктопический ритм.
- Дополнительными критериями диагностики являются развитие блокады II степени антероградного проведения импульса в предсердно-желудочковом узле во время тахикардии, которая не сопровождается прерыванием приступа, а также ретроградная блокада проведения импульса при искусственной стимуляции желудочков.
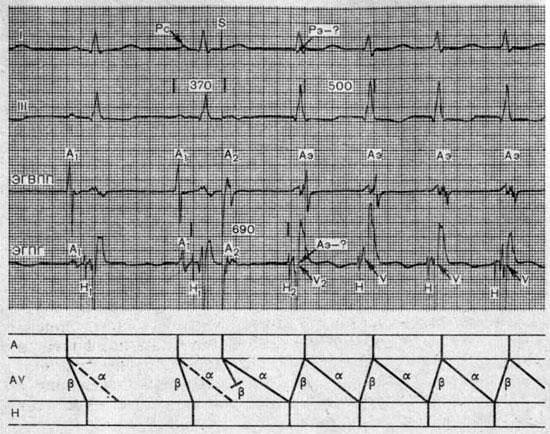
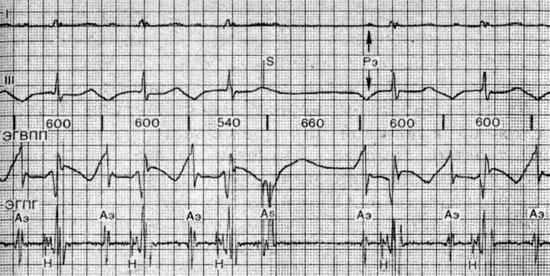
Провоцирование синусово-предсердной тахикардии
Провоцирование синусово-предсердной тахикардии частой электростимуляцией правого предсердия. I, III — стандартные отведения ЭКГ; ЭГВПП — электрограмма верхней части правого предсердия; ЭПГ — электрограмма пучка Гиса; S — электростимул; As — потенциал правого предсердия, вызванный электростимулами; Н — потенциал пучка Гиса; Аэ — эктопические предсердные импульсы, возникшие сразу после прекращения электростимуляции.
Стрелками показано, что потенциал верхней части правого предсердия (ЭГВПП) возникает раньше, чем нижней части (ЭГПГ). Продолжительность интервалов между эктопическими импульсами неодинакова (500 — 550 мс).
Классификация
Предсердная патология имеет несколько видов, для того, чтобы назначить правильное лечение, необходимо разобраться с классификацией. Здесь многое зависит от возраста больного, очень большое значение имеет общее состояние организма.
- Синоатриальнореципрокная. Характеризуется импульсами, которые образуются в области синоатриального участка мышцы сердца, а именно в том месте, где узел формируется в сердечную ткань.
- Реципрокная. Такая разновидность является одной из самых распространенных.
- Очаговая (её также называют эктопической). Здесь предсердная тахикардия носит название фокусной, участок может быть один или их может быть несколько. Речь идет об участках, которые формируют автоматические импульсы.
Предсердная тахикардия во многом зависит от того, как зародился патологический импульс, здесь есть несколько разновидностей.
- Так реципрокная возникает из-за того, что мышцы сердца начинает функционировать с нарушениями, все это формируется вместе с мерцательной аритмией. Можно нередко наблюдать трепетания предсердий. Частота сокращений мышцы сердца в этом случае характеризуется 90-120 ударами в минуту. Если говорить о лечении, то бетаблокаторы, которые являются очень эффективным средством при сердечных заболеваниях, здесь малоэффективны. Для того, чтобы ритмы сердца были восстановлены рекомендуется применять радиочастотную абляцию.
- Автоматическая тахикардия возникает в большинстве случаев у детей подросткового возраста, если вовремя не начать надлежащее лечение, то заболевание неизбежно становится хроническим. При значительных физических нагрузках у больного начинает болеть сердце. Порой, эта боль может носить сильный характер, в любом случае необходимо прибегнуть к медицинской помощи.
- Триггерная является характерным заболеванием людей пожилого возраста. По медицинским наблюдениям, пожилые люди часто употребляют гликозиды, из-за чего нередки случаи интоксикации. Нередко причиной патологии у пожилых людей является значительная физическая нагрузка. Поэтому, физкультура это конечно хорошо, но нужно во всем знать меру.
- Политопная форма обуславливается болезнью легких и ещё сердечной недостаточностью. Нередки случаи, когда при такой форме приступы могут стать причиной мерцательной аритмии. Частота сокращений сердечной мышцы повышается до 125 ударов в минуту.

Comments
(0 Comments)