Предраковые заболевания
Злокачественные заболевания молочной железы
Риск рака молочной железы увеличивается с возрастом больных и более всего диагностируется у женщин в возрасте 50 лет. Рак молочной железы является основной причиной смертности женщин в возрасте 40-55 лет.
Факторы риска. К факторам риска рака молочной железы относят солидный возраст женщины, отягощённый семейным анамнезом рака молочной железы и гинекологического рака, воздействие ионизирующего облучения, атипичную протоковую или дольчатую гиперплазию или карциному in situ молочной железы. Около 0,4-0,5% случаев рака молочной железы диагностируются во время беременности и лактации. Женщины, не рожавшие, с синдромом поликистозных яичников, ранним менархе (до 12 лет), поздней менопаузой (после 55 лет) также имеют больший риск рака молочной железы. Считают, что применение заместительной гормональной терапии в течение более 5 лет повышает риск рака молочной железы, в отличие от применения оральных контрацептивов.
Профилактика. Такие факторы, как ранняя беременность, длительная лактация, химическая или хирургическая стерилизация, физические упражнения, воздержание от употребления алкоголя, низкое содержание жира в диете могут уменьшать риск рака молочной железы. Селективный антагонист эстрогеновых рецепторов тамоксифена используется у женщин после хирургического лечения рака молочной железы и уменьшает частоту развития контралатерального рака молочной железы на 40%.
 Онкогенез. Генетическая предрасположенность к раку молочной железы имеет место у 5% больных. Доказано, что гены BRCA1 и BRCA2 ассоциированы с двусторонним пременопаузальном раком молочной железы и раком молочной железы, ассоциированным с раком яичников.
Онкогенез. Генетическая предрасположенность к раку молочной железы имеет место у 5% больных. Доказано, что гены BRCA1 и BRCA2 ассоциированы с двусторонним пременопаузальном раком молочной железы и раком молочной железы, ассоциированным с раком яичников.
Диагностика. Рутинная диагностика рака молочной железы включает такую триаду:
- самообследование молочных желёз;
- клиническое исследование молочных желёз;
- маммография у женщин в возрасте старше 40 лет и в более раннем у пациенток с высоким риском развития рака молочной железы.
При обследовании молочных желёз могут иметь место образование в молочной железе, которые пальпируются, изменения кожи (эритематозная, тёплая), выделения из соска, его ретракция или инверсия, или симптомы метастатической болезни. Симптом «лимонной корки» на коже свидетельствует о дермальной лимфатической инвазия и блокаде. Поверхностный эпидермис соска может быть экзематозным или покрытым язвами, как при болезни Педжета.
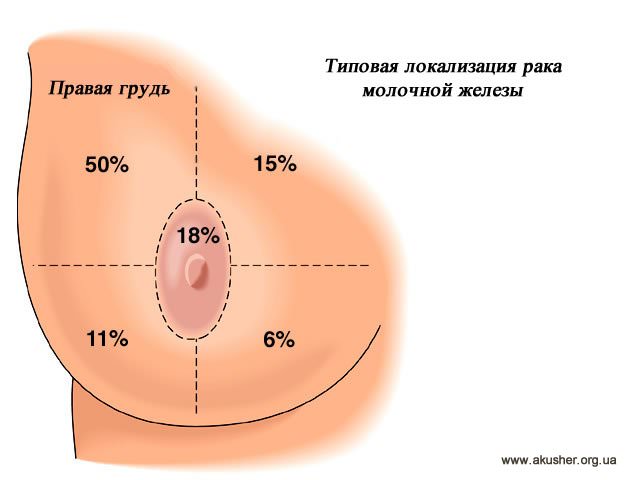
Кровянистые выделения из соска требуют исключения диагноза инвазивного папиллярного рака. Образование в железе, которые пальпируются, обычно являются безболезненными, неправильной формы, твёрдыми и неподвижными. Около 50% опухолей возникают в верхнем внешнем квадранте железы. Эти опухоли часто является мультифокальными, мультицентрическими и билатеральными.
Маммография является важным методом диагностики ранних поражений, что позволяет уменьшить смертность больных от рака молочной железы на 32-50%. Поражение молочных желёз, которые не пальпируются, выявляемые при маммографии, подлежат аспирационной биопсии для определения гистологического диагноза.
Исследование метастаз также является важной частью обследования больных. Рак молочной железы может метастазировать в кости, лёгкие, печень, плевру, мозг и лимфатические узлы
Поэтому важно выявить такие симптомы, как потеря массы тела, анорексия, утомляемость, одышка, кашель, боль в костях.
Категории: Молочная железа
Пролиферативная мастопатия молочной железы
Пролиферативная мастопатия характеризуется эпителиальной, миоэпителиальной и фиброэпителиальной пролиферацией млечных протоков и долек молочной железы. Метаплазированный эпителий характерен для кистозных полостей.
Миоэпителиальная пролиферация преобладает при склерозирующем аденозе (миоэпителиальной опухоли). Очаги фиброэпителиальной пролиферации с образованием мелких цистаденопапиллом и фиброаденом сопутствуют всем видам пролиферативной мастопатии. Однако крупные фиброаденомы приобретают самостоятельное значение и относятся к доброкачественным опухолям.
Цитограммы при различных видах пролиферативной мастопатии сходны, поэтому дифференциальная диагностика их затруднительна. Цитологическое исследование позволяет лишь определить степень пролиферации (умеренная, резко выраженная, предраковая) и характер метаплазии (уплощенный и апокринный эпителий). Обнаружение метаплазированного эпителия свидетельствует о наличии кистозной полости, а присутствие папиллярных причудливых ветвящихся комплексов указывает на внутрипротоковую папиллому. Цитограммы при железистой мастопатии и фиброаденоме молочной железы отличий не имеют.
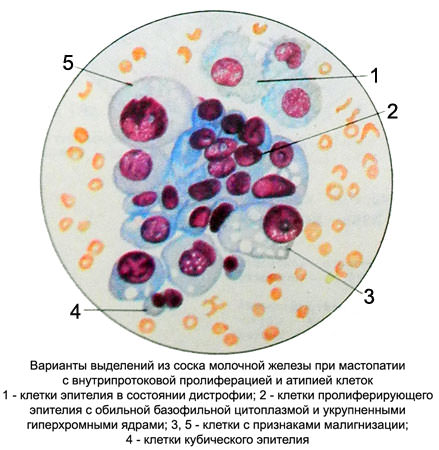
Выделения из соска молочной железы при пролиферативной мастопатии скудные, прозрачные, серозного характера, серовато-желтого цвета. При наличии кист и внутрипротоковой пролиферации выделения серозно-кровянистые. Пунктат и соскоб необильные, также серозно-кровянистого характера с мелкими тканевыми клочками.
При микроскопическом исследовании в случае пролиферативной мастопатии и фиброаденомы выявляются различные клеточные элементы.
При умеренной пролиферации без атипии клетки млечных протоков увеличены, интенсивно окрашены, неправильной, кубической, цилиндрической или удлиненной формы.
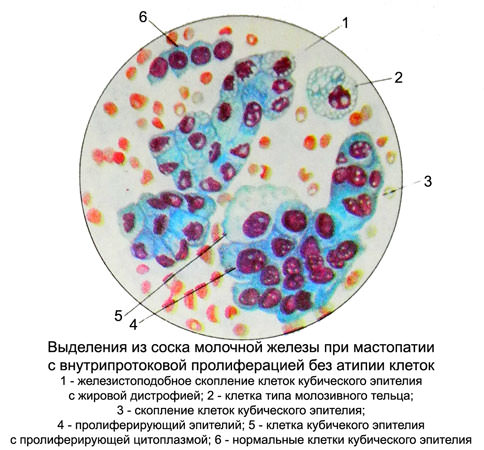
Ядра их укрупняются, приобретают круглую, овальную и удлиненную форму, могут становиться гиперхромными.
В большей части ядер гипертрофируются ядрышки. Усиливается базофилия цитоплазмы, в ней появляется мелкая зернистость в небольшом количестве. Иногда пролиферирующий эпителий окрашивается бледнее нормального. Встречаются отдельные крупные клетки с обширной, иногда пенистой или вакуолизированной цитоплазмой и незначительно увеличенными ядрами.
Преобладающими при умеренной пролиферации без атипии являются однотипные клетки и ядра с нормальным ядерно-цитоплазматическим соотношением. Контуры ядер ровные, четкие, сеть хроматина нежная, чаще всего нормохромная. Располагаются клетки разрозненно, скоплениями и железистоподобными группами в виде тяжей, сосочков с плотным расположением клеток и многослойных пластов с нечеткими границами в цитоплазме и беспорядочным расположением клеток эпителия.
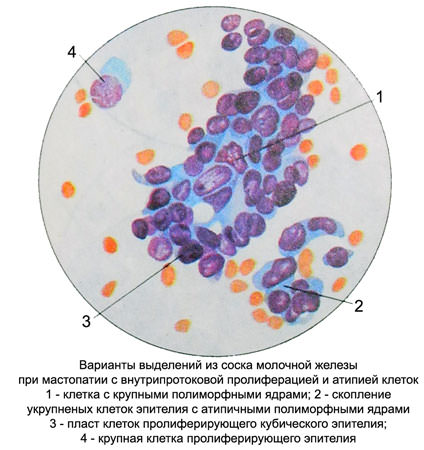
Сосочковидные разрастания эпителия млечных протоков и млечных долек молочной железы часто подвергаются малигнизации.
Звездчатые миоэпителиоциты вместе с пролиферирующим эпителием млечных синусов и апокринным эпителием образуют фокусы пролиферации при склерозирующем аденозе (мноэпителиальной опухоли). По мере перехода склерозирующего аденоза в фиброзную стадию в цитологических препаратах нарастает количество фибробластов и фиброцитов.
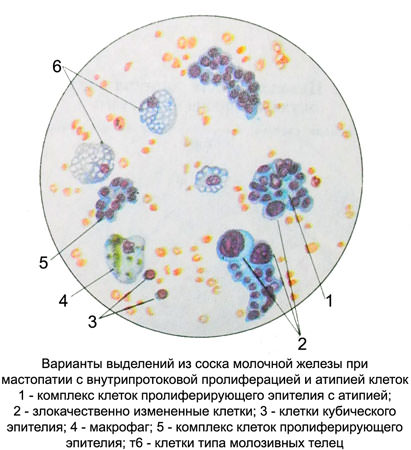
Сосочкоподобные комплексы из апокринных клеток и эпителия млечных протоков характерны для цистаденопапиллом в очагах фиброэпителиальной пролиферации. Участки фиброэпителиальной пролиферации нередко подвергаются малигнизации.
В пунктатах молочной железы или в выделениях из соска при фиброэпителиальной пролиферации, как и при фиброаденоме, обнаруживаются однотипные, преимущественно одинаковые по величине и форме кубические и призматические клетки эпителия округлой формы с одинаковыми круглыми или овальными ядрами. Ядра содержат хроматин нежной структуры, интенсивно окрашиваются, содержат по 1—2 небольших, правильной формы ядрышка. Цитоплазма узкая, гомогенная, базофильная. Располагаются клетки разрозненно, в виде скоплений, пластов, симпластов, железистоподобных структур, микроскопически малыми тканевыми клочками. Как правило, встречаются и фибробласты и клетки типа молозивных телец. Фибробласты располагаются разрозненно, группами и пучками.
При всех видах пролиферативной мастопатии обнаруживается значительное количество клеток типа молозивных телец, тканевых базофилов, макрофагов, плазматических клеток, отмечаются скопления лимфоцитов и других лейкоцитов. Может выявляться различное количество эритроцитов. При фиброаденоме в отличие от фиброзной мастопатии перечисленные клетки отсутствуют.
Профилактические мероприятия
Почему развиваются различные формы такой патологии, в том числе, и неуточненная доброкачественная дисплазия молочной железы? Что это такое и какими симптомами сопровождается заболевание? Эти моменты мы уже рассмотрели.

В определенных условиях патология может быть крайне опасной, поэтому стоит хотя бы попытаться предотвратить ее развитие. Специфических профилактических лекарств, к сожалению, не существует, но врачи рекомендуют следовать некоторым простым правилам:
Все заболевания органов репродуктивной системы должны быть вовремя диагностированы
Важно проходить курс терапии до конца и тщательно следовать всем предписаниям врача
С осторожностью принимать лекарственные средства, которые способны влиять на уровень тех или иных гормонов
Очень важно правильно питаться, отказаться от сладостей, мучного, солений, консерваций и прочей вредной пищи. Во-первых, это положительно сказывается на работе организма и обеспечивает его полезными веществами
Во-вторых, подобный рацион помогает поддерживать массу тела в пределах нормы. Ожирение неизбежно сопряжено с изменениями гормонального фона. Важной является также нормальная, регулярная половая жизнь. С другой стороны, частая смена партнеров и беспорядочные половые связи повышают вероятность развития различных инфекционных заболеваний и нежелательной беременности. Стоит помнить о том, что прерывание беременности влечет за собой тяжелые гормональные сбои. Лучше пользоваться контрацептивами (правильно подобранными). Полезно поддерживать хорошую физическую форму. Регулярные прогулки на свежем воздухе, активный отдых, пробежка, тренировки — все это положительно сказывается на работе организма и предупреждает развитие ожирения. Специалисты рекомендуют укреплять иммунную систему, закаливая организм и принимая витамины. Важно избегать стрессов, эмоционального выгорания, нервного перенапряжения — все это напрямую влияет на уровень гормонов и в определенных условиях может спровоцировать появление или прогрессирование уже имеющейся доброкачественной дисплазии молочной кислоты. Каждый месяц нужно проводить самостоятельное обследование груди, аккуратно ощупывая железы. Если во время процедуры вы обнаружили какие-то уплотнения, то стоит обратиться к специалисту.
Конечно, ни в коем случае нельзя отказываться от регулярных профилактических осмотров, ведь чем раньше будет диагностирована дисплазия молочных желез, тем выше шансы на быстрое и полное выздоровление.
Симптомы мастопатии
В ряде случаев пациентки годами живут, даже не догадываясь о наличии у них мастопатии. Неприятные симптомы отмечаются лишь в 38–50% случаев, они зависят от формы заболевания и фазы менструального цикла.
Основные признаки диффузной мастопатии:
- боли в молочных железах (масталгии),
- отек и увеличение молочных желез (мастодиния),
- выделения из сосков.
Боли появляются обычно за 7–10 дней до менструации, они могут быть ноющими, тупыми или распирающими, разными по интенсивности. Неприятные ощущения усиливаются при движении и пальпации (ощупывании). В начале заболевания боли начинаются незадолго до и проходят сразу после менструации, но со временем они становятся продолжительнее и интенсивнее.
Отек и увеличение размеров молочных желез при мастопатии выражены сильнее, чем их физиологическое нагрубание перед менструацией. Иногда пациентки замечают прозрачные, молочные или зеленоватые выделения из соска. При узловой мастопатии все эти симптомы выражены незначительно или отсутствуют вовсе.
Диагностика мастопатии
При мастопатии важно регулярно наблюдаться у маммолога и уметь самостоятельно обследовать грудь. Врачи рекомендуют проводить самообследование ежемесячно, на 5–12 день цикла
Вас обязательно должны насторожить:
- асимметрия и разная форма желез;
- узлы и уплотнения;
- втяжения соска;
- пигментации;
- выделения из соска;
- втяжения кожи;
- увеличение и уплотнение подмышечных лимфоузлов.
При обнаружении хотя бы одного из таких симптомов необходимо обратиться к гинекологу, маммологу или онкологу. При мастопатии врач в любом случае назначает дополнительное обследование.
Маммография — рентгенологическое исследование молочных желез, которое используют в качестве метода скрининга (массовой диагностики). Маммографию проводят на 8–10 день цикла. В идеале данное обследование должно назначаться всем женщинам с 35 до 50 лет 1 раз в 2 года, после 50 лет — ежегодно, по показаниям — чаще. Маммография не требует специальной подготовки и с высокой точностью позволяет обнаружить патологические признаки. Благодаря повсеместному распространению маммографов смертность от РМЖ снизилась на 30%.
При мастопатии на маммограмме могут быть обнаружены контурированные тяжистые, округлые сливающиеся или множественные мелкоочаговые тени. Чаще всего изменения носят смешанный характер. Ультразвуковое исследование (эхография) молочных желез рекомендуется в качестве скрининга женщинам до 35 лет, оно менее информативно, нежели маммография. Точность результатов эхографии определяется размерами образования и разрешением аппаратуры, поэтому его относят к вспомогательным методам.
Пункционная дуктография применяется при подозрении на поражение протоков молочной железы — в проток вводят раствор метиленового синего и выполняют маммографию.
Перед лечением мастопатии независимо от сроков предыдущего исследования обязательно проводят маммографию или УЗИ молочных желез и, по показаниям, — пункционную дуктографию. Если их результаты позволяют заподозрить наличие злокачественного новообразования, врач может назначить более точные методы диагностики, проведение которых возможно лишь в специализированных центрах:
- пункционную биопсию с цитологией,
- тонкоигольную аспирационную биопсию под контролем УЗИ,
- исследование гормонального фона (эстрогены, пролактин).
Они исключают или подтверждают онкологический диагноз со 100%-ной вероятностью.
Важно помнить, что даже если в груди обнаружены уплотнения, или на маммографии зафиксированы узелки — о раке думать еще рано. До 80% пункций новообразований молочной железы в итоге выявляют доброкачественную природу узелков
Тем не менее, при наличии любой формы мастопатии важно регулярно наблюдаться у специалиста и вовремя проходить назначаемые доктором исследования.
Основные виды
В зависимости от органа, в котором локализуется и развивается предраковое заболевание, различают такие их основные виды:
- Предраковые заболевания желудка – длительный гастрит (воспаление желудка) с повышенной кислотностью, рефлюкс-эзофагит (систематическое забрасывание кислого желудочного сока в пищевод), язвенная болезнь и эрозии, инфекция, вызванная Helicobacterpylori.
- Предраковые заболевания шейки матки – дисплазия, гипертрофия (увеличение ткани в объеме) слизистой оболочки, эрозия и эктопия.
- Предраковые заболевания кожи – вирусная кондилома (чаще вызвана вирусом папилломы человека), склеродермома (хронический воспалительный процесс в дерме с гиперплазией клеток), пигментный невус (участок кожи с повышенным делением меланоцитов, которые содержат пигмент меланин, родинка).
- Предраковые заболевания молочной железы – мастопатия (патологическое состояние, связанное с доброкачественной гиперплазией клеток железистых альвеол и протоков), киста (ограниченная полость, заполненная жидкостью).
- Предраковые заболевания гортани – рубцовые изменения слизистой оболочки вследствие различных повреждений ее клеток, папиллома, туберкулезная инфекция.
- Предраковые заболевания печени — цирроз печени.
 Также встречаются такие патологические процессы в полости рта и легких, которые в своей основе представляют собой хронический воспалительный процесс. В зависимости от вероятности перерождения такого патологического процесса в рак, выделяют факультативные (перерождаются редко) и облигатные (практически всегда переходят в раковую опухоль) предраковые заболевания.
Также встречаются такие патологические процессы в полости рта и легких, которые в своей основе представляют собой хронический воспалительный процесс. В зависимости от вероятности перерождения такого патологического процесса в рак, выделяют факультативные (перерождаются редко) и облигатные (практически всегда переходят в раковую опухоль) предраковые заболевания.
Постановка врачом диагноза облигатного предопухолевого патологического процесса, требует незамедлительного начала его адекватного этиотропного лечения. Оно в большинстве случаев основывается на удалении такого образования.
Профилактика раковых заболеваний в первую очередь основывается на периодическом обследовании на предмет выявления предопухолевых патологических процессов. При этом врач внимательно осматривает кожу и видимые слизистые оболочки (визуальные формы патологии), затем проводится флюорографическое исследование органов грудной клетки (выявление воспалительного или другого патологического процесса в легких), клинический анализ крови для определния изменений в ней, указывающих на возможный воспалительный или онкологический процесс в организме (анемия, значительное повышение СОЭ)
Женщинам для исключения онкологической патологии матки, ее шейки и влагалища, важно проходить профилактический осмотр у врача гинеколога. Такое обследование для его достаточной эффективности необходимо проходить не реже 1-го раза в год
Эффективное лечение онкологических заболеваний заключается в его раннем начале, еще до развития и увеличения количества чужеродных злокачественных клеток. Это возможно на этапе предрака.
Две разновидности одной патологии
Посмотрите, на картинке описаны виды и стадии предрака:

Защиту человеческого организма от перерождения предраковых клеток обеспечивает иммунная система путем выявления мутантных структур с последующей их нейтрализацией. Если иммунитет ослабевает, начинается стремительный рост клеток-мутантов, перерождаясь в раковые, клетки прорастают в ткани соседних органов. Диагностика симптоматики промежуточных этапов морфологическими методами способствует раннему выявлению и своевременному лечению угрожающего жизни заболевания.
Предраковые нарушения начинаются сбоем процесса созревания клеток. Проблема часто остается незамеченной в связи с отсутствием клинических проявлений либо из-за неспецифичных симптомов, а выявление предопухолевого состояния происходит случайно. На фоне широкого спектра предраковых заболеваний, включающего хронические процессы специфического либо неспецифического характера, для группы предвестников рака принята следующая классификация.
| Фазы предракового состояния | Риски озлокачествления опухоли |
| Низкая опасность факультативного предрака | К первой фазе предраковых состояний относят различные виды хронических заболеваний, сопровождаемые дистрофией и атрофией тканей. Эта разновидность предрака, не связанная с наследственным фактором, редко приводит к развитию онкологии. Однако длительность предракового заболевания повышает вероятность появления в очаге пролиферации раковых клеток |
| Высокая угроза облигатного предрака | Вторая фаза предраковых условий угрожает высокой степенью вероятности перерождения в рак. Причина заболеваний облигатной фазы может быть связана с врожденными дефектами либо генетическими аномалиями по типу семейного полипоза толстой кишки |
Ряд онкологов придерживается мнения о неизбежности озлокачествления опухоли после старта процесса малигнизации. Малигнизацией называют трансформацию нормальных клеточных элементов тканей или неопасных образований в злокачественные структуры, способные выделять угрожающие токсины. Благодаря морфологическим исследованиям было выявлено, что массовое перерождение клеток можно считать последним этапом развития опухолевого процесса.
ЗАБОЛЕВАНИЯ ПРИВОДЯЩИЕ К РАКУ МОЛОЧНОЙ ЖЕЛЕЗЫ
Предраковые заболевания молочной железы – заболевания, приводящие к раку молочной железы или заболевания, предшествующие раку молочной железы, это всегда результат перехода ряда количественных изменений в молочной железе в новое качество.
Поэтапное развитие любого заболевания молочных желез с постепенно нарастающим углублением патологических изменений в них, называется прогрессия заболевания.
Прогрессия заболевания в зависимости от обстоятельств может длиться месяцами, годами и даже десятилетиями. На определенных стадиях этот процесс обратим полностью. С углублением патологии обратимость постепенно уменьшается, приводя к хронизации болезни и, в конце концов, становится невозможной.
Наиболее глубокие (внутриклеточные) стадии развития патологии знаменуют собой возникновение угрозы перехода в предраковые и раковые заболевания.
В свете гомотоксикологической теории выделяется несколько фаз последовательного развития болезней (фазы прогрессии), которые характеризуют глубину патологического процесса и тяжесть заболеваний.
ТАБЛИЦА ПРЕДРАКОВОЙ ПРОГРЕССИИ ЗАБОЛЕВАНИЙ МОЛОЧНОЙ ЖЕЛЕЗЫ
|
Гуморальные фазы → (Благоприятный прогноз) |
Фазы матрикса → (Тенденция к хронизации) |
Клеточные фазы (Сомнительный прогноз) |
||||||
|---|---|---|---|---|---|---|---|---|
|
|
|
||||||
| Напряжение саморегуляции | Напряженная компенсация | Истощение компенсации |
Учет фазы прогрессии позволяет не только определить глубину патологического процесса, но и помогает выбрать перспективную лечебную тактику, направленную на опережение следующей, более тяжелой фазы.
В гуморальной фазе и фазе матрикса могут быть применены различные методики традиционного гомеопатического противоракового лечения.
В клеточных фазах такое лечение уже недостаточно. В этих фазах наиболее действенно применение персональных гомеопатических средств, отражающих всю глубину и все грани патологического процесса.
Мастопатия фиброзно-кистозная (фиброаденоматоз)
Это предраковое заболевание молочных желез появляется вследствие дисгормональных нарушений, обусловленных изменением деятельности эндокринных желез, а так же различных видов нарушений обмена веществ.
В разные периоды мастопатию то относили к предраковым заболеваниям молочных желез, то отказывали ей в этом. Последние научные исследования утверждают, что мастопатия не может послужить источником рака молочной железы, но по статистике она очень часто ему сопутствует. Традиционное хирургическое лечение различных форм мастопатии не является радикальным способом избавления от заболевания, так как известно, что очаг опухолевого роста в молочной железе может возникать вновь из внешне неизмененных ее тканей.
Фиброаденома молочной железы
Предраковым заболеванием молочной железы с высоким риском развития опухоли является фиброаденома молочной железы. Сущностью фиброаденомы является избыточное разрастание преимущественно грубой, волокнистой соединительной ткани, которая замещает нормальные элементы железы. Фиброзным изменениям молочной железы часто предшествуют воспалительные заболевания, например, перенесенный гнойный мастит, хронические интоксикации, наличие очагов хронических инфекций. Фиброаденома чаще встречается у девушек или молодых женщин. У них могут наблюдаться множественные или одиночные образования в одной или обеих молочных железах.
При оценке степени риска предраковых заболеваний молочных желез необходимо учитывать наследственность, так как установлено, что опухоли молочных желез могут передаваться по наследству, а также отягощающие факторы: ожирение, гипертонию, диабет, гипотиреоз, длительно существующие нарушения менструального цикла и хронические воспалительные гинекологические заболевания.
Наибольшую опасность злокачественного превращения представляют листовидные фиброаденомы.
Из перечисленных же дисгормональных гиперплазий молочных желез лишь
те могут быть отнесены к облигатному предраку молочной железы, при которых выявляются стойкие очаговые разрастания эпителия в протоках, дольках или кистозных полостях.
Аденома матки причины возникновения и симптоматика
Образование опухоли и ее рост связаны с влиянием гормона эстрогена. Именно поэтому аденома увеличивается к концу менструального цикла или же во время беременности, а затем уменьшается. Менопауза благоприятно влияет на узел — снижающийся уровень эстрогенов в период климакса мешает росту образования.

Среди факторов, которые могут повлиять на возникновение этого заболевания и спровоцировать его интенсивное развитие называют такие:
- бесплодие;
- генетическая предрасположенность;
- прерывание беременности;
- завершение лактации;
- ожирение;
- нарушения функционирования печени;
- сахарный диабет;
- прием оральных контрацептивов;
- табакокурение;
- стресс.
Все факторы риска связаны с функционированием эндокринной системы организма. Климактерический и предклимактерический возраст отличается постепенным замещением железистой ткани фиброзной и жировой, что практически исключает образование аденом даже несмотря на присутствие других предрасполагающих причин.
Боли и неприятные ощущения в области груди появляются у многих женщин, однако далеко не каждая отправляется в клинику на обследование. Большинство представительниц прекрасного пола недостаточно серьезно относятся к своему здоровью, всегда надеясь на то, что неприятные симптомы исчезнут сами собой. Делать этого категорически нельзя, ведь эти проявления — сигнал о развивающейся мастопатии молочной железы
Что это такое, и почему важно вовремя лечить болезнь?
Мастопатия: основные понятия
Медицинский термин “мастопатия” — это довольно распространенное заболевание, поражающее молочные железы. Характеризуется оно патологическим разрастанием мягких тканей груди. Такие разрастания представляют собой доброкачественные новообразования. Сами по себе они в некоторых случаях могут не приносить неприятных ощущений. Так чем опасна мастопатия молочной железы? Она становятся причиной для других более серьезных проявлений.

Такая безобидная на первый взгляд болезнь таит в себе большой риск, так как доброкачественная опухоль в любой момент может перейти в опасную злокачественную.
Строение женской груди
Чтобы понять, что такое мастопатия молочной железы и как от нее защититься, следует разобраться с особенностями строения самой женской молочной железы.
Вся молочная железа состоит из мельчайших альвеол — маленьких пузырьков, внутренняя поверхность которых состоит из особой железистой ткани. Альвеолы способны увеличиваться и сокращаться, так как состоят из миоэпителиальных клеток. В каждой альвеоле находится множество лактоцитов и проток. Через него из альвеолы выводится накопившийся секрет.
Помимо долек из альвеол в женской груди есть и другие виды тканей:
- железистая;
- жировая;
- соединительная.
Количество и соотношение этих тканей полностью определяет размеры и по большей части форму груди.
Мастопатия молочных желез: что такое и почему возникает
Врачи не зря связывают это заболевание с состоянием гормонального фона женщины, ведь именно уровень выработки прогестерона и эстрогена становится толчком для появления мастопатии. Какие причины могут спровоцировать дисбаланс на гормональном уровне?
- Аборты. Искусственное прерывание беременности считается для организма тяжелым испытанием, требующим перестройки работы всех систем органов.
- Болезни репродуктивной женской системы. В списке таких заболеваний: воспаление яичников, эндометриоз, миома и многие другие.
- Нерегулярная половая жизнь, воздержание.
- Многочисленные половые партнеры, беспорядочные связи.
- Некоторые заболевания щитовидной железы и печени.
- Неправильный подбор оральных контрацептивов или неправильное их употребление.
Существуют и другие факторы, способные стать толчком для появления признаков мастопатии молочной железы у женщин. Следует отметить, что они лишь увеличивают риск развития болезни, но не являются причинами:
- различные травмы молочной железы;
- вредные привычки (злоупотребление сигаретами и алкоголем);
- постоянные стрессовые ситуации, переутомление, частые депрессии;
- тесное белье (это становится причиной плохого кровообращения в молочной железе);
- плохая экология в районе проживания;
- наследственность — генетическая предрасположенность несколько повышает риск;
- тяжелая физическая работа, чрезмерные нагрузки на организм;
- полный отказ от грудного вскармливания или очень короткий период;
- нехватка йода в организме.
Статистика свидетельствует о том, что среди пациенток с таким диагнозом много женщин, не родивших до 30 лет.

Comments
(0 Comments)