Острая постгеморрагическая анемия
Острая постгеморрагическая анемия
Причиной заболевания является внезапная сильная кровопотеря, которая может возникнуть при травме или ранении. Быстрое уменьшение объема крови включает в организме компенсаторную реакцию, при которой кровь мобилизуется из депо крови.
Симптомы острой постгеморрагической анемии
После потери более литра крови возникает анемия, характеризующаяся судорогами, бледностью кожи и слизистых оболочек, снижением уровня железа в организме.
Выделяют три стадии острой постгеморрагической анемии:
— Рефлекторная стадия развивается первые 2-3 часа после кровопотери, характеризуется уменьшением массы эритроцитов;
— Гидремическая стадия, при которой восстанавливается объем циркулирующей крови за счет поступления в сосуды межтканевой жидкости. При этом снижается количество эритроцитов в единице объема крови;
-Костно-мозговая стадия характеризуется увеличением ретикулоцитов и эритроидным ростом, развивается тромбоз и нейтрофильный лейкоцитоз.
Лечение острой постгеморрагической анемии
Диагностика постгеморрагической анемии острой формы основывается на информации об объеме, скорости и характере кровотечения.
При острой постгеморрагической анемии картина крови на первой стадии не позволяет поставить точный диагноз, т.к. кровотечения могут проходить скрытно. Тогда проводятся лабораторные исследования крови.
Больному необходимо оказать медицинскую помощь, остановить кровотечение и поместить в стационар. После того, как кровотечение остановлено, и состояние пациента нормализовано, ему назначаются препараты железа. В тяжелых случаях введение препаратов происходит внутривенно, при легкой форме острой постгеморрагической анемии больной принимает препараты железа внутрь.
Тяжелая постгеморрагическая анемия также лечится при помощи переливания эритроцитарной массы. Больному назначают протеин и альбумин для коррекции белков плазмы, вводят внутривенно растворы хлорида натрия и глюкозы с целью нормализовать водный баланс, а также лактасол для восстановления уровня pH крови.
Прогноз и профилактика острой постгеморрагической анемии
Прогноз зависит от характера и величины кровопотери. Большие кровопотери могут привести к обескровливанию органов и летальному исходу. При остановке кровотечения и проведении лечебной терапии организм восстанавливает свои функции.
Профилактика заключается в избегании травм, которые могут вызвать кровотечение. Необходимо правильно питаться, отказаться вредных привычек, своевременно лечить заболевания, которые могут вызвать кровотечения.
Анемия и витамин В12
 В12-дефицитная анемия относится к наиболее тяжелым формам малокровия. В тяжелых случаях приходится прибегать не только к инъекциям, но и к более радикальным средствам, включая переливание крови. Возникает эта болезнь чаще всего из-за неправильного питания, в котором ограничен или отсутствует витамин В12, а также из-за алкоголизма.
В12-дефицитная анемия относится к наиболее тяжелым формам малокровия. В тяжелых случаях приходится прибегать не только к инъекциям, но и к более радикальным средствам, включая переливание крови. Возникает эта болезнь чаще всего из-за неправильного питания, в котором ограничен или отсутствует витамин В12, а также из-за алкоголизма.
Но не только причиной анемии может быть нарушение всасывания в кишечнике, болезнь Крона, хронический энтерит, тяжелый дисбактериоз, туберкулез
Поэтому очень важно выявить истинную причину
От дефицита витамина В12 страдает не только кровь. Он необходим для нормальной работы нервной системы, поддержания иммунитета, хорошего состояния кожи и волос.
У В12 есть одна особенность, отличающая его от большинства других витаминов, – его не могут синтезировать ни животные, ни растения! Только бактерии (в том числе и микрофлора кишечника) и дрожжевые грибки, например пивные и хлебные дрожжи.
Остальные организмы способны только его накапливать. Причем лучше это удается животным, поэтому основным источником витамина В12 являются мясо, рыба, морепродукты, яйца, молоко.
В растениях его очень мало, недостаточно для того, чтобы восполнить потребности организма. По этой причине у строгих вегетарианцев и сыроедов, которые питаются только овощами и фруктами, часто обнаруживается В12-дефицитная анемия. Вопреки сообщениям, которыми иногда обмениваются сторонники такого питания, витамин В12, который образуется нашей микрофлорой в кишечнике, самим нашим организмом не усваивается (это происходит в тонком кишечнике), а полностью выводится наружу.
Есть у витамина В12 и хорошее свойство — он хорошо переносит нагревание, поэтому при готовке мяса или рыбы почти не теряется.
У человека, который в умеренных количествах ест продукты животного происхождения, дефицит цианокобаламина возникает редко и связан обычно с другими заболеваниями.
А вот откуда взять этот витамин тем, кто придерживается растительного питания?
- Хороший источник для тех, кто не выбрал строгое вегетарианство, – молоко и молочные продукты, а также яйца.
- Пивные дрожжи богаты витамином В12, поэтому нужно принимать их. Они продаются в любой аптеке и не требуют рецепта врача.
- Витамин В12 образуется кисломолочными бактериями в процессе ферментации продуктов, поэтому он есть в квашеных и моченых овощах, сыре тофу.
Очень важно учитывать, что витамин В12 не усваивается без другого соединения – витамина В6. Найти его в продуктах питания несложно – он есть в достаточных количествах в цельных зернах и проростках, орехах и семечках, бананах, зелени, капусте, моркови
Почему возникает анемия у девушек
Есть несколько основных причин, которые могут положить начало к развитию малокровия у женщин:
- Дефицит железа. Резкое снижение необходимого микроэлемента может произойти в результате хронического или острого кровотечения. Также этому способствуют различные заболевания ЖКТ и других внутренних органов.
- Хронический гастрит, язвы, перенесенные операции на желудке (диагностируется послеоперационная анемия), что не позволяет организму нормально всасывать железо.
- Плоские ленточные паразиты всегда являются причиной к развитию малокровия. В результате этого, организм больше не в состоянии нормально всасывать витамин цианокобаламин, который принимает непосредственное участие в формировании эритроцитов.
- Гинекологические заболевания. В результате этого менструальные циклы при анемиях могут сбиться, при этом возникнуть может анемия после месячных, если они сопровождались обильными кровопотерями.
- Новообразования в матке, начиная от доброкачественных, и заканчивая злокачественными опухолями.
- Эндометриоз также может выступать одной из причин развития анемии у женщин. Характеризуется анемия и эндометриоз разрастанием внутреннего слоя матки за пределы своего слоя.
- Во время беременности организм женщины требует намного больше железа, так как большое его количество уходит на развитие будущего ребенка.
- Приобретенные дефицит железа в результате вегетарианства, которое быстро израсходует запасы железа в организме.
Как развивается постгеморрагическая анемия патогенез и стадии формирования
К факторам риска, которые способны повысить вероятность развития постгеморрагической анемии, относятся:
-
Сосудистая недостаточность, при которой объемы циркулирующей крови не соответствуют вместимости сосудистого русла. Это случается либо из-за снижения тонуса сосудов, либо из-за уменьшения объемов крови.
-
Гиповолемия с уменьшением объемов циркулирующей плазмы и эритроцитов. В результате у больного будут страдать внутренние органы, испытывая острую гипоксию и ишемию. Возможно развитие шока.
В зависимости от того, какова скорость кровопотери, а также каково количество покидающей организм жидкости, будут зависеть степень выраженности адаптационных механизмов.
В первые 24 часа после начала кровотечения симпатико-адреналовая система находится в состоянии повышенного возбуждения. Периферические сосуды сжимаются, что заставляет кровь в большей степени приливать к головному мозгу и сердцу со снижением сердечного выброса. В этот период, который носит название рефлекторно-сосудистого, уровень эритроцитов, гемоглобина и гематокрита находятся в пределах нормы. Такую геморрагическую анемию называют латентной.
Спустя 1-2 суток, то есть на 2-3 сутки от начала кровотечения в кровяное русло начинает поступать тканевая жидкость, что позволяет организму поддерживать нормальный уровень плазмы в крови. Параллельно усиливается выработка катехоламинов и альдостерона (гормоны надпочечников), вазопрессина (гормон гипоталамуса). Эти вещества позволяют поддерживать нормальный уровень электролитов в плазме крови. Количество эритроцитов и гемоглобина тем временем продолжает снижаться, падает гематокрит. Однако цветовой показатель крови остается в пределах нормы. Эта стадия геморрагической анемии носит название гидремической.
Начиная с 4-ых суток развития кровотечения, анемия становится гипохромной. Почки стремятся выработать больше эритропоэтина. Красный костный мозг «выпускает» большое количество ретикулоцитов (молодые эритроциты) и лейкоцитов. Гематокрит, гемоглобин и эритроциты в крови циркулируют в недостаточных количествах. Если в этот период, который носит название костномозгового, прекратить кровопотери, то уровень форменных элементов крови восстановится до первоначальных значений спустя 14-21 день. Если этого не сделать, то все адаптационные механизмы организма будут исчерпаны, а у больного разовьется шоковое состояние.
Анемия и железо
Если заглянуть в справочник, в котором расписано содержание различных веществ в продуктах питания, можно увидеть, что железа очень много в большинстве растительных продуктов. Например, в зернах овса, цельной пшенице или гречке, в листьях шпината или щавеля железа может содержаться не меньше, чем в мясе.
Казалось бы, почему бы полностью не восполнять его запасы только с их помощью? Тем более что суточная потребность в этом микроэлементе не такая уж высокая, в среднем 1,5 г (она возрастает при больших физических нагрузках, во время месячных у женщин, при воспалениях).
Все дело в том, что в продуктах питания железо может присутствовать в двух формах: гемовой, близкой по составу к тому железу, «старое входит в наш гемоглобин, и неегемовой. то есть в свободном состоянии. Первое содержится в мясе, субпродуктах, рыбе. Второе – в растительных продуктах. И первое усваивается очень быстро, а для того, чтобы свободное железо могло стать частью эритроцитов, требуется цепочка химических превращений.
Именно поэтому лучшими источниками железа считаются продукты животного происхождения – говядина, свинина, красное мясо курицы и индейки, субпродукты, особенно печенка, в меньшей степени – рыба. Наш организм хорошо усваивает из них железо.
С растительными продуктами не все так просто. Часто, несмотря на общее высокое содержание в них железа, оно практически не усваивается. Например, в щавеле и шпинате содержится много щавелевой кислоты, которая блокирует железо.
Зерновые и отруби богаты фининовой кислотой, замедляющей всасывание этого микроэлемента. Она частично удаляется при замачивании и варке, но все равно превращает злаки не в лучший источник железа.
Фасоль или бобы, которые в целом богаты железом, не содержат аскорбиновой кислоты, без которой оно не усваивается.
Значит ли это, что вегетарианцы и те, кто не любит есть мясо, обречены на железодефицитную анемию? Конечно нет! Главное в этом случае — правильное сочетание разных продуктов растительного происхождения, которое позволит извлечь максимум железа и, главное, поможет хорошему его усвоению.
Прежде всего, это обязательное наличие аскорбиновой и фолиевой кислот. Поэтому зерновые, бобовые, овощи лучше всегда сочетать с зеленью, которая богата этими веществами, использовать для заправок лимонный сок. Особенно рекомендуется включать в рацион петрушку и укроп, а также салатные листья с темной окраской.
Поскольку даже в этом случае железо из растительных продуктов все равно усваивается хуже, нужно есть их достаточно много. То количество, которое поступило бы в кровь после порции тушеной печенки или бифштекса, компенсируется несколькими приемами салата из свежих овощей с зеленью.
Нужно также помнить, что некоторые продукты значительно замедляют усвоение железа даже из мяса. Поэтому нужно соблюдать в некотором роде раздельное питание, употребляя их отдельно от пищи, богатой железом.
К такой пище относятся:
• молоко и все молочные продукты;
• яйца;
• кофе и черный чай.
Избегайте также рафинированных продуктов, консервов, полуфабрикатов, жирной пищи, особенно содержащей гидрогенизированные (транс) жиры. И помните, что алкоголь является антагонистом, то есть врагом железа.
Железодефицитная анемия после родов
Чаще всего на этапе беременности и после родов у женщин диагностируют железодефицитную анемию. Несмотря на распространенность недуга, он является довольно опасным и требует оперативного вмешательства. Развиваться такая форма малокровия может по нескольким причинам:
- Резкое снижение гемоглобина в последние месяца беременности. Объясняется это тем, что очень много железа уходит на развитие внутренних органов будущего малыша. Именно в это время надо увеличить количество поступающего в организм железа с продуктов или железосодержащих препаратов.
- Также возникнуть может анемия при кровопотере во время родов. Если роды проходили сложно, при этом женщина потеряла много крови, то, скорее всего, в первые месяцы после рождения малыша, она столкнется с такой проблемой, как железодефицитная анемия.
- Третья причина – диета. Большинство женщин после родов хотят быстро привести свое тело в норму. В результате скоропостижной диеты, организм еще больше теряет железа и необходимых ему витаминов и минералов, что может привести к очень сильному истощению. В таком случае увеличить концентрацию гемоглобина будет очень сложно.
Железодефицитную анемию разделяют на три стадии тяжести. Первая стадия считается легкой формой. В таком случае концентрация гемоглобина не сильно отходит от нормы. Лечение не требует оперативного вмешательства, при этом не проявляются никакие симптомы. Чтобы восстановить нормальный уровень гемоглобина, женщине необходимо просто пересмотреть свой рацион и добавить в него продукты, которые в большом количестве содержат необходимые элементы.
Вторая стадия – средняя. Она может сопровождаться следующими симптомами:
- Общее недомогание.
- Бледность кожи.
- Головокружения в результате недостатка кислорода.
Третья стадия железодефицитной является тяжелой и считается опасной для жизни. В таком случае гемоглобин опускается до минимального показателя. В результате этого в организме начинают протекать патологические процессы, которые возникают в результате гипоксии, то есть кислородного голодания.
Помимо симптомов от второй стадии малокровия, женщина может наблюдать и следующие проявления тяжелой формы малокровия:
- Ломкость волос и ногтей.
- Частые головокружения и потеря сознания.
- Учащенное сердцебиение.
- Трещинки в углах рта.
Опасность заключается в том, что могут потребоваться преждевременные роды при анемии тяжелой формы. При этом на кону стоит не просто нормальное развитие будущего малыша, но и его жизнь. В самых тяжелых случаях может потребоваться прервать беременность.
Также стоит отметить, что анемия и бесплодие тесно связаны, так как при сниженном количестве гемоглобина не происходит овуляция, в результате чего яйцеклетки теряют свое качество. В таком случае забеременеть становится очень сложно. Шанс на успех снижается на 60% в сравнении со здоровыми женщинами. Железодефицитная и В12-дефицитная анемия после операции
Возникнуть такие формы малокровия могут в результате трех следующих причин, которые неразрывно связаны с хирургическим вмешательством:
Обильное кровотечение. Разумеется, что при этом резко снижается концентрация гемоглобина, а также уменьшается количество эритроцитов. В результате этого может возникнуть геморрагическая анемия.
Анестезия. Есть соединить особенности препарата для наркоза и организма самого пациента, то может получиться довольно неблагоприятная смесь, которая может вызвать серьезные отклонения в работе организма, в том числе и потерю важных для него элементов.
Хирургическое вмешательство. Если операция проходит на желудке или других органах пищеварительной системы, могут возникнуть нарушения в процесс всасывания необходимых витаминов и минералов. В результате этого может быть диагностирована В12-дефицитная анемия.
Виды анемий
Хотя при всех видах анемии основная проблема связана со снижением уровня гемоглобина в крови, привести к этому могут разные факторы. С учетом этого и создана классификация малокровия. Лечение в каждом случае будет отличаться – простым употребление продуктов, богатых железом, здесь не обойтись.
Какие виды анемии встречаются наиболее часто?
Железодефицитная анемия. Это самая распространенная форма. Она возникает, как говорит само название, из-за недостатка железа.
В свою очередь, он может появляться при острых и хронических кровопотерях, во время беременности, на фоне хронических и острых инфекций, поражении гельминтами. И, конечно же, при дефиците этого микроэлемента в пище, например при различных строгих диетах, увлечении фастфудом или строгом вегетарианстве. Если недостаток не восполняется с поступающей пищей, эта форма анемии.
Фолиеводефицитная анемия. Эта форма связана с недостатком фолиевой кислоты (витамина В9) из-за недостаточного ее поступления с пищей или нарушения усвоения. Такое случается, например, при алкоголизме. Без фолиевой кислоты нарушается образование эритроцитов в костном мозге.
Геморрагическая анемия. Основная причина дефицита гемоглобина в этом случае — большие кровопотери. Они могут быть явными, поверхностными, например при сильных порезах, ранах, травмах.
Но часто такие потери крови скрыты, например, при язве желудка или ударах в область живота, повлекших разрыв селезенки. По этой причине при любых травмах рекомендуется обязательно пройти обследования и сделать рентген, даже если в первые часы вы не замечаете никаких симптомов.
Следите также за сопутствующими симптомами. Например, при язве желудка с кровотечением кал окрашивается в темный цвет, поскольку в нем присутствует прошедшая через кишечник кровь. Основной метод лечения геморрагической анемии – полная остановка кровотечения и, если это необходимо, переливание крови.
Гемолитическая и апластическая анемия. Эти виды малокровия часто связаны с наследственными нарушениями, поэтому они выявляются врачами при обследованиях крови в раннем возрасте.
Но могут они возникать и из-за отравления, например, метиловым спиртом, тяжелыми металлами, лекарствами (например, сульфаниламидами, противомалярийными средствами). Лечение этих форм анемии сложное, всегда комплексное и проводится под строгим контролем врача.
Классификация анемий основана на среднем объеме эритроцитов – MCV (mean corpuscular volum), нормальный показатель составляет 76-96 фл (фемтолитр). В соответствии с этим показателем анемии подразделяются на микроцитарные, макроцитарные и нормоцитарные (табл. 2.2). Важным дополнительным методом диагностики макроцитарных анемий является исследование миелограммы.
Дифференциальная диагностика анемий по показателю среднего объема эритроцитов
МКБ 10. Класс III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм D50-D89
Исключены: аутоиммунная болезнь (системная) БДУ (M35.9), отдельные состояния, возникающие в перинатальном периоде (P00-P96), осложнения беременности, родов и послеродового периода (O00-O99), врожденные аномалии, деформации и хромосомные нарушения (Q00-Q99), эндокринные болезни, расстройства питания и нарушения обмена веществ (E00-E90), болезнь, вызванная вирусом иммунодефицита человека (B20-B24), травмы, отравления и некоторые другие последствия воздействия внешних причин (S00-T98), новообразования (C00-D48), симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00-R99)
Этот класс содержит следующие блоки: D50-D53 Анемии, связанные с питанием D55-D59 Гемолитические анемии D60-D64 Апластические и другие анемии D65-D69 Нарушения свертываемости крови, пурпура и другие геморрагические состояния D70-D77 Другие болезни крови и кроветворных органов D80-D89 Отдельные нарушения, вовлекающие иммунный механизм
Звездочкой отмечены следующие категории: D63 Анемия при хронических болезнях, классифицированных в других рубриках D77 Другие нарушения крови и кроветворных органов при болезнях, классифицированных в других рубриках
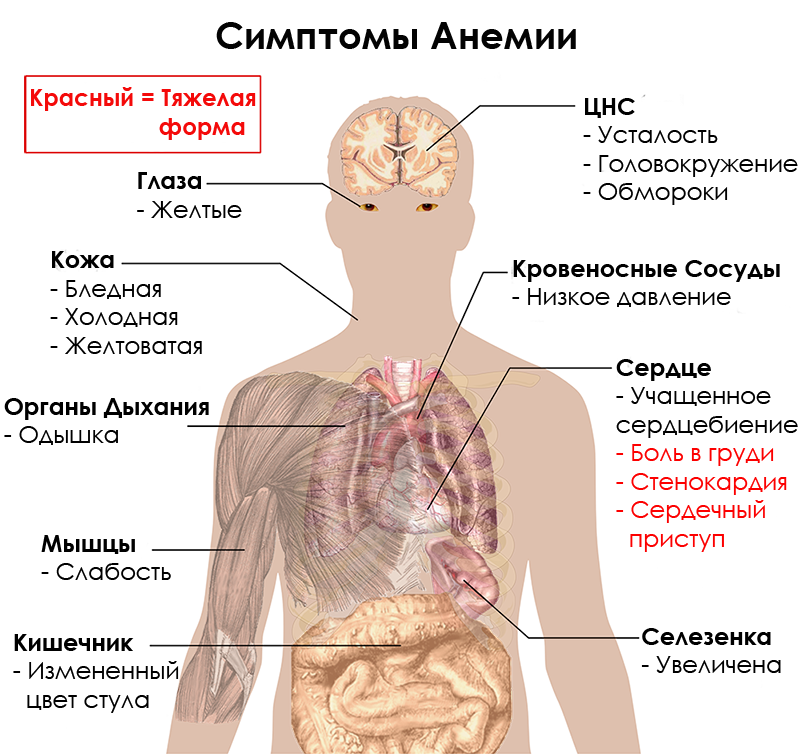
Симптомы постгеморрагической анемии
Чем дольше и обильнее кровотечение у человека, тем серьезнее будут симптомы постгеморрагической анемии.
Если кровопотеря острая, то это выражается следующими симптомами:
-
Сильная слабость.
-
Бледные кожные покровы.
-
Бледные слизистые оболочки.
-
Появление «мушек» перед глазами, периодическая темнота в глазах.
-
Появление шума в ушах.
-
Сухость в ротовой полости.
-
Падение температуры тела, что особенно заметно в области верхних и нижних конечностей.
-
Проступание липкого и холодного пота.
-
Учащение пульсации со снижением ее силы.
-
Падение артериального давления.
Если кровотечение развивается у ребенка младше года, то переносить его он будет гораздо тяжелее, чем взрослый человек.
Если кровопотери обильные, а кровь изливается из сосудистого русла быстро, то у пострадавшего может развиться коллапс. Гипотония будет крайне выраженной, пульс едва прощупывается, либо может отсутствовать вовсе. Дыхание становится поверхностным, часто случаются эпизоды рвоты и судорожных припадков. Сознание человека в большинстве случаев отсутствует.
Анемия тяжелой степени может приводить к летальному исходу, который случается на фоне острой гипоксии внутренних органов. Прекращается работа сердца и дыхательного центра.
Отдельно следует обозначить симптомы хронической кровопотери, при которой развивается анемия легкой степени.
Это характеризуется следующими нарушениями:
-
Кожа становится сухой, на ней появляются трещины.
-
Любые раны на коже заживают очень долго, могут гноиться.
-
Бледность кожных покровов и слизистых оболочек не слишком сильно выражена, но не заметить ее сложно.
-
Ногти становятся ломкими, слоятся.
-
Волосы тускнеют, начинают выпадать.
-
Сердце работает в усиленном ритме, который часто сбивается.
-
Потливость повышается.
-
Температура тела может продолжительное время сохраняться на уровне субфебрильных отметок.
-
У больного часто во рту появляются язвы, возможно образование кариозных зубов.
Такие симптомы не имеют четкой выраженности и могут беспокоить больного время от времени. Это объясняется тем, что организм запускает компенсаторные механизмы и работает на пике своих возможностей. Однако рано или поздно, они иссякнут.
Анемия апластическая
синдром, характеризующийся снижением продукции в костном мозге всех клеток крови, резким снижением содержания в крови эритроцитов, гемоглобина, ретикулоцитов, лейкоцитов и тромбоцитов (панцитопения). Диагноз правомочен только при исключении острого лейкоза, т.е. при отсутствии бластных клеток как в периферической крови, так и выраженного нарастания их содержания в пунктате костноыго мозга. Апластические анемии подразделяются на 2 подгруппы: 1) миелотоксические, вызванные действием химических веществ или лекарств, вызывающих гибель костного мозга: 2) иммунные иди иммунно-токсические, связанные с аутоагрессией антител против клеток костного мозга (к этой группе относятся и гаптеновые формы, обусловленные приемом лекарств — амидопирина, левомицетина и др.). К первой подгруппе относятся формы, связанные с проникающей радиацией (см. Лучевая болезнь), с отравлением бензолом и лекарственными препаратами цитотоксического действия, ко второй — все другие медикаментозные фсфмы. Более редки семейные и врожденные апластические анемии, а также гипопластические анемии эндокринного генеза (при гипотиреозе и др.).
Симптомы. В большинстве случаев апластические анемии развиваются постепенно. Больные обычно в течение длительного времени адаптируются к малокровию и обращаются за неотложной медицинской помощью лишь при резком ухудшении состояния здоровья, нередко возникающем внезапно; чаще всего оно связано с развитием геморрагий — обильных носовых, маточных или желудочно-кишечных кровотечений (вследотвие тромбоцитопении), что приводит к быстрому усилению малокровия. Вторая причина ухудшения состояния присоединение инфекции (пневмонии, отита, острого лиелонефрита и др.) или сепсиса вследствие лейкопении, нейтропении и иммунной недостаточности. Для острой фазы апластического малокровия характерно сочетание анемии с кровоточивостью (положительные пробы на ломкость капилляров — щипка, жгута, резинки, баночной), тромбоцитопенией, лейкопенией, гранулоцитопенией и нередко инфекционными осложнениями (стоматит, некротическая ангина, пневмония, отит, пиелонефрит и т.д.). Окончательный диагноз устанавливают после исследований периферической кроят, ксм7″а выявляют значительное снижение содержания не только гемоглобина и эритроцитов, но и всех других клеток крови (лейкоцитов, тромбоцитов) и костного мозга, что необходимо для отграничения апластической анемии от острого лейкоза.
Неотложная помощь. При наличии кровотечений проводят локальную и общую гемостатическую терапию (см. лечение кровотечений и постгеморрагической анемии). Во всех случаях немедленно вводят внутривенно преднихмюн или мстипред (60-100 мг), отменяют все препараты, которые принимались больным до развития анемии и которые могли ее вызвать или усугубить (цитостатики, амидопирин, левомицетин и др.).
Госпитализация немедленная в гематологическое отделение, где проводят трансфузионную терапию, лечение глюкокоргикоидами и стеровдными гормонами анаболического действия, трансфузионную терапию и решают вопрос о проведении спленэктомии.
Анурия
Анурия — полное прекращение поступления мочи в мочевой пузырь. Необходимо отличать анурию от острой задержки мочи, при которой мочевой пузырь переполнен мочой, но мочеиспускание невозможно вследствие препятствия оттоку мочи по уретре. При анурии мочевой пузырь пуст. Моча или не вьеделяется почками, или не поступает в мочевой пузырь вследствие препятствия по ходу верхних мочевых путей. В зависимости от причины различают аренальную, преренальную, ренальную и субренальную и рефлекторную анурию.
| Дальше >>> |
Анемии гемолитические.
Острый гемолитический криз может быть обусловлен врожденной (наследственной) неполноценностью эритроцитов (аномальные гемоглобины, нарушения структуры стромы, недостаточность глюкозо-6-фосфатдегидрогеназы и др.), агглютинацией или разрушением эритроцитов антителами (иммунные гемолитические анемии), трансфузиями несовместимой (несовместимость по АВО или резус-фактору) или бактериально загрязненной крови, интенсивным повреждением эритроцитов при микроваскулитах (микроангиопатическая гемолитическая анемия, гемолитико-уремический синдром у детей), отравлением ядами гемолитического действия и внутривенным введением гипотонических растворов. При ряде наследственных гемолитических анемий тяжелый острый гемолиз может провоцироваться приемом лекарств (сульфаниламидов, хинидина и др.), большими физическими нагрузками (маршевая гемолитическая анемия), большими перепадами атмосферного давления (подъемы в горы, полет на негерметизированных самолетах и планерах, парашютный спорт). Иммунные гемолитические анемии часто провоцируются приемом лекарств (гаптеновые формы), вирусными инфекциями, охлаждением организма, иногда прививками.
Симптомы. Интенсивное внутрисосудистое разрушение эритроцитов (гемолитический криз) характеризуется быстрым развитием общей слабости, боли в пояснице, озноба и повышения температуры тела, мозговых явлений (головокружение, потеря сознания, менингеальные симптомы и нарушения зрения и др.), боли в костях и суставах. Появляется общая бледность, сочетающаяся с желтушным окрашиванием склер и слизистых оболочек вследствие гемолиза. При многих формах возникает острая почечная недостаточность вплоть до полной анурии и уремии. При резко сниженном диурезе в коричневой, насыщенно желтой моче могут определяться белок, цилиндры. В крови снижено содержание гемоглобина, эритроцитов, уменьшен гематокритный показатель, плазма может быть желтушной или розового цвета. Содержание ретикулоцитов в крови резко повышено; нарастают уровни в плазме крови непрямого билирубина, свободного гемоглобина, остаточного азота и мочевины. При обострениях хронических форм гемолитической анемии обычно пальпируется увеличенная селезенка. Все формы острого внутрисосудистого гемолиза сопровождаются более или менее выраженными признаками синдрома диссеминированного внутрисосудистого свертывания крови (см.), при некоторых из них наблюдаются тромбоэмболические осложнения, инфаркты в органах и в костях с сильным болевым синдромом. При постановке диагноза важен учет популяционно-географических факторов. Многие гемоглобинопатии встречаются преимущественно в странах Средиземноморья, Африки и Ближнего Востока, а также в странах, где много выходцев из этих регионов (Центральная и Южная Америка). В СССР талассемия и некоторые другие виды распространены в основном в Закавказье и Средней Азии.
Неотложная помощь. Согревание тела (грелки), внутривенное введение 100-200 мг преднизолона (метипреда) и 10000 ЕД гепарина (для деблокирования микроциркуляции и предупреждения тромбоэмболий).
Госпитализация. Быстрая доставка больного в гематологический стационар, где уточняют патогенез гемолитической анемии и при необходимости трансфузионной терапии подбирают совместимые донорские эритроциты. Последние вводят в виде отмытой эритроцитной взвеси, лучше после 5-6 дней хранения. При отравлениях гемолитическими ядами и многих иммунных формах показан лечебный плазмаферез для быстрого удаления из крови вызвавшего гемолиз агента, антиэритроцитарных антител и иммунных комплексов
Трансфузионная терапия должна проводиться по жизненным показаниям с большой осторожностью, так как она может усилить гемолиз, спровоцировать его вторую волну
Как лечить
Схема терапевтического воздействия на пациента зависит от того, что именно послужило причиной развития постгеморрагической анемии. Обнаруженное кровотечение необходимо как можно быстрее прекратить. Если кровопотери обусловлены наружным кровотечением, то на рану накладывают жгут или повязку, возможно ушивание сосудов и поврежденных тканей и органов. Пострадавший должен быть экстренно госпитализирован.
Если кровопотери массовые, то показано выполнение следующих мероприятий:
-
Переливание эритроцитарной массы, плазмы и плазмозаменителей (Реополиглюкин, Гемодез, Полиглюкин). Эта мера должна быть предпринята оперативно, так как большие кровопотери сопряжены с высоким риском летального исхода.
-
Преднизолон (гормональный препарат) вводят в том случае, когда у больного развивается шоковое состояние.
-
Растворы альбумина, глюкозы, физиологический раствор – все эти вещества вводят больному внутривенно, чтобы восстановить солевой баланс в организме.
-
Для восполнения запасов железа могут быть использованы инъекции препаратов Сорбифер Дурулес или Ферроплекс. Однако необходимо учитывать, что их использование сопряжено с высокой вероятностью возникновения аллергической реакции.
Тяжелая анемия требует введения значительных доз крови. Врачи называют эту процедуру трансплантацией крови. Если после восстановления общего объема крови у больного нормализуется артериальное давление, а ее качественный состав улучшается, то это указывает на то, что терапия была подобрана верна. Для улучшения самочувствия пациента, ему назначают витамины группы В.
Симптоматическое лечение должно быть направлено на восстановление работы сердца и сосудов, головного мозга, печени и почек, а также иных органов, пострадавших от гипоксии.
Отсроченная во времени терапия предполагает соблюдение больным диеты, которая направлена на восстановление качественного состава крови. Для этого потребуется употреблять красное маложирное мясо, печень, яйца, кисломолочные напитки, овощи и фрукты, творог, рыбу. В день следует выпивать не менее 2 литров воды, полезен отвар шиповника.
Чем массивнее объемы потерянной крови, тем хуже прогноз на восстановление. Если одномоментно человек теряет ? часть от общего объема крови, то вероятность развития гиповолемического шока крайне высока. Если потери крови приравниваются к ? части, то выжить пострадавший не сможет. При условии, что анемия развивается при хронических кровопотерях, то чаще всего ее удается нейтрализовать, после того, как будет найден и ликвидирован источник кровотечения.
Автор статьи:
Образование: В 2013 году закончен Курский государственный медицинский университет и получен диплом «Лечебное дело». Спустя 2 года окончена ординатура по специальности «Онкология». В 2016 году пройдена аспирантура в Национальном медико-хирургическом центре имени Н. И. Пирогова.
‹
10 самых полезных свойств граната
7 причин есть больше белка каждый день!
›

Comments
(0 Comments)