Портальная гипертензия причины, симптомы, диагностика, лечение
Причины портальной гипертензии, влияние цирроза печени
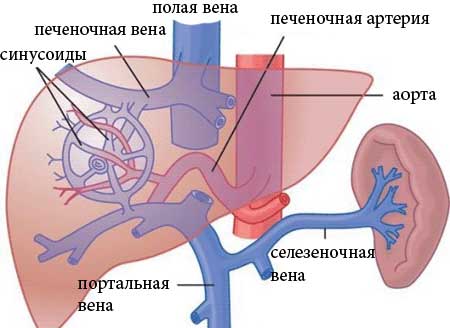
Причины портальной гипертензии зависят от варианта данного синдрома.
1. Допеченочная форма может развиться в результате следующих причинных факторов:
- Врожденные нарушения строения портальной вены: кавернозная трансформация, аплазия, гипоплазия, атрезия воротной вены.
- Перекрытие кровотока тромбом – тромбоз воротной вены. Он наблюдается при воспалительных заболеваниях, таких как острый аппендицит с распадом (деструктивный), панкреатит, гнойный холангит, острый холецистит, а также как проявление тромбоэмболии.
- Сдавление воротной вены большой опухолью или кистой поджелудочной железы, паразитарной кистой при альвеококкозе. Также в этих случаях возможен вторичный тромбоз как воротной, так и селезеночной вен, что дополнительно формирует портальную гипертензию.
2. Внутрипеченочная форма обусловлена изменениями в строении печеночной ткани, вследствие заболеваний, нарушающих нормальную структуру гепатоцитов.
Даже ранние стадии сопровождаются портальной гипертензией при циррозе печени. Это наиболее частая причина развития нарушения оттока в портальной системе. При данном заболевании образуются узлы-регенераты. Они представляют соединительно-тканные структуры, которые снаружи сдавливают клетки печени.
- Паразиты в печени – эхинококкоз, шистосоматоз;
- Поликистоз, опухоли печени, метастазы опухолей;
- Фиброз печени;
- Токсический гепатит, возникающий при приеме большого количества витамина А, острые гепатиты;
- Жировая дистрофия печени – накопление в гепатоцитах капелек жира, приводящих к растяжению клеток и сдавлению их структур;
- Заболевания костного мозга;
- Саркоидоз, туберкулез.
3. Надпеченочная форма наиболее редкая. Она возникает при формировании препятствия кровотоку в сосудах, которые выходят из печени — печеночных венах. Данная форма бывает при следующих состояниях:
- Болезнь Киари – воспаление внутренней оболочки печеночных вен, которое приводит к образованию тромбов, перекрывающих ток крови;
- Синдром Бадда-Киари. При этом состоянии происходит перекрытие нижней полой вены изнутри, вследствие формирования соединительной ткани в просвете вены, или при сдавлении ее опухолью, кистой, рубцами снаружи;
- Болезни сердца: констриктивный перикардит, недостаточность трехстворчатого клапана, недостаточность правого желудочка и т.д..
4. Смешанная форма может возникать при сочетании заболеваний. При этой форме самый плохой прогноз, так как сильно ограничена возможность проведения хирургического лечения. Основными причинными факторами являются:
- Возникновение тромбоза воротной вены в сочетании с циррозом печени, которое приводит к одновременному или последовательному формированию допеченочной и внутрипеченочной форм.
- Вторичный цирроз и надпеченочная портальная гипертензия создают сначала повышенное давление в печеночных венах, застой крови в печени, развитие изменений в ее структуре с последующим формированием внутрипеченочной портальной гипертензии.
5. Портальная гипертензия без препятствия кровотоку развивается при образовании свищевого перехода между артерией и веной, через который происходит повышенный сброс крови в портальную вену.
Чаще всего свищ формируется межу селезеночной артерией и селезеночной веной.
4.1. Причины портальной гипертензии
Артериовенозные фистулы могут быть печеночными и внепече-ночными. Врожденные артериовенозные фистулы развиваются при синдроме Рандю—Ослера—Вебера; приобретенные — вследствие травмы, биопсии печени, аневризмы печеночной артерии, а также сопутствуют гепатоцеллюлярной карциноме. Клиническая картина у 30% больных характеризуется преимущественно абдоминальными болями; могут быть признаки сердечной недостаточности. Увеличение портального кровотока развивается вследствие того, что скорость притока крови превосходит отток. Определенное значение имеет при этом повышенная резистентность сосудов. Наложение лигатуры на фистулу не избавляет больных от портальной гипертензии.
Симптомы подпеченочной портальной гипертензии развиваются при внепеченочной обструкции ствола воротной или селезеночной вены, а также при гигантской спленомегалии у больных с миело-пролиферативными заболеваниями.
Тромбоз селезеночной вены может быть обусловлен опухолями (35%), панкреатитом (11%), псевдокистами (5,6%), инфекциями (5,6%), различными другими причинами (5,6%) и неизвестными факторами (29,6%).
В клинической картине чаще наблюдаются желудочные кровотечения, реже кровотечения из варикозно-расширенных вен пищевода.
Тромбоз воротной вены встречается у детей, особенно при пупочном сепсисе. У взрослых тромбоз портальной вены вызывают травма живота, панкреатит, перитонит, портокавальное шунтирование, спленэктомия, состояние гиперкоагуляции, беременность, ми-елофиброз. Частота тромбоза портальных вен у больных циррозом составляет 0,6% в то время как у 25% больных с портальным тромбозом обнаруживают цирроз печени. Если больные циррозом печени подвергаются пленэктомии, частота тромбоза портальной вены увеличивается до 22%. Тромбоз портальной вены проявляется кровотечениями из верхних отделов желудочно-кишечного тракта, асцитом и нередко — спленомегалией. Диагноз тромбоза портальных вен ставят при нормальной морфологической картине печени.
Спленомегалия является одним из симптомов портальной гипер-тензиипри полицитемии, миелофиброзе, болезни Гоше, лейкозе, лим-фоме, миелоидной метаплазии. Портальная гипертензия проявляется асцитом или кровотечением в зависимости от основного заболевания.
ЗПВД повышено или нормально; это позволяет предположить повреждение печени, сопровождающееся портальной гипертензией. Включается механизм повышения резистентности сосудов печени; удаление селезенки в этих случаях не дает эффекта.
Диагноз
Диагностика синдрома П. г. и его форм часто невозможна без специальных методов исследования, из к-рых наиболее информативными являются рентгеноангио-графические методы (см. Кавография, Мезентерикография, Портография, Спленопортография, Целиакография), эзофагоскопия (см.), гастроскопия (см.), спленоманометрия (см. Селезенка) и др.
Для измерения портального давления применяют чрескожную спле-номанометрию. Методика осуществляется путем пункции селезенки и присоединения к игле аппарата Вальдмана для измерения венозного давления. При П. г. давление в селезенке, отражающее давление в портальной системе, достигает в среднем 350—450 мм вод. ст. (в норме 50—115 мм вод. ст.).
Рис. 4. Спленопортограмма при внутрипеченочной портальной гипертензии: резко расширенное спленопортальное русло с функционирующей пупочной веной; 1 — воротная вена, 2 — селезеночная вена, 3 — расширенная коронарная вена желудка, 4 — пупочная вена.
Рис. 5. Спленопортограмма при внепеченочной портальной гипертензии: отсутствие основного ствола селезеночной вены с множеством вновь образованных сосудов (1); ретроградно заполнившиеся расширенные вены желудка и пищевода (2); стеноз внутрипеченочных ветвей воротной вены и ее деформация (3).
Наибольшую информативность об уровне блокады портального кровообращения и состоянии сосудов дает спленопортография. При внутрипеченочной П. г. спленопортальное русло проходимо, расширено с резким обеднением сосудистого рисунка печени, иногда выявляются расширенные вены желудка и пищевода, расширенная пупочная вена (рис. 4). При внепеченочной П. г. отмечается разнообразная картина в зависимости от уровня блокады (рис. 5), вплоть до полной непроходимости спленопортального русла. В этом случае для установления уровня блокады применяют возвратную мезентерикопортографию (рис. 6). При надпеченочной П. г. наибольшую информацию дает кавография и пункционная биопсия печени. Расширенные вены пищевода и желудка, как правило, выявляются при их рентгенологическом или эндоскопическом исследовании.
Дифференциальный диагноз между различными формами П. г. и другими заболеваниями, сопровождающимися увеличением селезенки, нередко представляет большие трудности. Большое значение имеет анамнез. Указание в анамнезе на перенесенный гепатит, в т. ч. вирусный, хрон, алкоголизм должно навести на мысль о внутрипеченочной П. г. Указание на увеличение селезенки с рождения или раннего детского возраста, пупочный сепсис, травму, нагноительные процессы в брюшной полости дает основание заподозрить, внепеченочную П. г. Острое начало с высокой температурой, болями в правом подреберье, быстрое увеличение печени и появление асцита характерно для надпеченочной П. г. (болезнь Киари).
Трудности представляет дифференциальный диагноз внепеченочной П. г., протекающей без варикозного расширения вен пищевода, с начальной стадией опухолевых заболеваний селезенки (лимфогранулематоз, ретикулосаркома, лимфома). Диагноз устанавливают на основании более быстрого и тяжелого течения заболевания с генерализацией процесса при опухолях селезенки, данных спленоманометрии, спленопортографии.
Причины развития
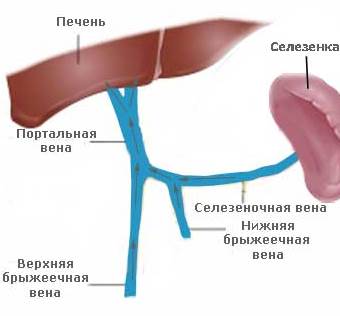
Причины портальной гипертензии многообразны. Наиболее распространенной причиной является повреждение печени под действием серьезного заболевания: хронического гепатита, цирроза печени, опухоли, а также гельминтоза и отравления сильнодействующими токсическими веществами (лекарствами, ядом, грибами, химическими веществами). Другие возможные причины: тромбоз печеночных вен при синдроме Бадда-Киари, стеноз портальной вены, констриктивный перикардит, травмы живота, сепсис, послеоперационные осложнения.
Факторы, повышающие риск возникновения данной патологии: инфекционные заболевания, поражающие органы ЖКТ, длительное употребление стероидов, диуретиков, хронический алкоголизм, прием сильнодействующих антибиотиков без сочетания с гепатопротекторами и др.
Принято выделять 4 формы заболевания:
- Предпеченочная (внепеченочная) – встречается в 4% случаев.
- Печеночная – встречается в 86% случаев.
- Надпеченочная – составляет 10% случаев.
- Смешанная – сочетание нескольких вышеперечисленных форм.
Причиной внепеченочной формы заболевания могут стать воспаления в брюшной полости, способные перекрыть ветви воротной вены, послеоперационные осложнения при операциях на печени и желчном пузыре, стеноз или тромбоз портальной вены, инфекционные заболевания органов пищеварения. Причиной печеночной портальной гипертензии чаще всего становится цирроз печени, реже – гепатит, опухоль, шистосомоз, саркоидоз. Причиной надпеченочной формы обычно становится сдавление нижней полой вены, синдром Бадда-Киари, констриктивный перикардит. При смешанной форме нарушение кровотока происходит одновременно во внепеченочных венах и в самой печени, например, тромбоз сочетается с циррозом печени.
Стадии заболевания
- Начальная стадия – появляются первые признаки синдрома.
- Умеренная (компенсированная) – селезенка немного увеличена, вены пищевода чуть расширены, жидкости в полости живота нет.
- Выраженная (декомпенсированная) – селезенка и печень увеличены, возникает асцит.
- Кровотечения из расширенных вен пищевода, желудка, кишечника, печеночная недостаточность.
Методы диагностики
Первичный осмотр пациента, сбор и изучение анамнеза
При осмотре врач обращает внимание на наличие асцита, околопупочной грыжи и т.д.
Общий анализ крови – низкий показатель гемоглобина, понижение уровня железа, лейкоцитов, эритроцитов, тромбоцитов (признаки гиперспленизма).
Биохимический анализ крови – определение уровня ферментов, сывороточных иммуноглобулинов, аутоантител и др.
Эзофагогастроскопия – рентгенологическое исследование пищевода для определения состояния вен. Гастродуоденоскопия – диагностика состояния желудка
Ректоманоскопия – обследование прямой кишки на наличие геморроидальных узлов.
Спленоманометрия – измерение портального давления (норма – 120 мм вод. ст., при патологии давление может повышаться до 500 мм вод. ст.).
Спленопортография – обследование спленопортального русла.
УЗИ брюшной полости – выявление увеличенной селезенки, печени, асцита.
Ангиография, венография – диагностика тромбоза вен.
Допплерография сосудов печени – требуется для оценки размеров воротной и верхней брыжеечной вены – наличие расширения вен является важнейшим элементом при постановке диагноза.
Реогепатография, внутривенная радиогепатография – оценка внутрипеченочного кровообращения.
Вспомогательные методы: кавография, целиакография, биопсия печени, диагностическая лапароскопия и др.
Осложнения
Развитие портальной гипертензии может привести к ряду осложнений:
- Кровотечения из расширенных вен пищевода, желудка, прямой кишки – рвота с кровью (красного цвета – из пищевода, коричневого – из желудка), мелена (зловонный кал черного цвета), кровь в кале.
- Печеночная энцефалопатия – поражение нервной системы, проявляющееся бессонницей, депрессией, раздражительностью, заторможенной реакцией, амнезией, потерей сознания – возможен летальный исход.
- Аспирационная пневмония – вдыхание рвотных масс и крови может привести к дыхательной недостаточности, закупорка бронхов препятствует нормальной вентиляции легких.
- Почечная недостаточность, пневмония, перитонит, сепсис.
- Гепаторенальный синдром – тяжелое поражение печени и почек, которое проявляется снижением суточного выделения мочи до менее 500 мл, дисгевзией, асцитом, расширением подкожных вен на животе, околопупочной грыжей, спленомегалией, гепатомегалией, у мужчин – гинекомастией.
Диагностика заболевания
Дифференциальная диагностика портальной гипертензии насчитывает около полутора десятков исследовательских методов, каждый из которых ориентирован на то или иное клиническое проявление болезни.
Оно может быть обычным или допплеровским, а также дуплексным – сочетающим в себе оба типа. Целью его является изучение состояния воротной вены, печеночных вен и артерий печени на предмет их проходимости, вероятных нарушений кровотока и анатомических аномалий. Кроме того, УЗИ позволяет обнаружить у пациента синдром Бадда-Киари (редкое заболевание, вызывающее частичную или полную закупорку печеночных вен).
Что касается других методов диагностирования портальной гипертензии, то наиболее эффективны сегодня следующие:
- спленоманометрия – введение в селезенку иглы с последующим подсоединением к манометру для выяснения давления;
- гепатоманометрия – аналогичное действие в отношении печени;
- портоманометрия – такая же операция, направленная на измерение давления в воротной вене (катетер вводится через пупочную вену);
- спленопортография – введения в селезеночные вены контраста;
- печеночная флебография – также с применением контрастного вещества (особенно эффективно в случае с синдромом Бадда-Киари);
- гастроскопия – позволяет обнаружить варикозы желудочных вен;
- эзофагография – выявление варикозных вен в пищеводе при помощи рентгена;
- ректороманоскопия – визуальный осмотр прямой кишки с помощью специального прибора, чтобы дифференцировать тип болезни;
- ангиография, при этом в просвет сосуда вводится контрастное вещество;
- КТ воротной и других вен;
- МРТ для оценки состояния просвета шунтов и портального кровотока;
- рентген брюшной полости, позволяющий выявить увеличение печени и селезенки, а также асцит и кальцификаты в воротной вене, печеночных и селезеночных артериях;
- венография, чаще применяемая перед пересадкой печени или операцией на воротной вене;
- оценка печеночного кровотока с помощью непрерывно вводимого в печеночную вену зеленого красителя (индоцианина).
Симптомы портальной гипертензии
Заподозрить это состояние можно при наличии таких симптомов и признаков:
- постоянная слабость, усталость, недомогание;
- отсутствие аппетита и потеря веса;
- внезапное сильное кровотечение из пищевода;
- тошнота, рвота, боль и дискомфорт в животе и правом подреберье;
- желтушность кожи, глаз, слизистых оболочек, коричневый цвет мочи;
- отеки ног, увеличение живота, тяжесть в левом подреберье за счет увеличенной селезенки;
- расширение вен вокруг пупка в виде «головы Медузы»;
- увеличение молочных желез и атрофия яичек у мужчин;
- кожный зуд;
- склонность к появлению синяков и кровоизлияний под кожей;
- энцефалопатия: нарушение сна и бодрствования, ухудшение интеллекта, потеря памяти и способности к общению, неадекватное поведение;
- импотенция;
- мышечные судороги, в том числе в кистях рук;
- покраснение ладоней и белые пятна на ногтях;
- геморрой;
- одышка.
Лечение представленного синдрома
Лечение портальной гипертензии, в целом, состоит из комплекса лекарственных и эндоскопических действий, целью которых является устранение кровотечений из расширенных от варикоза вен брюшной полости и органов ЖКТ. Кроме того, необходимо устранить болезнь, вызвавшую синдром портальной гипертензии, так как первоначальное заболевание иногда может представлять здоровью пациента даже большую угрозу (например, карцинома, проросшая в воротную вену). Существует ряд и других мер по оказанию помощи человеку, страдающему от портальной гипертензии в острой форме: переливания крови, инъекции гормона соматостатина, склеротерапия, спленэктомия и шунтирование вен. К сожалению, последний метод, хотя и считается самым эффективным, возможен лишь в редких случаях, потому что из-за тромбоза вены оказываются непригодными для шунтирования.
В дальнейшем печеночная недостаточность купируется применением различных препаратов в качестве терапии, в том числе с использованием бета-блокаторов (пропранола, надолола). В качестве меры борьбы с кровопотерей, наиболее частой при циррозе печени, лечащим врачом пациенту предписан полный отказ от алкоголя, соблюдение специальной диеты и употребление лекарств. К сожалению, в большинстве случаев лечения портальной гипертензии (с сопутствующими массовыми внутренними кровотечениями из варикозных вен) прогноз неутешительный, так как даже гемотрансфузии далеко не всегда позволяют справиться с ухудшением состояния пациента. Отмечается, что смертность в подобных ситуациях достигает 50%, а выжившие почти наверняка снова столкнутся с возникшими кровотечениями в последующие один-два года. Даже совокупность лекарственной и эндоскопической терапии при подобном диагнозе лишь несущественно продлевают жизнь таких больных. Необходимо добавить, что портальная гипертензия у детей протекает особенно тяжело в силу слабости их организмов.
Важно!
КАК ЗНАЧИТЕЛЬНО СНИЗИТЬ РИСК ЗАБОЛЕТЬ РАКОМ?
Лимит времени:
Навигация (только номера заданий)
из 9 заданий окончено
Вопросы:
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
Информация
ПРОЙДИТЕ БЕСПЛАТНЫЙ ТЕСТ! Благодаря развернутым ответам на все вопросы в конце теста, вы сможете в РАЗЫ СОКРАТИТЬ вероятность заболевания!
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Тест загружается…
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Результаты
Время вышло
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- 9
- С ответом
- С отметкой о просмотре
-
1.
Можно ли предотвратить рак?
- да
- нет
- можно лишь сократить степень риска
-
2.
Как влияет курение на развитие рака?
- способствует
- не способствует
- кури не кури, ничего не будет
- затрудняюсь ответить
-
3.
Влияет ли лишний вес на развитие рака?
- никак не влияет
- да, влияет
- лишний вес вообще никаким образом не относится к раку
-
4.
Способствуют ли занятия физкультурой снижению риска рака?
- да, спорт убивает клетки рака
- нет
- затрудняюсь ответить
-
5.
Как влияет алкоголь на клетки рака?
- способствует развитию
- никак, алкоголь лишь убивает печень
- он полезен и способствует уничтожению клеток рака
-
6.
Какая капуста помогает бороться с раком?
- брокколи
- заячья или кислица обыкновенная
- белокочанная
-
7.
На заболевание раком какого органа влияет красное мясо?
- прямая кишка
- желудок
- желчный пузырь
-
8.
Какие средства из предложенных защищают от рака кожи?
- обычный детский крем для увлажнения
- солнцезащитное средство
- мёд
-
9.
Как вы думаете, влияют ли стрессы на развитие рака?
- да
- нет, они лишь убивают нервную систему
- затрудняюсь ответить
Клинические проявления и симптомы
Проявления синдрома многообразны и зависят от локализации патологии и стадии развития.
Симптомы начальной стадии
Начальная (компенсированная) стадия портальной гипертензии может вообще никак не проявляться или иметь вид нарушений пищеварения. Больные предъявляют жалобы на:
- Вздутие живота и метеоризм;
- Отрыжку и тошноту;
- Болезненность в подложечной области;
- Нарушения стула (диарею).
В биохимических печеночных пробах отклонений не отмечается, даже если портальная гипертензия достигает значительных цифр.
Проявления стадии частичной компенсации
Без лечения синдром проявляется в усилении диспепсических явлений, при обследовании же обнаруживается умеренный варикоз вен в нижней части пищевода и кардии, а также незначительное увеличение селезенки.
Клиника и симптомы декомпенсированной формы гипертензии
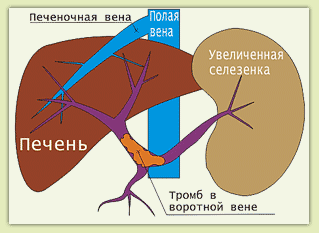
Это – заключительная стадия, на которой синдром проявляется тяжелейшими состояниями:
- Выраженной анемией;
- Асцитом (брюшной водянкой);
- Резким увеличением печени и селезенки;
- Кровотечениями из сосудов желудка и пищевода;
- Явлениями энцефалопатии.
Этиология
Причиной надпеченоч-ной П. г. являются такие заболевания, как болезнь Киари (облитерирующий эндофлебит или тромбофлебит печеночных вен), синдром Бадда — Киари (тромбофлебит печеночных вен с переходом на нижнюю полую вену, либо тромбоз или стеноз нижней полой вены на уровне печеночных вен). Наиболее частая причина внутрипеченочной П. г.— цирроз печени, реже опухолевые заболевания печени. Внепечен очная П. г. обусловлена врожденной патологией сосудов портальной системы (атрезией воротной вены, кавернозной трансформацией ее), а также флебосклерозом или тромбозом воротной системы, вызванными различными воспалительными заболеваниями в брюшной полости (панкреатитом, холециститом, аппендицитом и др.), сдавлением рубцами и другими причинами. Причина смешанной формы П. г.— цирроз печени с вторичным тромбозом портальной системы.
Диагностические процедуры
При подозрении на портальную гипертензию врачи назначают комплексное обследование пациента.
| Лабораторные анализы | Общий анализ крови
АЛТ, АСТ, уровень билирубина и щелочной фосфатазы в крови Коагулограмма Содержание альбумина, мочевины, креатинина Измерение газового состава и рН крови Диагностика вирусных гепатитов В и С Антинуклеарные и антимитохондриальные антитела Содержание железа в крови Уровень альфа-1-антитрипсина Уровень церулоплазмина (у людей от 3 до 40 лет, которые имеют необъяснимое заболевание печени, нервной системы или психическое расстройство) |
| Визуализирующие исследования | Дуплексная допплерография печени
УЗИ, КТ или МРТ Ангиография при неясном источнике кровотечения |
| Процедуры | Биопсия печени с гистологическим исследованием
Гемодинамическое измерение градиента печеночного венозного давления (HVPG) (обязательное исследование для подтверждения диагноза) ЭФГДС |
Характеристика заболевания
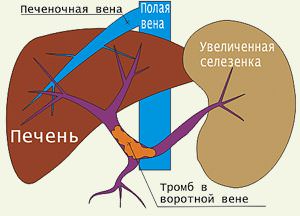 Воротная (портальная) вена представляет собой один из ключевых венозных стволов во всей системе кровообращения человека, куда попадает кровь из ряда органов (содержащихся в животе) вроде желудка, кишечника и селезенки. Она сформирована слиянием двух брыжеечных и одной селезеночной вены, тогда как в нее саму впадает еще ряд ключевых сосудов. Давление, возникающее при описываемом синдроме, может локализоваться в разных местах – воротных сосудах, вене cava inferior или сосудах внутри печени, и оно вызывает снижение объема крови, приливающей в этот орган. Далее это приводит к существенному уменьшению печени и деградации ее регенеративной функции, что не в последнюю очередь вызвано недостатком поступления в нее инсулина и глюкагона из поджелудочной железы.
Воротная (портальная) вена представляет собой один из ключевых венозных стволов во всей системе кровообращения человека, куда попадает кровь из ряда органов (содержащихся в животе) вроде желудка, кишечника и селезенки. Она сформирована слиянием двух брыжеечных и одной селезеночной вены, тогда как в нее саму впадает еще ряд ключевых сосудов. Давление, возникающее при описываемом синдроме, может локализоваться в разных местах – воротных сосудах, вене cava inferior или сосудах внутри печени, и оно вызывает снижение объема крови, приливающей в этот орган. Далее это приводит к существенному уменьшению печени и деградации ее регенеративной функции, что не в последнюю очередь вызвано недостатком поступления в нее инсулина и глюкагона из поджелудочной железы.
Последствия этого процесса очень тяжелы для пациента, так как содержат в себе среди прочего варикозное расширение пищеводных вен и энцефалопатию портальных вен. У здорового человека давление в портальной вене составляет от пяти до десяти мм рт. ст, тогда как портальная гипертензия повышает эти значения до 12 мм рт. ст., что ведет к варикозу сосудов.
Классификация портальных гипертензий
В первую очередь врачи различают типы портальной гипертензии согласно месту образования преград на пути у оттока крови:
- предпеченочная возникает прямо в самой воротной вене или в ее основных ответвлениях;
- внутрипеченочная, согласно своему названию, образуется непосредственно в печени, и с учетом соотношения с находящимися там синусоидами делится на три вида: пресинусоидальный, синусоидальный и постсинусоидальный;
- надпеченочная характеризуется препятствием движению крови в области печеночных сосудов, лежащих вне печени, либо в нижней полой вене;
- смешанный тип гипертензии.
Также нужно добавить, что существуют дополнительные принципы разделения портальной гипертензии, основанные на измерении уровня возрастания давления, а также согласно объему варикозных утолщений в пищеводных венах.
Что происходит при циррозе печени
Цирроз – тяжелая печеночная патология, развивающаяся по многим причинам: у взрослых главенствующая роль при этом отводится злоупотреблению алкоголем и наркотическими веществами. Также цирроз печени начинается вследствие длительного приема ряда лекарственных препаратов или инфекционного поражения при гепатитах различного происхождения.
цирроз печени
Синдром портальной гипертензии – одно из самых грозных осложнений цирроза, когда при грубых нарушениях структуры печени появляются препятствия в ее кровообращении. Эти препятствия в сочетании с повышением притока крови в печеночной артерии приводят к возрастанию давления в воротной вене до 20-30 мм. рт. ст.
Организм, пытаясь предотвратить разрыв сосуда, запускает систему «окольного» кровообращения через анастомозы – сообщения портальной с нижней полой веной.
Под давлением крови стенки сосудов пищевода, кардии и других отделов ЖКТ ослабевают, в наиболее уязвимых их местах образуются варикозные узлы. Разрыв узлов чреват тяжелым кровотечением, что часто становится причиной смерти больных.
Стадии и проявления
Начальная стадия синдрома при циррозе печени характеризуется диспепсическими расстройствами, болью в подреберьях справа и слева, неприятными ощущениями в подложечной области, чувством тяжести в желудке после еды. Отрыжка, неустойчивый стул, тошнота также относятся к числу первых симптомов заболевания.
Больные жалуются на отсутствие аппетита, быструю утомляемость, сонливость и апатию.
Поскольку этот набор ощущений довольно типичен для других заболеваний ЖКТ, пищевых отравлений, то больные не спешат показаться врачу и попадают к специалистам уже с другими жалобами:
- Зловонными испражнениями черного цвета
- Рвотой алой кровью или меленой (свернувшейся кровью)
- Обострением или первыми проявлениями геморроя
Асцит (отек живота) присоединяется на более поздних этапах проявления заболевания, однако некоторое время он носит преходящий характер, поскольку легко купируется соответствующей медикаментозной терапией. В дальнейшем брюшная водянка требует хирургического удаления жидкости из полости живота, что часто приводит к развитию перитонита и смерти больных.
Нередко уже на начальном этапе портальной гипертензии у больных развивается гиперспленизм – особый синдром, характеризующийся существенным снижением количества некоторых форменных элементов крови – тромбоцитов и лейкоцитов. Гиперспленизм – прямое следствие увеличения селезенки – спленомегалии, которая всегда сопутствует портальной гипертензии.
Неврологические нарушения
Портальная гипертензия, сопровождающаяся кровотечениями из варикозных узлов в пищеводе, желудке и кишечнике, приводит к всасыванию большого количества токсинов из кишечника. Они вызывают интоксикацию мозга, результатом чего на декомпенсированной стадии становится появление симптомов энцефалопатии.
Их принято классифицировать следующим образом:
- I степень – больные отмечают слабость, утомляемость, сонливость, дрожание пальцев и кистей;
- II степень – утрата способности к ориентации на месте и во времени, при этом речевой контакт с больным сохраняется;
- III степень – к неспособности ориентироваться в пространстве и времени добавляется отсутствие речевого контакта, однако сохраняется реакция на боль;
- IV степень – наступают судороги в ответ на болевое раздражение.
Признаки портальной гипертензии
Диагностика портальной гипертензии основывается на изучении анамнеза жизни и заболевания, на клинических проявлениях и их выраженности, а также на массе инструментальных исследований, способных обнаружить и указать на признаки этого синдрома.
Первое, что необходимо сделать при подозрении у больного портальной гипертензии — провести тщательный осмотр
В ходе осмотра следует обратить внимание на наличие или отсутствие венозных коллатералей: расширение вен на животе, возле пупка, геморроя, грыжи, асцита. Необходимо внимательно изучить цвет кожи, склер, видимых слизистых, определить наличие характерных сосудистых звездочек
Затем необходимо пропальпировать печень и селезенку. В норме, у здорового человека, печень не выступает из-под края левой реберной дуги, а селезенка не пальпируется.
Лабораторное исследование при подозрении на портальную гипертензию подразумевает общий анализ капиллярной крови и мочи, коагулограмму, биохимию венозной крови, анализы на возбудителей гепатита, определение антител к иммуноглобулинам A, M, G.
С целью правильной и точной диагностики болезни используются рентген-методы: порто- и кавография, ангиография мезентериальных кровеносных сосудов, целиакография и спленопортография. Совокупность данных, полученных от вышеуказанных исследований, позволит определить степень блокировки кровотока в системе портальной вены и оценить шансы на наложение анастомозов. Если необходимо определить качество кровотока печени, необходимо сделать больному сцинтиграфию печени.
Ультразвуковое исследование поможет с точностью определить увеличение селезенки, печени, наличие свободной жидкости в брюшной полости. Допплерометрия печеночных сосудов покажет размеры воротной, верхней брыжеечной и селезеночной вен, а увеличение просвета этих сосудов – прямой признак портальной гипертензии.
Чрезкожную спленоманометрию делают для того, чтобы зарегистрировать давление в системе портальной вены. В селезеночной вене нормальное давление не превышает ста двадцати миллиметров ртутного столба, а при портальной гипертензии оно достигает пятисот миллиметров ртутного столба.
Больным с портальной гипертензией в обязательном порядке проводится эзофагоскопия. При эзофагоскопии можно выявить такой признак портальной гипертензии, как варикозно расширенные вены в пищеводе. Фиброгастродуоденоскопия также является достаточно информативным способом обнаружения признаков портальной гипертензии в пищеводе и кардии.
Ректороманоскопия – инструментальный метод, который позволит обнаружить измененные вены в прямой кишке больного. В некоторых случаях, по противопоказаниям или отказу больного от инструментальных исследований, эти методы заменяют на рентгенографию пищевода с желудком.
Биопсию печени и лапароскопическую диагностическую операцию делают лишь тех случаях, когда по каким-либо причинам не получилось подтвердить диагноз вышеперечисленными методами или если есть подозрение на злокачественное новообразование.

Comments
(0 Comments)