Низкий уровень лейкоцитов в крови у ребенка
Разновидности лейкопении
Приобретенные виды заболевания по характеру течения делятся на острые и хронические. Хронические формы заболевания подразделятся на три подвида: перераспределительная или относительная лейкопения, иммунная и идиопатическая.
- Перераспределительная хроническая лейкопения наблюдается, когда белые кровяные клетки задерживаются в расширенных капиллярах некоторых органов (печень, легкие, кишечник). Это поведение лейкоцитов весьма характерно для гемотрансфузионного или анафилактического шока.
- Самой распространенной является хроническая иммунная форма. Она возникает, когда человек использует антибиотики, антибактериальные и противовоспалительные препараты слишком часто, тем самым способствуя снижению иммунитета (лекарства медленно убивают его). Часто эта форма лейкопении является вторичной на фоне различных тяжелых заболеваний и при химиотерапии.
- Самой редкой разновидностью является идиопатическая хроническая лейкопения. Ее еще называют невинной. Она имеет стабильное, бессимптомное течение, нарушений в составе костного мозга не наблюдается. Чтобы удостоверится в том, что у больного действительно невинная лейкопения, необходимо наблюдать за ним на протяжении не менее трех лет, проводя раз в полгода исследование состава крови. Он должен оставаться неизменным.
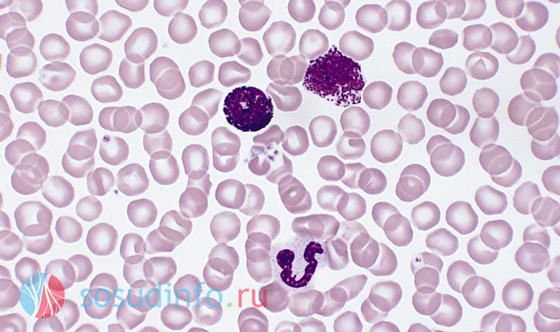
Фото: кровь больного лейкопенией при острой форме. Численность лейкоцитов крайне низкая
Резкое снижение количества лейкоцитов до уровня 1,5х109/л, а гранулоцитов до 0,75х109/л считается острой формой лейкопении. Ее название — агранулоцитоз. Это самая тяжелая, патологическая форма заболевания. Этот вид лейкопении чаще наблюдается у женщин среднего возраста. В пожилом возрасте им болеют представители и того, и другого пола. У детей агранулоцитоз генетически детерминирован и сопровождается повышением эозинофилов в составе крови. У него есть еще одно название — синдром Костманна.
Отклонение лейкоцитов от нормы причины
Состояние, при котором фиксируется отклонение количества белых клеток от оптимально уровня, называется:
- Лейкоцитоз – когда лейкоциты превышают норму.
- Лейкопения – отличается пониженным содержанием лейкоцитов.
Оба состояния чаще всего выступают следствием нежелательных болезненных процессов, происходящих в организме малыша.
Лейкоциты повышены
Лейкоцитоз – один из главных признаков зарождения в детском организме воспалительных и гнойных процессов.
Количество белой крови повышается при всех инфекциях вирусного происхождения. Лейкоцитоз является следствием развития недугов:
- ОРВИ и гриппа;
- бронхита и пневмонии;
- отита и ангины;
- краснухи и ветрянки.
Рост лейкоцитов возможен и в случае:
- воспаления десен;
- ожогов;
- диареи.
Когда в детском организме поселились паразиты, то наблюдается рост уровня эозинофилов.
Возможны причины лейкоцитоза более серьезные и опасные:
- Лейкоз – злокачественный недуг крови. Заболевание до определенного времени проходит бессимптомно. Выявить его может только анализ крови.
У крошек, которым отроду всего несколько дней, лейкоцитоз свидетельствует о наличии лейкоза врожденного. Дело в том, что любые воспалительные процессы в этот жизненный период почти не происходят. - Новообразования в других органах.
- Инфекционный мононуклеоз. Более всего предрасположены к этому недугу дети до 10 лет и преимущественно мальчики.
Повышенные лейкоциты фиксируются также после:
- прививок;
- эмоциональных перегрузок;
- активных игр и беготни;
- обильной пищи.
Паниковать нельзя, ведь единичный рост лейкоцитов чаще всего быстро проходит. Беспокоиться нужно тогда, когда все остальные показатели крови сдвинулись с нормальных отметок, и наблюдается ухудшение общего состояния малыша.
Лейкоциты понижены
Лейкопения у детей встречается реже по сравнению с лейкоцитозом. Но такое состояние также нежелательно. Оно сигнализирует о нарушении работы иммунной системы, которая начала вырабатывать клетки в меньшем количестве.
Лейкопения может вызываться:
- Наследственной патологией.
- Тяжелыми недугами: лейкоз, патологии костного мозга, аллергия.
- Вирусными инфекциями: ветрянка, краснуха.
Когда все перечисленные причины исключены, то лейкопения – результат понижения тонуса детского организма, физического и психического истощения. Очевидно, что малыш болел и принимал множество медикаментов. Постепенно организм восстановит свои утраченные силы.
Контролировать уровень лейкоцитов у малышей необходимо регулярно. Это обеспечит своевременное выявление патологий и их быстрое лечение.
Чтобы ребенок получил меньше стрессов во время забора крови из пальчика, разумно запастись автоматическим скарификатором. С ним процедура перестанет быть мучением для малыша и мамы и превратится в небольшую игру.
Что такое лейкоциты и сколько их должно быть в крови у ребенка
Лейкоциты часто называют главными защитниками организма человека. Эти белые кровяные клетки способны к активному движению, имеют способность проходить сквозь стенки капилляров и проникать в межклеточное пространство.
По форме и структуре лейкоциты делятся на гранулоциты и агранулоциты. Первые имеют зернистую цитоплазму и сегментированные большие ядра. В эту группу входят нейтрофилы, базофилы и эозинофилы. У агранулоцитов зернистость отсутствует, а ядро простое и несегментированное. К этой группе относятся моноциты и лимфоциты.
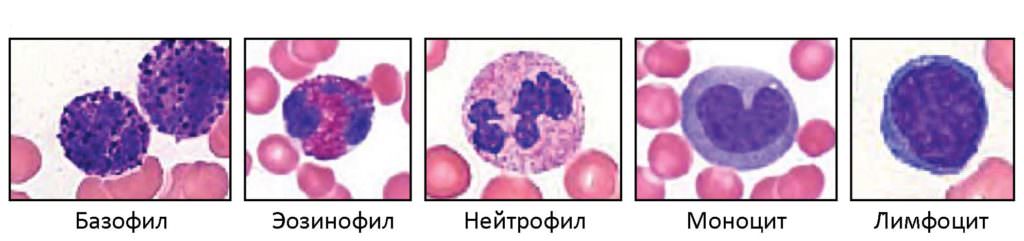
Нейтрофильные лейкоциты образуются в костном мозге и участвуют в фагоцитозе, т. е. поглощают и переваривают чужеродные частицы, вырабатывают противомикробные вещества и проводят дезинтоксикацию пораженных участков. Когда болезнетворные бактерии попадают в организм, множество нейтрофилов оказывается в месте инфицирования. Погибшие в результате борьбы белые клетки образуют гной. Их содержание в крови — 1-5% от общего числа лейкоцитов.
Базофилы содержат гепарин и гистамин, они обладают способностью проникать из крови в ткани организма, блокировать антигены, преграждать движение чужеродных частиц, поддерживать водный и коллоидный баланс в организме. Они участвуют в фагоцитозе и в процессе свертываемости крови. Их количество составляет 0,5% от числа всех лейкоцитов.
Эозинофилы влияют на рецепторы, восприимчивые к иммуноглобулинам класса Е, что стимулирует повышение иммунитета в отношении паразитов (например, гельминтов). Их количество в крови колеблется от 1 до 5% от общего числа лейкоцитов.
Моноциты являются самыми крупными клетками крови. Они обезвреживают большое количество чужеродных объектов, функционируют во всех системах и органах и составляют от 1 до 8% от количества лейкоцитов.
Лимфоциты — самая большая группа клеток в составе лейкоцитов. Эти небольшие клетки при столкновении с инородными белками производят защитные иммуноглобулины, уничтожают внутриклеточных паразитов, поражают раковые клетки, способны дать пожизненный иммунитет к болезням и отвечают за интенсивность иммунной реакции.
В отличие от нейтрофилов, которые живут несколько дней, лимфоциты существуют десятилетия и сохраняют в себе информацию, полученную в процессе жизни, благодаря чему достигается стойкий иммунитет. На этом и построена вакцинация.
Количество лейкоцитов в крови не является постоянным, оно немного колеблется в зависимости от времени суток (повышаясь к вечеру), после приема пищи, физической и эмоциональной нагрузки, перегрева или переохлаждения. Показатель зависит и от образа жизни, состояния иммунитета, даже от температуры окружающей среды.
Так, у новорожденных детей количество лейкоцитов в крови может быть в диапазоне от 9 до 30 ед. В первые дни после рождения наблюдается максимальная концентрация лейкоцитов у ребенка, и со временем их уровень в крови снижается. Среднее число лейкоцитов в анализах младенцев через 12 часов после рождения составляет 23 ед., у грудных детей до 1 месяца их количество колеблется в промежутке от 5 до 19,5 ед., а при достижении трех месяцев нормой у грудничка считается показатель в 6-18 ед.
Иногда в анализе крови сразу после рождения выявляются показатели, превосходящие норму. Но повышенные лейкоциты у новорожденного не всегда свидетельствуют о заболевании или попадании в организм инфекции. Часто это вызвано таким факторам, как стрессовое эмоциональное и физическое состояние, особенно после сложных и долгих родов.
У детей от года до 3 лет количество лейкоцитов в норме составляет от 6 до 17 ед., с 3 до 6 лет — 5-15,5 ед., в 6-10 лет — 4,5-13,5, а к 18 годам диапазон сужается до 4-9 ед.
Понижение лейкоцитов при врожденных болезнях
Причиной пониженных лейкоцитов в крови у ребенка может быть врожденное нарушение в системе кроветворения. К такой патологии относится понижение содержания основной популяции белых кровяных клеток – нейтрофилов, а состояние, которое при этом возникает, называется нейтропенией.
Понижение численности нейтрофилов отмечается при врожденных заболеваниях:
- инфантильный агранулоцитоз или болезнь Костмана;
- циклическая нейтропения;
- семейная нейтропения;
- синдром Швахмана.
Болезнь Костмана
Пониженные нейтрофилы отмечаются у детей при синдроме Костмана. Общее количество лейкоцитов при этой врожденной патологии может не измениться за счет увеличения других популяций, но количество нейтрофилов падает до 0,3 тыс./мкл или даже отсутствует.
Симптомы патологического состояния иммунитета проявляются хроническими инфекциями кожи, околоносовых пазух, слизистых оболочек. Заболевание опасно, прогноз у болезни Костмана плохой.
Циклическая нейтропения
Более благоприятный прогноз при циклической нейтропении. Это заболевание встречается и у взрослых. Болезнь характеризуется циклическими обострениями, которые чередуются с периодами удовлетворительного состояния здоровья.
Из-за того, что в крови у ребенка понижены лейкоциты популяции нейтрофилов, понижается защитная функция иммунитета, почему организм становится уязвим для различных респираторных, кишечных инфекций. Но обострения болезни непродолжительные, ограничиваются 2 – 7 днями.
Синдром Швахмана
При синдроме Швахмана или наследственной недостаточности (гипоплазии) поджелудочной железы наблюдаются:
- эндокринные нарушения в работе поджелудочной железы;
- нарушение кроветворения в костном мозге.
В анализах крови выявляются низкие лейкоциты, пониженные нейтрофилы, тромбоциты, гаммаглобулины, что означает значительное понижение реактивности иммунной системы.
Первые симптомы появляются в возрасте 5-6 месяцев, когда начинают давать прикорм. Проявляется синдром Швахмана в раннем детском возрасте частой (до 14 раз в день) диареей, задержкой физического и умственного развития.
Семейная нейтропения
Понижение нейтрофилы отмечается при семейной нейтропении. Эта редкая наследственная патология, сходная с болезнью Костмана по механизму формирования, но отличающаяся благоприятным протеканием, характеризуется стойким понижением численности нейтрофилов до 2 – 4 тыс./мкл и у взрослых, и у детей.
При семейной доброкачественной нейтропении могут совершенно отсутствовать клинические проявления. А понижение лейкоцитов у ребенка обнаруживается в крови при этом врожденном заболевании случайно при скрининговом обследовании или обращении по поводу лечения другого заболевания.
При врожденном доброкачественном понижении нейтрофилов количество общих лейкоцитов может оставаться постоянно на уровне, не превышающем 3 тыс./мкл. Особого лечения в подобном случае не требуется.
Роль лейкоцитов в организме человека
Лейкоциты – кровяные клетки, имеющие ядро и не имеющие самостоятельной окраски (из-за отсутствия цвета их называют «белыми»).
Главная сфера действия этих белых клеток – защита от воздействия патогенных микроорганизмов, атакующих тело человека как снаружи, так и изнутри.
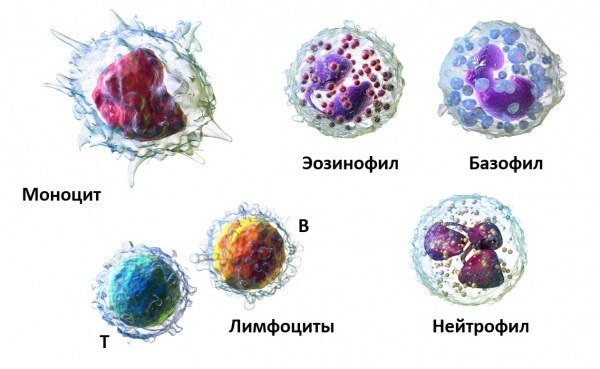
Лейкоциты представляют собой сферические клетки с шероховатой поверхностью, способные активно продвигаться по крови и проходить через стенки капилляров, проникая во внеклеточное пространство.
Существует пять видов лейкоцитов, и каждый тип выполняет свою функцию: одни клетки обнаруживают чужеродные элементы в организме, другие распознают инородные микроорганизмы среди своих клеток, третьи отвечают за память иммунитета.
Особый тип белых кровяных телец занимается главной задачей лейкоцитов – уничтожением вредоносных бактерий и вирусов. Разрушение патогенных микроорганизмов происходит внутри белой клетки.
Кровяные белые тельца – основа защиты организма от патогенных клеток. Лейкоциты создают барьер от болезней и вирусов, участвуют в выработке антител и ферментов, их расщеплении и связывании.
Белые клетки очищают организм от продуктов жизнедеятельности микроорганизмов и мертвых клеток.
Белые клетки принимают участие в процессе свертывания крови, останавливая кровотечение, поскольку в базофилах (одном из видов лейкоцитов) содержатся факторы агрегации тромбоцитов.
Помимо этого, лейкоциты ускоряют процесс заживления порезов и восстанавливают целостность тканей.
При повреждении тканей возникает реакция воспаления, к месту разрушения привлекаются новые лейкоциты, призванные уничтожить чужеродные тела и поврежденные клетки. Во время такой борьбы белые клетки массово гибнут и образуют гной.
Видео:
Лейкоциты производятся красным костным мозгом из стволовой клетки и присутствуют во всех жидкостях тела – в крови, моче, спинномозговой и плевральной жидкостях, желудочном соке.
В норме белые клетки могут присутствовать в минимальном количестве, но их повышение или понижение всегда вызывает подозрение на наличие патологического состояния органов.
Что делать, если лейкоциты в крови понижены
Можно обратиться и к народной медицине. Хорошие результаты, когда лейкоциты снижены в крови, дает употребление мумие. Чтобы их уровень увеличить, его необходимо применять по расписанной схеме (встав утром после сна, до обеда за 1 час 30 минут, до сна) с малой дозы (0,2 г; 0,3 г; 0,4 г чередуя по десять дней) и постепенно увеличивая. Сделать перерыв в десять дней.
Лечение посредством народной медицины на этом не ограничивается. Если недостаток лейкоцитов в крови, то утром рекомендуется потереть морковь, заправить ее сметаной или подсолнечным маслом и съесть. А днем выпивать по полстакана настоянного донника. Повысить лейкоциты можно, употребляя в пищу молочный кисель из овсяных зерен.
В практике уже применяется приготовление различных чаев, отваров, которые помогают справиться с болезнью. Посоветуйтесь со своими близкими, знакомыми, может у них есть практичные и дельные советы, чтобы уровень лейкоцитов в крови сделать выше.
Итак, в меню должно быть увеличение пищи, богатой белками, а жиры и углеводы должны пойти на уменьшение. Животные жиры категорически противопоказаны. Наблюдения показывают, что, исключая из рациона питания мясные продукты, вы тем самым способствуете увеличению в крови количества лейкоцитов. Можно употреблять молочные продукты, необходимые в меню морепродукты.
Очень эффективно поступление в организм человека аскорбиновой кислоты, а также витамина В9. В этом случае полезны плоды шиповника во всех его приготовлениях — отвары, компоты, напитки, соки. В неограниченном количестве ешьте всевозможные ягоды, цитрусовые. Чтобы получить витамин В9, употребляйте чаще в пищу разные виды бобовых и овощи. Можно приготовить также отвар из ячменя.
Иногда самые простые методики помогают выздороветь и без лекарственных препаратов. В рационе питания обязательно должна быть зелень в неограниченном количестве (укроп, петрушка, сельдерей, шпинат, лук), а также капуста. Нельзя обойтись без сыров и молока. Составляющие так необходимой фолиевой кислоты — горох, фасоль, тыква, свекла.
Придется отказаться от приготовления блюд из печени и почек. Может быть полезна только печень трески.
Важной особенностью обладает свекла, она необходима и при предупреждении онкологических заболеваний. Ее надо есть как вареную, так и сырую, пить свекольный сок
Отличный результат можно получить, употребляя по 50 граммов в день хорошее красное вино. По возможности рекомендуется есть красную и черную икру. Медицина считает, что эти продукты помогут, хотя бы частично, восстановить недостающие лейкоциты.
Второе и немаловажное правило — это побольше отдыхать. Например, уехать куда-нибудь туда, где свежий воздух, приятное общение, радующие глаз пейзажи,сменить обстановку
Если вы работаете — возьмите отпуск, можно в любое время года, ведь как себя настроишь, так и получится хоть на время забыть о своей болезни.
Вспомните о своем хобби, вы давно хотели написать картину, вышить или выпилить что-то, просто почитать хорошую книгу, послушать любимую музыку, погостить у друзей или родственников — займитесь этим, прибавьте себе хоть немного положительных эмоций и пониженное количество лейкоцитов начнет повышаться, улучшится душевное состояние, уйдут переживания.
Следите внимательно за своим состоянием и избегайте негатива, стрессов и тогда любая болезнь отступит.
Будьте здоровы!
Лейкоциты в крови у детей норма
В медицинских тестах лейкоциты обозначаются латинскими буквами WBC. Измеряются они миллиардами на один литр крови.
У младенца, только появившегося на свет, уровень лейкоцитов значительно выше, чем у взрослых. Так организм малыша реагирует на переход из стерильной среды материнской утробы в очень загрязненный мир. Ему нужна серьезная защита от микроорганизмов и бактерий.
Постепенно оптимальное содержание лейкоцитов уменьшается и составляет: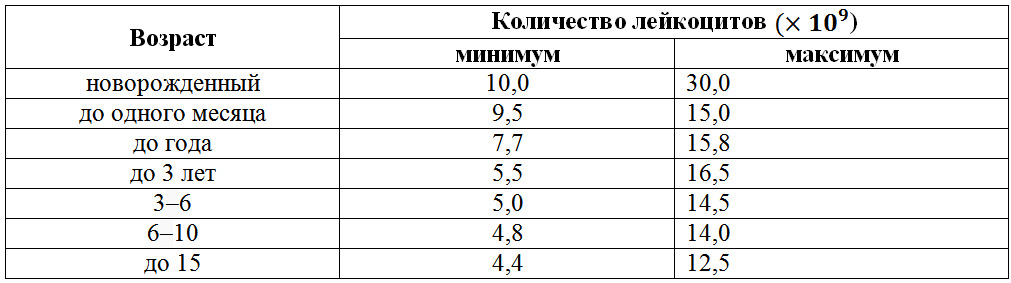
В период полового созревания оптимальный уровень лейкоцитов постепенно становится равен норме показателей для взрослых и фиксируется в диапазоне от 4,2 до 10,5. Иммунитет ребенка становится достаточно крепким, чтобы противостоять патологиям.
При изучении результатов тестов на лейкоциты учитывается их неоднородность. Нередко содержание белых клеток не выходит за пределы нормы, а вот их соотношение меняется в нежелательном направлении.
У малышей от одного года до пяти оптимальные показатели лейкоцитарной формулы выглядят так:
Данные лейкоцитарной формулы помогают не только зафиксировать зарождение у малыша заболевания, но и выявить причины, формы инфекции, ее интенсивность.
Небольшое превышение лейкоцитами нормы свидетельствует о незначительной патологии или недуге средней тяжести.
Легкая простуда повышает содержание белых клеток на несколько пунктов. Длительное инфекционное заболевание заставляет лейкоциты усиленно поглощать и обезвреживать нездоровые микроорганизмы. Количество белых клеток может сократиться и опуститься ниже нормы.
При наличии хорошего иммунитета состояние постепенно нормализуется, организм ребенка справляется с недугом. Концентрация лейкоцитов вместе с остальными составными крови возвращается в нормальные пределы.
Лечение лейкопении
Лейкопения, как правило, не имеет ярко выраженной симптоматики, отличной от множества других заболеваний. Ребенок ни на что не жалуется и выглядит здоровым.
Диагностируется лейкопения часто на фоне других патологий инфекционного или бактериального характера.
При обнаружении болезни обязательно следует прийти на прием к врачу, который установит причины понижения количества лейкоцитов в крови и подберет эффективную схему лечения.
Лучшим временем для пополнения витаминного депо организма считается лето, когда в ежедневное меню стоит включить свежие фрукты и овощи. Помимо витаминов группы B, для выработки лейкоцитов важен уровень содержания в крови фолиевой кислоты, железа и меди.
Правильная диета зачастую стимулирует рост уровня лейкоцитов в крови. Если же при выполнении дополнительных исследований через разные промежутки времени продолжает наблюдаться снижение белых кровяных клеток, то маленькому пациенту может быть назначена поддержка организма лекарственными средствами.
Восстановление микрофлоры кишечника ребенка часто возможно без медикаментозного лечения, за счет ежедневного употребления кисломолочных продуктов и исключения вредной пищи.
Видео:
Отсутствие диагностики и, соответственно, своевременного лечения патологии у детей приводят к скорому развитию клинических проявлений лейкопении и быстрому присоединению осложнений.
При легкой форме заболевания терапия направлена на устранение причин и последствий понижения уровня лейкоцитов. Тяжелая форма требует индивидуального подхода к лечению и разрабатывается врачом на основании дополнительных обследований и анализов.
Значительное понижение лейкоцитов говорит о слабом иммунитете, поэтому для детей с тяжелой формой лейкопении обязательным условием выздоровления будет поддержание стерильной среды для исключения возможности заражения и падения защитного барьера организма.
Основными компонентами комплексной терапии лейкопении станут лечение причин падения концентрации белых клеток, коррекция рациона, прием гормональных препаратов, стимулирование процесса образования белых кровяных клеток.
Наиболее популярными средствами для улучшения метаболических процессов в клетках тканей и органов считаются Лейкоген, Метилурацил и Пентоксил.
Стоит помнить, что все эти препараты имеют побочное действие и должны быть подобраны врачом на основании диагноза, состояния пациента и дополнительных анализов.

Самолечение может привести к излишней нагрузке на печень и почки, ухудшению состояния ребенка и замедлению процесса выздоровления.
Клетки крови находятся в идеальном балансе, и нарушение соотношения фракций отдельных кровяных телец часто говорит о наличии патологии того или иного органа.
Понижение уровня лейкоцитов может быть вызвано скудным рационом или стрессом, однако нередко отклонение от нормы сигнализирует о серьезном заболевании, поэтому при изменении показателей крови следует обязательно обратиться за грамотной медицинской помощью.
Лейкоцитарная формула
Анализируя состояние лейкоцитов в крови нельзя обойтись без лейкоцитарной формулы. Она определяет правильное соотношение отдельных видов лейкоцитов в крови: нейтрофилы, базофилы, эозинофилы, моноциты, лимфоциты — её элементы. Такой анализ крови на лейкоцитарную формулу выполняется в течение нескольких дней в лаборатории, а трактовку полученных результатов производит врач. Нормы соответствия также как и уровень лейкоцитов, строго зависимы от возраста человека.
Изменение отдельных видов белых кровяных телец помогает определиться с характером заболевания: так повышение числа эозинофилов и базофилов свидетельствует об аллергических реакциях, а повышение нейтрофилов — об инфекциях.
Лимфоциты отвечают за борьбу с вирусами и хроническими инфекциями, а моноциты определяют состояние хронических воспалительных заболеваний.
Как понизить
Порядок лечения лейкоцитоза устанавливается после дополнительной диагностики. Данное нарушение может иметь временный характер или свидетельствовать о тяжелых заболеваниях, которые требуют медицинского вмешательства, и только специалист способен выяснить, почему количество лейкоцитов растет и как с этим бороться. Терапия, прежде всего, направляется на устранение факторов, которые спровоцировали повышенные лейкоциты в крови у ребенка. Отдельного лечения для того, чтобы понизить их уровень, нет.

Для нормализации уровня белых кровяных клеток при патологическом лейкоцитозе нужно назначить правильное лечение болезни, вызвавшей изменение числа лейкоцитов. Это может быть антибактериальная, гормональная, антигистаминная терапия, лейкоз требует назначения химиотерапии. При излечении основного заболевания показатели крови самостоятельно придут в норму. Иногда требуется процедура лейкофереза — извлечение лейкоцитов из состава крови с помощью специального аппарата.
Из рецептов народной медицины можно использовать отвары листьев и ягод брусники, земляники. Также полезно употребление растительной пищи, орехов, сои, семечек. Народные методы лечения разрешены к применению только после выяснения причины лейкоцитоза и консультации с врачом.
При выявлении лейкоцитоза ни в коем случае нельзя заниматься самолечением. Если установлено, что повышенное количество лейкоцитов в крови вызвано физиологическими причинами, то необходимости в приеме лекарственных средств нет, но можно внести изменения в образ жизни ребенка и устранить негативные факторы, наладить правильное питание, снизить эмоциональную и физическую нагрузку, обеспечить стабильный режим дня и хороший сон.
Профилактика
Для того чтобы снизить риск возникновения лейкоцитоза, необходимо придерживаться некоторых правил:
- регулярно проходить диспансеризацию и сдавать анализы крови;
- долечивать до конца заболевания воспалительного характера;
- избегать переохлаждения или перегрева организма;
- следить за состоянием иммунитета и принимать витаминные препараты, если они рекомендованы врачом;
- избегать нарушений питания ребенка;
- избегать переутомления и перевозбуждения нервной системы.
Не стоит пытаться ставить диагноз самостоятельно после получения на руки результата анализа крови, только врач сможет провести детальное обследование и назначить правильное и своевременное лечение.
Низкие лейкоциты у детей
 У детей концентрация лейкоцитов выше по сравнению с показателями взрослых. Чем младше малыш, тем выше у него уровень белых телец. При этом общий уровень лейкоцитов находится в пределах нормальных показателей, а какая-то из разновидностей выходить за рамки.
У детей концентрация лейкоцитов выше по сравнению с показателями взрослых. Чем младше малыш, тем выше у него уровень белых телец. При этом общий уровень лейкоцитов находится в пределах нормальных показателей, а какая-то из разновидностей выходить за рамки.
У ребенка диагностируют лейкопению при показателях количества лейкоцитов в крови меньше возрастного нормального уровня на 2 единицы.
Ситуации, когда лейкоциты понижены в крови у ребенка – тревожный сигнал. Этот звоночек может указывать на развитие серьезных недугов:
- анемия;
- лучевая болезнь;
- острая форма лейкоза;
- аутоиммунные болезни;
- поражение костного мозга;
- острая аллергическая реакция (анафилактический шок);
- заболевания эндокринной системы (сахарный диабет, гипотиреоз);
- вирусные или бактериальные инфекции (ветрянка, гепатит, краснуха, бруцеллез, корь).
Если такие заболевания не выявлены, то причины понижения лейкоцитов нужно искать в низком давлении, упадке сил, серьезном физическом или психоэмоциональном истощении, пониженном тонусе организма.
К возникновению лейкопении ведет и длительный прием спазмолитиков, сульфаниламидов, антибиотиков.
Низкие лейкоциты, сопровождая некоторые болезни, могут вызвать ряд дополнительных симптомов. К ним относится учащенный пульс, высокая температура, сильный озноб, головокружения, учащенное сердцебиение. При длительной лейкопении часто наблюдается повышенное беспокойство, сильная слабость и продолжительные головные боли.
К относительным признакам низкого уровня лейкоцитов врачи относят увеличение лимфатических узлов и селезенки.
Лейкопения является симптомом заболевания. Но по таким признакам выявить истинную причину лейкопении (болезнь, провоцирующую ее) невозможно. Для этого требуется ряд дополнительных мер:
- ультразвуковое исследование (органов брюшной полости);
- биохимические исследования (анализ) крови;
- спинномозговая пункция.
Лечение детской лейкопении проводится в комплексной терапии, главная цель которой – избавление от основного заболевания. При быстром диагностировании и грамотном лечении это состояние уходит без всяких последствий.
Многие, видя результаты анализа, где мало лейкоцитов в крови, не придают этому особое значение и думают, что лейкопения сама по себе никак не вредит организму, а лишь сопутствует текущим заболеваниям. Такое мнение ошибочно. Низкий уровень лейкоцитов серьезно ослабляет защитные функции организма.
По данным статистики ситуации, когда лейкоциты ниже нормы, риск развития онкологии повышается в 2-3 раза. Возрастает возможность появления серьезных недугов, способных привести к летальному исходу. При лейкопении, длящейся 2-3 недели, тяжелые инфекционные заболевания наступают в 25% случаях, более 6 недель в 100%.
Крайними проявлениями лейкопении считаются ситуации, когда организм полностью перестает вырабатывать лейкоциты. Это может привести к развитию агранулоцитоза, нейтропении или алейкии (тяжелейшие патологии крови).
Показатели нормы у детей
 Определяется содержание лейкоцитов при помощи анализа крови, забор для которого производят из пальца. Процедура плановая, особенно в детском возрасте. Норма отображается в двузначной цифре, умножено на , относительно 1 литра крови. У детей выделяют такие показатели нормы:
Определяется содержание лейкоцитов при помощи анализа крови, забор для которого производят из пальца. Процедура плановая, особенно в детском возрасте. Норма отображается в двузначной цифре, умножено на , относительно 1 литра крови. У детей выделяют такие показатели нормы:
- новорожденные – 8-25×/л;
- первый месяц жизни – 6,5-15,5×/л;
- 1-3 месяца – 6-13×/л;
- 3-6 месяцев – 5,5-12×/л;
- 6-12 месяцев – 5-18×/л;
- 1-2 года – 6-17×/л;
- 2-6 лет – 4-8×/л;
- 6-12 лет – 5-6×/л;
- 12-18 лет показатель сохраняется такой же, как и у взрослых – 4-8,8×/л.
Отличие в показателях у детей зависит от возрастных изменений, происходящих в организме.
При рождении и в первый год жизни иммунитет наиболее сильный, защищая ребенка от возможных заболеваний. Поэтому верхние границы содержания лейкоцитов превышают показатели взрослого человека в несколько раз, что является нормой.
При проведении развернутого анализа крови учитывают не только общее содержание белых телец в крови, но и их количественное соотношение:
- сегментоядерные нейтрофилы – 59% от общей массы;
- лимфоциты – 46%;
- моноциты – 6-8%;
- эозинофилы – 1-6%;
- палочкоядерные нейтрофилы – 2-3%;
- базофилы – не более 1%.
Нужно понимать, что биологическая роль каждого вида лейкоцитов отлична друг от друга. Их активация происходит выборочно, благодаря наличию специальных рецепторов, способных распознавать вид возбудителя и оценивать его реальную угрозу для жизни.
Исходя из того, каких частиц больше или меньше, можно достоверно говорить о наличии определенного заболевания. К примеру, если повышены эозинофилы – значит, есть заражение паразитами (гельминты, клещи, вши), интенсивно вырабатываются нейтрофилы – в организм попала бактериальная инфекция. При наличии вирусов и грибков повышены сразу несколько показателей.
Отклонения от нормы могут быть двух видов:
Абсолютные – во внимание берут общую массу лейкоцитов в крови, сравнивая ее с общепринятыми показателями.
Относительные – отклонения выявляются в некоторых типах лейкоцитов, синтез которых увеличен или понижен по отношению к остальным типам лейкоцитов.
Если с повышенным уровнем все понятно (активная выработка говорит о наличии заражения в организме), то с пониженным уровнем дела обстоят гораздо сложнее.
На видео подробно рассказывается про лейкоциты, в том числе про пониженный уровень

Comments
(0 Comments)