Что такое пиелоцистит причины симптомы и диагностика
Стадии развития
О стадиях развития стоит поговорить подробнее так как от них зависит очень многое, Пиелит, симптомы которого являются основным показателем стадии развития патологии, должен быть обследован при первых проявлениях подозрительных признаков.
| Стадия | Симптомы |
| Острая |
|
| Хроническая |
|
Симптоматика заболевания
Основным признаком наличия конкрементов является дискомфорт во время мочеиспускания, что свидетельствует о наличие песка в моче. Однако камень может быть крупным и о его наличии можно узнать по острым болям, которые часто имеют приступообразный характер. Крупный камень может закупорить мочеиспускательный канал, что требует немедленного медицинского вмешательства.
У женщин симптомы могут быть менее выраженными из-за малого размера уретры, хотя ощущения жжения и дискомфорта при мочеиспускании также присутствуют. Признаками цистолитиаза являются:
- Гематурия. Появление крови в моче — один из основных признаков мочекаменной болезни. Образования при движении внутри органа вызывают повреждение его оболочек, в ряде случаев конкременты травмируют стенки мочевыводящих путей.
- Мутная моча. Помутнение свидетельствует о наличие осадка, в некоторых случаях моча может быть окрашена в зеленоватый оттенок, что говорит о присоединении вторичной инфекции.
- Частые мочеиспускания. При незначительных образованиях это может быть единственный симптом, который указывает на патологические процессы мочеполовой сферы. У женщин обычно наблюдаются частые мочеиспускания небольшим объемом мочи, у мужчин чаще встречается затрудненное мочеиспускание, когда позыв сходить в туалет есть, но опорожнить мочевой пузырь полностью не получается.
- Субфебрильная температура. Свидетельствует о воспалительных процессах в мочевыделительной системе.
У женщин недуг может развиться на фоне беременности, когда плод давит на внутренние органы и отток мочи нарушается. Нередко представительницы слабого пола путают симптомы цистолитиаза с проявлениями беременности, однако, боль в пояснице у женщин не всегда говорит об осложнении беременности. В большинстве случаев этот симптом указывает на патологии в почках или мочевом пузыре. Боль при цистолитиазе может отдавать даже в придатки, что может сбивать женщин с толку. Если к основным симптомам прибавляются и другие признаки, например, боль в суставах, потеря аппетита, отечность, то это, в подавляющем большинстве случаев, говорит о камнеобразовании.
У взрослых
Уретра — мочеиспускательный канал. Этот орган относится к мочеполовой системе и выполняет функцию выведения водорастворимых продуктов жизнедеятельности организма из мочевого пузыря. Уретра представительниц прекрасного пола значительно отличается по размеру от мужской: она короче, но имеет больший диаметр. По этой причине патогенные микроорганизмы атакуют уретру женщины в большем количестве, соответственно, воспалительные процессы встречаются чаще.
Поскольку органы в интимной области расположены довольно близко, а уретральный канал плотно прилегает к влагалищу, то слизистый секрет из уретры смешивается с влагалищным на выходе. Именно поэтому женщине сложно определить природу их возникновения. В данном случае, заметив изменения в выделениях, следует посетить в первую очередь гинеколога.
Пиелоцистит у взрослого человека бывает первичным и вторичным. Первичная форма болезни развивается после аднексита, цистита или простатита. Воспаление почек бывает при синусите, бронхите, тонзиллите и холецистите.
К внешним признакам пиелоцистита у женщин и мужчин относится боль в пояснице и области бедер, мутная моча с неприятным запахом, колики и напряжение стенок в животе.
Лечение цистолитиаза
Консервативные методы лечения дают хорошие результаты в устранении небольших образований. При наличии крупных конкрементов потребуется хирургическое удаление камней из мочевого пузыря. Небольшие образования с гладкой поверхностью обычно покидают организм человека самостоятельно. Лечебная диета, фитопрепараты и правильный режим водопотребления позволят ускорить этот процесс. При вторичной инфекции рекомендованы антибактериальные и противовоспалительные препараты. В обязательном порядке назначаются спазмолитики, которые устраняют болевые ощущения и способствуют расслаблению мочеиспускательного канала, что облегчает выход образований наружу.
Диета определяется, исходя из структуры конкрементов. При кальциевых образованиях из рациона исключаются кисломолочные продукты, а также продукты с высоким содержанием кальция. Рекомендовано есть больше белковой пищи и круп. Полезно пить соки цитрусовых, клюквенный морс и другие кислые напитки, которые способствуют растворению образований.
При избытке мочевой кислоты пищу с высокой кислотностью, наоборот, следует ограничить. Мясо, рыбу и жирные бульоны необходимо исключить. При образованиях любой природы под запретом находятся газированные напитки, кофе, какао и шоколад, алкоголь, а также консервированные, маринованные и копченые продукты. Жареные блюда следует заменить тушеными или отварными.
Литотрипсия – один из популярных методов лечения образований в мочевом пузыре. В большинстве случаев данный способ позволяет избежать полостной операции. Лечение предусматривает дробление конкрементов посредством ультразвука или лазера. Раздробить можно любые твердые образования диаметром не более 3 см. Лазером можно раздробить крупные уратные кристаллы, которые не поддаются другим методам воздействия.
Ультразвуковая литотрипсия включает несколько методов лечения:
- Экстракорпоральный – характеризуется щадящим действием, используется для дробления конкрементов до 2,5 см. Не применяется при ожирении, беременности, сердечно-сосудистых заболеваниях.
- Контактный – отличается высокой эффективностью, подразумевает прямой контакт с твердым образованием. Данный метод лечения дает 100%-гарантию удаления конкрементов.
- Дистанционный – основан на использовании волн, схожих с ультразвуковыми. Отличается слабой эффективностью, но подходит для дробления образований с малой плотностью.
Методика лечения пиелоцистита
Заболевание, которое одновременно поражает нормальную работу сразу двух внутренних органов, требует комплексного подхода в лечении. Обязательным его элементом будет антибактериальная терапия. Необходимые антибиотики для подавления бактерий и микробов, вызвавших воспаление, врач назначает после получения результатов анализов пациента и выявления возбудителя инфекции. Для снятия болевого спазма назначаются:
- Дротаверин
- Кетонал
- Темпалгин
Для улучшения процесса мочеиспускания следует пропить курс препаратов, в состав которых входят лечебные травы. Это могут быть Фитолизин или Урохолум. Одним из направлений в лечении пиелоцистита является соблюдение диеты. Больному на некоторое время также следует отказаться от физических нагрузок и отдать предпочтение постельному режиму. На время приема лекарственных препаратов крайне рекомендуется отказаться от половой близости. Не рекомендуется также посещать бани и сауны, так как повышение температуры может привести к вторичному инфицированию организма. При возникновении осложнений или появления аномалий мочеполовой системы требуется хирургическое вмешательство.
Диета во время лечения
Успех лечения во многом зависит от того, все ли врачебные рекомендации соблюдает больной. Обязательным условием терапии будет соблюдение диеты. Если ее придерживаться, то можно значительно ускорить процесс выздоровления и нормализовать работу органов. Для этого следует:
- Отказаться от соли или значительно уменьшить ее потребление.
- Потреблять в сутки не менее 2,5 литров жидкости. Лучше, чтобы это были травяные чаи, вода без газов, морсы, соки.
- Дробно питаться: 4-5 приемов пищи небольших объемов.
- Употреблять в пищу молочных продуктов.
Нельзя на время лечения есть копченую, жирную и соленую пищу. Следует отказаться от продуктов, в которых содержаться эфирные масла (пряности, чеснок и лук, редис). Из напитков исключается алкоголь, черный чай, какао и шоколад. Организму гораздо проще будет справляться с растительной пищей.
Симптомы пиелоцистита
Как уже ранее говорилось, симптоматика ярко выражена в основном при острой форме пиелоцистита
Однако, это не означает, что другие формы могут скрыть развитие данного заболевания в организме, а тем более, если человек интересуется своим здоровьем и обращает внимание на незначительные, с первого взгляда, моменты. Именно от силы проявления симптоматики и можно говорить о стадии развития болезни
Симптоматика пиелоцистита проявляется таким образом:
- Головные боли.
- Частые головокружения.
- Высокая температура, сопровождающаяся ознобом.
- Отсутствие аппетита, тошнота.
- Хроническая усталость, недомогание.
- Сильные болевые ощущения в области поясницы, которые переходят рывками в зону паха.
- Боли и зуд во время мочеиспускания.
- Мутная моча с гнойными примесями.
- Неприятный запах мочи.
- Дискомфорт при половом акте.
Симптомы пиелоцистита разнообразны и имеют достаточно характерные проявления, поэтому при первых же признаках следует обратиться к врачу, который поможет обследоваться и диагностировать заболевание.
Симптоматика данной болезни достаточно обширна, поскольку воспаление захватывает два органа сразу (мочевой пузырь и почки). Для назначения комплексного лечения, направленного на борьбу с патологией обоих пораженных органов, диагностировать нужно оба процесса.
Пиелоцистит проявляет себя такими признаками, как:
- повышенные температуры и ощущение озноба;
- мигрени и головокружения;
- заторможенность;
- вялость и слабость;
- ухудшение или отсутствие аппетита;
- снижение веса;
- усиленная потливость;
- изменение цвета и запаха мочи.
При пиелоцистите повышается температура.
При лабораторных анализах мочи выявляются такие признаки:
- лейкоцитурия (лейкоциты в моче);
- протеинурия (белок в моче).
Прогрессирующий пиелоцистит сопровождается:
- Неприятным запахом мочи.
- Потемнением, помутнением мочи (признак повышенного содержания лейкоцитов и белка в моче).
- Чувством переполнения мочевого пузыря, частыми позывами к мочеиспусканию.
- Болью в пояснице, в особенности, при поколачивании в области почек (боль может распространяться на паховую область).
- Дискомфортом, болезненными ощущениями, резями в конце мочеиспускания.
- Общим недомоганием.
- Повышенным потоотделением.
- Головокружением, головной болью.
- Ознобом, повышением температуры тела.
- Ухудшением аппетита.
- Снижением массы тела.
- Заторможенностью.
- Учащением стула, уменьшением количества выделяемой мочи, пересыханием кожных покровов и слизистой, судорогами, западанием родничка (перечисленные симптомы наблюдаются у младенцев).
При заболевании может появляться боль в пояснице
Т.к. воспалительным процессом поражаются не только почки, но и слизистая оболочка мочевого пузыря, в острый период течения патологического состояния возникают следующие характерные симптомы:
- боли внизу живота и в пояснице;
- повышение температуры тела;
- озноб;
- нарушения стула;
- рези и жжение во время мочеиспускания;
- примеси крови в моче;
- тошнота;
- снижение аппетита.
Из-за увеличения численности патогенной микрофлоры наблюдается появление признаков общей интоксикации.

Воспалительным процессом поражаются не только почки, но и слизистая оболочка мочевого пузыря в следствии чего повышается температура больного.

Боли внизу живота и в пояснице являются проявлениями пиелоцистита.

У людей, страдающих пиелоциститом, присутствуют жалобы на головокружение и боли в голове, общую слабость и повышенное потоотделение.

В острый период течения пиелоцистита часто происходит снижение аппетита.
При пиелоцистите наблюдаются примеси крови в моче.
При пиелоцистите наблюдаются нарушения стула.
У людей, страдающих пиелоциститом, присутствуют жалобы на головокружение и боли в голове, общую слабость и повышенное потоотделение.
Это заболевание может становиться причиной заторможенности реакций. У новорожденных детей острая форма болезни может спровоцировать тяжелое обезвоживание. Хроническая форма течения патологии проявляется выраженной симптоматикой только в период обострения.
Пиелоцистит бывает острым и хроническим.
- Острый. Проявляется в виде болей внизу живота, повышение температуры тела, болезненные и частые походы в туалет.Моча при остром пиелоцистите мутная, в ней могут обнаруживаться хлопья слизистой оболочки.
- Хронический. Присутствуют те же симптомы, что и при остром, но они не так выражены. То есть температура тела субфебрильная, периодическая, боли не такие ярко выраженные.
Пиелоцистит симптомы
Результатом воспалительного процесса в мочевом пузыре и в лоханках почек является пиелоцистит.
Существует несколько форм данного заболевания – острая, хроническая и кандидозная. Их возникновение обусловлено степенью протекания болезни и разновидностью болезнетворных агентов, которые спровоцировали ее развитие. Если пиелоцистит почки и мочевого пузыря своевременно не лечить, заболевание переходит в хроническую форму.

Почему возникает недуг
Развитие заболевания сопровождается поражением сразу двух внутренних органов:
- Почки;
- мочевого пузыря.
Поэтому провоцирующие факторы могут быть различными. Первоначально болезнь развивается вследствие обостренного или не до конца вылеченного цистита. Инфекционные агенты проникают во внутренние органы, начинают размножаться и вызывать воспалительный процесс.
Риск развития заболевания возрастает при наличии конкрементов в почках и при частых рецидивах цистита. При длительных застоях мочи начинает развиваться воспалительный процесс, который и провоцирует пиелоцистит
Вот почему очень важно своевременно обращаться к врачу и проводить лечение
Часто у новорожденного ребенка может быть пиелоцистит. Это обусловлено неспособностью лоханки в первые несколько дней после рождения выталкивать мочу. Происходит застой мочи, развивается воспаление, могут быть боли и другие симптомы заболевания
Важно, как можно раньше посетить врача и начать лечение
Чаще пиелоцистит возникает у представительниц женского пола. Это обусловлено анатомическими особенностями мочеполовой системы, поскольку у женщины уретра короче, бактериям прощепроникнуть в мочевой пузырь и в дальнейшем – в лоханку почки. При нарушениях в гормональной среде существует опасность развития заболевания. К основным причинам появления недугаотносят:
- Ослабленность иммунной системы.
- Переохлаждения организма.
- Регулярные эмоциональные перенапряжения.
- Ведение беспорядочной интимной жизни.
- Отсутствие полноценного личного туалета.
Важно! Рекомендуется контролировать состояние своего здоровья, вовремя обращаться к врачу при появлении боли, застоев мочи и других симптомов. Доктор назначит анализы, выяснит, была ли проблема с застоем мочи, назначит соответствующее лечение
Клинические проявления
Признаков патологии может быть много, так как поражается и почка и мочевой пузырь. Лечение должно быть направленным на избавление от воспаления. Клинические признаки могут быть нетолько внешними, но и визуализироваться в показателях анализов. Их выраженность обусловлена стадией недуга.
7 основных признаков:
- Регулярные боли головы.
- Обильное потоотделение.
- Гипертермия.
- Утомляемость.
- Утрата массы тела без видимых причин.
- Нарушения в аппетите.
- Головокружения.
В пояснице появляются боли. Их может спровоцировать воспалительный процесс в почке и мочевом пузыре. Иногда боль иррадиирует в паховый участок. Также появляется болезненность вовремя мочеиспускании, иногда моча окрашивается в красный цвет, имеет неприятный запах.
Если пиелоцистит развивается у ребенка, это сопровождается низким выделяемым количеством мочи, пересыханием слизистых оболочек, поносом
Очень важно вовремя посетить специалиста, сдать назначенные анализы мочи, начать лечение

Классификация
Пиелоцистит может быть острой формы, хронической и кандидозной. При развитии острой формы симптоматика ярко выражена, появляется внезапно, в течение нескольких дней.
Хроническая форма пиелоцистита может возникать вследствие неправильного лечения острой формы. Симптомы неярко выражены, часто воспаление почки проявляется в результатаханализа.
При проникновении грибков в мочеполовую систему, развивается кандидозная форма пиелоцистита. Лечение комплексное, направлено на устранение возбудителя болезни.
Терапевтическое воздействие
Для устранения патологического процесса назначается комплексная терапия. Ее проводят обязательно под врачебным наблюдением
Важно устранить инфекцию в почке и мочевом пузыре
Назначается антибактериальная терапия, противовоспалительные средства, обезболивающие, спазмолитические препараты, диуретики. Спустя несколько дней при грамотно подобранной терапии пациент ощущает облегчение.
Диагностика
Обследование и диагностики проводит узкопрофильный специалист –уролог. Он выполняет такие методы диагностики:
- Цистоскопию;
- Контрастную уропиелографию;
- УЗИ почек;
- УЗИ мочевого пузыря;
- МРТ;
- Биопсию слизистой мочевого пузыря;
- Анализ крови;
- Анализ мочи.
Все больные пиелоциститом также проходят обследование у гинеколога и венеролога. Это необходимо для того, чтобы проверить есть ли воспалительные или венерические заболевания.
При появлении признаков пиелоцистита обязательно нужно обратиться за консультацией к нефрологу. Врач назначит необходимые обследования для определения состояния почек и мочевого пузыря. В первую очередь проводится общий анализ мочи. Это исследование позволяет определить повышенный уровень лейкоцитов и белка.
При пиелоцистите выполняется мазок выделяемого из уретры. Он помогает определить грибковую микрофлору. Анализ крови является менее информативным, но позволяет выявить наличие в организме активного воспалительного процесса. Результатов анализов недостаточно для постановки точного диагноза.

Для диагностики пиелоцистита анализ крови является менее информативным, но позволяет выявить наличие в организме активного воспалительного процесса.
Для того, чтобы поставить точный диагноз врачи часто прибегают к различным методом диагностики заболевания. Это помогает обширно взглянуть на проблему и назначить наиболее подходящее, а самое главное, эффективное лечение.
Тщательный осмотр пациента, чтобы видеть общую картину заболевания.
Берется анализ крови, чтобы выявить воспалительный процесс в организме.
Берется анализ мочи, чтобы определить количество лейкоцитов и белков.
Проводится цистоскопия для непосредственного осмотра мочевого пузыря.
Проводится контрастная уропиелография для того, чтобы оценить качество оттока мочи.
Проводится ультразвуковое исследование почек, чтобы определить имеющиеся изменения почек.
Проводится ультразвуковое исследование мочевого пузыря, чтобы исследовать изменения мочевого пузыря, тканей.
Делается МРТ для осмотра работы внутренних органов и тканей.
Берется биопсия слизистой мочевого пузыря для определения наличия на ней клеток рака.
Биопсия мочевого пузыря
Методы диагностики дают возможность врачам определить в полной мере степень развития болезни и подобрать такую терапию, которая поможет не просто вылечить патологию, а и не навредить другим органам целостной системы организма.
Подобными заболеваниями занимается уролог.Врач назначит необходимые обследования, которые требуются для постановки диагноза. Проводятся следующие исследования:
- УЗИ почек и мочевого пузыря. Определяются размеры органов и качественные изменения, произошедшие в их тканях.
- Цистоскопия. С помощью специального катетера (эндоскопа), оснащенного подсветкой и оптикой, осуществляется осмотр мочевого пузыря. Инструмент вводится через уретру.
- МРТ. Исследуются все внутренние органы.
- Контрастная уропиелография. В почки вводится специальное контрастное вещество и оценивается качество оттока урины.
- Биопсия слизистой. Для выявления воспалительного процесса и наличия грибковых поражений, а также для исключения онкологии.
- Общий анализ мочи. Определяется количество лейкоцитов и белков.
- Анализ крови.
Для определения размеров органа и качественных изменений, произошедших в их тканях назначают УЗИ почек.
Основываясь на результатах анализов и проведенных исследований, доктор назначает курс комплексной терапии. Обязательно потребуется консультация гинеколога и венеролога для исключения венерических заболеваний.
Цистицеркоз глаз
При цистицеркозе глаз личинки чаще всего локализуются субретинально вблизи макулы, чуть реже — в передней камере глаза, хрусталике, стекловидном теле и экстраокулярных мышцах. У детей цистицерки чаще локализуются в глазах, чем в других органах и тканях.
Симптомы цистицеркоза глаз
Токсикоаллергическое воздействие паразита приводит к воспалению тканей глаза и дистрофическим изменениям. При цистицеркозе глаз отмечаются преходящие расстройства зрения, развивается отек сетчатки, появляются кровоизлияния. Развиваются конъюнктивит, ретинит, увеит. При поражении внутренних сред глаза развивается иридоциклит. Застойные диски зрительных нервов говорят о повышении внутричерепного давления.
Осложнения цистицеркоза глаз
В случае развития отслойки сетчатки и поражения хрусталика зрение снижается постепенно, вплоть до полной слепота. В ряде случаев развивается атрофия глазного яблока.
Диагностика
При постановке диагноза решающее значение имеют данные эпидемиологического анамнеза, клинические данные, обнаружение цистицерков в глазу и результаты иммунологических реакций.
Прогноз
Прогноз при цистицеркозе глаз в случае поздней диагностики и невозможности проведения хирургического лечения неблагоприятный.
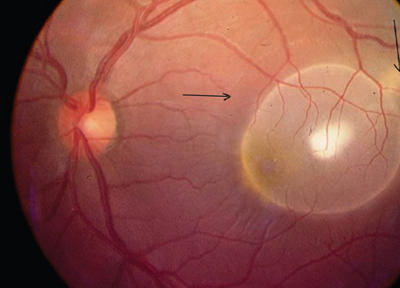
Рис. 9. Цистицеркоз глаз. Паразит располагается на глазном дне.
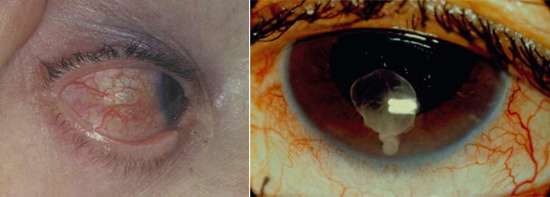
Рис. 10. Цистицеркоз глаз. Паразит локализуется в передней камере глаза.
Причины ОЦ
Острый цистит развивается при присутствии в мочевом пузыре инфекционных возбудителей и при воздействии некоторых внешних раздражителей. Основными представителями патогенной микрофлоры, вызывающими развитие заболевания, считаются грамотрицательные бактерии:
- Кишечная палочка
- Протей
- Клебсиелла
И грамположительные возбудители:
- Энтерококки
- Стафилококки
Острый геморрагический цистит возникает под воздействием инфекций, которые вызывают сбои в микроциркуляции и связи органа с центральной нервной системой при дальнейшем развитии бактериального воспаления. ОЦ возникает в результате сочетания хламидийной, микоплазменной, уреаплазменной инфекции с бактериальной микрофлорой. Существует несколько специфических видов цистита по их происхождению: гонорейный, трихомонадный, туберкулезный.
Очистка мочевых путей у здорового человека осуществляется за счет выведения мочи. Помимо этого внутренней оболочкой пузыря выделяется особый мукополисахаридный секрет, который в разы повышает устойчивость к различным инфекциям. Он образует защитный слой, под названием гликокаликс, который препятствует прилипанию и проникновению бактерий в эпителий полого органа мочевыводящей системы, а так же способствует их устранению и выведению из организма человека. В образовании защитного слоя принимают участие гормоны эстроген и прогестерон.
Изменения в муциновом слое мочевого пузыря негативно влияют на его защитную функцию, на фоне чего может развиться острый цистит. Так, при нарушении мочеиспускания в результате поражения нервных путей вероятны слабое очищение каналов и застой мочи.

Причинами острого цистита могут стать механические повреждения при катетеризации, цистоскопии (при введении эндоскопа через уретру) или уретроскопии, когда осматривается сам выделительный канал зондом-уретроскопом. Низкий иммунитет, авитаминоз или частые простуды, так же являются предпосылками для возникновениы острого цистита. Непосредственными причинами появления симптомов ОЦ считаются:
- Облучение радиацией
- Воздействие токсических или химических веществ
Первичный цистит у молодых девушек чаще всего возникает из-за недостаточной гигиены или при дисбактериозе влагалища. Юноши испытывают проблемы с этим заболеванием при патологиях мочевыделительной системы, таких как склероз шейки или стеноза уретры. Именно в этих случаях чаще всего развивается вторичный цистит.
Застой крови в области малого таза может послужить причиной возникновения и развития ОЦ. Нарушение обменных процессов так же является предпосылкой к развитию заболевания, например, когда происходит кристаллизация солей в моче. Эта патология называется кристаллурией.
У женщин основной причиной появления острого цистита можно назвать близкое расположение вагинального и анального отверстия к просвету мочеиспускательного канала. Так, при вульвовагинитах или инфекционных заболеваниях влагалища возбудители легко могут попасть в уретру и после поразить эпителий мочевого пузыря. Не стоит исключать и возможные гормональные нарушения, которые тоже становятся причиной возникновения заболевания. Мужчины же попадают в зону риска в основном при ведении активной половой жизни без соответствующей контрацепции.
Помимо бактерий, попадающих в систему мочеиспускания тем или иным путем, вызвать это заболевание могут различные патологии.

Comments
(0 Comments)