Гемоглобин при раке
Лейкоз у детей
Лейкозы составляют 25-30% всех онкологических заболеваний у детей. Острый лимфобластный лейкоз — самая распространенная онкологическая патология в детском возрасте. Острый лейкоз впервые описан Вирховым в 1845 г., но до сих пор продолжает оставаться тяжелым и во многих случаях смертельным заболеванием.
Пик заболеваемости приходится на 3,5 — 4 года. При этом наиболее распространён острый лимфобластный лейкоз (70%). Только в США ежегодно регистрируется 2500 новых случаев острого лимфобластного лейкоза. В Европейских странах частота лейкоза 3 — 4 случая на 100 тысяч детского населения.
Симптомы лейкоза у детей
В начальном периоде острого лейкоза выражены симптомы интоксикации — повышенная утомляемость, слабость, недомогание, снижение аппетита, нарушение сна, незначительный подъем температуры. Кожные покровы и слизистые оболочки становятся бледными, иногда на них появляются незначительные кровоизлияния.
В периоде разгара к ним присоединяются боли в трубчатых костях (бедренных и большеберцовых) и позвоночнике, которые связаны с лейкемической инфильтрацией костного мозга. Наиболее ярким проявлением этого периода являются кровоизлияния в кожу, слизистые оболочки, суставные полости, головной мозг. К ним могут присоединиться кровотечения из десен, носа, желудочно-кишечного тракта и т.д. Увеличиваются все группы лимфатических узлов, а также печень и селезенка. Иногда наблюдается симметричное увеличение слюнных, подчелюстных, околоушных и слезных желез, что придает лицу специфический одутловатый вид. Одним из частых проявлений лейкоза являются язвенно-некротические поражения кожи, слизистых оболочек и кишечника с развитием при этом ряда заболеваний.
Что такое острый лейкоз
Острый лейкоз (острая лейкемия) —сравнительно редкий вариант лейкемического процесса с разрастанием недифференцированных материнских клеток вместо нормально созревающих зернистых лейкоцитов, эритроцитов и пластинок; клинически проявляется некрозами и септическими осложнениями, вследствие выпадения фагоцитарной функции лейкоцитов, тяжелой безудержно прогрессирующей анемией, тяжелым геморрагическим диатезом, неизбежно приводя к смерти. По своему бурному течению острые лейкемии клинически аналогичны ракам и саркомам из мало дифференцированных клеток у молодых лиц.
В развитии острых лейкемий нельзя не видеть крайней дезорганизации функций,6 регулирующих в нормальном организме кроветворение, а также деятельность ряда других систем (поражение сосудистой сети, кожи, слизистых оболочек, нервной системы при острых лейкемиях). В большинстве случаев острые лейкемии относятся к острым миелобластическим формам.
Снижение гемоглобина при онкологических заболеваниях
В некоторых случаях гемоглобин стремительно снижается из-за сильных внутренних кровотечений. Такое состояние очень часто возникает при раке толстой кишки. В этой ситуации анемическое состояние можно выявить уже в самом начале развития онкологии.
Если в крови недостаточно железа, то после проведения анализа это будет определено. Данный элемент необходимо поднимать. Сниженный гемоглобин доставляет органам кислород в недостаточном количестве. Постепенно все они начинают страдать.
Анемия может возникать из-за метастазов, которые успели распространиться в область костного мозга. А он, в свою очередь, отвечает за новые клетки крови.
Причины падения гемоглобина при онкологии условно делят на три большие группы:
- Медленное образование эритроцитов.
- Стремительный распад эритроцитов.
- Кровотечения.
Малокровие при онкологии имеет достаточно сложные характеристики. Причиной может стать любое обстоятельство. В основном это нехватка железа. Люди с раком не могут нормально есть из-за того, что их часто тошнит. К еде бывает отвращение. Так что восполнить запасы железа из продуктов питания становится невозможно.
На образование новых клеток крови воздействуют применяемые при раке лучевая и химиотерапия. Сюда можно отнести многие лекарственные средства, которые отрицательно воздействуют на процесс кроветворения.
Падение уровня гемоглобина вызывают цитотоксические средства, которые со временем накапливаются в организме больного. Анемия начинает прогрессировать.
Многочисленные опыты показали, что гемоглобин падает в течение всего курса химиотерапии. В конце концов, процентное падение равно почти 50%. Анемия развивается и может достигнуть даже третьей степени сложности.
Специалисты не зря выясняют причину снижения гемоглобина при онкологии. Этот факт позволяет подобрать подходящее лечение.
Анемии при раке делят на три вида:
Первый вид – самый неосложненный. В организме пациента недостаточно железа. Все это происходит потому, что некоторые органы повреждены, все получаемые полезные вещества стремятся в пораженное место, чтобы поддерживать жизнедеятельность.
Второй вид обуславливается дефицитом фолиевой кислоты, а также витамина В12.
Третий вид анемии образовывается из-за значительных потерь крови, патологий в костном мозге, почках и других отклонениях, происходящих в организме.
Основные сведения
Лейкоз (лейкемия) – злокачественное заболевание крови, симптомы которого включают повышенное и бесконтрольное размножение лейкоцитов.
При этом клетки не созревают, что сильно меняет кроветворную ткань.
Анализ крови при лейкозе имеет отличительные признаки, среди них накопление в организме бластов – это название форм несозревших лейкоцитов.
Фото:
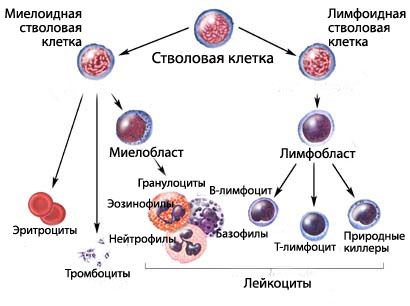
При лейкемии видоизмененные лейкоциты вытесняют в костном мозгу нормальные форменные элементы – лейкоциты, тромбоциты и эритроциты.
Признаки заболевания включают цитопению – нехватку кровяных клеток. Поскольку все тело пронизано кровеносными сосудами, болезнь носит системный характер.
Ее распространение называется метастазированием. В результате все органы и системы организма начинают функционировать неправильно.
Природа лейкоза имеет «полиэтиологический» характер, то есть к нему могут привести самые разные факторы.
Среди них:
- Вирусная инфекция. Вторгаясь в человеческий красный костный мозг, она способна вызывать мутацию клеток, что приводит к развитию злокачественного процесса;
- Наследственность. Наблюдения показывают, что лейкемия часто проявляется у прямых родственников через одно-два поколения;
- Лейкозогенные вещества. Доказано, что заболевание может развиться в результате действия некоторых химических соединений в составе лекарственных препаратов, бытовой или промышленной химии;
- Радиация. Лучевое повреждение хромосом также является одним из факторов заболеваемости.
Существует пять классификаций заболевания. По типу протекания лейкоз бывает острый и хронический.
Его можно определить по типу пораженных клеток, по количеству лейкоцитов в периферической крови или по иммунофенотипу (определенному набору белков на поверхности опухоли).
Также отличается степень дифференциации клеток – как много непохожих друг на друга в норме клеток крови превратились в одинаковые лейкозные клетки.
Статистические и другие данные
Лейкоз – не самый распространенный вид онкологических болезней. Американские социологи подсчитали, что заболевает только 25 человек на каждые 100 тысяч. Однако 30 % случаев онкологии у детей приходится именно на него.
Ученые отмечают, что риск заболеть выше у детей, причем в возрасте 3-4 лет или у пожилых людей, в период между 60 и 69 годами жизни. Заболеваемость также зависит от расы.
Например, афроамериканцы болеют острым лимфобластным лейкозом в 2 раза реже, чем европеоиды, риск острого миелоидного лейкоза у них также ниже.
Фото:
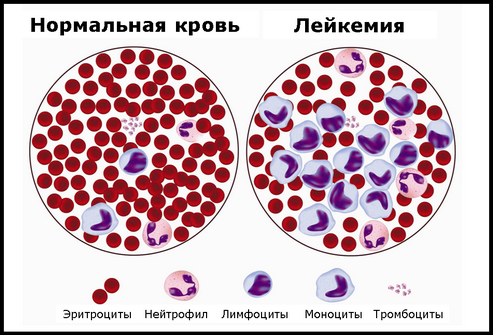
Некоторые виды встречаются чаще других, причем одни больше распространены среди детей, а другие чаще встречаются у взрослых.
Так, хронический лимфолейкоз изменяет лимфоидные клетки и медленно развивается.
Как правило, диагностика происходит случайно, когда пациенты обращаются с жалобами на утомляемость, слабость и увеличенные лимфоузлы, а показатели крови заставляют врачей заподозрить неладное.
Среди 15 тысяч ежегодно заболевающих этой формой практически не бывает детей, им в основном болеют взрослые старше 55 лет.
Острый миелобластный лейкоз поражает миелоидные клетки, действует стремительно и агрессивно.
Ежегодно эту форму диагностируют у 13 тысяч заболевших, поровну детей и взрослых. Этот тип заболевания часто предпочитает мальчиков 1 – 6 лет.
Хронический миелолейкоз в основном встречается у взрослых, на ранней стадии симптомы появляются очень редко. Ежегодная статистика составляет 5 тысяч человек.
Острый миелолейкоз замещает здоровые форменные элементы крови лейкозными.
Симптомы:
- усталость;
- одышка;
- кровотечения из слизистых оболочек;
- бледность кожи, на которой легко появляются повреждения.
Пациенты с этой формой заболевания часто обращаются к врачу по поводу острых респираторных инфекций.
Симптомы острого лейкоза у детей часто придают ему сходство с другими заболеваниями, поэтому в большинстве случаев диагностика на первом этапе затруднена.
Видео:
Примерно 70 % заболевших детей попадают в отделение гематологии в период между 20-м и 90-м днем с начала заболевания.
Самые частые предварительные диагнозы-маски – ОРЗ, пневмония, ангина, отит, инфекционный мононуклеоз, артрит, стоматит, острый аппендицит, гепатит, опухоли кожи, костей, яичек и еще целый ряд других.
Переливание крови при онкологии когда оно требуется и как процедура влияет на состояние больного
Переливание крови при онкологических заболеваниях — высокоэффективный метод восстановления ее состава и объема. Каковы показания к переливанию крови при онкологии, какие задачи помогает решить эта процедура и как она проходит?
Что такое гемотрансфузия и какие задачи решает переливание крови у онкобольных
Переливание крови, или гемотрансфузия, при онкологических заболеваниях применяется довольно часто. Переливание крови позволяет пополнить запас тромбоцитов, эритроцитов и белков. Сегодня эта процедура безопасна и для донора, и для реципиента. Все доноры в обязательном порядке проверяются на наличие ВИЧ, гепатитов и иных заболеваний, поэтому никакого риска для того, кому переливают кровь, нет.
При онкологических заболеваниях переливание крови чаще всего производят после курса химиотерапии, хотя для этой процедуры есть и другие показания.
Показания и противопоказания к переливанию крови при онкологии
В некоторых случаях гемотрансфузия необходима больным, прошедшим курс химиотерапии. Иногда у таких пациентов развивается анемия — уровень гемоглобина серьезно падает, и человеку необходимо его восстановление. Обычно о переливании крови начинают говорить, если уровень гемоглобина понижается до 70 г/дл. Показаниями к переливанию крови в этом случае становятся также такие симптомы малокровия, как быстрая утомляемость, ощущение нехватки воздуха и одышка даже при очень незначительных нагрузках, общее недомогание и сонливость.
Иногда анемия у онкологических больных развивается и без химиотерапии — таково воздействие самой опухоли.
Переливание крови жизненно необходимо и при такой форме рака, как лейкоз. Без регулярных переливаний крови исход болезни может быть трагическим, поскольку при лейкозе костный мозг почти перестает производить нормальные кровяные клетки.
Переливания также необходимы при внутренних кровотечениях, нередко сопровождающих онкологические заболевания.
Противопоказаниями к переливанию крови являются сердечная недостаточность, отек легких, серьезные нарушения мозгового кровообращения, гипертония III стадии, нарушения белкового обмена, клубочковый нефрит, тромбоэмболия, нарушения в работе печени.
При переливании донорской крови и ее препаратов также возможен риск аллергии, и его следует учитывать.
Требования к компонентам крови
Кровь содержит плазму и три типа клеток:
- эритроциты, которые участвуют в транспортировке кислорода,
- тромбоциты, способствующие заживлению ран и остановке кровотечений,
- лейкоциты — «солдаты», которые сражаются с инфекциями.
Как правило, при онкологии переливают не цельную кровь, а ее компоненты. Выбор субстанции зависит от показаний.
При серьезных кровопотерях и снижении функции кроветворения обычно переливают плазму. Плазму для этих целей замораживают до -45 градусов и размораживают перед самым переливанием — это позволяет сохранить ее свойства.
При анемии, вызванной онкологическими поражениями, переливают суспензию, насыщенную эритроцитами. Это позволяет улучшить состояние пациента и подготовить его к курсу химиотерапии. После химиотерапии также показано переливание эритроцитарной суспензии.
Лечение лейкоза
Лечить лейкоз научились сравнительно недавно, в конце прошлого века. Во время лечения больной находится в полной изоляции. Палата его систематически обрабатывается ультрафиолетовыми бактерицидными лампами с целью уничтожения болезнетворных микроорганизмов. Для профилактики инфекций больным назначаются антибиотики и противовирусные средства.
В процессе лечения подавляется развитие бластов и уничтожаются бласты уже попавшие в кровь. Это сложный процесс, так как даже одна оставшаяся незрелая клетка может вызвать повторное заболевание. Для приостановления выработки бластов назначаются лекарственные препараты, которые относятся к группе цитостатиков. Другим методом уничтожения бластов является лучевая терапия. При этих видах лечения возникает много побочных эффектов, так как от них страдают не только бласты, но и здоровые клетки. После лечения у больных появляются общая слабость, тошнота, рвота, облысение и так далее. Для лечения лейкозов применяются также глюкокортикоидные гормоны, которые регулируют иммунные процессы в организме. После правильно проведенного комплексного лечения большая часть больных с острыми лейкозами выздоравливает, а при хронических лейкозах наступает стойкая ремиссия.
Если улучшения не наступает или обострение заболевания началось повторно, проводят пересадку костного мозга от здорового человека, клетки которого активизируют работу костного мозга больного и наступает выздоровление или длительная ремиссия.
Самое главное, что нужно сделать при лейкозе — это вовремя его выявить и направить больного в специализированное отделение на лечение.
Лечение лейкоза у детей
Обязательная госпитализация в гематологический стационар всех больных острым лейкозом и в период рецидива заболевания.
Содержание больных в боксированных палатах.
Максимальное уничтожение лейкозных клеток является основной задачей терапии. В настоящее время к противолейкозным препаратам относятся 6 фармакологических групп: антиметаболиты, алкилирующие соединения, алкалоиды растений, ферментные препараты, противоопухолевые антибиотики, гормоны, арсенал которых постоянно пополняется. Для каждого варианта лейкоза существуют различные программы лечения, которое требуется не только в период разгара заболевания, но и в период ремиссии.
Лечение нейролейкоза проводится на фоне инфузионной терапии и химиотерапии. Препараты, используемые для проведения химиотерапии, могут вводиться путем люмбальной пункции (непосредственно в спинномозговую жидкость). При отсутствии эффекта проводится курс лучевой терапии.
Иммунотерапия проводится с целью максимальной активизации иммунной системы организма:
- иммунокоррегирующие средства — тимолин, тактивин;
- методы активной иммунизации — интерферон, интерлейкин-2, реаферон и др.;
- методы пассивной иммунизации — использование аугоплазма и аутолейкоциты, полученные у детей в период ремиссии;
- методы адаптивной иммунотерапии — трансплантация костного мозга (введение в организм полноценных иммунных клеток донора).
Переливание препаратов крови показано при выраженной анемии, лейкопении, тромбоцитопении, кровотечениях и массивных кровоизлияниях.
Что такое рак крови
Лейкозом называют обширную группу болезней, которые характеризуются злокачественным заболеванием кроветворной системы, когда одна из клеток крови (к ним относятся эритроциты, тромбоциты или лейкоциты) начинает бесконтрольно клонировать сама себя, подавляя здоровые клетки. Наиболее часто злокачественный клон образуется из несозревших клеток, которые находятся в костном мозге. В более редких случаях наблюдается клонирование зрелого лейкоцита, тромбоцита или эритроцита.
Для лейкоза характерно то, что злокачественные клетки, попав в кровоток, быстро рассредоточиваются по всему организму (скорость движения крови по большому кругу кровообращения не превышает тридцати секунд). В этом одно из основных отличий лейкоза от других злокачественных образований, которые характеризуются тем, что развиваются на одном месте, и лишь достигнув определенного момента развития, выпускают метастазы в другие ткани.
Картина течения рака крови у детей и взрослых выглядит следующим образом. Одна из клеток крови во время созревания в костном мозгу или уже после выхода в кровь, начинает бесконтрольно делиться. Новые клоны вытесняют здоровые клетки, и когда их количество возрастает до такой степени, что в костном мозгу не помещаются, выступают в кровь. При этом они так и остаются до конца незрелыми, поэтому обязанности свои в полной мере исполнять не в состоянии.
Из-за этого при лейкозах наблюдается высокое количество лейкоцитов, которые не справляются со своей основной задачей – защитой организма от патогенов. При этом клоны не погибают в положенное время, а остаются в крови, не позволяя здоровым клеткам нормально исполнять свою работу и вызывая патологические изменения.
Точных причин, по которым клетка крови начинает безудержно делиться, не установлено. Считается, что болезнь может спровоцировать радиация, врожденные хромосомные недуги, продолжительный контакт с химикатами (в т. ч. бензином), курение. Повлиять на развитие рака крови может химиотерапия при лечении других форм рака.
Наследственность на появление лейкемии особо не влияет, поскольку зафиксировано мало случаев, когда члены одной семьи болели этим видом рака. Если такое и происходит, у взрослых или детей обычно наблюдается хроническая стадия недуга.
Повышение гемоглобина при онкологических заболеваниях
Как поднять гемоглобин при онкологии? Чтобы правильно прийти к нужному способу лечения, необходимо правильно определить причину возникновения малокровия.
Существует несколько причин образования анемии:
- Обширные потери крови. При раке происходит эндофитный рост новообразования. В результате чего, соседние здоровые ткани повреждаются. В запущенных случаях опухоль может повреждать кровеносные сосуды, поэтому и происходит внутреннее кровоизлияние. Эритроциты погибают, также как и гемоглобин. Как только кровь будет остановлена, определяется стадия анемии. Если отклонение незначительно, пациенту достаточно будет назначить определенное питание. Когда уровень упал ниже 70 единиц, больного госпитализируют. В такой ситуации иногда даже лекарственные препараты не помогают. Врач назначает переливание крови. Бороться с анемией при раке очень сложно, ведь кровоизлияния повторяются.
- Недостаток питательных элементов. Абсолютно при любой онкологии в организме пациента происходит активное деление клеток. Этот рост нуждается в подпитке. Организму приходится использовать запасы ранее накопленных веществ. Такое состояние наблюдается не только при злокачественных новообразованиях, но и при доброкачественных. В основном здесь достаточно специальной диеты, которая восполнит потерянные элементы. Растущую опухоль удаляют либо стремятся замедлить ее рост. Через несколько недель уровень гемоглобина должен прийти в норму.
- Рак костного мозга. При данной патологии клетки не успевают нормально делиться, поэтому происходят нарушения в области эритроцитов и гемоглобина. Такую анемию нельзя побороть одной лишь диетой, назначается серьезная терапия по восстановлению гемоглобина.
- Рак почек. Эта патология всегда влияет на уровень гемоглобина, так как почки синтезируют данный белок. Больные, диагноз которых звучит именно так, страдают анемией, развивающейся поэтапно. Здесь в лечении применяют специальные препараты, способные восполнить запасы гемоглобина. Какой будет доза, определяет лечащий доктор.
- Подавление образования кровяных клеток. Большинство пациентов с диагнозом «рак» должны пройти агрессивный курс терапии, чтобы повлиять на рост опухоли и продлить свою жизнь. Обычно используется радиотерапия или химиотерапия. Оба способа оказывают отрицательное влияние на образование новых клеток крови. Так что винить только новообразование нельзя, клетки крови подавляют побочные эффекты. Но практически все раковые заболевания лечатся именно таким путем. Специалисты давно разработали специальную диету, которая восполняет потерянные вещества в организме больного. Если изменения в костном мозге необратимы, то врач назначает его пересадку. Но делается это в очень редких случаях.
Диагноз и дифференциальный диагноз острого лейкоза, острой лейкемии
Наиболее частый симптом острого лейкоза — панцитопения, но у небольшой части больных количество лейкоцитов в крови бывает повышенным.Диагноз ставят на основании морфологического исследования костного мозга. Оно позволяет дифференцировать миелоидный лейкоз от лимфоидного и судить о прогнозе заболевания. Диагноз острого лейкоза ставят в тех случаях, когда количество властных клеток составляет более 20% ядросодержащих клеток. Лейкозная инфильтрация ткани головного мозга — одно из проявлений острого лимфобластного лейкоза, для ее диагностики необходимо исследование ликвора.
Как сказано выше, острая лейкемия часто ошибочно диагностируется как скорбут, дифтерия, сепсис, малярия, с которыми, однако, она имеет лишь поверхностное сходство. Агранулоцитоз отличается нормальным числом эритроцитов и пластинок; геморрагический диатез отсутствует. При апластической анемии (алейкии)—лейкопения с преобладанием нормальных лимфоцитов; миелобластов и других материнских клеток в крови не находят, нет их и в костном мозгу.
При инфекционном мононуклеозе (железистой лихорадке, болезни Филатова-Пфейфера) число лейкоцитов повышено до 20 000—30 000 с обилием лимфо- и монобластов, частью атипических (лейкемоидная картина крови), при наличии циклической лихорадки, ангины, чаще типа катарральной или с пленками, припуханий лимфатических узлов на шее, в меньшей степени в других местах, увеличения селезенки. Общее состояние больных страдает мало; красная кровь остается нормальной. Обычно через 2—3 недели наступает выздоровление, хотя лимфатические узлы могут месяцами оставаться увеличенными. Сыворотка крови агглютинирует бараньи эритроциты (реакция Пауль-Буннеля).
При обострении хронической миелоидной лейкемии число миелобластов редко превышает половину всех лейкоцитов; общее число лейкоцитов часто исчисляется сотнями тысяч. Резко увеличена селезенка и лимфатические узлы. Анамнез дает указания на затяжное течение болезни.
Дифференциальная диагностика острой панцитопении проводится с такими заболеваниями, как апластическая анемия, инфекционный мононуклеоз. В отдельных случаях высокое количество бластов может быть проявлением лейкемоидной реакции на инфекционное заболевание (например, туберкулез).
Гистохимическое исследование, цитогенетика, иммунофенотипирование и молекулярно-биологические исследования позволяют дифференцировать властные клетки при ОЛЛ, ОМЛ и других заболеваниях
Для точного определения варианта острого лейкоза, что крайне важно при выборе тактики лечения, необходимо определение В-клеточных, Т-клеточных и миелоидных антигенов, а также проточной цитометрии
У больных с симптомами поражения ЦНС выполняется КТ головы. Рентгенография выполняется для определения наличия опухолевого образования средостения, особенно перед проведением анестезии. КТ, МРТ или УЗИ позволяют диагностировать спленомегалию.
Дифференциальный диагноз
Дифференцируют острый лейкоз с лейкемоидными реакциями при инфекционных заболеваниях, например моноцитоз при туберкулезе.
А также заболевание следует отличать от лимфом, хронического лейкоза с бластным кризом, множественной миеломы.
Почему при онкологии падает гемоглобин
При возникновении и прогрессировании злокачественного процесса включается ряд патологических биохимических реакций, приводящих к изменению в работе внутренних органов и развитию осложнений. Чаще всего нарушения затрагивают кроветворную, иммунную, сердечно-сосудистую, дыхательную системы.
Первым диагностическим симптомом становится низкий уровень гемоглобина при формирующейся онкологии, за счет чего можно заподозрить болезнь и принять своевременные меры.
Причины снижения гемоглобина и эритроцитов:
- несостоятельность красного костного мозга ввиду интоксикации продуктами распада рака и метастаз;
- опухоль в костном мозге, его поражение;
- интоксикация продуктами распада злокачественного образования;
- запуск иммунитета и чрезмерный синтез фактора некроза опухоли, интерлейкина, интерферона. Цитокины уменьшают продолжительность жизни красных кровяных телец до 90-60 суток, когда норма составляет 120 суток;
- внутреннее кровотечение, связанное с близко расположенным кровеносным сосудом и опухолью;
- длительная геморрагия непосредственно из новообразования;
- получение лучевой и химиотерапии. Способны разрушать зрелые эритроцитарные клетки, а также незрелые клетки-предшественницы;
- угнетение синтеза эритропоэтина в почках после агрессивного лечения;
- оперативные манипуляции по иссечению или удалению;
- недостаточное питание пациента или полный отказ от пищи.
Анемия требует проведения дополнительных лабораторных и инструментальных обследований для установления первопричины изменения клинического анализа крови.
Как поднять гемоглобин при онкологии
Прежде чем принять решение, как повысить показатели гемоглобина при установленной диагностическим методом онкологии, стоит рассмотреть несколько способов коррекции:
- Введение путем трансфузии эритроцитарной массы. Подбирается биоматериал донора по групповой принадлежности, а также с учетом резус-фактора. Отталкиваясь от степени тяжести анемии, учитывается требуемый объем.
- Препараты эритропоэтина (стимулирует красный костный мозг для интенсивной выработки эритроцитов): Эритропоэтин, Эпокомб, Эпокрин, Эритростим, Эритромакс.
- Парентеральное введение железосодержащих лекарственных средств: Венофер, Суфер, Ферростат.
- Прием фолиевой кислоты.
- Внутримышечное введение витамина В-12.
- Сбалансированное питание и водный режим.
Введение препаратов эритропоэтина обычно назначается после коррекции уровня железа в крови, в случае тяжелой анемии или малорезультативном лечении выполняют трансфузию отмытых эритроцитов. Следует отметить, комплексная терапия медикаментами и полноценное питание улучшают общее состояние больного.
Чем опасен низкий гемоглобин при раке
С точки зрения врачей, откорректированный показатель важен для эффективного проведения химиотерапии, выживаемость с легкой и средней степенью анемии выше, чем при тяжелом течении.
Такое решение объясняется несколькими факторами: сниженное качество жизни пациента, недостаточная оксигенация ткани рака уменьшает эффективность лечения, активным веществам препарата труднее распознать патологическую зону. Исходя из исследований, общее количество курсов терапии снижается.
Для пациента низкий уровень гемоглобина при раке приводит к колоссальной нагрузке на жизненно важные органы, такие как миокард, паренхима печени, легочная ткань. Как следствие, хроническая гипоксия приводит к тканевому голоданию и ишемии участков тканей.
Ухудшается тяжесть течения сопутствующих заболеваний, появляются новые симптомы: боли за грудиной, чувство нехватки воздуха, одышка, коллаптоидное состояние. Снижение умственных способностей, ухудшение памяти, эмоциональная лабильность обусловлены ишемией головного мозга и его структур. В случае отсутствия должной терапии – анемическая кома.
Клиническая картина и анализ крови
Признаки и симптомы, как правило, зависят от формы и стадии. В первое время хронический лейкоз никак не проявляет себя внешне, чаще всего диагностика происходит во время профилактических обследований.
При острой форме процесс начинается внезапно и развивается стремительно, наблюдаются характерные симптомы.
Существуют некоторые общие признаки и симптомы, но при остром течении болезни те же признаки проявляются на более ранних стадиях:
- лимфоузлы шеи, подмышек и паха увеличиваются и становятся болезненными;
- ночная потливость;
- время от времени без объяснимых причин поднимается температура;
- боли в правом и левом подреберьях из-за увеличения печени и селезенки;
- организм становится уязвим перед инфекциями, часто возникают бронхит, пневмония, цистит и другие заболевания;
- болят суставы и кости;
- снижается аппетит и вес;
- сильная утомляемость;
- частые кровотечения (из носа, десен и так далее).
Шансов заболеть лейкемией немного – один к 23700. Но если среди детей, являющихся однояйцевыми близнецами, один заболевает, то риск для остальных увеличивается многократно и составляет один к восьми.
Симптомы часто неспецифичны, то есть их вызывает не сам лейкоз, а инфекционные заболевания, развившиеся на его фоне. Поэтому диагностика заболевания обязательно включает общий анализ крови.
Анализ крови при лейкозе позволяет обнаружить сбои, которые вкрались в процесс кроветворения.
В большинстве случаев заболевания развивается анемия (снижение количества эритроцитов и гемоглобина), однако в начале заболевания она может отсутствовать.
Количественные показатели тромбоцитов при лейкозе непостоянны. В начале заболевания их число сохраняется в пределах нормы, при прогрессировании заболевания наблюдается снижение их числа, а во время ремиссии резко возрастает.
Показатели лейкоцитов отличаются в зависимости от того, какой именно лейкоз имеет место, что также позволяет врачу определить форму недуга.
Снижение их количества – признаки эритромиелоза или монобластного лейкоза, а также ранней стадии промиелоцитарного лейкоза.
Видео:
https://youtube.com/watch?v=DWynH-5DrAE
Однако симптомы большинства лейкозов включают существенное повышение количества лейкоцитов – лейкоцитоз.
Незрелые бластные клетки всегда составляют небольшую часть многообразия костного мозга, но в крови в норме их не должно быть.
При остром лейкозе они лидируют по числу клеток крови на фоне исчезновения промежуточных форм лейкоцитов, что медики называют лейкемическим провалом.
Хронический лейкоз отличается либо отсутствием бластных клеток, либо значительно меньшим их числом, не больше 10 % от общего количества клеток.
Диагностика лейкозов обязательно включает биохимическое исследование крови, которое показывает превышение сразу большого числа показателей. Это дает представление о воздействии лейкоза на работу почек, печени и других органов.
Проведение процедуры переливания
В результате внутренних кровотечений, онкологических заболеваний и других проблем у человека может развиваться малокровие. Уровень гемоглобина падает, что негативно отражается на его общем состоянии.
Во многих ситуациях помогает стабилизировать гемоглобин процедура гемотрансфузии
Её важно правильно и грамотно выполнить, чтобы избежать нежелательных последствий
В современной медицине принято проводить переливание не цельной крови, а её компонентов. Взятые и доноров образцы делят на плазму и прочие составляющие компоненты.
Если больному ставят диагноз железодефицитной анемии, тогда в ход идёт исключительно эритроцитная суспензия. При вливаниях берут только консервированную кровь, которую сдают здоровые, прошедшие все необходимые проверки люди-доноры. Только в экстренных ситуациях может применяться свежая, не прошедшая этап консервации, кровь.
С целью исключения антигенного конфликта, при выборе донорских образцов берут кровь только той группы, которая соответствует группе крови больного человека.
Процесс разделён на несколько этапов:
- Сначала специалист обязан удостовериться в соответствии выбранной донорской крови параметрам пациента. Плюс проверяется её пригодность к гемотрансфузии. Для этого сверяют маркировку и проводят повторные анализы донорских образцов.
- Далее, необходимо пройти дополнительные исследования. Это позволяет определить, насколько донор и пациент соответствуют друг другу по составу переливаемых кровяных веществ.
- Если результаты положительные, тогда начинается сама процедура вливания. Сначала вводится небольшое количество через вену. Нужно проследить, чтобы не возникало негативных реакций и побочных эффектов. При их отсутствии плазму или суспензию продолжают вливать капельным методом.
- Все этапы гемотрансфузии проводятся под строгим наблюдением специалистов. Всегда остаётся риск побочных эффектов, которые проявляются спустя некоторое время. Чтобы справиться с ними и разобраться в ситуации, врачи оставляют некоторое количество использованной донорской суспензии в холодильных камерах.
Процедура не слишком сложная, но проводится исключительно в условиях стационара. Если итогом гемотрансфузии стали увеличение показателей гемоглобина и общая нормализация состояния пациента, можно говорить об успешности процедуры.
Не стоит забывать, что к такому методу лечения низкого уровня гемоглобина есть свои противопоказания. Они распространяются на:
- бронхиальную астму;
- лёгочные отёки;
- декомпенсацию заболеваний сердца (миокардит, порок и пр.);
- аллергические состояния;
- гипертонию 3 стадии;
- септические эндокардиты;
- печёночную недостаточность в тяжёлой форме;
- нарушения функций кровообращения в мозге.
Хотя определённые обстоятельства могут потребовать обязательного переливания, несмотря на наличие противопоказаний. При экстренных обстоятельствах их перечень сужается, и врачи действуют сугубо исходя из сложившейся ситуации.
Хотя гемотрансфузии являются высокоэффективным методом борьбы с анемией и низким уровнем гемоглобина, такой подход применяется не всегда. Нужно действовать согласно индивидуальным особенностям течения болезни у пациентов.
Только после тщательного обследования и грамотного подбора донорских кровяных веществ можно рассчитывать на положительный исход решения проблемы. Доверяйте исключительно высококвалифицированным специалистам и не откладывайте поход к врачу в случае изменения вашего самочувствия.
Спасибо всем за внимание! Обязательно подписывайтесь на сайт, оставляйте комментарии, задавайте актуальные вопросы и не забывайте рассказывать о нас своим друзьям и знакомым!

Comments
(0 Comments)