Показатели осмолярности в норме
Расшифровка показателей
Нормальными показателями считаются 800-1200 мосм/л. Изменения могут быть следующие:
- 600-800 мосм/л – первичные нарушения функции почек;
- 400-600 мосм/л – умеренное снижение почечной функции;
- менее 400 мосм/л – значительные нарушения.
Гиперосмолярное состояние может быть вызвано:
- дегидратацией;
- застойной сердечной недостаточностью;
- глюкозурией;
- стенозом почечной артерии;
- шоком.
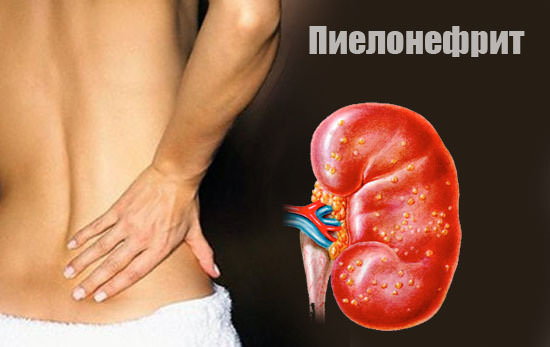
Пиелонефрит – состояние, при котором наблюдается гипоосмолярность мочи
Гипоосмолярность наблюдается при:
- избытке жидкости;
- почечной недостаточности;
- пиелонефрите;
- некрозе почечных канальцев.
Иногда гипоосмолярность – это симптом несахарного диабета.
Определение осмоляльности водных растворов
Для определения осмоляльности могут быть использованы следующие методы: криоскопический, мембранная и паровая осмометрия.
Криоскопический метод
Метод основан на понижении точки замерзания растворов по сравнению с точкой замерзания чистого растворителя.
1 осмоль на килограмм воды понижает точку замерзания на 1,86 °С. Измерение этих изменений лежит в основе криоскопического метода.
Данная зависимость может быть выражена следующей формулой:
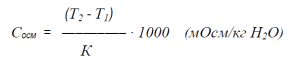
где:
Сосм — осмоляльность раствора (мОсм/кг)
Т2 — температура замерзания чистого растворителя (˚С);
Т1 — температура замерзания испытуемого раствора (˚С);
К — криометрическая постоянная растворителя (для воды: 1,86).
В настоящее время определение осмоляльности растворов проводится с использованием автоматических криоскопических осмометров.
Необходимое количество испытуемого раствора помещают в ячейку прибора. Далее проводят измерение согласно инструкции, прилагаемой к прибору. При необходимости прибор калибруют с помощью стандартных растворов натрия или калия хлорида, которые перекрывают определяемый диапазон осмоляльности (таблица 1).
Таблица 1 – Стандартные справочные значения понижения температуры замерзания и эффективности осмотической концентрации водных растворов натрия и калия хлоридов
| Аналитическая концентрация соли р, г/кг Н2O | Понижение температуры замерзания
DТзам., К |
Эффективная (осмотическая) концентрация
mэф, ммоль/кг Н2O |
| Растворы натрия хлорида | ||
| 5,649 | 0,3348 | 180 |
| 6,290 | 0,3720 | 200 |
| 9,188 | 0,5394 | 290 |
| 9,511 | 0,5580 | 300 |
| 11,13 | 0,6510 | 350 |
| 12,75 | 0,7440 | 400 |
| 16,00 | 0,9300 | 500 |
| Растворы калия хлорида | ||
| 7,253 | 0,3348 | 180 |
| 8,081 | 0,3720 | 200 |
| 11,83 | 0,5394 | 290 |
| 12,25 | 0,5580 | 300 |
| 14,78 | 0,6696 | 360 |
| 20,71 | 0,9300 | 500 |
Метод мембранной осмометрии
Метод основан на использовании свойства полупроницаемых мембран избирательно пропускать молекулы веществ.
Движущей силой процесса является процесс осмоса. Растворитель проникает в испытуемый раствор до установления равновесия; возникающее при этом дополнительное гидростатическое давление приближенно равно осмотическому давлению и может быть рассчитано по формуле:
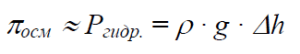 (5)
(5)
где:
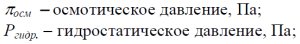
Осмоляльность может быть рассчитана по формуле:
Сосм =pосмR ∙ T (6)
где R – универсальная газовая постоянная (8,314 Дж/мольК)
T – абсолютная температура (˚K).
Примечание. Данный метод применим только для растворов высокомолекулярных веществ (104 – 106 г/моль). При анализе растворов, содержащих электролиты и другие низкомолекулярные вещества, будет определяться только осмотическое давление, создаваемое высокомолекулярными компонентами раствора.
Определение осмоляльности испытуемого раствора проводят с помощью мембранного осмометра. Предварительную калибровку прибора и измерения проводят в соответствии с инструкцией к прибору.
Метод паровой осмометрии
1 осмоль на килограмм воды понижает давление пара на 0,3 мм рт. ст. при температуре 25 °С. Измерение этих изменений лежит в основе метода паровой осмометрии.
Метод основан на измерении разности температур, которая возникает на термисторах, помещенных в измерительную ячейку, насыщенную парами растворителя в случае, если на один из них нанесена капля чистого растворителя, а на другой — испытуемого раствора. Разница температур возникает по причине конденсации паров растворителя на капле раствора, так как давление пара растворителя над этой поверхностью меньше. При этом температура капли раствора повышается за счет экзотермического процесса конденсации до тех пор, пока давление пара над каплей раствора и давление чистого растворителя в ячейке не сравняются. При нанесении на оба термистора чистого растворителя разность температур равна нулю. Разность температур практически пропорциональна моляльной концентрации раствора.
Определение осмоляльности испытуемого раствора проводят с помощью парового осмометра. Предварительную калибровку прибора и измерения проводят в соответствии с инструкцией к прибору.
Скачать в PDF ОФС.1.2.1.0003.15 Осмолярность
Лечение
Лечение гипонатриемии следует разделить на два этапа. Во-первых, в зависимости от остроты состояния (продолжительность менее 48 часов), анализа симптоматики, степени гипонатриемии, наличия какой-либо гипотензии следует определить необходимость ургентной терапии. Следующий шаг — выбрать лучший метод коррекции гипонатриемии. Гиповолемический шок следует корректировать внутривенным введением изотонического раствора.
Острая гипонатриемия тяжелой степени (менее 125 ммоль/л), как правило, сопровождается неврологической симптоматикой (судорогами) и требует ургентного лечения в связи с высоким риском развития отека мозга и гипонатриемической энцефалопатии. Начальная скорость коррекции концентрации натрия при помощи гипертонического раствора NaCl не должна превышать 1–2 ммоль/л/час., на протяжении первых 48 часов не следует допускать нормо- или гипернатриемию.
У пациентов с хронической гипонатриемией следует избегать чрезмерной и быстрой коррекции, поскольку она может привести к миелинолизу моста головного мозга. При данном осложнении неврологическая симптоматика, как правило, возникает в течение 1–6 дней после коррекции гипонатриемии и часто является необратимой. В большинстве случаев хронической бессимптомной гипонатриемии достаточно устранить ее причину. В противном случае краеугольным камнем в лечении является ограничение приема жидкости (менее 1–1,5 л в день), этому подходу следует отдавать предпочтение и при лечении СНСАДГ легкой либо средней степени тяжести. Для достижения адекватного ответа у больных с хроническим СНСАДГ можно комбинировать петлевые диуретики с диетой с повышенным содержанием натрия.
У пациентов, которым тяжело придерживаться ограничения приема жидкости либо у которых сохраняется тяжелая персистирующая гипонатриемия, несмотря на вышеперечисленные мероприятия, отрицательного водного балланса можно достичь при помощи демеклоциклина (декломицина) в дозе 600–1200 мг в день, который вызывает нефрогенный несахарный диабет
Данный препарат следует применять с осторожностью у больных с печеночной и почечной недостаточностью
У пациентов с гиперволемической гипонатриемией лечением выбора является ограничение потребления натрия и воды. В тяжелых случаях можно применять петлевые диуретики. У пациентов с почечной недостаточностью альтернативным методом лечения является гемодиализ.
Новые препараты, такие как антагонисты рецепторов вазопрессина, засвидетельствовали обнадеживающие результаты и могут быть полезными у больных с хронической гипонатриемией.
У всех пациентов с гипонатриемией следует диагностировать и лечить первичное заболевание. Некоторые из них, такие как застойная сердечная недостаточность или применение диуретиков, очевидны. Другие причины, в частности, СНСАДГ и эндокринопатии, перед назначением соответствующего лечения, как правило, требуют более глубокого диагностического обследования.
Перевел Богдан Борис
Используется в странах Северной Америки вместо принятого у нас определения мочевины. Для определения концентрации азота мочевины концентрацию мочевины в сыворотке крови следует разделить на коэффициент 2,14. (Прим. переводч.)
В англоязычной литературе — reset osmostat syndrome. (Прим. переводч.)
Из чего складывается
Осмос – это одностороннее движение жидкости через полупроницаемую мембрану, которая разделяет два раствора с разной концентрацией веществ. Вода движется на сторону с большим содержанием растворенных веществ.
Осмотически активными в организме человека являются ионы натрия и хлора, глюкозы, белков, мочевины, гидрокарбоната. Они способны активно притягивать воду. Если говорят о концентрации этих веществ в 1 литре мочи, то это осмолярность. Когда речь идет о количестве на 1 кг жидкости – это осмоляльность. Измеряются они в мосм/л и мосм/кг соответственно.
Используется понятие осмотического окна – это разница между результатами измерения и теоретическими расчетами. Для последнего показателя необходимо определить концентрацию активных веществ.
Методы определения
Для анализа используют специальные приборы – осмометры. Их работа основана на определенных законах физики.
- Давление пара. Для работы прибору требуется минимальное количество мочи, измеряемое микролитрами. Но они же дают самую большую погрешность. Действие основано на понижении давления пара растворителя над раствором. Чаще используются в педиатрической практике для новорожденных.
- Повышение точки кипения (чем выше осмолярность, тем позже закипает раствор). Аппараты такого типа не нашли распространения в медицине, используются для небиологических жидкостей.
- Понижение точки замерзания (чем выше осмолярность, тем дольше замерзает). Криоскопические осмометры получили наибольшее распространение.
- Мембранные осмометры пропускают исследуемую жидкость через искусственную или природную мембрану и в этот момент выполняет необходимые измерения. Для анализа чаще используется кровь.
Осмолярность крови и мочи
Определение
- Осмос — одностороннее движение растворителя (воды) через полупроницаемую мембрану, отделющих два раствора с различной концентрацией растворенных веществ (осмотически активные вещества), в сторону раствора с высокой концентрацией.
- Осмотически активные вещества — ионы натрия (Na+), хлорида (СL-) и гидрокарбонат (НСО3-), а также глюкоза, мочевина, белки.
- Натрий, калий и глюкоза не могут диффундировать (проходить) через мембрану клеток, поэтому с патологическими изменениями их концентрации происходит значительное изменение осмолярности крови и связанные с этим осложнения.
- Вещества как мочевина и этанол свободно диффундируют через мембрану клеток, поэтому не оказывают значительного влияния на осмолярность крови.
- Осмолярность – осмотически активные вещества растворенных в 1 литре раствора (воды). Единица измерения — миллиосмоль на литр (мосм/л).
- Осмоляльность – концентрация тех же частиц, растворенных в килограмме воды. Единица измерения — миллиосмоль на килограмм раствора (мосм/кг).
- Осмолярность крови и мочи можно измерить с помощью приборов или можно расчитать по математической формуле (теоритическая осмолярность).
- Осмотическое окно — разница между фактической (измеренной) и теоритической осмолярность (см. ниже). Для расчета теоритической осмолярности необходимо сдать анализы на натрий, калий, глюкозу и мочевину в крови.
Показание
- Диагностика гипонатриемии (низкий натрий) или гипернатриемии (высокий натрий).
- Диагностика несахарного диабета или первичной полиурии (большой объем мочи).
- Определение осмотического окна используютя для оценки присутствия осмотически активных веществ, которые не учтены в формуле расчета теоритической осмолярности (см. ниже), например, в токсикологии. Осмотически активными веществами также являются: этанол, метанол, этиленглюколь, изопропанол, дихлорметан, лактат, кетоновые тела и т.д.
- Осмолярность в моче используют также для диагностики гипо- или гипернатриемии.
Методы (осмометры различной модификации)
- Метод депрессия точки замерзания (чем выше осмолярность, тем ниже температура замерзания раствора).
- Метод повышение точки кипения (чем выше осмолярность, тем выше температура кипения).
Референсные значения (границы нормы)
- Единицы измерения — мосм/л = мосм/кг.
- Референсные значения заимствованы с Thomas L. Labor und Diagnose 2012.
| Возраст | мосм/кг |
| 275-300 | |
| 7 д. до | 276-305 |
| 28 д. до | 274-305 |
| дети >1 г. и все остальные | 280-300 |
| Моча | 50-1200 |
| Осмотическое окно |
Указанные границы нормы могут отличаться от таковых Вашей лаборатории.Поэтому, ориентируйтесь на нормы, указанные на бланке анализов.
д. = дней после рождения; м. = месяц; л. = лет.
Определение осмотического окна
- Осмолярность (ОСМ) в сыворотке крови можно расчитать по следующей формуле.
Теоритическая ОСМ в крови = 1,86 х натрий (ммоль/л) + глюкоза (ммоль/л) + мочевина (ммоль/л) + 9. - Осмотическое окно в крови (мосм/кг) = фактическая ОСМ (измеренная с помощью приборов) минус теоритическая ОСМ. Например, осмотическое окно = 285-282 = 3 мосм/кг.
Расшифровка результатов осмолярности крови (ОСК)
- ОСК изменяется параллельно концентрации натрия в крови. Расшифровка зависит от гипонатриемии или гипернатриемии.
- Повышение осмолярности крови >290 мосм/кг активирует чувство жажды за счет секреции антидиуретического гормона.
- Повышенное ОСК на 40-60 мосм/кг за счет потери воды или за счет повышения натрия или глюкозы может приветси к отеку мозга и смерти.
- Снижение осмолярности крови
- Осмотическое окно
- >6-
- >10 мосм/кг — отравление этанолом, метанолом или другими веществами.
- При тяжелых кровотечениях, осмотическое окно >15 мосм/кг без обнаружения каких либо осмотически активных веществ.
Соотношение между осмолярностью и удельным весом
|
Осмолярность, мосмоль/л |
Удельный вес, г/л |
Осмолярность, мосмоль/л |
Удельный вес, г/л |
|
50 |
1001 |
400 |
1012 |
|
80 |
1002 |
550 |
1015 |
|
100 |
1003 |
650 |
1019 |
|
200 |
1005 |
750 |
1022 |
|
300 |
1008 |
850 |
1025 |
|
350 |
1010 |
1000 |
1030 |
Измерение осмолярности мочи и сыворотки, позволяет определить концентрирующую способность почек. У здоровых людей осмолярность может меняться от 50 до 1500 мосмоль/л, что соответствует колебанию удельного веса от 1001 до 1040 г/л. Нормальные почки здорового человека способны разводить и концентрировать мочу с минимальных значений 50-80 мосмоль/л, что соответствует удельному весу 1001-1002 г/л, при водном диурезе до концентрации от 800 мосмоль/л до максимальных значений 1500 мосмоль/л при продолжительном отсутствии питьевой жидкости. Осмолярность (или удельный вес) наиболее высока в первой утренней порции мочи и составляет, как правило, более чем 700 мосмоль/л (1020 г/л). Нормальный диапазон осмолярности мочи составляет от 200 до 1000 мосмоль/л (1005-1030 г/л), но обычно осмолярность мочи составляет 350-850 мосмоль/л (удельный вес 1010-1025 г/л). Нормальный диапазон концентрирования мочи для пациентов при обычном потреблении воды и пищи от 5 50 до 850 мосмоль/л (1015-1025 г/л).
Способность почек экскретировать разведенную или концентрированную мочу часто оценивается нагрузочными тестами.
Особенности исследования
Анализ на концентрацию осмолярности в крови характеризует наличие и количество химических элементов, которые в ней расположены. Такой тест проводят на биоматериале, который собирают из вены.
Осмотическая концентрация контролируется рядом показателей. Именно эти параметры изучают специалисты в полученных образцах. После того, как будут обследованы и собраны необходимые данные, специалисты заносят все показатели в специальные таблицы соответствий, с помощью которых они выводят нормы и отклонения.
Анализ на осмотическую концентрацию необходим:
- Для измерения баланса жидкости и состава химических элементов в плазме крови.
- Для диагностики снижения или повышения содержания и количества жидкости в биоматериале.
- Измерения количества вырабатываемого гормона, отвечающего за концентрацию воды в организме.
- Для выяснения причины обезвоживания или отечности, а также других серьезных нарушений.
- Обнаружения наличия ядов, метанола и других вредных веществ.
Как и для чего проводится расчет скф по значению креатинина
Задача почек – отфильтровывать из крови продукты обмена веществ. Этим занимаются нефроны – именно они чистят кровь, образуя сначала первичную, а затем и вторичную мочу, которая выводится вместе с ненужными веществами. При почечной недостаточности работа нефронов ухудшается. Естественные фильтры дают сбой: чем тяжелее недостаточность, тем больше обменных продуктов остается крови. Оценить фильтрующую способность почек помогают различные исследования, в числе которых расчет СКФ по креатинину.
СКФ расшифровывается как скорость клубочковой фильтрации. Нормальным показателем считают от 80 до 120 мл/минуту, допускается уменьшение значений у пожилых, но не ниже чем до 60 мл/минуту. Креатинин учитывается при расчетах, так как его значения совпадают с эталонными значениями СКФ.
Механизм повышения креатинина
Креатинин образуется в мышцах человека. Он является конечным продуктом обмена белков,. Нормально функционирующие почки выводят его из организма полностью в количестве 1-2 г за сутки. Содержание креатинина в крови у людей разное, а показатели меняются в зависимости от пола, возраста человека, его мышечной массы, диеты, других факторов, не связанных с состоянием мочевыводящей системы.
Но значительное повышение креатинина всегда говорит о почечной патологии. Механизм нарушения простой: когда на фоне той или иной почечной гибнут нефроны, почки не перестают справляться с фильтрацией мочи. Соответственно, продукты распада выводятся в меньшем количестве, их значительная часть обратно поступает в кровеносную систему. В том числе и креатинин.
Какие показатели учитываются при расчете
Как было указано выше, на уровень креатинина влияет несколько факторов
- пол – у женщин показатель ниже на 5-10 единиц, чем у мужчин;
- возраст – у детей содержание меньше в 2 раза;
- мышечная масса – чем она больше, чем выше уровень метаболита;
- физические нагрузки – после них креатинин в крови возрастает;
- диета – чрезмерное употребление белка тоже повышает уровень креатинина;
- прием лекарств (НПВП, некоторые ингибиторы АПФ, «Циклоспорин»);
- обезвоживание.
Проводя расчет скорости фильтрации по креатинину, все эти факторы обязательно учитывают, иначе результаты будут неверными и диагноз «почечная недостаточность» станет ошибочным. Конечно, только по этому анализу окончательный вердикт не ставят, всегда проводятся дополнительные исследования, но для пациента не будет приятной новостью подозрение на тяжелую патологию.
Формулы для расчета СКФ
В медицине используется несколько формул, с помощью которых можно рассчитать СКФ по креатинину.
Первая – вычисление креатининового клиренса. Его называют формула Кокрофта-Голта. Вычисления проводят так:
(140 – возраст) х масса пациента в кг / (количество креатинина в ммоль/л) х 814.
Если расчеты проводят для женщины, значение, которое получили по формуле, умножают на 0,85.
Необходимо отметить, что этой формулой в европейских клиниках уже практически не пользуются, так как есть другие методы расчета, дающие более достоверный результат. Одной из них является формула под названием MDRD. По ней скорость фильтрации находят так:
11,33 х Crк (креатинин сыворотки крови) –1,154 х (количество лет)– 0,203.
У женщин результат умножают на 0,742.
Точность таких расчетов высока, но не при больших значениях СКФ.
Оптимальной медики считают формулу CKD-EPI. Она слишком сложна для неспециалистов, но следует знать, что с ее помощью можно более точно оценить значения СКФ при низких и высоких значениях.
Помимо этих формул, для предварительной оценки фильтрующей способности почек может использоваться универсальный калькулятор, его несложно найти в интернете. Но показания, полученные с его помощью, нельзя считать достоверными, без учета таких факторов, как образ жизни и питание, прием некоторых лекарств.
Значения СКФ и стадии ХПН
Выделяют пять стадий ХПН. В зависимости от стадии меняются и результаты анализов.
1 стадия – есть признаки повреждения почек, но нарушений в скорости фильтрации нет или она несколько повышена (более 90 мл/мин).
2 – повреждение почечной ткани. Скорость фильтрации снижена умеренно (от 89 до 90). Необходимо провести полное обследование пациента, оценить прогрессирует ли патология и назначить соответствующее лечение.
3 стадия – СКФ снижена средне (от 59 до 30 мл/мин), требуется серьезное лечение, в том числе и осложнений.
4 – выраженное снижение скорости (29-25). Преимущественно, при таких показателях начинают выбирать вид заместительной терапии.
5 – последняя стадия, терминальная почечная недостаточность, значения СКФ – ниже 15. Без заместительной терапии (гемодиализ, трансплантация почки) пациент погибает.
Важная информация про осмолярность крови
Многие годы безуспешно боретесь с ХОЛЕСТЕРИНОМ?
Глава Института: «Вы будете поражены, насколько просто можно снизить холестерин просто принимая каждый день…
Осмолярность крови – это показатель соотношения всех активных микроэлементов крови, которые определяются на один литр крови. С помощью данного показателя можно судить о здоровье человека, а также корректности обменных процессов в организме. Существует несколько методов исчисления этого показателя, однако без специальной подготовки пациента получить точных результатов не удастся. О чем говорит осмолярность крови, как определяется и почему возникают отклонения от норм, рассмотрим далее.
Показания
Концентрация отдельных компонентов плазмы крови контролируется антидиуретическим гормоном. Вода, которая является естественным растворителем, играет ключевую роль в концентрации всех микрочастиц плазмы. Вместе с потом, мочой и выдыхаемым воздухом содержание жидкости постоянно уменьшается, что диктует необходимость питья.
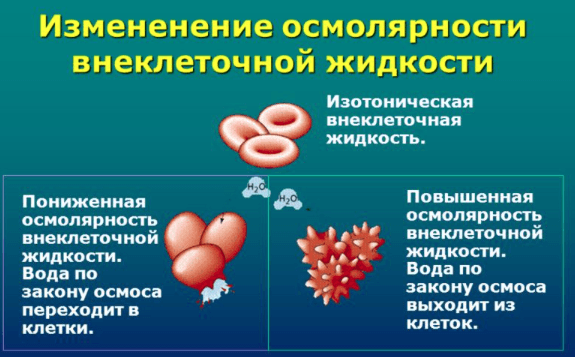
Большие потери жидкости при отсутствии необходимого употребления воды провоцируют уменьшение объема и увеличение массы плазмы, в то время, как переизбыток жидкости делает плазму более жидкой, снижая осмолярность.
 Учитывая такую особенность регуляции концентрации плазматической жидкости, можно установить массу отклонений и заболеваний, которые протекают в скрытой форме. Сюда относят:
Учитывая такую особенность регуляции концентрации плазматической жидкости, можно установить массу отклонений и заболеваний, которые протекают в скрытой форме. Сюда относят:
- первичная полиурия при отсутствии патологий почек;
- несахарный диабет;
- контроль баланса воды и предупреждения критических состояний, вызванных гипергидратацией и обезвоживанием;
- исчисление уровня выработки антидиуретического гормона, что свидетельствует о работоспособности гипоталамуса;
- интоксикация вредными веществами;
- обменные процессы натрия, калия, мочевины и глюкозы в крови.
Особенности осмолярности
В человеческом организме все взаимосвязано, поэтому повышенная осмолярность крови влечет за собой пониженную осмолярность мочи. На этом ключевом определении базируются все результаты исследований, по которым можно судить о патологиях почек, обменных процессах и распределению всех микрочастиц биологически активной жидкости.
Водно-солевой баланс, который контролирует работу всего организма, поддерживается с помощью непрерывного выделения и поглощения воды. Если жидкости недостаточно, то в организме замедляются все обменные процессы, а плазма крови перенасыщается микроэлементами.
Переизбыток воды не менее опасен, так как способствует усиленное выведение ее из организма, забирая вместе с собой важные соли и минералы.
Определение осмолярности плазмы крови
Нормальный уровень осмолярности плазмы крови (280–300 ммоль/кг)
Сочетание гипонатриемии и нормальной осмолярности плазмы крови наблюдается при псевдогипонатриемии или ТУР-синдроме. Псевдогипонатриемия является следствием повышенного содержания в сыворотке крупных по отношению к натрию молекул, таких как белки и жиры. Эти молекулы не влияют на осмолярность плазмы крови, обуславливая состояние, когда относительная концентрация натрия снижена, однако общая осмолярность не изменяется. Данное состояние у больных с псевдогипонатриемией обусловлено гипертриглицеридемией и гиперпротеинемией тяжелой степени. У таких больных наблюдается, как правило, нормоволемия.
ТУР-синдром (состояние после трансуретральной резекции простаты) обусловлен абсорбцией большого объема гипотонической промывной жидкости во время операции и характеризуется гипонатриемией с неврологическими и кардиореспираторными расстройствами.
Повышенная осмолярность плазмы крови (>300 ммоль/кг)
Повышенная осмолярность плазмы у больных с гипонатриемией наблюдается при тяжелой гипергликемии, например, при диабетическом кетоацидозе либо гипергликемическом гиперосмолярном состоянии. Наличие молекул глюкозы, характеризующихся осмотическим действием, которые способствуют перемещению воды из клеток в плазму крови, обуславливает гемодилюцию. Осмотический диурез, вызванный глюкозой, в свою очередь, приводит к гиповолемии. Тем не менее гипергликемию легко диагностировать, произведя забор крови у постели больного.
Сниженная осмолярность плазмы крови (
У пациентов со снижением осмолярности плазмы крови может наблюдаться гипо- либо нормоволемия. Для дальнейшей дифференциальной диагностики следует определить уровень натрия в моче.
Повышенный уровень натрия в моче (>30 ммоль/л)
Высокая концентрация натрия в моче свидетельствует об избыточном выведении натрия почками. У данных пациентов основными факторами гипонатриемии является заболевание почек, дефицитные эндокринопатии, синдром снижения порога для осмотического давления , синдром несоответствующей секреции антидиуретического гормона (СНСАДГ), действие лекарств и наркотиков.
Заболевания почек, обуславливающие гипонатриемию, включают нефропатию с потерей натрия вследствие хронических заболеваний почек (например, поликистоз почек, хронический пиелонефрит) и гипонатриемический гипертензивный синдром, часто наблюдаемый у пациентов с ишемией почек (например, стеноз или окклюзия почечной артерии). Сочетание гипертензии с гипокалиемией (стеноз почечной артерии) либо гиперкалиемией (почечная недостаточность) помогают диагностировать этиологию данного синдрома.
Эндокринные заболевания не часто являются причиной гипонатриемии. Следует помнить о таких «молчаливых» заболеваниях с минимальной клиникой, как гипотиреоз и дефицит минералокортикостероидов (например, болезнь Аддисона), которые могут обусловить гипонатриемию. В любом случае нужно определять уровень тиреотропного, адренокортикотропного гормона и кортизола, поскольку гипотиреоз и гипоадренализм могут сосуществовать как полиэндокринное дефицитное состояние (например, синдром Шмидта). Лечение синдрома Шмидта включает заместительную терапию стероидами перед назначением тироксина во избежание развития аддисонового криза.
Синдром снижения порога для осмотического давления возникает при снижении порога для секреции антидиуретического гормона. У таких пациентов после теста с оральной гидратацией водой обнаруживается нормальная экскреция воды и интактная способность к разведению мочи. Данный синдром становится причиной хронической, но устойчивой гипонатриемии. Он встречается при беременности, тетраплегии, злокачественных заболеваниях, нарушении питания или при любых хронических истощающих заболеваниях.
Сниженный уровень натрия в моче (менее 30 ммоль/л)
У пациентов с внепочечной потерей натрия (при тяжелых ожогах или при потерях через ЖКТ, вследствие рвоты или диареи) концентрация натрия в моче низкая, поскольку организм пытается сохранить натрий. Острая перегрузка водой, о чем обычно можно узнать из анамнеза, развивается после быстрой гидратации гипотоническими растворами и у психиатрических больных с психогенным избыточным потреблением жидкости.
Вследствие лечения диуретиками концентрация натрия в моче может быть повышена или снижена, в зависимости от времени последнего введения препарата, а наличие сопутствующей гипокалиемии указывает на применение диуретика в анамнезе.
Клиническая симптоматика
У большинства больных с гипонатриемией симптомы отсутствуют. Симптомы, как правило, появляются тогда, когда уровень натрия в плазме падает ниже 120 ммоль/л, они часто неспецифичны (например, головная боль, заторможенность, тошнота). В тяжелых случаях преобладают неврологические и желудочно-кишечные симптомы. По мере снижения уровня натрия возрастает риск развития судорог и комы. Появление симптоматики также зависит от скорости снижения концентрации натрия в плазме. При быстром падении уровня данного электролита симптоматика может возникать даже при концентрации натрия в плазме более 120 ммоль/л. К неблагоприятным прогностическим факторам при выраженной гипонатриемии у госпитализированных пациентов относятся: наличие соответствующей симптоматики, сепсис и дыхательная недостаточность.
Нюансы наблюдаемого показателя
Увеличение показателя в крови характеризуется низкой осмолярностью в моче и является признаком нарушений в паренхиме почек. Любые изменения этого параметра связаны с метаболическими процессами распределения жидкости в организме. Для нормальной жизнедеятельности человек должен потреблять около полтора-два литра воды в зависимости от возраста и веса.
Большой процент полезных элементов поступает в организм вместе с питьем, а остальная часть из жидкости, которая есть в пище. Выводится использованная или отработанная жидкость из организма такими системами, как легочная, кишечная, почечная и с помощью эпидермиса. За сутки человеческий организм способен выводить около полтора литра воды вместе с мочевиной и кишечными опорожнениями.
Из-за нарушения водного баланса и неправильного выведения жидкости из организма у человека развивается повышенная или низкая осмолярность, как в крови, так и в моче. Избыток воды вызывает высокое давление и сильную отечность тканей, а низкая ее концентрация приводит сильному обезвоживанию и, соответственно, к повышенной вязкости крови.
Многие заболевания развиваются из-за избытка или сильной потери жидкости в организме. Увеличение жидкости и баланса электролитов приводит к:
- Заболеваниям почек.
- Сердечным нарушениям.
- Заболеваниям крови и системы кровообращения.
- Потеря воды в организме приводит к таким нарушениям:
- Нарушениям глюкозного баланса.
- Проблемам с надпочечниками.
- Болезням почек.
- Диабетам различного характера.
Благодаря показателям осмолярности водно-солевой баланс легко определить и корректировать с помощью специальной терапии.
Осмотическая концентрация может сигнализировать о различных физиологических проблемах. Любое изменение активных веществ, объема воды сразу чувствуют отростки нервной системы, которые сигнализируют о неполадках, что провоцирует появление определенных реакций и дальнейшее развитие нарушений. Выведение жидкости и частичек электролитов происходит благодаря контролю со стороны нервной системы, почек и различных гормонов.
Использование медикаментов
В таблице 1 перечислены медикаменты и наркотики, обуславливающие гипонатриемию. Среди них чаще всего гипонатриемию вызывают диуретики и селективные ингибиторы обратного захвата серотонина. Большинство из этих препаратов обуславливают СНСАДГ, вследствие чего развивается нормоволемическая гипонатриемия. Диуретики обуславливают гиповолемическую гипонатриемию. К счастью, в большинстве случаев после отмены препарата наступает спонтанная коррекция электролитного баланса.
Таблица 1. Медикаменты, обуславливающие гипонатриемию
|

Comments
(0 Comments)