Болят воспалены лимфоузлы на шее. Увеличенные и болезненные шейные лимфоузлы, боль отдает в ухо, воспаленные челюстные лимфоузлы, боли при открывании рта, щелкает челюсть. Что делать при этих симптомах
Постановка диагноза
Воспаление лимфатических узлов имеет несколько форм. Для того чтобы назначить эффективное лечение нужно сначала определить тип патологических нарушений и выяснить причину их развития. Для этого проводятся следующие исследовательские мероприятия:
- ОАК и ОАМ – определение степени воспалительного процесса и типа инфекции, которая является провокатором патологических нарушений.
- Рентген и КТ – выявление злокачественных перерождений в организме, а также определение области локализации инфекции.
- Биопсия – подразумевает забор небольшого участка содержимого капсулы. Данный метод диагностика является максимально информативным.
Как определить воспаление лимфоузлов самостоятельно? Для этого достаточно осторожно прощупать область уплотнения. В норме фильтрующие капсулы в размере не превышают 0,5-1,0 см
они должны быть незаметны визуально и практически не прощупываться. Болезненность и дискомфорт во время пальпации также должны отсутствовать. В противном случае речь идет о развитии воспалительного процесса в организме.
Причины лимфаденита с учетом локализации
Шейный
Самый распространённый вид лимфаденита – это шейный лимфаденит. Причина его появления – вирус гриппа, пневмония, тонзиллит, гнойная ангина, ОРЗ и прочие инфекционные заболевания. Также причиной лимфаденопатии шейных узлов могут стать некоторые заболевания ротовой полости, протекающие вяло – гингивит, пародонтоз, кариес.
Подчелюстной
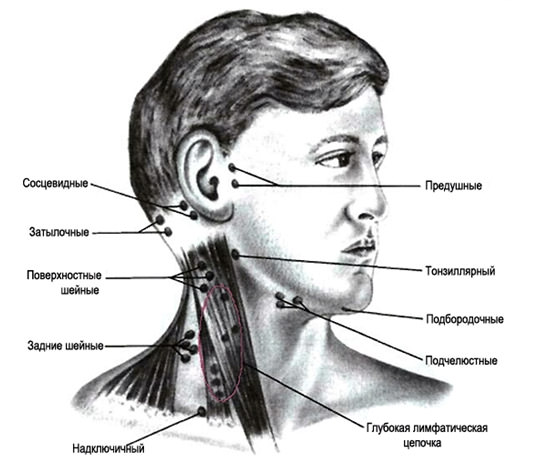
расположение лимфоузлов на шее и голове
Если очаг воспаления находится во рту, может возникнуть подчелюстной лимфаденит. Причиной могут стать такие болезни как тонзиллит, кариес (особенно застарелый) и различные заболевания десен.
Паховый
Широко распространенный паховый лимфаденит (воспаление узлов лимфатической системы, расположенных в паху) может быть следствием сопутствующего заболевания, сопровождающегося воспалением, и признаком венерической болезни. Существует мнение, что у детей лимфаденит паха встречается гораздо реже, чем у взрослых. Любая травма с инфекцией, нанесенная в область паха, также может стать причиной этого вида воспаления, но только у людей с чрезмерно ослабленным иммунитетом.
Подмышечный
Не стоит удивляться, если врач, обследующий пациента, называет причиной подмышечного лимфаденита воспаление миндалин или кариес. В подмышечные лимфоузлы бактерии, переносимые лимфой могут попасть с грудной клетки, плечевого пояса, а также с шеи или лица, результатом чего становится подмышечный лимфаденит.
Более редкие локализации
Прокол уха, вызвавший нагноение, выдавливание угря со случайным занесением в ранку грязи и прочие травмы, приводящие к воспалительному процессу могут стать причиной околоушного лимфаденита, который считается самым опасным, поскольку может привести к менингиту.
Причиной лимфаденита, чаще всего встречающегося у детей и носящего название мезентериального (образуется он в брыжеечных узлах), становятся все распространённые заболевания верхних дыхательных путей, а также воспаления в области миндалин. Такая болезнь, как туберкулез также фигурирует в списке причин этого вида проблем с лимфатическими узлами.
Поднижнечелюстные лимфоузлы
Голова пациента держится прямо или лучше ее слегка наклонить вперед, чтобы расслабить мышцы области исследования. Обе кисти врача или одна кисть с полусогнутыми пальцами в положении супинации устанавливаются в подбородочной области на уровне передней поверхности шеи и погружаются в мягкие ткани подчелюстной области (рис. 43).
Рис. 43. Пальпация поднижнечелюстных лимфоузлов.
Затем делается скользящее, выгребающее движение к краю челюсти. В этот момент лимфоузлы прижимаются к челюсти, проскальзывают под пальцами. Пальпация проводится последовательно — у угла челюсти, по средине и у переднего края, так как лимфоузлы располагаются цепочкой вдоль внутреннего края челюсти. Их количество до 10, а максимальная величина — до 5 мм.
Какие еще могут быть причины воспаления лимфоузла
Нередко лимфаденит провоцируют различные причины:
- стафилококки;
- кишечная палочка;
- стрептококки;
- палочка Коха;
- сифилис.
Существует несколько форм заушного лимфаденита: без образования гноя, с кровянистым содержимым или в форме абсцесса с образованием гноя. При катаральной форме наблюдается незначительное увеличение, узел около уха становится болезненным, на коже изменения отсутствуют. Если при лимфадените происходит образование гноя, то наблюдаются следующие симптомы:
- лихорадочное состояние;
- повышение температуры тела;
- слабость;
- боль за ухом;
- кожа становится отечной и красного цвета;
- размер лимфоузла становится с лесной орех;
- при пальпации наблюдается болезненность.
Существует опасность осложнения лимфаденита, которая заключается в том, что есть вероятность распространения инфекции в область головного мозга и глаз
В данной ситуации своевременное лечение очень важно, если упустить время, то болезнь может стать хронической
Как лечат воспаление лимфоузла? В первую очередь нужно пройти самое тщательное обследование. Врач назначит анализ крови, рентген при необходимости, УЗИ, КТ. В том случае, если есть вероятность онкологического заболевания, назначат еще и биопсию. Если воспалительный процесс вызван инфекционным заболеванием, то лечения может и не потребоваться. Если это бактериальная инфекция, то основное направление терапии заключается в приеме антибиотиков.
Лечение, чаще всего, комплексное, поэтому в курс лечения входят не только антибиотики, но и антигистаминные, общеукрепляющие, обезболивающие лекарства. Не менее эффективна и физиотерапия. Самолечением заниматься не стоит, это может быть опасно. Требуется консультация врача. Не стоит самостоятельно делать прогревание, поскольку это может привести к развитию осложнений.
Прежде чем лечить лимфоузел за ухом, следует установить причину, которая привела к его воспалению
Если ЛОР не нашел никакого заболевания, то нужно обращаться к терапевту, крайне важно полностью обследоваться
Не помешает и консультация у онколога. Гнойный лимфаденит требует применение антибиотиков. При отсутствие гнойного воспалительного процесса можно проводить прогревание. Гнойный лимфаденит лечат только операцией, абсцесс вскрывают.
Что будет, если не лечить заушный лимфаденит? Как и любое заболевание, лимфаденит за ушами может привести к осложнениям, которые опасны для здоровья. Результат анализа крови покажет характер воспалительного процесса. Если наблюдается повышенная скорость оседания эритроцитов, то это свидетельствует о том, что у вас в организме происходят воспалительные процессы.
Для поддержания иммунной системы назначают прием препаратов из группы глюкокортикоидов. Это позволяет остановить воспаление.
Можно назвать такие препараты как Медрол, Преднизолон. На фоне медикаментозного лечения требуется проведение УВЧ-терапии, которое позволяет избавиться от отечности и боли. Однако не всегда лечение бывает результативным, в таких случаях следует искать причину, которая привела к развитию лимфаденита.
https://youtube.com/watch?v=6y-wgvoCbt8
Очень многие люди совершают одну распространенную ошибку – занимаются самолечением. Делать этого не стоит по нескольким причинам. Во-первых, причин развития заболевания очень много, во-вторых, воспаление лимфоузла очень часто бывает связано с онкологией. В-третьих, шея, уши имеют очень опасное расположение. Они находятся в районе головы. Воспалительный процесс может очень быстро достигнуть головного мозга, что неминуемо приведет к менингиту. Если абсцесс вскроется внутри организма, то гной может привести к сепсису. А это уже смертельно опасно.
Симптомы лимфаденита
Больной ощущает следующие симптомы лимфаденита:
- сильную боль, из-за которой конечности он держит в вынужденном положении.
- Повышается температура, появляется отек.
- Если лимфаденит располагается поверхностно, то может наблюдаться гиперемия и повышение температуры местно.
- На поздней стадии заболевания проявляется озноб, флюктуация, лейкоцитоз. При этом первичный очаг инфекции уже значения не имеет.
При острой неспецифической форме болезни проявляются следующие симптомы лимфаденита: заболевание начинается внезапно с болей в области увеличенных лимфоузлов на фоне слабости, недомогания, и сопровождается головными болями, а также повышением температуры тела. Нередко лимфаденит протекает одновременно с лимфангитом. При негнойном лимфадените общее состояние пациентов страдает мало.
Симптомы негнойного лимфаденита: узлы увеличены, плотные и болезненны при пальпации, подвижны; кожа над ними не изменена. При гнойной форме заболевания боль интенсивная, носит постоянный, пульсирующий характер. Лимфоузлы сливаются между собой и окружающими тканями, становятся неподвижными. При аденофлегмоне над очагом поражения отмечается наличие покраснения кожи. Образуется плотная, без чётких границ опухоль с очагами размягчения. Другие симптомы гнойного лимфаденита:
- температура тела высокая,
- озноб,
- сердцебиение,
- головная боль,
- выраженная слабость.
При гнилостной флегмоне на ощупь определяется «хруст снега» в очаге поражения. Гнойный лимфаденит может распространиться на глубокие клетчаточные пространства и привести к сепсису.
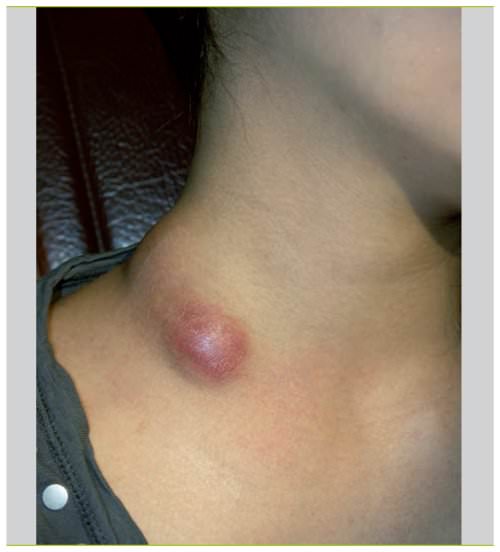
Лечебные мероприятия
Если возникает подозрение на лимфаденит лица, то в обязательном порядке нужно обратиться к врачу за помощью. Только врач может определить истинную причину возникновения воспалительного процесса и после проведения комплексной диагностики назначить эффективную терапию, направленную на устранение провоцирующих факторов и снятие симптоматики. Самолечение в данном случае может только привести к развитию опасных для здоровья и даже жизни осложнений.
При воспалении лимфатических структур в области подбородка, лица и уха, пациент направляется к челюстно-лицевому хирургу. Врач проводить обследование и назначает лечение, которое включает в себя следующие компоненты:
- Этиологическое лечение (устранение причины болезни).
- Симптоматическая коррекция (снятие проявлений лимфаденита).
- Укрепление иммунитета (восстановление защитных функций организма)
Этиотропное лечение
Для устранения воспалительного процесса в области лимфатической системы принимаются меры для устранения первопричины развития лимфаденита. Если заболевание развилось на фоне инфицирования организма, то прописываются антибактериальные препараты, обладающие системным воздействием.
Если причиной является герпес, корь, мононуклеоз или паротит, то назначаются противовирусные лекарства. Аллергические реакции снимаются при помощи глюкокортикостероидов и антигистаминных средств.
При развитии подбородочного лимфаденита, который появляется при пародонтозе и кариесе, в обязательном порядке больные зубы санируются. Чтобы снять воспаление с области десен, назначаются полоскания антисептическими растворами и настоями лекарственных трав.
Симптоматическая терапия
Для облегчения состояния пациента при лимфадените лица и исключения вероятности развития осложнений проводится вспомогательная терапия, направленная на устранение симптоматики заболевания.
Симптоматическое лечение включает в себя следующие меры:
- Прием жаропонижающих, обезболивающих и противовоспалительных препаратов, например «Парацетамол», «Ибуфен», «Анальгин» и др.
- Использование дезинтоксикационных лекарственных средств.
Дезинтоксикация проводится только тогда, когда имеют место яркие проявления реакций организма на происходящие изменения. Принимаемые меры дают возможность снять отеки и гиперемию, уменьшить боль и восстановить нормальные показатели температуры тела. При помощи симптоматического лечения часто удается уменьшить выраженность основного заболевания.
Укрепление иммунитета
Лимфадениты чаще всего имеют прямую связь с ослаблением защитного барьера организма. Именно поэтому при назначении лекарственной терапии в обязательном порядке врач прописывает препараты, такие как иммуномодуляторы и витаминно-минеральные комплексы. В качестве дополнительных лекарственных средств назначают общетонизирующие лекарства.
Хирургическая коррекция
При неэффективности медикаментозной терапии и в случае загноений возникает необходимость в принятии кардинальных мер. Операция проводится под общим или местным наркозом, что зависит от уровня ее тяжести
Обратите внимание, что на начальных стадиях образования гнойников достаточно провести вскрытие капсулы и очистить ее содержимое. После чего обработать антисептиком и при необходимости установить дренаж
Если речь идет о запущенных случаях, когда капсула разрывается и гнойное содержимое выходит внутрь, то избежать серьезного хирургического вмешательства невозможно. В противном случае существуют огромные риски развития сепсиса, который в большинстве случаев дает летальный исход.
Пациент в обязательном порядке остается в стационаре для того, чтобы врач мог оценить эффективность проводимого лечения. На протяжении реабилитационного периода больной получает необходимые медикаменты и сдает анализы. Домой пациента выписывают только после того, как в полной мере будут устранены основные причины развития лимфаденита и его последствия.
Воспалились околоушные лимфоузлы
Лимфатические узлы является своеобразным защитным барьером, который не позволяет распространяться вредоносным микроорганизмам и инфекциям, попадающим в организм человека. Так, при наличии серьезного вируса, с которым иммунная система не в состоянии бороться самостоятельно, подключаются лимфатические узлы.
При значительном воспалении отток лимфы нарушается, что ведет к увеличению лимфатического узла в размерах. Так, околоушные лимфоузлы, доведенные до болезненного состояния, значительно влияют на самочувствие, провоцируя развитие гнойного процесса.
Где расположены околоушные лимфоузлы
Вызвать воспаление околоушных лимфоузлов может банальное переохлаждение. Неправильно подобранная одежда, игнорирование головных уборов при холодной погоде, может легко спровоцировать простуду, а после и околоушной лимфаденит.
Негативная реакция, к сожалению, бывает вызвана не только холодной погодой и слабым иммунитетом. Спровоцировать развитие столь неприятной проблемы могут и следующие причины:
- острая бактериальная реакция;
- заражение стрептококками и стафилококками;
- воспаление слюнной железы;
- конъюнктивит;
- аденовирус;
- дерматит;
- псориаз;
- аллергическая реакция длительного характера;
- осложнение после инфекционного заболевания.
Лимфоузлы абсолютно всегда реагируют на всевозможные изменения в организме, которые могут так или иначе повлияет на нормальную работу его функций. Не стоит особо поддаваться панике, если произошло незначительно увеличение одного лимфатического узла.
На сколько увеличивается лимфоузел
Околоушной лимфаденит
Околоушные лимфатические узлы – небольшие образования лимфатической системы, не соединенные с соседними тканями. В норме они не заметны и не прощупываются при пальпации. Увеличение лимфатического узла, изменение структуры и подвижности сигнализирует о патологическом процессе. Вследствие внедрения бактериальной или вирусной инфекции возникает околоушной лимфаденит.
Если околоушной лимфаденит начался на фоне известной инфекции, то это не повод для беспокойства. Волноваться надо, когда после лечения не наблюдается уменьшения лимфоузлов или появилась боль в области отека. Рассеять сомнения, выяснить причину и определить адекватную терапию может только врач.
Околоушной лимфаденит. Разновидности
- Негнойный околоушной лимфаденит. Общее состояние больного не страдает. Лимфатические узлы слегка увеличены, плотные. При надавливании чувствуется боль
- Гнойный околоушной лимфаденит. Заподозрить образование гноя в лимфоузле можно по характеру боли: она пульсирующая. При гнойном воспалении наблюдается соединение лимфатических узлов с близлежащими тканями. Состояние пациента изменяется: появляется головная боль, нарастает температура тела, присутствует слабость. Если гной выходит за пределы лимфоузла, то на месте воспаленного органа появляется припухлость с четкими границами
По длительности течения выделяют острую форму околоушного лимфаденита и хроническое воспаление.
- Острый околоушной лимфаденит. Заболевание начинается реактивно, продолжается две недели. При конструктивном лечении проходит без последствий.
- Хронический околоушной лимфаденит. Развивается как следствие неправильной терапии острой формы или как признак опухолевого процесса. Не сопровождается другими симптомами, кроме изменения размеров узла.
При малейших сомнениях в воспалительном характере лимфаденита проводят биопсию лимфатических узлов, УЗИ, компьютерную томографию. Для онкологии характерно тотальное разрастание лимфоузлов и объединение в конгломераты. Характерным признаком неблагополучия является изменение показателей крови: снижение гемоглобина, повышенный уровень лейкоцитов, увеличение СОЭ.
Диагностирует околоушной лимфаденит терапевт. В случае необходимости назначают консультацию гематолога и онколога.
Причины околоушного лимфаденита
- Периодонтит. Причиной увеличения лимфатических узлов, расположенных в области органов слуха, является гнойный процесс, развивающийся в зубе.
- Аллергия (насморк, зуд и жжение в глазах, кашель, отечность слизистой).
- Ангина.
- Токсоплазмоз.
- Рожистое воспаление.
Околоушной лимфаденит может быть признаком опасных заболеваний
- СПИД
- ВИЧ
- Хромосомные изменения
- Системные аутоиммунные болезни (красная волчанка, ревматоидный артрит)
- Онкология (лимфогранулематоз, лимфома)
Все воспалительные процессы в районе головы очень опасны. Существует мнение, что снизить боль и избавиться от воспаления поможет компресс. Не стоит экспериментировать со здоровьем. Разумно обратиться к специалисту, который занимается диагностикой и лечением общего спектра заболеваний уха, горла, носа.
Острую форму околоушного лимфаденита лечат антибактериальными препаратами. Чтобы уменьшить болевой синдром, используют обезболивающие лекарственные средства и противовоспалительные.
Аллергический характер воспаления устраняют назначением антигистаминных препаратов, которые уменьшают отек.
Если имеет место гнойный очаг или некротическое поражение мягких тканей, то помимо антибиотиков проводят хирургическое вмешательство: гнойник вскрывают, ликвидируют гной.
Околоушной лимфаденит нельзя игнорировать, иначе проблем со здоровьем не избежать. Самостоятельно лечить заболевание крайне нежелательно, поскольку лечение в домашних условиях усугубляет воспалительный процесс и оттягивает момент выздоровления.
Диагностика и лечение
Как уже говорилось выше, лимфаденопатия является не самостоятельным заболеванием, а реакцией организма на какой-то инфекционный процесс. Поэтому для того, чтобы назначить правильное его лечение, нужно установить причину, почему болят лимфоузлы на шее. Для этого нужно, чтобы человека осмотрел терапевт (если заболевание у ребенка, то педиатр), который направит к отоларингологу, стоматологу, дерматологу, онкологу, инфекционисту или гематологу. Эти узкие специалисты назначат анализы, помогающие уточнить диагноз. Это может быть:
- общий анализ крови;
- УЗИ лимфоузла;
- ПЦР-исследование крови на предмет генома различных вирусов и бактерий;
- биопсия лимфоузла;
- стернальная пункция.
Лечение лимфаденита зависит от того, чем была вызвана патология:
- Грибковые заболевания кожи и волос головы лечатся местными, реже – системными протитвогрибковыми препаратами. Так, применяются крема «Кетоконазол» или «Клотримазол».
- Противогрибковыми антибиотиками лечится и лимфаденит, вызванный молочницей полости рта, только этом случае «Дифлюкан», «Клотримазол» или «Вориконазол» принимаются в виде таблеток или инъекций.
- Если лимфаденит вызван заболеваниями зубов, необходимо лечение у стоматолога, который произведет санацию патологических очагов. Дополнить терапию можно с помощью физиотерапевтических методов: УВЧ, гальванизации, лазеротерапии.
- В случае, если лимфаденит был вызван бактериальной флорой, в том числе и специфической, воспаление лимфоузлов на шее будет лечиться антибиотиками (правильные препараты может подобрать только врач). Так лечится лимфаденит при ангине, остеомиелите, карбункуле, нагноении кист корней зубов, роже, эндофтальмите, фурункулезе, гнойном отите и других бактериальных патологиях. Оно показано и если отмечается нагноение лимфоузла. При развитии таких осложнений, как абсцесс или аденофлегмона, в дополнение антибактериальному, требуется хирургическое лечение.
- Инфекционные вирусные болезни (скарлатина, корь, краснуха), вызвавшие шейный лимфаденит, не подвергаются специфической терапии.
- Когда лимфаденопатия была вызвана инфекционным мононуклеозом, назначаются препараты интерферонов: «Виферон», «Циклоферон», проводится курсовое введение специфических иммуноглобулинов в возрастной дозе.
- При герпетической инфекции, ставшей причиной воспаления лимфатических узлов, назначается таблетированный препарат «Ацикловир».
- Если этиологическим фактором увеличения лимфоузлов стало онкологическое заболевание, только онколог сможет выбрать адекватную тактику его лечения: будет ли это только лишь удаление очага атипии, или необходимо проводить лучевую, или химиотерапию.
- Системные заболевания лечит ревматолог. Он подберет сочетание препаратов, которые будут подавлять аномальную активность иммунной системы.
Прогревать увеличенные лимфоузлы, рисовать на них йодную «сеточку», массировать их запрещается: организм специально «законсервировал» опасные агенты внутри себя, а так можно их разнести по всему организму. Совместно с врачом установите причину патологии, устраните ее и выздоравливайте!
Что делать, если воспалился лимфоузел за ухом
Если лимфоузел вызывает боль или дискомфорт или связан с другими симптомами, нужно договориться о встрече с врачом. Быстрый физический осмотр и ряд анализов обычно помогают врачу точно определить, что происходит с лимфоузлом. Основываясь на то, что находит врач, он или она может предложить оставить лимфоузел без медикаментозного или хирургического лечения, или может предложить определенную терапевтическую процедуру.
Диагностика этиологии опухания лимфатических узлов бывает сложной. Наиболее важным компонентом оценки опухшего лимфатического узла считается тщательная история болезни и полное физическое обследование у врача. Специалист может спросить о таких симптомах, как боль в горле, лихорадка и озноб, усталость, потеря веса, полный список лекарств, сексуальная активность, история вакцинации, недавние поездки, история болезни пациента и его / ее семьи, и так далее.
Но что делать при воспалении околоушных лимфоузлов? Заметив опухшие лимфатические узлы за ушами, нужно сначала обратиться к врачу общей практики. Он или она, как правило, смогут начать оценку и возможные методы лечения. В зависимости от причины опухоли лимфатических узлов, может потребоваться лечение гематологом/онкологом (если опухоль лимфатических узлов не может быть объяснена или вызваны основным раком) или специалистом по инфекционным заболеваниям (если они вызваны осложненной инфекцией). Иногда пациента могут направить к хирургу для биопсии или удаления лимфатического узла.
Если опухшие лимфатические узлы связаны с лихорадкой, ночным потоотделением или потерей веса, и у человека нет какой-либо явной инфекции, ему или ей может потребоваться тщательная оценка со стороны медицинского специалиста. Людям, которые надлежащим образом лечатся от инфекции, но имеют постоянные опухшие лимфатические узлы, возможно, потребуется обратиться к профессионалу. Когда у человека есть известный рак, или он проходил лечение в прошлом, и он или она замечает новые лимфатические узлы в общей области рака, медицинскому работнику стоит дать знать об этом.
Лимфаденит паховый
В паховой области лимфаденит паховый начинается с увеличения лимфоузлов и болезненного ощущения в паховой зоне. Если возникает гнойный процесс, то боль усиливается, возникает уплотнение, поднимается температура тела и увеличивается отёк. Именно при увеличении лимфоузлов в паховой области отмечается резкая болезненность.
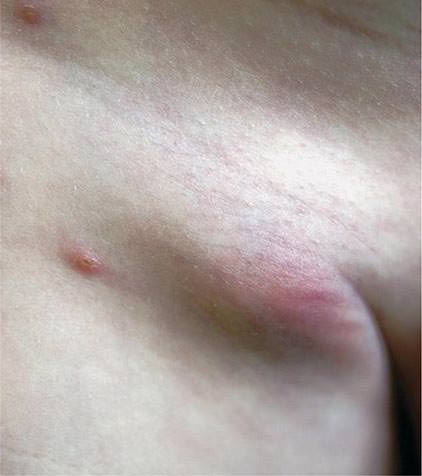
В некоторых случаях лимфаденит переходит на другие лимфатические узлы. При осложнениях гнойного лимфаденита начинает развиваться абсцесс, разъединяются стенки кровеносных сосудов и возможно кровотечение. Если начался лимфаденит паховый, то необходимо использовать тепло (кварц, синий цвет), накладывать повязки с мазью Вишневского, применение антибиотиков по назначению врача.
Группа риска
Увеличиваться лимфатические структуры чаще всего могут у лиц, страдающих такими аутоиммунными нарушениями, как ВИЧ и СПИД. Более других подвержены развитию лимфаденита и лимфаденопатии те люди, которые имеют генетическую предрасположенность, а также страдают системными эндокринными нарушениями в виде ревматоидного артрита или системной волчанки.
Взрослым гораздо проще поставить диагноз, чем детям. Обусловлено это тем, что в детском возрасте у пациентов могут увеличиться узлы в области ушей даже на фоне таких незначительных факторов, как обычная простуда. В данном случае симптоматика проходит самостоятельно в течение 1-2 недель и не требует дополнительной медикаментозной коррекции.
Пальпация брыжейки
Из глубоко лежащих (висцеральных) лимфоузлов пальпации доступны лишь брыжеечные (мезентериальные), и то лишь при их увеличении. В основном исследуется брыжейка тонкой кишки, в которой имеется до 300 лимфоузлов. Обычно увеличение лимфоузлов наблюдается у корня брыжейки, который проецируется на заднюю брюшную стенку на линию, соединяющую левую сторону II поясничного позвонка с правым крестцово-подвздошным сочленением (рис. 52). Длина корня 13—15 см.
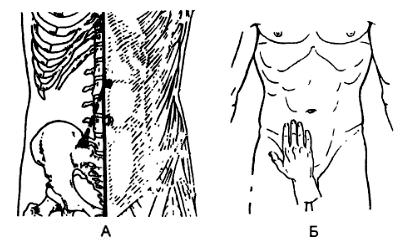 А — проекция корня брыжейки тонкой кишки на заднюю брюшную стен ку. Линия проекции располагается от левой стороны II поясничного поз вонка до крестцово-подвздошного сочленения справа, длина корня бры жейки 13-15 см.
А — проекция корня брыжейки тонкой кишки на заднюю брюшную стен ку. Линия проекции располагается от левой стороны II поясничного поз вонка до крестцово-подвздошного сочленения справа, длина корня бры жейки 13-15 см.
Б — пальпация брыжейки чаще проводится в правой подвздошной области чуть ниже уровня пупка у наружного края прямой мышцы, где чаще удается пропальпировать увеличенные лимфоузлы, иногда в виде конгломерата.
Пальпация брыжейки проводится по правилам глубокой пальпации живота: ладонь с полусогнутыми пальцами правой кисти устанавливается в правой подвздошной области параллельно наружному краю прямой мышцы, конечные фаланги должны находиться чуть ниже уровня пупка (2—4 см). Далее смещением пальцев вверх делается кожная складка, а на выдохе пациента — пальцы погружаются в брюшную полость вплоть до задней стенки. Погружение лучше выполнить за 2—3 выдоха. Достигнув задней стенки брюшной полости, пальцы совершают скользящее движение вниз на 3—5 см и лишь после этого отрываются от брюшной стенки. Пальпация повторяется 2—3 раза. При благополучном состоянии брыжейки пальпация ее безболезненная, а лимфоузлы не прощупываются. Появление боли свидетельствует о воспалении — мезадените. Если лимфоузлы пальпируются, то это признак патологии, что бывает при воспалении, лимфолейкозе, лимфогранулематозе. Иногда определяется разной величины инфильтрат — это характерно для гнойного мезаденита. Для более детального исследования брыжейки тонкого кишечника пальпацию надо провести по линии ее топографии — от правой подвздошной области косо до левого подреберья.
Обращаем внимание на то, что научиться хорошо пальпировать лимфоузлы можно лишь при условии напряженной, систематической работы, большого внимания и добросовестности. Даже незначительная небрежность может обернуться диагностической ошибкой
Нередко обнаруженные изменения лимфоузлов могут быть ключом к диагностике.
- Увеличенный лимфоузел под мышкой? Причины и лечение
- Отзыв о Капли для приема внутрь Heel Lymphomyosot >

Comments
(0 Comments)