Иммуногистохимическая диагностика рецепторного статуса рака молочной железы PR, ER, ki67, Her2 neu
Анализ крови на WBC расшифровка, норма у женщин, мужчин и детей
Основной функцией клеток WBC, то есть лейкоцитов, является защита организма от патогенных микроорганизмов (вирусов, бактерий, грибков), а также чужеродных агентов – клеток и белков. Поэтому WBC в анализе крови является показателем воспалительных, инфекционных, аллергических, а иногда и опухолевых процессов. Основные показания к его назначению:
- заболевания инфекционно-воспалительной природы;
- стойкое повышение температуры тела;
- частая головная боль;
- упорные боли в костях и суставах;
- подозрение на злокачественные заболевания системы кроветворения;
- нарушения функции иммунной системы;
- контроль эффективности проводимой терапии.
В большинстве случаев одновременно с общим назначают и биохимический анализ крови.
Определение количества WBC в крови имеет важное диагностическое значение и позволяет вовремя поставить правильный диагноз. В норме у взрослых, как мужчин, так и женщин, в 1 л крови содержится 4–8,8х109 белых кровяных телец
У детей количество лейкоцитов в крови выше, что объясняется незрелостью их иммунной системы. Норма лейкоцитов для детей разного возраста представлена в таблице:
|
Возраст |
Количество лейкоцитов, х109/л |
|
Дети первого месяца жизни |
5,5–12,5 |
|
От 1 до 12 месяцев |
6–12 |
|
От 1 года до 6 лет |
5–12 |
|
От 7 до 12 лет |
4,5–10 |
|
От 13 до 15 лет |
4,3–9,5 |
Анализ крови из вены
Анализ крови из вены — одна из наиболее распространенных процедур по исследованию организма. Помогает изучению клеточного, биохимического, гормонального и иммунного состава кровяных клеток. Это позволяет узнать, какие болезни есть у человека, на какой стадии и в какой форме они проходят в данный момент. Забор крови происходит из руки, а именно из периферической вены в районе локтевого сгиба. Это место выбрано неспроста: там вены достаточно крупные и расположены близко к поверхности, что позволяет врачам избежать ошибки.
Показания к проведению
Анализ венозной крови — один из самых простых способов получения информации о состоянии здоровья. Он проводится для:
- определения уровня сахара в крови,
- определения резус-фактора и группы крови,
- изучения гормонального фона,
- выявления инфекционных заболеваний,
- выявления патологий внутренних органов,
- выявления онкологических болезней,
- проведения генетических исследований,
- определения действия лекарств, назначенных ранее,
- исследования вирусных заболеваний.
Исследование крови из вены позволяет изучить не только общее состояние здоровья пациента, но и отдельных его органов. Из всех видов срочных анализов данный вид является самым важным.
Противопоказания
- Наличие гемофилии (нарушение свертываемости крови),
- судороги или возбуждение (должно пройти не менее 10-15 минут после того, как пациент успокоился),
- сдавать кровь из вены не рекомендуется, если за несколько дней до этого пациент подвергался физиотерапевтическим исследованиям (МРТ, УЗИ, рентген и т.д.)
Больше никаких противопоказаний к данному виду анализа нет, если только вы не сдаете кровь как донор.
Подготовка к анализу крови из вены
- Откажитесь от приема пищи и употребления напитков (кроме воды) за 12 часов до похода в клинику.
- Не курите и не употребляйте алкоголь за двое суток до процедуры.
- За день до анализа откажитесь от жареной, жирной, острой и другой вредной пищи.
- За 30 минут до процедуры противопоказаны любые физические и психологические перегрузки.
- Если вы принимаете какие-либо лекарства, заранее проконсультируйтесь со специалистом. Возможно, за несколько дней до процедуры вам придется прекратить их прием.
- Для женщин в некоторых случаях имеет значение наличие беременности, а также фаза менструального цикла. Об этом необходимо предупреждать заранее.
- Приходить в клинику для анализа лучше ранним утром (до 10 часов).
Придерживаясь этих правил, вы можете быть уверены в том, что анализ покажет правильный результат.
Обратите внимание! Если хотя бы одна из рекомендаций нарушена, процедуру лучше отложить
Ход процедуры
- Пациенту перетягивают руку жгутом (немного выше локтевого сгиба) и кладут под локоть валик.
- Участок кожи, откуда берется анализ, обрабатывается и дезинфицируется.
- Для появления четкого венозного рисунка вам необходимо некоторое время сжимать и разжимать кулак.
- С помощью стерильной иглы врач набирает кровь, которая затем наливается в пробирку.
- Как только набрано достаточное количество крови, процедуру прекращают. Обычно это занимает не более 2-3 минут.
- Пациенту прикладывают ватный тампон, предварительно обработанный медицинским спиртом, убирать который можно через 10-15 минут. Затем в течение дня напрягать эту руку не рекомендуется.
После забора крови пациенту предлагается отдохнуть, расслабиться и выпить сладкий чай или кофе. Это поможет восстановлению сил.
Болезненность процедуры подвергается спору: кому-то очень больно, а кто-то вообще ничего не чувствует. Все зависит от вашего болевого порога. Мнение спорящих сходится в одном — это неприятно. Однако, помните, что данный анализ помогает наиболее точно узнать состояние вашего организма, и с помощью него врачи назначат более точное лечение, что в конечном итоге способствует быстрому выздоровлению.
Одно из главных достоинств гематологического анализатора
До появления автоматических гематологических анализаторов такие показатели, как диаметр красных клеток крови, их объем, насыщение гемоглобином эритроцитов определялись по большей части визуально при морфологическом исследовании мазков крови, поэтому такого параметра, как MCV либо средний объем Er в анализе крови обычно не было. Современные методики, опираясь на возможности гематологических анализаторов, которые способны дать характеристику эритроцитам объемом от 30 до 300 фл, предусматривают измерение объема единичной красной клетки и используют полученные результаты для расчета среднего значения объема эритроцитов, то есть, MCV.
Автоматизированные системы, успешно решая подобные задачи, дают возможность врачам получать полную, но ранее недоступную, информацию о характеристиках клеточных элементов крови. Одним их важных показателей диагностики и разграничения различных типов анемий является количественное выражение среднего объема эритроцитов или MCV (так этот параметр обозначается в бланке общего анализа крови).
Выполненный анализатором-автоматом расчет MCV, отнесен к более чувствительным составляющим гемограммы, нежели визуальный анализ диаметра красных кровяных телец, по точности он намного превосходит результаты микроскопического исследования мазка (увеличение Ø Er на 5% соответствует возрастанию объема клеток на 15%). Средний объем эритроцитов используют для дифференциальной диагностики анемий еще и потому, что диаметр имеет особенность изменять свою величину под воздействием физиологических факторов, к примеру, в конце трудового дня среднее значение диаметра заметно возрастает, а ночью, наоборот, снижается и к 8 часам утра показывает свои минимальные значения. Кроме этого, на размер красных клеток крови свое влияние оказывает физическое напряжение. Для того, чтобы данные факторы не мешали получению объективных результатов исследования, проба крови, помещенная в анализатор, разводится специальным стабилизирующим раствором, который обеспечивает точность измерения MCV и других эритроцитарных индексов, нивелируя артефакты визуального просмотра.
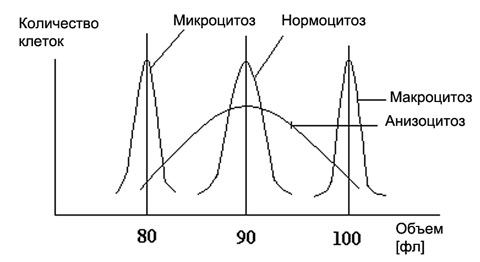
графики распределения эритроцитов по объему и их трактовка
Кстати, рассчитать средний объем Er можно и по формуле:
MCV = / [RBC x 10-12/л]
Однако произвести эти расчеты вручную становится возможным, если известен показатель гематокрита (Ht,%) – соотношение эритроцитов к общему объему крови, и содержание красных кровяных телец (RBC), но и здесь можно не беспокоиться и не затрудняться – эти параметры гемограммы также способна определить автоматическая гематологическая система. Словом, «умная» машина может освободить человека от излишней рутины… Так зачем тогда производить расчеты по формулам, если анализатор предоставит готовый результат? Врач после этого лучше займется анализом исследования с учетом количественных значений показателей, выданных аппаратом? Оно-то так, однако, существует ряд состояний, когда врачу придется вернуться к микроскопу для изучения морфологии и измерения диаметра эритроцитов, о чем мы и расскажем ниже (в разделе «Без нюансов не обходится»).
Что защищает ребенка от болезней
Попадая в этот мир из стерильных условий материнского чрева, дитя сталкивается с многочисленным миром микроорганизмов.
Его знакомство с мельчайшими представителями жизненных форм начинается с первым вздохом. Для стерильного организма малыша каждый микроорганизм несет с собой угрозу. Но, к счастью, природа позаботилась о беззащитном существе, наградив его мощной защитой – иммунитетом. Иммунитет новорожденного полностью зависит от его мамы. Именно мать способна дать мощную защиту организму ребенка вместе с первыми каплями молока. Так задумано природой, и лучшего никто не способен придумать или изобрести.
Но ребенок не в силах противостоять всем микроорганизмам, которые встречаются на его жизненном пути. Как результат такой встречи – возникновение заболеваний. При обнаружении у ребенка симптомов болезни мы спешим обратиться к специалисту – педиатру. Внимательно осмотрев ваше чадо, врач для полной картины порекомендует сдать кровь на анализ.
Миелоциты у детей и беременных женщин
Почему-то многие считают, что появление миелоцитов и других, находящихся в стадии созревания, форм чуть ли не норма у женщин при беременности или у ребенка младшего возраста… Состав крови (морфологические характеристики) действительно зависят от пола и возраста, однако все это касается лишь красной крови (гемоглобин выше у мужчин, СОЭ выше у женщин), в лейкоцитарной формуле половые и возрастные отличия можно обнаружить в количественном плане (постепенно падает уровень лейкоцитов, но увеличивается содержание лимфоцитов).
Вариационное распределение показателей (эозинофилы, палочки, СОЭ, ретикулоциты) может проявлять некоторую ассиметрию и расширять границы нормальных значений. И все это касается, в первую очередь, детей и женщин, пребывающих в состоянии, вполне физиологическом – вынашивании ребенка. Однако о наличии миелоцитов в периферической крови этой категории людей в качестве нормы – речи просто быть не может: клетки в состоянии миелоцита не принадлежат к популяции нормальных показателей белой крови (периферической, разумеется).
Появление в крови любых незрелых форм гранулоцитов (миелоциты, миелобласты, промиелоциты юные) указывает на то, что костный мозг начал активную деятельность по производству новых клеток. Возможно, они нужны для борьбы с каким-то инфекционным агентом, незаметно проникшим в организм? Возможно. Кроме того, также возможно, что при беременности, нормально протекающей, это обусловлено усилением процессов кроветворения, ведь перестроившиеся под вынашивание плода системы жизнеобеспечения (в том числе, и система кроветворения) женщины начинают нести большую, чем раньше, нагрузку.
Присутствие миелоцитов у ребенка также может свидетельствовать о проникновении инфекции и активной борьбе «взрослых» клеток с ней. В любом случае – подобные вопросы должны найти ответы у врача.
Перейти в раздел:
Заболевания крови, анализы, лимфатическая система
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
Пониженные нейтрофилы нейтропения
Уменьшение числа нейтрофилов крови может появляться при развитии в организме состояний, схожих с состояниями при нейтрофилезе. Так при инфекционном процессе достигшим своего апогея, например при инфекционно-токсическом шоке на фоне гнойно-септических осложнений, может наблюдаться и уменьшение числа нейтрофилов. Так некоторые бактериальные инфекции с выраженной интоксикацией, способствуют снижению значения нейтрофилов. Развивается нейтропения и при вирусных инфекциях, при краснухе, ветрянке, коревой инфекции и многих воздушно-капельных инфекциях, не исключая гриппа.
Подробнее об этом состоянии читайте в нашей статье «Нейтрофилы понижены (нейтропения): причины, симптомы и лечение«.
В том случае, если тяжелое заболевание возникло у пожилого или сильно ослабленного человека, то этот показатель изменяется также в меньшую сторону. Наблюдается нейтропения в частности, и лейкопения вообще при:
- врождённых нейтропениях, и заболеваниях крови;
- при развитии в организме шока любой этиологии;
- при лечении цитостатиками и противоопухолевыми средствами.
Также врач должен помнить, что очень многие лекарственные препараты, которые назначаются длительно, могут вызывать «синдром пониженных нейтрофилов». Это некоторые мочегонные препараты, противосудорожные, препараты для нормализации сахара крови, некоторые нестероидные противовоспалительные препараты.
Следует сказать, что не имеет смысла приходить к врачу, или в лабораторию, и просить «сделать анализ крови-нейтрофилы». Это будет, по меньшей мере, смешно. С одной стороны человек показывает, что он с знаком с некоторыми функциями организма и с клеточным составом крови.
Но, с другой стороны, этим он демонстрирует абсолютное незнание и непонимание того факта, что отдельно взятая субпопуляция лейкоцитов без учёта остальных фракций крови и показателей не будет говорить ни о чем, или скажет о развитии в организме, напротив, слишком большого количества заболеваний. Человек, заказавший только этот анализ, подобен играющему в жмурки, который, схватив в темноте и молчании незнакомого прохожего, должен понять, в каком районе города он находится.
Что такое сдвиг формулы и клеточное омоложение
 Прежде, чем говорить о причинах отклонения от нормы численности нейтрофилов, нужно рассказать о том, что означает «сдвиг лейкоцитарной формулы». Выше говорилось, что когда воспалительный процесс, то нейтрофилов много, и врачи могут обоснованно судить по этому факту о наличии инфекционного заболевания. Но кроме увеличения количества нейтрофилов, они «омолаживаются», увеличивается число палочкоядерных клеток, появляются метамиелоциты, или юные.
Прежде, чем говорить о причинах отклонения от нормы численности нейтрофилов, нужно рассказать о том, что означает «сдвиг лейкоцитарной формулы». Выше говорилось, что когда воспалительный процесс, то нейтрофилов много, и врачи могут обоснованно судить по этому факту о наличии инфекционного заболевания. Но кроме увеличения количества нейтрофилов, они «омолаживаются», увеличивается число палочкоядерных клеток, появляются метамиелоциты, или юные.
Этот феномен называется «сдвигом лейкоцитарной формулы влево», и может показывать на следующие состояния:
- злокачественные опухоли на стадии метастатического поражения;
- начало гематологического заболевания хронического миелолейкоза;
- декомпенсированный метаболический ацидоз, связанный с закислением крови и метаболические комы, например, диабетическая, кетоацидотическая, тиреотоксический криз;
- при выраженном физическом перенапряжении;
- при бурно текущих инфекционных заболеваниях.
Кроме того, в некоторых случаях такое значительное омоложение клеточного состава нейтрофилов может говорить о дебюте острого лейкоза.
Что касается «сдвига вправо», то это феномен исчезновения палочкоядерных молодых клеток, и увеличение числа сегментоядерных нейтрофилов – «старение» популяции. Это может говорить об истощении костного мозга, о хронической печеночной и почечной недостаточности, а также о недавней массивной трансфузии крови, при которой все молодые формы ещё не поступили в кровяное русло, а находятся в костном мозге.
Neu в анализе крови что это такое
Neu — это нейтрофилы в крови. В переводе с латинского, это означает просто «любители нейтрального». О чём идёт речь? Таксономически место нейтрофилов следующее:
1. В крови человека есть жидкая часть, или плазма крови, а есть и клеточные элементы — это красные кровяные тельца, или эритроциты, белые кровяные клетки — лейкоциты, и кровяные пластинки, или тромбоциты, отвечающие за свертываемость крови;
2. Среди белых кровяных телец, или лейкоцитов, существует несколько разновидностей: содержащие гранулы в ядрах клеток, и не содержащие таких гранул. Вот к представителям первого класса и относятся нейтрофилы в анализе крови.
Поскольку нейтрофилы содержит в своих ядрах особые включения – их относят к гранулоцитам. И эти гранулы могут окрашиваться в разные тона, если готовить фиксированный препарат крови. В том случае, если препарат крови не окрашивать, а делать так называемый нативный мазок, то в этом мазке невозможно различить нейтрофилы, и отличить их от других лейкоцитов.
Почему это происходит? Потому, что гранулы по-разному окрашиваются химическими красителями. Если краситель обладает свойством кислоты, то он окрашивает гранулоциты ацидофильными гранулами, которые притягивают к себе этот кислый краситель. Такая разновидность гранулоцитов называется эозинофилами, поскольку эозин – кислый краситель розового цвета.
В том случае, если лейкоцит окрашивается основным, щелочным красителем, то он называется базофильным лейкоцитом, и его ядро оказывается синим. В том же случае, если гранулоцит принимает нейтральный краситель, он как раз и называется нейтрофилом. Теперь понятно, почему этим клеткам крови дали такое название: «любящие нейтральность».
Нейтрофилы в крови получают свои гранулы, появившись на свет, и в зрелых клетках эти гранулы уже не образуются. Под микроскопом нейтрофил выглядит, как клетка с ядерной зернистостью, от красно — фиолетового до коричневого цвета. Их цитоплазма при этом окрашена в розовый цвет.
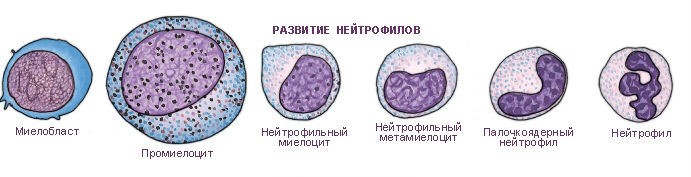
Нужно напомнить, что существуют еще моноциты и лимфоциты, которые также относятся к лейкоцитам, и вообще не имеет никаких гранул: их функция совсем другая. Для нейтрофилов очень характерно оживленное движение. Они не просто увлекаются током крови в капиллярах и более крупных сосудах, они способны
двигаться и образовывать псевдоподии, наподобие амеб. Они способны активно обнаруживать и обхватывать различные чужеродные частицы, а также различные микроорганизмы, поглощать и уничтожать их. При вскрытии фурункула огромное количество мертвых, «погибших в схватке» нейтрофилов и образуют как раз скопление гноя. Они стремятся со всех сторон в очаг воспаления, привлекаемые биологически активными веществами, для того, чтобы очистить инфицированное место от микроорганизмов.
Т-лимфоциты
Т – лимфоциты являются своеобразными регуляторами иммунитета. Содержание их в крови – 60-85% от общей массы лимфоцитов. Сдав анализы крови, расшифровка LYM укажет именно на этот тип лимфоцитов. Предшественники этой группы телец поступают в вилочковую железу или тимус, где происходит процесс их созревания. Именно поэтому они получили название Т-лимфоциты. Эти клетки делятся на несколько типов:
- Т-лимфоциты, несущие маркер CD4. Они участвуют в регулировании процесса дифференцировки В-лимфоцитов и выработке антител.
- Т-лимфоциты, носители маркера CD4. Эти тельца вступают в сотрудничество с фагоцитами и помогают им нейтрализовать клетки микробов. Две группы носителей маркера CD4 объединены в класс Т-хелперов.
- Т-супрессоры, способные подавлять иммунную реакцию либо цитотоксическим воздействием на антигены, либо выделением цитокинов, либо отдавая сигнал отрицательной регуляции.
- Т-лимфоциты, носящие маркер CD8, именуемые Т-киллеры. Эти клетки способны распознавать и разрушать структуры, инфицированные вирусами и другими внутриклеточными патогенами.
Основными функциями Т-лимфоцитов в организме человека являются:
- Стимулирование В-лимфоцитов к пролиферации и дифференциации.
- Способность подавлять иммунный ответ.
- Антигенная специфичность Т-хелперов и Т-киллеров.
Высокое СОЭ, повышенные лейкоциты причины
Повышенные лейкоциты в анализе крови — симптом какого-то воспаления, это знают почти все. А вот что делать дальше с таким анализом? Антон Родионов, автор книги «Расшифровка анализов» подробно рассказывает о повышенных и пониженных лейкоцитах, норме СОЭ и о том, какую роль здесь могут сыграть антибиотики и обезболивающие препараты.

Если бы я взялся написать на эту тему книгу для врачей, получился бы, пожалуй, увесистый том страниц на 500, а может быть, и больше. Дело в том, что заболеваний, которые сопровождаются повышением уровня лейкоцитов (лейкоцитоз) или снижением уровня лейкоцитов (лейкопения), очень много. Ну, а уж выяснять, откуда у пациента взялось повышение скорости оседания эритроцитов (СОЭ), — это высший пилотаж для терапевта. Разумеется, я не смогу рассказать обо всех болезнях, сопровождающихся изменением этих показателей, но основные причины мы все же обсудим.
Лейкоциты, они же белые клетки крови, — это общее название довольно разных по внешнему виду и функциям форменных элементов крови, которые тем не менее вместе работают над важнейшей проблемой — защитой организма от чужеродных агентов (главным образом микробов, но не только). Если говорить в общих чертах, то лейкоциты захватывают чужеродные частицы, а затем погибают вместе с ними, выделяя биологически активные вещества, которые, в свою очередь, вызывают знакомые всем нам симптомы воспаления: отек, покраснение, боль и повышение температуры. Если местная воспалительная реакция протекает очень активно и лейкоциты гибнут в большом количестве, появляется гной — это не что иное, как «трупики» лейкоцитов, павших на поле боя с инфекцией.
Внутри команды лейкоцитов существует свое разделение труда: нейтрофилы и моноциты главным образом «отвечают» за бактериальную и грибковую инфекцию, лимфоциты и моноциты — за вирусные инфекции и выработку антител, эозинофилы — за аллергию.
На бланке анализа вы увидите, что нейтрофилы делят еще на палочкоядерные и сегментоядерные. Это деление отражает «возраст» нейтрофилов. Палочкоядерные — это молодые клетки, а сегментоядерные — взрослые, созревшие. Чем больше молодых (палочкоядерных) нейтрофилов на поле боя, тем активнее воспалительный процесс. Это костный мозг отправляет на войну еще не до конца обученных и необстрелянных молодых солдатиков.
Скорость оседания эритроцитов (СОЭ) — это показатель, характеризующий способность эритроцитов слипаться друг с другом и падать на дно пробирки. Эта скорость увеличивается в том случае, когда повышается содержание белков воспаления, в первую очередь фибриногена. Как правило, повышение СОЭ тоже рассматривают как показатель воспаления, хотя бывают и другие причины ее повышения, например, когда в крови уменьшается количество эритроцитов (при анемиях).

Прежде всего надо отметить, что лабораторные нормы для лейкоцитов не строгие, то есть показатели, которые на несколько десятых отличаются от нормы, указанной в таблице (или на бланке), — не повод для тревоги. Лейкоциты могут незначительно повышаться при беременности, в предменструальный период, а также после еды и просто к вечеру. Вот почему обычно просят сдавать кровь натощак.
Значимое повышение лейкоцитов — это всегда серьезный симптом, который требует выяснения причины. Причин может быть много, но основных три:
- инфекционные заболевания (острые и хронические), причем это не только ОРВИ и воспаление легких. Скажем, при болях в животе повышенные лейкоциты помогают отличить аппендицит от кишечной колики;
- онкологические заболевания, в том числе опухоли системы крови (лейкозы);
- воспалительные заболевания, например, некоторые ревматические.
Определенную подсказку дает изменение «лейкоцитарной формулы» — так врачи называют соотношение нейтрофилов, лимфоцитов, моноцитов и эозинофилов. Повышение нейтрофилов чаще указывает на бактериальную инфекцию, лимфоцитоз часто сопутствует вирусной инфекции, а эозинофилия — признак аллергических заболеваний или глистной инвазии.
Нейтрофилы и их значение
Как уже говорилось ранее, людям обязательно следует делать анализ крови на содержание в ней нейтрофилов. В теле здорового человека различают нейтрофилы палочкоядерные и нейтрофилы сегментоядерные. И те и другие обязательно должны присутствовать в теле в определенной норме.
Нейтрофилы ответственны за предупреждение в организме воспалительных процессов. При развитии у человека воспаления, нейтрофилы начинают активное движение к месту очага воспалительного процесса.
На своем движении они выделяют особые гидролитические ферменты, а также вещества, относящиеся к группе пероксидаз. Эти вещества оказывают на организм сильное бактерицидное действие.
В основном главными противниками, против которых борются нейтрофилы, являются бактериальные инфекции, которых в природе очень много. В структурном содержании нейтрофилы имеют специфические механизмы, позволяющие распознавать природу попавшего в организм возбудителя заболевания. На основе этого свойства нейтрофилы и способны избирательно уничтожать своего противника и обеспечивать наибыстрейшее выздоровление организму.
Нейтрофилез
 Под нейтрофилезом понимается увеличение числа нейтрофилов. Это свойство является усилением защиты организма, если на него из окружающей среды действуют различные факторы эндогенной или экзогенной природы.
Под нейтрофилезом понимается увеличение числа нейтрофилов. Это свойство является усилением защиты организма, если на него из окружающей среды действуют различные факторы эндогенной или экзогенной природы.
Нейтрофилез может быть вызван действием следующих факторов:
- Инфекционное воздействие (проникновение в организм грибков, бактерий или паразитов).
- Воспалительные процессы (развитие в организме холецистита, сепсиса, панкреатита, аппендицита, абсцедирующей пневмонии, перитонита, плеврита, васкулита, миокардита, перикардита, артрита или миозита).
- Развитие у человека болезней, сопровождающихся некрозами, или повреждением с распадом тканей (панкреонекроз, инфаркт миокарда, гангрена, трофические язвочки, ожоговые поражения).
- Различные виды интоксикаций (печеночной комы, уремии).
- Воздействие лекарственных препаратов (введение белка, попадание бензола в организм, прием кортикостероидов, применение гистаминных средств, отравления свинцом);
- Открытие острых течений крови.
- Приступы связанные с гемолитическим кризом.
- Образование злокачественных опухолевых уплотнений (в желудке, на бронхах и поджелудочной железе, в нервной системе).
- Заболевания, поражающие кровь (развитие эритремии, появление острого или хронического миелолейкоза, возникновение миелофиброза).
Все эти факторы вызывают увеличение числа нейтрофилов в крови. Наиболее часто нейтрофилез сочетается с лейкоцитозом.
Нейтропения
 Если в организме наблюдается снижение количества нейтрофилов, тогда говорят о развитии заболевания – нейтропении. Она может быть вызвана влиянием на организм следующих факторов:
Если в организме наблюдается снижение количества нейтрофилов, тогда говорят о развитии заболевания – нейтропении. Она может быть вызвана влиянием на организм следующих факторов:
- Проникновение в тело инфекций. Вирусная природа (развитие гриппа или кори, появление краснухи или ветряной оспы, распространение у человека инфекционного гепатита или СПИДа). Бактериальная природа (поражение брюшным тифом).
- Развитие у человека инфекционных или воспалительных заболеваний, сопровождающихся возникновением генерализованных инфекций.
- Побочное действие от приема лекарственных средств (применение противосудорожных или цитостатических средств, прием сульфаниламидов, анальгетиков или антитиреоидных препаратов).
- Применение лучевой терапии или ионизирующего облучения.
- Развитие гиперспленизма, сопровождающегося увеличением селезенки.
- Гипоанемия.
- Анафилактический шок.
- Апластическая анемия.
- Агранулоцитоз.
В диагностике значимо выявление дегенеративных видов нейтрофилов, которые могут присутствовать в крови. Так, если в организм попадает инфекционный агент, цитоплазма клеток может содержать крупные гранулы, окрашенные базофильно.
Гиперсегментированные нейтрофилы, могут присутствовать в составе крови при развитии у человека фолиеводефицитной анемии или различных типов лейкоза.
Многие инфекции и гнойно-воспалительные заболевания также служат источниками появления в организме гиперсегментированных нейтрофилов.
Новые вопросы и ответы
Copyright 2017 · diagnozlab.com | Все права защищены. г. Москва, ул. Трофимова, д. 33 | Контакты | Карта сайта
Содержание данной страницы исключительно ознакомительного и информационного характера и не может и не являет собой публичную оферту, которая определяется ст. №437 ГК РФ. Предоставленная информация существует с ознакомительной целью и не заменяет обследование и консультацию у врача. Имеются противопоказания и возможны побочные эффекты, проконсультируйтесь с профильным специалистом
О чем говорит анализ крови
 При сдаче анализа крови врачи внимательно смотрят на содержание в крови форменных элементов: эритроцитов, тромбоцитов, лейкоцитов.
При сдаче анализа крови врачи внимательно смотрят на содержание в крови форменных элементов: эритроцитов, тромбоцитов, лейкоцитов.
При выяснении анализы крови врачи одним из первых определяют количество гемоглобина в ней. Как известно гемоглобин входит в состав эритроцитов и отвечает за перемещение кислорода по организму. Чем меньше гемоглобина, тем хуже себя чувствует человек, так как происходит уменьшение доставляемого кислорода к тканям. В нормальном состоянии количество гемоглобина у мужчин от ста двадцати до ста шестидесяти, а у женщин несколько меньше, до ста сорока на единицу измерения.
Понижение гемоглобина служит сигналом к развитию у человека анемии, заболевания связанного с нехваткой данного элемента в крови.
Превышение допустимой нормы содержания гемоглобина свидетельствует о эритремии, заболевание хронического лейкоза на клеточном уровне.
Кроме количества гемоглобина, врачи исследуют содержание в крови тромбоцитов:
- Как известно, эти кровяные пластинки ответственны за процесс свертывания крови в организме.
- В нормальном содержание тромбоциты исчисляются в диапазоне от ста семидесяти до трехсот двадцати на кровяной литр.
- Тромбоциты отвечают и за подбор на мембранных стенках сосудов противовоспалительных элементов.
- У человека с пониженных содержанием тромбоцитов в организме наблюдается некий разлад и повреждения. К тому же уменьшение количества кровяных пластинок сигнализирует о иммунологическом нарушении или начавшемся в организме воспалительном процессе.
Больше информации о анализе крови можно узнать из видео.
Количество лейкоцитов также можно обнаружить по исследованиям сданной человеком крови. Лейкоциты служат главными борцами организма с проникающими в него инфекциями. В норме у пациента на литр кровяной ткани насчитывается число лейкоцитов в количестве (3-8)*109. Повышенное количество лейкоцитов свидетельствует о развитии в организме какой-либо инфекции, наиболее частым заболеванием от такого содержания является лейкоз.
Снижение уровня лейкоцитов в крови также является сигналом попадания в организм инфекции, угнетающей процесс выработки данных кровяных клеток через костный мозг.
Причиной снижения числа лейкоцитов в крови является и развитие у человека онкологических заболеваний, истощение организма или аутоиммунных болезней.
Все эти три группы клеток крови очень важны и должны находиться у человека на стабильном уровне. Только сдача анализа крови позволит выяснить количество данных элементов в ее составе.

Comments
(0 Comments)